انتهاك الدورة الدموية. اضطرابات الدورة الدموية. انسداد السائل الأمنيوسي
من الصعب تخيل نشاط حيوي طبيعي للجسم دون الأداء الطبيعي لأعضاء الدورة الدموية والدورة الليمفاوية ، والتي هي في وحدة هيكلية ووظيفية وثيقة.
يحدد عمل الجهاز الدوري ، أولاً وقبل كل شيء ، عمله مستوى العملية التمثيل الغذائي في كل نسيج وكل عضو ضروري لإدارة وظيفة متخصصة. هذه وظيفة تبادل النقليعمل الجهاز الدوري بالتزامن مع نظام التصريف اللمفاوي ونظام الدم. ويترتب على ذلك أنه في سياق دوران الأوعية الدقيقة ، والذي يتم من خلاله إجراء التبادل عبر الشعيرات الدموية ، فإن الجهاز الدوري والجهاز الليمفاوي ، مثل الدم ، يؤديان مهمة واحدة ووظيفة واحدة في نفس الوقت.
هذا اضطراب في الدورة الدموية حيث تصبح شرايين الذراع ضيقة أو مسدودة ، وغير قادرة على نقل الدم الغني بالأكسجين إلى الذراعين. يحدث مرض الشريان الشرياني عادة بسبب تصلب الشرايين. عوامل الخطر التي تساهم في تطور مرض الشرايين.
استخدام التبغ السمنة قلة ارتفاع نسبة الكوليسترول في الدم ضغط الدمداء السكري تاريخ عائلي للإصابة بأمراض القلب النظام الغذائي الغني بالدهون المشبعة عوامل وراثية. يمكن تقليل العديد من عوامل الخطر هذه أو القضاء عليها من خلال تغييرات نمط الحياة.
يغطي مفهوم "دوران الأوعية الدقيقة" عددًا من العمليات ، مثل أنماط الدورة الدموية والليمفاوية في الأوعية الدقيقة ، وأنماط سلوك خلايا الدم (التشوه ، والتجمع ، والالتصاق) ، وآليات تخثر الدم ، والأهم من ذلك ، آليات التمثيل الغذائي عبر الشعيرات الدموية. من خلال إجراء التبادل عبر الشعيرات الدموية ، يوفر دوران الأوعية الدقيقة توازن الأنسجة.
ثانيًا. اضطرابات الالتصاق
إذا كنت مصابًا بمرض في الشرايين ، فقد تواجه هذه الأعراض في يدك. العرج المتقطع تيبس الخدر الارتباك ثقل أو ضعف هزال العضلات. قد يتوقف الألم عند الراحة. مع تقدم المرض ، قد تعاني من بشرة باردة أو شاحبة أو زرقاء ضاربة إلى الحمرة. قد لا تتمكن من العثور على نبض في معصمك ، أو قد تلاحظ أن إحدى يديك أبرد من الأخرى. هذه الأعراض ناتجة عن ضيق الشرايين ، "عدم القدرة على توفير الأكسجين الكافي للعضلات".
يمكن أن يتطور مرض الشريان ببطء ويظل غير مشخص. إذا كانت لديك هذه الأعراض ، فتأكد من إخبار طبيبك عنها. يمكن أن تؤدي هذه الحالة إلى زيادة خطر الإصابة بالبتر والنوبات القلبية والسكتة الدماغية. سيقوم طبيبك بقياس ضغط الدم ودرجة الحرارة بكلتا يديه. سوف يستخدم سماعة الطبيب للاستماع إلى دجاجة. يمكن تشخيص مرض الشريان الشرياني بالاختبارات ، بما في ذلك.
ينسق جهاز الدورة الدموية ويربط بين الأجهزة والأنظمة المختلفة وظيفيًا لصالح الجسم ككل. هذه وظيفة تنسيق التوازنيعمل الجهاز الدوري بمساعدة الجهاز اللمفاوي... يتم توفير وظيفة الجهاز الدوري ، مثل الجهاز اللمفاوي ، من خلال آليات التنظيم العصبي الرئوي (الأجهزة العصبية للقلب ، ومستقبلات الأوعية الدموية ، والمركز الحركي ، والثوابت الخلطية للدم ، والليمفاوية ، ومضيق الأوعية ، وموسعات الأوعية ، وما إلى ذلك). لكن الجهاز الدوري ، مثل الجهاز الليمفاوي ، يتم دمجه في كل واحد ليس فقط وظيفيًا ، ولكن هيكليًا أيضًا: القلب هو مصدر تدفق الدم ، والأوعية هي مصدر توزيع الدم والتجميع اللمفاوي ، والأوعية الدموية الدقيقة هي نقطة انطلاق من أجل التمثيل الغذائي عبر الشعيرات الدموية واستقلاب الأنسجة. ومع ذلك ، فإن التكامل الهيكلي والوظيفي لكل من الدورة الدموية والجهاز الليمفاوي لا يستبعد الأصالة الهيكلية والسمات الوظيفية لهذه الأنظمة في الأعضاء والأنسجة المختلفة.
يتحكم علاج مرض الشريان الشرياني في الأعراض ويوقف تطور المرض. يمكن لحقن المخدر أن يخفف الأعراض عن طريق سد أعصاب معينة في الذراع. يمكن أن يوقف استئصال الودي العنقي التشنجات الشريانية بالتدخل العصبي. اعتمادًا على السبب الأساسي والانسداد ، سيعمل طبيبك معك لإدارة حالتك.
قد توصف لك أدوية لخفض نسبة السكر في الدم وضغط الدم ومستويات الكوليسترول في الدم. يمكن وصف أدوية أخرى لتحسين تدفق الدم وإضعاف جدران الأوعية الدموية. طبيبك سوف يتكيف أفضل الأدويةلسبب وحالتك الكامنة.
على أساس العرض الموجز المقدم ، من الممكن ذكر عدد من الأحكام الأساسية المتعلقة باضطرابات الدورة الدموية والليمفاوية. أولاً ، لا يمكن اعتبار اضطرابات الدورة الدموية بمعزل عن اضطرابات الدورة الليمفاوية وحالة نظام الدم ، لأن هذه الأنظمة مرتبطة ارتباطًا وثيقًا من الناحية الهيكلية والوظيفية. ثانيا،
من الممكن التأثير بشكل إيجابي على حالة الشريان من خلال العديد من التغييرات في نمط الحياة. لا يتسبب التبغ في تلف الشرايين فحسب ، بل يؤدي أيضًا إلى زيادة المضاعفات. لإبطاء تصلب الشرايين ، حاول الحصول على وزن صحي. اتباع نظام غذائي منخفض الدهون وعالي الألياف سيساعد الشرايين على أن تصبح أكثر صحة. تخيل المشي عدة مرات في الأسبوع في روتين لمدة 30 دقيقة على الأقل.
انسداد السائل الأمنيوسي
يمكن للعديد من الإجراءات الجراحية ، إذا لزم الأمر ، تخفيف الأعراض. بالنسبة للرأب الوعائي ، سيكون لطبيبك خياران باستخدام القسطرة. يمكنه نفخ بالون خاص وتفريغه من الهواء لتدمير اللويحة أو إدخال دعامة دائمة لفتح الشريان. لتحسين أمراض القلب الشريانية ، قد يُجري طبيبك مجازة أو استئصال باطنة الشريان.
تؤدي اضطرابات الدورة الدموية والليمفاوية إلى اضطراب التمثيل الغذائي للأنسجة (الخلوية) ، مما يعني تلف بنية الأنسجة (الخلايا) ، وتطور نوع أو آخر من الحثل أو النخر. بالإضافة إلى الشكل المورفولوجي لهذه الآفات السمات المشتركة، المتأصلة في جميع الأعضاء والأنسجة ، لديها عدد من التفاصيل ، المميزة فقط لعضو أو نسيج معين ، والتي يتم تحديدها من خلال سماتها الهيكلية والوظيفية ، وعلى وجه الخصوص ، من خلال ميزات الدورة الدموية والجهاز الليمفاوي.
يمكن أن تحدث مشاكل الدورة الدموية لدى كبار السن بسبب اضطرابات مثل ارتفاع ضغط الدم وارتفاع الكوليسترول وتصلب الشرايين والسكري وأمراض الشرايين الطرفية ، توسع الأوردةالأوردة والتخثر الوريدي العميق والانسداد الرئوي وظاهرة رينود والتهاب الشرايين الصدغي. مع مشاكل الحركة ، يمكن أن تؤدي مشاكل الدورة الدموية إلى مشاكل تشمل قلة الحركة وفقدان الرؤية وتقرحات الضغط والعدوى.
مع تقدم الإنسان في العمر ، يصبح القلب أكبر وتصبح جدران الشرايين أكثر صلابة وأقل مرونة. ونتيجة لذلك ، لا يمكن للشرايين أن تسترخي بالسرعة نفسها عندما يضخ القلب للخارج ، مما يؤدي إلى ارتفاع ضغط الدم عندما ينقبض القلب. كبار السن لديهم مخاطر متزايدة للإصابة بمشكلة في القلب والأوعية الدموية - ارتفاع ضغط الدم. يؤدي ارتفاع ضغط الدم إلى زيادة صعوبة عمل القلب ، وبمرور الوقت ، يمكن أن يتلف الأوعية الدموية في جميع أنحاء الجسم.
تحدث اضطرابات الدورة الدموية والليمفاوية ليس فقط نتيجة لاضطرابات الدورة الدموية والجهاز الليمفاوي ، ولكن أيضًا بسبب التنظيم العصبي الرئوي للقلب ، والانهيار الهيكلي على أي مستوى - القلب ، والأوعية الدموية ، والأوعية الدموية الدقيقة ، والأوعية اللمفاوية ، والقناة الصدرية. مع وجود اضطراب في تنظيم نشاط القلب ، وتطور عملية مرضية فيه ، تنشأ حالات شائعة ، ومع اضطراب في تنظيم وظيفة قاع الأوعية الدموية في منطقة معينة ، وكذلك هيكلها الأرض، - محلي اضطرابات الدورة الدموية والليمفاوية. يمكن أن تسبب اضطرابات الدورة الدموية المحلية (مثل النزيف الدماغي) انتهاكات عامة... عام و الانتهاكات المحليةيتم ملاحظة الدورة الدموية والليمفاوية في العديد من الأمراض ، ويمكن أن تعقد مسارها وتؤدي إلى عواقب وخيمة.
يزداد خطر ارتفاع مستويات الكوليسترول ، وهي مادة شمعية توجد في الكبد وتوجد أيضًا في اللحوم والحليب ومنتجات الألبان الأخرى ، مع تقدم العمر. كلما ارتفع مستوى الكوليسترول لدى الشخص ، زادت مخاطر الإصابة بأمراض القلب. عندما يكون لدى الشخص الكثير من الكوليسترول في دمه ، يبدأ في التراكم على جدران الشرايين ، مما يؤدي في النهاية إلى تصلب هذه المسارات وتضيقها. يؤدي تراكم الدهون إلى إبطاء تدفق الدم إلى القلب أو انسداده تمامًا ، وقد يعاني الشخص الأكبر سنًا من ألم في الصدر أو حتى نوبة قلبية.
اضطرابات الدورة الدموية
يمكن تقسيم اضطرابات الدورة الدموية إلى ثلاث مجموعات: 1) اضطرابات الدورة الدموية ، وتتمثل في كثرة (الشرايين أو الوريدية) وفقر الدم. 2) اضطرابات نفاذية جدار الأوعية الدموية ، والتي تشمل النزيف (النزف) والبلازما ؛ 3) اضطرابات في تدفق الدم وحالته (أي الريولوجيا) في شكل ركود وظاهرة الحمأة والتخثر والانسداد.
أسباب اضطرابات الدورة الدموية
مرض السكري هو اضطراب يتعارض مع إنتاج الأنسولين ويسبب ارتفاع مستويات السكر في الدم. يزيد مرض السكري أيضًا من مخاطر الإصابة بأمراض القلب وارتفاع ضغط الدم والسكتة الدماغية. تتمثل المضاعفات الرئيسية لمرض السكري في ضعف تدفق الدم وانسداد الأوعية الدموية في الساقين والقدمين.
أعراض اضطرابات الدورة الدموية
يمكن أن يؤدي ضعف تدفق الدم إلى تقرحات القدم والتهابات ، وفي الحالات القصوى يتطلب بتر أصابع القدم أو أصابع القدم أو الأطراف السفلية... هناك مشكلة أخرى في الدورة الدموية تصيب كبار السن بشكل شائع وهي مرض الشرايين المحيطية. الأشخاص المصابون بهذه الحالة أكثر عرضة للإصابة بأمراض القلب والسكتات الدماغية بستة إلى سبع مرات مقارنة بالأشخاص غير المصابين بهذا الاضطراب.
ترتبط العديد من أنواع اضطرابات الدورة الدموية ارتباطًا وثيقًا من الناحية المرضية ولها علاقات سببية ، على سبيل المثال ، العلاقة بين النزيف والبلازما والوذمة مع كثرة الدم ، وربط فقر الدم بالانسداد والتجلط ، والأخير بالركود والوفرة الوريدية. تكمن أسباب اضطرابات الدورة الدموية في العديد من المتلازمات السريرية مثل بصيرو فشل القلب المزمن (القلب والأوعية الدموية) ، التخثر المنتشر داخل الأوعية (التخثر المنتشر داخل الأوعية) ، متلازمة الانسداد التجلطي.هم في جوهر صدمة.
تحتوي الأوردة ، وهي الأوعية الدموية التي تنقل الدم من الجسم إلى القلب ، على صمامات تعمل على منع الدم من الخروج من القلب. مع تقدم الشخص في العمر ، قد تبدأ الصمامات في العمل بكفاءة أقل ، مما يتسبب في عودة الدم وتجمعه ، وانتفاخ الأوردة وتلفها تحت الجلد. تُعرف مشكلة الدورة الدموية هذه باسم الدوالي.
هناك مشكلة أخرى في الدورة الدموية مرتبطة بالوريد والتي يمكن أن تؤثر على كبار السن وهي تجلط الأوردة العميقة. الأشخاص الذين يعانون من اضطرابات الدورة الدموية. مع ظاهرة رينود ، تحدث نوبات من تلون الجلد وخدر وخفقان في أطراف الجسم ، وعادة ما تكون أصابع اليدين والقدمين. تحدث هذه النوبات عندما يتم ضغط الأوعية الدموية في أصابع اليدين والقدمين بشدة ، وعادة ما يكون ذلك استجابةً لدرجات الحرارة الباردة أو الإجهاد العاطفي. هناك نوعان من ظاهرة رينود. ظاهرة رينود الأساسية هي عندما تنشأ مشكلة من تلقاء نفسها.
في الجنين والوليد والطفل في السنوات الثلاث الأولى من العمر ، تحدث الزيادة العامة والمحلية وفقر الدم والنزيف والركود بسهولة أكبر وأكثر من البالغين ، الأمر الذي يعتمد على عدم نضج الآليات التنظيمية للدورة الدموية. التخثر والنوبات القلبية عند الأطفال أقل شيوعًا من البالغين. تحدث اضطرابات الدورة الدموية بشكل رئيسي بسبب تشوه الجهاز القلبي الوعائي ، أو إضافة عدوى إنتانية ثانوية إليها ، أو في بعض الأمراض المعدية الحادة (الدفتيريا ، التهاب عضلة القلب الفيروسي ، إلخ).
عندما يقترن بحالات صحية أخرى. عادةً ما يُعرف اضطراب المناعة الذاتية مثل تصلب الجلد أو الذئبة باسم رينود الثانوي. التهاب الشرايين المؤقت هو مشكلة التهابية في الدورة الدموية تؤدي إلى تضخم الأوعية الدموية للرأس والعينين والأعصاب البصرية. إذا تُركت الحالة دون علاج ، فقد تتسبب في عدم وضوح الرؤية ، وازدواج الرؤية ، و الحالات الشديدة- فقدان الرؤية الدائمة عند إعاقة تدفق الدم إلى العينين والعصب البصري.
ارتفاع ضغط الدم شائع ، خاصة بين كبار السن. وفقًا للمعهد القومي للقلب والرئة والدم ، يعاني واحد من كل ثلاثة بالغين أمريكيين من ارتفاع ضغط الدم ، ويعاني نصف البالغين الذين يبلغون من العمر 65 عامًا فأكثر من هذا الاضطراب. الأمريكيون من أصل أفريقي ، والرجال فوق 45 ، والنساء فوق 55 أكثر عرضة للإصابة بارتفاع ضغط الدم.
وفرة أو فرط
احتقان (احتقان)يمكن أن يكون شريانيًا وريديًا.
كثرة الشرايين
كثرة الشرايين- زيادة تدفق الدم إلى الأعضاء والأنسجة بسبب زيادة تدفق الدم الدم الشرياني... قد يكون جنرال لواء الشخصية ، والتي لوحظت مع زيادة حجم الدورة الدموية أو عدد كريات الدم الحمراء. في مثل هذه الحالات ، يظهر لون أحمر للجلد والأغشية المخاطية وزيادة في ضغط الدم. في كثير من الأحيان احتقان الشرايين محلي الشخصية وينشأ من أسباب مختلفة.
الرجال الذين تزيد أعمارهم عن 45 عامًا والنساء فوق سن 55 عامًا لديهم مخاطر متزايدة من ارتفاع مستويات الكوليسترول ، مما قد يضر أو يمنع تدفق الدم إلى الأعضاء الحيوية. يعاني ما يقرب من 21٪ من البالغين الذين يبلغون من العمر 60 عامًا أو أكثر من مرض السكري ، مما يعرضهم لخطر الإصابة بمشاكل في الدورة الدموية. هذا المرض يصيب الأقليات بشكل غير متناسب. الأمريكيون من أصل أفريقي ، والأسبان ، والهنود الأمريكيون ، وسكان ألاسكا الأصليون ، والأمريكيون الآسيويون ، وسكان جزر المحيط الهادئ لديهم مخاطر متزايدة للإصابة بمرض السكري مقارنة بالقوقازيين.
يميز فسيولوجي احتقان الشرايين الذي يحدث تحت تأثير جرعات كافية من العوامل الفيزيائية والكيميائية ، مع الشعور بالخجل والغضب (احتقان انعكاسي) ، مع زيادة وظائف الأعضاء (احتقان العامل) ، و مرضي احتقان الشرايين.
بناءً على خصائص المسببات وآلية التطوير ، يتم تمييز الأنواع التالية احتقان الشرايين المرضي: وعائي عصبي (محلل عصبي) ؛ جانبية؛ احتقان بعد فقر الدم (بعد فقر الدم) ؛ شاغر؛ التهابي. احتقان بسبب الناسور الشرياني الوريدي.
الأشخاص الذين يعانون من حالات طبية مزمنة مثل مرض السكري معرضون للخطر بشكل خاص. تؤثر الدوالي الوريدية على 25 مليون أمريكي وهي أكثر شيوعًا بين الأشخاص الذين تتراوح أعمارهم بين الثلاثينيات والسبعينيات من العمر ، وخاصة النساء. تميل ظاهرة رينود الأولية إلى الحدوث عند المراهقين والبالغين. ظاهرة رينود الثانوية أكثر شيوعًا بين الأشخاص فوق سن الأربعين. يتأثر حوالي 3 ٪ من عامة السكان بظاهرة رينود. في الأشخاص الذين يعانون من اضطرابات النسيج الضام ، تكون مشكلة الدورة الدموية هذه أكثر شيوعًا ، حيث تؤثر على أكثر من 90٪ من الأشخاص المصابين بتصلب الجلد وأكثر من 30٪ من المصابين بالذئبة الحمامية الجهازية ومتلازمة سجوجرن.
احتقان وعائي عصبي (محلل عصبي)لوحظ نتيجة لتهيج الأعصاب الموسعة للأوعية أو شلل الأعصاب المضيق للأوعية. يصبح الجلد والأغشية المخاطية حمراء ومتورمة قليلاً ودافئة أو ساخنة عند اللمس. يمكن أن يحدث هذا النوع من احتقان الدم في أجزاء معينة من الجسم مع انتهاك التعصيب ، على الجلد والأغشية المخاطية للوجه مع بعض الالتهابات ، مصحوبة بتلف الغدد السمبثاوية. الجهاز العصبي... عادة ما يمر هذا احتقان الدم بسرعة ولا يترك أي أثر.
غالبًا ما يصيب التهاب الشرايين المؤقت الأشخاص الذين يبلغون من العمر 60 عامًا أو أكثر وهو أكثر شيوعًا عند النساء أربع مرات من الرجال. يُطلق على ارتفاع ضغط الدم اسم القاتل الصامت لأن معظم المصابين بهذه الحالة لا تظهر عليهم أعراض. عادة لا توجد أعراض لارتفاع الكوليسترول. قد تشير الاختبارات السنوية للتحقق من الكوليسترول وارتفاع ضغط الدم للأطباء إلى أن المريض يعاني من مشكلة.
ألم في صدرقد تكون النوبة القلبية أو السكتة الدماغية علامات على أن مرض السكري أو تصلب الشرايين يسببان مضاعفات في الدورة الدموية. قد يشعر الشخص المصاب بنوبة قلبية بالغثيان والتعرق وضعف شديد بالإضافة إلى آلام في الصدر. السكتة الدماغية قد يكون لها ضعف مفاجئ ، والارتباك ، والدوخة ، والصداع الشديد ، أو عدم ارتياحمن عين واحدة أو كلتا العينين.
احتقان الدم الجانبيينشأ بسبب انسداد تدفق الدم على طول جذع الشرايين الرئيسي ، مغلقًا بواسطة جلطة أو صمة. في هذه الحالات ، يندفع الدم عبر الأوعية الجانبية. يتوسع تجويفهم بشكل انعكاسي ، ويزداد تدفق الدم الشرياني وتتلقى الأنسجة كمية متزايدة من الدم.
قد يعاني الأشخاص المصابون بالدوالي من علامات وأعراض مثل الدوالي الظاهرة وتورم الكاحلين والقدمين. الخفقان أو التشنجات أو حكة في الساقين. أو تغير لون الجلد حوله توسع الأوردة... خلال حلقة من ظاهرة رينود ، تبالغ الأوعية الدموية الموجودة على سطح الجلد في رد فعلها ، مما يتسبب في لمعان جلد أصابع اليدين والقدمين باللون الأبيض والأزرق ثم الأحمر.
يعاني الأشخاص المصابون بالتهاب الشرايين المؤقت من الصداع وألم في فروة الرأس وألم في منطقة الصدغ. قد يعانون أيضًا من عدم وضوح الرؤية ، وتدلي الجفون ، وضعف الشهية ، والحمى ، والتعب ، وألم في الرقبة أو الفك. من خلال إجراء طبي متخصص ، يمكن أن يحدد ضغط الدم من صفعة ضغط الدم ما إذا كان الشخص يعاني من ارتفاع ضغط الدم. الضغط الشريانييعتبر طبيعيًا إذا ظل الرقم العلوي أقل من 120 وإذا ظل الرقم السفلي أقل من ذلك.
فرط الدم بعد فقر الدم(postanemic) يتطور في الحالات التي يتم فيها القضاء على العامل الذي يؤدي إلى ضغط الشريان (الورم وتراكم السوائل في التجويف والرباط وما إلى ذلك) وفقر الدم في الأنسجة بسرعة. في هذه الحالات ، تتوسع أوعية الأنسجة التي تم استنشاقها سابقًا بشكل حاد وتفيض بالدم ، مما قد يؤدي ليس فقط إلى التمزق والنزيف ، ولكن أيضًا إلى فقر الدم في الأعضاء الأخرى ، مثل الدماغ ، بسبب إعادة توزيع الدم بشكل حاد. لذلك ، يتم إجراء عمليات التلاعب مثل إزالة السوائل من تجاويف الجسم ، وإزالة الأورام الكبيرة ، وإزالة عاصبة مرنة.
احتقان فاكاتني(من اللات. فراغ- فارغ) بسبب انخفاض الضغط الجوي. يمكن مشاركتها ، على-
مثال في الغواصين وعمال الغواصين أثناء الصعود السريع من منطقة الضغط المتزايد. يتم الجمع بين احتقان الدم الناتج عن الانسداد الغازي والتخثر الوعائي والنزيف.
محلييظهر احتقان الدم المفرط على الجلد تحت تأثير ، على سبيل المثال ، العلب الطبية ، التي تخلق مساحة نادرة فوق منطقة معينة.
احتقان الدم الالتهابي- رفيق دائم للالتهاب (انظر. إشعال).
فرط الدم بسبب الناسور الشرياني الوريديينشأ في الحالات التي ، على سبيل المثال ، عندما إصابة بعيار ناريأو إصابة أخرى ، يتم تكوين مفاغرة بين الشريان والوريد واندفاع الدم الشرياني إلى الوريد.
المعنى يتم تحديد احتقان الدم الشرياني المرضي بشكل أساسي حسب نوعه. احتقان الدم الجانبي ، على سبيل المثال ، هو في الأساس تعويضي ، ويوفر الدورة الدموية عند إغلاق جذع الشرايين. احتقان الدم الالتهابي هو عنصر لا غنى عنه في هذا التفاعل الوقائي والتكيفي. ومع ذلك ، يصبح احتقان الدم المفرط أحد مكونات مرض تخفيف الضغط.
احتقان وريدي
احتقان وريدي- زيادة تدفق الدم إلى العضو أو الأنسجة بسبب انخفاض (صعوبة) تدفق الدم ؛ تدفق الدم لا يتغير أو ينخفض. ركود الدم الوريدي (احتقان احتقاني)يؤدي إلى توسع الأوردة والشعيرات الدموية (الشكل 53) ، وإبطاء تدفق الدم فيها ، والذي يرتبط بتطور نقص الأكسجة ، وزيادة نفاذية الأغشية القاعدية للشعيرات الدموية.
يمكن أن يكون الاحتقان الوريدي عامًا ومحليًا.
احتقان وريدي عام
احتقان وريدي عاميتطور في أمراض القلب مما يؤدي إلى قصور حاد أو مزمن في القلب (القلب والأوعية الدموية). يمكن أن تكون حادة أو مزمنة.
أرز. 53.احتقان وريدي. الشعيرات الدموية وأوردة الرئة متوسعة ومليئة بالدم
في احتقان وريدي عام حاد ،وهو مظهر من مظاهر المتلازمة قصور القلب الحاد(قصور انقباض عضلة القلب ، على سبيل المثال ، مع احتشاء عضلة القلب والتهاب عضلة القلب الحاد) ، نتيجة نقص الأكسجة في الحواجز النسيجية المنشأ وزيادة حادة في نفاذية الشعيرات الدموية في الأنسجة ، ونقع البلازما (نزف) ووذمة ، وركود في الشعيرات الدموية ونزيف متعدد ذو طبيعة سكري تظهر في الأنسجة ضمور وتغيرات نخرية. تحدد السمات الهيكلية والوظيفية للعضو الذي يتطور فيه الركود الوريدي الحاد غلبة التغيرات الوذمة - البلازمية أو النزفية أو الضمورية والنخرية. مزيج منهم ممكن أيضا. في الرئتين ، تفسر السمات الفيزيولوجية النسيجية لحاجز الهواء والدم تطور الوذمة والنزيف في الغالب في الركود الوريدي الحاد. في الكلى ، بسبب الخصائص المميزة لهيكل النيفرون والدورة الدموية ، تحدث تغيرات ضمور ونخرية بشكل رئيسي ، وخاصة ظهارة الأنابيب. في الكبد ، فيما يتعلق بخصائص الهندسة المعمارية للفصيص الكبدي ودورتها الدموية في كثرة حادة ، يظهر نزيف مركزي ونخر.
الاحتقان الوريدي العام المزمنيتطور مع المتلازمة فشل القلب المزمن (القلب والأوعية الدموية) ،يعقد العديد من أمراض القلب المزمنة (عيوب ، مرض نقص ترويةالقلب ، والتهاب عضلة القلب المزمن ، واعتلال عضلة القلب ، وداء البطانة الليفية الشغاف ، وما إلى ذلك). يؤدي إلى تغيرات شديدة ، لا رجعة فيها في كثير من الأحيان ، في الأعضاء والأنسجة. الحفاظ على حالة نقص الأكسجة في الأنسجة لفترة طويلة ، فإنه يحدد ليس فقط تطور البلازما والوذمة والركود والنزيف والحثل والنخر ، ولكن أيضًا ضامرو التغييرات المتصلبة.التغييرات الصلبة ، أي تكاثر النسيج الضام ، المرتبط بحقيقة أن نقص الأكسجة المزمن يحفز تخليق الكولاجين بواسطة الخلايا الليفية والخلايا الشبيهة بالأرومة الليفية. النسيج الضام يزيح عناصر متني ويتطور تصلب راكد (تصلب)الأعضاء والأنسجة. يتم إغلاق الحلقة المفرغة في الاحتقان الوريدي المزمن بالتطور متني الشعيرات الدمويةكتلة بسبب "سماكة" الأغشية القاعدية للبطانة والظهارة بسبب زيادة إنتاج الكولاجين بواسطة الخلايا الليفية وخلايا العضلات الملساء والأرومات الليفية الدهنية.
تغييرات الجهاز في حالة الركود الوريدي المزمن ، على الرغم من وجود عدد من السمات المشتركة (تصلب الركود) ، فإن لديهم عددًا من الميزات.
يصبح الجلد ، وخاصة الأطراف السفلية ، باردًا ويميل إلى الزرقة (زرقة).تتوسع أوردة الجلد والأنسجة تحت الجلد ، ومليئة بالدم ؛ كما يتم توسيع الأوعية اللمفاوية ومليئة باللمف. الوذمة المعبر عنها في الأدمة والأنسجة تحت الجلد ، تكاثر النسيج الضام في الجلد. فيما يتعلق بالاحتقان الوريدي والوذمة والتصلب ، يحدث التهاب وتقرح بسهولة في الجلد ، والتي لا تلتئم لفترة طويلة.
كبد في حالة الركود الوريدي المزمن ، يتضخم ، كثيف ، حوافه مستديرة ، سطح الشق متنوع ، رمادي - أصفر مع بقع حمراء داكنة ويشبه جوزة الطيب ، لذلك يسمى هذا الكبد جوزة الطيب(الشكل 54).
في يمكن ملاحظة أن الأجزاء المركزية فقط من الفصيصات هي ذات الدم الكامل ، حيث يتم تدمير خلايا الكبد (انظر الشكل 54) ؛ هذه المقاطع تبدو حمراء داكنة على قطع الكبد. على محيط الفصيصات ، تكون خلايا الكبد في حالة ضمور ، وغالبًا ما تكون دهنية ، وهو ما يفسر اللون الرمادي والأصفر لنسيج الكبد.
يعتبر تشكل تغيرات الكبد أثناء الركود الوريدي المطول أمرًا معقدًا (المخطط السادس). ترجع الزيادة الانتقائية لمركز الفصيصات إلى حقيقة أن ركود الكبد يغطي في المقام الأول الأوردة الكبدية ، وينتشر إلى المجموعة و عروق مركزية، ثم على أشباه الجيوب. يتمدد الأخير ، ولكن فقط في الأجزاء المركزية والمتوسطة من الفصيص ، حيث يواجهون مقاومة من التشعبات الشعرية التي تتدفق إلى الجيوب الأنفية الشريان الكبدي، وهو الضغط الذي يكون أعلى مما هو عليه في الجيوب الأنفية. مع الزيادة الكبيرة في مركز الفصيصات ، يظهر نزيف ، وتخضع الخلايا الكبدية هنا للحثل والنخر والضمور. الخلايا الكبدية في محيط الفصيصات هي تضخم تعويضي وتصبح مشابهة للخلايا المركزية. يرتبط تكاثر النسيج الضام في منطقة النزف وموت الخلايا الكبدية بتكاثر الخلايا الجيبية - الخلايا الشحمية ، التي يمكن أن تكون بمثابة أرومات ليفية (انظر الشكل 54) ، وبالقرب من الأوردة المركزية والمجمعة - مع الانتشار من الخلايا الليفية البرانية لهذه الأوردة. نتيجة لتكاثر النسيج الضام في الجيوب الأنفية ، يظهر غشاء قاعدي مستمر (غائب في الكبد الطبيعي) ، أي يحدث الشعيرات الدموية للجيوب الأنفية ،ينشأ متني الشعيرات الدمويةكتلة ، والتي تؤدي إلى تفاقم نقص الأكسجة ، مما يؤدي إلى تطور التغيرات الضامرة والتصلب في الكبد. يتم تسهيل ذلك أيضًا عن طريق تحويل الدم ، الذي يتطور مع تصلب الجدران وانسداد تجويف العديد من الأوردة المركزية والمجمعة ، فضلاً عن زيادة ركود اللمف. في النهاية يطور التليف الاحتقاني (التصلب) في الكبد.
مع الانتشار التدريجي للنسيج الضام ، يظهر تجديد غير كامل لخلايا الكبد مع تكوين العقد المتجددة ، وإعادة هيكلة وتشوه العضو. هذا تطوير تليف الكبد الراكد (جوزة الطيب) ،وهو ما يسمى أيضًا القلبية ،كما يحدث عادة في قصور القلب المزمن.
الخامس رئتين مع كثرة الوريدية المزمنة ، يتطور نوعان من التغييرات - نزيف متعدد ، يسبب داء هيموسيديريات الرئتين ،وانتشار النسيج الضام ، أي تصلب.تصبح الرئتان كبيرة وبنية وكثيفة - تصلب بني في الرئتين(الشكل 55).
الخامس التشكل الضغط البني للرئتين ، الدور الرئيسي يلعبه كثرة الاحتقان وارتفاع ضغط الدم في الدورة الدموية الرئوية ، مما يؤدي إلى نقص الأكسجة وزيادة نفاذية الأوعية الدموية ، وذمة ، ونزيف سكري (المخطط السابع). تطور هذه التغييرات
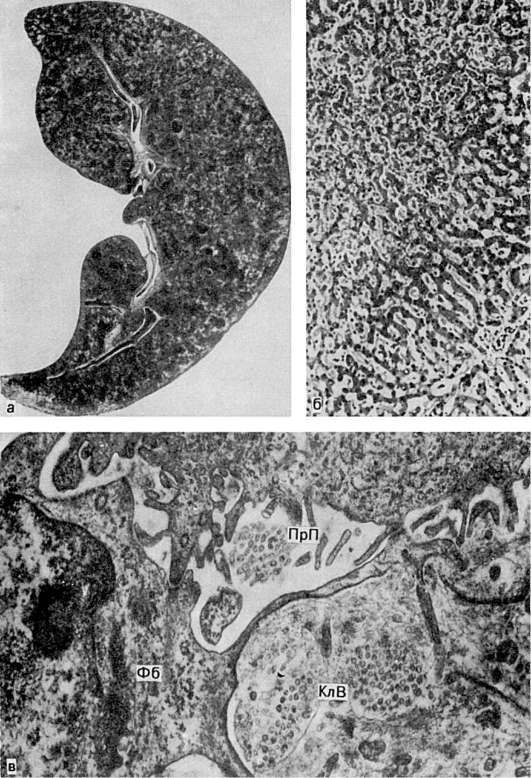 أرز. 54.كبد جوزة الطيب:
أرز. 54.كبد جوزة الطيب:
أ - عرض مقطعي. ب - في وسط الفصيص الكبدي (أعلى اليسار) ، يتم توسيع الجيوب الأنفية بشكل حاد ويتم تدمير خلايا الكبد كاملة الدم ؛ على محيط الفصيص (أسفل اليمين) يتم الحفاظ عليها (الصورة المجهرية) ؛ ج - في الفراغ المحيط بالجيني (PrP) الخلايا الليفية (Fb) وألياف الكولاجين (CLV) (المخطط الإلكتروني). × 27000
مخطط السادس.تشكل تليف الكبد الاحتقاني
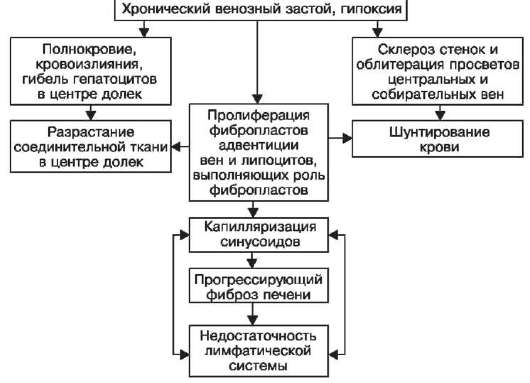
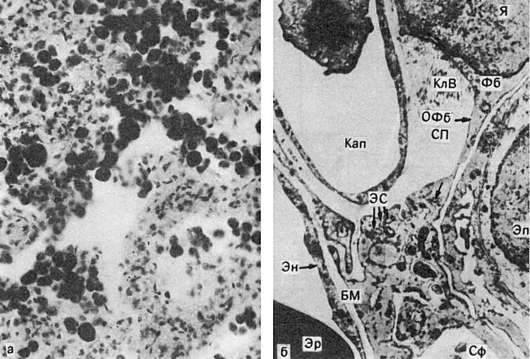 أرز. 55.توحيد براون للرئتين:
أرز. 55.توحيد براون للرئتين:
أ - الأرومات الحديدية والألواح الحديدية في تجويف الحويصلات الهوائية الرئوية ، تصلب الحاجز السنخي (صورة مجهرية) ؛ ب - في الفضاء الحاجز الموسع (SP) siderophage (Sph) والأرومة الليفية النشطة (Fb) ، يشكل السيتوبلازم عملية طويلة (OFB) ويحتوي على العديد من الأنابيب من الشبكة الإندوبلازمية الحبيبية (ES) ، الريبوسومات الحرة. تظهر ألياف الكولاجين (CLF) بالقرب من جسم الخلايا الليفية. كاب - شعري BM - الغشاء القاعدي En - البطانة. ep - ظهارة السنخية. إيه - كرات الدم الحمراء ، أنا - النواة. الكترونوجرام. x12500
مخطط السابع.تشكل الانضغاط البني للرئتين
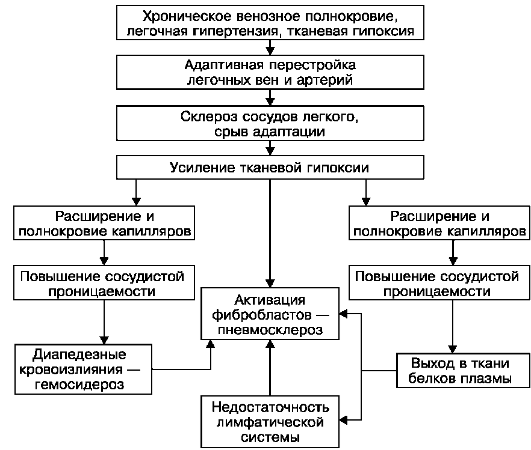 يسبقه عدد من العمليات التكيفية في قاع الأوعية الدموية في الرئتين. استجابة لارتفاع ضغط الدم في الدورة الدموية الرئوية ، يحدث تضخم في الهياكل العضلية المرنة للفروع الصغيرة للوريد الرئوي والشريان مع إعادة هيكلة الأوعية وفقًا لنوع الشرايين المغلقة ، مما يحمي الشعيرات الدموية في الرئة من المفاجئ تفيض بالدم. بمرور الوقت ، يتم استبدال التغييرات التكيفية في أوعية الرئة بالتغيرات المتصلبة ، ويتطور عدم المعاوضة الدورة الدموية الرئوية، تدفق الشعيرات الدموية من الحاجز بين السنخ بالدم. يزداد نقص الأكسجة في الأنسجة ، وبالتالي تزداد نفاذية الأوعية الدموية ، وتحدث نزيف متعدد السكري. في الحويصلات الهوائية ، القصبات الهوائية ، الحاجز بين السنخية ، أوعية لمفاويةوعقد الرئتين ، هناك تراكمات من الخلايا المحملة بالهيموسيديرين - الأرومة الحديدية والحديدية (انظر الشكل 55) والهيموسيديرين الحر. ينشأ داء هيموسيديري رئوي منتشر.الهيموسيديرين وبروتينات البلازما (الفيبرين) "تسد" السدى والتصريف اللمفاوي للرئتين ، مما يؤدي إلى فشل امتصاص الجهاز اللمفاوي ، والذي يتم استبداله بآخر ميكانيكي. يؤدي تصلب الأوعية الدموية وقصور الجهاز اللمفاوي إلى زيادة نقص الأكسجة الرئوي ، مما يؤدي إلى تكاثر الخلايا الليفية وتثخين الحاجز بين السنخ (انظر الشكل 55). ينشأ شعري
يسبقه عدد من العمليات التكيفية في قاع الأوعية الدموية في الرئتين. استجابة لارتفاع ضغط الدم في الدورة الدموية الرئوية ، يحدث تضخم في الهياكل العضلية المرنة للفروع الصغيرة للوريد الرئوي والشريان مع إعادة هيكلة الأوعية وفقًا لنوع الشرايين المغلقة ، مما يحمي الشعيرات الدموية في الرئة من المفاجئ تفيض بالدم. بمرور الوقت ، يتم استبدال التغييرات التكيفية في أوعية الرئة بالتغيرات المتصلبة ، ويتطور عدم المعاوضة الدورة الدموية الرئوية، تدفق الشعيرات الدموية من الحاجز بين السنخ بالدم. يزداد نقص الأكسجة في الأنسجة ، وبالتالي تزداد نفاذية الأوعية الدموية ، وتحدث نزيف متعدد السكري. في الحويصلات الهوائية ، القصبات الهوائية ، الحاجز بين السنخية ، أوعية لمفاويةوعقد الرئتين ، هناك تراكمات من الخلايا المحملة بالهيموسيديرين - الأرومة الحديدية والحديدية (انظر الشكل 55) والهيموسيديرين الحر. ينشأ داء هيموسيديري رئوي منتشر.الهيموسيديرين وبروتينات البلازما (الفيبرين) "تسد" السدى والتصريف اللمفاوي للرئتين ، مما يؤدي إلى فشل امتصاص الجهاز اللمفاوي ، والذي يتم استبداله بآخر ميكانيكي. يؤدي تصلب الأوعية الدموية وقصور الجهاز اللمفاوي إلى زيادة نقص الأكسجة الرئوي ، مما يؤدي إلى تكاثر الخلايا الليفية وتثخين الحاجز بين السنخ (انظر الشكل 55). ينشأ شعري
كتلة متني ،تتطور حلقة مفرغة مغلقة في تكوين تصلب الرئة التصلب الاحتقانيرئتين. يكون أكثر أهمية في الأجزاء السفلية من الرئتين ، حيث يكون الركود الوريدي أكثر وضوحًا وهناك المزيد من تراكمات أصباغ الدم والفيبرين. التصلب الرئوي ، مثل داء الهيموسيدية ، مع الضغط البني للرئتين له توزيع ذنبي ويعتمد على درجة ومدة الاحتقان الوريدي في الرئتين.
موجود تصلب بني مجهول السبب في الرئتين(مجهول السبب ، أو أساسي ، داء هيموسيديري رئوي ؛ فقر الدم الناجم عن النزف الرئوي ؛ متلازمة سيلين جيلرستيد). هذا المرض نادر ، وخاصة في الأطفال الذين تتراوح أعمارهم بين 3 إلى 8 سنوات. لا يختلف تكوين داء الهيموسيديرين الأساسي في الرئتين جوهريًا عن ذلك الموصوف للضغط البني الثانوي للرئتين. ومع ذلك ، يكون داء الهيموسيديرين أكثر وضوحًا وغالبًا ما يكون مصحوبًا بنزيف متعدد. يعتبر سبب المرض هو التخلف الأساسي للإطار المرن للأوعية الرئوية ، ونتيجة لذلك تحدث تمدد الأوعية الدموية وركود الدم ونزيف السكري في الرئتين ؛ لا تستبعد دور الالتهابات والتسمم والحساسية والتحصين الذاتي.
الكلى مع الركود الوريدي العام المزمن تصبح كبيرة وكثيفة ومزرقة - تصلب مزرق في الكلى.عروق النخاع والمنطقة الحدودية هي من ذوات الدم الكامل بشكل خاص. على خلفية الركود الوريدي ، يتطور التهاب الغدد الليمفاوية. في حالات زيادة نقص الأكسجة ، يحدث ضمور في الخلايا الكلوية في الانقسامات الرئيسية للنيفرون والتصلب ، ومع ذلك ، لا يتم نطقه.
احتقان وريدي مزمن في طحال كما يؤدي إليها تصلب مزرق.ويلاحظ تضخم ، كثيف ، لون الكرز الداكن ، ضمور الجريبات والتصلب اللبي. مع الركود الوريدي المزمن العام ، يكون التصلب المزرق سمة من سمات الأعضاء الأخرى أيضًا.
احتقان وريدي محلي
لوحظ كثرة وريدية موضعية عندما يكون تدفق الدم الوريدي من عضو أو جزء معين من الجسم صعبًا بسبب إغلاق تجويف الوريد (الجلطة ، الصمة) أو الضغط عليه من الخارج (نمو الورم النسيج الضام). لذلك ، وفرة وريدية حادة الجهاز الهضمي يتطور مع تجلط الوريد البابي. كبد جوزة الطيب وتليف الكبد جوزة الطيبتم العثور عليها ليس فقط مع التكاثر الوريدي العام ، ولكن أيضًا مع التهاب الأوردة الكبدية وتجلط تجويفها (طمس التهاب الوريد الخثاري في الأوردة الكبدية) ، وهو سمة من سمات مرض بود خياري (متلازمة). السبب تصلب مزرققد يتطور تجلط الأوردة الكلوية. احتقان وريدي وذمة الأطراف كما يؤدي إلى تخثر وريدي إذا تداول الضماناتتبين أنها غير كافية.
يمكن أن يحدث الاحتقان الوريدي المحلي أيضًا نتيجة للتطور الضمانات الوريديةفي حالة وجود صعوبة أو توقف تدفق الدم على طول الطرق السريعة الوريدية الرئيسية (على سبيل المثال ، مفاغرة البابي الأجوف مع صعوبة في تدفق الدم عبر الوريد البابي). تتوسع الأوردة الجانبية المليئة بالدم بشكل حاد ، ويتوسع جدارها
ترقق ، الذي يمكن أن يسبب نزيفًا خطيرًا (على سبيل المثال ، من أوردة المريء المتوسعة والضعيفة مع تليف الكبد).
الوفرة الوريدية مرتبطة بحدوث ليس فقط تغيرات البلازما النزفية ، الضمورية ، الضمورية والمتصلبة ، ولكن أيضًا النوبات القلبية الوريدية (الاحتقانية).
فقر دم
فقر دمأو إقفار(من اليونانية. ischo- التأخير) ، يسمى انخفاض إمداد الدم إلى الأنسجة أو العضو أو جزء من الجسم نتيجة عدم كفاية تدفق الدم. نحن نتحدث عن كل من ملء الدم غير الكافي والاستنزاف الكامل.
فقر الدم العام أو فقر الدم ،هو مرض يصيب الجهاز المكون للدم ويتميز بعدم كفاية محتوى كريات الدم الحمراء والهيموجلوبين (انظر. فقر دم).فقر الدم لا علاقة له باضطرابات الدورة الدموية.
ترتبط تغيرات الأنسجة التي تحدث أثناء فقر الدم في النهاية بنقص الأكسجة أو نقص الأكسجين ، أي تجويع الأكسجين. اعتمادًا على السبب الذي تسبب في فقر الدم ، ولحظة ظهوره المفاجئ ، ومدة نقص الأكسجة ودرجة حساسية الأنسجة له ، مع فقر الدم ، إما أن تحدث تغييرات طفيفة على مستوى البنى التحتية ، أو تغييرات مدمرة جسيمة ، حتى نخر إقفاري - نوبة قلبية.
في فقر الدم الحاد عادة ما تحدث تغيرات ضمور ونخرية. يسبقها تغيرات كيميائية نسيجية وتغييرات في البنية التحتية - اختفاء الجليكوجين من الأنسجة ، وانخفاض نشاط إنزيمات الأكسدة والاختزال وتدمير الميتوكوندريا. للتشخيص العياني ، يتم استخدام أملاح تيترازوليوم مختلفة ، تيلوريت البوتاسيوم ، والتي ، خارج مناطق نقص التروية (حيث يكون نشاط نازعة الهيدروجين مرتفعًا) ، يتم ترميمها وتلطيخ الأنسجة باللون الرمادي أو الأسود ، في حين أن مناطق نقص التروية (حيث يكون نشاط نازعة الهيدروجين مرتفعًا) يتم تقليل الإنزيمات أو عدم وجودها) تظل غير ملوثة. بناءً على نتائج دراسة إلكترونية كيميائية نسجية لتغيرات الأنسجة في فقر الدم الحاد والنوبات القلبية نقص التروية الحاديجب أن ينظر إليه على أنه حالة ما قبل النخر (ما قبل الاحتشاء).في فقر الدم لفترات طويلة يتطور ضمور العناصر المتنيّة والتصلب نتيجة زيادة نشاط تخليق الكولاجين في الخلايا الليفية.
يعتمد على أسباب و الظروف في حالات الحدوث ، يتم تمييز الأنواع التالية من فقر الدم: تشنج الأوعية الدموية ، الانسداد ، الانضغاط ، نتيجة إعادة توزيع الدم.
فقر الدم الوعائييحدث بسبب تشنج الشريان بسبب عمل المنبهات المختلفة. على سبيل المثال ، يمكن أن يسبب التهيج المؤلم تشنج الشرايين وفقر الدم في مناطق معينة من الجسم. نفس آلية عمل أدوية مضيق الأوعية (على سبيل المثال ، الأدرينالين). يظهر إقفار الأوعية الدموية أيضًا مع تأثيرات عاطفية سلبية ("تشنج وعائي للعواطف غير المتفاعلة").
فقر الدم الانسدادييتطور نتيجة لإغلاق تجويف الشريان عن طريق الجلطة أو الصمة ، نتيجة تكاثر النسيج الضام في تجويف الشريان مع التهاب جداره (طمس التهاب باطنة الشريان) ، وتضيق تجويف الشريان الشريان بواسطة لوحة تصلب الشرايين. غالبًا ما يكمل نقص التروية الانسدادي الناجم عن تجلط الدم الشرياني تشنج الأوعية ، والعكس صحيح ، يكمل تشنج الأوعية انسداد الشريان بجلطة أو صمة.
فقر الدم الانضغاطييظهر عندما يتم ضغط الشريان بواسطة ورم ، انصباب ، عاصبة ، ضمد.
نقص التروية بسبب إعادة توزيع الدملوحظ في حالات احتقان الدم بعد فقر الدم (انظر. كثرة الشرايين).هذا ، على سبيل المثال ، نقص التروية الدماغي أثناء استخلاص السوائل من تجويف البطنحيث تندفع كتلة كبيرة من الدم.
المعنى و عواقب يختلف فقر الدم ويعتمد على خصائص السبب ومدة تأثيره. لذلك ، فإن فقر الدم الناتج عن تشنج الشرايين عادة ما يكون قصير العمر ولا يسبب أي اضطرابات معينة. ومع ذلك ، مع التشنجات لفترات طويلة ، قد تتطور التغيرات التصنع وحتى نخر نقص تروية (نوبة قلبية). يعتبر فقر الدم الانسدادي الحاد خطيرًا بشكل خاص ، لأنه غالبًا ما يؤدي إلى نوبة قلبية. إذا كان إغلاق تجويف الشريان يتطور ببطء ، فيمكن استعادة الدورة الدموية بمساعدة الضمانات وقد تكون عواقب فقر الدم طفيفة. ومع ذلك ، فإن فقر الدم طويل الأمد سيؤدي عاجلاً أم آجلاً إلى ضمور وتصلب.
نزيف
نزيف (نزيف)- خروج الدم من تجويف أحد الأوعية الدموية أو تجويف القلب إلى البيئة (في الخارج نزيف) أو في تجويف الجسم (داخلي نزيف). تشمل أمثلة النزيف الخارجي نفث الدم (haemoptoa) ،نزيف في الأنف (رعاف)،يتقيأ الدم (تخليق الدم) ،إفراز الدم في البراز (ميلينا) ،نزيف من الرحم (النزيف الرحمي).مع النزيف الداخلي ، يمكن أن يتراكم الدم في تجويف التامور (hemopericardium) ، وغشاء الجنب (hemothorax) ، وتجويف البطن (hemoperitoneum).
إذا كان الدم يتراكم أثناء النزيف في الأنسجة ، فإنهم يتحدثون عنه نزف.ويترتب على ذلك أن النزف هو نوع معين من النزيف. يسمى تراكم الدم المتخثر في الأنسجة بما يخالف سلامتها ورم دموي(الشكل 56) ، ومع الحفاظ على عناصر الأنسجة - التشريب النزفي(التسلل النزفي).
يسمى النزيف المستوي ، على سبيل المثال ، في الجلد والأغشية المخاطية كدماتونزيف نقطي صغير - نمشاتميل أو كدمات.
الأسباب يمكن أن يكون النزيف (النزف) تمزقًا وتآكلًا وزيادة نفاذية جدار الوعاء الدموي (القلب). نزيف بسبب التمزقجدران القلب أو الأوعية الدموية (النزف في rhexin ،اللات.
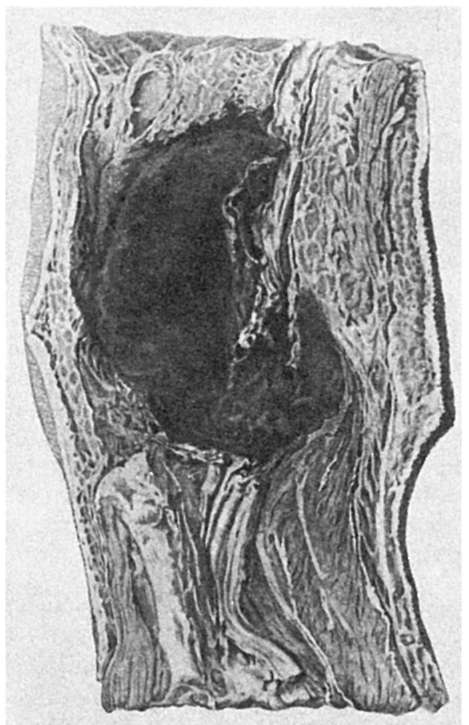 أرز. 56.ورم دموي واسع النطاق في الأنسجة الناعمه مفصل الركبةبعد إصابته بطلق ناري
أرز. 56.ورم دموي واسع النطاق في الأنسجة الناعمه مفصل الركبةبعد إصابته بطلق ناري
rhexo- يحدث التمزق عند الإصابة أو رضوض في الجدار أو ظهور عمليات مرضية فيه مثل النخر (النوبة القلبية) أو الالتهاب أو التصلب.
ينقسم النزيف عند إصابة وعاء إلى أولي وثانوي. يحدث النزيف الأولي وقت الإصابة ، والنزيف الثانوي بعد فترة زمنية معينة بسبب تقيح الجرح وذوبان جلطة دموية ، مما يؤدي إلى إغلاق عيب الوعاء الدموي.
لتمزق القلب والنزيففي أغلب الأحيان يؤدي نخر (نوبة قلبية).غالبًا ما ينتج التمزق فوق الصمامي للشريان الأورطي عن نخر الغشاء الأوسط (نخر).التهاب في البطانة الوسطى للشريان الأورطي (ميساورثيتيس)مع نتيجة التصلب في مرض الزهري يمكن أن يؤدي أيضًا إلى تمزق جدار الأبهر والنزيف. غالبا ما تجتمع تمزق تمدد الأوعية الدموية في القلب ،الشريان الأورطي ، وشرايين الدماغ ، والشريان الرئوي وأوعية أعضاء أخرى ، مما يؤدي إلى نزيف قاتل. تشمل هذه الفئة أيضًا النزيف عند تمزق كبسولة الأعضاء بسبب تطور العمليات المرضية فيها.
النزيف نتيجة تآكل جدار الوعاء الدموي (النزف في الديابروزين ،اليونانية داء السكري- تآكل ، تآكل) ، أو نزيف تآكل ،يحدث في العديد من العمليات المرضية ، ولكن في كثير من الأحيان مع الالتهاب والنخر والورم الخبيث. هذا هو نزيف تآكل عندما يتآكل جدار الوعاء الدموي بواسطة الإنزيمات المحللة للبروتين في بؤرة التهاب صديدي (على سبيل المثال ، مع التهاب الزائدة الدودية صديدي) ، وعصير المعدة - في الجزء السفلي من قرحة المعدة ، ونخر جبني (في جدار التجويف السلي) ، مع تقرح ورم سرطاني (على سبيل المثال ، سرطان المستقيم المتقرح والمعدة والثدي). يتطور النزيف التآكلي أيضًا أثناء الحمل خارج الرحم (البوقي) ، عندما تنمو الزغابات المشيمية وتؤدي إلى تآكل جدار قناة فالوب وأوعيتها.
النزيف بسبب زيادة نفاذية جدار الوعاء الدموي ،أو نزيف سكري (نزف لكل انقسام ،من اليونانية. ضياء- من خلال و بيداو- القفز) (الشكل 57) ، ينشأ من الشرايين والشعيرات الدموية والأوردة لأسباب عديدة. بينهم أهمية عظيمةلديك angionev-
اضطرابات الدوران ، التغيرات في دوران الأوعية الدقيقة ، نقص الأكسجة في الأنسجة. لذلك ، غالبًا ما توجد حالات نزيف خلقي مصحوبة بتلف في الدماغ ، ارتفاع ضغط الدم الشرياني، التهاب الأوعية الدموية الجهازية ، الأمراض المعدية والمعدية التحسسية ، مع أمراض الجهاز الدموي (فقر الدم وفقر الدم) ، اعتلالات التخثر. نزيف سكري - صغير ومنقط (فرفرية النزف).عندما يصبح النزيف التوعوي جهازيًا ، يصبح مظهرًا من مظاهره متلازمة النزف.
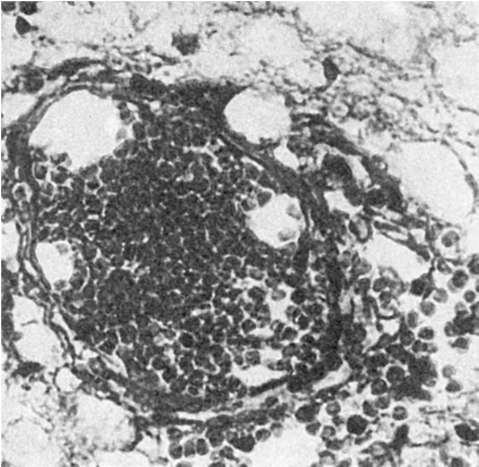 أرز. 57.نزيف السكري في أنسجة المخ
أرز. 57.نزيف السكري في أنسجة المخ
نزوح. ارتشاف الدم ، تكوين كيس في موقع النزف (على سبيل المثال ، في الدماغ) ، تغليف أو غزو الورم الدموي عن طريق النسيج الضام ، وصول العدوى والتقيؤ.
المعنى يتم تحديد النزيف حسب نوعه وسببه ، وكمية الدم المفقودة ، وسرعة فقدان الدم. يؤدي تمزق القلب والشريان الأورطي وتمدد الأوعية الدموية فيه إلى فقدان كميات كبيرة من الدم بسرعة وفي الغالبية العظمى من الحالات حتى الموت (الموت من النزيف الحاد). يمكن أن يتسبب النزيف الذي يستمر لعدة أيام في فقدان الدم بشكل كبير والوفاة (من فقر الدم الحاد). نزيف مطول ومتكرر (على سبيل المثال ، مع قرحة في المعدة و أو المناطقوالبواسير) يمكن أن تؤدي إلى فقر الدم المزمن (فقر الدم التالي للنزف). تعتمد أهمية النزف بالنسبة للجسم إلى حد كبير على الموقع. خطير بشكل خاص ، وغالبًا ما يكون قاتلًا ، هو النزيف الدماغي (مظهر من مظاهر السكتة الدماغية النزفية في ارتفاع ضغط الدم ، تمزق تمدد الأوعية الدموية في أحد شرايين الدماغ). غالبًا ما يكون النزف في الرئتين مميتًا عند تمزق تمدد الأوعية الدموية الرئوية ، أو تآكل وعاء في جدار التجويف السلي ، إلخ. في الوقت نفسه ، لا تشكل النزيف الشديد في الأنسجة الدهنية تحت الجلد والعضلات في كثير من الأحيان أي خطر على الحياة.
نزف
نزف- خروج البلازما من مجرى الدم. نتيجة نزيف البلازما هو التشريب البلازمي لجدار الوعاء الدموي والأنسجة المحيطة - تشريب البلازما.يعد نزف البلازما أحد المظاهر ضعف نفاذية الأوعية الدموية ،توفير التبادل الطبيعي عبر الشعيرات الدموية.
يتم التمثيل الغذائي من خلال جدار الشعيرات الدموية باستخدام آليات الترشيح الفائق والانتشار والنقل الحويصلي. تحت الترشيح الفائقيعني تغلغل المواد عبر المسام في الغشاء تحت تأثير الضغط الهيدروستاتيكي أو الاسموزي. في تعريفيتم تحديد انتقال المواد من الدم إلى الأنسجة ومن الأنسجة إلى الدم من خلال تدرج تركيز هذه المواد على جانبي جدار الشعيرات الدموية (الانتشار السلبي) أو بمساعدة إنزيمات أغشية الخلايا - permeases (الانتشار النشط). النقل الدقيق للحويصلات ، كثرة الخلايا الدقيقة ،أو السيتوبمسيس ،توفير الانتقال من خلال الخلايا البطانية لأي جزيئات كبيرة في بلازما الدم ؛ إنها عملية التمثيل الغذائي النشطة ، كما يتضح من النشاط الأنزيمي العالي للحويصلات الدقيقة. يلعب المسار بين الخلايا دورًا ضئيلًا في التبادل عبر الشعيرات الدموية. ثبت الوجود اختلافات الأعضاء نفاذية الأوعية الدموية. تشمل الأعضاء ذات نفاذية الأوعية الدموية المرتفعة نسبيًا الكبد والطحال ونخاع العظام مع نفاذية منخفضة نسبيًا للأوعية - القلب والرئتين والدماغ والأعضاء التي تشغل موقعًا وسيطًا - الكلى والأمعاء والغدد الصماء.
في الفحص المجهريتشريب البلازما لجدار الشرايين يجعلها سميكة ومتجانسة (الشكل 58). مع درجة قصوى من البلازما يحدث نخر ليفي.
في الفحص المجهري الإلكتروني يتضح زيادة نفاذية الأوعية الدموية من خلال فرط الحبيبات أو الوذمة أو ترقق البطانة وتشكيل النوافذ والأنفاق فيها وظهور فجوات واسعة بين الخلايا وانتهاك لسلامة الغشاء القاعدي. تشير هذه التغييرات إلى أن كلا المسارين عبر البطانة والظهارة الداخلية يستخدمان في نزف البلازما.
آلية التطوير.يتم تحديد التسبب في نزف البلازما وتشريب البلازما من خلال شرطين رئيسيين - تلف
أوعية الأوعية الدموية الدقيقة والتغيرات في ثوابت الدم ،المساهمة في زيادة نفاذية الأوعية الدموية. غالبًا ما يرتبط تلف الأوعية الدقيقة بالاضطرابات الوعائية العصبية (التشنج) ونقص الأكسجة في الأنسجة والتفاعلات المناعية. يتم تقليل تغيرات الدم التي تساهم في نزف البلازما إلى زيادة في محتوى البلازما من المواد الفعالة في الأوعية (الهستامين ، السيروتونين) ، مضادات التخثر الطبيعية (الهيبارين ، الفيبرينوليسين) ، البروتينات الخشنة ، البروتينات الدهنية ، ظهور المجمعات المناعية وانتهاك الخصائص الريولوجية. يحدث نزف البلازما في أغلب الأحيان مع ارتفاع ضغط الدم ،
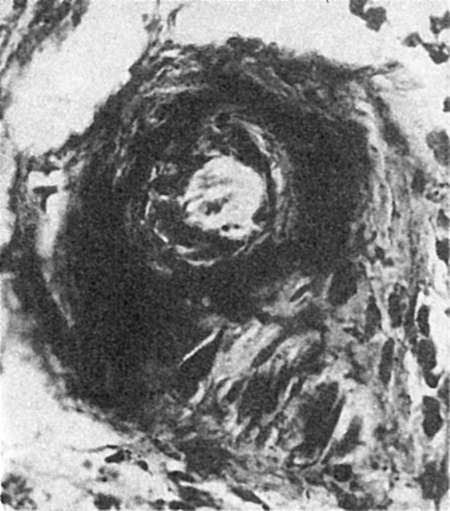 أرز. 58.تشريب البلازما لجدار الشريان الصغير (بروتينات البلازما سوداء)
أرز. 58.تشريب البلازما لجدار الشريان الصغير (بروتينات البلازما سوداء)
تصلب الشرايين وعيوب القلب اللا تعويضية والأمراض المعدية والمعدية وأمراض الحساسية وأمراض المناعة الذاتية.
نزوح.نتيجة تلقيح البلازما نخر ليفيو هيالين الأوعية الدموية.
المعنى يتكون البلازما في المقام الأول من اضطرابات التمثيل الغذائي عبر الشعيرات الدموية ، مما يؤدي إلى تغييرات هيكلية في الأعضاء والأنسجة.
ركود
ركود(من اللات. ركود- توقف) - وقف تدفق الدم في أوعية الأوعية الدموية الدقيقة ، وخاصة في الشعيرات الدموية. عادة ما يسبق وقف تدفق الدم تباطؤ حاد ، والذي يُشار إليه على أنه حالة البروستاتاأو مكانة.
الخصائص الرئيسية ظاهرة الحمأة(من اللغة الإنجليزية. الحمأة الناتجة- تينا) النظر في التصاق كريات الدم الحمراء أو كريات الدم البيضاء أو الصفائح الدموية ببعضها البعض وزيادة لزوجة البلازما مما يؤدي إلى صعوبة في تروية الدم عبر أوعية الأوعية الدموية الدقيقة. يمكن اعتبار ظاهرة الحمأة نوعًا من الركود.
آلية التطوير.في بداية الركود ، تكون التغييرات ذات أهمية قصوى خصائص الانسيابيةقدم الدم تعزيز التجميع داخل الشعيرات الدموية من كريات الدم الحمراء ،مما يؤدي إلى زيادة مقاومة تدفق الدم عبر الشعيرات الدموية مما يؤدي إلى إبطائها وإيقافها. لا يحدث انحلال الدم وتخثر الدم أثناء الركود. يتم تسهيل تطور التجمع داخل الشعيرات الدموية من خلال: التغيرات في الشعيرات الدموية التي تؤدي إلى زيادة نفاذية جدرانها ، أي نزف البلازما. انتهاك الخصائص الفيزيائية والكيميائية لخلايا الدم الحمراء ، على وجه الخصوص ، انخفاض في إمكانات سطحها ؛ تغييرات في تكوين بروتينات الدم بسبب زيادة الكسور الخشنة ؛ اضطرابات عسر الدورة الدموية - احتقان وريدي (ركود احتقاني)أو نقص التروية (ركود نقص تروية) ،انتهاكات تعصيب الأوعية الدموية الدقيقة.
السبب تطور الركود هي اضطرابات خلل في الدورة الدموية. يمكن أن تترافق مع تأثير العوامل الفيزيائية (ارتفاع درجة الحرارة والبرد) والكيميائية (الأحماض والقلويات) ، وتتطور في الأمراض المعدية (الملاريا والتيفوس) والأمراض المعدية والحساسية وأمراض المناعة الذاتية (أمراض الروماتيزم) وأمراض القلب والدم الأوعية الدموية (عيوب القلب ، نقص تروية القلب).
المعنى يتم تحديد الركود ليس فقط من خلال مدته ، ولكن أيضًا من خلال حساسية العضو أو الأنسجة تجويع الأكسجين(مخ). الركود ظاهرة قابلة للعكس. تسمى الحالة بعد حل الركود بعد ساكنة. الركود الذي لا رجعة فيه يؤدي إلى النخر والنخر.
تجلط الدم
تجلط الدم(من اليونانية. تجلط الدم- تجلط الدم (تخثر الدم داخل الحجاج في تجويف الوعاء الدموي أو في تجاويف القلب. يتم استدعاء الجلطة الدموية الناتجة الجلطة.
عند التخثر الليمفاوي ، يتحدث المرء أيضًا عن تجلط الدم ويسمى التخثر اللمفاوي داخل الأوعية الدموية بالخثرة ، ومع ذلك ، فإن أنماط التجلط اللمفاوي والتجلط الدموي مختلفة.
وفقًا للمفهوم الحديث ، يمر تخثر الدم بأربع مراحل:
أنا - البروثرومبوكيناز + المنشطات -> الثرومبوكيناز (الثرومبوبلاستين النشط) ؛
II - البروثرومبين + Ca 2 + + الثرومبوكيناز -> الثرومبين ؛
ثالثًا - الفبرينوجين + الثرومبين -> مونومر الفبرين ؛
رابعًا - مونومر الفبرين + عامل تحفيز الفبرين -> بوليمر الفيبرين.
تحدث عملية تخثر الدم في شكل تفاعل متسلسل (نظرية "الشلال") مع التنشيط المتسلسل للبروتينات الأولية ، أو عوامل التخثر ،الموجودة في الدم أو الأنسجة. على هذا الأساس ، يتم تمييز نظامي التخثر الداخلي (الدم) والخارجي (الأنسجة). العلاقة بين الأنظمة الداخلية والخارجية موضحة في الشكل الثامن.
يجب أن يؤخذ في الاعتبار أنه بالإضافة إلى نظام التخثر ، هناك أيضًا نظام مضاد للتخثر ،الذي يضمن تنظيم نظام الإرقاء - الحالة السائلة للدم في قاع الأوعية الدموية في ظل الظروف العادية. بناء على هذا، تجلط الدم هو مظهر من مظاهر ضعف تنظيم نظام مرقئ.
آلية التطوير.يتكون تكوين الخثرة من أربع مراحل متتالية: تراص الصفائح الدموية ، تخثر الفيبرينوجين وتكوين الفيبرين ، تراص كرات الدم الحمراء ، ترسيب بروتين البلازما.
تراص الصفائح الدمويةيسبقهم سقوطهم من مجرى الدم ، وتوجيه الحركة والالتصاق (التصاق) بموقع الإصابة
مخطط الثامن.العلاقة بين أنظمة تخثر الدم الداخلية والخارجية (وفقًا لـ V.A.Kudryashov)
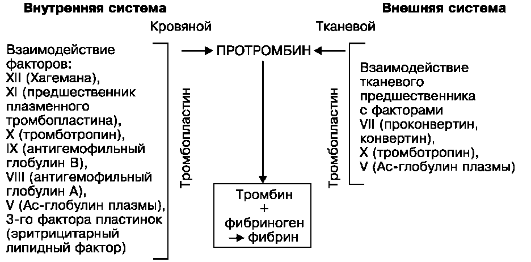 البطانة البطانية (الشكل 59). على ما يبدو ، فإن "إصابة" الصفائح الدموية تعزز إطلاق مركب البروتين الدهني في المنطقة المحيطية للألواح (الهيالومير) ، والذي له خصائص التراص. ينتهي تراص الصفائح الدموية بتحللها ، وإطلاق السيروتونين وعامل تخثر الصفائح الدموية ، مما يؤدي إلى تكوين الثرومبوبلاستين النشط وإدراج المراحل اللاحقة من تخثر الدم.
البطانة البطانية (الشكل 59). على ما يبدو ، فإن "إصابة" الصفائح الدموية تعزز إطلاق مركب البروتين الدهني في المنطقة المحيطية للألواح (الهيالومير) ، والذي له خصائص التراص. ينتهي تراص الصفائح الدموية بتحللها ، وإطلاق السيروتونين وعامل تخثر الصفائح الدموية ، مما يؤدي إلى تكوين الثرومبوبلاستين النشط وإدراج المراحل اللاحقة من تخثر الدم.
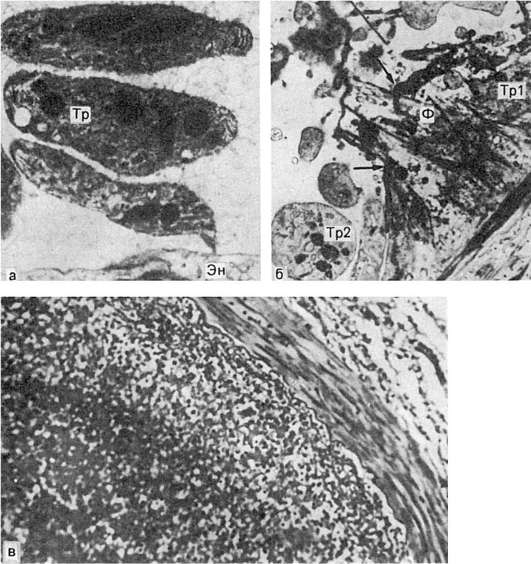 أرز. 59.تشكل الجلطة:
أرز. 59.تشكل الجلطة:
أ - المرحلة الأولى من تكوين الجلطة. كتل صغيرة من الصفائح الدموية (Tr) بالقرب من الخلية البطانية التالفة (EN). 14000 ين (حسب آشفورد وفريمان) ؛ ب - المرحلة الثانية من تكوين الجلطة. تظهر تراكمات الصفائح الدموية (Tr1) والفيبرين (F) في منطقة البطانة المدمرة ؛ Tr2 - الصفائح الدموية غير المتغيرة. x7500 (وفقًا لأشفورد وفريمان) ؛ ج - الكتل الخثارية ، والتي تتكون من الفبرين ، وخلايا الدم البيضاء وكريات الدم الحمراء المتراصة
تخثر الفيبرينوجينو تشكيل الفبرين(انظر الشكل 59) يرتبط بالتفاعل الأنزيمي (الثرومبوبلاستين - الثرومبين - الفيبرينوجين - الفيبرين) ، وتصبح مصفوفة الفيبرين المنطقة المركزية "العارية" للألواح (الحبيبية) ، والتي تحتوي على إنزيم بخصائص قابلة للانكماش (صفيحة) retraktozyme). يسمح لك نشاط retraktozyme ، وكذلك السيروتونين ، الذي يتم إطلاقه أثناء تفكك الصفائح وله خصائص مضيق للأوعية ، "بضغط" طية الفبرين ، التي تلتقط الكريات البيض ، كريات الدم الحمراء المتراصةو ترسيب بروتينات البلازما(انظر الشكل 59).
مورفولوجيا الجلطة.عادة ما يتم ربط الجلطة بجدار الوعاء الدموي في موقع الإصابة ، حيث بدأت عملية تكوين الجلطة. سطحه مموج (الشكل 60) ، مما يعكس الفقد المنتظم للصفيحات الملتصقة وترسب خيوط الفبرين بعد تسوسها مع استمرار تدفق الدم. الجلطة ، كقاعدة عامة ، كثيفة الاتساق ، جافة. تختلف أحجام الجلطة - عن تلك التي تم تحديدها عن طريق الفحص المجهري فقط إلى تلك التي تملأ تجويف القلب أو تجويف وعاء كبير بطول كبير.
عادة ما تتكون الجلطة من حزم متفرعة من الصفائح الدموية الملتصقة وحزم الفيبرين مع كريات الدم الحمراء والكريات البيض الموجودة بينهما (انظر الشكل 59).
يعتمد على البنايات و مظهر خارجي، والتي يتم تحديدها من خلال خصائص ومعدلات تكوين الجلطة ، هناك جلطات بيضاء ، حمراء ، مختلطة (ذات طبقات) وخثرة زجاجية.
جلطة دموية بيضاءتتكون من الصفائح الدموية والفيبرين والكريات البيض (انظر الشكل 60) ، وتتشكل ببطء مع تدفق الدم السريع (في كثير من الأحيان في الشرايين). جلطة دموية حمراءبالإضافة إلى الصفائح الدموية والفيبرين ، فإنه يحتوي على عدد كبير من كريات الدم الحمراء (انظر الشكل 60) ، يتشكل بسرعة مع بطء تدفق الدم (عادة في الأوردة). في الأكثر شيوعًا جلطة دموية مختلطة(انظر الشكل 60) ، الذي له هيكل متعدد الطبقات (خثرة طبقية)ومظهر متنوع يحتوي على عناصر من كل من جلطات الدم البيضاء والحمراء. في الجلطة المختلطة ، هناك رأس (له هيكل جلطة دموية بيضاء) ، الجسم (في الواقع تجلط الدم المختلط) و ذيل (له هيكل جلطة دموية حمراء). يتصل الرأس بالبطانة البطانية للأوعية الدموية ، والتي تميز الخثرة عن الجلطة الدموية بعد الوفاة. تتشكل جلطات الدم ذات الطبقات في كثير من الأحيان في الأوردة ، في تجويف الشريان الأبهر وتمدد الأوعية الدموية في القلب. جلطة هيالين- نوع خاص من الجلطات الدموية. نادرًا ما يحتوي على الفيبرين ، ويتكون من كريات الدم الحمراء والصفائح الدموية وبروتينات البلازما المترسبة ؛ بينما الكتل الخثارية تشبه الهيالين. تم العثور على جلطات الدم هذه في أوعية الأوعية الدموية الدقيقة.
قد تكون الجلطة الجداريثم يكون معظم التجويف مجانيًا (انظر الشكل 60) ، أو انسدادالحصول على التجويف (عرقلة الجلطة- انظر الشكل. 60). غالبًا ما توجد الجلطة الجدارية في القلب على الصمام أو الشغاف الجداري أثناء الالتهاب (التهاب الغشاء التجلطي) ، وفي الأذنين وبين الترابيق في قصور القلب المزمن (أمراض القلب ، مرض نقص تروية القلب المزمن).
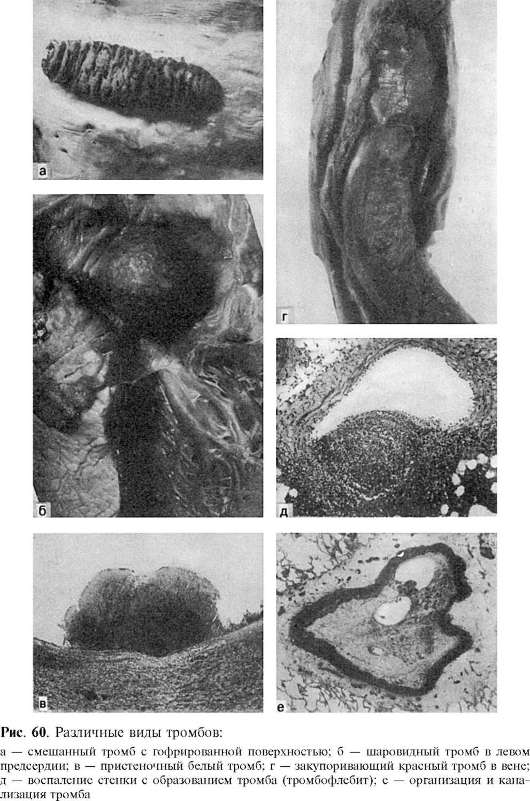 أمراض القلب) ، في الشرايين الكبيرة المصابة بتصلب الشرايين ، في الأوردة المصابة بالتهاب (التهاب الوريد الخثاري ، انظر الشكل 60) ، في تمدد الأوعية الدموية في القلب والأوعية الدموية. تتشكل الجلطة المسدودة في كثير من الأحيان في الأوردة والشرايين الصغيرة مع نمو الخثرة الجدارية ، وغالبًا ما تكون في الشرايين الكبيرة والشريان الأورطي.
أمراض القلب) ، في الشرايين الكبيرة المصابة بتصلب الشرايين ، في الأوردة المصابة بالتهاب (التهاب الوريد الخثاري ، انظر الشكل 60) ، في تمدد الأوعية الدموية في القلب والأوعية الدموية. تتشكل الجلطة المسدودة في كثير من الأحيان في الأوردة والشرايين الصغيرة مع نمو الخثرة الجدارية ، وغالبًا ما تكون في الشرايين الكبيرة والشريان الأورطي.
تحدث الزيادة في حجم الخثرة عن طريق وضع كتل خثارية في طبقات على الخثرة الأولية ، ويمكن أن يحدث نمو الجلطة في كل من التدفق وضد تدفق الدم. في بعض الأحيان ، تنمو الجلطة الدموية التي بدأت تتشكل في الأوردة ، مثل أسفل الساق ، بسرعة في مجرى الدم ، لتصل إلى الأوعية الدموية المتجمعة ، مثل الوريد الأجوف السفلي. يسمى هذا التخثر تدريجي.قد تنفصل الجلطة الأذينية اليسرى المتنامية عن شغاف القلب. كونه حراً في التجويف الأذيني ، فإنه "مصقول" بحركات الدم ويأخذ شكلاً كرويًا - خثرة كروية(انظر الشكل 60). يسمى جلطة دموية في تمدد الأوعية الدموية تتمدد.
آلية التطوير.التسبب في تجلط الدم معقد ويتكون من مشاركة كل من العوامل المحلية والعامة ، والتي تتفاعل مع بعضها البعض ، مما يؤدي إلى تكوين خثرة. ل محلي تشمل العوامل التغييرات جدار الأوعية الدمويةوإبطاء تدفق الدم وتعطيله ؛ ل شائع العوامل - عدم انتظام أنظمة التخثر ومضادات التخثر للحالة السائلة للدم في قاع الأوعية الدموية والتغيرات في تكوين الدم.
من بين تغييرات في جدار الأوعية الدمويةمن المهم بشكل خاص تلف البطانة الداخلية للوعاء ، البطانة ، التي تعزز التصاق الصفائح الدموية في موقع الضرر ، وتحللها وتحرير الثرومبوبلاستين ، أي بداية تكوين الجلطة. تختلف طبيعة التغيرات التي تطرأ على جدران الشرايين والأوردة ، والتي تساهم في حدوث تجلط الدم. في كثير من الأحيان هذا التغييرات الالتهابية- التهاب الأوعية الدموية(التهاب الشرايين والتهاب الوريد) في العديد من الأمراض المعدية والحساسية. يتحدثون عن تجلط الدم بسبب التهاب الأوعية الدموية التهاب الوريد الخثاري (التهاب الشرايين الخثاريةأو التهاب الوريد الخثاري).تشمل هذه الفئة أيضًا التهاب الشغاف ،أولئك. التهاب الشغاف معقد بسبب تجلط الدم. غالبا ما يؤدي إلى تجلط الدم تغييرات تصلب الشرايينالشرايين وخاصة مع تقرح اللويحات. تؤدي الاضطرابات الوعائية العصبية أيضًا إلى تلف جدار الوعاء الدموي - تشنجات الشرايينو الشرايين.في هذه الحالة ، تتضرر البطانة وغشاءها بشكل خاص ، مما يساهم في تطور كل من البلازما والتخثر. لذلك ، فإن مثل هذا التخثر المتكرر في ارتفاع ضغط الدم الشرياني ليس مفاجئًا. ومع ذلك ، لا يكفي تغيير جدار الوعاء الدموي لتطور الجلطة. في كثير من الأحيان ، لا يحدث حتى مع التغيرات الالتهابية وتصلب الشرايين الواضحة في الشرايين ، عندما تكون عوامل التخثر الأخرى غائبة.
تباطؤو انتهاك (دوامة) تدفق الدمخلق ظروف مواتية لفقدان الصفائح الدموية من مجرى الدم والتصاقها بالبطانة في موقع تلفها. يمكن أن يرتبط حدوث جلطات الدم بشكل متكرر (5 مرات) بتباطؤ في تدفق الدم.
في الأوردة مقارنة مع تلك الموجودة في الشرايين ، كثرة حدوث جلطات دموية في أوردة الساقين ، وخاصة الساقين ، في مناطق الدوالي ، وفي تمدد الأوعية الدموية بالقلب والأوعية الدموية. تتجلى أهمية إبطاء تدفق الدم لتكوين الجلطة أيضًا من خلال تكرار حدوث الجلطات مع إضعاف نشاط القلب ، وتطور المعاوضة القلبية الوعائية. في مثل هذه الحالات يتحدثون عنها جلطات الدم الراكدة.يتم تأكيد دور اضطرابات تدفق الدم في تطور الجلطة من خلال توطينها الأكثر شيوعًا في موقع تفرعات الأوعية الدموية ، حيث يتم إنشاء ظروف مواتية لترسيب الصفائح الدموية. ومع ذلك ، فإن اضطرابات تدفق الدم في حد ذاتها ، دون مشاركة عوامل أخرى ، لا تؤدي إلى تكوين الجلطة.
من بين العوامل الشائعة لتكوين الجلطة ، ينتمي الدور الرئيسي إلى اضطرابات العلاقةبين أنظمة التخثر ومضادات التخثر في تنظيم الحالة السائلة للدم في قاع الأوعية الدموية. تعلق الأهمية على كل من تنشيط وظيفة نظام التخثر وقمع وظيفة نظام منع تخثر الدم. يُعتقد أن تثبيط وظيفة نظام مضاد التخثر يحدد التطور حالة ما قبل التخثر.ومع ذلك ، فإن أساس تجلط الدم ليس في تنشيط التخثر أو تثبيط النظام المضاد للتخثر ، ولكن في اضطراب العلاقة التنظيمية بين هذه الأنظمة.
في تكوين جلطات الدم ، يكون دور التغييرات كبيرًا تكوين (جودة) الدم ، مثل زيادة محتوى الأجزاء المتناثرة بخشونة من البروتينات ، وخاصة الفيبرينوجين ، والبروتينات الدهنية ، والدهون في البلازما ، وزيادة عدد الصفائح الدموية ، وتغير في اللزوجة وخصائص ريولوجية أخرى للدم. هذه التغييرات ليست غير شائعة في الأمراض (تصلب الشرايين ، أمراض المناعة الذاتية ، ترقق الدم) ، والتي غالبا ما تكون معقدة بسبب الجلطة.
علم أمراض الإرقاء ، حيث يكون الجلطة هو العامل المسبب الرئيسي ، يتم تمثيله بوضوح في عدد من المتلازمات ، من بينها أكبرها الأهمية السريريةلديهم متلازمة التخثر داخل الأوعية (متلازمة DIC) ومتلازمة الانسداد التجلطي.
متلازمة التخثر المنتشر داخل الأوعية (متلازمة التخثر المنتشرة داخل الأوعية ، متلازمة النزف الوريدي ، اعتلال التخثر الاستهلاكي)يتميز بتكوين جلطات دموية منتشرة (الفيبرين وكريات الدم الحمراء ، الهيالين) في الأوعية الدموية الدقيقة بالاشتراك مع عدم تخثر الدم ، مما يؤدي إلى نزيف حاد متعدد.
يعتمد على عدم تناسق وظائف أنظمة تخثر الدم ومضادات التخثر المسؤولة عن الإرقاء. لذلك ، غالبًا ما يحدث التخثر المنتشر داخل الأوعية كمضاعفات للحمل والولادة ، مع نزيف رحمي لا يمكن السيطرة عليه ، وصدمة واسعة النطاق ، وفقر الدم ، وبرومة الدم ، والالتهابات (خاصة الإنتان) والتسمم ، وأمراض المناعة الذاتية والصدمة. تترافق جلطات الدم ، وخاصة التي توجد غالبًا في الأوعية الدقيقة للرئتين والكلى والكبد والغدد الكظرية والغدة النخامية والدماغ والجهاز الهضمي والجلد ، مع نزيف متعدد وضمور ونخر في الأعضاء والأنسجة (نخر قشري للكلى ونخر ونزيف في الرئتين ودماغ الدماغ والغدد الكظرية والغدة النخامية وما إلى ذلك). تصبح العديد من الأعضاء "صدمة" ، ويتطور فشل أحادي أو متعدد في الأعضاء.
ا متلازمة الانسداد التجلطييقولون في الحالات التي تنفصل فيها الجلطة أو جزء منها ، وتتحول إلى جلطة خثارية (انظر. الانصمام)،يدور في الدم من خلال الدوران الجهازي ، ويسد تجويف الشرايين ، ويسبب نوبات قلبية متعددة. غالبًا ما يتغير الجلطات الدموية الانسداد ،أولئك. وضع جلطة دموية على الجلطة الدموية. غالبًا ما يكون مصدر الانصمام الخثاري هو الجلطة على وريقات الصمام التاجي أو الصمام الأبهري (التهاب الشغاف الجرثومي أو الروماتيزمي - الشكل 61) ، الجلطة الدموية البينية في البطين الأيسر والملحق الأذيني الأيسر ، وخثرة تمدد الأوعية الدموية في القلب (مرض الشريان التاجي ، عيوب القلب) والشريان الأورطي والشرايين الكبيرة (تصلب الشرايين). تؤدي الجلطات الدموية المتعددة في مثل هذه الحالات إلى تطور النوبات القلبية في الكلى والطحال والدماغ والقلب والغرغرينا في الأمعاء والأطراف. غالبًا ما تحدث متلازمة الانصمام الخثاري في أمراض القلب والأوعية الدموية والأورام والأمراض المعدية (الإنتان) ، في فترة ما بعد الجراحة، مع التدخلات الجراحية المختلفة.
يمكن أيضًا اعتبار الانصمام الخثاري الرئوي المصحوب بتطور احتشاء رئوي نوعًا من متلازمة الانسداد التجلطي (انظر. الانصمام).
نزوحالجلطة مختلفة. ل نتائج مواتية تضمن التحلل الذاتي العقيم للجلطة ،تنشأ تحت تأثير الإنزيمات المحللة للبروتين من الكريات البيض. يمكن أن تخضع جلطات الدم الصغيرة للانحلال الذاتي العقيم تمامًا. في كثير من الأحيان يتم استبدال الجلطات الدموية ، وخاصة الكبيرة منها ، بالنسيج الضام ، أي منظم. يبدأ نمو النسيج الضام في الخثرة في منطقة الرأس من جانب البطانة الداخلية للوعاء ، ثم يتم استبدال الكتلة الكاملة للخثرة بالنسيج الضام ، حيث تظهر شقوق أو قنوات مبطنة ببطانة ، وهكذا -اتصل الصرف الصحي الجلطة (انظر الشكل 60). في وقت لاحق ، تتحول القنوات المبطنة بالبطانة إلى أوعية تحتوي على دم ، في مثل هذه الحالات يتحدثون عنها الأوعية الدموية الجلطة. غالبًا ما يعيد تكوين الأوعية الدموية الخثرة سالكية الأوعية الدموية. ومع ذلك ، فإن تنظيم الجلطة لا ينتهي دائمًا بمياه الصرف الصحي والأوعية الدموية. المستطاع تكلس الجلطة ، تحجرها ، تظهر الحجارة أحيانًا في الأوردة - التهاب الوريد.
ل غير ملائمة تشمل نتائج الخثار انفصال الخثرة أو جزء منها وتحويلها إلى الجلطات الدموية ،وهو مصدر الجلطات الدموية. الانصهار الإنتاني للخثرة ، والذي يحدث عندما تدخل البكتيريا القيحية إلى الكتلة الخثارية ، مما يؤدي إلى انسداد الجراثيم الخثارية لأوعية الأعضاء والأنسجة المختلفة (مع الإنتان).
قيمة تجلط الدميتم تحديده من خلال سرعة تطوره وتوطينه وانتشاره ، وكذلك النتيجة. في بعض الحالات ، يمكننا التحدث عنها ملائم معنى الخثار ، على سبيل المثال ، في تجلط تمدد الأوعية الدموية ، عندما "تقوي" الجلطة جدارها. في الغالبية العظمى من الحالات ، تجلط الدم - ظاهرة خطيرة منذ عرقلة جلطات الدم في الشرايين يمكن أن يسبب نوبات قلبية أو غرغرينا. في الوقت نفسه ، قد لا يؤدي تكوين الجلطات الدموية الجدارية ببطء حتى في جذوع الشرايين الكبيرة إلى عواقب وخيمة ، لأنه في مثل هذه الحالات ، يكون للدورة الدموية الجانبية وقت للتطور.
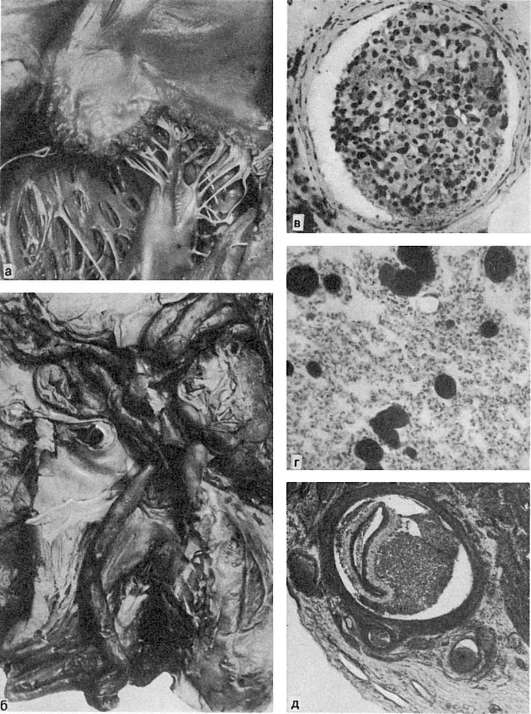 أرز. 61.أنواع مختلفة من الصمات والصمات:
أرز. 61.أنواع مختلفة من الصمات والصمات:
أ- التهاب الشغاف الثؤلولي الصمام المتري- مصدر الجلطات الدموية للدورة الدموية الجهازية ؛ ب - الانسداد الرئوي. تمتلئ تجويف البطين الأيمن وتجويف الشريان الرئوي بكتل الانسداد التجلطي ؛ ج - الانسداد الدهني للشعيرات الدموية في الكبيبات الكلوية (قطرات الدهون ملونة باللون الأسود مع الأوزميوم) ؛ د - الانسداد الدهني لشعيرات الرئة في التجربة (قطرات الدهون ملونة باللون الأسود مع الأوزميوم) ؛ ه - الانسداد عن طريق النسيج المخيخي للشريان التاجي للقلب عند الوليد
إنهم يشكلون خطرا كبيرا تجلط الدمو تجلط الدم.
تجلط الدم في عروق كبيرة تعطي مظاهر مختلفة حسب توطينها. لذلك ، يمكن أن يؤدي تجلط الجيوب الوريدية للأم الجافية كمضاعفات لالتهاب الأذن الوسطى أو التهاب الخشاء إلى حادث وعائي دماغي ، تجلط الوريد البابي - ارتفاع ضغط الدم البابي والاستسقاء ، تخثر الوريد الطحال - تضخم الطحال (تضخم الطحال الخثاري). مع تجلط الأوردة الكلوية ، في بعض الحالات ، تتطور المتلازمة الكلوية أو الاحتشاء الوريدي للكلى ، مع التهاب الوريد الخثاري في الأوردة الكبدية - مرض بود كياري ، وتجلط الأوردة المساريقية - الغرغرينا المعوية. يتم إعطاء صورة سريرية مميزة من قبل التهاب الوريد الخثاري(التهاب وريدي معقد بسبب تجلط الدم) في أوردة الأطراف السفلية ، و تجلط الدم(الخثار الوريدي) يصبح مصدرا للانسداد الرئوي.
ترجع الأهمية السريرية للتخثر والانصمام الخثاري إلى حقيقة أنهما غالبًا ما يتحولان إلى مضاعفات قاتلة للعديد من الأمراض ، كما أن تواتر مضاعفات الانسداد التجلطي آخذ في الازدياد في السنوات الأخيرة.
الانصمام
الانصمام(من اليونانية. إم باللين- رمي للداخل) - دوران في الدم (أو اللمف) من جزيئات غير موجودة في الظروف الطبيعية وانسداد الأوعية الدموية بها. تسمى الجسيمات نفسها الصمات(انظر الشكل 61). من المرجح أن تتحرك الصمات على طول جريان الدم في ثلاثة اتجاهات: 1) من الجهاز الوريدي للدورة الدموية والقلب الأيمن إلى أوعية الدورة الدموية الرئوية. إذا كانت هناك صمات ، على سبيل المثال ، في نظام الوريد الأجوف السفلي أو العلوي ، فإنها تدخل الرئتين ؛ 2) من النصف الأيسر للقلب والشريان الأورطي والشرايين الكبيرة وكذلك (نادرًا) من الأوردة الرئوية في شرايين القلب والدماغ والكلى والطحال والأمعاء والأطراف ، إلخ ؛ 3) من فروع نظام البوابة إلى الوريد البابي للكبد. ومع ذلك ، في كثير من الأحيان يمكن أن تتحرك الصمة بسبب شدتها ضد تدفق الدم ، على سبيل المثال ، من خلال الوريد الأجوف السفلي للنزول إلى الوريد الكلوي أو الكبدي أو حتى الفخذ. يسمى هذا الانسداد متراجع.إذا كانت هناك عيوب في الحاجز الأذيني أو بين البطينين ، الانسداد المتناقض:انسداد من عروق الدائرة الكبرى ، يتجاوز الرئتين ، يدخل الشرايين. الانسداد المتناقض يشمل الانصمام الدقيق الوعائي من خلال المفاغرة الشريانية الوريدية.
آلية التطوير.لا يمكن اختزاله فقط إلى الإغلاق الميكانيكي لتجويف الوعاء. في تطور الانسداد ، له أهمية كبيرة تشنج منعكسكل من خط الأوعية الدموية الرئيسي وضماناته ، مما يسبب اضطرابات شديدة في اضطراب الدورة الدموية. يمكن أن ينتشر تشنج الشرايين إلى أوعية العضو المزدوج أو أي عضو آخر (على سبيل المثال ، الانعكاس الكلوي في حالة الانسداد الوعائي لإحدى الكليتين ، والانعكاس الرئوي في حالة الانسداد الرئوي).
يعتمد على طبيعة سجية الصمات ، التي يمكن أن تكون مفردة أو متعددة ، تميز بين الأنواع التالية من الانسداد: الجلطات الدموية ، الدهنية ، الهواء ، الغازات ، الأنسجة (الخلوية) ، الجرثومية ، الانسداد أجسام غريبة.
الجلطات الدموية- أكثر أنواع الانسداد شيوعًا (انظر الشكل 61). يحدث عندما يتمزق خثرة أو جزء منها ، ويمكن أن يختلف حجم الجلطات الدموية - من تلك التي يتم تحديدها فقط تحت المجهر إلى طول عدة سنتيمترات.
إذا أصبحت جلطة أوردة الدورة الدموية الجهازية أو غرف النصف الأيمن من القلب صمات ، فإنها تسقط في فروع الشريان الرئوي. ينشأ الانسداد الرئوي(انظر الشكل 61). يحدث الانصمام الخثاري في الفروع الصغيرة للشريان الرئوي عادةً احتشاء رئوي نزفي ،مع الجلطات الدموية يحدث في الفروع الكبيرة الموت المفاجئ. يحدث الموت المفاجئ أحيانًا عندما يتم العثور على الجلطات الدموية في موقع تفرع الجذع الرئيسي للشريان الرئوي. في نشأة الموت في الانسداد الرئوي ، لا تعلق أهمية كبيرة على العامل الميكانيكي لإغلاق تجويف الوعاء الدموي ، ولكن إلى منعكس الشريان التاجي. في هذه الحالة ، يحدث تشنج في القصبات الهوائية وفروع الشريان الرئوي والشرايين التاجية للقلب.
مصدر الجلطات الدموية في الدورة الدموية الجهازيةيخدم ، كما ذكرنا سابقًا ، الجلطة الدموية التي تنشأ على شرفات صمامات القلب الأيسر ، الجلطة الموجودة بين العضلات التربيقية للبطين الأيسر ، في الملحق الأذيني الأيسر أو في تمدد الأوعية الدموية للقلب ، في الشريان الأورطي والشرايين الأخرى. في هذه الحالات ، يتطور متلازمة الانسداد التجلطيمع نوبات قلبية في العديد من الأعضاء (انظر. تجلط الدم).
ا الانسداد الدهنييقولون في الحالات التي يكون مصدرها قطرات دهون. كقاعدة عامة ، هذه هي دهون الجسم. قطرات الدهون التي تدخل الأوردة تطمس الشعيرات الدموية في الرئتين أو ، عبر مفاغرة شريانية وريدية ، تدخل الشعيرات الدموية في الكبيبات في الكلى والدماغ والأعضاء الأخرى (انظر الشكل 61). لا تتغير الأعضاء بالميكروسكوب أثناء الانسداد الدهني ، حيث توجد الصمات الدهنية في الشعيرات الدموية فقط أثناء الفحص المجهري للأقسام المصبوغة خصيصًا للدهون (السودان III أو IV ، حمض الأسميك ، إلخ).
يتطور الانصمام الدهني عادةً مع التكسير الرضحي للأنسجة تحت الجلد ونخاع العظام (مع كسر أو جرح طلق ناري طويل عظام أنبوبي). نادرًا ما يحدث عندما يتم حقن المريض بأدوية أو عوامل تباين محضرة في الزيت. في كثير من الأحيان ، على سبيل المثال ، مع كسر العظام الأنبوبية الطويلة ، لا يظهر الانسداد الدهني سريريًا ، حيث يتم استحلاب الدهون وتصبنها وامتصاصها عن طريق الالتهابات الشحمية في الرئتين (يحدث أحيانًا التهاب رئوي). يصبح الانصمام الدهني خطيرًا إذا تم إيقاف تشغيل ثلثي الشعيرات الدموية الرئوية. ثم حاد قصور رئويوالسكتة القلبية.
يمكن أيضًا أن يكون الانسداد القاتل للشعيرات الدموية في الدماغ قاتلاً ، مما يؤدي إلى ظهور العديد من النزيف النقطي في أنسجة المخ.
انسداد الهواءيحدث عندما يدخل الهواء إلى مجرى الدم. هذا نوع نادر من الانسداد يحدث عند إصابة أوردة العنق ، ويسهل الضغط السلبي فيها ؛ مع فجوة في عروق السطح الداخلي للرحم بعد الولادة ؛ في حالة تلف الرئة المتصلبة ، لا تنهار الأوردة ؛ عند تطبيق استرواح الصدر. مع جراحة القلب المفتوح في حالة دخول الهواء في الوريد عرضيًا مع المواد الطبية. تسبب فقاعات الهواء المحتبسة في الدم انسداد أوعية الدورة الدموية الرئوية ، ويحدث الموت المفاجئ. في هذه الحالة يتراكم الهواء في تجويف القلب الأيمن ويمدّه.
لتشخيص الانسداد الهوائي ، يجب ثقب تشريح الجثة القلب الصحيحدون إخراجه وملء تجويف القميص بالماء مسبقًا. يتم التعرف على الانسداد الهوائي عن طريق إطلاق الهواء من خلال الفتحة الموجودة في موقع البزل ؛ الدم في تجويف القلب ، وخاصة الحق ، له مظهر رغوي ، وتحتوي الأوردة على فقاعات هواء.
الانسداد الغازيأولئك. يحدث انسداد الأوعية الدموية بواسطة فقاعات الغاز لدى العمال العاملين في أعمال الغواصين ، والغواصين في حالات الانتقال السريع من الضغط الجوي المرتفع إلى المستوى الطبيعي ، أي. مع تخفيف الضغط السريع. من المعروف أنه مع زيادة الضغط الجوي في الدم ، تتراكم كمية كبيرة من النيتروجين وتذوب ، والتي تمر في الأنسجة. أثناء تخفيف الضغط السريع ، لا يتوفر للنيتروجين المنطلق من الأنسجة وقت لإطلاقه من الرئتين ويتراكم في شكل فقاعات غازية في الدم. الصمات الغازية تسد الشعيرات الدموية في الرأس و الحبل الشوكيوالكبد والكلى والأعضاء الأخرى ، والتي يصاحبها ظهور بؤر نقص التروية والنخر (خاصة بؤر تليين متكررة في المخ والحبل الشوكي) ، وتطور نزيف متعدد وجلطات دموية. هذه التغييرات هي سمة من سمات مرض بالاكتئاب. بالقرب من تغيرات مرض تخفيف الضغط ، والتي توجد في الطيارين أثناء الصعود والنزول بسرعة عالية. يحدث الانسداد الغازي أحيانًا كمضاعفات الغرغرينا الغازية (اللاهوائية).
الانسداد النسيجي (الخلوي)ممكن في حالة تدمير الأنسجة بسبب الإصابة أو عملية مرضيةمما يؤدي إلى دخول قطع من الأنسجة (الخلايا) إلى الدم (انظر الشكل 61). الصمات يمكن أن تكون أنسجة ورمية أو مجمعات من الخلايا السرطانية أثناء تسوسها ، وقطع من صمامات القلب في حالة التهاب الشغاف التقرحي ، وأنسجة المخ في حالة إصابة الرأس. الانسداد في أوعية الدورة الدموية الصغيرة والكبيرة بواسطة أنسجة المخ أمر ممكن أيضًا عند الأطفال حديثي الولادة الذين يعانون من صدمة الولادة. يُشار أيضًا إلى انسداد الأنسجة باسم انسداد السائل الأمنيوسي عند النساء بعد الولادة. في كثير من الأحيان ، لوحظ انسداد الأنسجة (الخلوية) في أوعية الدائرة الكبيرة ، وغالبًا ما تكون في أوعية الدورة الدموية الرئوية. فئة خاصة من انسداد الأنسجة هي الانسداد بواسطة الخلايا الخبيثة
الورم ، لأنه يكمن وراء ورم خبيث للورم الدموي. ورم خبيث(من اليونانية. ورم خبيث- الحركة) تسمى نقل الصمات الدموية المحتوية على عناصر قادرة على النمو والتطور في موقع النقل. يتم استدعاء التركيز الناتج عن هذا النقل ورم خبيث.
انسداد جسم غريبلوحظ عندما اصطدمت شظايا القذائف والألغام والرصاص والجثث الأخرى بتجويف السفن الكبيرة. نظرًا لحقيقة أن كتلة هذه الأجسام الغريبة عالية ، فإنها تمر بأجزاء صغيرة من مجرى الدم ، على سبيل المثال ، من الوريد الأجوف العلوي إلى القلب الأيمن. "الصمة الشديدة" ، لأسباب واضحة ، يمكن أن تؤدي إلى انسداد رجعي ، مثل E. ينزل عكس تدفق الدم ، على سبيل المثال ، من الوريد الأجوف العلوي أو السفلي إلى الجذوع الوريدية الأساسية. الانسداد الناتج عن الأجسام الغريبة يشمل الانسداد ببلورات الجير والكوليسترول من لويحات تصلب الشرايين ، والتي تنهار في تجويف الوعاء الدموي عندما تتقرح.
المعنى.الانسداد يعقد العديد من الأمراض. فقط الانسداد الغازي هو جوهر ومظهر المرض المستقل - مرض تخفيف الضغط. ومع ذلك ، فإن أهمية الانسداد باعتباره أحد المضاعفات غامضة ويتم تحديدها حسب نوع الصمة وانتشار الانسداد وتوطينها. تعتبر مضاعفات الانصمام الخثاري ، وقبل كل شيء الانسداد الرئوي ، الذي يؤدي إلى الموت المفاجئ ، أهمية إكلينيكية كبيرة. الجلطات الدموية في شرايين الدائرة العظمى هي سبب شائعتطور احتشاء دماغي ، الكلى ، الطحال ، الغرغرينا المعوية ، الأطراف. غالبًا في مثل هذه الحالات ، تحدث متلازمة الانسداد التجلطي ، والتي يصعب علاجها. ما لا يقل أهمية بالنسبة للعيادة هو الانسداد البكتيري كآلية لانتشار العدوى القيحية وأحد أكثر مظاهر الإنتان وضوحا. يجب أن يقال الشيء نفسه عن الانسداد الخلوي. الأورام الخبيثةكأساس لورمهم الخبيث. إن أهمية الانسداد الهوائي والدهني ضئيلة ، لكنها قد تكون قاتلة في بعض الحالات.
صدمة
صدمة(من الفرنسية. شوك)- عملية مرضية تتطور بشكل حاد ، ناتجة عن عمل منبه قوي للغاية وتتميز بانتهاك نشاط الجهاز العصبي المركزي ، والتمثيل الغذائي ، والأهم من ذلك ، التنظيم الذاتي للدورة الدموية الدقيقة ، مما يؤدي إلى تغييرات مدمرة في الأعضاء والأنسجة .
إن الصدمة ذات الأصول المختلفة تستند إلى آلية تنموية واحدة معقدة متعددة الأطوار. لكن ل الفترة المبكرةتتميز الصدمة بعلامات محددة نسبيًا بسبب خصائص المسببات المرضية.
بناءً على ذلك ، يتم تمييز الأنواع التالية من الصدمات: 1) نقص حجم الدم ، والذي يعتمد على انخفاض حاد في حجم الدورة الدموية (أو السوائل) ؛ 2) الصدمة ، والتي تكون آلية التحفيز فيها عبارة عن نبضات واردة مفرطة (مؤلمة بشكل رئيسي) ؛ 3) قلبية المنشأ ، الناتجة عن التدهور السريع في الوظيفة الانقباضية لعضلة القلب وزيادة تدفق النبضات الواردة ("ناقصة التأكسج") ؛ 4) الإنتان (المعدية السامة) التي تسببها السموم الداخلية من البكتيريا المسببة للأمراض.
في الفترة المتأخرة من الصدمة ، تختفي الخصوصية النسبية للعلامات التي تسببها خصوصيات مسبباتها وتسببها المرضي ، وتصبح مظاهرها السريرية والمورفولوجية نمطية.
ل الصورة المورفولوجية تتميز الصدمة بانتهاكات تخثر الدم في شكل تخثر الدم داخل الأوعية الدموية ، وأهبة نزفية ، ودم الجثة السائل ، والتي يمكن أن تكون أساس تشخيص الصدمة عند تشريح الجثة (Permyakov N.K. ، 1979). مجهريًا ، يتم تمثيل انتهاكات ديناميكا الدم والخصائص الانسيابية للدم من خلال تشنج الأوعية الدموية على نطاق واسع ، وتجلط الدم في نظام دوران الأوعية الدقيقة ، وعلامات زيادة نفاذية الشعيرات الدموية ، والنزيف. في الأعضاء الداخلية ، يتطور عدد من التغييرات العامة في شكل الحثل والنخر الناجم عن اضطرابات الدورة الدموية ، ونقص الأكسجة ، والتأثير الضار للأمينات الحيوية ، والسموم الداخلية للميكروبات المسببة للأمراض. تحدد شدة هذه التغييرات إلى حد كبير إمكانية انعكاس الصدمة.
يمكن أن يكون للتغيرات المورفولوجية في الصدمة عدد من الميزات بسبب التخصص الهيكلي والوظيفي للعضو وهيمنة أحد روابطه في التسبب في الصدمة - الانعكاس العصبي ، ونقص الأكسجة ، والسامة.
واسترشادًا بهذا الحكم ، تم استخدام مصطلح "جهاز الصدمة" لوصف الصدمة.
الخامس صدمة الكلىالأجزاء الأكثر ثقلاً وظيفيًا من النيفرون - الأنابيب القريبة - تخضع لتغيرات ضمور ونخرية شديدة ؛ يتطور النخر الكلوي (أحيانًا نخر قشري متماثل للكلية) ، مما يسبب فشل كلوي حاد في الصدمة. الخامس صدمة الكبدتفقد خلايا الكبد الجليكوجين ، وتخضع للتنكس المائي ، وتتطور تنخر الفصوص المركزية للكبد ، وتظهر علامات القصور الهيكلي والوظيفي للخلايا الشبكية النجمية. كل هذه التغييرات تحدد احتمالية الإصابة بفشل كبدي حاد في حالة الصدمة. في الوقت نفسه ، غالبًا ما يكون هناك مزيج من الفشل الكلوي والكبدي ، ثم يتحدثون عنه متلازمة الكبد.
صدمة الرئةتتميز بؤر انخماص الرئة ، وذمة نزفية مصلية مع فقدان الفيبرين في تجويف الحويصلات الهوائية ، الإرقاء والجلطات الدموية في الأوعية الدموية الدقيقة ، مما يؤدي إلى تطور فشل الجهاز التنفسي الحاد.
الهيكلي تغييرات عضلة القلب في الصدمةتتمثل في تغيرات ضمور ونخرية في خلايا القلب: اختفاء الجليكوجين ، وظهور الدهون وتقلصات اللييفات العضلية. ظهور بؤر صغيرة من النخر ممكن.
تم الكشف عن التلف الهيكلي الواضح أثناء الصدمة ليس فقط في أعضاء الصدمة ، ولكن أيضًا في الجهاز الهضميوالجهاز العصبي والغدد الصماء والمناعة.
اضطرابات الدورة الليمفاوية
اضطرابات الدورة الليمفاويةتتجلى في شكل عدم كفاءتها ، والتي يمكن أن تكون أشكالها مختلفة.
يعمل الجهاز اللمفاوي على الحفاظ على التوازن الأيضي بين الدم والأنسجة ويؤدي وظيفة التصريف عن طريق امتصاص الماء والمواد عالية الوزن الجزيئي (البروتينات والدهون المستحلب وما إلى ذلك) من الأنسجة.
التمييز بين القصور الميكانيكي والديناميكي والارتشاف في الجهاز الليمفاوي.
عطل ميكانيكيينشأ فيما يتعلق بتأثير العوامل التي تعيق تدفق الليمفاوية وتؤدي إلى ركوده. وتشمل هذه ضغط أو انسداد الأوعية اللمفاوية ، وانسداد الغدد الليمفاويةمثل الخلايا السرطانية ، استئصال القناة الصدرية أو العقد الليمفاوية ، قصور في صمامات الأوعية اللمفاوية.
فشل ديناميكييظهر بسبب زيادة الترشيح في الشعيرات الدموية. في هذه الحالات ، تكون الأوعية اللمفاوية غير قادرة على إزالة السائل المتورم من النسيج الخلالي.
قصور الارتشافيتطور الجهاز الليمفاوي نتيجة للتغيرات في الخصائص البيوكيميائية والمشتتة لبروتينات الأنسجة أو انخفاض في نفاذية الشعيرات الدموية اللمفاوية ، مما يؤدي إلى ركود السوائل في الأنسجة. في الغالبية العظمى من الحالات ، هناك أشكال مشتركة من قصور الدورة الليمفاوية.
المظاهر المورفولوجيةيعتبر قصور الجهاز الليمفاوي ، بغض النظر عن شكله ، من الخصائص المميزة (Zerbino D.D. ، 1974). وتشمل هذه: ركود الليمفاوية وتوسع الأوعية اللمفاوية. تطوير الدورة الليمفاوية الجانبية وإعادة هيكلة الشعيرات الدموية اللمفاوية والأوعية الدموية ؛ تشكيل lymphangiectasias. تطور الوذمة الليمفاوية والركود الليمفاوي وتكوين تخثر البروتين (جلطات الدم) ؛ الإسهال اللمفاوي (السيلان الكلوي) ؛ تشكيل استسقاء كيلوس ، chylothorax. تعكس هذه التغيرات المورفولوجية المراحل المتعاقبة في تطور القصور اللمفاوي.
احتقان الليمفاوية وتوسع الأوعية اللمفاوية- المظاهر الأولى لضعف التصريف اللمفاوي ، والتي تحدث في الحالات التي يتم فيها انسداد معظم المسارات اللمفاوية المحولة. يؤدي ركود اللمف إلى تضمين التفاعلات التكيفية ، التطور الدورة الليمفاوية الجانبية.في هذه الحالة ، لا يحدث استخدام الضمانات الاحتياطية فحسب ، بل يحدث أيضًا أورام الشعيرات الدموية والأوعية اللمفاوية وإعادة هيكلتها الهيكلية. نظرًا لأن القدرات البلاستيكية للجهاز الليمفاوي هائلة ، يمكن تعويض نقص الدورة الليمفاوية نسبيًا لفترة طويلة. ومع ذلك ، فإن تكيف الجهاز اللمفاوي في ظروف زيادة ركود اللمف بمرور الوقت تبين أنه غير كاف. ثم تفيض العديد من الشعيرات الدموية والأوعية الدموية مع الليمفاوية ، وتتحول إلى تجاويف واسعة رقيقة الجدران (lymphangiectasias).تظهر نتوءات عديدة للجدار في أوعية التفريغ - توسع دوالي الأوعية اللمفاوية.يتم وضع تعويضات الدورة اللمفاوية ، والتعبير عنها هو الوذمة اللمفاوية ، أو الوذمة الليمفاوية.
الوذمة اللمفية(الليمفاوية اليونانية. أويداو- أتضخم) في بعض الحالات يكون هناك وذمة لمفية حادة ، ولكن في أغلب الأحيان يكون لها مسار مزمن (وذمة لمفية مزمنة). يمكن أن تكون الوذمة اللمفية الحادة والمزمنة عامة أو محلية (إقليمية).
الوذمة اللمفية العامة الحادةنادر ، على سبيل المثال ، في تجلط الوريد الثنائي تحت الترقوة. في هذه الحالات ، مع زيادة الضغط الوريدي في الوريد الأجوف في القناة الصدرية ، يتطور ركود رجعي يمتد حتى الشعيرات اللمفاوية. الوذمة اللمفية المزمنة المعممة- ظاهرة طبيعية في الركود الوريدي المزمن ، أي. مع فشل الدورة الدموية المزمن ، وبالتالي فهي ذات أهمية سريرية كبيرة.
الوذمة اللمفية المحلية (الإقليمية) الحادةيحدث مع انسداد الأوعية اللمفاوية المفرزة (على سبيل المثال ، الصمات السرطانية) أو الانضغاط (الربط أثناء الجراحة) ، مع التهاب العقد اللمفية الحاد ، واستئصال الغدد الليمفاوية والأوعية ، إلخ. يختفي بمجرد إنشاء الدورة الليمفاوية الجانبية. الأهمية السريرية المستقلة الوذمة اللمفية المحلية (الإقليمية) المزمنة ،الذي ينقسم إلى خلقي ومكتسب. خلقي عادة ما يرتبط بنقص تنسج أو عدم تنسج الأوعية اللمفاوية في الأطراف السفلية ، مكتسب - يتطور فيما يتعلق بالضغط (الورم) أو الخراب (الالتهاب المزمن والتصلب) للأوعية اللمفاوية ، مع التهاب مزمن أو تصلب أو إزالة مجموعة كبيرة من الغدد الليمفاوية (على سبيل المثال ، أثناء عملية جذرية لإزالة الغدة الثديية ) ، تخثر وريدي ، التهاب الوريد الخثاري ، تكوين ناسور شرياني وريدي ، إلخ. يؤدي الاحتقان الليمفاوي المزمن إلى نقص الأكسجة في الأنسجة وبالتالي يحدث تصلبعمل. في ظل ظروف زيادة نقص الأكسجة ، يزداد نشاط توليف الكولاجين للخلايا الليفية وتكاثرها. الغزل والنسيج،
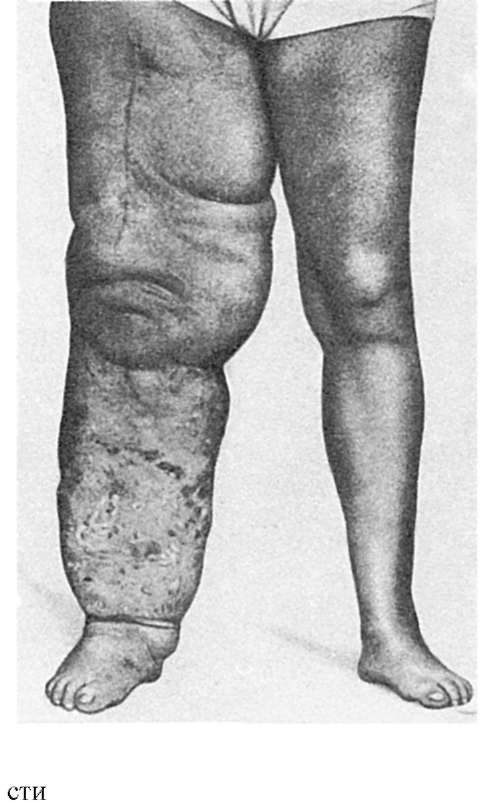
في كثير من الأحيان الجلد و الأنسجة تحت الجلدالأطراف ، تزداد في الحجم ، تصبح كثيفة ، تفقد شكلها السابق ، المظهر ، تحدث التغييرات ، تسمى داء الفيل(الشكل 62).
على خلفية ظهور وذمة لمفية ركود الليمفاوية(lymphostasis) ، والتي يمكن أن تؤدي ، من ناحية ، إلى تكوين تخثر البروتين في الأوعية اللمفاوية - جلطات الدم،ومن ناحية أخرى ، إلى زيادة النفاذية وحتى تمزق الشعيرات الدموية والأوعية اللمفاوية ، وهو ما يرتبط بالتطور السيلان اللمفاوي(غزارة لمفية). يميز التهاب الغدد الليمفاوية الخارجية ،عندما يتدفق الليمفاوية إلى البيئة الخارجية ، و السيلان اللمفاوي الداخلي- مع تدفق اللمف في الأنسجة أو تجويف الجسم. يرتبط تطور الاستسقاء الكيلي و chylothorax بالإسهال اللمفاوي الداخلي.
استسقاء كيلوس- التراكم
السائل الكلوي (اللمف الذي يحتوي على نسبة عالية من الدهون) في التجويف البطني مع ركود حاد في اللمف في أعضاء البطن أو مع تلف الأوعية اللمفاوية للأمعاء والمساريق. السائل الكلوري أبيض ، مثل الحليب.
Chylothorax- تراكم السائل الكيلوس في التجويف الجنبيبسبب تضرر القناة الصدرية أو انسدادها بخثرة أو انضغاط الورم.
العواقب والأهميةيتم تحديد عدم كفاية الجهاز اللمفاوي بشكل أساسي من خلال اضطرابات التمثيل الغذائي للأنسجة ، مما يؤدي إلى فشل الجهاز اللمفاوي أيضًا (الركود الوريدي). نتيجة لهذه الاضطرابات ، يحدث نقص الأكسجة في الأنسجة ، والذي يرتبط بشكل أساسي بالتغيرات الضمورية والنخرية في الوذمة الليمفاوية الحادة والتغيرات الضمورية والتصلبية في الاحتقان اللمفاوي المزمن. يحدث نقص الأكسجة تغييرات في الأعضاء والأنسجة بشكل نمطي ولا لبس فيها أثناء ركود كل من اللمف والدم. النظر في الوحدة الهيكلية والوظيفية للجهاز الليمفاوي و نظام الدورة الدموية، من الممكن فهم عدد من الآليات المسببة للأمراض الشائعة والمرتبطة التي توحد هذه الأنظمة في تطوير العديد من العمليات المرضية.
 اضطرابات محتوى سوائل الأنسجة
اضطرابات محتوى سوائل الأنسجة
يعتمد محتوى سائل الأنسجة بشكل أساسي على حالة الدورة الدموية والليمفاوية ومستوى نفاذية الأنسجة الوعائية. يتم تحديده أيضًا من خلال حالة الدم والليمفاوية والخلايا والمادة بين الخلايا ، حيث يتراكم سائل الأنسجة. يتم تنظيم محتوى سائل الأنسجة من خلال آليات عصبية رئوية ؛ في الوقت نفسه ، يتم إعطاء أهمية كبيرة للألدوستيرون والهرمون المضاد لإدرار البول في الغدة النخامية.
يعتبر سائل الأنسجة فقيرًا في البروتينات (تصل إلى 1٪) ويرتبط بالخلايا التي تحتوي على الغرويات البروتينية ، وفي النسيج الضام - بالبروتينات والجليكوزامينوجليكان للمادة الرئيسية. كتلته الرئيسية في المادة بين الخلايا. يتم التعبير عن انتهاكات محتوى سوائل الأنسجة في زيادتها أو نقصانها.
زيادة محتوى سوائل الأنسجة.هذا الانتهاك يؤدي إلى التنمية الوذمةأو الاستسقاء.في الوقت نفسه ، يتراكم في الأنسجة أو في تجاويف الجسم سائل متورمأو ارتشاح(من اللات. عبر- بجانب، سودو ، سوداتوم- عرق ، نضح). هذا السائل شفاف ، ولا يحتوي على أكثر من 2٪ بروتين ولا يتحد بشكل جيد مع الغرويات البروتينية. يسمى تراكم السائل المتورم في الأنسجة تحت الجلد anasarkas(من اليونانية. آنا- مرارا و ساركوس- اللحم) في تجويف القميص - hydropericardium ،في التجويف الجنبي - استسقاء الصدر ،في التجويف البطني - استسقاء(من اليونانية. أسكوس- كيس) ، في تجويف الغشاء المهبلي للخصية - قيلة.
مظهر خارجي.مع وذمة مظهر خارجيالأنسجة والأعضاء مميزة. تظهر الوذمة على الجلد في النسيج الضام الرخو تحت الجلد ، بشكل أساسي على جلد الجفون ، وتحت العينين ، وظهر اليدين ، والكاحلين ، ثم تنتشر تدريجيًا إلى الجسم بالكامل. يصبح الجلد شاحبًا ، كما لو كان مشدودًا ، وتنعيم التجاعيد والطيات ، مع الضغط ، وتبقى المسافات البادئة التي لا تختفي لفترة طويلة. عندما يتم قطع هذا الجلد ، يتم إطلاق سائل صافٍ. يصبح النسيج الدهني أصفر باهتًا ولامعًا ولزجًا. رئتين مع الوذمة ، الشديدة ، المتزايدة في الحجم ، تكتسب الاتساق الفطري ، تتدفق لأسفل من سطح الشق عدد كبير منسائل رغوي واضح. مخ تتضخم المساحات والبطينين تحت العنكبوتية السائل واضح... تضيء مادة الدماغ على الجرح ، وينتشر الدم المتدفق من الشعيرات الدموية بسبب الوذمة الحبيبية بسرعة على سطح الجرح. غالبًا ما يتم الجمع بين الوذمة الدماغية والانتفاخ الذي يهيمن في بعض الحالات. عندما ينتفخ الدماغ ، يكون هناك ترطيب حاد في مادته (خاصة البيضاء) ، ويتم تنعيم التلافيف ، وتنخفض تجاويف البطينين. عندما يتم قطع المخ ، تلتصق طائرة السكين بالسطح المقطوع. هناك زيادة في الضغط داخل الدماغ وداخل الجمجمة ، مما يؤدي إلى انحناء المخيخ في الثقبة العظمى. الكلى مع زيادة الوذمة ، تتم إزالة الكبسولة
سهلة القراءة ، شاحبة على السطح وعلى الجرح. الأغشية المخاطية منتفخة ، شفافة ، هلامية.
الفحص المجهري.يوجد الكثير من السائل المتورم في المادة الخلالية ، يدفع الخلايا والكولاجين والألياف المرنة والشبكية ، ويقسمها إلى ألياف أرق. يتم ضغط الخلايا عن طريق السائل المتورم أو الانتفاخ ، وتظهر الفجوات في السيتوبلازم والنواة ، وتظهر التغيرات النخرية في الخلايا وتموت. في التجاويف المصلية ، هناك انتفاخ ، ثم تقشر الطبقة المتوسطة ؛ في بعض الأحيان ينسلخ في طبقات. في كثير من الأحيان ، تتمزق جدران الشعيرات الدموية اللمفاوية المتوسعة ، مما يؤدي إلى النزف الليمفاوي واختلاط السائل الليمفاوي مع السائل المتورم. الخامس رئتين السائل الوذمي يتراكم في النسيج الخلالي ، ثم في الحويصلات الهوائية ، في مخ - حول الأوعية الدموية والخلايا (وذمة حول الأوعية الدموية ومحيط الخلايا) ؛ مع تورم الدماغ ، وتدمير الألياف الدبقية ، وانهيار المايلين ، وتورم الخلايا النجمية. الخامس كبد الوذمة تؤثر على ممرات البوابة والمساحات حول الجيوب الأنفية ، في الكلى - النسيج الخلالي ، النخاع في المقام الأول.
آلية التطوير.من بين العوامل التي تحدد تطور الوذمة ، يتم لعب الدور الرئيسي من خلال الضغط الهيدروستاتيكي للدم والضغط الأسموزي الغرواني لبلازماها ، ونفاذية جدار الشعيرات الدموية واحتباس الإلكتروليت والماء (أو اللمف). في كثير من الأحيان يتم استبدال أحد العوامل أو استكماله بعامل آخر.
في مقوييزيد الضغط الهيدروستاتيكي في الأوعية الدقيقة من ترشيح السوائل ، مما يؤدي إلى احتباسها في الأنسجة. تنشأ ميكانيكي،أو تورم احتقاني.يؤدي انخفاض قيمة الضغط الغرواني التناضحي للبلازما إلى تطور وذمة الأورام.مع زيادة نفاذية جدار الشعيرات الدموية ، ترتبط الوذمة بشكل أساسي بتلف أغشية الشعيرات الدموية ، مما يحدد فقدان بروتينات البلازما وتراكمها في الأنسجة. تسمى هذه الوذمة غشائي.في العديد من الأمراض ، يلعب الدور الرئيسي في تطور الوذمة التأخير النشط في أنسجة الإلكتروليتات ، وخاصة الصوديوم والماء. في كثير من الأحيان ، وذمة يحدث مع ركود الليمفاوية - الوذمة اللمفاوية.
تظهر العوامل المؤدية إلى تطور الوذمة في العديد من الأمراض: أمراض الجهاز القلبي الوعائي ، وأمراض الحساسية ، وبعض الالتهابات والتسمم ، وأمراض الكلى ، والكبد ، والأمعاء ، وأمراض الحمل. تحدث الوذمة مع تجلط الدم الوريدي ، واحتقان الليمفاوية ، واضطرابات الانتعاش العصبي ، والصدمات ، والالتهابات.
تصنيف.اعتمادًا على المرض أو العملية المرضية التي تسببت في الوذمة ، وبدرجة أقل على سببها ، يتم تمييز الأنواع التالية من الوذمة: الاحتقاني ، والقلب ، والكلوي ، والضمور ، والبارانتيكي (المخبأ) ، والتهابات ، والحساسية ، والسامة ، والعصابية ، صادم.
الوذمة الاحتقانيةتحدث مع تجلط الأوردة ، التهاب الوريد الخثاري ، انضغاط الأوردة ، مع الوريد اللمفاوي وعادة ما تكون محدودة ، موضعية
حرف. تحدث بسبب الاحتقان الوريدي المطول ، مما يؤدي إلى زيادة الضغط في الأوردة ، ونقص الأكسجة في الأنسجة ، مما يؤدي إلى تلف البطانة والأغشية القاعدية للشعيرات الدموية ، وزيادة نفاذية الشعيرات الدموية وتسرب الجزء السائل من الدم إلى داخل الأوعية الدموية. الانسجة. يساهم ضعف وظيفة الجهاز اللمفاوي في زيادة الوذمة.
وذمة قلبيةلوحظ مع عدم المعاوضة من أمراض القلب ، وليس الركود البحت. يؤدي إعادة توزيع الدم الناتج إلى زيادة إفراز الألدوستيرون وتدمير غير كافٍ في الكبد أثناء الركود. يحدد الألدوستيرونيميا احتباس الصوديوم مما يساهم في نمو الوذمة.
في التنمية وذمة كلويةكل من عامل الأورام واحتباس الصوديوم مهمان ، لكن دورهما في أمراض الكلى المختلفة مختلف. في المتلازمة الكلوية من أي نشأة ، والتي تتميز بفقدان كميات كبيرة من البروتينات في البول (بيلة بروتينية) واستنفاد بلازما الدم (نقص بروتينات الدم) ، فإن الدور الرئيسي في تطور الوذمة ينتمي إلى انخفاض ضغط الدم الورمي. في التهاب كبيبات الكلى ، يعتبر احتباس الصوديوم ، وبدرجة أقل ، ضغط الأورام من الأهمية بمكان. تظهر الوذمة الكلوية في المقام الأول على الوجه - على الجفون وتحت العينين ، ثم تنتشر في اليدين والقدمين.
وذمة ضمورتتطور بسبب محتوى البروتين غير الكافي في الطعام. يؤدي نقص بروتين الدم الناتج إلى انخفاض ضغط الدم الورمي. وهذا يشمل أيضًا وذمة مارانث (مخفية). الوذمة الالتهابيةلوحظ حول بؤرة الالتهاب (ما يسمى بالوذمة المحيطة بالبؤرة) ، ويرجع ذلك إلى زيادة نفاذية الأغشية الشعرية. نفس الآلية حساسية ، سامة ، عصبيةو الوذمة المؤلمة.
وهكذا ، وذمة الناشئة عن أسباب مختلفةمع مختلف الأمراض والعمليات المرضية ، غالبًا ما يكون لديهم آليات مشتركة.
نزوح.في كثير من الحالات ، تكون النتيجة: قد تكون مواتية - يذوب السائل المتورم. مع الوذمة الطويلة ، يتطور نقص الأكسجة في الأنسجة ، مما يؤدي إلى ضمور وضمور الخلايا المتني وتطور التصلب.
المعنى يتم تحديد الوذمة من خلال سببها ، وتوطينها ، وانتشارها. الوذمة التحسسية ، على سبيل المثال ، عابرة. الوذمة القلبية الكلوية موجودة لفترة طويلة وغالباً ما تعتمد نتيجة المرض عليها. غالبًا ما تكون وذمة الدماغ أو الرئتين هي سبب الوفاة ، ويؤدي الاستسقاء في التجاويف إلى تعطيل نشاط الأعضاء.
غالبًا ما يحدث التهاب ونخر وتقرح في الأنسجة المتوذمة ، وهو ما يرتبط بالاضطرابات الغذائية والعدوى الذاتية. للسبب نفسه ، يمكن أن يصبح الارتشاح في تجاويف الجسم أساسًا لتشكيل سائل التهابي ، أي الذهاب إلى الإفرازات (على سبيل المثال ، تطور التهاب الصفاق على خلفية الاستسقاء - الاستسقاء - التهاب الصفاق).
انخفاض في محتوى سوائل الأنسجة.يسمى هذا الانتهاك الجفاف (الجفاف) ،أو نضح(من اللات. siccus- جاف) مصحوبًا بفقدان الدم من الماء ، أي. الأنيميا.
مظهر خارجيالأشخاص المصابون بداء الدودة يتميزون بصفات مميزة: أنف مدبب ، وعينان غائرتان ، وخدين ، وتجاعيد ، وجلد رخو ، وهزال شديد. في هذه الحالة ، يصبح الدم سميكًا ومظلمًا ، ويكون سطح الأغشية المصلية جافًا أو مغطى بكتلة لزجة تشبه المخاط. تتقلص الأعضاء ، وتتجعد كبسولتها. يحدث النفاخ مع الفقد السريع لكمية كبيرة من السوائل ، وهي سمة من سمات الكوليرا ، والإسهال لفترات طويلة ، وعسر الهضم. يحدث الجفاف أحيانًا في غيبوبة ، مثل التهاب الدماغ.
تصنيف
تشمل اضطرابات الدورة الدموية العمليات المرضية الرئيسية التالية:
- احتقان
- إقفار
- نزيف
- تجلط الدم
- الانصمام
- صدمة.
فرط الدم (عدد كبير)
احتقان- زيادة حجم الدم في الأوعية الدموية.
تصنيف
ينقسم فرط الدم إلى الشرايين والوريدية (احتقاني).
1. احتقان الشرايين
- .
ثانيًا. احتقان وريدي (احتقاني)
- احتقان وريدي عام(الحادة والمزمنة)
- احتقان وريدي محلي.
احتقان الشرايين
احتقان الشرايين- احتقان الدم نتيجة زيادة تدفق الدم الشرياني.
يمكن أن يتطور احتقان الشرايين ليس فقط في ظروف علم الأمراض. لذا، احتقان شرياني فسيولوجي عاميحدث أثناء العمل البدني المكثف و درجة حرارة عاليةالبيئة؛ احتقان شرياني فسيولوجي محلييُلاحظ مع وجود مجموعة عضلية معينة ، ارتفاع الحرارة الموضعي ، مع عدد من المشاعر.
تنقسم الأشكال المرضية لفرط الدم الشرياني أيضًا إلى عامة (معممة) ومحلية (محلية).
احتقان الشرايين المرضي العام
احتقان الشرايين المرضي العاميحدث (1) في مرض بالاكتئاب (احتقان إخلاء عام) و (2) من أجل كثرة الحمر الحقيقية(ابيضاض الدم المزمن مع زيادة كبيرة في عدد خلايا الدم الحمراء في الدم المحيطي). يسمى زيادة حجم الدم بسبب عدد العناصر المكونة لاعب: يتميز باحمرار مستمر جلدوخاصة بشرة الوجه.
احتقان شرياني موضعي
ل احتقان شرياني موضعيتشمل الأشكال التالية من احتقان الأوعية الدموية:
- احتقان وعائي عصبي(في حالة انتهاك تعصيب الشرايين)
- احتقان ما بعد نقص تروية الدم(مع القضاء السريع على العامل الإقفاري)
- احتقان إخلاء محلي(مع انخفاض موضعي سريع في الضغط الجوي)
- احتقان الدم الالتهابي(مع التهاب)
- احتقان الدم الجانبي(مع حصار الشريان الرئيسي)
- فرط الدم ، إن وجد التحويلة الشريانية الوريدية(مفاغرة مرضية بين الشريان والوريد).
احتقان وعائي عصبييحدث في معظم الحالات مع شلل في الأعصاب المضيق للأوعية للشرايين والشرايين الصغيرة ( احتقان التحلل العصبي). لا يتم استبعاد آلية أخرى لتطوير احتقان وعائي عصبي - تهيج الأعصاب الموسعة للأوعية الموجودة في البشر في عدد من الأعضاء (على سبيل المثال ، في الدماغ الأم الحنون). أحد الأمثلة الكلاسيكية على احتقان الشلل العصبي هو احمرار جلد الوجه والرقبة والجزء العلوي من الجسم في التيفوس (أثناء ذروة المرض) بسبب تلف العقد السمبثاوي العنقية ، وبالتالي ، الأعصاب المتضيق للأوعية الودي.
احتقان إخلاء محليفي عدد وسائل تعليميةيتضح من تأثير العلب الطبية ، ومع ذلك ، فإن التغييرات القابلة للعكس في الأوعية الدموية أثناء الإجراءات الطبية لا يمكن أن تُعزى إلى العمليات المرضية. مثال على احتقان الجلاء المحلي البقع ميناكوف- بقع بلون أحمر غامق ، يتم الكشف عنها من جانب شغاف البطين الأيسر في حالة الوفاة من فقدان الدم الهائل الحاد. آلية تكوين بقع ميناكوف هي تأثير قوة تمدد البطين الأيسر "الفارغ" على أنسجة شغاف القلب والطبقة تحت الشغاف في عضلة القلب. في الوقت نفسه ، هناك انخفاض سريع في الضغط الجوي في هذه الأنسجة ، مصحوبًا بزيادة تدفق الدم الشرياني إلى الأوعية.
احتقان الدم الالتهابييشير إلى متغيرات احتقان الشرايين المرضية إلى حد ما بشكل مشروط. أولاً ، الالتهاب في حد ذاته ليس عملية مرضية ، إنه رد فعل وقائي وتكيف للجسم. ثانيًا ، يظل احتقان الدم الالتهابي شريانيًا لفترة قصيرة جدًا ، ويتحول بسرعة أولاً إلى مختلط (شرياني وريدي) ، ثم إلى احتقان وريدي.
احتقان وريدي (احتقاني)
احتقان وريدي (احتقان احتقاني) - إبطاء التدفق وتأخير أنسجة الدم الوريدي.
يميز جنرال لواء(مع قصور القلب) و محلي(مع صعوبة في تدفق الدم من خلال وعاء وريدي معين) احتقان. ينقسم احتقان الدم الاحتقاني العام إلى بصير(مع متلازمة قصور القلب الحاد) و مزمن(مع قصور القلب المزمن).
احتقان وريدي عام حادتتميز بتطور نوعين من تغيرات الأنسجة: (1) الوذمة بسبب زيادة ضغط الدم في الأوعية الوريدية المزدحمة و (2) العمليات البديلة بسبب نقص الأكسجة. في بعض الحالات ، لوحظ نزيف صغير حول الأوعية الدموية في الأنسجة ، والتي تتشكل بسبب erythrodiapedesis.
احتقان وريدي عام مزمن
الاحتقان الوريدي العام المزمنمصحوبًا ، بالإضافة إلى الوذمة والعمليات البديلة ، التطور (1) تصلب (تليف) و 2) ضامرتغييرات في أنسجة الأعضاء المختلفة. تليفيحدد ضغط الأعضاء ، ضمور متنييؤدي إلى خلل وظيفي.
معظم واضح التغييراتتتطور في الجلد والكبد والرئتين والطحال والكلى.
جلد، خاصة في الأطراف السفلية ، متورمة ، وذمة ، مزرقة ، باردة الملمس ، جافة ، أحيانًا مصحوبة بقرح طويلة الأمد غير قابلة للشفاء ("تغذوية").
تغييرات في كبدالمضي قدما في ثلاث مراحل: كبد جوزة الطيب ، وجوزة الطيب (الاحتقاني) والتليف القلبي (الاحتقاني).
1 في مراحل كبد جوزة الطيبيتم تكبير العضو وضغطه على قطع لون متنافرة (مثل نواة جوزة الطيب) - على خلفية صفراء رمادية (نتيجة التنكس الدهني لخلايا الكبد) ، مناطق متعددة حمراء داكنة صغيرة (مراكز كاملة الدم من الفصيصات) مرئية.
2. متى تليف جوزة الطيبالكبد كثيف بسبب تكاثر الأنسجة الليفية ، والأنسجة متلونة على الجرح ("مسقط العكس بالعكس") - على خلفية حمراء داكنة (نتيجة إزاحة عدد كبير من مركز الفصيصات إلى الأطراف) تم العثور على العديد من البؤر الرمادية الصغيرة (تليف في وسط الفصيصات).
3. حول تليف الكبديقولون في حالة تشوه الكبد (سطحه وعر).
تغييرات في رئتينوتسمى تصلب بني: أنسجة الرئة مضغوطة ، كاملة الدم ، بنية صدئة اللون بسبب داء الهيموسيدية ، تقل التهوية ، يكشف الفحص المجهري عن العديد من الأرومات الحديدية والتليف.
التغييرات الكلىو طحالمع قصور القلب المزمن يسمى تصلب مزرقبسبب المظهر المزرق المميز لهذه الأعضاء من السطح.
احتقان وريدي محلي
تحدث كثرة الاحتقان الموضعي بسبب انتهاك تدفق الدم من خلال بعض الأوعية الوريدية. هناك ثلاثة أنواع رئيسية من المحلية احتقان وريدي - انسداد, ضغطو جانبيةاحتقان.
احتقان الانسداديحدث عندما يكون هناك عائق أمام تدفق الدم في تجويف الوعاء (غالبًا ما يكون هذا العائق عبارة عن خثرة).
احتقان ضغطيتطور بسبب الضغط وعاء وريدي(ورم ، ارتشاح ، ضمد ، إلخ).
جانبيةتسمى كثرة الوريد في تليف الكبد ، عندما لا يتمكن الدم من أعضاء البطن من التدفق عبر الكبد ، حيث يتم ضغط الأوعية من خلال العقد المتجددة. في الوقت نفسه ، يندفع الدم إلى مفاغرة الكهوف الأجوف والمنافذ ، مما يؤدي إلى إفراط في ملئها وتوسيعها. هذه هي الطريقة " رأس قنديل البحر"(الأوعية كاملة الدم لجدار البطن الأمامي ، متباعدة شعاعيًا من السرة) و دوالي المريءمحفوف بنزيف قاتل.
زرقة مع احتقان وريدي
الوفرة الوريدية مصحوبة بظهور لون الأنسجة مزرق (زرقة ، "زرقة"). ومع ذلك ، فإن الدم الوريدي أحمر داكن اللون دون أي مسحة زرقاء. في الواقع ، تبدو الأنسجة المزرقة من السطح (الجلد ، اعضاء داخليةمن جانب الكبسولة) ، عندما يتم تشريحها ، يختفي الزرقة ، مما يفسح المجال للون المعتاد للدم الوريدي. زرقة بسبب الوهم البصري - تأثير تيندال، وهو ما يسمى أيضًا " ظاهرة تباين الأرضية". يتم امتصاص موجات الضوء ذات الطول الموجي الأطول (الأحمر) عن طريق النسيج الضام الليفي الكثيف للأدمة أو كبسولة الأعضاء ، بينما يصل الإشعاع البصري قصير الموجة (المنطقة الزرقاء من الطيف) ، الذي يتمتع بقوة اختراق أكبر ، إلى شبكية عين الراصد ، "تلطيخ" الأنسجة بركود احتقان لونها مزرق.
إقفار
إقفار- عدم كفاية إمدادات الدم الشرياني للعضو. دائمًا ما يكون الإقفار عملية محلية ، لذلك يطلق عليه أيضًا "فقر الدم الموضعي" (على عكس فقر الدم - "فقر الدم العام"). ينتهي الإقفار المطول بالتطور نوبة قلبية... هذه العملية المرضية تكمن وراء الأمراض الشائعة مثل نقص تروية القلب(مرض القلب الإقفاري) و السكتة الدماغية الإقفارية.
تصنيف
تصنف أشكال الإقفار على النحو التالي:
أولا مبدأ إمراضي
- نقص التروية الانسدادي
- نقص التروية الانضغاطية
- نقص تروية الأوعية الدموية[يطور ، على وجه الخصوص ، متى الذبحة الصدرية]
- إقفار إعادة التوزيع.
ثانيًا. طبيعة العملية
- نقص التروية الحاد
- الإقفار المزمن.
نقص التروية الانسدادييحدث عندما يكون هناك إعاقة لتدفق الدم في تجويف الشريان (الجلطة أو الصمة). نقص التروية الانضغاطيةناتج عن ضغط الوعاء الدموي الشرياني (تورم ، سائل متورم ، ضمد ، إلخ). نقص تروية الأوعية الدمويةبسبب التضييق المطول في تجويف الوعاء نتيجة لتشنج الشرايين.
إقفار إعادة التوزيعمصحوبًا باحتقان الشرايين التالي للإقفار. تقليديا ، يتم تفسير نقص التروية إعادة التوزيع من خلال مثال الاستسقاء. يضغط الارتشاح في التجويف البريتوني مع الاستسقاء على أوعية الأعضاء المقابلة ( ضغط نقص التروية) ، مما يسبب انتهاكًا عكسيًا للتعصيب الودي للأوعية الدموية ، وخاصة الشرايين والشرايين. مع الاستخراج السريع للسوائل ، وبالتالي القضاء على عامل ضغط الأوعية الدموية ، يملأها الدم الشرياني بشكل مفرط (هناك احتقان الشرايين بعد نقص تروية الدم). في الوقت نفسه ، تفتقر الأعضاء الأخرى (الدماغ بالدرجة الأولى) إلى الدم الشرياني ، أي يتطور نقص التروية في أنسجتهم ، ويُشار إليه باسم إعادة التوزيع... من أجل منع إعادة التوزيع نقص التروية ، يتم إزالة السائل المتورم في الاستسقاء ببطء ، مما يسمح للأعصاب المضيق للأوعية في الأوعية المضغوطة باستعادة وظيفتها.
اختبار مجهري لنخر ما بعد نقص تروية
في ممارسة تشريح الجثة ، يصبح من الضروري تشخيص التغيرات النخرية في عضلة القلب التي تطورت نتيجة نقص التروية "في جدول الأقسام". في الشكل الحاد من مرض القلب الإقفاري ، يمكن أن تحدث الوفاة ليس فقط في حالة الاحتشاء المتشكل مع المظهر النموذجي لبؤرة بيضاء من النخر ، محاطًا على الأطراف بتويج نزفي ، ولكن أيضًا في مرحلة ما قبل الاحتشاء (نخرية) . في الوقت نفسه ، لا تسمح الأبحاث الكبيرة في علم الشريان التاجي بتشخيص مرض الشريان التاجي ، وتستغرق التكنولوجيا القياسية لإنتاج مستحضرات دقيقة عالية الجودة عدة أيام. في مثل هذه الحالات ، للتشخيص السريع حثل عضلة القلب الإقفاري(هذا هو اسم شكل مرض نقص تروية القلب مع تغيرات نخرية في بؤرة نقص التروية) ، يمكنك استخدام اختبار مجهري مع أملاح تترازوليوم (نيترو الأزرق تترازوليوم) أو تيلوريت البوتاسيوم... الاختبار الأكثر وضوحا هو مع تيلوريت البوتاسيوم. يتم وضع كاشف على قطع جديد من عضلة القلب: تتحول مناطق عضلة القلب التي لا تظهر عليها علامات النخر إلى اللون الأسود بسبب اختزال التيلوريوم تحت تأثير الأكسدة الخيطية لخلايا عضلة القلب ومناطق النخر التي تفتقر إلى كمية كافية من إنزيمات الأكسدة والاختزال ، تبقى غير ملطخة.
نزيف
نزيف (نزف) - خروج الدم من الأوعية الدموية أو تجاويف القلب.
تصنيف
هناك الأشكال الرئيسية التالية للنزيف:
أولا مبدأ إمراضي
- النزف لكل ريكسين
- النزف في ديابروسين (نزيف حاد)
- النزف لكل ديابيدين (نزيف مشعر)
- النزيف النفسي.
ثانيًا. اتجاه النزيف
- نزيف خارجي
- نزيف داخلي
- نزف.
التسبب في النزيف
وفقًا لآلية التطور ، يتم التمييز بين أربعة أنواع من النزيف: النزف في كل ريكسين ، والنزيف لكل ديابروسين ، والنزيف لكل ديابيدسين وما يسمى بالمتغير النفسي.
1. النزف لكل ديابيدين (نزيف مشعر) يحدث بسبب زيادة نفاذية جدار الأوعية الدقيقة. في هذه الحالة ، يتم دفع كريات الدم الحمراء خارج تجويف الوعاء الدموي من خلال عيوب الجدار ("المسام" ، "الفجوات"): تسمى هذه العملية erythrodiapedesis، وتراكم خلايا الدم الحمراء في الأنسجة المحيطة بالأوعية الدموية - تسرب.
النزف لكل من rexin والنزيف لكل ديابروسين لهما سمة مماثلة - تدمير جدار الأوعية الدموية. إذا تم تدمير جدار الوعاء الدموي نتيجة انتقال العملية المرضية إليه من الأنسجة المحيطة ، فإنهم يتحدثون عن آلية كل ديابروزين ( ديابروزين- تآكل) ؛ إذا نشأت العملية ، التي انتهت بتدمير الجدار ، مباشرة في أنسجته (في سمك جدار الوعاء الدموي) أو تم تدمير الوعاء بفعل ميكانيكي ، فإنهم يتحدثون عن آلية per rexin ( ريكسين- فجوة).
2. النزف في ديابروسين (نزيف حاد) ينشأ تحت تأثير العوامل الرئيسية التالية:
- التهاب صديدي(إفراز صديدي له خصائص نسيجي وضوحا)
- التنخر(على سبيل المثال ، نخر جبني في مرض السل)
- حمض الهيدروكلوريك والإنزيمات الهاضمة(مع تقرحات وتقرحات في المعدة والاثني عشر)
- نمو الورم الغازية
- تنمو الزغابات المشيمية في جدار الأوعية الدموية أثناء الحمل خارج الرحم.
3. الأسباب النزف لكل ريكسينهي (1) ضرر ميكانيكيجدران الأوعية الدموية و (2) عملية مدمرة تطورت بشكل أساسي في جدار الأوعية الدموية نفسه (على سبيل المثال ، تمزق الشريان الأورطي مع التهاب الوعاء الزهري أو تمزق وعاء مع تنخر ليفي في أنسجة جداره).
4. عن الوجود نزيف نفساني(القدرة على إحداث نزيف في النفس من خلال "قوة الفكر") لا يُذكر عادة في المؤلفات العلمية ، ومع ذلك ، في دراسة زينوفي سولومونوفيتش باركاغان "الأمراض والمتلازمات النزفية" (1980) ، في النهاية من الكتاب ، تم تقديم ملاحظة المؤلف: امرأة شابة تجلس في وضع متوتر لبضع دقائق ، كانت قادرة على التسبب في نزيف من شحمة الأذن.
نزيف خارجي
نزيف خارجي- نزيف ، حيث يتدفق الدم خارج الأنسجة الغشائية (الجلد أو الأغشية المخاطية).
تشمل الأنواع الرئيسية للنزيف الخارجي ما يلي:
- رعاف(رعاف) - نزيف في الأنف
- Haemoptóe(haemoptísis، haematoptóe، haematoptísis) - نفث الدم [يسمى نفث الدم الواضح نزيف رئوي]
- الدم- القيء الدموي (قيء "القهوة")
- ميلينا(ميلينا) - تصريف الدم المتغير مع البراز ("البراز القطراني")
- النزيف الرحمي(النزيف الرحمي) - لا دوري نزيف الرحم[مع مرحلة نزيف واضحة الدورة الشهريةنتحدث عنه غزارة الطمث]
- بيلة دموية(بيلة دموية) - إفراز دم في البول [ بيلة كبيرة- مرئي للعين المجردة ، بيلة دقيقة- الكشف عن كريات الدم الحمراء في البول فقط عن طريق الفحص المجهري].
نزيف داخلي
نزيف داخلي- نزيف في تجاويف الجسم المغلقة (الاستثناء هو التجويف البريتوني عند النساء غير المغلق).
هناك الأنواع الرئيسية التالية للنزيف الداخلي:
- تدمي الصدر- نزيف في التجويف الجنبي
- هيموبريكارديوم- نزيف في تجويف التامور
- هيموبيريتونيوم- نزيف في التجويف البريتوني
- داء الرأس- نزيف في بطينات الدماغ
- داء مفصل الركبة- نزيف في تجويف المفصل.
نزف
نزف- نزيف في الأنسجة. هناك نوعان من النزف: (1) ورم دموي و (2) تسلل نزفي. إذا دفع الدم المسكوب الأنسجة المحيطة بعيدًا ويملأ التجويف المتكون ، يسمى النزف ورم دموي... إذا لم يتشكل التجويف ، وكان الدم يتخلل الأنسجة بشكل أو بآخر ، فإنهم يتحدثون عنه تسلل نزفي.
المتغيرات الرئيسية للتسلل النزفي هي (1) نمشات و (2) كدمات. بيتحيى- نزيف مثقوب في الأنسجة الغشائية (الجلد ، الأغشية المخاطية ، المصل ، الزليلي ، السطح الداخلي البطينين الدماغيإلخ.). ليس من المعتاد استدعاء نزيف نقطي عميق في العضو ، يكون مرئيًا في قسمه. اخيموس- نزيف كبير في الجلد. يسمى الكدمات ، التي نشأت تحت تأثير ميكانيكي ، وبالتالي ، حدودها التي تتوافق مع حدود سطح التأثير ، الاختناق (كدمة). يتم تحديد النزيف المتعدد في الجلد ، بغض النظر عن حجمه ، على أنه فرفرية نزفية(فرفرية النزف).
تجلط الدم
تجلط الدم- تخثر الدم داخل الحجاج في تجويف الوعاء الدموي أو في تجويف القلب. يسمى الدم المتخثر الجلطة... على عكس تخثر الدم بعد الوفاةتحتوي الجلطة على (1) سطح غير مستوٍ ، (2) أكثر كثافة ، (3) جافًا ، و (4) في كثير من الحالات متصل بالجدار. إن الأسطوانة بعد الوفاة من السطح ناعمة ، ومرنة بنعومة ، وشبيهة بالهلام ، ورطبة ، ولامعة ، وغير متصلة بالجدار ، وبالتالي يمكن فصلها بسهولة عن البطانة الداخلية أو الشغاف. التخثر هو عملية وقائية وقائية ، وليست مرضية فقط ؛ لذلك ، تتميز الأشكال الفسيولوجية والمرضية للتخثر.
آليات تجلط الدم
هناك آليتان لتكوين الخثرات: (1) تخثر الدم تشغيل الطريق الخارجي (في حالة تلف جدار الوعاء الدموي أو الشغاف) و (2) على طول المسار الداخلي(دون المساس بسلامة جدار الأوعية الدموية وأنسجة القلب).
المسار الخارجي لتخثر الدم... الحدث الرئيسي الذي ينشط المسار الخارجي لتكوين الجلطة هو تدمير بطانة الأوعية الدمويةو "التعرض" نتيجة لهذه الطبقة تحت البطانية من الطبقة الداخلية للسفينة التي يتم تثبيت الصفائح الدموية عليها. في حالة حدوث تلف في جدار الوعاء الدموي بأي درجة من الخطورة ، يحدث تدمير للخلايا البطانية ، ولكن يحدث تجلط الدم حتى في الحالات التي تكون فيها الخلايا البطانية هي الهيكل التالف الوحيد لجدار الأوعية الدموية. مثال نموذجي للإصابة البطانية المعزولة متلازمة الفوسفوليبيد، حيث يتم تدمير الخلايا البطانية تحت تأثير عوامل المناعة الذاتية. يتضمن المسار الخارجي عاملاً محددًا واحدًا فقط لتخثر البلازما (العامل السابع - قابل للتحويل) ، والذي يتم تنشيطه عند التفاعل مع أجزاء من أغشية الخلايا المدمرة (العامل الثالث لتخثر البلازما - ثرومبوبلاستين الأنسجة) وتنشيط عوامل X و V بدورها (من هذه اللحظة ، يستمر تخثر الدم وفقًا لآلية كيميائية حيوية مشتركة في المسارات الخارجية والداخلية).
عندما يتخثر الدم على طول المسار الخارجي ، تبدأ العملية (1) مع تنشيط الصفائح الدموية وتشكيل خثرة الصفائح الدموية، ثم (2) هناك تفاعل من عوامل تخثر البلازما والتكوين خثرة الفبرين (تخثر البلازما) ، وبعد ذلك (3) يتم تشبع الجلطة بكريات الدم الحمراء والكريات البيض وبروتينات البلازما.
المسار الداخلي لتخثر الدم... العوامل المحددة للمسار الداخلي للتخثر هي العامل الثاني عشر (ينشط الحادي عشر) ، والحادي عشر (ينشط التاسع) ، والتاسع والثامن (العامل التاسع النشط يربط العامل الثامن بنفسه ، مكونًا إنزيمًا) تينازو). تبدأ العملية بتنشيط العامل XII (عامل هاجمان) عند ملامسته لسطح الصمات ، بما في ذلك الانصمامات الدقيقة ، والتي يمكن أن تكون تجمعات من العناصر المتكونة. علاوة على ذلك ، تستمر العملية وفقًا للآلية المشتركة للمسارات الداخلية والخارجية. ينشط Tenase العامل X ، والذي بدوره ينشط العامل V ويربطه بنفسه ، ونتيجة لذلك يتم تكوين مركب إنزيم واحد - البروثرومبيناز... يحول البروثرومبيناز البروثرومبين إلى الثرومبين (العامل الثاني) ، الذي ينشط الأول (يتكون منه مونومر الفيبرين) والعوامل الثالثة عشر. العامل النشط الثالث عشر (عامل استقرار الفبرين) يحول مونومر الفبرين إلى بوليمر فيبرين ، تتكون منه خثرة الفيبرين بالفعل.
العوامل المساهمة في تكون الجلطة... تخصيص شائعةو محليالعوامل المساهمة في تكون الجلطة. تشمل العوامل العامة (1) اختلال التوازن بين نظامي الدم المضاد للتخثر والتخثر (خاصة تثبيط نشاط آليات مضادات التخثر) و (2) تغيير في تكوين الدم (على سبيل المثال ، زيادة كبيرة في عدد الصفائح الدموية - كثرة الصفيحات). العوامل المحلية هي (1) اضطراب سلامة جدار الأوعية الدموية أو الشغاف (على سبيل المثال ، تصلب الشرايين ، التهاب الأوعية الدموية المعدية ، التهاب الشغاف) ، (2) إبطاء تدفق الدم (على سبيل المثال ، تكوين جلطات دموية احتقانية في الدوالي) و ( 3) تدفق الدم غير السليم (على وجه الخصوص ، الدوامة).
تشكل الجلطة عن طريق المسار الخارجي
في علم التشريح المرضي ، تمت دراسة تشكل الخثار ، الذي يتطور على طول المسار الخارجي ، بالتفصيل. هناك ثلاث مراحل للعملية:
- تفاعل الصفائح الدموية(التعليم خثرة الصفائح الدموية)
- تخثر البلازما(التعليم خثرة الفبرين)
- تشبع الجلطة مع كريات الدم الحمراء والكريات البيض وبروتينات البلازما(عملية سلبية ، معبراً عنها بدرجات متفاوتة).
تفاعل الصفائح الدموية واضطراباتها
أثناء تفاعل الصفائح الدموية ، يتم تمييز أربع مراحل:
- التنشيطالصفائح
- التصاقالصفائح الدموية إلى البطانة الداخلية "العارية" [التي تحققت بواسطة جزيئات CD42 ( جلايكوكاليسين) على سطح الصفائح الدموية و عامل فون ويلبراندبلازما الدم]
- ينتشرالصفائح الموجودة على البطانة تحت البطانية (تحدث بمشاركة بروتينات CD61 و CD41 من غشاء الصفائح الدموية ، عندما يتم تنشيط الصفيحة ، وتشكيل مجمع واحد)
- تجميعالصفائح الدموية مع تكوين خثرة الصفائح الدموية (الدور الرئيسي تلعبه مواد حبيبات الصفائح و ADP).
تمت دراسة العديد من الاضطرابات الوراثية في سياق تفاعل الصفائح الدموية ، وأهمها المتلازمات التالية:
I. اضطرابات تنشيط الصفائح الدموية(يعتمد بشكل أساسي على حجم اللوحات)
- شذوذ ماي هاجلين(صفيحات عملاقة)
- متلازمة ويسكوت الدريش(أطباق صغيرة جدًا).
ثانيًا. اضطرابات الالتصاق
- حثل الصفيحات الكبير النزفي برنارد سولييه(نقص بروتين CD42)
- مرض فون فون ويلبراند(غياب عامل فون ويلبراند).
ثالثا. اضطرابات انتشار الصفائح الدموية
- داء جلانزمان(نقص بروتينات CD61 و CD41).
رابعا. اضطرابات تجمع الصفائح
- المتلازمات الحبيبية المفقودة- مع المهق ( متلازمة هيدغمانسكي بودلاكوغيرهم) وبدون المهق ( متلازمة الصفيحة الرماديةوإلخ.)
- شذوذ بيرسون ستوبا(رد فعل غير طبيعي للوحات لمستويات عالية من ADP).
تخثر البلازما واضطراباته
في عملية تخثر البلازما ، عشرة بروتينات معينة(العوامل الأول والثاني والخامس والسابع والثامن والتاسع والعاشر والحادي عشر والثاني عشر والثالث عشر) ، أيونات الكالسيوم(العامل الرابع) ، الضروري لتفعيل تلك البروتينات التي يحدث تركيبها بمشاركة فيتامين ك (الثاني ، الخامس ، السابع ، التاسع ، العاشر) ، و عامل فون ويلبراند، وهي حاملة للعامل الثامن ، وبالتالي فهي جزء من التيناس. لا يقتصر عامل فون ويلبراند على شلال تخثر البلازما ، لأن يشارك في تفاعل الصفائح الدموية. العامل الثالث ( ثرومبوبلاستين الأنسجة) ، وفقًا للتقاليد ، قصاصات أغشية الخلايا المدمرة (مجمعات الفسفوليبيد وبروتينات الأغشية المختلفة).
هناك العديد وراثيو مكتسبأشكال اضطرابات تخثر البلازما. ل اعتلالات التخثر الوراثيةتشمل الأمراض التالية:
1. أمراض العامل الأول (الفيبرينوجين)
- نقص فيبرينوجين الدم- كمية غير كافية من الفيبرينوجين (عادة في البالغين 2-4 جم / لتر)
- أفبرينوجينيميا- الغياب التام للفيبرينوجين (المظهر الرئيسي لنقص وفبرينوجين الدم هو فرط التنكس ، وليس الميل للنزيف)
- اعتلال الفبرين (ديسيفبرينوجين الدم) - وجود الفيبرينوجين غير الطبيعي (يتجلى في كل من المتلازمة النزفية والتخثر ، اعتمادًا على نوع الفيبرينوجين غير الطبيعي).
2. علم أمراض العامل الثاني (البروثرومبين) - نقص بروثرومبين الدم(الجنين غير قادر على الحياة بسبب متلازمة النزف القاتلة). تتجلى أيضًا أشكال أخرى من اعتلالات التخثر الوراثي ، باستثناء أمراض هاجمان ولاكي لوران ، في متلازمة النزف.
3. علم أمراض العامل الخامس (proaccelerin ، عامل Ovren-Quick) - بارهموفيليا (مرض Ovren-Quick).
4 - علم أمراض العامل السابع (البروكونفيرتين) - مرض الإسكندر.
5. علم الأمراض من العامل الثامن (الجلوبيولين A المضاد للهيموفيليك) - الهيموفيليا أ.
6. علم الأمراض لعامل فون ويلبراند - مرض فون ويلبراند.
7. علم الأمراض من العامل التاسع (الجلوبيولين B المضاد للهيموفيليك ، عامل الكريسماس) - الهيموفيليا ب (مرض عيد الميلاد).
8. علم أمراض العامل العاشر (عامل ستيوارت-براور) - داء ستيوارت براور.
9. علم الأمراض من العامل الحادي عشر (الجلوبيولين C المضاد للهيموفيليك ، عامل روزنتال) - الهيموفيليا ج (مرض روزنتال).
10. علم أمراض العامل الثاني عشر (عامل هاجمان) - مرض هاجمانيتجلى بشكل رئيسي من خلال أهبة التخثر (توفي المريض الأول الذي تم تشخيصه بمرض د. في الحالة الأخيرة يتم استدعاؤها الهيموفيليا د.
11. علم أمراض العامل الثالث عشر (عامل استقرار الفبرين ، عامل لاكي لوران) - مرض لاكي لوران (متلازمة السرة) يتميز بعدم التئام طويل المدى الجرح السريفي حديثي الولادة ، أي المظهر الرئيسي للمرض هو فرط التنكس.
أكثر هذه الأمراض شيوعًا هي الهيموفيليا A و B ، وكذلك مرض فون ويلبراند. لا يمكن التمييز بين الهيموفيليا A و B إلا بالوسائل المختبرية: تتشابه علاماتهما السريرية والمرضية. في الهيموفيليا A و B ، يكون تطور (1) أورام الأنسجة الرخوة ، (2) تدمي المفصل ، و (3) بيلة دموية أمرًا نموذجيًا.
تصنيف الجلطة الدموية
تصنف الجلطات الدموية على النحو التالي:
1. حالة تجويف الوعاء أو تجويف القلب
- الجداري (الجداري) الجلطة[لا يمنع تجويف الوعاء]
- انسداد الجلطة[كتل (تسد) تجويف الوعاء]
- خثرة كروية[خثرة غير مرتبطة تقع في التجويف الأذيني]
- خثرة متضخمة[خثرة في تمدد الأوعية الدموية في وعاء أو قلب].
ثانيًا. حجم الخثرة
- ماكروثرومبي[مرئي بالعين المجردة]
- جلطة هيالين(الجلطات الدموية في أوعية الأوعية الدموية الدقيقة) [تتشكل مع تخثر منتشر داخل الأوعية ، لا يمكن تمييزه إلا تحت المجهر].
ثالثا. ربط الجلطة بجدار الوعاء الدموي
- تجلط الدم الثابت[تتشكل عند تلف أحد الأوعية القلبية أو الشغاف ، أو تعلقها بالبطانة البطانية تحت البطانية أو بأنسجة أعمق]
- جلطات دموية غير ثابتة[يقع بحرية في تجويف الأوعية الدموية أو تجاويف القلب].
جلطات الدم غير الثابتة:
- Macrothrombi في الوريد الأجوف[يمكن أن يؤدي إلى انسداد رئوي]
- ميكروثرومبي(جلطات الدم الهيالين).
رابعا. مبدأ المسببات
- جلطات دموية في حالة إصابة الأوعية الدموية (الجلطة الفسيولوجية)
- جلطات دموية مع أهبة التخثر الوراثي
- جلطات دموية مع إفراز [على سبيل المثال ، جلطات الدميترافق مع زيادة سُمك الدم أثناء الإرهاق]
- جلطات الدم المرتبطة بالانسداد [على سبيل المثال ، ورمو جلطات إنتانيةتتشكل حول ورم أو انسداد جرثومي].
V. لون الخثرة
- جلطة دموية حمراء[تجلط الدم مع الكثير من خلايا الدم الحمراء]
- جلطة دموية بيضاء[تجلط الدم مع كمية صغيرة من خلايا الدم الحمراء]
- مختلط (صفح) الجلطة[خثرة مع مناطق بيضاء وحمراء بالتناوب].
في بنية ماكروثرومبوس ثابت تقدمي ، (1) الرأس ، (2) الجسم و (3) الذيل مميزة. إنه الجزء من الذيل الذي غالبًا ما يتحول إلى الجلطة الدموية ("الرصاصة").
متلازمة مدينة دبي للإنترنت
متلازمة التخثر المنتشر داخل الأوعية (متلازمة مدينة دبي للإنترنت) بظهور العديد من الجلطات الدموية في أعضاء مختلفة مع التطور اللاحق للنزيف ( متلازمة النزف الوريدي). ترجع المظاهر النزفية إلى حقيقة أن عوامل تخثر البلازما تنفق على تكوين جلطات الدم ( استهلاك تجلط الدم). سبب التخثر المنتشر داخل الأوعية الدموية هو الزيادة الحادة في محتوى الثرومبوبلاستين في مجرى الدم (شظايا من أغشية الخلايا المدمرة) من أصول مختلفة ، والتي لوحظت في الإنتان ، اللوكيميا ، انحلال الدم داخل الأوعية الدموية ، فقدان الدم الهائل أو التدريجي ، اللدغات افاعي سامة، انسداد السائل الأمنيوسي ، الصدمة ، إلخ.
نتائج تجلط الدم
فرّق بين النتائج الإيجابية والسلبية للتخثر.
أولا - نتائج مواتية
- التحلل الذاتي (تحلل معقم) الجلطة[الذوبان الكامل لجلطة دموية بواسطة إنزيمات نظام منع تخثر الدم الخاص بها]
- تنظيم تجلط الدم[استبداله بنسيج ضام ليفي ( تليف) مع الظهور اللاحق للأوعية الموجودة فيه ( تخثر الدم) واستئناف جريان الدم من خلالها ( تخثر الأوعية الدموية)].
ثانيًا. نتائج غير مواتية
- الجلطات الدموية[تحول جلطة دموية أو جزء منها إلى جلطة دموية]
- تحلل إنتاني[ذوبان جلطة دموية بواسطة إنزيمات الكائنات الحية الدقيقة التي دخلت تجلط الدم وتتكاثر فيها ؛ قد يؤدي إلى تجدد النزيف والإنتان].
الانصمام
الانصمام- وجود جزيئات في مجرى الدم لا توجد عادة. تسمى هذه الجسيمات الصمات... المعنى الرئيسي للانسداد هو تطور نوبة قلبية ، بما في ذلك احتشاءات دقيقة متعددة ، بالإضافة إلى مضاعفات خطيرة أخرى.
تصنيف
يتم تصنيف الانسداد بشكل أساسي حسب اتجاه حركة الصمة وتكوين الصمة.
I. اتجاه حركة الصمة
- انسداد تقويم العظام[حركة الصمة على طول مجرى الدم]
- الانسداد المتناقض[حركة صمة من عروق الدائرة الكبرى إلى الشرايين الدائرية الكبرى ، متجاوزةً الرئتين]
- الانسداد الرجعي[حركة الصمة ضد مجرى الدم].
يتم تصنيف الانسداد العمودي إلى (1) شرياني(تنتقل الصمة من القلب الأيسر والشريان الأورطي إلى شرايين الأعضاء) ، (2) رئوي(من عروق الدائرة الكبرى والقلب الأيمن إلى الرئتين) و (3) انسداد سفينة البوابة(من فروع الوريد البابي إلى الكبد). يشمل الانسداد المتناقض (1) عبر القلب(حركة الصمة من خلال عيوب في حاجز القلب) و (2) ترانساناستوموتيك(حركة الصمات من خلال المفاغرة الشريانية الوريدية والشريانية الوريدية) الانسداد.
ثانيًا. طبيعة الصمة
- الجلطات الدموية
- ورم خبيث
- الانسداد الدهني
- انسداد الهواء
- نتروجين (« غاز») الانصمام[انسداد فقاعة النيتروجين في مرض تخفيف الضغط]
- انسداد الأنسجة
- انسداد جسم غريب.
الجلطات الدموية
النوع الأكثر شيوعًا من الانسداد هو الجلطات الدموية، حيث تكون الصمة جزءًا من الجلطة ، وهي في الأساس جزء من ذيل الجلطة المختلطة ("الرصاصة"). وهي مصنفة على النحو التالي:
1. الجلطات الدموية في أوعية الدائرة العظمى.
ثانيًا. الجلطات الدموية لأوعية الدائرة الصغيرة
- انسداد رئوي هائل[تنتهي قاتلة ؛ الدور الرئيسي في تكوُّن الموتى يلعبه المنعكس الرئوي الرئوي]
- الانصمام الخثاري في الفرع الشرايين الرئوية [يؤدي إلي احتشاء رئوي نزفيو الالتهاب الرئوي النوبة القلبية].
ورم خبيث
الانبثاثتسمى الصمات ، والتي في مكان التثبيت تتسبب في تلف جدار الأوعية الدموية.
الانسداد الدهني
الانسداد الدهني- الانصمام بقطرات دهنية. الأخطر هو الانسداد الدهني الناجم عن إصابات شلل العظام الأنبوبية ، وذلك بسبب قطرات من الدهون من نخاع العظم الدهني تخترق بسهولة في مجرى الدم (الشعيرات الدموية الجيبية لنخاع العظام لها جدار تجويف واسع وجدار منجد). في هذه الحالة ، يتطور ضرر شديد للرئتين والدماغ. يتم الكشف عن الصمات الدهنية عندما تكون أقسام الأنسجة ملطخة بالسودان 3 أو ما يماثلها.
انسداد الهواء
انسداد الهواء- انسداد الفقاعة الهوائية. غالبًا ما يحدث عند إصابة أوردة الرقبة ، عندما يدخل الهواء إلى تجويفها أثناء الاستنشاق. هناك حالات معروفة لدخول الهواء إلى أوردة الرحم فترة النفاس... مع الانسداد الهوائي ، الموت المفاجئ... يتكون اختبار الانسداد الهوائي أثناء تشريح الجثة من ملء تجويف التامور بالماء ثم تشريح جدار القلب الأيمن تحت الماء ؛ في نفس الوقت تظهر فقاعات الهواء.
انسداد الأنسجة
انسداد الأنسجةيمكن أن تتطور مع إصابات مختلفة (على سبيل المثال ، في حديثي الولادة بعد ذلك إصابة الولادة) ، في العمليات المدمرة ( الانسداد مع الكتل العصيديةمع تقرح في لوحة تصلب الشرايين ، انسداد مع شظايا من صمام القلب المدمر مع التهاب الشغاف الإنتاني). يشير عدد من المؤلفين أيضًا إلى انسداد الأنسجة الانسداد الخلوي، والتي تنقسم إلى انسداد الخلايا السرطانية وغير الورمية. انسداد الخلايا غير الورمية، على وجه الخصوص ، يكمن وراءه بطانة الرحم- مرض يحدث فيه ظهور أنسجة بطانة الرحم خارج بطانة الرحم (على سبيل المثال ، في عضلة القلب أو الدماغ).
انسداد السائل الأمنيوسي
من المضاعفات الهائلة للولادة انسداد السائل الأمنيوسي (انسداد السائل الأمنيوسي) ، والذي من المستحسن اعتباره نوعًا مستقلاً من الانسداد ، لأن السائل الأمنيوسي ليس نسيجًا.
صدمة
صدمة- قصور الأوعية الدموية الحاد مع تطور حصار دوران الأوعية الدقيقة. تحت انسداد دوران الأوعية الدقيقةفهم التباطؤ الكبير أو توقف تدفق الدم في أوعية الأوعية الدموية الدقيقة. في الوقت نفسه ، يتم تعطيل استقلاب الأنسجة في الأعضاء المصابة بشكل حاد. في الفحص المجهري ، تم العثور على أوعية ميكروية إما "فارغة" مع تجويف منهار ، أو متوسعة بشكل مشلول وكامل الدم مع وذمة الأنسجة المحيطة بالأوعية الدموية. غالبًا ما توجد بؤر صغيرة من النخر حول أوعية الأوعية الدموية الدقيقة.
تصنيف
تصنف الصدمة حسب السبب الذي تسبب فيها ، أي. العامل الذي أدى إلى تطور حصار دوران الأوعية الدقيقة (نبضات مؤلمة شديدة ، ذيفان داخلي للكائنات الدقيقة ، انخفاض حاد في حجم الدورة الدموية ، إلخ).
تشمل المتغيرات المسببة الرئيسية للصدمة ما يلي:
- نقص حجم الدم (ما بعد النزف) صدمة[مع فقدان الدم الشديد الحاد]
- صدمة قلبية[مع قصور القلب الحاد]
- صدمة الحساسية[صدمة ناتجة عن رد فعل تحسسي]
- تعفن (السامة المعدية, الذيفان الداخلي) صدمة[صدمة نشأت تحت تأثير الذيفان الداخلي للكائنات الحية الدقيقة]
- صدمة تخثر الدم[في مرحلة تخثر التخثر المنتشر داخل الأوعية]
- صدمة نقل الدم[عند نقله بدم غير متوافق]
- صدمة (مؤلم) صدمة[الشكل الكلاسيكي للصدمة ، الصورة السريرية التي وصفها نيكولاي إيفانوفيتش بيروجوف بالتفصيل في الطب المنزلي].
التسبب في الصدمة
في حالة الصدمة ، يتم الحفاظ على تدفق الدم بشكل رئيسي في الأوعية الكبيرة ( مركزية الدورة الدموية). من الأوعية الدموية الشريانية ، يدخل الدم إلى الأوعية الوريدية ، متجاوزًا الأوعية الدموية الدقيقة المسدودة ( مجرى الدم). يتم استبعاد جزء من الدم المتبقي في الأوعية الدقيقة من الدورة الدموية ( حبس تدفق الدم). نتيجة الحصار المفروض على دوران الأوعية الدقيقة ، نقص انسياب الأنسجة (فشل التروية) ، مما يؤدي إلى التنمية متلازمة فشل الأعضاء المتعددة.