事故後、頭蓋脳損傷を開きます。 外傷性脳損傷
脳挫傷は、限局性の脳組織が損傷して壊死するタイプです。
ほとんどの場合、傷害による組織の死は、脳の次の領域で発生します。
- 一時的;
- 正面;
- 後頭;
- 頭頂。
怪我のメカニズムとその原因
衝撃、交通事故、高所からの落下により、けがをすることがあります。
例を使用して脳損傷の経過を検討する 既存の分類外傷性脳損傷:
- 一次損傷;
- 二次的損傷。
一次損傷の場合、打撃または脳震盪の運動感覚の結果が前面に出てきます:頭蓋骨と脳組織の骨への損傷。 いわゆる。 血管の破裂、軸索の損傷を特徴とする損傷の病巣、 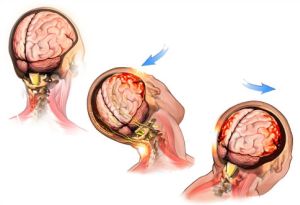 脳幹のあざ。
脳幹のあざ。
構造障害はミクロレベルで発生します:ニューロン、シナプス、血管、細胞膜の完全性が影響を受けます。 その結果、浮腫の発生を伴う組織死のメカニズムが引き起こされます。
二次損傷()は一次損傷の結果であり、炎症反応の形で表されます。 細胞への酸素供給のプロセス、およびニューロンのカルシウム-ナトリウム代謝のメカニズムが破壊されます。 脳細胞はカルシウムで溢れ、膜の破裂と死につながります。
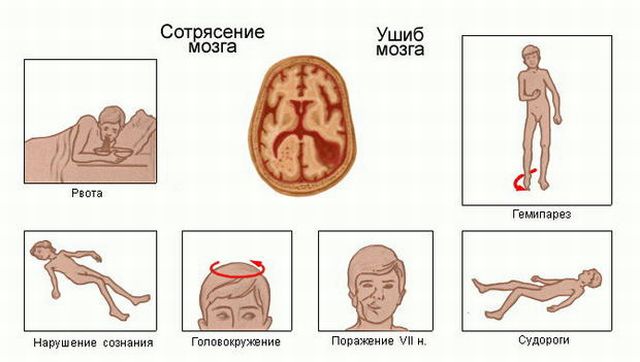
脳震盪VS挫傷
常に閉じた頭蓋骨です 脳損傷軽度の可逆的な意識障害を伴う。 脳挫傷は、脳震盪とは異なり、頭蓋骨骨折を伴う、長期にわたる意識喪失(昏睡状態まで)、顕著な症状、深刻な結果、および失われた能力の回復の困難さによって現れます。
トラウマのグレードと分類
重症度に応じて、脳の挫傷は次のように分けられます。
- 肺(犠牲者の49%、一時的-5〜7分-急速な回復、痛み、吐き気、嘔吐、頻脈、病変の小さな領域を伴う意識の喪失);
- 平均(犠牲者の33%、意識喪失の長期化、健忘症、重度 頭痛、頻繁な嘔吐、精神障害、てんかん発作、増加 血圧、頻脈、大脳皮質と脳の白質の両方が影響を受けます);
- 重い(犠牲者の18%、昏睡および昏睡のリスクを伴う長期にわたる意識喪失、運動興奮、神経機能障害、くも膜下出血、脳幹の損傷、体幹を含むすべての部分への外傷、大量の脳浮腫、ICPの増加)。

あざの臨床形態による分類:
- 間脳(視床下部領域の脳間部への外傷);
- 中脳(中脳損傷);
- 中脳球(延髄の損傷);
- 錐体外路(皮質下の脳構造への外傷)。
ローカリゼーションによる脳挫傷のタイプがあります:
- 凸状;
- 基礎;
- ポール;
- 極基底;
- 極-凸。
大脳半球の変位を考慮に入れると、あざの次の区別が区別されます。
- オフセット付き。
- オフセットなし。
外傷が疑われる場合の診断
診断するとき、専門家は支払います 特別な注意怪我の理由。 患者の行動、質問に答える能力、特定の行動を実行する能力、空間での向き、痛みへの反応が評価されます。 詳細を明確にするために、患者の目撃者、同伴者、および親族の調査が実施されます。
診断は、意識喪失の持続時間、覚醒のレベル、外見、損傷後の患者の行動によって決定されます。 意識状態はグラスゴースケールで評価されます(15ポイント-正常状態、7以下-重度の状態)。
外部検査が行われます。 血圧、脈拍が測定され、患者の呼吸が評価されます。 神経学的な歴史がとられています。
追加のニューロイメージングベースの研究が行われています:
- 頭蓋造影;
- 腰椎穿刺;
- CT検査。
応急処置
医師に連絡した後は、犠牲者に水平姿勢(できれば嘔吐物が気道に入らないように横向き)にする必要があります。
患者の頭の下に柔らかいものを置き、表面より30〜40°高く置き、1つの位置に固定します。 犠牲者の体は固い表面に横たわっていなければなりません。
人からきつい服を脱ぎ、喉、胸、腰を解放します。 呼吸するとき、酸素は自由に流れる必要があります。 彼のために完全な休息の条件を作成します。
医師が到着する前に、患者の頭に氷または濡れたタオルを置きます。 犠牲者の呼吸と脈拍を注意深く監視します。 必要に応じて胸骨圧迫を開始します。 けいれんの場合は、患者の体を固定します。 あらゆる動き-ストレッチャーの水平位置でのみ。
いかなる場合でも、犠牲者を放っておくべきではありません。 彼を見て、欠席する必要がある場合は、変更するように依頼してください。
一連の対策
脳挫傷の犠牲者は、集中治療室での即時入院の対象となります。 集中的  病因療法。 脳脊髄液をきれいにするために腰椎穿刺が処方されています。
病因療法。 脳脊髄液をきれいにするために腰椎穿刺が処方されています。
重症度では、患者の呼吸機能の蘇生(肺の人工呼吸)、正常な量の血液の維持が必要です。 点滴療法が進行中です。
怪我後の患者の回復は、怪我の重症度によって異なります。
- 軽度-7〜10日;
- 中程度-3週間;
- 重度-1ヶ月以上。
外科的支援の提供後、患者は入院患者のリハビリテーション治療レジメンに移されます。
脳損傷の薬理学的治療は、患者が以下の薬剤グループを服用することから成ります。
- 利尿薬;
- 精神安定剤;
- 抗けいれん薬;
- 鎮静剤;
- 血管薬;
- 抗生物質;
- 修復薬。
 重度の打撲傷、骨折、大量の浮腫(直径4cm以上)または脳領域の圧壊の場合、 外科的介入(患者の最大15%が必要)、病変の処理に焦点を当てています。
重度の打撲傷、骨折、大量の浮腫(直径4cm以上)または脳領域の圧壊の場合、 外科的介入(患者の最大15%が必要)、病変の処理に焦点を当てています。
外科医は血腫を取り除き、一連の手術を行って血腫を減らします 頭蓋内圧..。 手術後の死亡は症例の40%で可能であり、患者の覚醒度によって異なります。
原則として、脳損傷(特に重度)の後、患者には障害者のステータスが割り当てられます。
再発防止
この問題の予防は、負傷後に取られたいくつかの措置を意味し、 医学的介入脳細胞を強化し、繰り返される損傷や合併症を防ぐことを目的としています。
医師は追加の予防薬コースを処方する場合があります。 神経保護剤は、  ニューロンと脳組織を強化します(エリスロポエチン、プロゲステロン、スタチン、シチコリン)。 心的外傷後てんかんのプロセスを防ぐために、専門家は抗けいれん薬のコースを処方します。
ニューロンと脳組織を強化します(エリスロポエチン、プロゲステロン、スタチン、シチコリン)。 心的外傷後てんかんのプロセスを防ぐために、専門家は抗けいれん薬のコースを処方します。
現代の生活のスピード、インフラストラクチャの開発、および絶え間ない技術の進歩により、人間の頭部外傷は一般的で習慣的な要因になり、日々増加しています。 職場での事故や事故は、医師のリストの最初の場所にあります。 多くの場合、技術的な安全規則の不遵守と平凡な不注意は悲惨な結果につながります。
怪我を防ぐためには、危険が増す場所で警戒し、作業を行う際の技術的特性と安全規則を研究し、安全上の注意を守り、外傷性の状況を回避する必要があります。 困難な技術的条件で作業し、外傷性脳損傷の問題と脳挫傷の応急処置の方法を研究してみてください。
脳挫傷は、機械的な衝撃が人の頭に向けられたときに発生する非常に危険な状態です。 臓器のほとんどすべての部分が怪我や挫傷の影響を受けやすく、そのような怪我はその重症度に応じて分類されます。
あざの治療は、医師の絶え間ない監督の下で、静止状態で行われます。 V 重症例脳組織が回復しないため、細胞の破壊が起こり、人が身体障害者になる可能性があります。
頭への機械的な外傷は、脳のあざや挫傷につながる可能性があります。 最も一般的な原因は自動車事故です。 第二に、秋です。
損傷のメカニズムは非常に単純です。損傷を引き起こす物体との頭部の接触点で、運動エネルギーと損傷する物体の物理的な力が完全に共役するため、圧力が上昇します。 これは衝撃の場所であり、脳細胞もここで損傷を受ける可能性があります 血管と神経プロセス。 臓器の反対側では、低圧が発生し、組織を破壊することもあり、この場所はショックと呼ばれます。
曝露中、大脳半球が変位し、その内部が比較的静止しているため、皮質から深部への衝動の衰退が起こり、人は意識を失います。 この状況での規則性は次のとおりです。打撃が強いほど、意識を失う時間が長くなります。 脳卒中による脳損傷の全体像は、脳脊髄液(脳脊髄液)の動きによって引き起こされる点状の出血によって補完されます。
ショックは脳組織に損傷を与え、その結果、その腫れを引き起こし、脳への血液供給の違反につながります。 強い打撃は怪我の原因となるだけでなく、頭蓋骨や頭蓋底の骨折によって複雑になることもあります。 このような損傷は、出血と頭蓋内血腫の形成を伴う可能性があります。
医療行為では、脳損傷は通常、軽度、中等度、重度の挫傷の3つのグループに分けられます。 それらのそれぞれは、臨床的特徴によって特徴付けられ、治療および回復のための独自の予後を有する。

この形態の傷害は脳震盪と同等であり、予測されます 完全な治療..。 軽度の脳損傷では、次の症状が現れます。
- 人は約30分間、時には最大1時間意識を失います。
- 意識が回復した後、人は思考や行動が抑制されます。
- 記憶喪失が発生しました。 被害者は、衝撃の前、最中、後の出来事を忘れることができます。 これはすべて健忘症と呼ばれます。 いわゆる逆行性健忘症がしばしば観察されます-外傷に先行する出来事は忘れられ、時には数日間記憶から「消去」されます。 この種の状態は自然に経過しますが、これに必要な時間は、純粋に個人ごとに異なります。 通常、回復には数時間から2〜3日かかります。
- ショックとショック、脳脊髄液の動きは激しい頭痛を引き起こします、それは浮腫によって引き起こされる可能性があります。
- 嘔吐中枢が脳幹に炎症を起こした場合、その人は、時には事前の吐き気がなくても、制御不能に嘔吐し始めます。 怪我の後の最初の日に2-3のそのような攻撃があるかもしれません。 嘔吐は胃の損傷によるものではないため、安心感はありません。
- 打撃後の最初の数時間で、人は絶え間ないめまいに苦しむかもしれません。
- 栄養繁殖の中心への損傷 神経系心拍数が上下する可能性があります。 同時に、呼吸は均一で深く保たれます。
- 温度が上がることがあります。
- 脳損傷では、神経学的症状が発生する可能性があります。一方の瞳孔がもう一方の瞳孔よりも大きくなる場合があり、視力器官が動くと、眼球が震え、瞳孔は光に反応しにくくなり、一般的な筋緊張が低下します。 これらの症状はすべて治癒後に消え、人の人生に影響を与えません。
脳損傷後、結果は2〜3週間以内に消えます。 磁気共鳴画像法は、あざと単純な脳震盪を区別するために使用されます。 一般に、症状は類似しており、簡単に観察すると、実際には互いに区別できません。
通常、頭蓋骨の損傷によって引き起こされる中等度の脳挫傷は、くも膜下出血と以下の症状を伴います。
- 1時間から4時間の意識喪失。唖然とした状態は怪我後3-6日間持続します。 患者は精神運動性激越を起こしている。 積極的な行動-人は自分の状態の重症度に気づいていません。
- 健忘症の兆候がありますが、この損傷は治療中に修復され、記憶は数週間以内に完全に回復します。
- 患者はひどい頭痛を経験しています。
- けが後の最初の数日は、重度のめまいのために患者は立つことができません。
- 患者は嘔吐しますが、嘔吐は胃のけいれんによって引き起こされるのではなく、脳幹の損傷によって引き起こされるため、これは彼に安堵をもたらしません。
- その人は高血圧と頻脈を持っています。
- 呼吸が速くなりました。
- 体温は+ 37…+38ºCに上昇します。
- 神経障害が観察されます-筋緊張の喪失、上部のしびれ、 下肢..。 患者は眼球を動かすことができず、斜視が起こり、発話が損なわれます。 場合によっては、てんかん発作が発症します。
治療の過程での神経学的変化はほぼ完全に消えますが、場合によっては、患者の人生が終わるまで患者に残ります。 治療は数週間から2〜3ヶ月続きます。
重度の脳損傷は、犠牲者の生命への脅威によって特徴付けられます。 この重症度のトラウマによる死亡者は約50%です。 完全に回復するのはごくわずかです。 治療は難しく、数ヶ月までの長い時間がかかります。 怪我の症状は次のとおりです。
- 人は数日あるいは数週間も意識を取り戻すことはありません。 この状態は昏睡と呼ばれます。 患者が感覚に戻った後、唖然とした状態は数日間続きます。
- 精神運動システムが動揺しています。
- 呼吸と血液循環が損なわれています。 1つ目は非常に不安定であるため、機械的換気が必要です。 心臓のリズムは徐脈から不整脈までさまざまで、脈拍の変化は非常に急激で、心臓が止まることがあります。
- 血圧が上昇します。
- 体温は41°Cに上昇し、これは患者のけいれんや死を引き起こす可能性があります。
- 神経障害の性質は次のとおりです。瞳孔は光に反応しなくなり、拡張または狭窄状態のままになります。眼球は非同期に動き、嚥下およびその他の反射は見られないか、損なわれます。筋緊張の増加は発作につながります。 下肢と上肢の麻痺が始まり、話す能力と会話を理解する能力が失われ、場合によっては愛する人の認識が失われます。
神経系のほぼ全体が損傷しているため、ほとんどの場合、回復には最大6か月かかります。 人は彼の人生の残りの間障害者のままです。
脳損傷の場合、損傷の重症度の詳細な診断なしに治療は開始されません。 外部審査に加えて、 CTスキャン犠牲者の頭蓋骨。 この手順により、傷害の形態と程度を分類することができます。 その間に、頭蓋骨の骨折の重症度と脳出血の存在が決定されます。
さらに、患者は腰椎穿刺と脳波検査を受けます-脳の活動が評価されます。 脳損傷の場合、症状と治療は相互に関連しています。つまり、損傷を完全に研究した後にのみ、割り当てられた損傷を排除するための戦略になります。
重度の脳挫傷には、集中治療室での治療が必要です。 病院では軽度および中程度の形態が排除されています。

軽傷は保守的に扱われます。 重症の場合、外科的介入を使用することが可能です。
まず、正しい呼吸と心拍を回復するための対策が講じられています。 患者が深刻な状態にある場合、彼は人工呼吸装置の下に置かれます。 血液循環を安定させるために、輸血やコロイドや晶質液の患者の体内への導入が可能です。
神経保護療法の一環として、セラクソン、セレブロリシン、セマックス、アクトベギン、ビタミンE、エリスロポエチンによる治療が使用されます。 これらの薬は、血流の低下によって引き起こされるさらなる損傷から脳細胞を保護します。 どの薬を使用するかは、特定の患者の生物の個々の特性に応じて決定されます。 てんかん発作は、個別に選択された適切な薬剤によって制御されます。 外科的治療は、脳浮腫を軽減し、損傷した臓器組織を除去して頭蓋内圧を緩和することを目的としています。
これらのすべての活動は、開頭術、つまり、その金庫の一部の開示の助けを借りて実行されます。 場合によっては、この操作で頭蓋内圧を緩和するのに十分です。 将来的には、頭蓋骨の除去された部分が人工インプラントに置き換えられます。 細菌感染が外傷に加わった場合、患者は抗菌剤のコースを処方されます。
否定的な結果
軽度の脳損傷の後、結果は観察されません;正確でタイムリーな治療は犠牲者のほぼ100%を治すことができます。 治療後、中等度の損傷は、心的外傷後水頭症および脳症、てんかん、および栄養血管ジストニア症候群を引き起こす可能性があります。
症例の半分の重度の脳外傷は死に終わります。 生存者と治療を受けた人は以下を持っています:
- 脳組織の量の大幅な減少;
- 外傷後てんかんの発症;
- 頭蓋内高血圧症;
- 延髄の空洞;
- 酒嚢胞;
- 脳の組織の傷跡;
- 頭蓋骨の骨折からの脳脊髄液の流出;
- 運動機能の違反;
- 人間の知性の低下;
- 発話障害;
- 頻繁なけいれん。
タイムリーなケアと適切な治療により、重度の脳損傷の予後が良好になります。 しかし、この形態の傷害の犠牲者のほとんどは生涯にわたる障害を受けます。
挫傷は、神経組織に壊死領域を形成する脳セグメントの破壊的な病変を引き起こす脳損傷です。 この状態は、困難な場合、不全麻痺や昏睡などの意識の喪失を伴います。
脳挫傷-頭への打撃の結果次の要因が挫傷を引き起こす可能性があります。
- アクションの実行中の過失。
- 車を運転しているときと車道を横断しているときの両方での道路上の不適切な行動。
- アルコール中毒;
- 頭を吹く;
- 職場での安全違反;
- スポーツをする;
- てんかん発作。
多くの場合、頭部外傷は子供の体の構造的特徴に関連しているため、特別な場所は子供の脳の打撲傷で占められています。 どんな高さからでも落下するときは、頭が重いため、頭が重くなり、打撃がかかります。 したがって、このタイプの傷害による子供の死亡率は、 感染症.
ダメージ形成
脳挫傷はどのように発症しますか?
- 頭蓋骨への機械的衝撃の瞬間に、衝撃ゾーンがこの領域に発生します。
- 圧迫の結果、血管やニューロンが損傷します。
- 反対側には耐衝撃ゾーンがあります。 破壊的なプロセスもその中で起こっており、時には影響の時点よりも深刻です。
- 強い影響で、半球がシフトする可能性があります。 この場合、深い部分は破壊されませんが、大脳皮質の衝動との接続は中断されます。 その結果、網様体が抑制され、意識が失われます。 状態の持続時間は、衝撃の強さによって決まります。
- また、損傷は脳脊髄液(脳脊髄液)の動きの加速によって促進され、それは複数の形成を引き起こします 軽度の出血..。 その微視的なサイズにもかかわらず、これは全体像を悪化させます。
- 打撃の後、損傷した領域で二次的なプロセスが発生します:浮腫、無傷の組織の充血、これは血液供給の違反と他の部分と神経終末の圧迫を引き起こします。
多くの場合、怪我は以下を伴います:
- 頭蓋骨の骨折;
- くも膜下出血;
- 頭蓋内血腫。
後者はすぐには形成されないかもしれませんが、やや遅れて形成されます。 したがって、患者の状態を常に監視することが重要であり、症状を追加すると予後が悪化します。
症状
脳挫傷の症状は、損傷した領域の乱れの程度により、症状の重症度が異なります。
軽度
軽度の脳挫傷は犠牲者の45%で検出され、ほとんどが致命的ではありません。 このタイプの違反では、次の兆候が明らかになります。
- 意識の喪失。 それは100%の場合に発症し、幹および皮質セグメントとの接続が回復するまで残ります。 通常、状態の持続時間は2〜60分かかります。
- 州。 人が自分の感覚に達すると、彼は空間での方向付けに困難を経験し、時には時間を決定することができず、抑制され、眠りがちです。
- 健忘症。 それはすべての犠牲者に起こり、3つの形で現れます。 逆行性健忘:挫傷の直前に発生したイベントが記憶から消去されます。 前向性:人はエピソードや顔を覚える能力を失います。 混合タイプには、両方の病状の特徴が含まれます。 状態は暗記のプロセスの複雑さによって説明され、いくつかの脳のセグメントがそれに関与し、それらの構造が乱されると、記憶が失われます。 プロセスは可逆的であり、回復率は障害の重症度によって決定されます。
- 吐瀉物。 吐き気を伴わずに1回限りの突然の嘔吐症候群が発生しますが、緩和はありません。
- 頭痛。 疼痛症候群最初はCSFの病変と頭蓋骨内の圧力の上昇が原因です。 その後、脳の浮腫がその発生に寄与します。 期間は約3日で、その後攻撃は徐々に減少します。
- めまい。 小脳が後頭葉への打撃と逆打撃によって損傷を受けたときに発症し、それにより人は安定性を失い、筋力低下、難聴、視力が発症し、低血圧が発症します。 耳鳴りや耳鳴りが気になることがありますが、これは血液循環の乱れが原因の場合もあります。
- 栄養症状。 の変更 植物系心臓だけでなく、臓器の神経支配の障害が原因で発症します。 心筋収縮の表現されていない増加(最大90分)または減速(60分未満)が発生します。 160mmまでの圧力インジケーターの増加が特徴的です。 rt。 美術。 気温はわずかに上昇し、37度以下です。
- 呼吸リズム。 呼吸中枢がそこにあるので、体幹が損傷すると変化が起こります。 違反は、急速な呼吸リズム(頻呼吸)の形成につながります。 軽度の程度は、数日後に経過する発現されていない症状によって特徴付けられます。
- 神経学的兆候。 一般的な現象は眼振であり、動眼神経の領域に病変があり、さまざまなサイズの瞳孔(瞳孔不同)が明らかになります。 髄膜が損傷すると、髄膜症候群が発生します。
中等度の重症度の症状は通常3週間以内続きます。 症状は脳震盪に似ています 臨床症状区別するのは難しいです、医者は追加の検査方法を処方します。
中程度
中等度の脳挫傷は、頭蓋骨の骨折を伴う、より広範囲の損傷を特徴とします。 このような状態では、神経学的症状がより顕著になり、手足の動きが制限されます。
- 意識の喪失。 構造物の一時的な能力を回復するには、より多くの時間がかかります:10分から6時間。 おそらく不随意の排尿または排便。
- 意識。 人がナビゲートするのは難しく、倦怠感が顕著であり、基本的な行動を実行するのが困難になります。
- 健忘症。 それは数日間伸び、その後記憶が戻ります。
- 頭痛。 激痛軟膜と硬膜に損傷を与えます。 この領域には、活動性疼痛症候群を引き起こす神経受容体が集中しています。
- 吐瀉物。 症状は複数あり、説明されています 高血圧頭蓋骨の内側または嘔吐中枢の領域の欠陥。
- 不整脈。 違反はより顕著です:脳卒中の頻度は120に増加します。徐脈は45脳卒中に達します。 圧力は180に上昇します。
- 呼吸と体温。 患者は頻繁に呼吸します(1分間に最大30回)。 視床下部の病理は、37.5度までの熱性下熱によって現れます。
- 神経学的変化。 眼振と瞳孔不同に加えて、動眼神経機能の障害が関連し、斜視が発生し、発話機能の違反が発生します。 細胞の損傷と血腫は手足の不全麻痺を引き起こします。 髄膜炎の症状も見られます。 症状の明るさは、くも膜下腔に入った血液の量によって異なります。 状況によっては、てんかん発作が発生します。
状態は4〜9週間続きます、時々来た変化は不可逆的であり、それらは一生その人に残ります。
重度
怪我の中で、症例数によって、重度の脳挫傷は犠牲者の7%でのみ検出されますが、その結果は生命を脅かします。
- 意識。破壊的なプロセスは非常に優れているため、接続を復元するのに長い時間がかかります。数時間、場合によっては数か月かかります。
- 一般的な状態。深い昏睡状態にあるため、人は刺激や痛みに反応しません。 呼吸と心臓のリズムが乱れ、括約筋を制御する能力がありません。 その後、深い昏睡状態が多孔質状態に置き換わり、眠気が観察され、反応は鋭い刺激に対してのみ現れます。
- 心臓のリズムと呼吸。頻脈または徐脈の症状は明るく、収縮の頻度は150拍以下に達し、生命を脅かします。 圧力が180mmに上昇します。 rt。 美術。 閉塞性窒息の発症は除外されておらず、病的な呼吸過程は無呼吸(呼吸停止)を伴います。
- 熱中症。視床下部の浮腫性脳組織の強い圧力は、39-41度への温度の上昇につながります。 高温では、電解質のバランスが崩れ、浴槽への酸素の供給が大幅に減少します。
神経系の側から、瞳孔、眼振の狭窄または拡張があります。 触覚および運動感受性の違反、麻痺および不全麻痺。 すべてのタイプの反射活動は変更される可能性があります。 時々、局所的または一般的な性質の発作があります。
神経学的症状はゆっくりと退行します。 体の回復が困難で、治療に6ヶ月以上かかることもあります。 脳損傷後、運動と発話の変化の結果は一生続く可能性があります。

診断
検査に基づいて、医師は症状によって脳挫傷を特定します。
- 神経学的障害;
- 重要なシステムおよび器官における病理学的反応について;
- 意識の状態によって。
コンピュータ断層撮影は、破壊的な病変を検出するために使用されます。 この方法では、延髄の変化を確認し、外傷を他の状態と区別し、損傷の程度を明らかにし、出血と骨折の存在を確認することができます。
応急処置
頭部外傷のある人は 即時ヘルプ..。 何をすべきか:
- 状況が発生した場合は、すぐに救急車を呼ぶ必要があります。
- 生命維持システムの運用状況を監視する必要があります。
- 意識を失った場合は、嘔吐物が呼吸器系に侵入したり、舌がロールバックしたりしないように、患者を横向きにする必要があります。
犠牲者が意識を保っているとき、彼は起き上がって動くことができません。 彼は彼の背中または彼の側で医者を待つべきです。 胃に横になることは望ましくありません。これは嘔吐を引き起こす可能性があります。
処理
脳損傷の治療は、その重症度に関係なく、病院で行われます。 重傷を負った場合は、蘇生法が必要です。
保守的な扱い
対策は、怪我の結果として発生する二次的要因を排除することを目的としています。 この危険な状態はしばしば患者の死につながります。 生命維持に責任のある機能に違反した場合、それらを回復するための措置が取られます。
- 呼吸器系が機能しなくなった場合は、呼吸療法が適応となります。 その目的は、臓器の開存性を回復し、血中の酸素濃度を高めることです。 活動は、マスク、鼻カテーテル、人工呼吸器を使用して実行されます。
- ほとんどの患者は血液量の減少(血液量減少)を経験するため、血液成分が静脈床に注がれます。 これにより、心臓のリズムを回復し、脳虚血を繰り返すリスクを減らすことができます。
- 神経保護剤(エリスロポエチン、プロゲステロン、レスコル、セラクソン)は、ニューロンを損傷から保護し、浮腫を軽減し、延髄の修復過程を回復するために使用されます。
- 頭蓋内圧の矯正は必須です。
治療には2つのタイプがあります:
- 基本。血圧を上昇させる要因を排除することを目的としています。 静脈流出を正常化するために、ヘッドボードを30°上げます。 体温を監視し、温熱療法で体温を下げます。
- 緊急。圧力が上昇すると、メジャーが接続されます。 これらには、カテーテルを介した脳脊髄液の排出、肺の過呼吸、 静脈内投与利尿剤「マンニトール」。
脳損傷が治療に反応しない場合、誘発性昏睡が誘発され、脳の損傷に対する感受性が低下します。
外科的介入
挫傷の治療例の1/5に使用され、圧迫症候群の進行と脳構造の脱臼を伴って手術が行われます。 どのような状況で操作が示されますか:
- 薬物療法が無力である場合、広範囲の外傷性浮腫を伴い、頭蓋骨内の圧力の上昇と肉眼的神経学的症状を引き起こします。
- 一般的な状態の悪化と意識の喪失、昏睡またはセラトーシスを伴う。
- 脳組織への損傷の広い領域(20cm³)で、4cmのサイズからの血腫の存在。
手術は開頭術であり、脳の損傷した領域にアクセスして、押しつぶされた組織を取り除くことができます。
効果
脳損傷の結果は、損傷の程度に関連しています。 負担のない場合、通常、機能は回復し、トラウマは人間の生活の質に影響を及ぼします。
適切な治療法があり、頭蓋骨骨折や出血がない場合、中等度の病状は変化をもたらさない可能性があります。 しかし、多くの患者では、受けた外傷は健康に痕跡を残し、ほとんどの場合、心的外傷後の病状が発症します。
- 植物性血管ジストニア;
- 脳症;
- くも膜炎;
- 水頭症。
重度の挫傷の場合、患者の30%から急性期でも死亡します。 生き残った人々には合併症があります:
- 損傷部位の脳組織に瘢痕が形成されます。
- 脳脊髄液の流出があります(liquorrhea)。
- 脳では、組織と神経細胞が徐々に死滅し、心的外傷後萎縮が発症します。
- 脳の膜に発生します 炎症過程:鼠径部および軟髄膜炎、くも膜炎。
- てんかんの発作が現れます。
- 空洞は脳内に形成され、くも膜下腔と心室(孔脳症)に接続されています。
- CSF嚢胞が形成されます。
違反は頭痛、めまいにつながります。 すべての状態は、麻痺または不全麻痺の形の神経学的病理によって特徴付けられ、発話および協調運動障害が観察されます。 性格の精神的変化、認知能力の喪失、発作の可能性。 その人は身体障害者になります。
脳損傷は、重度の症状を示す病気を発症するリスクがあり、治療が一生続くこともあるため、危険です。 多くの場合、怪我の責任は本人にあります。 したがって、誰もがその結果を覚えて、可能であれば、外傷性の状況の発生を防ぐ必要があります。
頭蓋脳損傷のためのITU
意味
外傷性脳損傷(TBI)- 機械的損傷頭蓋骨および頭蓋内内容物(脳、膜、血管の物質、 脳神経)、一次構造的および機能的変化によって引き起こされる限局性、脳性および混合性の症状によって現れ、その後、間接的な(媒介される)病態生理学的および病態形態学的プロセスによって現れる。
疫学
TBIは最も一般的なタイプの傷害の1つです。 それらの頻度は人口1000人あたり1.8-5.4例であり、WHOによると、年間平均2%増加しています。 TBIは、怪我の全体構造の30〜50%を占めています。 ロシアのTBIの原因の中で、国内要因が優勢(50-78%)であり、2番目は輸送(主に道路)の負傷(10-30%)、3番目(12-15%)は産業(LikhtermanJ1。B)です。 。、1995)。 敵対行為の結果としてのTBIの犠牲者の数は増加しています。 大祖国戦争と比較して、最近の地元の武力紛争の間に、頭蓋骨と背骨の負傷者の数はほぼ2倍になりました。 一般的に、年間約100万人が脳に損傷を与え、それが莫大な経済的損失につながります。
TBIの社会的重要性は素晴らしいです。 これは次の理由によるものです。1)社会的、労働的、軍事的観点から最も活発な50歳未満の人の主な敗北。 2) 一般的な理由労働時間の損失と経済的損害(一時的な障害を伴う神経系のすべての疾患に関して、症例で約2.5%、日数で6%); 3)若者と若者の死亡率と障害の原因として、TBIは心血管系と 腫瘍性疾患; 4)TBIが犠牲者の30-50%でのみ発生した後の完全な回復。
5)障害の頻度と重症度。 毎年、すべての地域の負傷のために最初に障害者として認識された人の総数の35%以上が、TBIの結果をもたらす人です(Boeva E.M.、1991)。 神経系患者の障害の原因の中で、怪我は2〜3位(約12%)を占めています。 重度の障害者が多数います(調査対象者の40〜60%はIIおよびIの障害者グループによって決定されています)。 6)TBIによる障害は非常に長期的であり(多くの場合、無期限に決定されます)、30〜35%の場合、傷害から何年も経って長期的に発症します。
分類
I.外傷性脳疾患の期間:
1.急性(TBIの臨床形態に応じて2〜10週間)。
2.中級。 軽度のTBIの場合-最大2か月、中程度の場合-最大4か月、重度の場合-最大6か月。
3.遠隔:臨床的回復、最大2年、進行性の経過で、期間は制限されません。
II。 TBIの急性期の分類(Konovalov A.N. et al。、1986;保健省によって承認された)。
1. a)閉鎖:頭の外皮の完全性の違反がないか、腱膜に損傷を与えずに軟組織の傷があります。 隣接する軟組織への損傷や腱膜を伴わない頭蓋骨の骨折は、閉鎖性TBIと呼ばれます。
b)開いている:隣接する軟組織への損傷を伴う頭蓋骨の骨折、頭蓋骨の基部の骨折、出血または液漏(鼻または耳から)を伴う、および軟組織の創傷骨折への損傷。 硬膜の完全性により、開放頭部外傷は非貫通性と呼ばれ、その完全性が侵害された場合、それは貫通性と呼ばれます。 両方とも複雑になる可能性があり(髄膜炎、髄膜脳炎、脳膿瘍)、貫通する場合は頭蓋腔に異物が存在する可能性があります。
2.クローズドTBIの臨床形態:
a)脳震盪;
b)軽度の脳挫傷;
c)中等度の脳挫傷;
d)重度の脳挫傷;
e)挫傷の背景に対する脳の圧迫;
f)付随する損傷のない脳の圧迫。
3.重症度に応じて、以下が区別されます。a)軽度のTBI-軽度の脳震盪と脳震盪。 b)中等度のTBI-中等度の脳挫傷; c)重度のTBI-重度の挫傷と圧迫。
4.TBIは次のようになります。
a)孤立している(頭蓋外の損傷なし);
b)組み合わされた(同時に、骨格の骨に損傷があり、(または) 内臓);
c)複合(同時に熱、放射線、化学的およびその他の傷害);
d)プライマリ;
e)二次的、直前の脳機能障害(脳卒中、てんかん発作、前庭障害、 急性違反さまざまな起源の血行動態など);
f)初めて受け取り、繰り返した。
III。 TBIの結果の分類(Likhterman L.B.、1994による、修正されたとおり)。
1.主に非進行性:脳の局所またはびまん性萎縮、髄膜瘢痕、くも膜下および脳内嚢胞、動脈瘤; 頭蓋骨の骨欠損、頭蓋内異物、脳神経の病変など。
2.主に進行性:水頭症、基底液性出血、硬膜下血腫、慢性硬膜下(硬膜外)血腫、頸動脈海綿静脈洞吻合、孔脳症、脳性くも膜炎、てんかん、パーキンソニズム。 栄養および前庭機能障害、動脈性高血圧、脳血管障害、精神障害など)。
主要な神経学的心的外傷後症候群:
1)神経学的欠損; 2)精神機能障害; 3)自律神経調節不全; 4)てんかん; 5)前庭;
6)リキュールダイナミック。
さまざまな結果の組み合わせがしばしば観察されます。 結果の進行性および非進行性の変形は、主にTBIのタイプ(オープン、クローズ)および重症度によるものです。
病因
近年、TBIの病因に関する多くの疑問が研究されており、L.I。スミルノフの外傷性脳疾患の概念を補足することが可能になりました(Likhterman L.B.、Konovalov A.N. et al。、1990-1996; Shogam I.I. et al。、1989- 1990; Mikhailenko AA et al。、1993など)。 これは主にの使用によって可能になります 現代の方法脳画像(CT、MRI、PET)、免疫学的、生化学的、神経液性研究。
1-びまん性軸索脳損傷の診断、病因および治療の問題が発生しました。これは、外傷の急性期の子供や若者によく見られます。 の形成とダイナミクスに関する新しいデータ 心的外傷後浮腫脳(CT、MRIデータに基づく)。
2.外傷の急性期におけるいくつかの神経化学的プロセス(脂質過酸化および抗酸化システムの状態)の研究が開発されました。 血液および脳脊髄液中のマロンアルデヒドの含有量の増加は、損傷の重症度に対応し、乳酸の量と相関することが示された。
3.免疫学的研究は、免疫不全状態が急性期の病因と閉鎖性TBIの結果に重要な役割を果たすことを示しています。 自己免疫プロセスは、脳のびまん性心的外傷後くも膜炎の病因において重要な役割を果たします。
4.神経ペプチド、生体アミン-脳脊髄液および血液のメディエーターおよびその他の神経液性因子は、TBIの病因およびサノジェネシスに重要であり、活発に研究されています。 得られたデータは、損傷の重症度、挫傷の焦点の局在と量、患者の治療を決定するために使用されます(Vartanyan G.A.、Klement'ev B.I.、1991; Makarov A. Yu。、Pomnikov V.G.、1982、1995)。
脳の辺縁系網状構造への損傷によって引き起こされる閉鎖性TBIの後期の血管合併症(栄養性ジストニア、動脈性高血圧、初期のアテローム性動脈硬化症)にかなりの注意が払われています。
6.急性および長期のTBIの問題の老年学的側面、外傷の結果を背景に高齢患者に発症する血管病理の病因および臨床的特徴が特別に考慮されます(Makarov A. Yu。、Pomnikov VG、1994、 1996)。
クリニックと診断基準
1.TBIの急性期。
1)脳震盪はTBI患者の70-80%で発生します。 これは、脳機能の一過性の障害のセットです。意識の短期間のスイッチオフ(数秒から数分)。 頭痛、めまい、吐き気、嘔吐、オリゴキネシア、蒼白 肌(特に顔)、頻脈または徐脈、動脈の高血圧または低血圧。 30分未満の逆行性、順行性および順行性健忘、集中力の低下、記憶過程の弱体化、水平眼振、収束力低下が見られる場合があります。 脳脊髄液の圧力とその組成、病理学のない脳のCTスキャン、しかし時々MRIは半球の白質の変化を明らかにすることができます。
2)脳挫傷は、より重症のTBIであり、限局性の神経学的症状、さまざまな程度の重症度、脳、重症の場合は幹障害を特徴とします。 多くの場合、脳の挫傷はくも膜下出血を伴い、症例の35%は、金庫室の骨と頭蓋底の骨折です。
ポイCTまたは死後検査は、脳の物質の形態学的変化を明らかにします。
N a)軽度の脳挫傷(犠牲者の10〜15%)は、意識の喪失(数分から1時間)、軽度または中等度の脳症状、異反射の形での錐体不全、急速に通過する単麻痺または片麻痺で発生します。脳神経の機能障害の可能性。 限局性の神経学的症状は2〜3週間後に退行し、順行性および逆行性健忘症は短命です。 ほとんどの患者の脳脊髄液圧は上昇しますが、それほど頻繁ではありません-正常または低いです。 くも膜下出血の場合、赤血球が見られます。 観察の半分のCTは、脳組織の密度が低下したゾーンを明らかにし、その平均値は脳浮腫の指標に近いです;
b)中等度の脳挫傷(犠牲者の8-10%)は、数十分から数時間続く意識のスイッチを切ることを特徴とします。 意識がなくなってから7〜12日以内に、自分の状態に対する批判の減少、時間のずれ、環境の乱れ、注意の乱れなどの精神障害が観察されます。 時々、短期間の精神運動性激越があります。 脳障害を背景に、2〜3〜5週間持続する限局性の、そしてしばしば殻の症状が検出されます。 焦点発作が起こる可能性があります。 脳脊髄液には、肉眼で見える血液の混合物が含まれています。 タンパク質含有量は0.8g / lに達する可能性があります。 脳脊髄液の圧力は異なりますが、より頻繁に増加します。 ボールトの骨と頭蓋底の骨折は、62%の症例で発生します。 症例の84%のCTで、低密度のゾーンに非コンパクトに配置された高密度の小さな介在物の形での焦点の変化、または密度の適度な均一な増加。
c)重度の脳挫傷は症例の5〜7%で発生します。 錐体外路、間脳、中脳、中脳球の4つの臨床形態があります。 錐体外路系は、主に大脳半球と皮質下層への損傷を伴って観察されます。 臨床像では、運動亢進、筋緊張亢進、しばしば低血圧、時には運動興奮、しばしば間脳と中脳への損傷の兆候(軽度)。 の患者では 昏睡、意識の回復は、失外オーバー症候群と無動無言症の段階を経て、ゆっくりと起こります。
間脳型では、視床下部病変の明らかな兆候があります:長期(数時間から数週間)の昏迷または昏睡、顕著な高体温、急速な、起伏のあるまたは非周期的な呼吸、血圧の上昇、頻脈、神経ジストロフィーの変化を背景に皮膚および内臓。 さまざまな程度で明らかにされ、限局性の半球および茎の症状を示した」
中脳および中脳球の形態は、脳および限局性の半球症状の昏睡、中脳の明らかな病変、または主に体幹の下部(橋および延髄)までの意識障害に加えて、臨床的に現れる。
重度の脳損傷を伴うCSFには、血液がかなり混ざっている可能性があり、その衛生状態は損傷の2〜3週間後に発生します。 ほとんどの患者は、頭蓋骨と頭蓋底の骨の骨折を持っています。 CTスキャンは、密度の不均一または均一な増加のゾーンの形で脳の限局性病変を示しています。 限局性の症状はゆっくりと退行し、運動障害や精神障害の形でしばしば顕著な結果をもたらします。
最も深刻なのは、いわゆるびまん性軸索脳損傷であり、CTスキャンまたは剖検により、両方の半球の半卵円中心、幹および脳室周囲構造に多くの限定された出血が明らかになります。 脳梁背景に 拡散増加腫れや浮腫による脳の容積。 後者が成長を決定します 頭蓋内高血圧症脳の脱臼とテントまたは後頭レベルでの幹構造の侵害を伴う。 筋緊張の変化(ホルモン症、びまん性低血圧)、片麻痺および四肢麻痺、明確な自律神経障害、および高体温が典型的です。 眼の開放(自発的または刺激に反応して)によって現れる、長期の昏睡状態から遷延性または一過性の植物状態への移行が特徴的です。 その期間は数日から数ヶ月であり、その後、明確な錐体外路、アタクチック、精神障害が明らかになります。 予後は通常不良です-死または重度の障害。
3)脳の圧迫(犠牲者の3-5%)は、損傷後または直後の特定の期間における生命を脅かす増加、脳および限局性、特に幹の症状を特徴とします。 脳の外傷性圧迫が発生する背景に応じて、光のギャップが拡大、消去、または欠如する可能性があります。 そもそも圧縮の原因の中には 頭蓋内血腫(硬膜外、脳内、硬膜下)、CT検査でよく検出されます。 特に難しいのは、後に臨床的に現れる慢性硬膜下血腫の診断です。
高齢者や老人の負傷から3週間、多くの場合数か月後。 頭蓋骨の骨折がない場合、軽傷を負った後の可能性があり、精神障害(せん妄、失見当識)を伴うことがよくあります。 ライトフォーカル症候学、高血圧症候群は存在しないか軽度です。 これに続いて、頭蓋骨の陥没骨折、末梢浮腫を伴う挫滅損傷の病巣、硬膜下水腫、気頭症が続きます。 長期にわたる頭の圧迫の症候群は、頭、頭蓋骨、脳の柔らかい外皮への複合的な損傷を特徴とする特殊な形態として説明されています(地滑り、地震、その他の災害の犠牲者に発生します)。 それは困難です-TBIの重症度に対応していない、長期的で深い意識の障害、 熱、顕著な脳および身体表現性障害。
2.TBIの長期。
1)直接的な結果。 それらの特徴:a)傷害の直後または中間期に発生する。 b)長期的には、さまざまな程度に退行し、安定し(一定レベルの補償に達する)、または進行します。 c)主要な症候群の性質は、TBIの重症度に大きく依存します(Mikhailenko A.A. et al。、1993):軽度の外傷では、植物性ジストニア症候群が優勢です。 中等度-液力学障害およびてんかんの症候群; 重度-脳の焦点。
主要な症候群:
-栄養性ジストニアの症候群(症例の60%)。 これは主に軽度の閉鎖性頭部外傷を負った人に見られ、けが後の最初の数か月と数年にはるかに頻繁に見られます。 臨床症状は、栄養性ジストニアに典型的です(セクション12.2を参照)。 植物性障害追加の要因の影響下で悪化または変化する可能性があります:身体的および感情的な過負荷、身体的疾患、中毒(より多くの場合アルコール依存症)など。
-精神病理学的障害(ほとんどの場合、栄養障害と組み合わされた)は、患者の80〜90%で観察されます。 彼らは怪我のどの時期でもありえます。 遠い時期には、それらは急性で利用可能なものを反映していますが、追加の要因(アルコール中毒、感染症など)の影響によって引き起こされて初めて現れることがあります。 それらは多様です:無力症(軽度および中等度の外傷を受けた人では、それは症例の40%で主です)、無力症-神経症、心気症、精神病質、病的人格発達、認知症。
-前庭症候群(閉鎖性頭部外傷を受けた患者の30-50%)。 怪我のどの時期でも可能です。 聴覚障害と組み合わされます。 前庭障害(しばしば発作性)は、めまい、不均衡、吐き気、および嘔吐によって現れます。 それらは、体、頭、輸送による移動、気象要因などの突然の動きによって引き起こされます。それらは、脳幹への一次外傷と、蝸牛前庭の機能不全につながる血液および脳脊髄循環の二次障害の両方によって引き起こされる可能性があります構造。 それらは持続性によって区別され、聴覚障害はしばしば進行します。
-CSF動的障害(患者の30-50%)は、頭蓋内高血圧によってより頻繁に現れます。 あまり一般的ではありませんが(通常は急性期および中期)、低血圧です。 ギ
高血圧症候群は、原則として、複雑な症状の複合体です:脳脊髄液圧の上昇、栄養、前庭、しばしば精神病理学的などの症状。さまざまな重症度の絶え間ない頭痛を背景に、定期的に(さまざまな頻度で)高血圧クリーゼが発生します(詳細については、第6章を参照してください。 診断では、正常圧水頭症の可能性が考慮されます。正常圧水頭症は、びまん性脳萎縮および臨床的に現れる進行性認知症、歩行機能障害、尿失禁の結果として、通常、長期の損傷で発症します。
-外傷後てんかん。 症例の15〜25%で発生し、中程度の怪我を負った人でより頻繁に発生します。 TBIによって引き起こされるてんかんの3つの変種を区別する理由があります(Makarov A. Yu。、Sadykov EA、1997):1)てんかん発作を伴うTBIの結果、CT、MRIの明確な変化。 基礎 臨床像、重症度および予後は、脳損傷の他の結果を決定します。 2)外傷後てんかん自体。 TBIの長期的影響の有機的背景(CT、MRIの形態学的変化の存在下)に対して、主な役割はてんかん発作に属し、臨床像の特定の独自性、人格変化の特徴があります。 3)形態学的要素(CTおよびMRIデータによる)または発作の器質的背景がない場合の閉鎖性脳損傷(通常は軽度)の結果。 外傷は、遺伝的素因の可能性が非常に高いてんかんの発症の誘発因子として機能します。
患者の60〜70%で、臨床的に、およびEEGデータによると、発作の構造の焦点要素が明らかになっています。 最も典型的なのは、一次性および二次性の全身性発作、特にジャクソン流、それほど頻繁ではない精神運動です。 てんかんは重傷後早期(約1年)、後期(後
2年以上)-脳震盪後。 ダイナミクスで(
けがから5年後)、発作の患者数は増加し、20歳までに最大に達します。 けが後の長期的には、発作の頻度が少なくなり、軽い発作に変わります。 しかし、極端な状況では、外傷後のくも膜炎を発症した脳血管病変を背景に、TBI、中毒を繰り返した後、それらは再び現れる可能性があります。
-外傷性病因のナルコレプシー症候群は、症例の14%で観察されます。 通常、大脳辺縁系-網状複合体の構造の機能不全によって引き起こされるTBIの他の結果の背景に対して現れます(第13章を参照)。
-視床下部症候群の神経内分泌代謝型は、閉鎖性頭部外傷の長期的に臨床的に形成されます。 多くの場合、付随する神経栄養障害があります。 主な神経内分泌症候群と病気の経過は、セクションで説明されています。 12.4;
-脳限局性症候群は、中等度および重度の外傷のある患者ではるかに頻繁に発生し、後者では、症例の60%で発症します。 に加えて
限局性病変の一般的な原因である脳のイバは、頭部外傷です。 損傷の長期的な期間における限局性障害の重症度は、急性のものよりもはるかに少ないです。 ほとんどの症候群の退行は、TBI後の最初の数か月と最初の年に最も活発に発生しますが、将来的には欠陥の補償と適応が可能です。 同時に、機能の回復の速度と程度は明らかに神経学的症状の性質に依存します。 たとえば、錐体運動および協調運動障害、失語症、失行症は、通常、視覚障害(半盲など)、および聴覚神経の神経障害よりも速く、より完全に退行します。 錐体外路症候群-パーキンソニズム(時にはヘミパーキンソニズム)、舞踏病、アテトーゼなど-はまれであり(症例の1〜2%)、ゆっくりと進行し、その重症度は疾患の異なる病因で観察される程度に達しません(第10章を参照) )..。 ただし、TBIの他の直接的な結果と同様に、運動障害の重症度は、関連する脳血管病変を背景に増加する可能性があります。
限局性神経障害は、原則として、TBIの他の結果と組み合わされます:開放性損傷、より多くの場合てんかん発作、閉鎖性-栄養性ジストニア、前庭障害、液力学、精神病理学的障害。
2)間接的(間接的)な結果。 それらの機能:
a)原則として、閉鎖性頭部外傷の後に、より多くの場合軽度、中等度に発生します。 b)急性の傷害期間から数ヶ月、数年後に形成される。 c)病因は、脳の辺縁-細網構造の病理によって引き起こされる内分泌代謝、自己免疫、血管ジストニック障害に基づいています。 d)悪化、相対的寛解の期間を伴う進行性の経過。
主要な症候群:
-患者の80%で閉鎖性頭部外傷の後期に明らかになった血管合併症、主に未治療および不十分な治療(Makarov A. Yu。、Pomnikov V. G.、1996);
-症候性動脈性高血圧症。 それは、TBIを閉じた人の18-24%で発症し、それらの70%で損傷後5-20年で発症します。 主な診断基準と高血圧との違い:TBI後の発生、通常は外傷の他の結果を背景に。 比較的少ない数、高い不安定性、および長年にわたる血圧の非対称性(20〜40mmに達する)。 血圧の上昇の持続時間と眼底の状態との間の並列性の欠如; 心臓の左心室肥大は遅く発症し、常にではありません。 腎症候群はありません。 疾患の経過中の病期分類は観察されず、影響下での寛解および悪化を伴う長期経過を特徴とする 不利な要因(ストレスの多い状態、感染症、アルコール乱用)。
合併症:PNMK(主に危機)、虚血性脳卒中(通常、脳粥状硬化症と組み合わせた場合);
-脳血管の初期のアテローム性動脈硬化症。 血管ジストニア、脂質および他の代謝障害、TBIによって引き起こされる内分泌障害に寄与する。 健康な人よりも頻繁に発生し、通常は30〜40歳で外傷性疾患を何年も補償した後に診断されます。大動脈、末梢動脈、冠状動脈のアテローム性動脈硬化症、症候性動脈性高血圧症と組み合わされることがよくあります。 精神病理学的障害(外傷性および血管性の特徴を含む)の進行につながります。 合併症:一過性脳虚血、脳卒中、認知症;
-心的外傷後脳性くも膜炎(TBIを閉じた人の7-10%で診断された)。 プロセスの自己免疫の性質は、傷害後の光の間隔の期間を決定します。 活動性(局所)くも膜炎は、臨床的にしばしば6ヶ月から1。5〜2年の期間で現れます。 TBIの重症度はさまざまです。 臨床的問題、診断、特に活動性くも膜炎と、脳損傷および開放頭部外傷後の残存接着性萎縮性および嚢胞性変化との違いは、Ch。 6.6。
3.オープンTBIの結果の特徴:
a)怪我および(または)その後の手術による頭蓋骨の欠陥、頭蓋骨内の異物。 頭蓋図で測定されたサイズが3 * 1 cm(面積3sq。Cm)を超える場合、または脳の脈動がある場合はより小さな面積で、欠陥は重大であると見なされます。
b)感染と発生の大きな危険があります 化膿性合併症:髄膜炎、髄膜脳炎(しばしば再発)、脳膿瘍;
c)通常、頭蓋底の骨折による心的外傷後基底(鼻、耳)液漏の可能性。 症例の60〜70%での長期のリコレア(最大3年以上)は、再発性化膿性髄膜炎の原因です。
d)脳の膜の瘢痕性変化によって引き起こされる合併症(ジャクソン流のてんかん発作、閉塞性水頭症など)があります。
e)大脳辺縁系-網状複合体の構造の機能不全によって引き起こされる、栄養血管、神経内分泌、神経体細胞などに対する脳限局性症候群の優勢(閉鎖性TBIとは対照的)。
f)閉鎖性頭部外傷の特徴であるびまん性脳性くも膜炎とは対照的に、創傷領域による接着膜プロセスの制限。
g)外傷の急性期における最大の臨床症状、遠隔期の中間期における限局性症状の満足のいく(合併症のない場合)退行。
4.追加研究からのデータ:
-CSF研究:圧力(急性および長期の損傷期間におけるCSFダイナミクスの違反の性質の決定); CSF組成:赤血球-脳挫傷、くも膜下出血の客体化; ニュートロ-
髄液細胞増多症は化膿性髄膜炎の合併症です。 タンパク質含有量の増加は、重度のmu1vmaの急性期(最大3 g / l以上)で最大であり、その後減少します。 乳酸塩-3〜5ミリモル/リットル以上への増加は、傷害の重症度と予後不良を示します。 脂質過酸化生成物(マロンアルデヒドの含有量の増加は傷害の重症度と相関します); 生理活性物質(神経ペプチド、生体アミンメディエーター、酵素
あなた)TBIの結果の重症度に関する判断、主に
病変のチョコレート化(脳の辺縁-細網構造の病理学における最も明確な変化);
echo-EG-水頭症の存在、髄膜および脳内血腫による脳の正中構造の変位に関するおおよその判断。
-CT、MRI-脳イメージングの非常に有益な方法。これにより、脳室系、くも膜下腔、脳の物質の状態を客観化し、明確にすることができます。 臨床形態 TBI、特に損傷の重症度、脳内および髄膜血腫の存在、湿疹; TBIの中間期における機能回復のプロセスのダイナミクスを追跡する。 TBIの長期における脳損傷(嚢胞、瘢痕性萎縮性変化)の病巣の性質と局在に関する情報を入手すること。 外科的治療の適応を決定します。 臨床的予後、長期の傷害における患者の生命の制限の程度を明らかにするため。
-PET(陽電子放出断層撮影)。 この方法は、エネルギー代謝のレベル(グルコースの消費と血流の状態に応じて)を決定することに基づいて、脳組織の機能的変化、局在化、およびその損傷の程度を決定することを可能にします。 TBIの長期では、皮質、特に皮質下灰白質への損傷を決定する際にCTよりも感度が高く、小脳の基底核への損傷を明らかにします。 PETは、CTまたはMRIデータによると、臨床症状が脳損傷の量に適合しない場合に治療戦術を最適化することが示されています(Rudas M. S. et al。、1996)。
-頭蓋骨のX線写真-頭蓋骨の骨折の特定、骨欠損の特定、その位置とサイズ、頭蓋内異物;
-EEG-プロセスのダイナミクスを判断するために、脳損傷、特に中脳構造、体幹、発作のてんかん性の客体化の局在を決定するために、外傷の長期期間に使用されます。
--REG-栄養性ジストニア、動脈性高血圧を伴うTBIの長期における血管ジストニア性障害の存在と重症度を明らかにすることができます。
-免疫学的研究は、免疫不全状態を特定するために、TBI、特に脳性くも膜炎の結果の病因を判断するために使用されます。
-眼科および耳鼻咽喉科の検査;
-体性および内分泌学的検査(神経体性および神経内分泌病理の同定);
-実験的心理学研究(長期的には、精神障害、特に認知障害の性質と程度を客体化するため)。
鑑別診断
これは主にTBIの長期期間に実施され、次の必要性のために傷害の可能性を示す不在または不完全な病歴があります。1)てんかん発作、ナルコレプシーおよびその他の発作状態の原因を明らかにする。 2)脳性くも膜炎、化膿性髄膜炎の病因を決定する。 3)硬膜下血腫の診断(主に血管病変のある高齢患者; 4)認知症の検出; 5)他の状況で。
経過と予後
いくつかの理由から、TBIの急性期および中期における外傷性疾患の経過を予測することは非常に困難です。 最も難しいのは、トラウマの長期的な結果の予後、生活活動の制限の程度、犠牲者の社会的および労働的再適応のレベルです。 いくつかの予後的に重要なポイント:
1.怪我の重症度。 遠い結果の段階で、それらは収束します 臨床症状軽度および中等度の閉鎖性頭部外傷は、主に脳の大脳辺縁系網状構造の喪失によるものですが、重度の外傷では、脳の限局性病変がかなり頻繁に観察されます(Shogam I.I.、1989; Mikhailenko A.A. et al。、1993)。 閉鎖性頭部外傷(くも膜炎、血管合併症)の間接的な結果の発生は、重度の後だけでなく、軽度の外傷の後にも発生する可能性があります。 同時に、長期の外傷における心的外傷後障害の代償不全は、重度の脳損傷を患った人でより頻繁に観察されます(Burtsev E. M.、Bobrov A. S.、1986)。 ほとんどの場合、軽度の外傷後の認知障害と行動障害は3か月以内に退行します。
2.負傷時の被害者の年齢。 たとえば、重度のTBIでは、機能の良好な回復が、子供で44%、若者で39%から、高齢者や高齢者で20%に低下するという依存関係があります(Konovalov A.N. et al。、1994)。
3.病変のトピックと臨床症候群の性質(一般的な脳障害よりも、特に頭部外傷のある人の脳限局性症候群の予後は比較的良好です)。
4間違いなく重要なのは、急性および中期の傷害における犠牲者の治療のタイミングと量の完全性です。 で認識されない 初期軽度のTBIとそれに伴う医学的および保護的レジームの違反は、外傷性疾患の寛解、そしてしばしば進行性の経過の主な理由の1つです。
5.社会的要因:教育、専門的スキル、労働条件、日常生活など。
一般に、軽度のTBIでは、生命の予後、生命活動の維持、社会的地位、および労働力の回復が通常良好です。 中等度の外傷の場合、患者の労働と社会的活動の完全な回復を達成することはしばしば可能ですが、上記の結果もある程度可能であり、患者の生活を制限します。 重度のTBIでは、死亡率は30〜50%に達します。 生存者のほぼ半数は、重大な障害、社会的失敗、および重度の障害を持っています。
閉鎖性頭部外傷を負った人の約30%で実際の回復が見られます。 残りは、外傷性疾患の経過のさまざまな変種を持っています:
1.臨床症状の継続的な安定化と患者の最大限のリハビリテーションに適しています。 原則として、小児、若年・中年、高齢者、高齢者ではまれです。
2.トラウマと寛解の直接的な結果の代償不全の期間で寛解します。 理由:繰り返しの怪我、中毒、感染症、禁忌の労働条件。 傷害の性質、重症度、代償不全および進行の時期の間には直接的な関係はありません。
3.神経学的症状、精神障害、血管病変(動脈性高血圧、アテローム性動脈硬化症)の出現と発症の重症度の増加とともに進行します。 後者は、完全ではあるが不安定な補償を背景に、傷害後のさまざまな時点で、または心的外傷後障害に対する長期の安定した補償の後の退職前の年齢で発生する可能性があります。 高齢患者の40%におけるこの疾患の血管症状は、TBIの他の結果を著しく悪化させます。
TBIの急性期および中期における治療の原則
1-治療の段階と継続性:
a)上 病院前段階(現場で)-生命を脅かす合併症(窒息、出血、sh°k、けいれん症候群)の排除;
b)TBIの性質と重症度を考慮して、入院治療は必須です。 脳神経外科で最も便利です(必要に応じて、蘇生法、集中的な観察、外科的介入)。 おそらく神経科(軽傷); 外傷病院(軽度または中等度のTBIの場合の付随する傷害)。
2.形態(重症度)、TBIの性質(開放、閉鎖、複合、複合、二次、反復など)に応じて、入院、安静、および最適な治療の条件を順守します。
a)脳震盪。 患者の動的な観察を考慮して、3〜5日間の安静、7〜10日間の入院、場合によっては最大2週間の入院。 薬物療法-鎮痛薬、鎮静薬、植物向性、脱水薬;
b)軽度および中等度の脳挫傷。 7日(軽度の打撲傷)から2週間(中程度の打撲傷)までの安静。 3〜4週間までの入院治療。 方向 薬物セラピー:血液の微小循環およびレオロジー特性の改善、低酸素度の低下(レオポリグルキン、キャビントン、トレント、ソルコセリル、グルコース-カリウムおよび:「。suline混合物)、脱水、 抗ヒスタミン薬、血液脳関門を通過する抗生物質、および臨床像の特性を考慮した他の薬物。
c)脳の重度の挫傷と急性の外傷性圧迫。 入院治療は通常1ヶ月以上です(時には
2〜3か月)、状態の重症度、合併症、使用された外科的治療を考慮に入れます。 薬物療法の方向性:脳低酸素症、DIC症候群、神経栄養遮断、頭蓋内高血圧症の矯正との戦い。 手術の適応症:急性外傷性圧迫(血腫、湿疹、圧挫領域、脳の顕著な脱臼)、頭蓋骨の陥没骨折および
その他;
d)開いた頭部の損傷、特に頭蓋底の骨折、粉砕および 銃創..。 損傷の種類と重症度、合併症の性質(頭蓋内出血、髄膜炎、髄膜脳炎など)を考慮した入院治療の期間。 主なものは抗菌性と 手術..。 後者の量と戦術は、怪我の特徴によって異なります。
3.被害者の年齢に応じて、治療の特殊性を考慮に入れると、身体病理学が悪化します( 高張性疾患, 糖尿病、慢性肺炎など)-高齢の患者には、次のことが必要です:薬の投与量を減らし、脱水症状に注意してください、 積極的な使用抗血小板薬、付随する脳血管病変への注意力、硬膜下血腫形成の可能性。
4. TBI合併症に対する特別な治療法-てんかん発作、前庭障害、自律神経機能障害、化膿性髄膜炎(特に、頭蓋底骨折、液性出血を伴う)、肺炎など。 現代の手段-非常に効果的なNeurostim
医学的および社会的専門知識。 VUT基準
1.閉鎖性頭部外傷の急性期および中期:
a)脳震盪を伴うVN-1-1.5か月、場合によっては(継続 気分が悪い、不利な労働条件)2〜3ヶ月まで;
b)軽度の脳挫傷VL-1、5-2ヶ月;
c)VLの中程度の傷害-2.5-4ヶ月で、条件は最も近い労働予測に依存します。 症状の退縮が続く場合は、CECの決定により最大6ヶ月以上治療を継続することができます。 持続的な障害の兆候がある場合は、怪我の2〜3か月後にBMSEを参照することをお勧めします。
d)重傷の場合、長期間の陣痛の予後は好ましくなく、臨床的な予後は疑わしい。 したがって、VLは、原則として、3〜4か月以上続くべきではありません。
2.オープンTBIの急性期と中期では、手術の量、化膿性合併症の重症度と性質に応じて、VLの期間が異なります。 機能の継続的な回復により、病気休暇の治療を4か月以上延長することが可能です(臨床および陣痛の予後を考慮に入れて)。
3. TBIの長期では、患者は外傷性疾患の過程で一時的に代償不全になり、合併症が明らかになります(慢性硬膜下血腫、液性出血を伴う化膿性髄膜炎、てんかん発作、脳性くも膜炎、 血管病理学や。。など。)。 入院検査は通常必要であり、その条件は非常に個別であり、合併症の特徴、代償不全の重症度によって決定されます。 大規模なけいれん発作、重度の高血圧クリーゼの後、患者は2〜3日間一時的に身体が不自由になります。 VLは、頭蓋骨欠損、再建、バイパス手術のプラスチックの場合にも決定されます。
TBIの長期的な期間の生命を制限する主な理由
臨床症候群の多様性、さまざまな組み合わせが考慮されており、これはほとんどの場合、患者の生活状態と作業能力に複雑な影響を及ぼします。
1.栄養性ジストニアの症候群。 重要な活動は、恒久的な混乱と危機的状況の両方によって制限されます。 それらはまた、患者の潜在的な労働力を決定します。
2.精神病理学的障害。 無力、無力心気症症候群は、活動の低下、長期的な知的および身体的ストレスへの無力、抑うつ気分の背景の優勢、および精神病質のものによって明らかになります-重大な感情的不安定性、感情的な爆発の傾向、不機嫌設定された目標を達成するために。 病的な人格の発達が可能です。 アステノオーガニック症候群の場合、認知障害が典型的です。記憶、注意力が低下し、新しいものの同化が困難になり、知覚の量が減少します。 障害は、社会的適応、特に職場での状況行動、家族関係に違反して現れます(症候群の重症度と臨床的特徴に応じて)。 危機的状況(病気、事故)での不適切な行動、怪我の後に仕事に戻りたくない)、社会的および個人的な出来事への関心の欠如。 学ぶ(新しい職業を習得する)能力が低下し、長期にわたる精神的および肉体的ストレスが不可能になります。 これは生活の質の低下につながり、労働力の持続的な低下、KEKの推奨による労働活動の制限の必要性を引き起こす可能性があります。 顕著な変化精神と障害のIIグループの定義。
記憶、知性、失見当識の持続的かつ顕著な減少による外傷性認知症は、時間の経過とともにセルフサービスが不可能になります。
3.蝸牛前庭障害はしばしば進行性であり、前庭の危機を伴い、日常生活および職場での多くの要因の影響に対する持久力の低下を引き起こします:頭、体幹の位置の急激な変化、高さの上昇、運転、連続的に動く物体に目を固定します。 移動する能力は制限されています。 重大な聴覚障害は、コミュニケーション能力の低下を引き起こします。 したがって、日常生活における生活活動の限界、禁忌の種類および労働条件は理解できます。 後者は、蝸牛前庭障害の重症度と職業の特性を考慮しているため、非常に個人的です:わずかな難聴が許容され(労働中の人々との接触には聴覚が必要です)、聴覚障害と前庭障害の悪化が暴露される可能性があります大気要因、過度の騒音、振動など、さまざまな種類の輸送機関の移動に従事する職業、高所にとどまることに関連する、地下、移動メカニズム(顕著な前庭機能障害の場合)など。
4. CSFダイナミクスの違反は、生命の重大な制限と仕事の不可能性につながる可能性があり、精神的要因の影響下で、不利な気象条件で流れる、重大または中程度の、しかし一定の物理的ストレスを必要とします。
5.てんかん発作は、間違いなく生命に影響を及ぼし、TBIの長期的な期間における患者の制限または障害につながる可能性があります。 これは、発作の寛解と変化の可能性、さまざまな不利な行為者の影響下でのそれらの出現、精神障害との組み合わせを考慮に入れています。
6.ナルコレプシー症候群は、眠りにつくことの必要性、破局的なエピソードの可能性を考慮に入れて、患者の行動に対する制御の定期的な違反、彼または他の人への悪影響の危険性のために人生と仕事を制限します
^ CM7。 視床下部発生の神経内分泌メタボリックシンドロームおよび神経栄養障害。 重要な機能に対するそれらの影響の程度と性質は、特定の症候群に依存します。 その硬化性。 これはまた、患者の陣痛の可能性を決定します。
8.脳限症候群は、その性質、重症度、補償能力に応じて、生活と仕事の能力に影響を与えます。
9. TBIの間接的な結果(症候性動脈性高血圧、初期のアテローム性動脈硬化症、他の体性合併症、脳性くも膜炎)の場合、生命活動の制限の程度と性質は、それらの臨床的特徴だけでなく、他のものとの組み合わせにも依存します(直接)外傷の結果。
10.頭部外傷の場合、患者の寿命と作業能力の制限に関する判断は、上記の理由とともに、圧力、日射量などの追加の要因によって異なります。
b)化膿性合併症(髄膜脳炎など)の結果、および液体漏出の存在下でのそれらの危険性。
長期的なトラウマの診断の定式化の例
- 長期的な影響中等度の前庭障害および無力症候群を伴う閉鎖性頭部外傷。 持続可能な補償の状態;
-中等度に顕著な右側片麻痺、運動失語症の要素、まれな二次性全身性強直間代発作を伴う閉鎖性頭部外傷(重度の脳挫傷)の長期的影響。 揮発性補償;
-心的外傷後動脈性高血圧症(中等度)を伴う閉鎖性頭部外傷の繰り返しの長期的影響、重大な両側性感音難聴
難聴、精神病質症候群。 頻繁な悪化を伴う寛解コース;
-3x4 cmの頭蓋骨欠損、脳物質の小さな金属片、軽度の左側片麻痺、無力器症候群を伴う右頭頂部の貫通性断片化創傷の長期的影響。 持続可能な補償の状態。
禁忌の種類と労働条件
1.一般:重大な身体的および神経精神的ストレス、大気圧の顕著な変動、有毒物質への暴露など。
2.個人:基礎となる症候群、または患者の生活の制限の性質と程度を決定するいくつかの症候群の組み合わせに応じて。
健常者
1.軽度の、それほど頻繁ではないが中等度の閉鎖性頭部外傷を経験し、実質的に回復し、社会的不足なしに急性期に存在した欠陥を完全に補償した人。
2. KEKの推奨を制限して合理的な雇用が可能である場合、専門業務に禁忌の要因がない場合、または軽度の障害がある場合に、機能障害に対して十分な補償がある患者。
3.頭蓋形成術後の患者、頭蓋腔内に異物がない、その他 重大な結果怪我と合理的な雇用(より多くの場合、手術後1年)。
BMSEへの紹介の適応
1.治療および回復措置が講じられているにもかかわらず、重度の機能障害および重大な生命の制限による不利な臨床および分娩の予後。
2.外傷性疾患の寛解または進行性の経過(後期合併症、 血管疾患、脳性くも膜炎など)。
3.主な専門分野での仕事に戻ることができない、収益の大幅な損失、KEKの結論に従って排除できない仕事の禁忌の要因の存在。
ITUに合格するための最低限の試験のリスト
1.腰椎穿刺の結果。
2.頭蓋骨図、必要に応じて、目撃写真。
3. Echo-EG、EEG、REG(適応症による)。
4.CTおよび/またはMRI。
5.眼科および耳鼻咽喉科の検査のデータ。
6.セラピストの検査のデータ。 内分泌代謝科医。
7.実験心理学的研究。
8.血液、尿の一般的な臨床分析。
障害基準
いくつかの一般規定:
1.最初の6〜12か月に調査した場合。 TBIの後、主な役割は、外傷の重症度、脳の限局性器質的病理によって引き起こされる機能障害によって果たされます。
2.長期的には、比較的軽度の外傷の結果、60%の症例で重度の障害が発生します。
3.閉鎖性頭部外傷の間接的な結果、外傷性疾患の進行性の経過は、外傷の瞬間から何年も後の障害の主要な定義の基礎となる可能性があります。
4.障害の可能性のあるポジティブなダイナミクス、安定化に関連して仕事に戻る、神経学的欠損の重症度の低下、発作状態の頻度、成功した再建手術(頭蓋骨欠損、液性出血)。
5.障害を決定する際には、年齢要因が重要です。老年期と老年期では、限局性の症状がより顕著になり、悪化し、血管および身体の病理が悪化し、中期および遠隔の損傷期間が長くなり、衰弱の程度が増加します。
グループI:持続的な顕著な機能障害またはそれらの組み合わせは、人生の顕著な制限につながります(独立した動き、向き、3度のセルフサービスに対する障害のある能力の基準による)。
グループII:神経学的または精神的欠陥による重度の機能障害は、人生の重大な制限につながります(第3、第2度、セルフサービス、オリエンテーション、第2度の行動の制御で働く能力を制限するための基準による)。 障害の原因は、さまざまな重症度の神経学的症候群の複合体であり、付随する傷害(筋骨格系、内臓の付随する病理)を伴う可能性があります。 ここで
特定のタイプ労働力は特別に設計された条件下でアクセスできます。
グループIII:生活活動の適度な制限(働く能力、動き、第1度の向きの障害の基準による)。 これは、年齢、教育、再訓練および再訓練の機会などの社会的要因を考慮に入れています。
顕著な運動障害、失語症、進行性水頭症、認知症、広範な骨欠損を伴う、持続性の外傷性脳損傷のある患者または 異物リハビリテーション対策が効かない脳内物質では、5年間の観察で障害者グループが無期限に決定されます。
障害の理由は、怪我の状況によって異なります:1) 一般的な病気; 2)兵役中に負傷した。 傷害の証拠書類が必要です。 ただし、軍事医療文書がない場合、負傷、脳震盪、切断の結果の因果関係は、他の軍事文書に基づいてIHCによって確立されます(特性、 賞リストおよびその他)、傷害、挫傷、傷害の兆候が含まれている場合。 「兵役に関連して」、しかし「兵役義務の履行」とは関係のない障害の理由は、兵役中または兵役からの解雇後3か月以内に負傷が発生した場合、軍の医療文書なしで確立されます。 3)労働災害(「障害の原因を特定するための方法論的ガイドライン」に準拠)。 この場合、BMSEは、専門的な労働能力の喪失の程度を決定する責任を負います(1994年4月23日付けの「規則...」、第392号)。 4)子供の頃からの障害。
子供を障害者として認識するための基礎(より多くの場合、6か月から2年の期間)は、TBI後の運動、精神、言語障害が顕著です。
障害予防
1.一次予防:一般的に傷害、特にTBIに寄与する状況の予防。
2.二次予防:a)安静、入院、最適な治療量、および急性および中期の傷害における外科的介入を含むリハビリテーション措置の条件の順守。
b)退院後の犠牲者の診療観察:重傷を負った人は観察されるべきである
退院後の最初の2か月間は月に2回、その後は少なくとも
年に3〜4回。 軽度および中等度の外傷後、検査の頻度は退院後3か月間は月に1回、その後は3か月に1回です。 c)VLの条件の順守(TBIの重症度、治療の有効性、職業および労働条件の痛みを考慮に入れる)
足); d)比較的良好な臨床的および労働的予後を有する患者のフォローアップ治療のためのVLの延長、医療および予防機関のKECの結論に従って、一定期間の促進された労働条件の作成。 e)同種移植、自家形成による重大な頭蓋骨欠損の早期形成外科。
3.三次予防:a)開放頭部外傷の結果を伴う人の合併症の予防:基底液漏の場合の適時の手術。 血管合併症および閉鎖性頭部外傷を伴う脳性くも膜炎の患者に最適な治療法。 b)障害者の合理的な雇用
グループIII、職場での日常生活における有害要因の影響の除外。 c)障害の程度と性質を考慮した、合理的かつタイムリーな障害の決定。 d)社会的保護の他の措置の実施。
リハビリテーション
基本原則(Ugryumov V.M. et al。、1979; ArbatskayaYu。D.、1981):1)治療とリハビリテーション対策の複雑さ。 2)治療の段階と継続性。 3)病前の特徴を考慮に入れて、患者の性格に直接的な影響を与える。 TBIの結果を伴う患者のリハビリテーションの基礎は、医学的および社会的措置の全範囲を含むリハビリテーションの可能性を考慮に入れて作成され、リハビリテーションの最大レベルの達成を提供する個別のプログラムでなければなりません-完全、部分的または家庭用。
1.医療リハビリテーション。 中長期の傷害におけるリハビリテーション治療:a)神経科、リハビリテーション病院またはセンター、ポリクリニックのリハビリテーション科、自宅で、外傷後の欠陥の性質を考慮に入れる。 b)脳神経外科病院:頭蓋骨の骨欠損のプラスチック、その他の再建手術。
2.専門家によるリハビリテーション。 患者の年齢を考慮して、機能障害の特性、新しい専門分野でのトレーニング、再トレーニング、それに続く合理的な雇用が行われます。 具体的な分娩の推奨事項は、外傷性疾患の臨床的特徴と経過、禁忌の種類と労働条件、社会的および職業的要因、および患者の個人的な傾向を考慮に入れる必要があります。
3.社会的リハビリテーションは、欠陥の性質、心理療法に応じて、セルフサービスで障害者の訓練を提供します。 多くの場合、患者の家族には心理的なサポートが必要です。 社会的支援の重要な手段は、TBI後の運動障害のある患者に手動制御の特別な車両を提供することです(「リスト 医学的適応...「そして禁忌を考慮に入れて)、そしてリハビリテーションのための技術的手段(補聴器、特別なシミュレーターなど)。
脳挫傷は、組織の損傷と臓器の構造における死にかけている領域の形成と診断されます。 この場合、ほとんどの場合、前頭葉、後頭葉、および後頭葉で機能する規範的 側頭葉.
外傷は一次的および二次的な結果をもたらします。
- 頭蓋骨の皮膚や骨組織への外傷、脳細胞の破壊など、主な曝露の即時の結果が見られます。 血管の破裂、神経突起の損傷、脳幹の挫傷を特徴とする損傷の局在化の場所が形成されます。 細胞レベルでの臓器の構造の違反があります。 その結果、浮腫の形成と組み合わされて、組織壊死の初期プロセスが発生します。
- 二次(虚血)は一次効果の結果として発生し、外傷に対する炎症反応として表されます。 脳損傷は、細胞に酸素を供給するプロセスの失敗、およびカルシウム-ナトリウム代謝のメカニズムによって特徴付けられます。 それらはカルシウムで過飽和であり、これがそれらの破裂と萎縮の理由になります。
診断を確立するとき、発生した怪我の数とサイズに応じて分割が行われます。
- 重度の脳挫傷-統計によると、約50%に達する形態 死亡者(数頭部外傷を伴う。 この診断を受けた患者は、1年の間にリハビリが行われ、常に最後までリハビリされるとは限りません。
- 中等度の脳損傷、しばしば頭蓋骨の基部と丸天井の骨折、破裂した動脈瘤からの出血と組み合わされます。
- 軽度の脳挫傷-好ましい結果をもたらし、負傷者の健康をさらに回復させるTBIは、彼の生命に危険をもたらすことはありません。
これらの形態のトラウマには、患者の人生のその後のシナリオが依存する独自の状況、症状、治療の詳細、彼の人生の特徴があります。
原因
脳損傷の主で唯一の要因はTBIです。頭部外傷の一般的かつ付随的な原因である医師は、さまざまな程度のアルコール中毒の状態を呼びます。 アルコールは、道路、自宅、企業での事故に関連しています。 頭部外傷のある患者は次の段階にあるため、これらの統計は不正確です。 アルコール中毒同じ日に医療機関に行かないでください。
複雑な頭部外傷は、極端な状況で発生します。
- 家に;
- 事故で;
- 子供のゲームで;
- 犯罪エピソードで;
- 生産中;
- スポーツをしている間;
- てんかん発作中。

それぞれのケースをさらに詳しく考えてみましょう。
- 日常生活での事故の症状は、不注意な宿題による怪我です。 特に多くの場合、成長の高さから、家庭用家具のボリュームのある頑丈なオブジェクトに落下します。
- 道路で事故が発生した場合、車の運転手と歩行者の両方に怪我が発生します。 これは特に冬に頻繁に発生します-氷の状態、霧、降水の間に。
- 外傷は子供によく見られます。 これは解剖学的構造によるものであり、 年齢特性頭蓋骨。 それは子供の体の中で最も大きくて重い部分であり、それが高レベルのトラウマになりやすい理由です。 小さな子供たちの死の悲しい統計の割合は非常に高いです。 これは、5歳未満の幼児に最もよく見られる傷害です。
- 法医学では、頭蓋骨への意図的な曝露によって頭部外傷が発生します。 多くの場合、怪我は、体積のある物体にぶつかったり、落下したりした後に現れます。
- 産業-雇用期間中の傷害は、安全規則を遵守しなかった結果として発生します。 その理由は、頭を保護するヘルメットがないことです。 犠牲者は多くの場合、建設業者、鉱山労働者などです。
- アスレチック-スポーツをした結果-転倒、衝突など。 この怪我は、プロスポーツ選手と初心者の両方で発生します。
症状
症状は、怪我の重症度によって異なります。 各程度の症状を考慮してください。
軽度の重症度
穏やかな形のあざの写真は次のようになります。
- 意識の喪失;
- 眠気、長期の反応;
- 数時間後に回復する記憶喪失;
- 頭蓋内圧の上昇、曝露部位での浮腫の形成、および抵抗から生じる頭痛;
- 脳幹にある中心の機能不全による吐き気と嘔吐;
- めまい;
- 心臓の機能の不安定性。 心拍数の増加または減速。 血圧の上昇;
- 体温の上昇(37°C);
- 神経学的症状(協調性のない、震える眼球運動、瞳孔の拡大、羞明、光線に対する瞳孔の反応の欠如)。これらはその後回復しやすく、結果はありません。
- 脳の内層の損傷や出血によって発症する髄膜の症状。
軽度の脳挫傷の場合のそのような兆候の期間は3週間以内です。 脳損傷のすべての症状は肯定的な結果をもたらし、体はすぐに回復します。
中程度
中等度の脳損傷では、軽度の形態に似た症状が現れますが、回復プロセスの期間と発生する合併症のみが異なります。
- 意識の喪失;
- 記憶障害;
- 疼痛症候群;
- めまいの増加;
- 吐き気と嘔吐;
- 動悸、血圧の上昇;
- 急速な呼吸;
- 体温を38°Cまで上昇させました。
- 急性の神経学的兆候、おそらくてんかんの発症、顔の表情のゆがみ、混乱した発話;
- 髄膜の兆候は、出血の強さによって引き起こされます。
中等度の脳あざの症状と治療は数ヶ月続き、徐々に消えますが、いくつかの問題は永遠に続く可能性があります。
重い
重度の脳損傷の場合、症状は付随するパラメータによって特徴づけられます。
- 数週間続く意識の喪失、昏睡;
- けいれん症候群;
- 急速な呼吸と血流の増加。 患者は人工臓器装置に接続されています。
- 41°Cまでの温度;
- 肉眼的神経学的症状、脳の一部の深い病変。 怪我の影響を受けていない部品の損傷の兆候。 麻痺、言語喪失、および手足のしびれ;
- 急性に現れた髄膜の兆候。
重度の脳挫傷の兆候はすべて治療が困難です。 リハビリテーションは遅く、約6ヶ月です。 精神、言語および可動性の障害は、患者の障害の原因になります。
応急処置
TBIを目撃したので、救急車を呼ぶ必要があります。 支援の提供は、重要な臓器の指標を監視することにあります。 取り除く必要があります 航空路異質な要素から、また、患者または彼の頭を片側に置くことから、嘔吐および舌の沈下を伴う窒息を排除します。
意識のある状態では、患者を足元に置くことは固く禁じられています。 患者は医師の到着を待つ必要があります。 彼らが到着すると、犠牲者は外科または集中治療室に連れて行かれます。
診断
怪我の状況を調べて明らかにすることに加えて、コンピューター断層撮影(CT)スキャナーで診断することは非常に重要です。 この研究は、頭蓋脳外傷を診断するために設計された機器で行われます。 断層撮影装置は、脳の物質の小さな偏差に気づき、損傷の種類、脳出血の兆候を正しく認識し、サイズを決定し、頭蓋骨の損傷を特定することができます。 腰椎穿刺や脳波などが使われることもあります。
 a-軽度、b-重度
a-軽度、b-重度 処理
脳損傷の治療は、健康状態が安定するまで病院で行われ、重傷の場合は集中治療室で行われます。
治療は保守的な技術に従って行われます。 しかし、悪化したエピソードでは、手術が必要になる場合があります。 支援を行う際には、被害の程度に特に注意を払います。
必要に応じて、患者は肺の人工呼吸器と人工心臓に接続されます。これは、臓器が独立した正常な機能を停止する一方で、コロイドと晶質液の溶液が補充される血液量が減少するためです。
ベッドの頭を30°上げる必要があり、体温を下げるための対策が講じられ、 血圧、薬は血中の酸素濃度を維持します。
神経保護療法が進行中です。 それは、再損傷と脳浮腫を防ぐために脳に栄養を与える薬の使用を含みます。 抗けいれん薬は、てんかん発作が発生したときに使用されます。
- 浮腫の増加と脳構造の変位の発生。 このプロセスは、被害者の生活に脅威をもたらします。
- 脳組織への大きな損傷領域;
- 頭蓋内圧の上昇と、医薬品で指標を正常化できないこと。 神経学的症状の増加とともに。
脳損傷の治療において、重要な場所は適切な患者ケアによって占められています。 一定の不動で、床ずれが発生します。 この場合、抗菌療法が処方されます。
効果
軽度の脳挫傷の結果と合併症は見られません。 外傷は、実際には患者のその後の生活の質に影響を与えません。 これは、有能な処方と、患者による治療措置の誠実で注意深い実施によって起こります。 多くの場合、頭痛が感じられ、栄養血管ジストニアと高血圧の兆候が現れます。

重度の脳損傷の結果は非常に危険です。そのようなエピソードの50%は、急性期の患者の死で終わります。 生存者の中には、規範からの逸脱が見られます。
- 脳萎縮、その組織のサイズの変化;
- 膜の炎症;
- てんかんの発症;
- 頭蓋内圧亢進症を伴う水頭症;
- 酒嚢胞;
- 脳の組織や膜の傷跡;
- 頭蓋骨の骨折の存在下でのliquorrhea。
このような症状は、筋骨格系の機能障害、麻痺、運動と自己サービスの困難、言語喪失、運動の調整、精神障害、精神能力の低下、頭痛、めまい、けいれん発作を伴います。 障害に関連して、患者には障害年金が割り当てられます。
TBI、特に脳の挫傷は、強制的な治療と医師の処方の順守を必要とします。 患者への緊急援助は彼の命を救うでしょう、そして有能な処方と治療はその後の怪我の合併症を排除する機会を与えます。