不規則な形の肺の硬化。 肺転移は分化の兆候です。 肺結核-限局性および浸潤性-分化の兆候。
肺組織の浸潤性圧密の症状複合体の臨床症状は、主にそれを引き起こす疾患、炎症過程の活動の程度、病変の領域と局在、合併症などに依存します。
この記事では、基本を学びます。
肺組織硬化の症状
肺浸潤のある患者の最も特徴的な一般的な苦情は、咳、息切れ、および喀血です。 浸潤の焦点が肺の周辺にあり、胸膜を通過する場合、咳や深呼吸時に胸の痛みが発生する可能性があります。
流行地域には、米国南西部とメキシコ北部のすべてが含まれます。 中央アメリカとベネズエラ、コロンビア、ボリビア、パラグアイ、アルゼンチンにも多数の通知があります。 ブラジルでは、北東部地域でいくつかの自発的な症例が報告されています。
それは土壌の糸のように成長し、雨季に成熟し、節足動物または節足動物に容易に断片化し、乾季には風によって長距離を運ばれ、屋外の人々を引き起こし、感染させます。 治療は、この病気の影響を最も受けやすい臓器です。 さらに、皮膚の状態は一般的な形で一般的です。 これらの多くは放射線学的特徴であり、分節性低視点、結節、びまん性網状低視点、およびキャビテーション画像にまで及びます。
肺組織硬化の症状
咳を伴う炎症性肺浸潤では、粘液膿性喀痰、時には血性(例えば、インフルエンザ肺炎)またはさびた鉄の色(赤い肝化の段階にある集団性肺炎の患者の「さびた」喀痰)を分離することができます。
破壊的な現象(肺組織の破壊)を伴う肺浸潤では、喀血が発生する可能性があります(たとえば、肺結核、気管支肺胞肺がん)。
中等度から重度の形態の治療は、アムホテリシンBまたはイトラコナゾールやフルコナゾールなどのイミダゾール誘導体を使用します。 病因物質は、有機物とともに生息する土壌から分離されています 野菜由来..。 症例はアフリカ、中東、インドで報告されています。 ブラジルには信頼できる事例はありません。
これは通常、急性肺症として現れます。 皮膚病変は主に顔、首、腕、脚にあります。 放射線学的には、網状の低転移に加えて、縦隔の拡張に関連する結節に加えて、肺電位があります リンパ節.
肺浸潤が大きいか排出されている場合、および衰弱した人や高齢者では、息切れが観察されます。これは、制限的換気障害の重症度と呼吸不全の程度を特徴づけます。 息切れは、原則として混合されます。息切れは、呼吸面の減少に起因する吸入段階と呼気段階の両方で困難が見られます。 この息切れは次の場合に発生します 身体活動または安静時、それは一定であるか、窒息の発作の形で別々の期間に発生する可能性があります。
診断は、血清学的検査によって示唆され、新鮮な検査、組織学的培地、または臨床検体の培養による薬剤の分離によって確認されます。 治療は、他の真菌症に使用される通常の用量のアンホテリシンBまたはトリアジック誘導体で行われます。
コーンは、分解中に土壌、木材、有機物に含まれています。 以下の臨床症状が際立っています。 これらの場合、過敏反応は臨床像を引き起こしますが、多くの場合、 臨床喘息..。 治療は、真菌との接触を取り除き、コルチコステロイドを使用することで構成されます。 イミダゾール誘導体は、管理が困難な場合や、真菌が痰に残っている場合に使用できます。
肺浸潤を伴う胸痛などの症状は、以下の場合にのみ認められます。 病理学的プロセス壁側胸膜が関与しているのは、小さな気管支の粘膜と肺実質が何らかのプロセスによって刺激された場合、それらが引き起こさないためです。 痛み..。 これらの痛みは「深く」、患者によって局所化されているかのように、呼吸や咳によって悪化します。 肺の横隔膜表面を覆う壁側胸膜の炎症は、上腹部の皮膚の痛みを伴います。
腔内アスペルギルス症では、コロニー形成が不完全または完全である可能性があります。 肺腔または臨床的拡張症が素因です。 Chemopsisは最も一般的な苦情であり、大量の形で現れ、窒息を引き起こす可能性があります。 大きな理由病気。 大衆のレントゲン写真 胸空洞のほぼ全体を占め、上部にエアハローが形成されます。 CTスキャン胸部は診断を強化し、検査中のデュビットの変化が音楽の塊を動員する可能性があることに注意してください。
患者の客観的研究では、呼吸数の増加(頻呼吸)が明らかになります。これは、呼吸の行為における胸の半分の遅れであり、肺浸潤が局所化されます。 大きくて広範囲で浅い肺浸潤の領域の上では、浸透した肺組織の圧密のために声の震えの増加がしばしば明らかになり、それは音をよく伝導します。 同じ場所で、パーカッションサウンドの短縮または鈍化が決定されます。
血清学は特異的であり、腫瘤の組織病理学的分析は診断を封印します。 治療は専ら外科的であり、影響を受けた部分を完全に除去します。 不可能な場合、オプションには、洞窟瘻造設術、イミダゾール誘導体、および放射線療法が含まれます。 臨床像は急性で重症です。 頻繁な肺ペストと症状は中央部に広がる可能性があります 神経系、腎臓と皮膚。 血液培養は感度が低いため、診断は困難です。 原則として、hyphatic観察のために肺組織を取得する必要があります。
肺組織の圧迫の症状に関する苦情
追加の苦情のうち、ほとんどの場合、体温の上昇、悪寒、脱力感、 頭痛、発汗。 肺への浸潤過程の慢性的な経過は、体重減少を引き起こす可能性があります。 咳の性質は、肺浸潤の発生段階と病因、および気管支と胸膜の付随する変化の重症度に依存します。 そのため、喀痰が咳を出さない乾性咳嗽(刺激性咳嗽、役に立たない咳)が、肺浸潤の発症の最初の段階で観察されます。 しかし、しばらくすると、わずかな喀痰が分離し始め、その後、肺胞に滲出液が形成され、肺浸潤の領域にある気管支に気管支粘液が分泌過多になるため、咳が生産的になります(湿ります)。 かすかな、弱い、短い咳は、肺組織の周辺に位置する初期の浸潤の兆候である可能性があります(例、肺結核)。
同様の活性を持ち、アムホテリシンBで観察される薬剤であるカスポファンギンアスファルトの使用に成功しています。 一般に、特定の状況で発生する日和見的なものがあります。 彼らはしばしば免疫不全の患者、特に移植、エイズ、化学療法を受けている患者に到達します。 それらは、膣粘膜および中咽頭に存在する可能性があります。 肺では、彼らは重度の非感染性肺炎の原因となる可能性があります。
病原体は深く定着する可能性があります 静脈カテーテル深刻な感染症につながります。 診断は、粘膜を通過するか、コレクションを直接検査することによって行われます。 多分ただ植民地化する。 治療法は重症度によって異なり、後者は真菌の場合の正確な指標です。
肺浸潤
肺組織の圧密を伴う肺浸潤
浸潤または浮腫の最初の段階では、肺組織の風通しの低下がその弾力性の低下と組み合わされると、打診音は鈍い鼓膜になります。 この場合の打診音の鼓膜の陰影は、肺胞の壁が滲出液または漏出液で飽和すると張力が低下し、振動できなくなり、打診音は主に空気の振動によるものであるという事実によって説明されます。肺胞で。
これらの感染症はまだまれですが、免疫不全患者での発生率は大幅に増加しており、典型的には日和見感染を示しています。 感染は、環境に存在する真菌の吸入によって発生します。 これらの患者は急速かつ急性に発症し、発熱、咳、および白っぽい、黄色がかった、または極度の重症度および切迫感のある血の予想があります。 激しい衰弱と全身状態の悪化があり、ガス交換の重要な逸脱と呼吸不全の急速な進展があります。
胸部の身体検査は、くしゃみと肺硬変の兆候を明らかにすることができます。 このような場合、大規模な機械的侵入の結果として深刻な合併症が発生する可能性があります 気道と大きな肺血管。 これらの合併症には、無気肺、細菌感染症、閉塞性膿瘍、および大量の喀血が含まれます。 胸部X線で証明されるように、主要な気道に関与するための診断トラックには、嗄声、喀血、および縦隔拡張が含まれます。
肺浸潤または浮腫のために、患側の肺端の可動性が低下します。 浸潤の初期段階での聴診または 肺水腫肺組織の弾力性の低下と呼吸の行為からの肺胞の一部の排除によって引き起こされる、弱った小胞呼吸が明らかになります。 胸の反対側(健康な)半分では、呼吸エクスカーションの代償的な増加により、病理学的に増加した小胞呼吸を測定できます。
さらに、胸部X線の三日月サインは、肺梗塞およびその後の出血を伴う血管侵食と密接に関連しているようです。 診断は、病気の非常に鋭い画像、臨床的疑いの欠如、およびそれを達成するための組織病理学的材料を入手する必要性のために、しばしば壊死に現れる。 喀痰培養はあまり敏感ではなく、しばしば否定的です。 確定診断には、気管支線維鏡検査を使用して肺サンプルから得られた非隔膜菌糸の実証が必要です。
続いて、気管支の自由な開存性の場合、広範で高密度の肺浸潤の領域にわたって、気管支呼吸が聴診されます。 個々の浸潤部位が健康な肺組織の中にある場合、小胞気管支または気管支小胞の混合呼吸が聞こえます。 したがって、圧密の領域で健康な肺組織が優勢である場合、混合呼吸は、大きな色合いの小胞(小胞気管支呼吸)で形成されます。 健康な肺組織よりも圧密領域が優勢であるため、大きな色合いの気管支との混合呼吸(気管支小胞呼吸)が聞こえます。
根底にある病気をコントロールすることは治療の目標の1つですが、それを手に入れることは困難です。 アンホテリシンBは、ムコール症の治療における唯一の抗真菌効果です。 ムーコル症の死亡率は高く、大量の喀血、二次細菌感染症、および急性呼吸不全がこの病気の最も一般的な原因です。 潜伏感染または再感染の再活性化によって病気が発生する可能性があります。 免疫抑制は、潜伏感染の治療の引き金となるメカニズムである可能性があります。
臨床的には、肺疾患の特定の兆候や症状はありません。 発熱、非生産的な咳、頻呼吸、および息切れの期間は非常に一般的です。 発熱は症例の最大90%に見られますが、発熱が少ない場合やない場合もあります。 病気の初期段階では、軽度の呼吸の不快感と非生産的な咳だけが見られる場合があります。 胸水の存在はそうではありません 一般的な発生そして別の関連する感染症を示唆しています。 検査では、通常、頻呼吸、頻脈、チアノーゼが観察されます。
肺浸潤の領域では、湿ったおよび乾いたラ音、胸の限られた領域の捻髪音、患側の気管支声の増加を見つけることができます。 肺浸潤の場合、次の症状がより一般的です。肺胞、終末細気管支、および浸潤過程に関与する最小の気管支で発生するため、浸潤ゾーンまたは肺水腫で聞こえる微細な泡立つ湿ったラ音。 それらはローカライズされ(通常はセグメントの投影で)、複数の、響き渡り、主にインスピレーションに基づいて聞こえます。 深呼吸と咳の後、これらのラ音は、滲出液または浮腫性の液体が肺胞から細気管支および小さな気管支に流れるという事実のために、より響き渡り、大量になることがよくあります。
肺聴診は非常に無害であり、ほとんどの患者は正常です。 小児では、臨床症状はより興奮しやすく、細菌性肺炎で病気をノックダウンすることができます。 病気の進行は厄介で、7日間で発生することもあれば、数か月で進行することもあります。 感染は防御免疫を与えず、再発は治療症例の50%で確認され、大部分は1年後に確認されます。
肺外病変はまれであり、診断が困難です。 診断は、特定の方法と非特定の方法を使用して実行されます。 貧血、血小板減少症、および白血球減少症が発生する可能性があります。 ほとんどの場合、胸部X線写真は、細胞内腺肥大を伴わないびまん性の両側浸潤を示しています。 ただし、いくつかの非定型パターンが説明されています。 したがって、呼吸器症状を伴う免疫抑制患者の存在下では、通常のX線撮影であっても、放射線基準は必然的に肺嚢胞症の疑いにつながるはずです。
肺組織硬化の症状を伴う肺胞捻髪音
インスピレーションの高さで肺組織に炎症性浸潤があると、肺胞の壁が崩壊し、内側から粘着性の滲出液の薄層で覆われているため、肺胞の捻髪音が聞こえます。 肺胞の捻髪音は、滲出液の出現と吸収の段階を伴い、肺の急性炎症過程の兆候です。 強化された気管支声は、肺の浸潤性圧密の小さな領域によく見られますが、それ以前の触診(声の震えは強化されていません)、打診(正常な肺音)、聴診(小胞呼吸)では検出されませんでした。
これらの所見はすべて肺嚢胞症を示していますが、特定の方法を使用して特定の診断を行うことが不可欠です。 したがって、最初のテストは、高張食塩水による超音波噴霧によって引き起こされる喀痰です。 モノクローナル抗体による免疫蛍光抗体法を含むこのテストを正しく実行すると、90%を超える感度が示されます。 この方法で診断に至らなかった場合、または経験的治療が失敗した場合は、気管支肺胞洗浄を用いて気管支線維鏡検査を実施する必要があります。気管支肺胞洗浄に関連する場合、感度は100%です。
コンテンツ:主要な症候群と一次診断仮説肺組織圧密症候群の主な病因は次のとおりです。 炎症過程肺では、肺梗塞、結合組織または腫瘍による肺組織の置換。 肺組織の圧密症候群のすべての病因は、肺またはその部分の風通しの良さの低下につながります。
この用量は、1日3〜4回に分割する必要があります。 硫酸塩に耐えられない、または耐えられない患者のために、いくつかの代替レジメンが利用可能です。 すでに肺嚢胞症を患っている患者の二次予防は、再発率が高いため、すでに述べたのと同じスケジュールで毎日示されます。
Playriseの病因は、外傷の結果である可能性があります 胸膜肺処理する; 感染性病原体または刺激物の直接侵入 胸膜腔; 感染性または有毒物質または腫瘍性細胞の胸膜への直接の輸送、循環またはリンパ鎖を介した、壁側胸膜への損傷; アスベストは胸膜疾患であり、その粒子は伝導性気道と呼吸器組織を通って胸膜に到達します。 または、あまり一般的ではありませんが、薬物関連の胸水。
主要な症候群と一次診断仮説
肺組織圧縮症候群の主な病因は、肺の炎症過程、肺梗塞、肺組織の結合組織または腫瘍組織への置換です。 肺組織の圧密症候群のすべての病因は、肺またはその部分の風通しの良さの低下につながります。 炎症の病巣では、フィブリン、血球が豊富な滲出液が肺胞から空気を追い出します。 肺梗塞では、肺胞が血液で飽和状態になり、炎症が起こります。 肺硬化症では、大きな腫瘍 風通しの良い生地肺は空気のない組織に置き換えられます。
病理学初期の段階では、胸膜は通常腫れ、鬱血します。 細胞浸潤が起こり、胸膜の表面に線維性滲出液が発生します。 滲出液は再吸収されるか、線維組織に組織化され、癒着を引き起こします。 一部の疾患では、胸膜は乾燥または線維性のままであり、炎症を起こした胸膜からの体液の有意な分泌はありませんが、胸膜炎は乾燥または線維性のままです。 ほとんどの場合、胸膜滲出液は、損傷した血管からの血漿タンパク質に富む液体の血管外漏出が原因で発生します。
肺組織圧迫症候群の患者の苦情は非特異的です-それらは胸痛であり、通常、呼吸と咳、咳、さまざまな性質の痰の生成、息切れ、発熱に関連しています。 客観的研究のデータはより有益であり、それらは圧縮の焦点または焦点のサイズ、それらの発生の深さに依存します。 ここでは、大焦点圧縮と小焦点圧縮の2つのオプションを区別できます。
粗い焦点圧密の客観的兆候
・・検査-呼吸中の胸の痛み側の遅れ。
・・パーカッション-圧縮ゾーンでの鈍いパーカッションサウンド。
・・聴診-圧密のゾーンでの気管支呼吸。
 小さな焦点圧密の客観的兆候
小さな焦点圧密の客観的兆候
- 検査-呼吸するときに痛みの側の遅れがあるかもしれません。
- 触診は、患側の声の震えのわずかな増加です。
- パーカッション-パーカッションサウンドの鈍さ。
- 聴診-圧密の病巣上の小胞呼吸の弱体化、限られた領域で、細かい泡、響き渡る湿ったラ音が聞こえます。
焦点の深さが浅く、その数が十分に多い場合、物理データは明確になります。 単一の病巣と肺の深い発生の深さで、小さな病巣の圧密の客観的な兆候がないかもしれません。
検査の最初の段階での主要な診断仮説は、通常、肺炎、肺腫瘍、肺梗塞、滲出性胸膜炎に関する仮定です。 さらなる鑑別診断は、胸部X線のデータに大きく依存します。
基本および必須 追加の方法肺組織の圧密を確認することを可能にする研究は胸部X線(透視室、X線撮影)です。 陰影は、肺の葉または部分に対応して明らかになります。 さまざまなサイズのシェーディングの小さな焦点。 肺組織の播種は、増加によって決定されます 肺のパターン.
ある程度まで、すべての鑑別診断を実行するには 現代の方法呼吸器系の研究(図を参照)
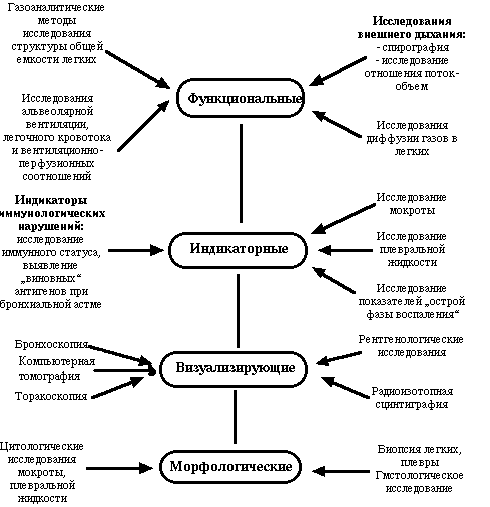
胸部X線に加えて、患者の検査における主な役割は、画像検査法(コンピューター断層撮影、気管支鏡検査、胸腔鏡検査、肺の放射性同位元素検査)によって果たされます。 通常、これらの方法では、肺、胸膜の生検、および得られた材料の組織学的検査が行われます。
肺組織の大焦点圧密の診断
肺組織の大焦点の陰影が検出された場合、セグメント、葉、またはすべてを占める 肺の差診断は、大葉性肺炎、結核性大葉性肺炎、肺の無気肺の3つの病気で行われます。
群生性肺炎-差別化の兆候
・・病気の発症は急性であり、患者は通常、最初の症状の発症の正確な時間を示すことができます。
・悪寒、頭痛、極度の脱力感、乾いた咳、呼吸時の胸痛、息切れ。
・・咳をすると、血の入った痰が目立ち始めます。
・・ 7〜8日間の持続的な高熱(治療なし)。
・・客観的に、呼吸器系を調べると、呼吸中の胸部の患側の遅れ、声の震えの増加、気管支呼吸、捻髪音、胸膜摩擦音、湿った音の細かい泡立つラ音が明らかになります。
・・血液の研究では、好酸球減少症の初期段階で、白血球増加症、好中球増加症、白血球の処方が左にシフトします。 ESRが加速されます。
・・葉またはセグメントに対応する、放射線学的に決定された大規模な陰影。
・・喀痰の細菌学的検査-I-III型の肺炎球菌が決定されます。
結核-乾酪性大葉性肺炎-分化の兆候
・・乾酪性肺炎は、集団性肺炎ほど急性ではありません。
・・大葉性肺炎とは異なり、温度は一定ではありませんが、寛解または断続的です。
・・発汗は最初から特徴的です。
・・乾酪性肺炎は、肺の上葉または中葉に限局することが多いです。
・・肺のレントゲン写真-大きな焦点の影は不均一であり、個々のより厚い焦点がその中で区別され、時には悟りの焦点が非常に早く現れる。
・・ルートへのパスは、X線写真で決定されることがよくあります。
・・トモグラフィーとコンピューター断層撮影-崩壊現象がより明確に識別されます。
・・正のマントゥー反応。
・・喀痰および気管支洗浄水の分析-結核菌が測定されます。
葉または分節の無気肺-気管支腫瘍-徴候の区別
・・咳、胸痛、息切れ、比較的長期間にわたって増加します。
片側で呼吸するときの胸の遅れ、
・広い範囲で鈍い打楽器音、
・・炎症性変化とは異なり、声の震えは弱まります。
・・聴診中、小胞呼吸と追加の呼吸音は著しく弱まるか、完全に消えます。
・・胸部X線-無気肺は肺炎と区別しやすく、葉またはセグメントのサイズが小さくなり、均一な陰影が特徴であり、肺のパターンを追跡することはできません。
・・多くの場合、肺の根のリンパ節の腫大が検出されます。 決定的な方法は、コンピューター断層撮影、気管支鏡検査、および気管支粘膜の疑わしい領域からの生検の組織学的検査です。
肺組織の小さな限局性圧密の診断
鑑別診断肺組織の小さな限局性圧迫により、さまざまな病因の限局性肺炎、限局性および浸潤性肺結核、好酸球浸潤、肺梗塞、真菌感染症に関連して実施されます。
 限局性肺炎-差別化の兆候
限局性肺炎-差別化の兆候
- 病気の発症は、急性またはより遅く、徐々に起こる可能性があります。
- 多くの場合、患者は、病気の最初の兆候が現れる前に、急性呼吸器感染症に苦しんでおり、咳があり、短期間の発熱があったことを示しています。
- 患者は粘液膿性痰を伴う咳を訴え、呼吸時に胸の痛み、息切れがあるかもしれません。
- 客観的には、胸膜下に十分に大きな病変があり(1)、呼吸中の胸の患部の半分に遅れがあり、声の震えが増加し、限られた領域で打診音が鈍くなり、下肺端の可動性が制限されます。鈍いゾーンのそれぞれの病気の側、小胞の呼吸の弱体化と細かい泡立つ音の湿ったラ音の存在。
- 炎症の病巣が小さい場合(2)、深部に位置する 肺実質、客観的な兆候は最小限であるか、まったくありません。
- 血液、白血球増加症、好中球増加症の研究では、左へのシフト 白血球処方、ESRの加速。
- 喀痰の細菌学的検査では、IV型肺炎球菌が最も頻繁に分離されます
- 肺のX線撮影-陰影の大きさの大小の焦点によって決定されます。
病因による限局性肺炎の鑑別診断
肺炎球菌-診断基準
- ほとんどの場合、ウイルスを背景に発生します 呼吸器感染または敗血症状態の症状です。
- 発症は、集団性肺炎よりも急性ではなく、温度は2〜3日以内に最大値に達します、
- 胸の痛み、息切れ、咳、褐色または血性の化膿性痰。
- 客観的に-声の震えが増強され、打診音が鈍く、気管支呼吸がほとんど聞こえず、しばしば小胞呼吸が弱まり、すでに初期の段階で微細な泡の響きのある湿ったラ音が決定されます。
- 血液中には、有意な白血球増加症、左への急激なシフトを伴う好中球増加症、加速されたESRがあります。
- 喀痰において、細菌学的および細菌学的に決定されたブドウ球菌。
- X線写真は特徴的です-限局性肺炎ですが、病巣はすぐに融合します。 ぼやけた影は片側または両側から決定され、水疱性の薄壁の空洞が背景に現れます。ダイナミクスで観察すると、非常に変化しやすくなります。 膿瘍とは異なり、虫歯には水分レベルがありません。
クレブシエラ肺炎-診断基準
- 通常、アルコール依存症または倦怠感を伴う長期の慢性疾患に苦しむ高齢者または老人の男性は病気です。
- 肺炎が突然始まります
- 患者は悪寒、側部の痛み、咳を訴えます。
- 発熱は持続するか、または寛解します。
- 痰は葉が出にくく、「カシスのゼリー」のように見えたり、血が混じっていたりします。
- クレブシエラ肺炎では、気管支がゼリー状の痰で閉塞するため、肺組織の圧密の症状が変化する可能性があります。 声の震えは、長距離の鈍い打診音では変化せず、気管支呼吸、捻髪音はありません。
- 血液検査-中等度の白血球増加症、ESRの加速。
- 喀痰の細菌鏡検査によりクレブシエルが明らかに
- 胸部X線-病気の発症時に、葉内の陰影の個々の病巣が検出され、それはすぐに融合し、陰影は均一になりますが、すでに最初の数日で、肺組織の崩壊によって引き起こされた形のない悟りの領域は検出される
レジオネラ肺炎-診断基準
・・発症は急性、重度の中毒です。
・・咳が乾くか、少量の粘液膿性痰が出る。
・・初期には、腹痛や下痢が起こることがあります。
・の身体的症状 初期期間乏しい。 将来、病巣が融合するにつれて、打楽器の音の鈍さ、小胞の呼吸の弱さ、そして響き渡る小さな泡立つラ音が現れます。
・・コースはしばしば急性呼吸不全によって複雑になります。
・・胸部X線-病気の高さで、陰影の広い領域が片側または両側で決定されます。
・・喀痰は-原因物質-レジオネラ・ニューモフィラ、グラム陰性好気性菌を明らかにします。
・・ペア血清中のレジオネラ菌に対する抗体価の上昇に基づいて病因診断を確認することができます。
サイトメガロウイルス肺炎-診断基準
- それは、免疫力が低下している患者で発症します-臓器移植手術後のエイズ、細胞増殖抑制療法。
- 長時間の発熱、脱力感、倦怠感、寝汗、筋肉痛、関節痛。
- 乾いた咳、息切れによって乱れる。
- 客観的な兆候は非常に乏しいです-小胞の呼吸がわずかに弱まり、いくつかの乾いた湿ったラ音があるかもしれません。
- 胸部X線-間質の両側浸潤は主に下葉に見られ、実質の変化はあまり一般的ではありません。
- サイトメガロウイルス感染の特定の診断は、ウイルスに対する抗体のレベルの4倍以上の増加の検出、または増加したレベルの抗体の持続的な持続にあります。 補体結合反応、免疫蛍光抗体法、 間接赤血球凝集..。 診断を確認するために肺生検が使用されることもあります。
マイコプラズマ肺炎-診断基準

- それは上気道からのカタル現象から始まります-咽頭炎、鼻炎、扁桃腺の肥大、そして気管支炎の兆候と肺組織への損傷が加わります。
- 主観的な兆候の重症度と不十分な身体的データの間には一定の不協和があります。 限られたエリアでのパーカッショントーンのわずかな鈍さしか判断できません。ここには、単一のウェットラ音もあります。
- 血液を検査する場合、白血球増加症、ESRの加速がある可能性があります。
- 胸部X線-肺パターンの強化と肥厚、気管支周囲の浸潤、主に下部での片側性の浸潤を特徴とする。
- 補体結合、蛍光抗体、間接赤血球凝集反応を用いた検査を使用して、特定の診断が可能です。 寒冷凝集素の検出は非特異的な検査です。
コリコリ肺炎-診断基準
- グラム陰性大腸菌- 一般的な理由患者における続発性肺炎の発症 糖尿病、アルコール依存症、心不全、腎不全、 腫瘍性疾患..。 これは、院内感染(院内感染)の現在の主な病因と考えられています。
- 臨床的には、肺炎の経過にはさまざまな選択肢があります-ゆっくりと徐々にまたは急性に発症する、中毒または重度の中毒、咳、息切れ、胸痛。
- 物理データは非常にうまく表現できます。
- 血液検査では、原則として、白血球増加症がESRを加速させました。
- 細菌学的には、喀痰中にグラム陰性桿菌が多数検出されます。
- X線は、しばしば崩壊空洞を伴う、コンフルエントな浸潤の病巣を明らかにします
H.インフルエンカエ肺炎-診断基準
- 苦しんでいる人に発達します 慢性気管支炎、気管支拡張症、悪性腫瘍。
- クリニックは一般的に限局性コンフルエントな肺炎に典型的です。
- 特徴は、喉頭炎、時には重度の細気管支炎の発症を伴う喉頭の敗北です。
- 一部の患者は、白血球増加症、ESRの加速を持っている可能性があります。
- 胸部ケージのX線-片側の下葉の浸潤のコンフルエントな病巣が決定されます
肺結核-限局性および浸潤性-分化の兆候
- 病気の発症は徐々にです。
- やる気のない倦怠感、咳、微熱の期間が先行します。
- 臨床的には、肺組織の圧迫の兆候は、片側または両側の頂点または上葉の領域で検出されます-パーカッショントーンの短縮、呼吸の弱まり、限られた領域では、少量の細かい泡立つ湿ったラ音があります、咳をした後の最初の瞬間にのみ聞こえ、その後消える喘鳴。
- 胸部X線-影は上葉に見られ、均一であるか、すでに初期段階にある可能性があり、特にコンピューター断層撮影の助けを借りて、虫歯を検出することができます
- 喀痰および気管支洗浄水の複数の研究-VCが発表されています。
- 不明な場合は、気管支粘膜の生検を伴う気管支鏡検査をお勧めします。
- Mantouxテストが陽性。
肺梗塞-差別化の兆候

- 血栓塞栓症の危険因子があります 肺動脈-血栓性静脈炎または静脈の静脈血栓症 下肢、心房細動または循環不全、婦人科または泌尿器疾患の手術。
- 病気の発症は急性である可能性があり、体温は通常、熱が弱く、咳と喀血、呼吸時の胸痛、息切れが特徴的です。
- 客観的なデータは非常に不足しています-限られた領域で呼吸の弱さが聞こえ、湿ったラ音もほとんどありません。
- 診断はX線で確認できますが、常にそうとは限りません。 梗塞部位では、胸部の側壁に基部、肺の根元に頂点を向けて、均質な構造の三角形の影が決定されます。可動性、副鼻腔内の少量の液体。 複数の心臓発作では、三角形の影はなく、いくつかの焦点の影が見えます。
- 肺塞栓症が肺循環の圧力の有意な上昇をもたらした場合、この状態のECG徴候を検出することができ、これは間接的に肺梗塞の発症を確認します。 ECGは回転を検出します 電気軸右に、縦軸を中心に時計回りに回転、深いSI-QIII症候群。
- 放射性ヨウ素またはテクネチウムで標識されたアルブミンのマクロ凝集体を使用する肺シンチグラフィーの方法は有益です。 心臓発作の場合、肺のシンチグラムは虚血ゾーンを示します。
好酸球浸潤-分化の兆候

- 臨床的には、それらは現れないか、限局性肺炎に似ていない場合があり、時には非常に重症です。
- この場合、患者は咳、胸痛、息切れ、高熱、肺組織の圧迫の物理的兆候があります。
- 肺のX線撮影-浸潤性の陰影は、明確な輪郭がなく、均質で、根への経路がない状態で決定されます。肺のさまざまな部分に局在し、さまざまなサイズの単一または複数の場合があります。 病変はその局在を変化させます。 それらは7-10日間保管されます。
- 好酸球増加症は血液中に検出されます-7から70%。
- 糖質コルチコイドの指定の効果は驚くほど速く、抗菌剤は効果がありません。
真菌性病変(放線菌症)-徴候の区別
- 始まりは隠されています。
- プロセスの進行に伴い、間違ったタイプの発熱、粘液痰を伴う咳、時には喀血、胸痛が発生します。
- 客観的なデータは非常に不足しています。
- 外部瘻が形成されます
- 肺のX線撮影-不規則な影が片方または両方の肺に見られます。 胸膜、縦隔、肋骨、横隔膜の発芽が特徴です。
- 診断の決定的な要因は、菌糸体の瘻孔と放射性真菌のドルーゼンによって分離された喀痰、胸水での検出です。
肺に「丸い影」がある病気の診断
単一の丸い影。
ほとんどの場合、浸潤性肺結核、結核、末梢肺癌を区別する必要があります。
浸潤性肺結核-差別化の兆候
- 結核の浸潤は通常、第1または第2のセグメントに局在します。
- 丸い影の輪郭はシャープではなく、根元への道があります。
- コンピュータ断層撮影-多くの場合、初期の崩壊を特定することが可能です。
- 喀痰および気管支洗浄水では、VCが決定されます。
- ポジティブなマントー反応。
NS uberculoma-差別化の兆候
- 影の投影における三日月形の空洞は、しばしば決定されます。
- 浸潤性および線維性の変化は、隣接する組織および肺の他の部分に見られます。
- 気管支造影-気管支の断裂は、地層の端に見られます。
末梢肺がん-差別化の兆候
- 影のゴツゴツした不均一な輪郭が特徴的であり、その構造はしばしば均質です。
- 周囲の肺組織は無傷で、根への経路はありません。
- 縦隔結節は拡大する可能性があります。
- 気管支造影-排液性気管支が影に入り、ここではその顕著な狭窄または切断を伴う切断のいずれかが明らかになります。
- 決定的な方法は、肺組織の生検です。
丸い影のよりまれな原因
細菌性肺炎-差別化の兆候。
化膿性肺炎(気管支の突破口の前)- 差別化の兆候。
- 既往歴のデータは特徴的です-非解決、治療抵抗性肺炎、誤嚥 異物、胸の怪我。
- 乾いた咳、最小限の身体的兆候、顕著な白血球増加症、好中球増加症、ESRの加速を特徴とする。
- ある段階で、気管支に膿瘍が発生します-一度に大量の痰が放出され、温度が下がり、
- X線画像が変化します-丸い影の投影では、液体のレベルとともに悟りが現れます。
梅毒ガム-差別化の兆候。
- 転送された梅毒の兆候の歴史。
- 陽性の血清学的反応。
孤立性腫瘍転移- 差別化の兆候。
- 別の細胞外局在の腫瘍が診断されます
- 肝臓、骨、末梢リンパ節への遠隔転移が検出されます。
複数の丸い影
複数の結核腫-差別化の兆候
- 結核の病歴。
- 肺のX線撮影-影の鋭い輪郭、肺の他の部分と胸膜の変化の存在。
- ポジティブなマントー反応。
肺転移-差別化の兆候
- 注意深い検索 原発腫瘍-腎機能亢進症、絨毛上皮腫、黒色腫、子宮がん、乳房、消化器。
- マーカーの含有量の増加-癌胎児性抗原(CEA)
肺細網結節性播種を伴う疾患の診断
近年、間質性肺疾患と呼ばれることが多い、さまざまな病因や病因の疾患を1つのグループにまとめる傾向があります。 実際、私たちは肺組織圧迫症候群の特殊な症例について話している。そこでは、その共通の特徴の3つを区別することができる。 1つ目は病態形態であり、このグループのすべての疾患は、肺組織の結合組織マトリックスの損傷、崩壊、および線維症を特徴としています。 2番 共通機能-X線写真では、すべての疾患は播種性網状結節性変化を特徴としています。 3番目の一般的な機能は機能的です-実際には拡張された 臨床形態すべての疾患は、肺の換気機能の拘束性障害を特徴としています。 これらの病気の原因は、肉芽腫症、腫瘍、線維性肺胞炎、びまん性疾患である可能性があります 結合組織.
血行性播種性結核-差別化の兆候
- 病変は両側性であり、放射線学的変化は対称的であり、同じタイプである-繊維状の肥厚からなるメッシュ リンパ管、肺組織の崩壊は、いわゆる形成とともにしばしば観察されます。 刻印された洞窟。
- 肺の根の石灰化がしばしば検出されます。
- 喀痰検査-VCがリリースされました。
- ポジティブなマントー反応。
- 気管支鏡検査、経気管支肺生検-生検では、中枢性乾酪壊死を伴う類上皮細胞肉芽腫が見られます。
サルコイドーシス-差別化の兆候
・・病気の発症は段階的で、しばしば無症候性であり、中毒の兆候はなく、体温は正常または低悪性度です。
- 多くの場合、最初の 臨床症状サルコイドーシスは結節性紅斑です。
- 肺のX線撮影-特定の病期で変化します。 ほぼ一定の兆候は、肺の根のリンパ節の増加であり、それらは通常、両側で対称的に影響を受け、前縦隔の影が拡大します。 将来的には、播種性粟粒結核または限局性形成のタイプに応じて肺組織自体に変化があり、小さな空洞または無気肺が存在することはめったにありません。 変化は主に上肺野と中肺野に局在し、石灰化は根に現れます。
- 全身性病変が特徴的であり、肝臓、脾臓、腎臓、および皮膚がその過程に関与している。
- ツベルクリン検査は陰性です。
- 明らかになった高カルシウム血症、ガンマグロブリン、尿酸の含有量の増加、酵素アルカリホスファターゼの活性。
- 患者の3分の2はKveim反応が陽性である可能性があります。
- 67 Gaでのボディスキャン-サルコイドーシスのほとんどの患者では、肺門リンパ節、涙腺、耳下腺、唾液腺で放射能が増加します。
- 診断を確認するために、生検標本が腐敗のない特徴的な肉芽腫を明らかにした場合のリンパ節または肺組織の最も有益な生検。
組織球症X-分化の兆候。
- それは20-40歳で発症します。
- 非生産的な咳、息切れ、胸痛があるかもしれません。
- 自発性気胸が再発する
- X線の兆候は特徴的です-患者は主に中部および上部の肺野に両側性線維症を示し、水疱性の形成を伴います。
- 肺機能の研究-拘束性-閉塞性変化の混合、肺の拡散能力の障害。
- 最も正確な診断方法は肺生検です-組織球の増殖が増加した組織球浸潤が検出され、コレステロールを含む黄色腫細胞が浸潤に見られます。
じん肺-分化の兆候
- シリコンや炭塵など、ほこりの多い状態での長年の作業の兆候。
- じん肺の臨床像は非常に乏しいが、放射線学的徴候が発現している。
- 肺のX線撮影-病巣は肺の中央部と外側部に最も密に位置し、それらは異なるサイズであり、不規則な輪郭を持ち、密で、両側に対称的に位置し、根域には実質的に何もありません。 圧密の病巣とともに、肺気腫の兆候が明らかになり、両側の肺パターンが増加します。
- 肺生検が使用されることもあり、生検で典型的な肉芽腫が見られます。
粟粒性癌腫症-分化の兆候
- 腫瘍の病歴。
- 病気の着実な進行。
- 持続的な発熱。
- 重度の中毒。
- 滲出性胸膜炎の発症。
- 肺のX線撮影-びまん性の均一な播種、基底リンパ節が拡大する可能性があり、胸膜腔内の体液認識。
- 腫瘍マーカーの含有量の増加-CEAおよびNSE
- 診断は、気管支鏡検査、肺生検、および 組織学的検査肺生検。
気管支肺胞がん(肺胞-気管支上皮または気管支粘膜の上皮からの原発性多分化型腺がん)-分化の兆候。
- ハイライト 多数粘液性泡状喀痰(1日あたり最大1〜4リットル)。
- 気管支鏡検査-気管支粘膜の変化が検出されます。
- 気管支肺胞洗浄-腫瘍細胞の検出。
- 気管支粘膜の生検-気管支粘膜の生検における腺癌の決定。
特発性線維性肺胞炎-分化の兆候
- 吸入と呼気が短縮された進行性呼吸困難。
- 深呼吸をしようとしたときの咳の出現。
- 外呼吸の機能は、顕著な拘束性障害、肺気量の減少です。
- パルスオキシメトリと血液ガス分析-低酸素血症、肺の拡散能力の低下。
- 抗生物質を使用する場合の効果の欠如。
- 開放肺生検-混合細胞の炎症性浸潤、肺胞中隔の線維症。
特発性肺ヘモジデローシス-差別化の兆候
- 再発性の咳と喀血、肺出血
- 血液検査-低色素性貧血。
- 肺のX線撮影-肺の左右対称の小さな焦点の変化(出血)が決定されます。これは、疾患の発症の後期に、より大きな多環性の病巣に融合する可能性があります。
- 病気の起伏のある、再発性の性質。
- 喀痰では、ヘモシデロファージを測定することができます。
- ヘモジデリンの沈着物が肺胞および肺胞中隔および新鮮な出血で発見された場合、肺組織の組織学的検査によって正確な診断を行うことができます。
グッドパスチャー症候群-徴候を区別する
- 咳、喀血、肺出血
- 血中-貧血
- 尿中-血尿およびタンパク尿。
- 肺のX線撮影-両側播種。
- 腎不全の早期発症。
- 血液中では、肺胞の基底膜と腎糸球体に対する抗体が測定されます。
- 肺と腎臓の生検の研究では、壊死性出血性肺胞炎と急速進行性糸球体腎炎の写真が明らかになります。
びまん性結合組織病における肺播種-徴候の区別
- 胸部X線-網状結節性播種性変化は主に下部肺野に変化し、肺組織の体積が減少します。
- 線維性肺胞炎によるびまん性結合組織病の主な違いは、多症候性病変です。
- 全身性エリテマトーデスの患者では、実質または血管の変化とともに、胸膜炎および多発性漿膜炎がしばしば発症します。
- で 関節リウマチ乾性または滲出性胸膜炎があります。
- 全身性強皮症では、誤嚥性肺炎、胸膜線維症、胸膜下嚢胞の破裂が認められます。
うっ血性心不全-徴候の区別
肺パターンが増加した疾患の診断
肺パターンの限定的な強化
急性間質性肺炎-徴候の区別
- シャープなスタート。
- 咳。
- 時々胸の痛み。
- 呼吸困難。
- 最小限の物理的変化。
- ヘモグラムでは、中等度の白血球増加症、ESRの加速。
- 肺のX線撮影-限られた領域で、強化され変形した肺のパターンが決定されます。
- 抗生物質療法は通常効果的です。
気管支拡張症- 差別化の兆候
- 患者は同じ局在の肺炎を繰り返し患っており、肺パターンの局所的な増加が検出されます。
- 熱性下の状態が長期間観察されます。
- 痰が多い咳。
- 少なくとも一度は喀血がありました。
- 気管支拡張症を確認するために気管支造影が示されています。
気管支周囲肺がん-分化の兆候。
- 肺のX線撮影-肺パターンの局所的な増強。
- 肺炎が疑われる場合の抗生物質療法から2〜3週間以内の無効。
- 腫瘍マーカーの含有量の増加-CEA、NSE。
- コンピュータ断層撮影-腫瘍の定義。
- 気管支鏡検査および経気管支肺生検-生検における腫瘍細胞の検出。
肺パターンのびまん性増強
このような変化は、多数の病的状態で発生する可能性があります。 ほとんどの場合、これは患者に発症するびまん性肺硬化症の結果です 慢性気管支炎、 気管支ぜんそく、肺結核、じん肺のいくつかの形態..。 全体の分析と分析 臨床像病気。
州 教育機関高等専門教育「シベリア州 医科大学連邦医療社会開発庁 "
(GOU VPOシベリア州立医科大学ロスドラフ校)
要約:肺パターンの強化。