リウマチ性肺炎。 両側性の重度の混濁の鑑別診断徴候
甲状腺
拡散倍率 甲状腺
甲状腺は弾力性があり、柔らかく、気管との適合性に優れています。 正常な場合、触診するのは非常に困難です。 甲状腺の肥大は 医学用語そして、それは病気がすぐに目を引くという意味ではまったくありません。 最終的な診断は、甲状腺機能障害の臨床的または実験的兆候の後にのみ行うことができます。
医師は、特別な尺度を使用して増加を決定します。
- I度-触診によって決定されます。
- II度-嚥下時の不快感;
- III度-リラックスした穏やかな状態で見られる甲状腺のびまん性の拡大で構成されています。
- IV度-巨大甲状腺腫。
初期の甲状腺の病気は、深刻な危険をもたらすことはありません。 内分泌専門医の診療所をタイムリーに訪問することで、迅速に診断を下し、病気を治すことができます。 しかし、医師はこの病気の多目的な過剰診断に向かう傾向があります。 この病気の危険性を過大評価している人もいます。 これは、ネーミングシステムの動作とさまざまな治療法の使用を修正する試みにつながります。 その結果、患者の経済的コストと負傷が増加します。
実際の状況を分析するだけで十分です。 たとえば、神経質な精神状態が不安定な女性は、嚥下時に喉の痛みを訴えて医師の診察を受けます。 医師はステージI〜IIで肥大した腺の診断に成功しました。 このような場合は、詳細な実験室および診断研究が必要です。 医者が信頼されるべきではないという事実について誰も話していません。 正確な診断のために仮定を立てる必要はありません。 血液中のホルモン(T3、T4、TSH、AT-TG、AT-TPO)と超音波を詳細に分析した後、報告されます。 実際の脅威がある場合は、以下に示すように、他の状況が想定されます。
甲状腺腫大の原因
理由は次のとおりです。
- 悪い習慣(喫煙、アルコール、薬物);
- 再発性および慢性疾患;
- 許容できない環境条件;
- バランスの取れた食事の欠如;
- 甲状腺炎;
- 有毒、混合、風土病、慢性自己免疫性甲状腺腫;
- ヨウ素の不足など
甲状腺の問題は、ホルモンの不均衡と体全体の変化につながります。 女性は婦人科の問題、性器の変化、そして男性では勃起不全、不妊症を経験するかもしれません。 内分泌専門医のオフィスへの訪問の合図は 太りすぎ..。 先月、かなりの体重が増えた場合は、甲状腺の状態を判断するための検査を受ける価値があります。
統計によると、甲状腺の変化、女性の病気。 それはホルモンの混乱と体の変化に基づいていますが、これは男性がこれに苦しんでいないという意味ではありません。 特に妊娠中の甲状腺が気になります。 卵子の受精が成功した確かな兆候の1つは、灼熱感と 不快感喉に。 多くの場合、患者は20〜55歳の女性です。
この病気の主で最も重要な原因は、先天性欠損症であると考えられています。 免疫系..。 時間が経つにつれて、それらは自己抗体の産生に悪影響を及ぼします。 それらは甲状腺の組織とその細胞に悪影響を及ぼし、分泌します たくさんのホルモン。 その結果、 拡散増加甲状腺。
主な症状
初期症状は、以下に関する苦情の形で現れます。

病気が治療されずに進行した場合は、手足のふるえ、主に手が追加されます。 肥満と体重減少の両方が発生する可能性があります。 すべての人のホルモンの混乱は、人の生理機能と病気の傾向に応じて、さまざまな方法で発生します。 まず第一に、甲状腺の肥大やその他の変化は免疫系に有害であることを忘れないでください。 体がその保護を失った場合、 潜在的な脅威病気の臨床像の悪化。
甲状腺を診断するために、内分泌学者はホルモンT3、T4、TSHのレベルを決定するために血液検査を処方します。 超音波を使用して研究を行うことができる最新の機器は、診断の不可欠な部分です。 寛解は、薬物治療を受けている患者のほぼ80%で発生します。
超音波診断は、甲状腺の治療への最新のアプローチです
注意を払う! 喉の痛みを咽頭がんに引き締めないでください。安全にプレイすることをお勧めしますが、これには...
画像研究法は、病気に関するより正確な情報を提供します。 最も一般的な方法のいくつかは 超音波診断、超音波、超音波検査。
そのような手順の適応症は、甲状腺の病理学的変化と異常です。 V 現代世界、多くの人が自分で検査を処方し、現代の民間クリニックで受けています。 ただし、超音波はスクリーニング検査ではなく、医師の指示に従って厳密に実施されることを覚えておく価値があります。 原則として、独立性は、患者が腺の構造、不均一性、および濾胞性変化に関するデータを持っているという事実につながります。 得られた結果は、患者さんの興奮と不安の理由になります。
超音波検査のシーケンス: 
- 甲状腺のサイズが決定されます。
- 医療の公式に従って、甲状腺の体積が計算されます。
- エコー源性とエコー構造が決定されます。
エコー源性の決定により、腺の構造を明確に決定し、それを周囲の組織のエコー源性と比較することができます。 したがって、検査の結論によれば、医師は甲状腺のびまん性の増加と他のすべての異常を明らかにします。
磁気共鳴と コンピュータ断層撮影まれに使用されます。 主な理由は、研究費が高く、体に悪影響を与えることです。
研究によって特定された頻繁な症状
医学研究の助けを借りて、甲状腺に問題のある患者の主な苦情が特定されました:
1.人々は、健康の全般的な悪化、神経質、大量の発汗、天候による健康の変化を訴えます。 時々、心臓の不規則性、刺し傷、圧迫感があります。 人は目の前で乾きますが、食欲が増す可能性があります。
2.びまん性甲状腺腫の場合-心血管系の破壊は、甲状腺の問題を示す最初の症状のほぼ1つです。 それは、頻繁な脈拍(1分あたり80以上)、圧力サージ(拡張期動脈、収縮期)、不整脈発作の形で現れます。 肉眼で手の血管の拡張、皮膚の水分の増加を確認することができます。 皮膚科 皮膚疾患..。 たとえば、灰色の肌の色調、白斑、あせも、じんましん、はげ、部分的な脱毛などです。 
3.手の震えは、びまん性甲状腺腫の形成によって引き起こされます。 患者は手書きを変更し、ジッパーやボタンはほとんどなく、小さな物体(アパートの鍵)を持っています。 患者が空のカップと受け皿を手に取ると、皿の震える音(手の小さな震え)が聞こえます。
4.気分の変化、過度の緊張、ヒステリーの兆候、興奮性を示す可能性のあるものについて 神経系..。 人は何かに集中することができません。 思考と欲望は電光石火の速さで変化し、それは欲望と感情の無常性に現れます。 のため 神経障害患者は不眠症、睡眠障害、精神障害を訴えます..
5.びまん性甲状腺腫は、眼球の変化を特徴としています。 医師は、目の不健康な輝き、瞳孔の拡大に気づきます。これは、驚いたり怒ったりした表情の効果を生み出します。
びまん性甲状腺腫の治療
びまん性甲状腺腫の治療の主な薬は「メルカゾリル」です。 セルフメディケーションはお勧めできません。 内分泌代謝科医は自分で投与量を処方し、薬を服用するための推奨事項を書きます。 あなたが最大用量を服用すると、甲状腺ホルモンの合成が阻害されます。 このため、医師は「メルカゾリル」を21日間服用した後、甲状腺のホルモン(甲状腺、L-チロキシン)を薬と一緒に処方することを勧めています。 ホルモンは15〜20日のコースで少量で処方されます。 目的の効果が得られたため、使用を中止しました。 
「メルカゾリル」と一緒にベータを処方することができます-遮断薬、鎮静薬(臭素、バレリアン)。 びまん性甲状腺腫の拡大の進行した段階では、ビタミン回復療法が処方されます。グループB、A、Cのビタミン、錠剤または栄養補助食品の形のカルシウム、薬、ATPが推奨されます。
薬は必ずしも効果的ではありません。 操作可能な介入が必要な場合があります。 たとえば、非常に大きな甲状腺腫(4.5 cmから)、薬物不耐性、胸骨後甲状腺腫。
リハビリテーション中は、特別な食事療法を順守する必要があります。
- 食品には十分な栄養素、ミネラルが含まれている必要があります。
- 食事には、新鮮な果物、野菜、カルシウムを含むより多くの発酵乳製品を含める必要があります。
- 神経系を刺激する飲み物や食べ物は食べられません。
ほとんどの場合、甲状腺の肥大が治療され、結果は良好です。 患者の70%以上がメルカゾリルの助けを借りて回復します。
甲状腺疾患はますます診断されている 現代社会..。 これには多くの理由があります-そして、劣悪な環境状況、そして不健康な食事と不健康なライフスタイル。
臓器の大きさが全方向に均等に変化することです。
通常の状態では、甲状腺は柔らかく、触診時に検出するのが困難です。ただし、低倍率では、これもあまり目立たなくなります。 正確な診断は、医師が診察した後にのみ行うことができます。
原因
甲状腺の大きさの変化などの病気にも理由があります。 これらには以下が含まれます:
- 悪い環境状況。
- 悪い習慣-喫煙、アルコール、薬物乱用。
- 不適切な栄養。
- ホルモンレベルの変化。 さらに、ほとんどの場合、この理由で、病気は女性に発生します。
- 絶え間ないストレス、神経質なショック。
- 生物の中で。
これらが主な理由です。 ただし、一人一人が個人であるため、専門家だけが病気の正確な原因を特定します。
症状
それぞれの病気には独自の症状があります。 DUSHZHも例外ではありません。 主な症状は次のとおりです。
- 甲状腺のサイズの変化。 それは大きくなり、密度が高くなります。 初期の段階では、これはそれほど目立ちません。 ほとんどの場合、これは医師による検査で発見されます。 専門家は触診の変化を判断することができます。
- 分析では、生成されたチロキシンとトリヨードチロニンの量の変化を検出することができます。
しかし、これに加えて、甲状腺の活動に問題があり、生物全体に問題が発生します。 したがって、他の兆候が観察される可能性があります。 はい、どうぞ:
- 神経系の機能に障害があります。 その人は常に落ち込んだ状態にあります。 多くの場合、この病気は神経質と刺激、不眠症を特徴としています。
- 倦怠感が増し、人は常に無気力になり、何も欲しなくなります。
- 記憶力の低下、注意。 これは特に子供たちに顕著であり、彼らが情報を学び、覚えることが難しくなります。
- 人の熱交換は妨げられ、彼は常に寒いです。
- 腺の働きに問題があると、免疫力が低下し、その結果、感染症にかかることがよくあります。
- この臓器の病気では、まず心臓血管系が苦しんでいます。 パルスが非常に頻繁になり、一定の圧力サージが発生します。 この場合、人は手に顕著な拡張した血管を持っているかもしれません、しばしば皮膚病があります。
- さらに、活動が中断されます 消化管、これは絶え間ない便秘または逆に下痢を伴う可能性があります。
- 甲状腺の病気では、手の震えなどの症状も特徴的です。 多くの場合、この現象はびまん性甲状腺腫の特徴です。 患者が通常ペンを持ち、時にはボタンを押すことさえ難しい。
- 病気のために、カルシウム代謝が混乱する可能性があり、その結果、骨や歯の問題が現れる可能性があります。
- 髪と爪が影響を受けます。 前者は強く脱落し始め、後者は過度の脆弱性と脆弱性を特徴としています。
- 病気の間のホルモンの混乱は、生殖機能の障害につながります。 非常に多くの場合、それは不妊症と性欲減退に満ちています。
- 筋肉痛もDUSの特徴です。
- さらに、子供の多動性は、この重要な臓器の活動の障害を示している可能性もあります。
十分な症状がありますが、それらのいずれかを見つけた場合は、急いでパニックに陥る必要はありません。 正確な診断は、専門家が特定の検査を行った後にのみ行うことができます。
度
医師は甲状腺のびまん性肥大をいくつかの段階に分けます。 はい、どうぞ:
- ゼロ度。この場合、臓器は正常な状態です。 その寸法は変更されておらず、検査中に触知することはできません。
- 第一学位。 それは、人が嚥下運動をするとき、触診で見られるわずかな増加を特徴とします。 特に表示されません。 その人は痛みを伴う感覚を経験しません。 医師は通常、この状態を決定するホルモンの血液検査を処方します。 超音波も使用されます。 この段階では 薬物治療、主にヨウ素を含む製剤を使用してください。 さらに、専門家は特定の食事療法に従うようにアドバイスします。
- 2度目は、腺のサイズがより大きな方向に変化することを特徴としています。 これはすでに視覚的に判断できます。 さらに、臓器の葉は触診によって簡単に決定されます。 この場合、首はまだ変形していません。 この程度の病気は、次のような病気に典型的です 結節性甲状腺腫, 腫瘍性疾患、有毒なバセドウ病を拡散させます。
- 病気の第3度では、甲状腺の肥大した葉はすでに視覚的に決定されています。 この場合、首の形を変えることができます。 そして、プロービングするとき、あなたはそれらがどれくらい厚いかを決定することができます。 多くの場合、疾患のこの段階で、良性または悪性の新生物が決定されます。 ほとんどの場合、薬物治療が使用されます。
- 4度。この段階は最後から2番目の段階です。 これにより、肉眼の人では、首の輪郭の変化が目立ち、そのサイズが大きくなり、腺の葉が非対称になる可能性があります。 医者によって調査されたとき、 痛みを伴う感覚..。 また、この段階の人は咳が出て、喉のしこり感があるかもしれません。
- 最後の第5段階では、甲状腺のサイズは標準の数倍になります。 触診では、鋭い痛みを伴う感覚があります。
処理
甲状腺のびまん性肥大の治療法は、病気の病期によって異なります。 さらに、ホルモンの背景がどの方向にシフトした可能性があるかを考慮する必要があります。
甲状腺機能低下症が発生した場合、医師は処方します 薬 T4ホルモンを含んでいます。 逆に、甲状腺機能亢進症の場合は、ホルモンの産生を阻害する薬が使用されます。 甲状腺の肥大の理由がホルモンの不均衡ではない場合、医師はほとんどの場合、この状態を単に監督下に置きます。 同時に、そのサイズの変化が監視され、ホルモンレベルが監視されます。
薬物治療が効かない場合は、手術が行われます。また、甲状腺の大きさが大きい場合や、1cmを超える結節性腫瘍が出現した場合に使用します。
薬が2年以内に効かない場合、医師はおそらく手術も命じます。
効果
多くの場合、人々は腺がどれほど危険であるかについて自然な質問をします。 どんな病気も治療せずに放置すると、悪影響をもたらす可能性があります。 これはDUSHZHにも当てはまります。 例えば:
- ほとんどの場合、甲状腺のサイズの変化は、ホルモンレベルの違反の結果です。 そして、これは他の多くの病気の発症、注意力の低下、記憶、倦怠感、体内のコレステロール量の増加を伴います。
- あなたが時間内に病気の進行に注意を払わなければ、それは進行するだけです。 そしてその結果、それは不可逆的なレベルに達するでしょう。 その結果、その人は一生ホルモン剤を服用しなければなりません。
- 病気が高含有量のホルモンによって引き起こされる場合、これは人間にも大きな危険をもたらします。 事実、このような病気の発症に伴い、まず第一に、人の心臓と血管が苦しんでいます。
- さらに、肥大した腺は隣接する臓器に悪影響を及ぼします。 その人は声を失うかもしれません、彼らは彼らの声と食物摂取に問題があるかもしれません。
予防
甲状腺のびまん性の肥大を避けるために、あなたはいくつかの簡単な規則に従う必要があります:
- 適切な栄養。 甲状腺疾患は、ヨウ素欠乏症の結果として発症することがよくあります。 したがって、それはあなたの食事療法に追加する価値があります より多くの製品この要素を含みます。 しかしそれどころか、肉製品、燻製肉、塩漬け食品をあきらめる価値があります。 少なくとも治療期間中は。
- 取り除く価値があります 悪い習慣、より新鮮な空気の中にあり、神経質なショックを避けてください。
- 鉄の問題の原因が劣悪な環境状況である場合、あなたの将来の生活はそれに依存しているので、あなたはあなたの居住地を変えることを考える必要があります。
甲状腺の肥大は、時間内に検出されれば完全に治癒する可能性があります。 専門家がそのような診断を下したとしても、すぐに慌ててはいけません。
もちろん、セルフメディケーションを行うべきではありません。良い結果が得られる可能性は低いです。 医師が処方したすべての推奨事項に従うのが最善です。 また、症状が見られた場合は、専門医にご相談ください。 結局のところ、放置された状態よりも初期段階で病気を治す方が簡単です。
| 疾患 | X線写真 | |||
| 臨床像 | 肺の変化 | ルートの変更 | 内視鏡検査および肺生検データと リンパ節 | |
| サルコイドーシス:縦隔-肺期(ワーム期IIA) | 臨床像によると、それはサルコイドーシスのI、または縦隔期に近いです:病気の症状はしばしば非特異的です(一般的な脱力感、倦怠感、乾いた咳、 亜熱性温度体)。 多くの場合、この病気には症状はありません。 症例の10〜15%で結節性紅斑を伴うレフレン症候群と同様の急性発症。 結核菌は検出されません。 ツベルクリン検査は陰性です。 血中では、ESRの増加 | 肺のパターンが強化され、びまん性に冗長になります。 最大の変化は、基底帯と皮質帯に局在しています。 肺の頂点は通常変更されません。 症例の15%で、右側に葉間胸膜の肥厚が見られます。 パターンの強化のパターンの重大度が高いため、小さな焦点の播種の存在を除外することはできません。 | 気管支肺群の胸腔内リンパ節の左右対称の拡大、または気管気管支との併用、まれに気管傍との併用。 拡大したリンパ節の輪郭は非常にはっきりしていて波打っています。 気管支が狭くならない | 気管支鏡検査では、リンパ節過形成の間接的な兆候。 症例の10〜15%で、気管支粘膜に結節がある可能性があります。 生検では、100%の症例で診断を確認できます。 |
| 肺の段階(ワームによるとII-IIIおよびIII百日) | この病気は、息切れを増やすために医師の診察を受けたとき、または診察中に、顕著なX線変化の段階で発見されます。 場合によっては、この病気はステージIIのサルコイドーシスの結果です。 主な不満:息切れの進行; 痰のない咳、体温が低い。 他の人を倒すことはめったにありません 内臓と肌 | 強化と変形 肺のパターン硬化型による。 体積の減少を伴う肺組織の緻密化 肺。 肺の基底部と前部の肺気腫 |
リンパ節過形成の兆候はありません。 根の血管は変形し、上向きに変位する可能性があります。 | 萎縮性気管支炎があるかもしれません。 ゴツゴツした変化は、ケースの10〜15%で発生します。 粘膜生検はあまり効果的ではありません。 最良の結果肺とリンパ節の生検を伴う肺生検または縦隔鏡検査を行います。 後者は小さく、硬化しているが、サルコイド肉芽腫を含んでいる。 |
| がんリンパ管炎 | 進行性の息切れ、乾いた咳、脱力感、貧血。 臨床徴候放射線学的変化の特定に先立って。 原発がんは、胃、乳腺、結腸でより頻繁に見られます。 血中:ESRの増加、白血球増加症、高色素性貧血 | 肺のパターンは、片側の両方の肺またはそれ以上で均一に粗いメッシュの形で強化されます。 時々、間質性播種を背景に、皮質ゾーンの不明瞭な焦点の影が決定されます。 腎葉間胸膜が強調される場合があります。 胸膜腔内に少量の液体がある場合があります。 | 胸腔内リンパ節の拡大は非永続的な兆候です。 増加すると、それらの輪郭は不明瞭な「シャギー」になります。 リンパ節は、気管支を覆う集塊に融合します。 | 気管支鏡画像は特徴的ではありません。 未確定の原発がんと未確定の診断では、肺生検が適応となります。 生検または縦隔鏡検査が最も効果的です。 |
| じん肺(珪肺症、珪肺結核) | 関連するプロダクションで作業します。 病気の段階的な進行; 息切れ、倦怠感、低体温、咳の増加。 生産に従事する人で特定された症状とX線パターンのダイナミクスの評価。 珪肺症では、ツベルクリン検査が陽性であり、結核菌の排泄はめったにありません。 尿検査はまれです | びまん性の肺パターンを強化します。 肺の皮質領域の過剰なパターン。 ソコロフの検査による中等度の肺気腫。 焦点と焦点の変化はありません。 | 肺の根は変化せず、適度に「リンパ節の過形成の明らかな兆候なしに圧縮され、拡大のために拡大します。 一部の個人では、カルシウムの輪郭に沿った石灰化または部分的な播種が認められます。 | 一部の患者は慢性肥厚性または萎縮性気管支炎を患っています。 粘膜の色素性瘢痕はめったに見つかりません。 リンパ節の活動性珪肺症では、 浸潤性結核気管支、リンパ気管支瘻。 縦隔生検データは、リンパ節の珪質または珪結核性病変を示しています。 肺では、間質性のほこりっぽい線維症。 |
| 肺硬化症を伴うびまん性変形性気管支炎 | 長期の病歴。 ゆっくりと増加する息切れ。 悪化、咳と痰の生成の増加、息切れを伴う。 悪化によって悪化するびまん性の乾性喘鳴。 疾患の悪化(ESRの増加、白血球増加症)に伴うヘモグラムの変化。 機能パフォーマンスの低下。 右心室不全(慢性肺性心)が徐々に進行します。 | 肺のパターンは、変形性気管支炎の顕著な形態とともに変化します。 パターンの変化の重症度は、肺硬化性の変化の程度によって異なります。 パターンの強化と変形は、肺気腫の兆候と組み合わされます(肺野の透明度の増加、サイズの増加、横隔膜の可動域の制限など)。 気管支造影では、4〜5次の気管支の変形、内腔の適度な拡張、小さな枝の枯渇が明らかになります。 | 原則として、肺の根は構造的です。 慢性化膿性気管支炎では、非特異的リンパ節腫脹が中等度に発現することがあります。 | 気管支鏡検査、カタルの兆候または 化膿性気管支炎、粘液膿性または粘液膿性分泌物の存在、ジスキネジア。 |
| 結核:慢性播種-非定型変異型 | 臨床像は非特異的です:脱力感、倦怠感、熱性下の体温。 これらの症状はさまざまです。 重度の肺硬化症の発症を伴う疾患の進行に伴い、息切れが徐々に現れ、肺 心不全..。 結核菌はめったに見つかりません。 ヘモグラムの変化は重要ではありません。 | 肺の上部では、炎症性の肺パターンの増加が対称的に現れます。 胸膜は頂端よりわずかに厚くなっています。 肺の損傷の領域は徐々に増加し、パターンは硬化性になります。 | 肺の根は最初は変化しません。 肺硬化症の発症に伴い、それらは変形し、上にシフトします。 | 気管支鏡検査中、特徴的な変化は検出されません。 形態学的検証の最良の結果は、肺生検から得られます。 |
| 播種性結核の転帰。 | 臨床像は肺硬化症の程度に依存し、最初に呼吸器、そして最終的には肺性心不全によって現れます。 | 体積の減少、肺パターンの強化および変形を伴う、肺の上部ゾーンの対称性病変。 この背景に対して、いくつかの石灰化した病巣を決定することができます。 下のゾーンは気腫性です。 腎葉間スリットは厚くすることができます。 | 根が変形し、上に移動します。 石灰化した小さなリンパ節が検出されることもあります。 | 気管支鏡検査は、気管支樹の変形を確認します。 浸潤性結核や瘻孔の移動により、気管支の瘢痕性変化が検出されることがあります。 |
| びまん性疾患における肺の変化 結合組織(全身性強皮症、全身性エリテマトーデス、皮膚筋炎、 関節リウマチ、リウマチ)。 | 肺障害の重症度と重症度は、基礎疾患の活動の程度によって異なります。 初期症状はまれです。 咳、息切れ、胸痛。 血管炎、喀血を伴う。 原則として、肺の変化は孤立していませんが、患者に医師の診察を強いるのは肺の変化である場合があります。 主な症状は基礎疾患によって異なります。 | 最も特徴的なのは血管炎であり、これは血管成分による肺パターンの増加によって現れます。 その後、網状硬化症が発症します。 胸水は、あらゆる形態の膠原症で観察されます。 | 肺の根は変化せず、構造的です。 肺炎硬化症の進行に伴い、特に全身性強皮症では、根が非構造的に拡張します。 心臓の影がびまん性に拡大します。 | 内視鏡画像はまれです。 基礎疾患の詳細な画像では、形態学的検証は不適切です。 |
| 線維性肺胞炎(特発性、内因性、毒性)。 | 進行性の息切れ、呼吸困難、咳。 病気の急性、亜急性および慢性の形態。 急性状態またはプロセスの悪化では、発熱、咳、喀血、白血球増加症、ESRの増加。 吸気高さで喘鳴を代用します。 ハメンリッチ症候群では、病因は不明であり、外因性線維性肺胞炎(「農民の肺」)では、いくつかの要因が区別されます。たとえば、植物や動物由来の粉塵、毒性のある場合は吸入による腐食性物質への暴露などです。 コースの慢性型では、肺性心不全と肺性心不全、肺気腫が発症します。 症例の3%で気胸。 | 放射線学的変化は重要ではないかもしれません:炎症性タイプの肺パターンの増加。 悪化すると、焦点の普及が加わります。 慢性的な経過では、「蜂巣肺」の肺の画像が発生します。 進行は、調光の重要な焦点の形成として進行する可能性があります。 ダイヤフラムのドームが上に移動します。 | V 初期段階肺の根は変化しません。 病気の慢性的な経過では、両側の胸腔内リンパ節が増加する可能性があります。 | eronchoscopic画像は非特異的です。 最も有益なのは、開放肺生検です。 |
| 蓄積性疾患(血鉄症、組織球症X、タンパク症、微小結石症)。 | 臨床症状特徴的ではない。 長い間、この病気は無症候性です。 それから現れるかもしれません:息切れ、乾いた咳、体重の減少があります。 肺性心および肺性心疾患が発症します。 血鉄症、喀血の繰り返し、貧血を伴う。 息切れの悪化、少量の喀痰を伴う咳、ESRの増加、白血球増加症が増加します。 | リンパ節の腫大の症状はありません。 肺の変化が重なるため、根は非構造的である可能性があります。 | 気管支鏡検査は有益ではありません。 肺生検に基づく診断の明確化。 | |
| リンパ脈管筋腫症 | 進行性呼吸困難および再発性気胸。 病気の期間は最大10年です。 特定の検査基準はありません。 | 間質型の肺パターンを強化します。 低いゾーンはより頻繁に影響を受けます . | 根の構造が保存されているか、リンパ節の過形成の兆候があります。 | 肺と胸腔内リンパ節の生検のみによる正確な診断。 |
臨床的および放射線学的診断と通常の方法による鑑別診断が効果的でない状況では、専門機関でのみ使用されるべき生検診断方法に切り替える必要があります。
肺生検の決定は、年齢、職業、病気の臨床的および放射線学的画像の性質を考慮して、特定の患者の検査に基づいて行われるべきです。
「差分X線診断
呼吸器および縦隔器官の疾患 "、
L.S. Rosenstrauch、M.G。勝者
に 診断基準 BGには以下が含まれます:
1.検査室で確認された甲状腺中毒症(TSH↓、T4および/またはT3)。
2.内分泌眼症(症例の60-80%)。
3.甲状腺量のびまん性の増加(60-70%)。
4.甲状腺シンチグラフィーによる99mTcの取り込みのびまん性増強。
5.TSH受容体に対する抗体レベルの上昇。
HD診断の最初の段階では、患者の臨床症状(頻脈、体重減少、振戦)が甲状腺中毒症症候群によるものであることを確認する必要があります。 この目的のために、TSHレベルの減少または完全な抑制とT4および/またはT3レベルの増加を検出するホルモン研究が実施されます。 さらなる診断は、甲状腺中毒症で発生する他の疾患からHDを区別することを目的としています。 臨床的に顕著なEOPの存在下では、HDの診断はほとんど明白です。 場合によっては、明示的なイメージインテンシファイアがない場合は、機器による方法(超音波およびMRI軌道)を使用して積極的に検索することが理にかなっています。
原則として、HDの超音波検査では、甲状腺のびまん性の増加と、そのすべての自己免疫疾患に特徴的な低エコー源性が明らかになります。 大型甲状腺腫の保存的甲状腺腫治療の予後はかなり悪いため、治療法を選択するには、すべてに加えて、甲状腺の体積を決定する必要があります。 典型的な場合(甲状腺中毒症、イメージインテンシファイア、びまん性甲状腺腫、患者の若い年齢)の甲状腺シンチグラフィーは必要ありません。 あまり目立たない状況では、この方法により、HDを破壊的甲状腺中毒症(産後、亜急性甲状腺炎など)で発生する疾患または機能性甲状腺自律性(「ホット」ノードを伴う多結節性毒性甲状腺炎)と区別することができます。
HDでは、患者の少なくとも70〜80%が甲状腺ペルオキシダーゼ(AT-TPO)およびチログロブリン(AT-TG)に対する循環抗体を持っていますが、これらはこの疾患に非特異的であり、他の自己免疫性甲状腺病変に見られます( 自己免疫性甲状腺炎、産後甲状腺炎)。 場合によっては、AT-TPOのレベルの上昇は、甲状腺中毒症(機能性甲状腺自律性)で発生する非自己免疫疾患との鑑別診断に関しては、HDの間接的な診断徴候と見なすことができます。 HDの診断と鑑別診断のための十分に特異的な検査は、TSH受容体に対する抗体のレベルの決定であり、この疾患では主な病因的重要性が与えられます。 それにもかかわらず、場合によっては、これらの抗体が顕性HDの患者で検出されないことを覚えておく必要があります。これは、比較的最近登場したテストシステムの欠陥が原因です。
鑑別診断
HDと同様の症状が発生する疾患の鑑別診断 通常の機能甲状腺(アテローム性動脈硬化症を背景とした心房細動)、その入手可能性のために単純 ホルモン研究甲状腺機能を評価します。 主な問題は 鑑別診断甲状腺中毒症で発生するHDおよびその他の疾患。 この点で、示されているように、他の疾患では発生しない内分泌眼症の存在は、HDの診断に大いに役立つ可能性があります。
亜急性甲状腺炎、および破壊的甲状腺中毒症(産後、「サイレント」およびサイトキン誘発性甲状腺炎、アミオダロン誘発性甲状腺中毒症2型)で発生する他の疾患の場合、甲状腺シンチグラフィーは放射性医薬品の取り込みの減少または完全な欠如を決定します。 さらに、亜急性甲状腺炎は明るい特徴があります 臨床像 (痛み症候群)およびESRの増加。 機能性甲状腺自律性は、臨床的に最も頻繁に多結節性有毒ゴイターによって表され、老年期(より多くの場合50〜60年後)に現れます。 HCGのシンチグラフィーで「ホット」ノードが明らかになった場合、自己免疫病理の兆候はありません(AT-TPO、AT-TG、AT-rTTG)。
妊娠中の女性のHDの診断には特定の困難が生じる可能性があります。 通常、主に絨毛性ゴナドトロピンによる甲状腺過剰刺激を伴う妊娠中、多くの女性(約30%)はTSHレベルが正常よりも低下し、一部(2%)ではこれに伴いわずかなものがあります無料のT4のレベルの増加。 この状況を差別化する( 一過性の妊娠性甲状腺機能亢進症) BGからは、EOPの欠如と甲状腺中毒症の最も典型的な症状、および動的観察による変更されたパラメーターの段階的な正常化が可能になります。 すべての女性の妊娠中、総T4のレベルが基準を大幅に超えていることに注意する必要があります。これは、過剰なエストロゲンの影響下でのTSHのレベルの増加に関連しています。 この点で、妊娠中の甲状腺機能を評価するために、遊離T4およびTSHのレベルを使用する必要があります。 人工(甲状腺ホルモン製剤を大量に服用している患者)BGによる甲状腺中毒症は、シンチグラフィーデータによるとRPの蓄積の減少と、甲状腺機能亢進を伴うほとんどの疾患の特徴であるチログロブリンのレベルの増加の欠如によって区別されます。
デドフI.I.、メルニチェンコG.A.、ファデエフV.F.
1.バセドウ病
1.1。 孤立性甲状腺機能低下症
1.2。 甲状腺外症状を伴う(内分泌眼症)
2.自己免疫性甲状腺炎
2.1。 慢性
2.2。 一時的
2.2.1。 痛みのない(「サイレント」)
2.2.2。 産後
2.2.3。 サイトカイン誘発性
II。 コロイド状のさまざまな程度の増殖性甲状腺腫*
1.びまん性甲状腺機能正常甲状腺腫
2.結節性および多結節性甲状腺機能亢進症甲状腺腫
機能的自律性なし
機能的な自律性を備えた
III。 感染性甲状腺機能低下症
1.亜急性甲状腺炎
急性化膿性甲状腺炎
特定の甲状腺炎
IV。 腫瘍
1.良性
2.悪性
Vi。 他の臓器やシステムの病理を伴う甲状腺の病気
*このグループの疾患は、甲状腺の良性過形成プロセスとしてより学術的に指定することができます。
病因が完全には理解されていない亜急性甲状腺炎を除いて、感染性甲状腺炎は比較的まれであり、一般的にも 感染症すべての内分泌腺。 甲状腺疾患の別のカテゴリーには、形態と予後が大幅に異なる腫瘍、および先天性(遺伝性)疾患が含まれ、そのいくつかについては、発症の直接の原因がすでに知られています。
V。 先天性(遺伝性)甲状腺症3.4。 バセドウ病
バセドウ病(BG、バセドウ病、びまん性毒性バセドウ病)は、甲状腺ホルモン受容体(TSH)に対する抗体の産生の結果として発症する全身性自己免疫疾患であり、甲状腺外病態と組み合わせた甲状腺中毒症症候群の発症を伴う甲状腺病変によって臨床的に現れます。 :内分泌眼障害、アクセジロパシー、3.5)。 この病気は、1825年にCaleb Parryによって、1835年にRobert Gravesによって、そして1840年にKarl vonBasedowによって最初に説明されました。
タブ。 3.5. バセドウ病
|
病因 |
わからない; ハプロタイプとの関連HLA-DR3、HLA-DQAP0501;保護ハプロタイプ:HLA-DQAP0701 |
|
病因 |
甲状腺中毒症症候群の発症と球後組織の炎症性変化を伴うTSH受容体に対する刺激抗体の産生 |
|
疫学 |
女性は10倍の頻度で病気になり、ほとんどの場合20〜50歳です。 ヨウ素の摂取量が正常な地域での甲状腺中毒症の有病率は、一般的に女性の2%です。 新しいHD症例の発生率:年間女性1000人あたり3人 |
|
主な臨床症状 |
頻脈、上室性不整脈、心不全、食欲増進による体重減少、筋力低下、震え、発汗、刺激性、涙、甲状腺中毒症の眼症状、内分泌眼症 |
|
診断 |
TTrl、 T4とTKNS、内分泌眼症、甲状腺量のびまん性増加、取り込みのびまん性増強99mjNSオンNSaH甲状腺シンチグラフィー、受容体に対する抗体TTGT |
|
鑑別診断 |
甲状腺中毒症に関連する他の病気 |
|
処理 |
静熱療法(チアマゾール、プロピルチオウラシル); 根治的方法:甲状腺切除(甲状腺の極度の部分切除)、治療 |
|
天気 |
持続的な甲状腺機能亢進症を達成するのに有利です。 甲状腺抑制療法のコース後の治癒の確率は25-50%です。 絶え間ない 補充療法根本的な方法の使用後の甲状腺ホルモンの準備 |
ロシアでは、最近まで、この用語は伝統的にBGの同義語として使用されていました びまん性有毒バセドウ病、これには多くの重大な欠点があります。 まず、それは巨視的なものだけを特徴づける (びまん性甲状腺腫)と機能的 (毒) HDに必須ではない甲状腺の変化:一方では腺の肥大がない可能性があり、他方ではそれはびまん性ではない可能性があります。 さらに、甲状腺中毒症と組み合わせた甲状腺のびまん性の増加は、他の甲状腺疾患で発生する可能性があります。 単なる有毒な甲状腺腫ではなく、より広い用語「疾患」の使用は、自己免疫プロセスの全身性をより広範囲に強調するため、より正当化されます。 さらに、BGという用語は、伝統的に世界中で使用され、認識されています。ドイツ語圏の国では、バセドウ病です。
病因
HDは、免疫応答の遺伝的特徴が環境要因の作用を背景に実現される多因子性疾患です。 民族的に関連する遺伝的素因(ヨーロッパ人におけるHLA-B8、-DR3および-DQA1 * 0501ハプロタイプの保有)に加えて、HDの病因では、心理社会的および環境的要因に一定の重要性があります。 感情的なストレッサーや喫煙などの外因性の要因は、HDの遺伝的素因の実現に寄与する可能性があります。 喫煙はHDを発症するリスクを1.9倍増加させ、既存のHDによる内分泌眼症の発症は7.7倍になります。 BGは、他の自己免疫性内分泌疾患と組み合わされる場合があります( 糖尿病タイプ1、原発性副腎皮質機能低下症); この組み合わせは通常、次のように表されます。 自己免疫性多腺性自己免疫症候群IIタイプ(9.1.2節を参照)。
免疫寛容の障害の結果として、接着性分子(ICAM-1、1CAM-2、E-セレクチン、VCAM-1、LFA)が関与する自己反応性リンパ球(CD4 +およびCD8 + Tリンパ球、Bリンパ球) -1、LFA -3、CD44)は甲状腺実質に浸潤し、樹状細胞、マクロファージ、Bリンパ球によって提示される多くの抗原が認識されます。 続いて、サイトカインとシグナル伝達分子がBリンパ球の抗原特異的刺激を開始し、甲状腺細胞のさまざまな成分に対する特異的免疫グロブリンの産生をもたらします。 HDの病因では、主な重要性は 受容体に対する抗体を刺激する TSH(AT-rTTG)(図3.10)。
他のほとんどの自己免疫疾患とは異なり、HDは破壊しませんが、標的臓器を刺激します。 この場合、自己抗体は、甲状腺細胞膜にあるTSH受容体の断片に対して産生されます。 抗体との相互作用の結果として、この受容体は活性化され、甲状腺ホルモン合成の受容体後カスケード(甲状腺中毒症)を引き起こし、さらに甲状腺肥大(甲状腺肥大)を刺激します。 理由は完全には理解されていませんが、甲状腺抗原に感作されたTリンパ球が浸潤して原因となります 免疫炎症球後組織(内分泌眼症)、脚の前面の組織(脛骨前粘液水腫)など、他の多くの構造で。 
病因
臨床的に最も 重大な症候群 TSH受容体に対する抗体による甲状腺過剰刺激によりHDで発症するのは、甲状腺中毒症です。 甲状腺中毒症で発症する臓器やシステムの変化の病因は、基礎代謝のレベルの大幅な増加にあり、最終的にはジストロフィーの変化につながります。 甲状腺中毒症に対して最も敏感な構造は、甲状腺ホルモンの受容体の密度が最も高く、心臓血管系(特に心房心筋)と神経系です。
疫学
ヨウ素の通常の消費がある地域では、BGは甲状腺中毒症症候群の疾病分類学的構造の中で最も頻繁な病気です(出産後甲状腺炎などの一過性甲状腺中毒症で発生する病気を考慮しない場合)。 人口の有病率に関してヨウ素欠乏の重症度が異なる地域では、甲状腺の機能的自律性がHDと競合します(セクション3.9.2を参照)。 ヨウ素の摂取量が正常な地域での甲状腺中毒症の有病率は、一般的に女性で2%に達します。 HDの新しい症例の頻度は、年間女性1000人あたり3人です。 女性は8〜10倍頻繁に病気になり、ほとんどの場合30〜50歳です。 HDの発生率は、ヨーロッパ人種とアジア人種で同じですが、ネグロイド人種では低くなっています。 子供や高齢者では、この病気はまれです。
臨床症状
HDの場合、ほとんどの場合、比較的短い病歴が特徴的です。最初の症状は通常、医師の診察を受けて診断を下す4〜6か月前に現れます。 原則として、主要な苦情は、心血管系の変化、いわゆる異化症候群および内分泌眼症に関連しています(セクション3.5を参照)。
外からの主な症状 心血管 システム 頻脈と動悸のかなり顕著な感覚です。 甲状腺中毒症は、抵抗性細動脈の拡張と血液循環の分散を伴います。 一方で、これは患者が動悸を感じることができるという事実につながります 胸、だけでなく、頭、腕、胃。 一方、血液循環の分散化と組み合わされた心臓の運動亢進状態(高心拍数)は、脈圧(収縮期血圧と拡張期血圧の差)の増加につながります。 甲状腺中毒症によって引き起こされる洞性頻脈を伴う安静時心拍数は、毎分120〜130拍に達する可能性があります。
特に高齢患者における長期の甲状腺中毒症では、心筋の顕著なジストロフィー変化が発生し、その頻繁な症状は上室性リズム障害、すなわち心房細動(細動)です。 この甲状腺中毒症の合併症は、50歳未満の患者ではめったに発症しません。 心筋ジストロフィーがさらに進行すると、心室心筋の変化とうっ血性心不全が発生します。
通常表現される 異化 症候群、 衰弱と食欲の増加を背景に、進行性の体重減少(特に初期の過体重の人では10〜15kg以上になることもあります)によって現れます。 患者の皮膚は熱く、時には顕著な多汗症があります。 熱感が特徴的で、患者は室内の十分な低温で凍りません。 一部の患者(特に老年期)では、夕方の熱性下の状態が検出される場合があります。
外部の変更 緊張 システム 精神的な不安定さを特徴とする:攻撃性、興奮、混沌とした非生産的な活動のエピソードは、涙、無力症(過敏性の衰弱)に置き換えられます。 多くの患者は自分の状態に批判的ではなく、かなり重度の身体状態を背景にアクティブなライフスタイルを維持しようとします。 長期の甲状腺中毒症は、患者の精神と人格の持続的な変化を伴います。 甲状腺中毒症の頻繁ではあるが非特異的な症状は小さな震えです。ほとんどの患者で、伸ばした腕の指の小さな震えが検出されます。 重度の甲状腺中毒症では、振戦は全身に発生する可能性があり、患者が話すのを困難にすることさえあります。
甲状腺中毒症は、筋力低下と筋肉、特に腕と脚の近位筋の体積の減少を特徴としています。 時々かなり発音される ミオパチー。 非常にまれな合併症(おそらくHDの症状)は 甲状腺毒性低カリウム血症の周期的麻痺、これは定期的に発生することによって明らかになります 鋭い攻撃筋力低下。 で 実験室研究低カリウム血症、CPKのレベルの増加を明らかにしました。 それはアジア人種の代表者でより一般的です。
骨吸収の強化は、 症候群 骨減少症、 甲状腺中毒症自体は、骨粗鬆症の最も重要な危険因子の1つと考えられています。 患者の頻繁な不満は、脱毛、爪のもろさです。
外部の変更 胃腸 道 まれにしか発生しません。 高齢の患者さんでは、下痢が起こる場合があります。 長期にわたる重度の甲状腺中毒症では、肝臓の変性変化(甲状腺中毒症)が発症する可能性があります。
違反 月経周期非常にまれです。 甲状腺機能低下症とは異なり、中等度の甲状腺中毒症は、 受胎能力 妊娠の可能性を排除するものではありません。 TSH受容体に対する抗体は胎盤を通過するため、HDの女性から生まれた子供(1%)(場合によっては根治的治療から数年後)では、一過性の新生児甲状腺中毒症が発症する可能性があります。 男性では、甲状腺中毒症はしばしば勃起不全を伴います。
多くの患者に重度の甲状腺中毒症があり、甲状腺機能低下症の症状(相対的) 副腎 失敗、 これは、実際のものと区別する必要があります。 皮膚の色素沈着過剰、体の露出部分は、すでにリストされている症状に追加されます。 (ジェリネックの症状)、動脈性低血圧。
ほとんどの場合、HDが発生します 甲状腺のサイズの増加、原則として、これは拡散した性質を持っています。 多くの場合、腺は大幅に拡大しています。 場合によっては、収縮期心雑音が甲状腺上で聞こえることがあります。 それにもかかわらず、甲状腺腫は少なくとも25-30%の患者に見られないため、HDの必須症状ではありません。
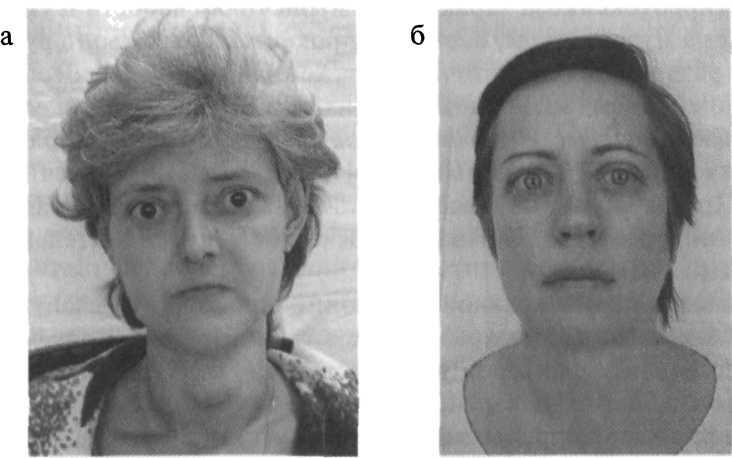
HDの診断で非常に重要な目の変化は 議論されたvp
3.5
一種の「訪問」です
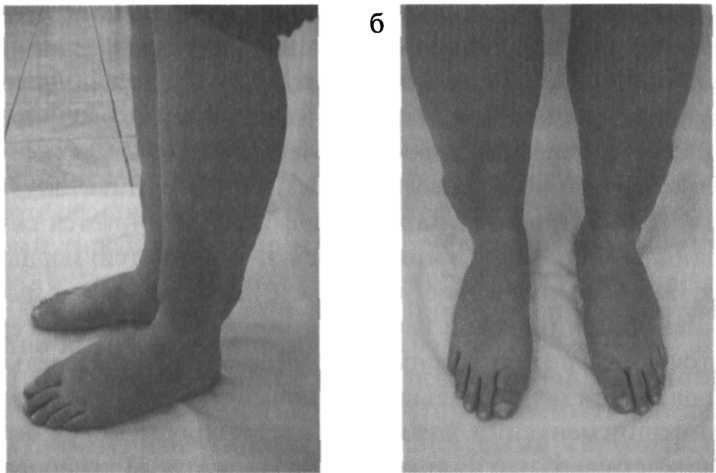
騒々しい段ボール」 BG、つまり 甲状腺中毒症の患者でのそれらの検出は、HDをほぼ明確に示しており、別の疾患を示しているわけではありません。 非常に多くの場合、甲状腺中毒症の症状と組み合わせた顕著な眼症の存在のために、HDの診断は患者の検査ですでに明らかです(図3.11)。 
HDに関連するもう1つのまれな疾患(症例の1%未満)は、脛骨前粘液腫です(図3.12)。 脛骨前部の組織損傷の病因は、おそらくEOPの病因と類似しています(セクション3.5を参照)。 前脚の皮膚は腫れ、硬化し、紫がかった赤(オレンジの皮)になり、しばしば紅斑やかゆみを伴います。
甲状腺中毒症の臨床像は、古典的な変種から逸脱している可能性があります。 したがって、若いHDで詳細な臨床像が特徴である場合、高齢の患者では、その経過はしばしばオリゴまたは単症状(心調律障害、不整脈状態)です。 高齢患者に発生するHDの経過のいわゆる「無関心」変異体では、臨床症状には食欲不振、うつ病、低ダイナミアが含まれます。
HDの非常にまれな合併症(甲状腺中毒症で発生する他の病気はめったにありません)は 甲状腺毒性の危機、その病因は完全には明らかではありません。 血中の甲状腺ホルモンのレベルを法外に上昇させることなく、危機が発生する可能性があります。 甲状腺中毒症の原因は、HD、外科的介入、または重度の甲状腺中毒症を背景とした放射性ヨウ素による治療、甲状腺中毒症治療の中止、および患者への対照的なヨウ素含有薬の投与を伴う急性感染症である可能性があります。 甲状腺中毒症の臨床症状には、甲状腺中毒症、高体温、錯乱、吐き気、嘔吐、時には下痢の症状の急激な悪化が含まれます。 120拍/分を超える洞性頻脈が記録されます。 心房細動、高い脈圧、それに続く重度の低血圧がしばしば認められます。 臨床像は、心不全、呼吸窮迫症候群によって支配される可能性があります。 多くの場合、皮膚の色素沈着過剰の形での相対的な副腎機能不全の症状が発現します。 有毒な肝障害の発症により、皮膚が消失する可能性があります。 臨床検査では、白血球増加症(同時感染がない場合でも)、中等度の高カルシウム血症、およびアルカリホスファターゼのレベルの上昇を検出できます。 甲状腺毒性の危機における死亡率は30-50%に達します。
診断
に 診断基準 BGには以下が含まれます:
検査室で確認された甲状腺中毒症(TTri、T4および/またはTK T)。
内分泌眼症(症例の60-80%)。
甲状腺量のびまん性増加(60-70%)。
甲状腺シンチグラフィーによる取り込みのびまん性増強^ mTc。
TSH受容体に対する抗体レベルの上昇。
HD診断の最初の段階では、患者の臨床症状(頻脈、体重減少、振戦)が甲状腺中毒症症候群によるものであることを確認する必要があります。 この目的のために、TSHレベルの減少または完全な抑制とT4および/またはTKレベルの増加を検出するホルモン研究が実施されます。 さらなる診断は、甲状腺中毒症で発生する他の疾患からHDを区別することを目的としています。 臨床的に顕著なEOPの存在下では、HDの診断はほとんど明白です。 場合によっては、明示的なイメージインテンシファイアがない場合は、機器による方法(超音波およびMRI軌道)を使用して積極的に検索することが理にかなっています。
原則として、HDの超音波検査では、甲状腺のびまん性の増加と、そのすべての自己免疫疾患に特徴的な低エコー性が明らかになります。 大型甲状腺腫の保存的甲状腺腫治療の予後はかなり悪いため、治療法を選択するには、すべてに加えて、甲状腺の体積を決定する必要があります。 典型的な場合(甲状腺中毒症、イメージインテンシファイア、びまん性甲状腺腫、患者の若い年齢)の甲状腺シンチグラフィーは任意です。 あまり目立たない状況では、この方法により、HDを破壊的甲状腺中毒症(産後、亜急性甲状腺炎など)で発生する疾患または機能性甲状腺自律性(「ホット」ノードを伴う多結節性毒性甲状腺炎)と区別することができます。
HDでは、患者の少なくとも70〜80%が甲状腺ペルオキシダーゼ(AT-TPO)および甲状腺グロブリン(AT-TG)に対する循環抗体を持っていますが、これらはこの疾患に非特異的であり、他の自己免疫性甲状腺病変に見られます(自己免疫性甲状腺炎、出産後甲状腺炎)。 場合によっては、AT-TPOのレベルの上昇は、甲状腺中毒症(機能性甲状腺自律性)で発生する非自己免疫疾患との鑑別診断に関しては、HDの間接的な診断徴候と見なすことができます。 HDの診断と鑑別診断のための十分に特異的な検査は、TSH受容体に対する抗体のレベルの決定であり、この疾患では主な病因的重要性が与えられます。 それにもかかわらず、場合によっては、これらの抗体が顕性HDの患者で検出されないことを覚えておく必要があります。これは、比較的最近登場したテストシステムの欠陥が原因です。
鑑別診断
甲状腺機能を評価するホルモン研究が利用できるため、HDと正常な甲状腺機能(アテローム性動脈硬化症を背景とした心房細動)で発生する同様の症状を伴う疾患の鑑別診断は簡単です。 主な問題は、甲状腺中毒症に関連するHDと他の疾患の鑑別診断で発生します。 この点で、示されているように、他の疾患では発生しない内分泌眼症の存在は、HDの診断に大いに役立つ可能性があります。
亜急性甲状腺炎、および破壊的甲状腺中毒症(産後、「サイレント」およびサイトキン誘発性甲状腺炎、アミオダロン誘発性甲状腺中毒症2型)で発生する他の疾患の場合、甲状腺シンチグラフィーは放射性医薬品の取り込みの減少または完全な欠如を決定します。
その上、 亜急性甲状腺炎鮮明な臨床像(疼痛症候群)とESRの増加を特徴とします。 甲状腺の機能的自律性、臨床的に最も頻繁に多結節性有毒ゴイターによって提示されるのは、老年期(より頻繁には50〜60年後)に現れます。 甲状腺シンチグラフィーは「熱い」結節を明らかにし、自己免疫病理の兆候はありません(AT-TPO、AT-TG、AT-rTTT)。
妊娠中の女性のHDの診断には特定の困難が生じる可能性があります。 通常、主に絨毛性ゴナドトロピンによる甲状腺過剰刺激を伴う妊娠中、多くの女性(約30%)はTSHレベルが正常よりも低下し、一部(2%)ではこれに伴いわずかなものがあります無料のT4のレベルの増加。 この状況を差別化する (一過性の妊娠性甲状腺機能亢進症) BGからは、EOPの欠如と甲状腺中毒症の最も典型的な症状、および動的観察による変更されたパラメーターの段階的な正常化が可能になります。 すべての女性の妊娠中、総T4のレベルが基準を大幅に超えていることに注意する必要があります。これは、過剰なエストロゲンの影響下でのTSHのレベルの増加に関連しています。 この点で、妊娠中の甲状腺機能を評価するために、遊離T4およびTSHのレベルを使用する必要があります。 Lcertificate(甲状腺ホルモン製剤を大量に服用している患者)BGによる甲状腺中毒症は、シンチグラフィーデータによるとRPの蓄積の減少と、甲状腺機能亢進を伴うほとんどの疾患の特徴であるチログロブリンのレベルの増加の欠如によって区別されます。
処理
HDの治療には3つの方法があります(甲状腺残留薬による保存的治療、 手術およびl3lI療法)、いずれも病因性ではありません。 国によって、これらの治療法の使用の割合は伝統的に異なります。 したがって、ヨーロッパ諸国およびロシア連邦では、ダッシュ残留物を用いた保存療法が主要な治療法として最も受け入れられており、米国では大多数の患者が治療を受けています
保存療法は、チオ尿素製剤を使用して実施されます。 チアマゾール(メルカゾリル、チロソール、メチゾール)および プロピルチオウラシル(PTU、propicil)。 両方の薬の作用機序は、それらが甲状腺に活発に蓄積し、チログロブリンのチロシン残基へのヨウ素の付加を実行する甲状腺ペルオキシダーゼの阻害により、甲状腺ホルモンの合成をブロックすることです。 チアマゾールが同時にある種の免疫調節効果を持ち、それが場合によっては病気の寛解に寄与するというかなり矛盾したデータがあります。
甲状腺抑制療法は、甲状腺機能亢進症を背景に行われる他の治療法(手術)のために患者を準備するという観点から、または12〜18か月続く甲状腺抑制療法のコースの形で処方することができます。 甲状腺機能低下薬を服用している間、ほとんどすべての患者で甲状腺機能正常状態の段階的な達成が達成できることを強調する必要があります。甲状腺機能低下症に対する抵抗性の症例は決疑論です。
すべての患者から遠く離れた場所で長期(12〜18か月)の保存療法を計画することは理にかなっています。 まず第一に、甲状腺量が中程度に増加している患者(最大35〜40ml)について話します。 大きな甲状腺腫では、甲状腺機能低下症の廃止後、甲状腺中毒症が必然的に発症します。 さらに、甲状腺中毒症の重篤な合併症(心房細動、重度の骨粗鬆症など)のある患者には、保存療法を計画すべきではありません。 甲状腺中毒症が12〜18か月後に再発した場合に、患者が繰り返しの治療コースを処方することは、実際には見込みがなく、安全ではありません。
患者が甲状腺抑制療法のコースを受けることを計画されている場合、チオナミドは最初に比較的大量の用量で処方されます:30-40mgのチアマゾール(1〜2回の投与の場合)またはPTU-30〜400mg(3回の投与の場合)。 そのような治療の背景に対して、甲状腺中毒症の患者の80-90%で4-6週間後 適度甲状腺機能正常状態を達成することは可能であり、その最初の兆候は遊離T4およびT3のレベルの正常化です。 TSHレベル長期間低いままになる可能性があります。 甲状腺中毒症に達する前の期間、そしてしばしばより長い期間、ほとんどの患者がベータ遮断薬(プロプラノロール-120-180 mg /日、アテノロール-50-100 mg /日)を処方することをお勧めします。甲状腺中毒症の症状。 遊離T4レベルの正常化後、甲状腺機能低下症の用量は維持用量(1日あたり5〜15 mgのチアマゾール)に減らされます。 将来的には、甲状腺抑制療法の2つの選択肢が可能です。 最初のオプション(「ブロック」スキーム)は、少量(5-10 mg /日チアマゾール)の甲状腺抑制薬のみを指定することを含みます。 2番目のオプション(「ブロックアンドリプレース」スキーム)では、比較的高用量のチアマゾール(10〜20 mgのチアマゾール)とともに、レボチロキシン(L-T4)が処方され、患者が薬物誘発性甲状腺機能低下症を発症するのを防ぎます。 治療の妥当性の基準は、T4とTSHの正常レベルの持続的な維持です(後者は治療開始から数ヶ月間正常に戻る可能性があります)。
維持療法は12から18ヶ月続きます。 治療の過程を通して、患者は白血球と血小板のレベルを決定しなければなりません。 まれですが、チオナミド(チアマゾールとPTUの両方)の手ごわい合併症は無顆粒球症であり、ごくまれに、孤立性血小板減少症です。 治療コースの終了後、薬はキャンセルされます。 ほとんどの場合、再発は治療を中止してから1年以内に発症します。 甲状腺の初期の増加がわずかな患者の間でさえ、再発の可能性は非常に高く、70-75%に達します。 甲状腺中毒症が再発した場合、および患者が最初に長期の甲状腺抑制療法を適切にする基準を満たさない場合、彼は根治的治療の適応となる:手術または療法1311。
目的 運用 処理、 治療と同様に1311は、甲状腺中毒症の再発の可能性を除いて、一方では甲状腺機能低下症の発症を確実にし(これは非常に簡単に補償されます)、他方では甲状腺のほぼ全体を除去することです。 この目的のために、実行することをお勧めします 甲状腺切除または甲状腺亜全摘術(甲状腺残留物を2ml以下に残す)、これは甲状腺切除術と機能的に同一です(どちらの場合も、甲状腺機能低下症が結果です)。
世界のほとんどの国では、HDの患者の大多数、および他の形態の有毒な甲状腺腫の患者は、根治的治療の主な方法として治療を受けています 放射性 131 1. これは、この方法が効果的で、非侵襲的で、比較的安価であり、甲状腺手術中に発生する可能性のある合併症がないという事実によるものです。 l3l I治療の唯一の禁忌は、妊娠と授乳です。 かなりの量で、1311は甲状腺にのみ蓄積されます。 そこに入った後、それはベータ粒子の放出とともに崩壊し始めます。ベータ粒子は約1〜1.5 mmの経路長を持ち、甲状腺細胞の局所的な放射線破壊をもたらします。 重要な利点は、サイレオスタティックによる予備的準備なしで1311による治療を実施できるという事実にある。 HDでは、治療の目標が甲状腺の破壊である場合、甲状腺の体積、甲状腺からの最大摂取量、および13 Hの半減期を考慮した治療活動が、想定される吸収線量に基づいて計算されます。 200-300グレーの。 経験的アプローチでは、小さな甲状腺腫を伴う予備的な線量測定研究のない患者には、約10 mCiが割り当てられ、より大きな甲状腺腫は15〜30mCiに割り当てられます。 甲状腺機能低下症は通常、131 Gの投与後4〜6か月以内に発症します
![]()
HDの治療の一般的なスキームを図に示します。 3.13。 この病気の治療へのこのアプローチは、ヨーロッパとロシア連邦で最も受け入れられています。 リストされた要因に加えて、HDの治療オプションの選択は次のように決定することができます 個人の特徴忍耐強い 
(非常に大きな甲状腺腫、付随する病理学、妊娠計画)および社会的要因。
HD治療の特徴 の 時間 妊娠 サイロスタティック(胎盤への浸透が悪いPTUが好ましい)が、遊離T4のレベルを上限に維持するために必要な最小必要用量(「ブロック」スキームのみによる)で処方されているという事実にあります。標準のまたはそれより少し上。 通常、妊娠期間が長くなると、甲状腺機能低下症の必要性が減少し、ほとんどの女性は25〜30週間後に薬をまったく服用しなくなります。 それにもかかわらず、それらのほとんどは出産後(通常3-6ヶ月後)に再発します。
甲状腺毒性の危機の治療には、大量の甲状腺抑制剤を指定する集中的な対策が含まれます。 経鼻胃管を通して患者が単独で服用することが不可能な場合は、6時間ごとに200〜300mgのPTUが優先されます。 さらに、β遮断薬が処方されています(プロプラノロール:1日あたり160〜480mg あたり osまたは2-5mg /時間の速度でのIV)、グルココルチコイド(ヒドロコルチゾン:4時間ごとに50-100mgまたはプレドニゾロン(60mg /日)、制御された血行動態の下での無毒化療法(生理食塩水、10%グルコース溶液)。効果的な方法甲状腺毒性の危機の治療の1つは血漿交換です。
治療がない場合、それは好ましくなく、心房細動、心不全、倦怠感(甲状腺機能亢進症)の段階的な発症によって決定されます。 甲状腺機能の正常化の場合、甲状腺毒性心筋症の予後は良好です-ほとんどの患者では、心臓肥大が退行し、洞調律が回復します。 甲状腺中毒症の再発の確率は、12〜18か月の甲状腺抑制療法のコースの後、患者の70〜75%です。