心臓発作でどのように死が起こるか。 心不全による死:兆候を認識する方法
医学では、心不全による突然死は次のように見なされます 死自然に来る。 これは、長い間心臓病を患っている人と、心臓病専門医のサービスを一度も使用したことがない人の両方で起こります。 急速に、時には瞬時にさえ発症する病状は、心臓突然死と呼ばれます。
多くの場合、生命への脅威の兆候はなく、死は数分以内に発生します。 病理学は、心臓領域の痛み、頻繁な脈拍から始まり、ゆっくりと進行することができます。 開発期間は最大6時間です。
心臓死は、急速な死と瞬間的な死を区別します。 超高速オプション 虚血性疾患心臓は事件の80-90%の死因です。 また、主な理由の中には、心筋梗塞、不整脈などがあります。
理由の詳細をご覧ください。 それらのほとんどは、血管と心臓の変化(動脈のけいれん、心筋の肥大、アテローム性動脈硬化症など)に関連しています。 一般的な前提条件には、次のものがあります。
- 虚血、不整脈、頻脈、血流障害;
- 心筋の衰弱、心室不全;
- 心膜内の遊離液;
- 心臓病、血管の兆候;
- 心臓の外傷;
- アテローム性動脈硬化症の変化;
- 酩酊;
- 弁、冠状動脈の先天性奇形;
- 結果としての肥満 栄養失調および代謝障害;
不健康なライフスタイル、悪い習慣; - 物理的な過負荷。
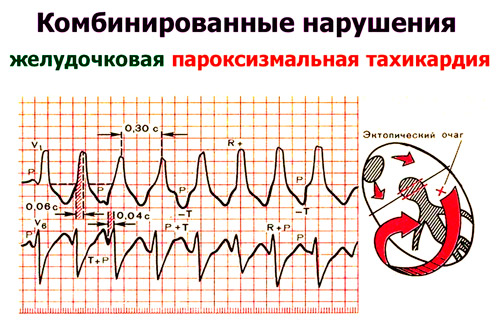 多くの場合、心臓突然死の発生は、同時にいくつかの要因の組み合わせによって引き起こされます。 冠状動脈死のリスクは、次のような人で増加します。
多くの場合、心臓突然死の発生は、同時にいくつかの要因の組み合わせによって引き起こされます。 冠状動脈死のリスクは、次のような人で増加します。
- 先天性心血管疾患、虚血性心疾患、心室性頻脈があります。
- 心停止と診断された後の蘇生の以前の症例がありました。
- 以前の心臓発作と診断された;
- 弁装置の病状があります、 慢性静脈不全、虚血;
- 意識喪失の事実が記録されました。
- 左心室からの血液の排出の減少は40%未満です。
- 心臓肥大と診断されました。
頻脈、高血圧、心筋肥大、脂肪代謝の変化、糖尿病など、死亡のリスクを高めるための二次的な必須条件が考慮されます。 喫煙、弱いまたは過度の身体活動は有害な影響を及ぼします。
死ぬ前の心不全の兆候
心停止はしばしば心停止の合併症です。 血管疾患..。 心臓のためにその活動を突然停止することができます。 最初の兆候が現れた後、1.5時間以内に死亡する可能性があります。
以前の危険な症状:
- 息切れ(毎分最大40回の動き);
- 心臓の領域の差し迫った性質の痛み;
- 皮膚による灰色または青みがかった色合いの獲得、その冷却;
- 脳組織の低酸素症によるけいれん;
- 口腔からの泡の分離;
- 恐怖感。
多くの場合、病気の悪化の症状は5〜15日で現れます。 心臓の痛み、倦怠感、息切れ、脱力感、倦怠感、不整脈。 ほとんどの人は死の直前に恐怖を経験します。 すぐに心臓専門医に連絡する必要があります。
攻撃中の兆候:
- 心室の収縮率が高いために衰弱、失神;
- 不随意筋収縮;
- 顔の赤み;
- 皮膚が薄い(冷たく、青みがかった、または灰色になる);
- 脈拍、心拍を決定できない;
- 広くなった瞳孔の反射の欠如;
- 不規則性、呼吸のけいれん、発汗;
- 意識を失う可能性があり、数分後に呼吸が停止します。
一見幸福であるという背景に対して、致命的な結果を伴う場合、症状が存在する可能性があり、それ自体が現れることは単純に明確ではありません。
病気の発症のメカニズム
急性心不全で亡くなった人々の研究の結果、彼らのほとんどが冠状動脈に影響を与えるアテローム性動脈硬化症の変化を持っていることがわかりました。 その結果、心筋の血液循環の違反とその敗北がありました。
 患者では、肝臓と首の静脈が増加し、肺水腫が発生することもあります。 冠状動脈循環停止が診断され、30分後に心筋細胞の異常が観察されます。 全体のプロセスは最大2時間かかります。 心臓の活動を停止した後、3〜5分以内に脳細胞に不可逆的な変化が起こります。
患者では、肝臓と首の静脈が増加し、肺水腫が発生することもあります。 冠状動脈循環停止が診断され、30分後に心筋細胞の異常が観察されます。 全体のプロセスは最大2時間かかります。 心臓の活動を停止した後、3〜5分以内に脳細胞に不可逆的な変化が起こります。
多くの場合、心臓突然死は呼吸停止後の睡眠中に発生します。 夢の中で、救いのチャンスは事実上存在しません。
心不全の死亡率と年齢の統計
一生の間に、5人に1人が心不全の症状を経験します。 犠牲者の4分の1で即死が発生します。 この診断による死亡率は、心筋梗塞による死亡率を約10倍上回っています。 このため、毎年最大60万人の死者が報告されています。 統計によると、心不全の治療後、患者の30%が1年以内に死亡します。
多くの場合、冠状動脈死は、血管および心臓の障害と診断された40〜70歳の人に発生します。 男性はより頻繁にそれの影響を受けやすくなります:若い年齢で4倍、高齢者で-7歳までに70歳で-2倍。 患者の4分の1は60歳に達していません。 リスクグループには、高齢者だけでなく、非常に若い人々も含まれます。 若い年齢での心臓突然死の原因は、薬物の使用によって引き起こされる血管痙攣、心筋肥大、ならびに過度の運動および低体温症である可能性があります。
診断手段
心臓突然死のエピソードの90%は病院の外で発生します。 救急車が早く到着し、医師が迅速に診断するのは良いことです。
救急車の医師は、意識、脈拍、呼吸(またはそのまれな存在)の欠如、光に対する瞳孔の反応の欠如を述べています。 診断措置を継続するには、最初の蘇生法が必要です(間接心臓マッサージ、肺の人工呼吸、 静脈内投与薬)。
これにECGが続きます。 直線状の心電図(心停止)では、アドレナリン、アトロピン、およびその他の薬剤を投与することをお勧めします。 蘇生が成功した場合、さらなる臨床検査、ECGモニタリング、心臓の超音波検査が行われます。 結果に基づいて、外科的介入、ペースメーカーの埋め込み、または 保守的な扱い薬。
緊急処置
 心不全による突然死の症状があるため、医師は患者を助けて救うのにたった3分しかありません。 この期間の後、脳細胞に不可逆的な変化が起こると、死に至ります。 タイムリーに提供される応急処置は命を救うことができます。
心不全による突然死の症状があるため、医師は患者を助けて救うのにたった3分しかありません。 この期間の後、脳細胞に不可逆的な変化が起こると、死に至ります。 タイムリーに提供される応急処置は命を救うことができます。
パニックと恐怖の状態は、心不全の症状の発症に寄与します。 患者は必然的に落ち着き、感情的なストレスを和らげる必要があります。 召喚 救急車(心臓専門医のチーム)。 快適に座り、足を下げます。 ニトログリセリンを舌の下に服用します(2〜3錠)。
心停止は混雑した場所でよく起こります。 あなたの周りの人々は緊急に救急車を呼ぶ必要があります。 彼女の到着を待っている間、あなたは犠牲者に新鮮な空気の流入を提供する必要があります、必要に応じて、 人工呼吸、心臓マッサージを実行します。
予防
死亡率を減らすには、予防策が重要です。
- 心臓専門医との定期的な相談、予防手順および予約(特別な注意
- 高血圧、虚血、左心室の弱い患者);
- 挑発の拒絶 悪い習慣適切な栄養を確保する。
- 血圧レートコントロール;
- 体系的なECG(非標準の指標に注意を払う);
- アテローム性動脈硬化症の予防( 早期診断、 処理);
- リスクグループの移植方法。
心臓突然死は、瞬時にまたは短期間で発生する重篤な病状です。 病状の冠状動脈の性質は、怪我がないことと突然の突然の心停止によって確認されます。 心臓突然死の症例の4分の1は非常に速く、目に見える前駆体が存在しません。
心不全は、世界中の人口の高い死亡率の最も一般的な原因の1つです。 医学では、急性心不全による死は自然なことです。 心停止の結果として発生します。 これには多くの理由があり、症状は通常同じです。 しかし、心臓の働きで問題に遭遇したことさえないすべての人は、そのような状態の兆候と特徴を知っているべきです。 誰もが証人になることができるので、応急処置の複雑さと規則の知識は、複数の命を救うことができます。
突然死は、急性心不全によって引き起こされた心停止の結果として発生します。 最初の症状が現れてから1〜1.5時間以内に死亡します。
このプロセスは異なって見えるかもしれません:
- 特徴的な症状の発症直後に死亡が発生します。
- 事前の兆候のない突然の心停止。
突然の冠状動脈死。
さまざまな著者によると、それはからの突然死のすべてのケースの70-90%を占めています 様々な理由非外傷性の起源。 突然の冠状動脈死の主な原因は、もちろん、虚血性心疾患です。 VKSは女性よりも男性でより頻繁に発生します:死亡した男性と女性の比率は10:1に達します。 これは他の心臓病のそれを超えています。 つまり、男性は女性よりも心臓発作やその他の冠状動脈疾患よりも突然死する可能性がはるかに高くなります。
VKSの直接の原因は、ほとんどの場合、心室細動です。 これは心臓リズムの違反であり、心臓は全体として収縮しませんが、個々の心臓線維および線維群の不一致の無秩序な収縮が発生し、心拍数は毎分300〜600拍に達します。 このような状態は、血液循環の適切さの観点からは完全に効果がなく、生命と両立しないことは明らかです。
心臓突然死の他の原因は、心静止(すなわち、心停止、心拍の欠如)および電気機械的解離です。 突然死の危険因子。 喫煙は依然として主要な危険因子の1つです。 50歳未満の突然死した人々のグループでは、非喫煙者は1人もいなかった、彼らの95%はたくさん喫煙した。 喫煙メカニズムは複雑で、多くの要因で構成されています。 20歳より前に喫煙を開始した人や女性では特にリスクが高くなります。 もう1つの非常に重要な危険因子は、心臓の左心室の肥大(肥大)です。 この状態は次の場合に発生します 高血圧、太りすぎの人では、いくつかの心臓の欠陥があります。 このメカニズムは主に、拡大した心臓の電気的プロセスの不安定性の増加、および筋線維の数の増加が冠状血管の比例した成長、したがって心臓の血流を伴わないという事実に関連しています。心筋は比較的不十分になります。 筋肉量、彼(血流)には血液と酸素を供給する必要があります。
心臓の拡張(拡張)と心筋の機能不全の兆候もVKSの危険因子です。 これらの状態の診断は、ECG、EchoS、X線、心筋シンチグラフィー、同位体心室造影、および心臓を検査する他の方法によって実行されます。 これらの研究はすべて、健康診断や質問に取って代わったりキャンセルしたりするものではありませんが、変化の重症度を客観的に評価し、病気の予後を判断することを可能にすることに留意する必要があります。 重要な危険因子は重要です 動脈性高血圧症特に危機の間、男性の性別(これについてはすでに話しました)とストレス、特に自律神経系の交感神経系の活動の増加を背景に。
突然死のリスクが高いというECGの兆候もあります。 以前は、特に心室性期外収縮の予後的価値が非常に重要でした。 Laun et al。によって特別な分類が開発され、生命を脅かす心不整脈のリスクの程度を評価しようとしました。 現在、医師はそれほど分類的ではなく、不整脈のリスクと予後に関する多くの見解が現在改訂および改訂されていますが、いくつかの特定の兆候はまだその意味を失っていません。 と組み合わせて 臨床像 ECGは、冠動脈突然死のリスクを判断する上で非常に重要なメカニズムです。
予後の観点から最も重要で危険なのは、中等度または重度の左心室機能障害(Echo-CSおよび同位体研究によって文書化されている)、および冠状動脈造影で検出された十分な数の冠状動脈の狭窄であると現在考えられています。 さらに、そのような患者で心不整脈が検出された場合、そのような患者は突然死の脅威にさらされていると見なされるべきであり、突然死を防ぐための攻撃的なプログラムが実行されるべきである。
突然死の前触れ。
これは難しい質問です。 残念ながら、突然亡くなった人の大部分は、そのような出来事の進展を示す可能性のある予備的な兆候を持っていませんでした。 しかし、冠状動脈疾患のない人では突然死することはめったにないので、VSに脅かされている患者をある程度健康に注意を向けさせることができます。
1)特別なグループは人で構成されています 心筋梗塞を患っていた..。 ほとんどの場合、太陽の先駆者を持っているのはこれらの人々です。 倦怠感、胸骨の窒息感や圧迫感の増加、肩の重さを感じることがあります。 窒息や倦怠感のすべてがそのような出来事の進展の前兆となるわけではないことをすぐに予約したいと思います。あなたはそのような幸福の悪化を恐れてはなりません。 覚醒は、主に、理解できる原因とは関係のない症状、および重度の冠循環障害のある人に関連している必要があります(したがって、疾患の予後を決定する上での冠血管造影の重要な役割が明らかになります)。
さらに、喫煙者や大きなストレス下にある人々では、突然死のリスクが大幅に高まります。 痛みの発作の頻度と性質の変化も、状態を適切に評価するために非常に重要です。 このような状態(不安定狭心症と呼ばれます)は、奇妙なことに突然死に至ることはめったにありませんが、心臓発作を繰り返す可能性があるため、患者と医師の両方から常に細心の注意を払う必要があります。非常に不快です。
このグループの患者のほぼ半数で、死亡の日に、 同様の症状、急性発症状態の平均3.5時間前。 このような患者さんは、適時に治療を開始すれば救済のチャンスがありますので、健康に十分気を配る必要があります。 悲しいことに、軍隊の先駆者はしばしば十分に表現されていますが、対策は講じられていません。 少し後で、そのような場合にどのような対策を講じるべきかについて正確に説明します。
2. 2番目のグループ、特に突然死の脅威にさらされている人は、 虚血性 ECGの変更 (または他の手段によって検出された心筋虚血)、しかし存在しない 痛みまたはその他の症状。 ほとんどの場合、左心室の前壁が影響を受けます。 このような患者は、生命を脅かすリズム障害が出現するため、突然死するリスクが非常に高くなります。 そのような患者はしばしばそのような病気の存在を知らず、適切な措置を講じないという事実によって状況は悪化し、彼らが彼らの状態を知っている場合、彼らの比較的正常な健康状態のために彼らは与えない 非常に重要な病気の予防と治療。
3.このグループには、 急性心筋障害を特定することは不可能です。それらのほとんどには前駆体がなく、それらの中でVSを発症する可能性を判断することは不可能です。 残念ながら、そのような状況があります。 あなたは緊急医療措置を助けることができるだけです。 私たちの国では、そのような患者のケアの組織は、最初の 医療扶助医師に加えて、市民自身と救急隊(警察、消防士)を提供します。これらの旅団は、我が国の認定医師の大多数がアクセスできないレベルの蘇生のスキルを持っています。
突然死を防ぐ方法。
私の意見では、VS予防の主な原則は患者に自分の状態を知らせることです。 つまり、人々が自分の病気による不快な合併症の可能性を知っている場合、彼らは健康の変化にもっと注意を払い、より積極的に薬を服用し、医師の推薦にもっと注意を払います。 これらの状況での医師の努力は、主に心臓の電気的現象を安定させることを目的としています。
これらの目的のために、抗凝集剤(アスピリン、クォンタイル、パルミジン)、抗酸化剤、および血小板の一定の摂取が使用されます。 ベータ遮断薬(obzidan、wisken、atenololなど)の任命は非常に広く使用されています。 ベータ遮断薬は、抗不整脈薬自体よりも、リズム障害による突然死を防ぐのにさらに効果的であると考えられています。 さらに、明らかな冠状動脈疾患の治療自体が、VSの予防策です。
抗不整脈療法の任命自体は、思慮深いアプローチを必要とします。 これは別のトピックです。いずれにせよ、主治医は常に抗不整脈療法の開始と薬の選択を決定する必要があります。 さらに、患者は、さまざまな重大な状況での自分の行動に関するいくつかの点を考慮に入れる必要があります。
突然死するリスクが高い患者は、可能であれば、心血管系への負荷が増加する状況を回避する必要があります。 個々の体育やスポーツは固く禁じられています(特定の運動負荷がそれらにとって不可欠であるという事実にもかかわらず)。 そのような人々は理学療法の医師の絶え間ない監督を必要とし、医師だけが強度と性格の増加または変更を許可することができます 身体活動.
特に身体活動またはストレスの後(またはその最中)の喫煙は禁止されています。 長時間車を運転することはお勧めできません。蒸し暑い部屋に長時間滞在することはお勧めできません。可能であれば、飛行機での長時間のフライトは避けてください。 ストレスへの反応が不十分、過度、過度であることに気付いた場合は、心理学者に相談し、ストレスの多い刺激に反応する適切な方法を開発するのが理にかなっています。 過食または同時使用は許可されていません 多数油っぽい、「重い」書き込み。
ご覧のとおり、アドバイスは非常にシンプルで明白ですが、それにもかかわらず、それは非常に効果的です。したがって、習慣やニーズの比較的小さな意図的な制限が長引く可能性があるため、これをすべて個人の自由の侵害と見なすべきではありません。あなたの人生と何年もの間あなたの健康を維持します...
から来る死の中で 循環器疾患、突然の冠状動脈死が先頭に立っています。 心臓が突然機能を停止したときに発生します。 サドンデスは瞬間死または数時間以内に発生する死と呼ばれ、主な症状が悪化します。
医学では、発生要因が異なるため、そのような死の単一の原因はありません。 世界中で、毎年何十万人もの人々がこのように亡くなっています。ほとんどの場合、彼らは35年後に男性です。
小児では、心臓病による突然死は例外的なケースで発生し、記録されることはめったにありません。
- このサイトのすべての情報は情報提供のみを目的としており、行動のガイドではありません。
- あなたができる正確な診断を提供する ただの医者!
- セルフメディケーションはしないでください。 専門家との約束をする!
- あなたとあなたの愛する人の健康!
それでも、最も一般的な死因である医師は心臓発作と呼んでいます。 毎年、世界中の死者数は減少せず、その年齢はますます高まっています。
心筋梗塞(心臓発作)による突然死は医学的な問題ですが、我が国では、抗凝固剤による治療、スパ療法、その後の患者の雇用の監視などの複雑な対策の改善により、そのレベルが著しく低下しています。
突然の心停止と発作の違い
「心停止」と「心臓発作」という用語は、しばしば同義語として誤用されます。 実際、私たちはさまざまな病気について話している。 ある状況はそれらを互いに結びつけます-心臓発作は状況を悪化させる可能性があり、それは最終的に突然の心停止につながります。
心臓発作は循環器系の問題であり、心臓への血液の流れが少ないか、心臓へのアクセスが一般的に不可能です。 その理由は、血餅の形成または動脈の急激な狭窄である可能性があります-どちらの場合も、その閉塞が発生します。
血液が心筋に流れない場合、酸素欠乏が形成され、それが損傷します。これはしばしば不可逆過程として起こります。
同様の変化は、冠状動脈性心臓病を背景に発生する可能性があります。 壁 血管動脈を狭くするプラークで覆われるようになります。 プラークが剥がれると、損傷した部分に血餅が形成され、血流が遮断されます。
突然の心停止は、心臓の機能の急激な停止で表されます。 原因は通常、電気的障害による心不全です。 心臓の収縮モードが突然変化すると(頻繁に)、心室の粗動(細動)が発生し、血液が体内に流れなくなります。
血液の送り出しが止まり、これがすべての臓器の働きを停止させます。 身体は非常に強いショックを経験するため、患者はほとんどすぐに意識を失う可能性があります。 この場合の応急処置はすぐに提供されるべきです、さもなければ致命的な結果はケースの90-95%で保証されます。
心停止の場合、それは押すことによって心臓の手動蘇生法の助けを借りて行うことができます 胸肺に空気を吹き込みます。
除細動器の助けを借りて、心臓のリズムが再開するまで、脳への酸素の流れを確保する必要があります。 これは、電気インパルスで心臓に作用するデバイスです。
症状
心臓発作の症状は通常、気づかないことは不可能です。
次の兆候に注意してください。
- 長持ちし、完全な献身で 上部体;
- 胸の圧迫感と圧迫感;
- 安定化薬(ニトログリセリン)の服用に対する痛みの反応の欠如;
- 蒼白、発汗の増加、および皮膚は冷たくて不器用になります。
- めまい、失神、
- 胃の膨満感、嘔吐;
- 呼吸困難;
- 不安、明白な理由もなくパニックに達する。
しかし、これはすべての場合に当てはまるわけではありません。 症例の4分の1、特に女性では、症状は不明です。 インフルエンザのような状態または過労である可能性があります。 時々腹部の痛み、息切れがあります。
この非定型性は非常に危険です。なぜなら、患者は心臓のリズムの違反に注意を払わず、自分の状態を心臓発作と見なさない可能性があるからです。 支援や救急車の呼び出しという形で即時の応答がない場合は、数時間または数日以内に死亡する可能性があります。
突然の心停止になると、症状には急速な心拍やめまいなどがあります。 これらの兆候は、深刻な心調律の問題を示しています。
ほとんどの場合、人とその周りの人々は反応する時間がなく、すべてが非常に迅速に起こります。 しかし、通常、突然の心停止は何の症状も伴いません。
心筋梗塞後、腫瘤がありますが、最大の危険は心停止と臨床死です。 おかげで さまざまな理由血流が止まり、すべての臓器が死に始めます。
蘇生には数分しかありません。さもないと、体内、特に脳で発生するプロセスが不可逆的になり、生物学的死が発生します。
多くの組織や臓器は、非常に正常に長期間臨床死に耐えます。 しかし、酸素がない場合、有害物質は脳内に非常に急速に蓄積し、将来の生存率に影響を及ぼします。 心臓発作における臨床死の結果、それらの重症度は、蘇生が行われた速度に依存する可能性があると結論付けることができます。
心臓発作による死の外見上の兆候は、突然死に伴う兆候と同じです。血流が機能しなくなると、皮膚は非常に青白くなります。

心臓発作による死因
医学では、心筋梗塞の主な死因は不整脈と呼ばれています。
それは次の症状で表現することができます:
危険因子
突然の心停止は、心筋梗塞を患った後しばらくの間発生する可能性があります。 これは、遺伝性心臓病、タバコ中毒、高コレステロールを中心とするリスト全体によって引き起こされる可能性があります。
次の要素にも留意する必要があります。
- 心不全。心臓による血液の送り出しが困難です。
- 糖尿病;
- 太りすぎ;
- 薬物中毒の存在;
- 先天性を含む心臓の異常および疾患の存在;
- 心停止、意識喪失の以前の症例(親戚でも);
- 血管の先天性異常;
- 不整脈の抑制を目的とした薬を服用している。









