التشخيص المبكر للنخر اللاوعائي لكتلة الكاحل. نخر معقم لأنسجة العظام في أمراض الروماتيزم.
- Plakseichuk Yu.A.
- ساليكوف ر.
- في في سولوفييف
الكلمات الدالة
تنخر عقيم / تضخم العظم في العظم الصدفي / مفاصل الكاحل والمفاصل الباطنيةحاشية. ملاحظة مقال علمي عن الطب والرعاية الصحية ، مؤلف العمل العلمي - Plakseichuk Yu.A ، Salikhov R.Z. ، Soloviev V.V.
اتبع المؤلفون 28 مريضا مع نخر معقم الكاحل... في 5 مرضى يعانون من كسر في عظم الكاحل ، تم الكشف عن نخر اللاوعائي في مرحلة مبكرة ؛ تم إجراء العلاج المحافظ مع الشفاء التام. 23 مريضا بحاجة إلى تدخل جراحي: إيثاق مفصل ثنائي. من بين المرضى الذين خضعوا للجراحة ، تم تحقيق الاندماج في 22 مريضا (95.6٪). كانت النتيجة السريرية ممتازة في 6 مرضى (26.1٪) ، جيدة في 12 مريضاً (52.2٪) ، مرضية في 3 مرضى (13٪) ، وضعيفة في 2 مريض (8.7٪). ولوحظت مضاعفات في 4 مرضى. تم اقتراح طريقة جديدة للربط المفصلي الثنائي للمفاصل تحت الفوقية والمفاصل تحت الكاحل مع تطعيم العظام باستخدام شظية عظمي مع ضغط في جهاز إليزاروف. وفقًا للطريقة المقترحة ، تم إجراء عملية جراحية لـ 15 مريضًا.
مواضيع ذات صلة يعمل علميًا في الطب والرعاية الصحية ، مؤلف العمل العلمي Plakseichuk Yu.A ، Salikhov R.Z. ، Soloviev V.V. ،
-
العلاج الجراحي لمرضى تأكل مفصل الكاحل
2012 / Plakseichuk Yuri Antonovich، Salikhov Ramil Zaudatovich، Soloviev Vladislav Vsevolodovich -
تنخر عظم رأس الفخذ بعد الخلع الناجم عن حادث مروري
2011 / ليبيديف فيكتور فيدوروفيتش ، فينوغرادوف فالنتين جورجييفيتش ، ريدكوف سيرجي نيكولايفيتش ، سونغولوف جينادي إجناتيفيتش ، جاليفا أولغا بافلوفنا ، دميتريفا لودميلا أركاديفنا ، أندايفا تاتيانا ميخائيلوفنا ، فيدوريتس سيرجي ستيبانوفيتش -
التثبيت الخارجي لكسور الكاحل
2012 / بافليشين يو. -
تخليق العظم عبر العظام في علاج كسور الكاحل المعقدة
2011 / Klimovitsky V.G.، Antonov A.A.، Lavrinenko O.V.، Chernysh V.Yu.، Lobko A. Ya. -
دور التصوير الومضاني للعظام والتصوير الشعاعي في مرضى تنخر العظم في تقويم مفاصل الركبة
2016 / King P.A.، Tkachenko M.N.، Bondar V.K.
نص العمل العلمي حول موضوع "الطرق الحديثة لعلاج النخر اللاوعائي للكاحل ونتائجها"
يو. PLAKSEICHUK ، R.Z. ساليخوف ، ف. سولوفيف UDC 616-718-71
المستشفى السريري الجمهوري التابع لوزارة الصحة بجمهورية تتارستان
الأساليب الحديثةعلاج النخر اللاوعائي للكاحل ونتائجها
أنا ساليكوف راميل زوداتوفيتش
طبيب ، أخصائي جراحة العظام والكسور ، قسم جراحة العظام ، باحث
420140 قازان ش. Noxinsky Spusk ، 26 ، شقة. 194 ، هاتف. 8-917-286-40-34 ، e-taH ؛ [بريد إلكتروني محمي]
لاحظ المؤلفون 28 مريضًا يعانون من نخر معقم للكاحل. في 5 مرضى يعانون من كسر في عظم الكاحل ، تم الكشف عن نخر اللاوعائي في مرحلة مبكرة ؛ تم إجراء العلاج المحافظ مع الشفاء التام. 23 مريضا بحاجة إلى تدخل جراحي: إيثاق مفصل ثنائي. من بين المرضى الذين خضعوا للجراحة ، تم تحقيق الاندماج في 22 مريضا (95.6٪). كانت النتيجة السريرية ممتازة في 6 مرضى (26.1٪) ، جيدة في 12 مريضاً (52.2٪) ، مرضية في 3 مرضى (13٪) ، وفقيرة عند مريضين (8.7٪). ولوحظت مضاعفات في 4 مرضى. تم اقتراح طريقة جديدة للربط المفصلي الثنائي للمفاصل تحت الفوقية والمفاصل تحت الكاحل مع تطعيم العظام باستخدام شظية عظمي مع ضغط في جهاز إليزاروف. وفقًا للطريقة المقترحة ، تم إجراء عملية جراحية لـ 15 مريضًا.
الكلمات الأساسية: نخر معقم ، تنخر عظم الكاحل ، إيثاق مفصل الكاحل ومفاصل تحت الكاحل.
ج. PLAKSEYCHUK، R.Z. ساليخوف ، ف. سولوفيف
المستشفى السريري الجمهوري التابع لوزارة الرعاية الصحية بجمهورية تتارستان
الأساليب الحديثة في علاج النخر اللاوعائي للكاحل ونتائجها
لاحظ المؤلفون 28 مريضًا يعانون من نخر معقم للكاحل. تم التعرف على 5 مرضى يعانون من كسر في نخر عظم الكاحل في مرحلة مبكرة ، ويتم إجراء العلاج المحافظ مع الشفاء التام. 23 مريضا بحاجة لعملية جراحية: إيثاق مفصلي حيوي. من بين المرضى الذين خضعوا للجراحة ، حقق الاندماج في 22 مريضا (95.6٪). كانت النتيجة السريرية ممتازة في 6 مرضى (26.1٪) ، جيدة في 12 مريضاً (52.2٪) ، مرضية في 3 مرضى (13٪) والفقيرة في 2 مرضى (8.7٪). كانت المضاعفات 4 مرضى. تم اقتراح طريقة جديدة للربط الحيوي المفصلي لمفصل علوي وسفلي مع بلاستيك عظمي لحساب الشظية العظمية مع الضغط في جهاز إليزاروف. وفقا للطريقة المقترحة ، خضع 15 مريضا لعملية جراحية.
الكلمات المفتاحية: تنخر معقم ، تنخر عظم الكاحل ، إيثاق مفصل الكاحل ومفاصل تحت الكاحل.
الكاحل هو ثاني أكبر عظمة في الرسغ وله بنية قناة فريدة لتوزيع وزن الجسم. ما يقرب من 60٪ من سطحه مغطى بالغضاريف ولا يوجد عضلة أو وتر متصل به. لذلك ، لا يتوفر سوى مساحة محدودة من العظام المنفذة لانثقاب الأوعية الدموية. هذه الميزة ، جنبًا إلى جنب مع القطر الصغير لأوعية التغذية ، والاختلاف في المفاغرة داخل العظام ، ونقص إمدادات الدم الجانبية ، هي عوامل مؤهبة لتطور تنخر عظم الكاحل عندما يكون إمدادها بالدم مضطربًا. النخر اللاوعائي هو موت العظام بسبب نقص التروية. يحدث النخر العقيم للكاحل عندما ينقطع تدفق الدم في أي وقت.
سرير الأوعية الدموية ، بما في ذلك الشرايين والشعيرات الدموية والجيوب الأنفية والأوردة. يمكن أن يحدث نتيجة انسداد أو ضغط أو تمزق الأوعية الدموية. في جميع الحالات ، يحدث نخر العظم الإقفاري بسبب نقص إمداد الدم ، وما يتبعه تجويع الأكسجين... استجابة الجسم للنخر العظمي هي محاولة للتعافي من خلال إعادة التعظم وإعادة تكوين الأوعية الدموية وارتشاف العظم النخر. في وجود هذه العمليات ، يتم تصوير نخر العظم اللاوعائي بشكل إشعاعي.
غالبًا ما يرتبط تطور النخر اللاوعائي بالصدمة - كسر في الكاحل ، والخلع الكامل ، حيث يحدث تلف في وعاء التغذية. النخر العقيم للكاحل ، وفقًا لمؤلفين مختلفين ، يتراوح من 60 إلى
80٪ من مضاعفات كسور الكاحل المصحوبة بخلع في مفصل الكاحل وتحت الكاحل. في الممارسة العملية ، هناك حالات تطور النخر اللاوعائي تواريخ لاحقةبعد الإصابة ، عادة في ظل وجود عوامل مصاحبة: تعاطي الكحول ، والتدخين ، وأمراض الأوعية الدموية وزيادة الوزن ، مع تناول الكورتيكوستيرويدات. وفقًا لدرجة الضرر ، يمكن للنخر العقيم أن يمسك كتلة عظم الكاحل بالكامل أو جزء من جزء في منطقة "تدلي" وعاء التغذية. اعتمادًا على حجم الآفة ، وكذلك على فترة التطور ، قد تختلف أساليب العلاج. يتم لعب دور مهم في هذا من خلال الكشف في الوقت المناسب عن نخر معقم للكاحل. حاولنا في هذه الدراسة تلخيص قضايا تشخيص وعلاج النخر اللاوعائي للكاحل حسب مرحلة العملية وحجم الآفة.
الهدف من الدراسة هو تحسين نتائج علاج المرضى الذين يعانون من نخر الأوعية الدموية في الكاحل.
المواد والأساليب
تم تقييم نتائج علاج 28 مريضاً يعانون من نخر معقم للكاحل ونتائج طويلة الأمد تصل إلى 5 سنوات. في 15 مريضًا ، تطور النخر العقيم بعد كسر في الكاحل ، في 13 مريضًا - على المدى الطويل بعد إصابة في الكاحل. تراوحت الفترة الفاصلة بين الإصابة وظهور علامات النخر العقيم للكاحل من 4 أشهر إلى 8 سنوات. لتحليل المرضى الذين يعانون من كسر في عظم الكاحل ، تم استخدام تصنيف كسور الكاحل: النوع 1 - بدون إزاحة ، النوع 2 - مع الإزاحة والخلع الجزئي في المفصل تحت الكاحل ، النوع 3 - مع خلع جسم الكبش في مفصل الكاحل ، من النوع 4 - مع خلع في مفصل الكاحل ومفصل الكاحل. في 5 مرضى ، تم الكشف عن نخر معقم في مرحلة مبكرة (قبل تطور انهيار السطح المفصلي) لمدة 4-8 أشهر ، تم تأكيده من خلال بيانات التصوير المقطعي المحوسب في 4 مرضى والتصوير بالرنين المغناطيسي في مريض واحد. في الصور الشعاعية لهؤلاء المرضى ، تم العثور على عدم الأوعية الدموية لجزء من الكاحل ، لأنه لم يشارك في إزالة الكلس ، وهو ما يمكن ملاحظته في العظام المحيطة. من بين هؤلاء ، كان هناك مريض واحد مصاب بكسر من النوع الأول ، وكان 4 مرضى مصابين بكسر في الكاحل من النوع الثاني. بعد الإصابة مباشرة ، خضعوا جميعًا لعلاج جراحي مناسب وفي الوقت المناسب مع استعادة كاملة للعلاقات التشريحية. العلاج المحافظ الذي تم إجراؤه (التفريغ المطول للطرف ، مستحضرات الأوعية الدموية) جعل من الممكن الحصول على نتيجة إيجابية. أظهرت الصور الشعاعية المتتابعة إعادة توعية تدريجية ، والتي حدثت أولاً في موقع الكسر ثم انتشرت إلى المنطقة المصابة. كان آخر ما تم إعادة تكوين الأوعية الدموية فيه هو العظم تحت الغضروف والغضروف المفصلي لمفصل الكاحل. تم العثور على تضيق في الفضاء المفصلي في كل من مفاصل الكاحل وتحت الكاحل. في 10 مرضى يعانون من النوعين الثالث والرابع من كسور عظم الكاحل ، تطور النخر العقيم في عمر 4-24 شهرًا ، وفي 8 منهم كانت إعادة وضع الشظايا غير مكتملة. في 7 مرضى ، كانت العملية موجودة في قبة الكاحل ، في 3 مرضى - في الجزء الخلفي السفلي من الكاحل. خضع هؤلاء المرضى لإلصاق مفصل ثنائي.
في ممارستنا ، واجهنا تطور النخر اللاوعائي التالي للرضح في الكاحل لدى 13 مريضًا يعانون من إصابات في مفصل الكاحل بدون كسر في الكاحل ، وفي فترات مختلفة من الإصابة. تم تحديد العوامل المؤهبة في 12 منهم: التدخين - في 7 ، تعاطي الكحول - في 3 ، الأوعية الدموية
علم الأمراض - في 4 ، زيادة الوزن - في 3 ، أخذ الكورتيكوستيرويدات - في 2 مرضى. تم التشخيص على أساس العلامات السريرية والإشعاعية: ألم في مفصل الكاحل مرتبط بالتمرين ، تقييد الحركة في مفصل الكاحل وتحت الكاحل ، انهيار قبة الكاحل مع تأكل مفصل الكاحل وتحت الكاحل. في 7 منهم ، تم تأكيد التشخيص بواسطة CT ، في 3 - بواسطة التصوير بالرنين المغناطيسي. تم إجراء التدخل الجراحي في 23 مريضًا (10 مرضى يعانون من كسر في الكاحل و 13 بدونه) - إيثاق مفصلي ثنائي (مفصل فوق وتحت عظم الفخذ) في جهاز إليزاروف. أجريت العملية بدون ترقيع عظمي في 3 مرضى. تم استخدام طعم ذاتي للعظام من جناح الحرقفة في 3 مرضى ، طُعم موضعي - في 17. اقترحنا طريقة لإلصاق مفصلي المفصل تحت الفخذ والمفاصل تحت الفخذ مع ترقيع العظام بسبب الشظية العظمية مع الحفاظ على اتصالها مع الأنسجة الناعمه(براءة اختراع RF للاختراع رقم 2334480 من 27.09.08). يتم إجراء التثبيت في جهاز تثبيت خارجي ، مما يسمح بتقليل الصدمة إلى الكاحل وإجراء ضغط الجرعات. بدأ الحمل على الطرف المشغل من الأيام الأولى بعد العملية. تم تفكيك الجهاز ، كقاعدة عامة ، بعد 3 أشهر عندما تم الوصول إلى علامات التوحيد الشعاعية. وفقًا للطريقة المقترحة ، تم إجراء عملية جراحية لـ 15 مريضًا.
النتائج
لتقييم فعالية العلاج والأشعة السينية و علامات طبيه... اشتملت علامات الأشعة السينية على: تقييم الالتصاق (الترابيق من خلال منطقة الكسر أو ربط المفاصل) ، المحور الميكانيكي للطرف ، وجود التهاب المفاصل في المفاصل المجاورة. تعتبر النتيجة السريرية (بناءً على المقياس المعدل لجمعية جراحة العظام الأمريكية للكاحل (AOPAv) للقدم الخلفية) ممتازًا إذا لم يكن المريض يعاني من أي ألم أو قيود في الأنشطة اليومية وغيرها من الأنشطة ، ولا يستخدم تقويمًا أو أدوات مساعدة أخرى للمشي ، ويمكن أن تتجاوز أكثر من ست كتل (حوالي 1500 متر). تعتبر النتيجة جيدة إذا كان المريض يعاني من ألم معتدل وهناك قيود على عدد من الأنشطة (المشي على الأسطح غير المستوية ، والجري ، وما إلى ذلك) ، ولكن ليس النشاط اليومي ، وتقويم العظام أو أي استخدام آخر للأدوات المساعدة عند المشي ، يمكن للمريض تمر عبر أكثر من ست كتل. اعتبرت النتيجة مرضية إذا كان المريض يعاني من ألم معتدل متكرر ولديه قيود في الأنشطة اليومية والراحة النشطة ، ويحتاج إلى أحذية فردية أو استخدام عصا ، ويمكنه المشي بحد أقصى 4-6 أرباع (1000-1500 متر). واعتبرت النتيجة ضعيفة إذا كان المريض يعاني من متلازمة الألم الشديد والتي تسبب قيودا خطيرة في الحياة اليومية ، حيث يحتاج المريض إلى استخدام جهاز تقويم أو عكازات أو كرسي متحرك ولا يستطيع المشي أكثر من 4 كتل (أقل من 1000 متر).
حقق جميع المرضى الخمسة الذين أصيبوا بنوعي 1 و 2 من كسور الكاحل بعد العلاج المحافظ نتائج ممتازة ، على الرغم من أن فترة التعافي وصلت إلى حوالي عامين. في مجموعة المرضى الخاضعين للجراحة ، تم تحقيق الاندماج في 22 مريضاً (95.6٪). كانت النتيجة السريرية ممتازة في 6 مرضى (26.1٪) ، جيدة في 12 مريضاً (52.2٪) ، مرضية في 3 مرضى (13٪) والفقيرة في 2 مرضى (8.7٪). في 2 من المرضى ، حدث الاندماج مع تأخر الدمج. كان اثنان من المرضى مصابين بعدوى تحدث تم علاجها بالعلاج الموضعي والأدوية المضادة للبكتيريا.
مناقشة
في المرحلة الأولية ، قد يتم تفويت النخر اللاوعائي للكاحل. مع مرور الوقت ، نتيجة احتقان الدم ، يبدأ ارتشاف العظام السليمة ، مما يؤدي إلى هشاشة العظام. لا يمكن إعادة امتصاص العظم الناخر ، لأن هناك انتهاك لإمدادات الدم ، والذي يتجلى في زيادة الإشعاع مقارنة بالعظم المحيط بهشاشة العظام. في هذه المرحلة ، يتم تأكيد تنخر العظم العقيم بالأشعة. يزداد عتامة العظم النخر مع استمرار إعادة التوسّع وتشكيل عظم جديد حول الترابيق النخر. هذه العملية تكمن وراء مظهر من مظاهر التصلب في النخر اللاوعائي للكاحل. بالإضافة إلى إعادة التوطين ، تحدث إعادة تكوين الأوعية الدموية والارتشاف حول العظم النخر. بالأشعة ، يتجلى ذلك من خلال حافة حول منطقة النخر. التصوير بالرنين المغناطيسي هو الطريقة الأكثر حساسية للكشف عن تنخر عظم الكاحل ، خاصة في المراحل المبكرة ، على الرغم من أن وجود الهياكل المعدنية قد يكون من موانع الاستعمال. بالإضافة إلى ذلك ، يمكن استخدام التصوير بالرنين المغناطيسي في حالة الاشتباه في حدوث نخر معقم للكاحل مع صورة شعاعية طبيعية. RCT يكشف أيضا علامات مميزةفي تنخر عظم الكاحل ، ويجب استخدامه لتأكيد الصور الشعاعية. أكد بحثنا القيمة العالية لهذه الأساليب. ومع ذلك ، يظل التصوير الشعاعي القياسي واهتمام الطبيب الأساس لتشخيص ورصد ديناميات النخر اللاوعائي للكاحل. مع الاكتشاف المبكر للنخر العقيم للكاحل وعدم وجود انتهاكات للتركيبات التشريحية ، من الممكن تراجع العملية والشفاء التام ، على الرغم من أن هذا يتطلب علاجًا طويل الأمد. في المرضى الذين يعانون من كسر في الكاحل ، فإن خطر ضعف الأوعية الدموية وما يتبعه من تنخر العظم يتناسب مع مقدار الإزاحة والخلع المرتبط بهذه الإصابات. وفقًا للأدبيات ، مع النوع الأول من الكسر ، فإن خطر الإصابة بالنخر اللاوعائي هو 0-15 ٪ ، مع النوع الثاني - يكون الخطر 20-50 ٪ ، مع النوع الثالث من الكسر ، فإن خطر الإصابة بالنخر العقيم يقترب من 100 ٪. في النوع 4 ، عندما يحدث خلع أو خلع جزئي في مفصل الكاحل وتحت الكاحل والكاحل ، فإن خطر الإصابة بالنخر العظمي يكون أيضًا 100٪. يعتمد التشخيص أيضًا على توقيت العلاج وكفايته وجودة التخفيض والحضور الأمراض المصاحبة... مع تطور النخر اللاوعائي في المراحل المبكرة بعد الإصابة (حتى 9-12 شهرًا) ، تكون العملية قابلة للعكس. يسمح لك العلاج التحفظي (التفريغ المطول للمفصل ، وعلاج الأوعية الدموية ، والعلاج الطبيعي) بالحصول على نتائج جيدة ، بشرط استعادة العلاقات التشريحية تمامًا. وفقًا لبياناتنا ، أصبحت العملية قابلة للعكس في المرضى الذين يعانون من النوعين 1 و 2 من الكسور ؛ والمرضى الذين يعانون من النوعين 3 و 4 من الكسور تتطلب إيثاق المفاصل. خيارات العلاج الجراحي الموصوفة في الأدبيات في المراحل المبكرة (قبل تطور انهيار السطح المفصلي) - هشاشة العظام في الكاحل ، واستخدام الطعوم العظمية غير الوعائية والأوعية الدموية لا تسمح لنا حتى الآن بالتحدث بشكل موثوق عن النتائج الإيجابية بسبب لعدد قليل من المرضى. مع نخر معقم للكاحل في مرحلة الانضغاط ، يتم تدمير السطح المفصلي. في أغلب الأحيان ، يتأثر السطح المفصلي للكتلة ، وكذلك السطح المفصلي السفلي للكاحل. يفقد الكاحل هيكله التربيقي ولا يمكنه توزيع وزن الجسم بين الساق والقدم أثناء المشي. والنتيجة هي التهاب المفاصل الشديد التشوه
المفاصل فوق الفوقية وتحت الكاحل. طريقة الاختيار في هذه الحالة هي إيثاق المفصل تحت الفخذ والمفاصل. يقدم عدد من المؤلفين عملية استئصال ربطة الساق ، ولكن هذا الإجراء له عدد من العيوب المهمة: فهو مؤلم ، ويتم تقصير الطرف بحوالي 4 سم ، وهناك حمل حاد على مفاصل مقدمة القدم ، مما يؤدي لاحقًا إلى انتكاس الألم متلازمة. نحن نعتبر أنه من الضروري الحفاظ على جزء قابل للحياة من الكاحل. تتمثل المشكلة الرئيسية لإثبات المفاصل في النخر العقيم للكاحل في صعوبة الحصول على اندماج العظام بسبب ضعف شديد في الدورة الدموية للكاحل ، حتى مع إيثاق المفصل الانضغاطي. تم اقتراح طرق للوذمة المفصلية لمفصل الكاحل باستخدام ترقيع عظمي بطعوم حرة ، على سبيل المثال ، من جناح الحرقفة [Y] أو من السطح الأمامي للطرف السفلي من ب / قصبة مع تثبيت دبوس وتثبيته باستخدام الجبس ، أو مع تقسيم الكاحل الخارجي في المستوى السهمي إلى جزأين. طرق العظام المذكورة أعلاه مؤلمة للغاية ، ولا تسمح بضغط إضافي ، مما قد يؤدي إلى فشل إيثاق المفاصل. من المشكلات المعروفة في إيثاق المفصل فوق العدسة ، التلاؤم الفضفاض لأسطح الكاحل للأسطح المفصلية للظنبوب والشظية بعد إزالة الغضروف المفصلي. ذات صلة خاصة هذه المشكلةيصبح مع تطور النخر اللاوعائي للكاحل ، عندما يكون هناك عجز في كتلة العظام بعد إزالة بؤرة تنخر العظم. طريقتنا المقترحة خالية من هذه العيوب: إزاحة الكاحل إلى ملامسة ضيقة للظنبوب والكبش و عقبي، مع تداخل منطقة ربط مفصل الكاحل والمفاصل تحت الكاحل ، مع الحفاظ على الاتصال بالشظية ، بسبب خط قطع العظم المائل ، فإنه يسمح بالحصول على كتلة عظم واحدة قوية بعد الدمج. يسمح جهاز التثبيت الخارجي باستعادة محور الطرف ، وتنفيذ ضغط طولي وتحميل مبكر. تتيح نتائج العلاج إمكانية التوصية بالطريقة المقترحة للعلاج الجراحي للمرضى الذين يعانون من تنخر عظم الكاحل.
المرضى الذين يعانون من كسر في عظم الكاحل لديهم مخاطر عالية للإصابة بنخر الأوعية الدموية في الكاحل ، الأمر الذي يتطلب اليقظة من قبل الطبيب المعالج. يمكن أن يحدث نخر عظم الكاحل أيضًا على المدى الطويل بعد إصابة الكاحل. للكشف في الوقت المناسب عن نخر معقم للكاحل ، يلزم استخدام التصوير بالرنين المغناطيسي أو التصوير المقطعي للتحكم في ديناميكيات العملية - الأشعة السينية. إذا تم الكشف عن نخر معقم للكاحل في مرحلة مبكرة ، يتم الإشارة إلى العلاج المحافظ ، بشرط استعادة تشريح الكاحل بالكامل ، وعدم وجود علامات على التهاب مفصل الكاحل ومفاصل الكاحل. مع تطور النخر العقيم للكاحل مع انطباع عن السطح المفصلي للكتلة والتهاب المفاصل في الكاحل والمفاصل تحت الكاحل ، يشار إلى إيثاق المفصل الثنائي. تقنيتنا المقترحة من إيثاق المفصل الثنائي بمساعدة طعم عظمي وعائي من الشظية بالاقتران مع الضغط الطولي والجانبي الذي تم تحقيقه باستخدام جهاز إليزاروف يسمح بالاندماج دون استخدام استئصال استراغالي. يساهم التحميل المبكر للطرف الخاضع للجراحة (مباشرة بعد التئام الجرح الجراحي) في تكيف المريض بشكل أسرع ، ويسرع عملية الاندماج وإعادة التأهيل.
المؤلفات
1. كريستمان ر. أ. كوهين ر. تنخر العظم وتنخر العظم الغضروفي. في: أشعة القدم والكاحل. سانت لويس ، مو: تشرشل ليفينجستون ، 2003 ؛ 452-481.
2. ريسنيك د. ، سويت دي ، مادويل ج. تنخر العظم: التسبب ، تقنيات التشخيص ، حالات محددة ، ومضاعفات. في: تشخيص اضطرابات العظام والمفاصل. الطبعة الرابعة. فيلادلفيا ، بنسلفانيا: سوندرز ، 2002 ؛ 3599-3685.
3. Adelaar RS. علاج كسور الكاحل المعقدة. أورثوب كلين نورث آم 1989 ؛ 20: 691-707.
4. مونت إم إيه ، شون إل سي ، هانجرفورد إم دبليو ، هانجرفورد دي إس. يتم علاج النخر اللاوعائي للكاحل عن طريق تخفيف الضغط من القلب. J العظام المشتركة سورج بر 1996 ؛ 78: 827-30.
5. هورست ف وآخرون. النخر اللاوعائي للكاحل: خيارات العلاج الحالية. كاحل القدم كلين إن أم 9 (2004): ص 757-773.
6. هوسل إتش ، سيلر آر ، دانياوكس إتش ، بيشلانر إس. جراحة الصدمات في العظام 1989 ؛ 108: 27-29.
7. Buachidze O.Sh.، Onoprienko G.A. إيثاق مفصل الكاحل // اختراع وابتكار في الطب. - م ، 1981. - س 116-118.
8. موريس ، HD ، Hand W. L. و Dunn A.W. اندماج بلير المعدل لكسور الكاحل. J. Bone and Joint Surg.، 53-A: 1289-1297، October. 1971.53-A1289.
9. Danilova A.E. التقييم المقارن لطرق إيثاق مفصل الكاحل / Danilova A.E. // في كتاب: أسئلة الجراحة الترميمية ، والرضوض ، وجراحة العظام. - ت .9. - 1964. - ص 176.
10. هورست ف وآخرون. نخر الأوعية الدموية في الكاحل: خيارات العلاج الحالية // عيادة الكاحل القدم. N صباحا. - 2004. - رقم 9. - ص 757-773.
مراحل النخر العقيم
هناك عدة مراحل في تطور هذا المرض. في المرحلة الأولى من المرض ، يتغير هيكل أنسجة العظام قليلاً ، ويحتفظ الورك بوظائفه ، ويكون الألم دوريًا. ترتبط المرحلة الثانية بتكوين تشققات على سطح الرأس مفصل الورك... هناك قيود في التنقل و ألم مستمر.
المرحلة الثالثة هي التهاب المفاصل الثانوي ، ويشارك الحُق في العملية المرضية. يتم تقليل حركة المفاصل بشكل كبير. تتميز هذه المرحلة بالثبات و ألم حاد... تدمير رأس الفخذ ، والألم المستمر ، وضمور عضلات الفخذ والأرداف ، والحد الأدنى من حركة مفصل الورك هي علامات تشير إلى المرحلة الرابعة والأكثر خطورة من تطور النخر.
نخر العظام العقيم
النخر العقيم هو مرض خطير ناتج عن انتهاك بنية النسيج العظمي وتغذيته وتنكس دهني في نخاع العظم. هناك العديد من الأسباب لنخر موقع النسيج العظمي أو العظم بأكمله. يمكن أن ينتج نخر العظم المعقم عن ضعف الدورة الدموية أو الإصابة الرضحية أو تجلط الدم الشرياني.
الكسور ، استخدام المعالجة الطبية غير الماهرة ، التأثير الميكانيكي المطول ، الأمراض نظام الغدد الصماء، تسمم الكحول أو جرعات عالية من عقاقير الكورتيكوستيرويد ، اعتلال العظم الغضروفي ، مرض كوميل - يمكن أن تصبح شروطًا أساسية لتدمير أنسجة العظام.
يؤدي نخر العظام إلى تغييرات لا رجعة فيها ، وتقل قوة أنسجة العظام ، ومع الحد الأدنى من الضغط على المنطقة المصابة ، يحدث الانطباع. مع زيارة الطبيب في الوقت المناسب ، يمكن أن تتوقف عملية التغيرات المرضية في العظام ، ومن ثم يمكن استعادة هيكلها.
نخر معقم لرأس الفخذ
يشير رأس الفخذ إلى مناطق المشاكل، حيث يحدث غالبًا انسداد الشرايين ، والأضرار المتراكمة بسبب الحمل الزائد والإصابات المنزلية ، والإصابات المعقدة لمفصل الورك (كسر رأس الفخذ). يمكن أن تؤدي العمليات المرضية المختلفة إلى نخر معقم لرأس الفخذ.
يمكن أن يكون هذا: تأثيرات سامة بعد تناول الهرمونات ومضادات الخلايا ، والمضادات الحيوية ، وتعاطي الكحول ، والإجهاد ، والخلع الخلقي للورك (خلل التنسج) ، وهشاشة العظام وهشاشة العظام ، والذئبة الحمامية الجهازية ، والتهاب الفقار اللاصق ، والتهاب المفاصل الروماتويدي. غالبًا ما تكون نزلات البرد التي يمكن تحملها في قائمة الأسباب ، الأمراض الالتهابيةيرافقه تباطؤ في الدورة الدموية.
في معظم الحالات ، يكون تشخيص العظام مخيباً للآمال ، فهناك تشوه حاد في مفصل الورك ، حيث يتم استخدام الأطراف الصناعية ، أو ربط المفصل ، أو قطع العظم التصحيحي. يسمح التشخيص المبكر باستخدام التصوير بالرنين المغناطيسي (MRI) لمفصل الورك بالكشف المبكر عن بداية المرض وأحيانًا يعطي العلاج المحافظ نتائج ممتازة ، باستثناء الجراحة.
العثور على خطأ في النص؟ حدده وبضع كلمات أخرى ، اضغط على Ctrl + Enter
نخر معقم في الورك والركبة
يتكون مفصل الورك من التجويف المفصلي ورأس الفخذ. إنه أكبر مفصل كروي في الإنسان. يتم إمداد الدم عن طريق شريان واحد يمر عبر عنق عظم الفخذ.
في حالة حدوث انتهاك للدورة الدموية ، يتم تعطيل إمداد الدم لهذه المنطقة ، ويتوقف إمداد الأكسجين ، العناصر الغذائية، تتدهور خصائص أنسجة العظام. عمليات الاسترداد تصبح مستحيلة ، و الامراض الانتكاسيةالمفاصل (هشاشة العظام) ، مصحوبة بألم شديد.
هذا يؤدي كذلك إلى نخر معقم لمفصل الورك. في هذه الحالة ، يظهر استبدال المفصل التالف بنظير اصطناعي (تقويم المفاصل) ، مما يساهم في استعادة النشاط الحركي بالكامل.
ظهور الدمار في مفصل الركبةمسبوقة بصدمة وفقدان تدفق الدم ، مما يؤدي إلى نخر معقم لأقماع العظام التي تشكل مفصل الركبة. هذا يؤدي إلى فقدان القدرة على النطق والإعاقة. يتجلى النخر العقيم لمفصل الركبة في الألم وانخفاض القدرة الحركية للركبة. يُظهر التصوير بالرنين المغناطيسي وفحوصات العظام تغييرات مبكرة في العظام وتساعد على منع المزيد من فقدان العظام.
تعمل العقاقير غير الستيرويدية المضادة للالتهابات (NSAIDs) على تقليل الألم والالتهاب. مع المؤشرات تدخل جراحييتم وصف التطعيم العظمي للمرضى مع تخفيف الضغط (ضعف الضغط في العظام) أو تشريح العظام ، وهو أمر ضروري في المرحلة التدريجية من النخر العقيم. الطريقة الأكثر شيوعًا هي استبدال المفصل ، أي استبدال المفصل بمفصل اصطناعي.
النخر العقيم لعظم العضد والكاحل
يتجلى المرض من خلال الألم في المنطقة مفصل الكتف، تقييد الحركة ، في المستقبل يؤدي إلى ضمور. من النادر حدوث تغييرات في هيكل عظم العضد. في حالة تقدم المرض ، يلجأون إلى التدخل الجراحي - الأطراف الصناعية ، وهي الطريقة الوحيدة حاليًا لاستعادة الوظيفة المفقودة للطرف العلوي.
مرض موش هو الاسم الذي يطلق على نخر الكاحل الذي ينشأ بشكل عفوي ويتطور بسرعة. يؤدي تنكس مفصل الكاحل إلى تشوه مفصل الكاحل. يمكن لطرق التشخيص الحديثة اكتشاف التغيرات في مفصل الكاحل في مرحلة مبكرة. خلال هذه الفترة من تطور علم الأمراض ، يمكن تطبيق تقويم العظم الغضروفي الفسيفسائي لكتلة الكاحل ويمكن استعادة تشريح المفصل.
كاتب المقال:
مويسوف أدونيس الكسندروفيتش
جراح العظام ، دكتور أعلى فئة
موسكو ، ش. Koktebelskaya 2 ، مبنى. 1 ، محطة مترو "بولفار ديمتري دونسكوي"
موسكو ، ش. برجرين 17 عمارة. 2 محطة مترو "ميدان أكتوبر"
موسكو ، محطة بالاكلافسكي ، 5 ، مترو "تشيرتانوفسكايا"
إحجز موعد
اكتب إلينا على WhatsApp و Viber
الأنشطة التعليمية والمهنية
تعليم:
في عام 2009 تخرج من أكاديمية ياروسلافل الطبية الحكومية بدرجة في الطب العام.
من 2009 إلى 2011 اجتاز الإقامة السريرية في طب الرضوح وجراحة العظام على أساس مستشفى الطوارئ رعاية طبيةمعهم. ن. سولوفيوف في ياروسلافل.
النشاط المهني:
من عام 2011 إلى عام 2012 ، عمل كطبيب جراحة العظام في مستشفى الطوارئ رقم 2 في روستوف أون دون.
يعمل حاليا في عيادة في موسكو.
التدريب:
27-28 مايو 2011 - مدينة موسكو- المؤتمر الدولي الثالث "جراحة القدم والكاحل" .
2012 - دورة تدريبية في جراحة القدم ، باريس (فرنسا). تصحيح تشوهات مقدمة القدم والجراحة طفيفة التوغل لالتهاب اللفافة الأخمصية (نتوء الكعب).
13-14 فبراير 2014 موسكو - المؤتمر الثاني لأطباء الرضوح وجراحة العظام. “جراحة العظام والكسور في العاصمة. الحاضر والمستقبل ".
26-27 يونيو 2014 - شارك في المؤتمر الخامس لعموم روسيا لجمعية جراحي اليد ، كازان .
تشرين الثاني (نوفمبر) 2014 - تدريب متقدم "تطبيق تنظير المفاصل في طب الرضوض وجراحة العظام"
14-15 مايو 2015 موسكو - مؤتمر علمي وعملي بمشاركة دولية. "طب الرضوح وجراحة العظام وجراحو الكوارث الحديثة."
2015 موسكو - المؤتمر الدولي السنوي.
23-24 مايو 2016 موسكو - كونغرس عموم روسيا بمشاركة دولية. ...
أيضا في هذا المؤتمر كان متحدثا في هذا الموضوع "العلاج طفيف التوغل لالتهاب اللفافة الأخمصية (كعب نتوء)" .
2-3 يونيو 2016 نيزهني نوفجورود - المؤتمر السادس لعموم روسيا لجمعية جراحي اليد .
في يونيو 2016. مكلف. مدينة موسكو.
الاهتمامات العلمية والعملية: جراحة القدمو جراحة اليد.
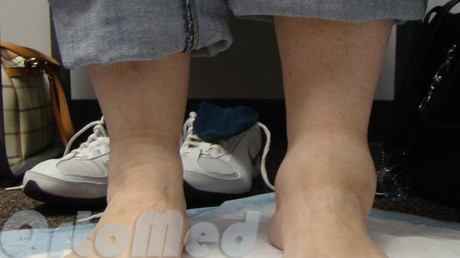
يحدث التهاب مفصل الكاحل عادة بعد إصابات رضحية مثل كسور الكاحل وتمزق الأربطة مع خلع جزئي في القدم. على عكس مفصل الركبة والورك ، نادرًا ما يعاني مفصل الكاحل من التهاب المفاصل الأساسي.
علم الأوبئة
التهاب المفاصل في مفصل الكاحل أقل شيوعًا منه في مفاصل الأطراف الأخرى. في دراسة قام بها Salzman et al. ، 639 مريضًا يعانون من آفات في الكاحل ، 70٪ يعانون من التهاب المفاصل اللاحق للصدمة ، و 12٪ مصابين. التهاب المفصل الروماتويديوكان 7 ٪ فقط من هشاشة العظام الأولية (الحقيقية).
يمكن أن يؤدي المرض إلى فقدان وظيفة المفاصل وحتى الإعاقة في المراحل الأخيرة.
هيكل ووظيفة الكاحل
يتكون مفصل الكاحل بين القصبة البعيدة والشظية والكاحل. يوفر الجهاز الرباطي ثباتًا كبيرًا في المفصل. تتمثل الوظيفة الرئيسية لمفصل الكاحل في توفير ثني وتمديد القدم بالنسبة إلى الجزء السفلي من الساق.
![]()
ومن الجدير بالذكر أن الجزء القريب وعنق الكاحل من القدم يعاني من ضعف في تدفق الدم. نتيجة لذلك ، مع كسور الكاحل ، يحدث إما اندماج طويل ، أو نخر عقيم (جزء من العظم يموت) لجزء من العظم.
من أجل فهم الفيزيولوجيا المرضية لمرض التهاب المفاصل ، من الضروري أن يكون لديك فهم عام لبنية الأنسجة الرخوة للمفصل. يغطي الغضروف المفصلي الهيالين. يتكون من الماء والكولاجين والبروتيوجليكان ، وهو عبارة عن مصفوفة من الغضروف الزجاجي ، وله خواص لزجة مرنة وميكانيكية تمنحه قوة شد تجعله مقاومًا للضغط. هذه الخصائص تجعلها مثالية ل وظيفة دعم، لأنه يتحمل وزن الجسم. ومع ذلك ، فإن إمداد الغضروف الزجاجي بالدم ضعيف نسبيًا ، لذا فإن الشفاء يكون أبطأ مع الإصابة.
أسباب التهاب مفصل الكاحل
مع تقدم العمر ، يتآكل هيكل الغضروف بشكل ملحوظ. هذه سمة من سمات جسم الإنسان. يتفاقم كل شيء بسبب الأحمال على القدم ، بالإضافة إلى عدد من العوامل الأخرى:
- وجود أمراض مختلفة في القدم (القدم المسطحة ، على سبيل المثال) ، التشوهات الخلقيةمثل خلل التنسج.
- عضلات وأربطة الساقين غير قوية بشكل كافٍ.
- جميع إصابات الكاحل من الالتواءات والخلع.
- عدم الامتثال لمبادئ التغذية السليمة ، ونتيجة لذلك ، زيادة الوزن ، مما يؤدي إلى زيادة العبء على الجهاز العضلي الهيكلي بأكمله.
- استخدام الأحذية الخاطئة أو الكعب العالي.
- الاستعداد الوراثي لظهور المرض.
- اضطرابات في جهاز الغدد الصماء.
- نشاط بدني شديد.
- وجود مرض مثل التهاب المفاصل الروماتويدي.
الفيزيولوجيا المرضية لمرض التهاب المفاصل
تم تصميم مفصل الكاحل لتوزيع الحمل على أقصى مساحة لتقليل الضغط على الأسطح المفصلية. يمكن أن تؤدي إصابة هذه الأسطح إلى تقليل منطقة التلامس بين الغضاريف المفصلية. ونتيجة لذلك ، يزداد الضغط في الأجزاء السليمة من المفصل ، مما يؤدي إلى تسريع تآكله وتشكيل الفصال العظمي.
تحدث عملية تطور التهاب المفاصل في خمس مراحل رئيسية:
- تلف سطح المفصل
- التهاب الغشاء الزليلي
- نخر غضروفي
- تصلب صفيحة سوساوا
- التشوش والنخر
على وجه الخصوص ، عندما يتلف الغضروف المفصلي ، يصبح خشنًا. يتسبب احتكاك الأسطح الخشنة ببعضها البعض في تكوين جسيمات دقيقة. يتفاعل الغشاء الزليلي مع هذه الجزيئات كمادة غريبة لا ينبغي أن تكون موجودة في المفصل مع التهاب مزمن. عن طريق إنتاج إنزيمات لتحللها (ارتشاف) وشفاء الغضاريف. في مثل هذه الظروف ، يحدث تضخم الخلايا الغضروفية وانخفاض في تكوين الكولاجين. في حالة التهاب المفاصل الشديد ، قد تتعرض الطبقة تحت الغضروفية لتآكل السطح المفصلي ، مما يؤدي إلى تكوين أكياس. هذا هو بالفعل 3-4 درجات من الفصال العظمي.
علامات وأعراض التهاب مفصل الكاحل
المظاهر الرئيسية لمرض التهاب المفاصل:
- ألم مؤلم مستمر
- الكزازة؛
- الوذمة؛
- عدم الاستقرار المشترك.
تميل الأعراض إلى التفاقم بمرور الوقت. من المهم تحديد الموقع الدقيق والطبيعة والمدة وتطور الأعراض من أجل إجراء التشخيص الصحيح.
سيساعد التوطين الدقيق للألم في التفريق بين التشخيص. في حالة الفصال العظمي ، يكون الألم موضعيًا أمام مفصل الكاحل. مع الضرر المزمن للجهاز الرباط ، يتم تحديد الألم في الأقسام الجانبية. في بعض الأحيان يكون الألم متوقعا في المنطقة الخلفية ، وقد يكون هذا بسبب هزيمة وتر العرقوب.
يمكن أن يؤكد الخرق وانسداد حركة المفصل والإحساس بجسم غريب تشخيص التهاب المفاصل. ومع ذلك ، في بعض المرضى ، يكون المرض بدون أعراض ويتم تعريفه على أنه نتيجة عرضية في التصوير بالرنين المغناطيسي أو الأشعة السينية عند تشخيص مشكلة أخرى.
تشخيص التهاب المفاصل
أثناء الفحص الأولي ، يكتشف الطبيب ما إذا كانت هناك أية إصابات أو عمليات في بروز مفصل الكاحل ، وما إذا كان الأقارب مصابين بالتهاب المفاصل. يتم تحديد نطاق حركة كلا المفاصل. تقييم ثبات الكاحل لتحديد تلف الأربطة.
طرق التشخيص الإضافية
يستخدم التصوير الشعاعي لتأكيد التشخيص السريري لمرض التهاب المفاصل. كقاعدة عامة ، يكفي إجراء الإسقاطات الأمامية والجانبية.
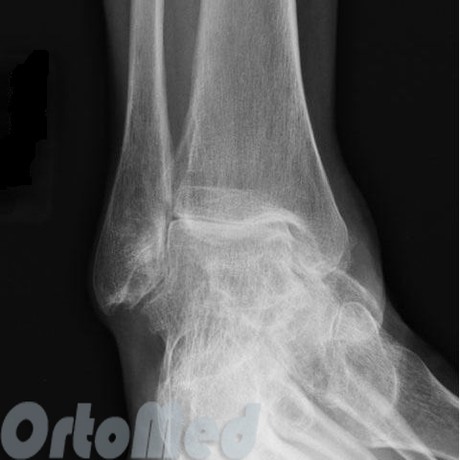
تساعد الأشعة السينية للكاحل في تحديد عيوب العظام ، بما في ذلك تضيق مساحة المفصل ، والنتوءات العظمية (النتوءات العظمية) ، والتكيسات تحت الغضروفية ، والتصلب الغضروفي. هذا يكفي لإجراء تشخيص نهائي لمرض التهاب المفاصل. ومع ذلك ، فإن الأشعة السينية غير قادرة على اكتشاف تلف الغضروف. في هذه الحالات ، في حالة الاشتباه في التهاب المفاصل ، ولكن لم يتم تصويره على الأشعة السينية ، يتم توصيل طرق التشخيص الأخرى (التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي).
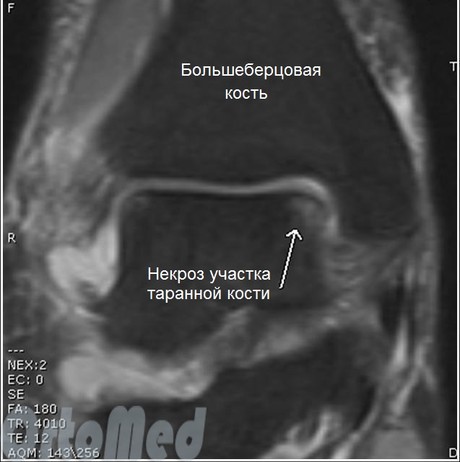
يعد التصوير بالرنين المغناطيسي طريقة تشخيصية مفيدة للغاية حيث يمكنه تقييم أمراض الأنسجة الرخوة المصاحبة وتلف الغضاريف بدقة عالية. نتيجة لذلك ، فهي الأداة الأكثر حساسية لتشخيص آفات الغضروف.
في حالة إصابة الغضروف ، ستظهر التغييرات في التصوير بالرنين المغناطيسي:
لا يمكن تشخيص التهاب المفاصل بفحوصات الدم فقط. يمكن للتحليلات فقط استبعاد أو تأكيد الأمراض الجهازية التي تسبب التهاب المفاصل (الروماتويد أو النقرس) واضطرابات التمثيل الغذائي والغدد الصماء التي تسبب تغيرات تنكسية في المفاصل. وكذلك الأمراض الالتهابية الموضعية التي تسبب التهاب المفاصل التفاعلي أو المعدي.
ل تشخيص متباينالتهاب المفاصل في مفصل الكاحل وتحت الكاحل ، يمكن أيضًا استخدام اختبار حقن التخدير. على سبيل المثال ، يتم حقن الليدوكائين في تجويف الكاحل ، إذا استمر الألم ، يتأثر المفصل تحت الكاحل.
تشخيص متباين
قبل إجراء التشخيص النهائي لمرض التهاب المفاصل ، من الضروري استبعاد الآفات الالتهابية للمفصل. مثل التهاب المفاصل الروماتويدي والتهاب المفاصل النقرسي والمعدي. كما هو مذكور أعلاه ، يتم استخدام التحليلات لهذا: العامل الروماتيزمي ، مضاد الستربتوليسين ، حمض البوليك ، بروتين سي التفاعلي, التحليل العامدم.
قد يحدث النخر العقيم (النخر اللاوعائي للعظم) في الكاحل بسبب كسر سابق. سريريًا ، يمكن أن يظهر على شكل فصال عظمي ، لكن التصوير المقطعي والتصوير الشعاعي سيظهر مناطق ذات كثافة متزايدة ، تصلب.
إذا كان هناك اشتباه في التهاب المفاصل ، ولكن يتم تحديد القاعدة في الصور الشعاعية ، فمن الضروري استبعاد تلف الغضروف باستخدام التصوير بالرنين المغناطيسي.
علاج التهاب مفصل الكاحل
الهدف من علاج تآكل مفصل الكاحل هو تقليل الألم وتحسين الوظيفة وزيادة نطاق حركة المفصل. يمكن أن يكون العلاج متحفظًا ، أي بدون جراحة أو جراحي.
يشار إلى العلاج التحفظي في حالة الفصال العظمي الخفيف إلى المتوسط. يشملوا:
- طرق العلاج الطبيعي (العلاج المغناطيسي ، العلاج بالليزر ، الرحلان الكهربائي ، SWT) ؛
- تناول العقاقير غير الستيرويدية المضادة للالتهابات.
- استخدام مقوام الكاحل لتحقيق الاستقرار ؛
- تمارين العلاج الطبيعي للحد من الأحمال.
- الحقن حمض الهيالورونيكلتسكين الآلام بشكل مؤقت ؛
- الخامس الحالات الشديدةعندما تفشل جميع الطرق المذكورة أعلاه ، يتم إجراء حقن الكورتيكوستيرويد داخل المفصل.
يعد النشاط البدني وعلاج التمارين جانبًا مهمًا في بداية العلاج لأنه يمكن أن يساعد المريض في الحفاظ على نطاق الحركة والقوة وتقليل احتمالية ضمور العضلات. الأطراف السفليةمتأخر، بعد فوات الوقت. التمرين مفيد للحفاظ على وزن الجسم المثالي لأن الوزن الثقيل يضع ضغطًا أكبر على المفاصل المصابة. دعامة (ضمادة) تساعد على الاستقرار. يساعد دعم الكاحل بجهاز تقويم على التقليل المعند القيادة. حاليًا ، هناك مجموعة كبيرة إلى حد ما من أجهزة تقويم العظام معروضة للبيع.
عملية التهاب المفاصل
يشار إلى العلاج الجراحي للمرضى الذين يعانون من التهاب المفاصل الشديد والذين لم يكن العلاج المحافظ فعالاً.
هناك عدة خيارات جراحية مختلفة لعلاج هشاشة العظام:
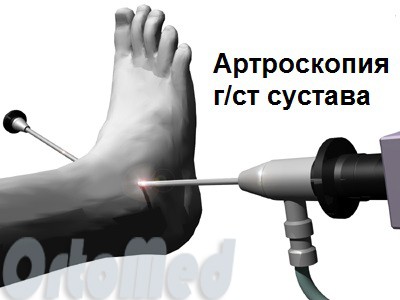
- تنظير مفصل الكاحل.يعتبر تنظير المفصل أداة مهمة في الوقاية من التهاب مفصل الكاحل وعلاجه. يتخيل الطبيب المفصل ويقوم ببعض العلاجات للقضاء على مصدر الألم ، بما في ذلك استئصال الغشاء الزليلي (إزالة الغشاء الزليلي الملتهب من المفصل). حذف أجسام غريبةوالنمو الليفي والعظام ، عمليات الاستردادعلى الغضروف.
- قطع عظم القصبة.في بعض الحالات ، يتشكل الفصال العظمي في المفصل بسبب تشوه عظم القصبة ، مما يؤدي إلى توزيع غير صحيح للحمل في جميع أنحاء مفصل الكاحل. يسمح لك قطع عظم الظنبوب بتصحيح التشوه ومحاذاة محور الطرف ، وتحسين توزيع الحمل على المفصل. تستخدم هذه الطريقة بشكل رئيسي في المرضى الصغار الذين يعانون من التقوس أو التقوس أروح إبهام القدم الأروحمع الضوء أو واسطةالتهاب المفاصل.
- تقويم المفاصل.استبدال الجزء المصاب من السطح المفصلي للكاحل (في أغلب الأحيان) أو الظنبوب. من المنطقة الفارغة لعظم الفخذ في مفصل الركبة ، يتم أخذ طعم (منطقة السطح المفصلي) ونقله إلى مفصل الكاحل. وبالتالي ، من الممكن استبدال العيب في السطح المفصلي واستعادة تطابق المفصل.
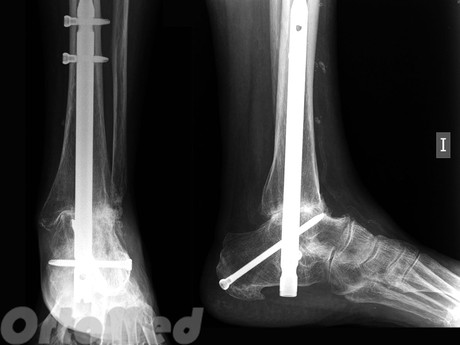
- إيثاق مفصل الكاحل.إيثاق المفصل هو أحد أحدث خيارات العلاج الجراحي. يستطب إيثاق المفصل للمرضى المصابين بشدة متلازمة الألمالذين لا يعانون من تشوه عظمي أو خلع جزئي. يمكن إجراء إيثاق المفصل علانية أو بالمنظار. تقلل طريقة التنظير المفصلي من مدة الإقامة في المستشفى وإعادة التأهيل. يتحقق الاندماج عادة في 80-90٪ من الحالات. العيب الرئيسي هو أن إيثاق المفصل يزيل انثناء وتمديد القدم لتخفيف الآلام. بالإضافة إلى ذلك ، يمكن أن يؤدي عدم وجود حركة في مفصل الكاحل إلى تسريع تأكل المفاصل في باقي مفاصل القدم.
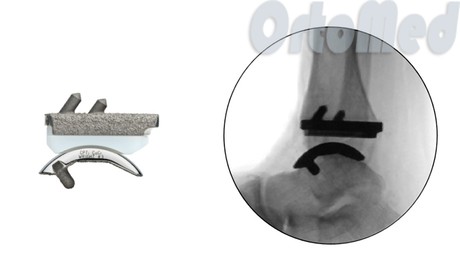
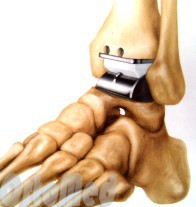
- مفصل الكاحل.يهدف هذا النوع من العلاج الجراحي إلى استعادة وظيفة المفصل المصاب. أثناء العملية ، يتم إزالة جزء من عظم الساق والكاحل واستبداله بمكونات اصطناعية. ما يعطي ما يكفي نتيجة جيدةيزيد من نطاق الحركة ويخفف الألم بشكل مهم.
النخر العقيم - نخر في موقع من النسيج العظمي في الجزء تحت الغضروفي من السطح المفصلي للعظم ، وعادة ما يرتبط باضطراب الدورة الدموية الموضعي في منطقة معينة من العظم. يتطور المرض عادةً على خلفية إصابة المفاصل ، واستخدام الكورتيكوستيرويدات ، وإدمان الكحول ، والتهاب البنكرياس ، وفقر الدم المنجلي ، والإشعاع المؤين ، وما إلى ذلك. نخر عظم مجهول السبب ، لكن عدد هذه التشخيصات قد انخفض مؤخرًا مع توسع إمكانيات الطب.
يسمح تشخيص الأشعة السينية بتحديد المراحل المتأخرة من المرض مع تفتيت أو تشوه رأس الفخذ. في معظم الحالات ، يكون تشخيص العظام ضعيفًا - التهاب مفصل الورك شديد التشوه ، حيث يتم استخدام الأطراف الصناعية ، أو ربط المفصل ، أو قطع العظم التصحيحي كطرق مفضلة للعلاج الجراحي. لا يمكن التشخيص المبكر إلا باستخدام التصوير بالرنين المغناطيسي (MRI) لمفصل الورك ويعطي الأمل في الحصول على نتيجة إيجابية للمرض باستخدام العلاج المحافظ أو الجراحي.
غالبًا ما يُلاحظ المرض عند الرجال (8: 1) من الشباب ومتوسط العمر (> من جميع الحالات) ويمثل 1.5-2 ٪ من جميع أمراض العظام. عظم سبب شائعالنخر العقيم غير الرضحي لرأس الفخذ (ANFH) العلاج بالكورتيكوستيرويدوتعاطي الكحول.
في الأدبيات ، يتم تمثيل وجهتي نظر على نطاق واسع بالتساوي: الصدمة والأوعية الدموية. من المعروف أن ANKT يمكن أن يكون ناتجًا عن أسباب مختلفة: انتهاك سلامة الشرايين عن طريق الالتواء أو الانضغاط ، والانسداد ، والتشنج المطول للشرايين ، والركود الوريدي والتأثيرات الميكانيكية الأخرى. تمت دراسة ANFH نتيجة إصابة المفصل (خلع ، كسر في منطقة metaepiphysis) أو التدخل الجراحي بشكل كامل ، وآلية حدوثه ناتجة عن انتهاك منطقة تدفق الدم الشرياني والوريدي.
تعد مسألة دراسة التسبب في ما يسمى ANFH غير الرضحي أكثر تعقيدًا. وقد ثبت أنه نتيجة الصدمات الدقيقة ، والحمل الزائد المشترك وغيرها عوامل غير مواتيةتحدث عمليات "التعب" في أنسجة العظام. تذهب النبضات من التركيز إلى القشرة الدماغية وتسبب إشارات ردود الفعل المقابلة التي تسبب تشنج الأوعية الدموية أو ركود الدم والليمفاوية ، واضطرابات التمثيل الغذائي ، وتراكم نواتج التسوس في العظام. يؤدي هذا إلى تغيير في الخصائص الفيزيائية والكيميائية والديناميكية الهيكلية للعظام ، مما يؤدي إلى تدمير بطيء للتربيق العظمي ، مما يؤدي إلى مزيد من الانسداد التداول المحليوتطور العملية. يدعم العديد من الباحثين في الوقت الحاضر نظرية "الصدمة الدقيقة المزمنة".
في مراجعة الأدبيات ، أ. خلص كوروبكوف (Korobkov 1994) إلى أن كل نخر في رأس الفخذ هو من أصل إقفاري ناتج عن الانسداد الشرياني. وفقًا لنظرية الأوعية الدموية ، فإن ANFH هو نتيجة التغيرات في الدورة الدموية المحلية ، والتي قد يحدث على أساسها انقطاع الدورة الدموية الشريانية أو عرقلة التدفق الوريدي. سمحت التغييرات في اضطراب الدورة الدموية الوريدية في الشلل المصاب بعظم الفخذ لدى المرضى الذين يعانون من نخر معقم لبعض المؤلفين باقتراح أن التغيير الأساسي هو القصور الوريديمع الانتقال اللاحق للعملية إلى نظام الشرايين... بسبب التغيرات المورفولوجية في المسار التدفق الطبيعييتم تتبعها بشكل سيئ ، وتم الكشف عن شبكة وريدية أكثر كثافة ، ويسود نوع الدوالي في الجهاز الوريدي ، مما جعل من الممكن التأكد من حدوث تمدد حاد في الأوردة ، وتباطؤ تدفق الدم والركود ، وزيادة نشاط مؤشر البروثرومبين ، زيادة في تجلط الدم ولزوجة الدم. تتجلى انتهاكات تدفق الدم من خلال زيادة ضغط الدم داخل العظام ، مما يؤدي إلى تفاقم الاضطرابات الدماغية. أحد أسباب النخر العظمي لرأس الفخذ هو زيادة الضغط داخل العظم عند الطرف القريب من الفخذ.
رأس الفخذ هو جزء مغلق ، وبالتالي فإن العظام حساسة للغاية لأي اهتزازات إقفارية. على خلفية زيادة الضغط داخل العظم ، يحدث تجلط الأوعية الدموية ، ويتطور نقص التروية ، مما يؤدي إلى نخر الترابيق العظمي. يحدث تدمير العظم لاحقًا حيث يكون نقص التروية والحمل على رأس الفخذ أكثر وضوحًا. وفقًا لـ G.S. Kilchevsky (1963) المسكنات والعقاقير المضادة للالتهابات ، وكذلك الكحول ، تؤدي إلى الحماية من الألم وإزالة الحالة الالتهابية. يقترن هذا بالنخر العظمي والحمل الزائد لمنطقة معينة من رأس الفخذ ، مما يؤدي إلى تدمير العظم تحت الغضروفي وهشاشة العظام الموضعية. أظهرت الدراسات التجريبية ، مقارنة بالدراسة النسيجية لمواد التشغيل ، أنه عند حدوث اضطراب في تدفق الدم في الغدة الصنوبرية ، تتشكل بؤر تنخر العظم في الأيام 3-5 ، والتي يتم استبدالها بنسيج عظمي أثناء إعادة تكوين الأوعية الدموية وتتحول إلى حالة طبيعية. نسيج العظام أثناء التمايز. في ظل الظروف غير المواتية (الحمل الزائد للمفصل) ، تتطور منطقة حول البؤرة من التليف على حدود موقع تنخر العظم والأنسجة المحيطة ، وبعد ذلك ، على خلفية اضطرابات الدورة الدموية الثانوية ، يتم تشكيل منطقة مقال ترتيب من التصلب العظمي حول البؤرة. من الناحية النسيجية ، خلال هذه الفترة ، تكون الحزم العظمية خالية من الخلايا العظمية ، وتمتلئ الفراغات بينها بكتل بروتينية ، ويتم تحديد موقع النخر العظمي بواسطة الأنسجة الليفية. تنهار منطقة النخر العظمي مصحوبة بكسور في الصفيحة العظمية تحت الغضروف مع انفصال الغضروف المفصلي عن منطقة النخر العظمي مع تلف ميكانيكي موضعي وانحطاط وانفصال. في مراحل لاحقة ، في منطقة التغيرات التفاعلية وفي منطقة بؤرة تنخر العظم ، يتم تشكيل صفيحة عظمية مغلقة ، وإعادة هيكلة كيسي وتغيرات أخرى مميزة لتشوه الفصال العظمي.
الآفة المقطعية للجزء الأمامي العلوي من رأس الفخذ مدعومة بحمل ثابت في هذه المنطقة. يؤدي تدمير الغضروف المفصلي إلى تطور التهاب الغشاء المفصلي (التهاب المفاصل التفاعلي) في مفصل الورك. عند قياس عرض مساحة المفصل ، وجد أنه في المتوسط يبلغ 5.1 مم ، ولا يزيد الفرق بين المفصل الأيمن والأيسر عن 0.3 مم. تشير الزيادة في هذه المعلمات> 7 و> 1 مم (على التوالي) إلى التهاب الغشاء المفصلي للورك.
سبب شائع يوحد جميع حالات نخر العظم غير الرضحي هو هشاشة العظام. في الوقت نفسه ، في الجزء الأمامي العلوي من رأس الفخذ ، والذي يمثل معظم الحمل ، يحدث كسر من "إجهاد" الترابيق العظمية. يشتبه في أن تراكم الترابيق المكسور يؤدي إلى إغلاق التدفق الدم الشريانيويسبب نخر العظام.
مزيج من هشاشة العظام والضغط الميكانيكي ، أدوية، يؤدي الالتهاب والألم إلى كسر التربيق تحت الغضروف وما يتبعه من تدمير والتهاب المفاصل التنكسي لمفصل الورك. كان لدى جميع المرضى اختلال وظيفي واضح في الحركة بسبب متلازمة الألم ، وتقييد الحركات في المفصل ، ونقص التغذية ، واختلال وظيفي في العضلات.
يجذب ANCT في الأمراض الروماتيزمية اهتمامًا خاصًا وهي واحدة من المشكلات الملحة لأمراض الروماتيزم الحديثة فيما يتعلق بالزيادة الواضحة في أمراض العظام وآليات التطور غير الواضحة والمسار التدريجي المطرد وتعقيد العلاج.
هذه المشكلة مهمة جدًا في ممارسة اختصاصي أمراض الروماتيزم ، حيث لوحظت هذه المضاعفات في 10-70 ٪ من حالات التهاب المفاصل الروماتويدي (RA) ، الذئبة الحمامية الجهازية (SLE) ، تصلب الجلد الجهازي ، التهاب الفقار اللاصق ، إلخ (Nasonov EL ، 2002). تستند النظرية الوعائية الأكثر انتشارًا حول تنخر العظام إلى التهاب الأوعية الدموية. التهاب الأوعية الدموية في RA ، SLE هو التهاب الأوعية الدموية الناجم عن ترسب المركبات المناعية في الطبقة تحت البطانية من الغشاء القاعدي للأوعية العظمية. هذا يعطل الدورة الدموية في رأس الفخذ والحق. غالبًا ما يرتبط ANCT في SLE بانتهاك تدفق الدم إلى موقع العظام. أشد هذه العواقب هي عواقب ANFH والمفصل الصدغي الفكي. لسوء الحظ ، هو الذي يتم الاحتفال به في أغلب الأحيان. هناك أيضًا تقارير عن نخر معقم للرأس في الأدبيات. عظم العضدلوحظ في مرضى التهاب الكلية الذئبي ، وكذلك في المرضى الذين لا يعانون من تلف الكلى. أيضًا ، يمكن أن يحدث ANKT أثناء فترة تناول جرعة علاجية من بريدنيزولون (30 مجم / يوم) ، وأثناء فترة مغفرة العملية ، على خلفية الحد الأدنى من العلاج بالستيرويد المداومة. التسبب في هذا مضاعفات شديدةيرتبط بكل من العلاج بالستيرويد طويل الأمد وآفات الأوعية الدموية الدقيقة ، النموذجية لمرض الذئبة الحمراء بشكل عام.
الاضطرابات في نظام دوران الأوعية الدقيقة ذات طبيعة عامة وتعتبر أحد العوامل المهمة في التسبب في التهاب المفاصل الروماتويدي ومضاعفاته على المستوى الخاص به جدار الأوعية الدمويةوداخل الأوعية. هم مسؤولون عن انخفاض في الأنسجة وتدفق الدم الإقليمي مع التغييرات اللاحقة في بنية ووظيفة العضو والأنسجة. الأيض الطبيعي وعمل أي عضو مستحيل بدون حالة كافية من دوران الأوعية الدقيقة. في هذه الحالة ، تحدث أي عملية مرضية مع تغيرات في الأوعية الدموية الدقيقة ويمكن أن تختلف من المحلية (اعتلال الأعصاب المحيطي المحيطي والتهاب الشرايين الرقمي ومتلازمة رينود والحيوان الشبكي وما إلى ذلك) إلى التهاب الأوعية الدموية الجهازية نفسه (الرئوي والتاجي والمساريقي والدماغ) وهو على أساس نشأة المناعة الذاتية.
في المراحل الأولى من المرض ، تتعطل الخصائص الريولوجية للدم في نظام دوران الأوعية الدقيقة. يؤدي تشنج الأوعية الدموية مع الخصائص الريولوجية المتغيرة إلى إبطاء تدفق الدم ويؤدي إلى انحراف حالة التبادل عبر الشعيرات الدموية في بؤرة النخر. يؤدي ضعف الدورة الدموية في رأس الفخذ إلى انخفاض قوته الميكانيكية ، مما يزيد من احتمالية حدوث تشوه في رأس الفخذ.
يعتقد عدد من الباحثين أنه في حالة اضطرابات الدورة الدموية ، يتأثر الغضروف بالدرجة الأولى ، والذي يفقد في نفس الوقت خصائصه المرنة ، ثم تنتقل العملية إلى الطبقة تحت الغضروفية من رأس الفخذ والحق.
تعتمد نظرية تطور تنخر العظم على الحمل الزائد الوظيفي لمفصل الورك أو دونه البيولوجي ، وهو عامل مهيئ مهم لهشاشة العظام.
يعتقد عدد من المؤلفين أن سبب تطور ANFH هو الزيادة الحادة في الضغط داخل العظم الناجم عن الحمل الزائد التشنجي. في الوقت نفسه ، يزداد ضغط التلامس على مناطق السطح المفصلي للغضروف ويحدث عدم انتظامه. يفقد الغضروف قدرته على تحمل الضغط والشد مما يؤدي إلى تدميره.
يجب إيلاء اهتمام منفصل لتحديد العلاقة بين تناول الكورتيكوستيرويدات (GCS) وتطور تنخر العظام في العظام ، بما في ذلك ANFH. تمت مناقشة هذه القضية في العديد من الدراسات. علاوة على ذلك ، أبلغ بعض الباحثين عن اعتماد واضح لتطور ANFH على جرعة GCS. يعتبر بعض المؤلفين أن الجرعة اليومية العالية من الكورتيكوستيرويدات هي عامل الخطر الوحيد الموثوق به ، بينما لم يكشف آخرون ، على العكس من ذلك ، عن وجود علاقة مباشرة بين تطور ANFH والمتوسط. جرعة يومية، سواء في الشهر الأول من تناول الكورتيكوستيرويدات ، ولأول مرة 3 ؛ 6 و 12 شهرًا من العلاج بالستيرويد. ومع ذلك ، لاحظ بعض المؤلفين تطور تنخر العظم لدى مرضى RA و SLE الذين لم يتلقوا GCS مطلقًا. مثل هذه الحالات نادرة للغاية. كقاعدة عامة ، فإن تطوير ANGBK مع مرض الروماتويدمسبوقة العلاج بالهرمونات... لمقارنة مرضى SLE مع وبدون ANFH من حيث نشاط المرض ، لم يكن من الممكن تحديد الاختلافات بين هاتين المجموعتين.
لشرح حدوث ANFH في مرض الروماتويد ، كان من الضروري توضيح العلاقة المحتملة بين تنخر العظم في العظام وتأثير GCS على التمثيل الغذائي للدهون ، مما يؤدي إلى زيادة نسبة الدهون في الدم ، والانصمام الدهني اللاحق لشريان رأس الفخذ. . وهذا ما يفسر زيادة الضغط داخل العظام ، مما يعيق الدورة الدموية الطبيعية في هذه المنطقة.
تشارك جميع مكوناته في تطوير علم أمراض مفصل الورك. الآفات الالتهابية التنكسية للجهاز العضلي - الرباط الذي يحمل العبء الأكبر تتجلى في الألم وتسبب تطور تقلصات الانثناء. إن إصابة الغشاء الزليلي والأوعية الدموية ، ثم التغيرات في نسيج العظام مع كل علامات التدمير الكامنة في الالتهاب ، تجعل العملية عمليا لا رجعة فيها.
العلامة الأولى لـ ANFH هي الألم ، الذي يتميز بالتوطين غير المحدود ، والميل إلى التشعيع الواسع: في منطقة أسفل الظهر والأرداف ، أسفل الساقين ؛ في منطقة الفخذ ، وخاصة في كثير من الأحيان (حتى 70٪ من الحالات) - في منطقة مفصل الركبة. يُنظر إلى أحاسيس الألم البعيدة هذه على أنها أساسية وتبتعد بسهولة عن التشخيص الصحيح. مع التوطين غير النمطي للألم ، يصبح من الضروري التمييز بين النخر العقيم والتهاب الجذور القطنية العجزية. في البداية ، يكون الألم منخفض الشدة ، ويظهر عند المشي ، في الطقس السيئ ويختفي عند الراحة ، ويصبح تدريجيًا ثابتًا وأكثر شدة ، ويزداد مع المجهود. بعد فترة من التفاقم ، في بعض الأحيان يكون هناك راحة ، ولكن بعد ذلك تزداد أعراض المرض. في بعض الحالات ، يمكن أن يكون ظهور المرض مفاجئًا.
أثناء التفتيش ، حتى في التواريخ المبكرةللأمراض ، يتم تحديد ضمور ملحوظ في عضلات الفخذ ، وكذلك تسطيح عضلات الألوية على جانب الآفة. مع تقدم المرض ، يزداد ضمور العضلات ، ويكون تقريبًا متلازمة مرضية متأصلة في ANCT.
من أولى أعراض المرض الحد من حركة الورك الدورانية ، وخاصة الدوران الداخلي (80-85٪ من الحالات) المصحوب بألم. ثم هناك قيود على الاختطاف ، وأخيراً ، انخفاض في الحركة في المستوى السهمي. هذا يرجع إلى حقيقة أن النخر العظمي في البداية هو في الأساس مرض خارج المفصل ، حيث يتم تحديد العملية المرضية في المنطقة تحت الغضروف من العظم تحت سمك الغضروف المفصلي السليم ، والذي يحتفظ بقابليته للحياة لفترة طويلة جدًا ، وبالتالي يضمن وظيفة جيدة للمفصل لفترة طويلة.
يعتبر توطينه الثنائي نموذجيًا جدًا لـ ANFH (50-67٪ من الحالات). غالبًا ما تحدث العملية المرضية ، بدءًا من جانب ، في 90 ٪ من الحالات خلال عام واحد من ناحية أخرى.
يمكن أيضًا استخدام الآفة السائدة عند الذكور (80-90٪) على أنها علامة التشخيص ANKT.
لا تتغير الحالة العامة للمرضى الذين يعانون من النخر العقيم ، ويظل CBC طبيعيًا.
تعتبر طريقة الأشعة السينية رائدة التشخيص الإشعاعي ، والتي أثبتت أنها طريقة عالمية للبحث. ومع ذلك ، يجب الاعتراف بأن التشخيص الإشعاعي متأخر بالنسبة للتشخيص السريري المزعوم. يعد تحديد العلامات الأولية للتغيرات المرضية في مفاصل الورك مهمة تشخيصية صعبة للغاية. كتابة المقال أهمية في التشخيص المبكريتم تعيين الأضرار التي لحقت العظام لطرق النويدات المشعة. يستخدم التصوير الومضاني على نطاق واسع لتشخيص ANFH. يتجلى الموقع اللاوعائي في المشاشية القريبة من عظم الفخذ مع ANFH (ما يسمى بالمنطقة الإقفارية) على scintigrams من خلال انخفاض تراكم الأدوية المشعة في منطقة النخر من الأسابيع الأولى للمرض. مع التنفيذ في الممارسة السريرية التصوير المقطعيأصبح من الممكن بطريقة جديدة ، على مستوى أعلى ، تقييم علاقة العظام التي تشكل مفصل الورك ، لتقييم كثافة عظام رأس الفخذ نوعياً.
يعد العرض والتشخيص السريري لـ ANFH في المراحل المبكرة أمرًا صعبًا ، وغالبًا ما يتم ملاحظة الأخطاء التشخيصية. في معظم الحالات ، يتم علاج المرضى من "تنخر العظم القطني" ، "التهاب الجذر" أو "عرق النسا" ، "التهاب المفاصل" في مفصل الركبة. لا يتم تشخيص كل مريض ثالث على الإطلاق.
تشخيصات ANGBK لها طابع متدرج. الطريقة الأكثر تحفظًا هي الأشعة السينية ، والتي يتم دعمها باستخدام التصوير الومضاني وطرق البحث الأخرى.
تشير الدراسات المعملية للمرضى إلى ضعف تدفق الدم الشعري ، وزيادة الضغط داخل العظام ، ومتلازمة فرط التخثر ، وضعف التنظيم النباتي في هؤلاء المرضى.
يتكون تشخيص ANGBK من مرحلتين. في المرحلة الأولى ، إذا كانت هناك شكاوى من ألم في مفصل الورك والورك وحتى مفصل الركبة ، فمن الضروري إجراء الأشعة السينية لكل من مفصل الورك. في المراحل اللاحقة من النخر العقيم ، هذه الدراسة كافية. في الصور الشعاعية ، ستكون منطقة النخر وشكلها وحجمها مرئية بوضوح. ومع ذلك ، في المراحل المبكرة من النخر العقيم (حتى في حالة التجسس الشديد للهاتف لألم هاتف windows) ، قد لا تكون هناك تغييرات على الإطلاق في الصور الشعاعية لمفاصل الورك. لذلك ، في مثل هذه الحالات ، من الضروري إجراء دراسة خاصة تسمى التصوير بالرنين المغناطيسي لمفاصل الورك. فقط التصوير بالرنين المغناطيسي يمكن أن يكشف حتى أصغر آفة من ANFH. هذه الدراسةغير ضار تمامًا ولا يستخدم الأشعة السينية.
يعتمد اختيار طريقة علاج ANFH بشكل أساسي على مرحلة المرض في وقت التشخيص. حاليا ، هناك 5 مراحل مميزة للتغيرات المرضية. في المرحلة الأولى من النخر ، لا يعطي فحص الأشعة السينية نتائج إيجابية. يحتفظ رأس الفخذ بشكله المتأصل ، كما أن بنية العظام لا تتغير. يكشف الفحص النسيجي عن صورة نخر للمادة الإسفنجية للرأس ونخاعها العظمي. يطلق بعض المؤلفين على هذه المرحلة اسم "ما قبل الأشعة السينية" أو "كتم الصوت" أو "النظرية". على الرغم من أن التعريف الثاني غير مناسب ، حيث قد يكون هناك ألم بالفعل في هذه المرحلة سريريًا ، وتقييد الحركة في المفصل ، وضمور العضلات ، وما إلى ذلك. وهذا يشير إلى أن عدم وجود علامات إشعاعية للمرض لا يستبعد وجود عملية مرضيةويتطلب المزيد من البحث والمتابعة. تتميز المرحلة الثانية من كسر الانطباع بالعديد من الكسور المجهرية على خلفية التغيرات المرضية في أنسجة العظام (النخرية). إشعاعيًا ، في هذه المرحلة ، يكون رأس الفخذ داكنًا بشكل متجانس ولا يوجد نمط هيكلي ، ويتم تقليل ارتفاعه مقارنةً بالجانب الصحي ، ويبدو السطح في الأماكن وكأنه جوانب مضغوطة ، ويتسع مساحة المفصل. يمكن لفحص التصوير بالرنين المغناطيسي تحديد عيب نخر في رأس الفخذ. تتميز المرحلة الثالثة بأنها مرحلة الامتصاص أو "الحبس". يتم تسطيح الرأس بشكل أكبر ويتكون من شظايا منفصلة غير هيكلية معزولة ذو شكل غير منتظموالحجم ، تتوسع مساحة المفصل بشكل أكبر. يتم تقصير عنق الفخذ وتثخينه. في المرحلة الرابعة ، المعينة كمرحلة الإصلاح ، تتم استعادة مادة العظم الإسفنجي للرأس. لم تعد المناطق المنعزلة بالأشعة السينية مرئية ، وقد تم تحديد ظل رأس الفخذ ، ولكن لم يتم تتبع بنية العظم بعد ، ويمكن تتبع التنوير الدائري الذي يشبه الكيس لفترة طويلة. أخيرًا ، تتميز المرحلة الخامسة والأخيرة (مرحلة التهاب المفاصل الثانوي) بعدد من التغييرات الثانوية في شكل التهاب المفاصل المشوه. يمكن تتبع الهيكل العظمي للرأس في هذه المرحلة ، لكن شكله يتغير بشكل كبير ، ويتم تسويته ، وتوسيع قطره ، وبالتالي لا يغطيه التجويف الحقاني ، ويكون تطابق الأسطح المفصلية مضطربًا. يمكن رؤية أورام العظام الهامشية والخراجات التصنع الثانوية.
يلتزم بعض المؤلفين بتقسيم مراحل مختلف. إذن ، A.A. حدد كورز وآخرون (1982) ثلاث مراحل فقط من العملية. هناك تقسيم للمرض إلى 6 أو حتى 7 مراحل.
هذا التقسيم إلى مراحل نسبي ، نظرًا لأن العملية تتطور ديناميكيًا ، تمر إحدى المراحل إلى أخرى وليس لها حدود محددة بدقة. ومع ذلك ، من الناحية العملية ، فإن هذا التقسيم ضروري. تحدد كل مرحلة درجة وعمق العملية المرضية ، وتوضح الاتجاه الذي تتطور فيه ، أي أنه يجعل من الممكن التنبؤ ، إلى حد ما ، بالتطور الإضافي للعملية. بناءً على ذلك ، يتم تحديد مسألة التكتيكات واختيار طريقة العلاج. يعتبر التصوير الشعاعي البسيط ذا قيمة تشخيصية نسبية في مرحلة تدمير بنية رأس الفخذ (خاصة بالنظر إلى الجودة الرديئة للصور). في المرحلة الأولى من المرض أهمية عظيمةلديهم مظاهر سريرية وطرق بحث خاصة التصوير بالرنين المغناطيسي والتصوير المقطعي بالأشعة السينية. تصل حساسية دراسة التصوير بالرنين المغناطيسي إلى 90-100٪ في المراحل الأوليةالأمراض.
التصوير بالموجات فوق الصوتية ودراسات النويدات المشعة والبزل العلاجي والتشخيصي مع قياس الضغط داخل العظام لها قيمة تشخيصية معينة.
أساس إجراء طرق البحث الخاصة هو وجود ألم في منطقة مفصل الورك ، وخاصة الألم في منطقة الفخذ مع التشعيع على طول العصب الفخذي إلى منطقة مفصل الركبة. في كثير من الأحيان ، تتجلى أمراض مفصل الورك في شكل ألم منعكس غامض في مفصل الركبة. يجب إيلاء اهتمام خاص للمرضى المعرضين للخطر: الرجال الذين تتراوح أعمارهم بين 20 إلى 50 عامًا ؛ الأشخاص الذين تعرضوا لإصابة أو جراحة في مفصل الورك ؛ المرضى الذين يعانون من أمراض النسيج الضام الجهازية (RA ، SLE ، التهاب الشرايين) ؛ الأشخاص ، تطبيقات للتجسس على الهاتف استخدام طويل الأمد للكورتيكوستيرويدات ؛ مرضى تعاطي الكحول. مع الأشخاص أنواع مختلفةفقر دم؛ المرضى الذين يعانون من أمراض نظام تخثر الدم. المرضى الذين تلقوا العلاج الإشعاعي أو الكيميائي ، وكذلك المصابين بالتهاب البنكرياس الحاد والمزمن.
علاج او معاملة
يجب أن يكون علاج المرضى الذين يعانون من ANFH شاملاً ومتباينًا حسب المرحلة و مظاهر سريريةالمرض ، ويعتمد تشخيص المرض على التشخيص المبكر للمرض ، وانتشار تنخر العظم وأساليب العلاج المناسبة. يجب النظر في إمكانية التورط الثنائي لمفاصل الورك في معظم المرضى.
العلاج من الإدمان
في المراحل الأولى من المرض ، ما يبرره من الناحية المرضية هو استخدام أدوية الأوعية الدمويةلتقليل التغيرات الإقفارية في رأس عظم الفخذ ، وتطبيع الخصائص الريولوجية للدم ، والقضاء على التجلط المجهري. ديبيريدامول يمتلك مثل هذه الخصائص. يمكن الحصول على تأثير مماثل باستخدام مستحضرات نيكوتينول زانثينول لمدة 1-3 أشهر.
منظمات استقلاب الكالسيوم. تعزز مستحضرات حمض Etidronic إعادة تشكيل أنسجة العظام الطبيعية بالاشتراك مع مستحضرات alfacalcidol والكالسيوم (بمعدل 1.5 جم / يوم). مسار العلاج 8 أشهر.
تستخدم مضادات الغضروف - الأدوية التي تعيد التمثيل الغذائي للغضروف المفصلي بالاشتراك مع فيتامينات ب (ب 6 ، ب 12) - في الدورات 1-2 مرات في السنة.
جراحة
على الرغم من نجاح العلاج الجراحي (قطع العظم الدوراني ، منع انهيار رأس الفخذ في 95٪ من الحالات ، جراحة رأب الفخذ تحت الغضروف) ، فإن ANFH تمثل في المقام الأول مشكلة في جراحة العظام الخارجية. لسوء الحظ ، لا يحدث الاستعادة الكاملة للمفصل ، كقاعدة عامة ، ولكن في معظم الحالات من الممكن تحقيق نتيجة مقبولة تمامًا للمرض: منع تلف المفصل المقابل ؛ الحد من العمليات المدمرة في رأس الفخذ وداء مفصل الورك الثانوي ؛ المواقف الخاطئة في الورك في الانثناء والتقريب والدوران المفرط ؛ الحد الأدنى من نطاق الحركة في مفصل الورك ؛ حالة وظيفية جيدة للعضلات ومتلازمة الألم الخفيف.
مكان مهم في علاج معقدتشارك ANGBK في أنشطة إعادة التأهيل ، والتي تعمل لاحقًا على تحسين نوعية حياة المرضى.
قائمة الأدب المستخدم
1. Atmansky I.A.(2006) الإثبات السريري والميكانيكي الحيوي للتدخلات الترميمية والتصالحية يساعدني في كتابة مقال عن عظم الفخذ في علم أمراض مفصل الورك: ديس. ... دكتور ميد. علوم. كورغان ، 395 ص.
2. Akhtyamov I.F.، Kovalenko A.N.، Yosef A.I. وإلخ.(2006) نخر العظام العقيم متعدد البؤر. قازان. عسل. زورن ، 3: 171-174.
3. Berglezov M.A ، Andreeva T.M.(2006) هشاشة العظام (المسببات ، التسبب في المرض). فيستن. تروماتول. طبيب أقدام ، 4: 79-87.
4. Divakov M.G.(1990) تنخر الرأس العقيم مجهول السبب. عصري طب ، 8: 92-96.
5. Zorya V.(1994) أسباب محتملةالنخر العقيم لرأس الفخذ عند البالغين وقضايا تشخيصه. تراوماتول. دكتور عظام. روسيا 5: 46-53.
6. Ibatullin I.A.(2000) التوازن وارتفاع ضغط الدم الشرياني. هيكل قطاعي الجهاز اللمفاويكذالك هو الأهمية السريرية: قيادة. للأطباء. - الطبعة الثانية ، الطب ، قازان ، 308 ص.
7. Kilchevsky G.S.(1963) تجربة نخر لاوعائي لرأس عظمة الفخذ. طبيب عظام ، رضوض ، 7:30 - 34.
8. كورزه أ.(1989) يزرع السيراميك ل العلاج الجراحينخر معقم لرأس الفخذ. دكتور عظام ، رضوض ، 10: 1-3.
9. كوروبكوف أ.(1994) النخر العقيم لرأس الفخذ عند البالغين. المسببات المرضية. تراوماتول. دكتور عظام. روسيا ، 6: 111-119.
10. ميتبري آي إم ، جولوبينكو ج.(2000) النخر العقيم لرأس الفخذ عند البالغين. المسببات ، الإمراضية ، اختيار طريقة العلاج: سبت. علمي. آر. إلى الذكرى 60 لمستشفى المدينة السريري رقم 13 "قضايا موضوعية الطب العملي"، الجامعة الطبية الحكومية الروسية ، موسكو ، ص. 366-368.
11. Nasonov E.L. ، Nasonova V.A.(محرر)(2010) المبادئ التوجيهية الوطنية. أمراض الروماتيزم ، ص 101-105.
12. Nasonov E.L.(2002) العلاج الدوائي القائم على الأدلة لالتهاب المفاصل الروماتويدي: إرشادات جديدة. آر إم جي ، 6: 11-23.
13. Reinberg S.A.(1964) الأشعة السينية لتشخيص أمراض العظام والمفاصل. T. 2. الطب ، موسكو ، 372 ص.
14- أغاروالا س.(2005) فعالية أليندرونات ، بيسفوسفونات ، في علاج AVN في الورك. دراسة مستقبلية مفتوحة التسمية. أمراض الروماتيزم (أكسفورد). 44 (3): 352-359.
15. Aldridge J.M.(2004) التطعيم الشظوي الوعائي المجاني لعلاج تنخر العظم بعد الانهيار في رأس الفخذ. الجراحية. J. العظام المشتركة سورج. صباحا ، 86 أ (ملحق 1): 87-101.
16. Assouline-Dayan Y.(2002) التسبب والتاريخ الطبيعي لنخر العظم. سيمين التهاب المفاصل الرومات ، 32 (2): 94-124.
17. Babis G. C. ، Sakellariou V. ، Parvizi J. et al.(2011) تنخر عظم رأس الفخذ. جراحة العظام 34 (1): 39.
18. Bluemke DA، Petri M.، Zerhouni E.A.(1995) نضح وتكوين رأس الفخذ: التصوير بالرنين المغناطيسي والتقييم الطيفي للمرضى الذين يعانون من الذئبة الحمامية الجهازية والمعرضين لخطر النخر اللاوعائي. الأشعة 197 (2): 433-438.
19. إيتو هـ.(2007) نوعية الحياة المتعلقة بالصحة في المرضى الذين يعانون من الذئبة الحمامية الجهازية بعد متابعة متوسطة إلى طويلة المدى من تقويم مفصل الورك. الذئبة 16 (5): 318-323.
20. Kawate K.(2007) مؤشرات التطعيم الشظوي الوعائي المجاني لعلاج تنخر عظم رأس الفخذ. BMC العضلات. ديسورد ، ٨:٧٨.
21. بريتشيت ج.(2001) يقلل العلاج بالستاتين من خطر الإصابة بالنخر العظمي في المرضى الذين يتلقون المنشطات. كلين. تقويم العظام. ريلات. الدقة. 386: 173-178.
22- سلافكوفيتش س.(2005) النخر اللاوعائي مجهول السبب لرأس الفخذ عند المراهقين - التشخيص والإدارة. اكتا شير. إيوغوسل ، 52 (2): 43-48.
تنخر عقيم لأنسجة كيستكوفو في أمراض الروماتيزم
يذهب. بروتسينكو
ملخص.توفر الإحصاء معلومات عن تطور مشكلة الطي في ممارسة أمراض الروماتيزم - النخر العقيم لأنسجة الكيس. الافتقار إلى الطابع غير الرسمي للأدوية العملية لدورة علم الأمراض ، والعادات ، وخطوات التغلب على المرض ، وعدد الأعراض المرضية الواضحة ، وخاصة متلازمة الألم ، والتفاهة في تجنب الانهيار في المرضى
الكلمات الدالة:نخر معقم لأنسجة الكيس والتشخيص والعلاج.
نخر أنسجة العظم اللاوعائي في أمراض الروماتيزم
يذهب. بروتسينكو
ملخص.يتم تقديم البيانات العلمية الحديثة حول نخر العظام اللاوعائي في أمراض الروماتيزم في المقالة. إن المعرفة غير الكاملة لهذه المشكلة من قبل الأطباء ، والمسار الكامن للمرض ، وغياب الأعراض المحددة المباشرة ، وخصائص متلازمة الألم ، والقدرة الوظيفية الطويلة للمفاصل ، والتي تخلق انطباعًا عن الازدهار السريري ، تجعل البحث عن الحالة حقيقة.
الكلمات الدالة:نخر الأنسجة العظمية الوعائية والتشخيص والعلاج.
عناوين القائمة:
بروتسينكو غالينا أولكساندريفنا
03680، كييف، ش. الميليشيا الشعبية ، 5
NSC “معهد أمراض القلب IM. د. Strazheska "NAMS في أوكرانيا
نخر العظام العقيم هو مرض يسبب تغيرات نخرية في أنسجة العظام دون إصابة الكائنات الحية المسببة للأمراض. ربما يرتبط بضعف الدورة الدموية في منطقة معينة من أنسجة العظام. يمكن أن تحدث في كل من الأطفال والبالغين ، ولكن في معظم الحالات يتم ملاحظتها في مرحلة النمو السريع للعظام الطويلة ، مما يعني في فترة الطفولة والمراهقة. يمكن أن يحدث النخر في أي عظم. حاليًا ، هناك ما يصل إلى 40 شكلًا مختلفًا معروفًا ، تختلف في الموقع. غالبًا ما يتجلى على أنه ألم في موقع بداية التغيرات المرضية ، وكذلك انخفاض في حركة المفاصل.
أسباب نخر العظام العقيم
نخر الركبة ...
سبب المرض غير معروف ، على الرغم من أنه يعتقد أنه مرتبط به اضطرابات الدورة الدمويةفي منطقة معينة من أنسجة العظام. يمكن أن يحدث انخفاض أو انسداد تدفق الدم نحو العظام بسبب عدة عوامل:
- صدمة أو كسر أو خلعقد تضر بالجوار الأوعية الدموية، ونتيجة لذلك يتطور نقص الأكسجة ونقص في مواد الطاقة الواردة ، مما يسبب النخر ؛
- قد ينخفض تدفق الدم نتيجة لذلك تضيق التجويف... والسبب في ذلك هو تراكم الخلايا الدهنية في جدران الأوعية الدموية وتطورها ، وكذلك نتيجة تراكم خلايا الدم المشوهة في الأوعية الدموية في الحال ؛
- نتيجة ل تطبيق البعض المخدرات وكذلك في مسار بعض الأمراض على سبيل المثال ، أو زيادة الضغط في العظام مما يؤدي إلى تقييد تدفق الدم نحو العظام.
معرضة بشكل خاص لنخر العظام المعقم هي:
- الأشخاص الذين يستخدمون الكورتيكوستيرويدات لفترة طويلة ؛
- مرضى التهاب المفاصل الروماتويدي.
- الأشخاص الذين تم تشخيص إصابتهم بمرض الذئبة ؛
- الأشخاص الذين يتعاطون الكحول لعدة سنوات ، لأن الخلايا الدهنية تترسب في جدران الأوعية الدموية ، مما يؤثر على تدفق الدم إلى العظام.
يتطور شكل الطفل - المراهق عند نمو العظام ، غالبًا على رأس عظم الفخذ ، حدبة الظنبوب ، رأس عظم المشط الثاني. قد تشمل عظامًا أخرى أيضًا ، مثل العمود الفقري أو الحوض. في الوقت الحالي ، هناك 40 نوعًا من نخر العظام معروفة لدى الأطفال والمراهقين.
أعراض وتشخيص وعلاج نخر العظام العقيم
الأعراض: أولاً ، ألم يختفي بعد الراحة ، قلة حركة المفصل المصاب ، عرج ، قد يظهر تورم ، وجع عند الضغط عليه. يمكن أن ينتشر الألم إلى أجزاء أخرى من الجسم ، على سبيل المثال ، مع نخر عظم الحوض ، ينتشر الألم إلى الفخذ أو أسفل الركبة.
العقيم نخر العظامتم تشخيصه بالفحص الإشعاعي. يتكون العلاج من حماية العظام التالفة من التأثيرات الميكانيكية الضارة وتهيئة الظروف لاستعادة العظام الميتة بأقل قدر ممكن من الانحرافات عن الحالة الطبيعية.
ل علاج الأعراضتستخدم العقاقير غير الستيرويدية المضادة للالتهابات لتخفيف الآلام والالتهابات المصاحبة لنخر العظام. وقد ثبت أيضًا أن تناول ثنائي الفوسفات ، المستخدم في علاج هشاشة العظام ، يبطئ عملية موت العظام. يوصى أيضًا بتقليل النشاط البدني للجزء الموجود في الجسم نخر العظام... في بعض الحالات ، يكون العلاج الجراحي ضروريًا.
تعتمد مدة المرض على وقت ظهوره - من سنة إلى أربع سنوات. فرصة علاج كاملأعلى مع نخر خارج المفصل. في حالة حدوث تغيرات في المفاصل ، يكون التشخيص أقل ملاءمة. إذا تم الكشف عن المرض بعد فوات الأوان أو لم يتم علاجه ، فحينئذٍ يكون هناك المزيد سن متأخريؤدي إلى التغيرات التنكسيةوالانحناءات.