تماسك الرئة غير المنتظم. نقائل الرئة هي علامات متمايزة. السل الرئوي - العلامات البؤرية والارتشاحية - علامات التفريق.
تعتمد المظاهر السريرية لمركب أعراض الانضغاط الارتشاحي لأنسجة الرئة في المقام الأول على المرض الذي يسببه ، ودرجة نشاط العملية الالتهابية ، ومنطقة وتوطين الآفة ، والمضاعفات ، إلخ.
في هذه المقالة سوف تتعلم الأساسيات.
أعراض تصلب أنسجة الرئة
الشكاوى الأكثر شيوعًا للمرضى الذين يعانون من التسلل الرئوي هي السعال وضيق التنفس ونفث الدم. إذا كان بؤرة الارتشاح يقع في محيط الرئة ويمر إلى غشاء الجنب ، فقد يحدث ألم في الصدر عند السعال والتنفس العميق.
تشمل المنطقة الموبوءة كل جنوب غرب الولايات المتحدة وشمال المكسيك. هناك أيضًا العديد من الإخطارات في أمريكا الوسطى وفنزويلا وكولومبيا وبوليفيا وباراغواي والأرجنتين. في البرازيل ، تم الإبلاغ عن بعض الحالات الأصلية في المنطقة الشمالية الشرقية.
ينمو مثل الخيط في التربة ، وينضج في موسم الأمطار ، ويتفتت بسهولة إلى مفصليات الأرجل أو مفصليات الأرجل ، والتي تحملها الرياح لمسافات طويلة خلال موسم الجفاف ، مما يتسبب في إصابة البشر في الهواء الطلق. العلاج هو العضو الأكثر تضررا من المرض. بالإضافة إلى ذلك ، فإن الأمراض الجلدية شائعة في الأشكال الشائعة. العديد من هذه السمات هي سمات إشعاعية ، تتراوح من منظور فرعي جزئي ، وعقيدات ، ومنظور قصور شبكي منتشر ، وصور تجويف.
أعراض تصلب أنسجة الرئة
مع تسلل التهابات الرئة مع السعال ، يمكن فصل البلغم المخاطي ، الذي يكون دمويًا في بعض الأحيان (على سبيل المثال ، مع الالتهاب الرئوي الأنفلونزا) أو لون الحديد الصدئ (البلغم "الصدئ" في المرضى الذين يعانون من الالتهاب الرئوي الخانقي في مرحلة الكبد الأحمر).
مع التسلل الرئوي مع الظواهر المدمرة (انهيار أنسجة الرئة) ، قد يحدث نفث الدم (على سبيل المثال ، السل الرئوي ، وسرطان الرئة القصبي السنخي).
يتم علاج الأشكال المتوسطة إلى الشديدة باستخدام الأمفوتريسين ب أو مشتقات إيميدازول مثل إيتراكونازول أو فلوكونازول. يتم عزل العامل المسبب للمرض عن التربة التي يعيش فيها مع مادة عضوية أصل نباتي... تم وصف الحالات في إفريقيا والشرق الأوسط والهند. لا توجد حالات موثوقة في البرازيل.
يظهر هذا عادة على شكل اعتلال رئوي حاد. تنتشر الآفات الجلدية في الغالب على الوجه والرقبة والذراعين والساقين. من الناحية الإشعاعية ، هناك حالات الإلتهاب الرئوي ، بالإضافة إلى عمليات النقل تحت الشبكية ، والعقيدات المرتبطة بتوسع المنصف الغدد الليمفاوية.
مع وجود ارتشاح رئوي كبير أو استنزاف ، وكذلك في الأشخاص الضعفاء أو المسنين ، لوحظ ضيق في التنفس ، والذي يميز شدة اضطرابات التهوية المقيدة ودرجة فشل الجهاز التنفسي. يختلط ضيق التنفس ، كقاعدة عامة: مع وجود صعوبات في كل من مرحلة الاستنشاق ومرحلة الزفير ، والتي تنجم عن انخفاض في سطح الجهاز التنفسي. يحدث ضيق التنفس عندما النشاط البدنيأو في حالة الراحة ، يمكن أن تكون ثابتة أو تحدث في فترات منفصلة في شكل هجمات الاختناق.
يمكن اقتراح التشخيص عن طريق الاختبارات المصلية وتأكيده عن طريق عزل العامل عن طريق الفحص الجديد أو الوسط النسيجي أو ثقافات العينات السريرية. يتم العلاج باستخدام الأمفوتريسين ب أو مشتقات التريازيك بالجرعات المعتادة المستخدمة لعلاج داء فطريات أخرى.
توجد المخاريط في التربة والخشب والمواد العضوية أثناء التحلل. العروض السريرية التالية تبرز. في هذه الحالات ، تتسبب تفاعلات فرط الحساسية في ظهور صورة سريرية لا تختلف غالبًا عن الربو السريري... يتكون العلاج من إزالة التلامس مع الفطريات واستخدام الستيرويدات القشرية. يمكن استخدام مشتقات الإيميدازول في حالات صعوبة التحكم أو عندما يبقى الفطر في البلغم.
يتم ملاحظة الأعراض مثل آلام الصدر مع ارتشاح رئوي فقط في الحالات التي يكون فيها عملية مرضيةغشاء الجنب الجداري متورط ، لأن الغشاء المخاطي للقصبات الهوائية الصغيرة والحمة الرئوية ، عندما يتهيجان بأي عملية ، لا يسبب ألم... هذه الآلام "عميقة" ، تتفاقم بسبب التنفس والسعال ، كما لو كان المريض موضعيًا. تهيج غشاء الجنب الجداري ، الذي يبطن السطح الحجابي للرئتين ، مصحوبًا بألم في جلد الجزء العلوي من البطن.
مع داء الرشاشيات داخل الأجواف ، قد يكون الاستعمار غير مكتمل أو كامل. تعتبر التجاويف الرئوية أو التوسعات السريرية من العوامل المؤهبة. Chemopsis هي الشكوى الأكثر شيوعًا ، فهي قادرة على الظهور بشكل هائل ، مما يسبب الاختناق ، وهو الأكثر سبب وجيهالأمراض. صور الكتلة الشعاعية صدرتشغل التجويف بأكمله تقريبًا بتكوين هالة هوائية في الجزء العلوي. الاشعة المقطعيةيعزز الصدر التشخيص ، مع ملاحظة أن التغيير في dubit أثناء الفحص يمكن أن يعبئ الكتلة الموسيقية.
غالبًا ما تكشف دراسة موضوعية للمرضى عن زيادة معدل التنفس (تسرع النفس) ، تأخر نصف الصدر في فعل التنفس ، حيث يتم تحديد الارتشاح الرئوي. فوق منطقة تسلل رئوي كبير وواسع وضحل ، غالبًا ما يتم الكشف عن رعاش صوتي متزايد ، بسبب انضغاط أنسجة الرئة المتسللة ، والتي توصل الصوت جيدًا. في نفس المكان ، يتم تحديد تقصير أو خفت صوت الإيقاع.
علم الأمصال هو تحليل محدد وعلم الأنسجة للأختام الجماعية للتشخيص. يكون العلاج جراحيًا حصريًا مع الإزالة الكاملة للجزء المصاب ؛ في حالة استحالة ، تشمل الخيارات: فغر الكهف ، ومشتقات إيميدازول ، والعلاج الإشعاعي. الصورة السريرية حادة وشديدة. يمكن أن تنتشر المظاهر والالتهاب الرئوي المتكرر إلى الوسط الجهاز العصبيوالكلى والجلد. التشخيص صعب لأن مزارع الدم لديها حساسية منخفضة. كقاعدة عامة ، من الضروري الحصول على أنسجة الرئة للمراقبة الوهمية.
شكاوى من أعراض انضغاط أنسجة الرئة
من بين الشكاوى الإضافية ، غالبًا ما يكون هناك زيادة في درجة حرارة الجسم ، قشعريرة ، ضعف ، صداع الراسوالتعرق. يمكن أن يتسبب المسار المزمن لعملية الارتشاح في الرئتين في فقدان الوزن. تعتمد طبيعة السعال على مرحلة التطور ومسببات التسلل الرئوي ، وكذلك على شدة التغيرات المصاحبة في الشعب الهوائية وغشاء الجنب. لذلك ، لوحظ سعال جاف (سعال تهيج ، سعال عديم الفائدة) ، حيث لا يسعل البلغم ، في بداية تطور التسلل الرئوي. ومع ذلك ، بعد وقت قصير ، يبدأ البلغم الهزيل بالانفصال ، وبالتالي يصبح السعال منتجًا (رطبًا) بسبب تكوين إفرازات في الحويصلات الهوائية وفرط إفراز مخاط الشعب الهوائية في القصبات الموجودة في منطقة التسلل الرئوي. قد يكون السعال الخافت والضعيف والقصير علامة على تسلل أولي يقع في محيط أنسجة الرئة (مثل السل الرئوي).
تم استخدام Caspofungin الأسفلت ، وهو دواء له نشاط مماثل وملاحظ للأمفوتريسين B ، بنجاح. هناك بشكل عام حالات انتهازية تحدث في مواقف معينة. غالبًا ما يصلون إلى المرضى الذين يعانون من نقص المناعة ، وخاصة أولئك الذين لديهم عمليات زرع ، والإيدز والعلاج الكيميائي. يمكن أن تكون موجودة في الغشاء المخاطي للمهبل والبلعوم. في الرئة ، قد يكونون مسؤولين عن التهاب رئوي حاد.
يمكن أن يستقر العامل الممرض في الأعماق القسطرة الوريديةمما يؤدي إلى التهابات خطيرة. يتم التشخيص عن طريق عبور الغشاء المخاطي أو عن طريق الفحص المباشر للمجموعات. ربما مجرد استعمار. يختلف العلاج باختلاف الشدة ، وهذا الأخير هو مؤشر دقيق في حالات الفطريات.
ارتشاح رئوي
الارتشاح الرئوي مع انضغاط أنسجة الرئة
في المرحلة الأولى من الارتشاح أو الوذمة ، عندما يتم الجمع بين انخفاض التهوية في أنسجة الرئة وانخفاض مرونتها ، يصبح صوت الإيقاع باهتًا. يتم تفسير الظل الطبلي لصوت الإيقاع في هذه الحالة من خلال حقيقة أن تشبع جدران الحويصلات الهوائية بالإفرازات أو النتح يقلل من توترها ، وتصبح غير قادرة على الاهتزازات ، ويعزى صوت الإيقاع بشكل أساسي إلى اهتزاز الهواء في الحويصلات الهوائية.
لا تزال هذه العدوى نادرة ، لكن حدوثها في المرضى الذين يعانون من نقص المناعة قد زاد بشكل ملحوظ ، مما يظهر طبيعة انتهازية نموذجية. تحدث العدوى عن طريق استنشاق الفطريات الموجودة في البيئة. يتطور هؤلاء المرضى بسرعة وحادة ، مع حمى وسعال وتوقع يكون لونه أبيض أو أصفر أو دموي في شدة وإلحاح شديد. هناك سجود شديد وانخفاض في الحالة العامة مع انحرافات مهمة في تبادل الغازات وتطور سريع لفشل الجهاز التنفسي.
يمكن أن يكشف الفحص البدني للصدر عن العطس وعلامات التماسك الرئوي. في مثل هذه الحالات ، يمكن أن تنشأ مضاعفات خطيرة نتيجة الغزو الميكانيكي الكبير الجهاز التنفسيوالأوعية الرئوية الكبيرة. تشمل هذه المضاعفات انخماص الرئة والالتهابات البكتيرية وخراجات ما بعد الانسداد ونفث الدم الهائل. تشمل المسارات التشخيصية للتورط في الممرات الهوائية الرئيسية بحة في الصوت ونفث الدم والتوسع المنصف ، كما يتضح من الأشعة السينية للصدر.
بسبب التسلل الرئوي أو الوذمة ، تقل حركة الحافة الرئوية على الجانب المصاب. عند التسمع في المرحلة الأولى من التسلل أو وذمة رئويةتم الكشف عن ضعف التنفس الحويصلي الناتج عن انخفاض مرونة أنسجة الرئة واستبعاد جزء من الحويصلات الهوائية من عملية التنفس. على الجانب الآخر (الصحي) من الصدر ، بسبب الزيادة التعويضية في نزهات الجهاز التنفسي ، يمكن تحديد زيادة التنفس الحويصلي مرضيًا.
بالإضافة إلى ذلك ، يبدو أن إشارة الهلال الهوائية على الصدر بالأشعة السينية مرتبطة ارتباطًا وثيقًا بالاحتشاء الرئوي وتآكل الأوعية الدموية مع النزيف اللاحق. غالبًا ما يتجلى التشخيص في الموت بسبب الصورة الحادة للغاية للمرض ، ونقص الشك السريري والحاجة إلى الحصول على مادة الأنسجة المرضية لتحقيق ذلك. ثقافة البلغم ليست حساسة للغاية وغالبًا ما تكون سلبية. يتطلب التشخيص النهائي توضيحًا للخيوط غير المنفصلة التي تم الحصول عليها من عينات الرئة باستخدام تنظير القصبات الليفية.
بعد ذلك ، على منطقة التسلل الرئوي الكثيف والواسع في حالة سالكية الشعب الهوائية ، يتم تسمع التنفس القصبي. إذا كانت مواقع التسلل الفردية موجودة بين أنسجة الرئة السليمة ، يتم سماع التنفس الحويصلي أو القصبي الحويصلي المختلط. لذلك ، في حالة غلبة أنسجة الرئة السليمة على مناطق الضغط ، يتشكل التنفس المختلط بظل كبير من الحويصلي (التنفس الحويصلي القصبي). مع غلبة مناطق الضغط على أنسجة الرئة السليمة ، يتم سماع التنفس المختلط مع ظل كبير من الشعب الهوائية (التنفس القصبي الحويصلي).
يعد التحكم في المرض الأساسي أحد أهداف العلاج ، لكن من الصعب الحصول عليه. أمفوتريسين ب هو التأثير الوحيد المضاد للفطريات في علاج فطار الغشاء المخاطي. معدل الوفيات من داء الفطر المخاطي مرتفع ، مع نفث الدم الهائل ، والالتهابات البكتيرية الثانوية ، والفشل التنفسي الحاد هي الأسباب الأكثر شيوعًا للمرض. يمكن أن يحدث المرض عن طريق إعادة تنشيط عدوى كامنة أو الإصابة مرة أخرى. قد يكون كبت المناعة آلية محفزة لعلاج العدوى الكامنة.
سريريًا ، لا توجد علامات وأعراض محددة لأمراض الرئة. الحمى والسعال غير المنتج وتسرع التنفس وضيق التنفس شائعة جدًا. تظهر الحمى في ما يصل إلى 90٪ من الحالات ، ولكنها في بعض الأحيان تكون منخفضة أو حتى غائبة. في المراحل المبكرة من المرض ، قد يكون هناك فقط انزعاج خفيف في التنفس وسعال غير منتج. وجود الانصباب الجنبي ليس كذلك شائعويقترح عدوى أخرى ذات صلة. عند الفحص ، عادة ما يتم ملاحظة تسرع التنفس ، عدم انتظام دقات القلب ، والزرقة.
في منطقة الارتشاح الرئوي ، يمكنك العثور على خشخيشات رطبة وجافة ، خرق في منطقة محدودة من الصدر ، زيادة القصبات الهوائية في الجانب المصاب. بالنسبة للتسلل الرئوي ، فإن الأعراض التالية أكثر شيوعًا: حشرجة رطبة فقاعية دقيقة ، تسمع في منطقة التسلل أو الوذمة الرئوية ، لأنها تظهر في الحويصلات الهوائية ، والقصيبات الطرفية ، وأصغر القصبات الهوائية المشاركة في عملية التسلل. إنها مترجمة (عادةً في إسقاط المقطع) ، متعددة ، رنانة ويتم سماعها بشكل أساسي على الإلهام. بعد التنفس العميق والسعال ، غالبًا ما تصبح هذه الحشائش أكثر رنينًا وغزارة بسبب حقيقة أن السائل المنضح أو المتورم يتدفق من الحويصلات الهوائية إلى القصيبات والشعب الهوائية الصغيرة.
التسمع الرئوي بريء للغاية ، حيث يكون معظم المرضى طبيعيين. في الأطفال ، تكون المظاهر السريرية أكثر إثارة ، ويمكن القضاء على المرض بالالتهاب الرئوي الجرثومي. يمكن أن يكون تطور المرض مرهقًا ، حيث يحدث على مدار سبعة أيام أو ، في كثير من الأحيان ، يتقدم على مدى عدة أشهر. لا تمنح العدوى مناعة وقائية ، ويتم تأكيد تكرار الإصابة في 50٪ من حالات العلاج ، والأغلبية بعد عام واحد.
التورط خارج الرئة نادر ويصعب تشخيصه. يتم إجراء التشخيص باستخدام طرق محددة وغير محددة. قد يحدث فقر الدم ونقص الصفيحات ونقص الكريات البيض. في معظم الحالات ، تُظهر الأشعة السينية للصدر تسللًا ثنائيًا منتشرًا دون تضخم غدي داخل الخلايا. ومع ذلك ، فقد تم وصف العديد من الأنماط غير النمطية ؛ لذلك ، في حالة وجود مريض يعاني من كبت المناعة يعاني من أعراض تنفسية ، يجب أن يؤدي أي معيار إشعاعي بالضرورة إلى الاشتباه في الإصابة بداء تكيس الرئة ، حتى في التصوير الشعاعي العادي.
الخرق السنخي مع أعراض تصلب أنسجة الرئة
مع التسلل الالتهابي لأنسجة الرئة في ذروة الشهيق ، يمكن سماع الخرق السنخي ، بسبب تفكك جدران الحويصلات الهوائية المغطاة من الداخل بطبقة رقيقة من الإفرازات اللزجة. يصاحب الخرق السنخي مراحل ظهور الإفراز وامتصاصه وهو علامة على عملية التهابية حادة في الرئتين. غالبًا ما توجد القصبات الهوائية المحسّنة في مناطق صغيرة من الضغط الارتشاحي للرئتين ، والتي لم يتم اكتشافها عن طريق الجس قبل ذلك (لم يتم تحسين رعاش الصوت) ، والقرع (الصوت الرئوي الطبيعي) والتسمعي (التنفس الحويصلي).
في حين أن كل هذه النتائج تشير إلى التهاب الرئة ، فمن الضروري إجراء تشخيص محدد باستخدام طرق محددة. وبالتالي ، فإن الاختبار الأول هو البلغم الناجم عن الإرذاذ بالموجات فوق الصوتية بمحلول ملحي مفرط التوتر. يُظهر هذا الاختبار ، عند إجرائه بشكل صحيح ، والذي يتضمن التألق المناعي مع الأجسام المضادة وحيدة النسيلة ، حساسية تزيد عن 90٪. عندما لا يتم استيفاء التشخيص بهذه الطريقة ، أو عندما يفشل العلاج التجريبي ، يجب إجراء تنظير القصبات الليفية بغسل القصبات الهوائية ، حيث تكون حساسيته 100٪ عند ارتباطه بالخزعة عبر القصبات.
المحتوى:المتلازمة الرائدة وفرضيات التشخيص الأولية العوامل المسببة الرئيسية لمتلازمة ضغط أنسجة الرئة هي العمليات الالتهابيةفي الرئتين ، احتشاء رئوي ، استبدال أنسجة الرئة بالورم الضام أو الورم. جميع العوامل المسببة لمتلازمة انضغاط أنسجة الرئة تؤدي إلى انخفاض في تهوية الرئة أو أجزائها.
يجب تقسيم هذه الجرعة إلى ثلاث إلى أربع جرعات يومية. تتوفر العديد من الأنظمة البديلة للمرضى الذين لا يستطيعون أو لا يستطيعون تحمل الكبريتات. يشار إلى العلاج الوقائي الثانوي للمرضى الذين سبق لهم الإصابة بداء تكيس الرئة يوميًا بنفس الجدول الزمني المذكور سابقًا ، بسبب معدلات الانتكاس المرتفعة.
قد تكون مسببات Playrise نتيجة الصدمة الرئة الجنبةمعالجة؛ الدخول المباشر لعامل معدي أو مهيج إلى الفضاء الجنبي؛ نقل عامل معدي أو سام أو الخلايا الورمية مباشرة إلى غشاء الجنب ، من خلال الدورة الدموية أو السلسلة اللمفاوية ، مما يؤدي إلى تلف غشاء الجنب الجداري ؛ الأسبستوس مرض غشاء الجنب ، تصل جزيئاته إلى غشاء الجنب من خلال الممرات الهوائية الموصلة والأنسجة التنفسية ؛ أو ، بشكل أقل شيوعًا ، الانصباب الجنبي المرتبط بالمخدرات.
المتلازمة الرائدة وفرضيات التشخيص الأولية
العوامل المسببة الرئيسية لمتلازمة انضغاط أنسجة الرئة هي العمليات الالتهابية في الرئتين ، واحتشاء الرئة ، واستبدال أنسجة الرئة بنسيج ضام أو ورم. جميع العوامل المسببة لمتلازمة انضغاط أنسجة الرئة تؤدي إلى انخفاض في تهوية الرئة أو أجزائها. في بؤر الالتهاب ، إفرازات غنية بالفيبرين ، كريات الدم ، تزيح الهواء من الحويصلات الهوائية. مع احتشاء الرئة ، تصبح الحويصلات مشبعة بالدم ، ثم يتطور الالتهاب. مع التهاب الرئة والأورام الكبيرة نسيج متجدد الهواءيتم استبدال الرئة بأنسجة خالية من الهواء.
علم الأمراض في المراحل المبكرة ، عادة ما تصبح غشاء الجنب منتفخة ومحتقنة. يحدث التسلل الخلوي ، وتتطور الإفرازات الليفية على سطح غشاء الجنب. يمكن إعادة امتصاص الإفرازات أو تنظيمها في نسيج ليفي ، مما يؤدي إلى حدوث التصاقات. في بعض الأمراض ، تظل غشاء الجنب جافًا أو ليفيًا بدون إفراز كبير للسوائل من خلال غشاء الجنب الملتهب ، بينما يظل الجنب جافًا أو ليفيًا. في أغلب الأحيان ، يتطور الإفراز الجنبي بسبب تسرب السائل الغني ببروتين البلازما من الأوعية التالفة.
شكاوى المرضى الذين يعانون من متلازمة ضغط أنسجة الرئة غير محددة - فهي آلام في الصدر ، وعادة ما ترتبط بالتنفس والسعال والسعال وإفراز البلغم بشكل مختلف وضيق التنفس والحمى. تعد بيانات البحث الموضوعي أكثر إفادة ، فهي تعتمد على حجم التركيز أو بؤر الضغط ، وعمق حدوثها. يمكن تمييز خيارين هنا - الضغط البؤري الكبير والصغير البؤري.
علامات موضوعية للضغط البؤري الخشن
· التفتيش - تأخر في الجانب المؤلم من الصدر أثناء التنفس.
· · قرع - صوت قرع باهت فوق منطقة الضغط.
· · التسمع - تنفس الشعب الهوائية فوق منطقة الانضغاط.
 علامات موضوعية للضغط البؤري الصغير
علامات موضوعية للضغط البؤري الصغير
- التفتيش - قد يكون هناك تأخر في الجانب المؤلم عند التنفس.
- الجس هو زيادة طفيفة في الرعاش الصوتي في الجانب المصاب.
- قرع - بلادة صوت الإيقاع.
- تسمع - إضعاف التنفس الحويصلي فوق بؤر الضغط ، في منطقة محدودة ، يتم سماع فقاعة دقيقة ، حشرجة رنانة رنانة.
إذا كان عمق البؤر صغيرًا ، وكان عددها كبيرًا بدرجة كافية ، فستكون البيانات المادية مميزة. مع وجود بؤر مفردة وعمق حدوث كبير في الرئتين ، قد لا تكون هناك علامات موضوعية للضغط البؤري الصغير.
عادةً ما تكون الفرضيات التشخيصية الأولية في المراحل الأولى من الفحص عبارة عن افتراضات حول الالتهاب الرئوي وأورام الرئة واحتشاء الرئة وذات الجنب النضحي. يعتمد التشخيص التفريقي الإضافي إلى حد كبير على بيانات الأشعة السينية للصدر.
أساسي وإلزامي طريقة إضافيةالدراسات التي تسمح للتأكد من ضغط أنسجة الرئة هي تصوير الصدر بالأشعة السينية (التنظير الفلوري ، التصوير الشعاعي). يظهر التظليل المقابل لفص أو جزء من الرئة ؛ بؤر صغيرة من التظليل بأحجام مختلفة ؛ يتم تحديد انتشار أنسجة الرئة عن طريق الزيادة نمط رئوي.
لإجراء التشخيص التفريقي ، بدرجة أو بأخرى ، الكل الأساليب الحديثةدراسات الجهاز التنفسي (انظر الرسم البياني)
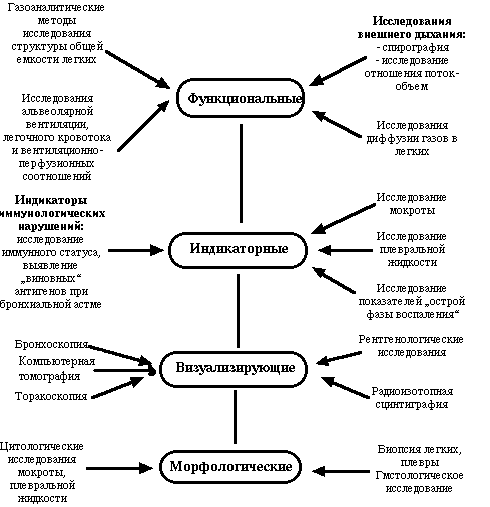
يتم لعب الدور الرئيسي في فحص المرضى ، بالإضافة إلى تصوير الصدر بالأشعة السينية ، من خلال طرق البحث التصويرية - التصوير المقطعي المحوسب ، تنظير القصبات ، تنظير الصدر ، فحص النظائر المشعة للرئتين. عادة ، خلال هذه الطرق ، يتم إجراء خزعة من الرئتين وغشاء الجنب وفحص نسيجي للمواد التي تم الحصول عليها.
تشخيص الضغط البؤري الكبير لأنسجة الرئة
عندما يتم الكشف عن التظليل البؤري الكبير لنسيج الرئة ، الذي يحتل جزءًا أو فصًا أو الكل فرق الرئةيتم التشخيص بثلاثة أمراض - الالتهاب الرئوي الفصي ، الالتهاب الرئوي الفصي السلي وانخماص الرئة.
الالتهاب الرئوي الخانقي - علامات متمايزة
· ظهور المرض بشكل حاد ، يمكن للمريض عادة أن يشير إلى الوقت الدقيق لظهور الأعراض الأولى.
- قشعريرة ، صداع ، ضعف شديد ، سعال جاف ، ألم في الصدر عند التنفس ، ضيق في التنفس.
· عند السعال ، يبدأ البلغم بالدم في الظهور.
· ارتفاع مستمر في درجة الحرارة لمدة 7-8 أيام (بدون علاج).
· بشكل موضوعي ، عند فحص الجهاز التنفسي ، يتم الكشف عن تأخر في الجانب المصاب من الصدر أثناء التنفس ، وزيادة الرعشة الصوتية ، وتنفس الشعب الهوائية ، والصدمة ، وضوضاء الاحتكاك الجنبي ، وخرخرة فقاعية رنانة رنانة.
· في دراسة زيادة عدد الكريات البيضاء في الدم ، العدلات ، تحول تركيبة الكريات البيض إلى اليسار ، في المراحل الأولى من قلة الكريات البيض. تسارع ESR.
· تظليل ضخم محدد إشعاعيًا يتوافق مع فص أو قطعة.
· تم تحديد الفحص البكتريولوجي للبلغم - المكورات الرئوية من النوع الأول إلى الثالث.
السل - الالتهاب الرئوي الجبني والفصلي - علامات متمايزة
· يبدأ الالتهاب الرئوي الجبني بشكل أقل حدة من الالتهاب الرئوي الخناقي.
· درجة الحرارة ، على عكس الالتهاب الرئوي الفصي ، ليست ثابتة ، لكنها متقطعة أو متقطعة.
· يعتبر التعرق من السمات المميزة منذ البداية.
· يحدث الالتهاب الرئوي الجبني في الغالب في الفص العلوي أو الأوسط من الرئة.
· التصوير الشعاعي للرئتين - الظل البؤري الكبير غير متجانس ، وتتميز فيه البؤر السميكة الفردية ، وأحيانًا تظهر بؤر التنوير في وقت مبكر جدًا.
· غالبًا ما يتم تحديد المسار إلى الجذر على الصور الشعاعية.
· التصوير المقطعي والتصوير المقطعي - تم تحديد ظواهر الانحلال بشكل أوضح.
· · رد فعل إيجابي Mantoux.
· تحليل البلغم ومياه غسل الشعب الهوائية - تم تحديد المتفطرة السلية.
انخماص الفص أو الانخماص الجزئي - ورم القصبات - العلامات المميزة
· السعال ، آلام الصدر ، ضيق التنفس ، يتزايد مع مرور الوقت نسبياً.
تخلف الصدر عند التنفس من جانب واحد ،
· صوت قرع باهت فوق منطقة كبيرة ،
· على عكس التغيرات الالتهابية ، سيضعف رجفان الصوت.
· أثناء التسمع ، يضعف التنفس الحويصلي وأصوات التنفس الإضافية بشكل ملحوظ أو تختفي تمامًا.
· تصوير الصدر بالأشعة السينية - من السهل تمييز انخماص الرئة عن الالتهاب الرئوي ، ويتميز بانخفاض حجم الفص أو القطعة والتظليل المنتظم ، بحيث لا يمكن تتبع أي نمط رئوي.
· في كثير من الأحيان ، يتم الكشف عن تضخم الغدد الليمفاوية في جذر الرئة. الطرق الحاسمة هي التصوير المقطعي وتنظير القصبات والفحص النسيجي للخزعات من المناطق المشبوهة من الغشاء المخاطي للشعب الهوائية.
تشخيص الضغط البؤري الصغير لأنسجة الرئة
تشخيص متباينمع الضغط البؤري الصغير لأنسجة الرئة ، يتم إجراؤه فيما يتعلق بالالتهاب الرئوي البؤري من مسببات مختلفة ، والسل الرئوي البؤري والتسلل ، والتسلل اليوزيني ، والاحتشاء الرئوي ، والالتهابات الفطرية.
 الالتهاب الرئوي البؤري - علامات متمايزة
الالتهاب الرئوي البؤري - علامات متمايزة
- يمكن أن يكون ظهور المرض حادًا أو أبطأ وتدريجيًا.
- في كثير من الأحيان ، يشير المرضى إلى أنهم قبل ظهور العلامات الأولى للمرض كانوا يعانون من التهابات تنفسية حادة وسعال وحمى قصيرة الأمد.
- يشكو المرضى من السعال مع البلغم المخاطي ، وقد يكون هناك ألم في الصدر عند التنفس وضيق في التنفس.
- بشكل موضوعي ، مع وجود آفات كبيرة بما فيه الكفاية تقع تحت الجافية (1) ، هناك تأخر في النصف المصاب من الصدر أثناء التنفس ، وزيادة الرعاش الصوتي ، وبليد صوت الإيقاع في منطقة محدودة ، وتقييد حركة الحافة الرئوية السفلية من الجانب المصاب ، على التوالي ، في المنطقة الباهتة ، وضعف التنفس الحويصلي ووجود حشرجة رطبة رنانة رنانة.
- إذا كانت بؤر الالتهاب صغيرة (2) ، تقع في العمق الحمة الرئوية، العلامات الموضوعية ضئيلة أو لا شيء على الإطلاق.
- في دراسة الدم ، زيادة عدد الكريات البيضاء ، netrophilia ، تحول إلى اليسار في صيغة الكريات البيض، تسريع ESR.
- في الفحص البكتريولوجي للبلغم ، غالبًا ما يتم عزل النوع الرابع من المكورات الرئوية
- التصوير الشعاعي للرئتين - يحدده حجم أكبر أو أقل من بؤر التظليل.
التشخيص التفريقي للالتهاب الرئوي البؤري عن طريق المسببات
المكورات الرئوية - معايير التشخيص
- غالبًا ما يتطور على خلفية الفيروس عدوى الجهاز التنفسيأو مظهر من مظاهر حالة إنتانية.
- تكون البداية أقل حدة من الالتهاب الرئوي الخانقي ، وتصل درجة الحرارة إلى قيمها القصوى في غضون 2-3 أيام ،
- ألم في الصدر ، ضيق في التنفس ، سعال ، بلغم بني أو دموي صديدي.
- موضوعيا - تم تحسين رعشة الصوت ، وصوت الإيقاع باهت ، ونادرا ما يسمع تنفس القصبات ، وغالبًا ما يضعف التنفس الحويصلي ، بالفعل في الفترة الأولية يتم تحديد حشرجة رطبة ذات فقاعات دقيقة.
- في الدم ، هناك عدد كبير من الكريات البيض ، العدلات مع تحول حاد إلى اليسار ، ESR المتسارع.
- في البلغم الجرثومي والبكتريولوجي المحدد العنقوديات.
- صورة الأشعة السينية مميزة - الالتهاب الرئوي البؤري ، لكن البؤر تندمج بسرعة ؛ يتم تحديد الظلال الباهتة من جانب واحد أو كلا الجانبين ، ثم تظهر التجاويف الفقاعية ذات الجدران الرقيقة على خلفيتها ، عند ملاحظتها في الديناميكيات فهي متغيرة للغاية ؛ على عكس الخراجات ، لا توجد مستويات سائلة في التجاويف.
الالتهاب الرئوي كليبسيلا - معايير التشخيص
- عادة ما يكون الرجال كبار السن أو كبار السن الذين يعانون من إدمان الكحول أو مرض مزمن طويل الأمد مصحوبًا بالإرهاق مرضى.
- يبدأ الالتهاب الرئوي فجأة
- يشكو المرضى من قشعريرة وألم في الجانب وسعال.
- الحمى مستمرة أو متوترة.
- أوراق البلغم بصعوبة ، تبدو مثل هلام الكشمش الأسود أو مخططة بالدم.
- مع الالتهاب الرئوي Klebsiel ، يتم إعاقة القصبات بواسطة بلغم يشبه الهلام ، وبالتالي قد تتغير أعراض انضغاط أنسجة الرئة. لا يتغير الرعاش الصوتي مع صوت قرع خافت على مسافة طويلة ، ولا يوجد تنفس قصبي ، أو خرق.
- فحص الدم - زيادة عدد الكريات البيضاء المعتدلة ، تسارع ESR.
- يكشف الفحص الجرثومي للبلغم عن كلبسيلس
- تصوير الصدر بالأشعة السينية - في بداية المرض ، يتم الكشف عن بؤر التظليل الفردية داخل الفص ، والتي تندمج بسرعة ، ويصبح التظليل متجانسًا ، ولكن بالفعل في الأيام الأولى ، يمكن لمناطق التنوير عديمة الشكل الناتجة عن تفكك أنسجة الرئة يتم الكشف عنها
الالتهاب الرئوي الليجيونيلّا - معايير التشخيص
· البداية تكون تسمم حاد وشديد.
· السعال الجاف أو مع كمية قليلة من البلغم المخاطي.
· في الفترة الأولى ، قد يكون هناك ألم في البطن وإسهال.
· الأعراض الجسدية في فترة أوليةهزيلة. في المستقبل ، عندما تندمج البؤر ، تظهر بلادة نغمة الإيقاع ، وضعف في التنفس الحويصلي ، وخرخرة فقاعية صغيرة رنانة.
· · الدورة غالبا ما تكون معقدة بسبب فشل الجهاز التنفسي الحاد.
· تصوير الصدر بالأشعة السينية - في ذروة المرض ، يتم تحديد مساحات كبيرة من التظليل على جانب أو جانبين.
· يكشف البلغم - العامل المسبب - Legionella pneumophila ، عصيات هوائية سالبة الجرام.
· يمكن تأكيد التشخيص المسبب للمرض على أساس زيادة عيار الأجسام المضادة للبكتيريا الليجيونيلا في الأمصال المزدوجة.
الالتهاب الرئوي الفيروس المضخم للخلايا - معايير التشخيص
- يتطور في المرضى الذين يعانون من ضعف المناعة - مع الإيدز ، بعد عمليات زرع الأعضاء ، وعلاج تثبيط الخلايا.
- حمى طويلة ، ضعف ، تعب ، تعرق ليلي ، ألم عضلي وألم مفصلي.
- منزعج من السعال الجاف وضيق التنفس.
- العلامات الموضوعية هزيلة للغاية - قد يكون هناك ضعف طفيف في التنفس الحويصلي ، وبعض الحشائش الجافة والرطبة.
- الصدر بالأشعة السينية - تم العثور على التسلل الثنائي للخلالي بشكل رئيسي في الفصوص السفلية ، والتغيرات المتني أقل شيوعًا.
- يتمثل التشخيص المحدد لعدوى الفيروس المضخم للخلايا في الكشف عن زيادة بمقدار أربعة أضعاف أو أكثر في مستوى الأجسام المضادة للفيروس أو استمرار زيادة مستويات الأجسام المضادة. تفاعلات ملزمة تكميلية ، تألق مناعي ، التراص الدموي غير المباشر... في بعض الأحيان يتم استخدام خزعة الرئة للتحقق من التشخيص.
الالتهاب الرئوي الميكوبلازما - معايير التشخيص

- يبدأ بظواهر النزلات من الجهاز التنفسي العلوي - التهاب البلعوم ، التهاب الأنف ، تضخم اللوزتين ، ثم تنضم علامات التهاب الشعب الهوائية وتلف أنسجة الرئة.
- هناك تنافر معين بين شدة العلامات الذاتية والبيانات المادية الضعيفة. لا يمكن تحديد سوى درجة ضبابية طفيفة من نغمة الإيقاع في منطقة محدودة ، وهناك أيضًا حشوات رطبة مفردة.
- عند فحص الدم ، قد يكون هناك زيادة في عدد الكريات البيضاء ، تسارع ESR.
- تصوير الصدر بالأشعة السينية - يتميز بتقوية وسماكة النمط الرئوي ، والتسلل حول القصبة الهوائية ، غالبًا من جانب واحد ، خاصة في الأقسام السفلية.
- التشخيص المحدد ممكن باستخدام الاختبارات مع التثبيت التكميلي ، الأجسام المضادة الفلورية ، التراص الدموي غير المباشر. الكشف عن الراصات الباردة هو اختبار غير محدد.
الالتهاب الرئوي القولونية - معايير التشخيص
- الإشريكية القولونية سالبة الجرام - سبب شائعتطور الالتهاب الرئوي الثانوي في المرضى السكرى، إدمان الكحول ، قصور القلب ، الفشل الكلوي ، أمراض الأورام... يعتبر العامل المسبب الرئيسي للمرض في المستشفيات (عدوى المستشفيات).
- سريريًا ، يمكن أن تكون هناك خيارات مختلفة لمسار الالتهاب الرئوي - بداية تدريجية أو حادة بطيئة ، تسمم معتدل أو شديد ، سعال ، ضيق في التنفس ، ألم في الصدر.
- يمكن التعبير عن البيانات المادية بشكل جيد.
- في اختبارات الدم ، كقاعدة عامة ، زيادة عدد الكريات البيضاء ، تسارع ESR.
- من الناحية الجرثومية ، تم الكشف عن عدد كبير من العصيات سالبة الجرام في البلغم.
- تكشف الأشعة السينية عن بؤر تسلل متكدس ، غالبًا مع تجاويف تسوس
H. Influencae ذات الرئة - معايير التشخيص
- يتطور في الأشخاص الذين يعانون التهاب الشعب الهوائية المزمن، توسع القصبات ، الأورام الخبيثة.
- تعتبر العيادة نموذجية بشكل عام للالتهاب الرئوي المتكدس البؤري.
- السمة هي هزيمة الحنجرة مع تطور التهاب الحنجرة والتهاب القصيبات الحاد في بعض الأحيان.
- قد يعاني بعض المرضى من زيادة عدد الكريات البيضاء ، تسارع ESR.
- الأشعة السينية للقفص الصدري - يتم تحديد بؤر التسلل المتجمعة في الفص السفلي على جانب واحد
السل الرئوي - العلامات البؤرية والارتشاحية - علامات التفريق
- بداية المرض تدريجي.
- فترة من الشعور بالضيق والسعال والحمى منخفضة الدرجة تسبقها.
- سريريًا ، تم الكشف عن علامات انضغاط أنسجة الرئة في منطقة القمة أو الفص العلوي على أحد الجانبين أو كلاهما - تقصير نغمة الإيقاع ، وضعف التنفس ، في منطقة محدودة هناك كمية صغيرة من الفقاعات الرطبة الدقيقة ، وأحيانًا أزيز ، لا يُسمع إلا في اللحظة الأولى بعد السعال ، ثم يختفي ...
- تصوير الصدر بالأشعة السينية - يوجد الظل في الفص العلوي ، ويمكن أن يكون موحدًا أو في المراحل المبكرة بالفعل ، خاصة بمساعدة التصوير المقطعي المحوسب ، ويمكن اكتشاف تجاويف التسوس
- تم إصدار دراسات متعددة عن البلغم وغسل الشعب الهوائية - VC.
- من المستحسن في الحالات غير الواضحة تنظير القصبات مع خزعة من الغشاء المخاطي للقصبات.
- اختبار Mantoux الإيجابي.
احتشاء الرئة - علامات التفريق

- هناك عوامل خطر للإصابة بالجلطات الدموية الشريان الرئوي- التهاب الوريد الخثاري أو تخثر الأوردة الأطراف السفلية، الرجفان الأذيني أو فشل الدورة الدموية ، جراحة أمراض النساء أو أمراض المسالك البولية.
- يمكن أن تكون بداية المرض حادة ، وعادة ما تكون درجة الحرارة تحت الحمى ، والسعال ونفث الدم ، وألم في الصدر عند التنفس ، وضيق في التنفس هي سمة مميزة.
- البيانات الموضوعية شحيحة للغاية - يُسمع ضعف التنفس في منطقة محدودة ، وهناك أيضًا القليل من الحشائش الرطبة.
- يمكن تأكيد التشخيص بالأشعة السينية ، ولكن ليس دائمًا. في موقع الاحتشاء ، يتم تحديد ظل مثلثي لهيكل متجانس ، يواجه القاعدة إلى الجدار الجانبي للصدر ، وقمة جذر الرئة. قد يكون هناك مكانة عالية للحجاب الحاجز ، مما يحد من التنقل ، كمية صغيرة من السوائل في الجيوب الأنفية. مع النوبات القلبية المتعددة ، لا يوجد ظل مثلثي ، العديد من الظلال البؤرية مرئية.
- إذا أدى الانسداد الرئوي إلى زيادة ملحوظة في الضغط في الدورة الدموية الرئوية ، فيمكن الكشف عن علامات مخطط كهربية القلب لهذه الحالة ، مما يؤكد بشكل غير مباشر تطور احتشاء رئوي. يكتشف مخطط كهربية القلب الدوران المحور الكهربائيإلى اليمين ، دوران في اتجاه عقارب الساعة حول المحور الطولي ، متلازمة SI-QIII العميقة.
- طريقة التصوير الومضاني للرئة باستخدام مجاميع كبيرة من الألبومين المسمى باليود المشع أو التكنيتيوم مفيدة. مع النوبة القلبية ، تُظهر الصور الومضية للرئة مناطق نقص تروية.
تتسرب اليوزينيات - علامات متمايزة

- سريريًا ، قد لا تظهر أو تشبه الالتهاب الرئوي البؤري ، وأحيانًا تكون شديدة جدًا.
- في هذه الحالة ، يعاني المرضى من سعال وألم في الصدر وضيق في التنفس وارتفاع في درجة الحرارة وعلامات جسدية على انضغاط أنسجة الرئة.
- التصوير الشعاعي للرئتين - يتم تحديد التظليل الارتشاحي ، بدون حدود واضحة ، ومتجانسة وبدون مسار إلى الجذر.وتقع في أجزاء مختلفة من الرئتين ، ويمكن أن تكون مفردة أو متعددة ، بأحجام مختلفة. الآفات تغير توطينها. يتم تخزينها لمدة 7 - 10 أيام.
- تم الكشف عن فرط الحمضات في الدم - من 7 إلى 70 ٪.
- إن تأثير تعيين القشرانيات السكرية سريع للغاية ، والعوامل المضادة للبكتيريا غير فعالة.
الآفات الفطرية (داء الشعيات) - علامات متمايزة
- البداية مخفية.
- مع تقدم العملية ، يحدث النوع الخاطئ من الحمى ، والسعال مع البلغم المخاطي ، ونفث الدم في بعض الأحيان ، وألم في الصدر.
- البيانات الموضوعية نادرة للغاية.
- تتشكل النواسير الخارجية
- التصوير الشعاعي للرئتين - توجد ظلال غير منتظمة في إحدى الرئتين أو كلتيهما. تتميز بالإنبات في غشاء الجنب ، المنصف ، الأضلاع ، الحجاب الحاجز.
- العامل الحاسم في التشخيص هو الكشف في البلغم والسائل الجنبي ، مفصولة بنواسير الفطريات و drusen للفطر المشع.
تشخيص الأمراض ذات "الظل المستدير" في الرئتين
ظل دائري واحد.
غالبًا ما يكون من الضروري التفريق بين السل الرئوي التسلسلي والسل وسرطان الرئة المحيطي.
السل الرئوي الارتشاحي - علامات متمايزة
- عادة ما يكون التسلل السلي موضعيًا في الجزء الأول أو الثاني.
- الخطوط العريضة للظل المستدير ليست حادة ، فهناك مسار إلى الجذر.
- التصوير المقطعي - غالبًا ما يكون من الممكن تحديد الانحلال الأولي.
- في مياه غسل البلغم والشعب الهوائية ، يتم تحديد VC.
- تفاعل مانتوكس الإيجابي.
تي uberculoma - علامات التفريق
- غالبًا ما يتم تحديد تجويف على شكل هلال في إسقاط الظل.
- تم العثور على التغيرات الارتشاحية والتليفية في الأنسجة المجاورة وأجزاء أخرى من الرئتين.
- تصوير القصبات الهوائية - تم العثور على كسر في القصبات على حافة التكوين.
سرطان الرئة المحيطي - علامات متمايزة
- تتميز ملامح الظل المتكتلة وغير المتساوية بخصائصها ، وغالبًا ما يكون هيكلها متجانسًا.
- نسيج الرئة المحيط سليم ، لا يوجد طريق إلى الجذر.
- قد تتضخم العقد المنصفية.
- تصوير القصبات الهوائية - تدخل القصبات الهوائية إلى الظل ، وهنا يتم الكشف عن تضيقها الواضح أو استخدامها مع البتر.
- الطريقة الحاسمة هي أخذ خزعة من أنسجة الرئة.
أسباب أندر للظل المستدير
الالتهاب الرئوي الجرثومي - علامات التمييز.
- تتميز بالمظاهر الأولية الواضحة - يشير المريض على وجه التحديد إلى وقت ظهور المرض ، ويتم تحديد العلامات الجسدية للالتهاب الرئوي بشكل أكثر وضوحًا.
- تأثير سريعالمعتاد العلاج المضاد للبكتيريا.
خراج الرئة (قبل الاختراق في القصبات الهوائية) - علامات التفريق.
- بيانات Anamnestic مميزة - الالتهاب الرئوي غير القابل للحل والمقاوم للعلاج والطموح جسم غريب، إصابة في الصدر.
- تتميز بسعال جاف ، علامات جسدية قليلة ، زيادة عدد الكريات البيضاء ، قلة العدلات ، سرعة ESR.
- في مرحلة معينة ، ينفجر خراج في القصبة الهوائية - يتم إطلاق كمية كبيرة من البلغم دفعة واحدة ، وتنخفض درجة الحرارة ،
- تتغير صورة الأشعة السينية - في إسقاط الظل الدائري ، يظهر التنوير مع مستوى السائل.
اللثة الزهري - علامات التفريق.
- تاريخ مؤشرات مرض الزهري المنقول.
- ردود الفعل المصلية الإيجابية.
ورم خبيث وحيد للورم - علامات التفريق.
- يتم تشخيص ورم موضعي آخر خارج الخلية
- تم الكشف عن النقائل البعيدة للكبد والعظام والغدد الليمفاوية الطرفية.
ظلال مستديرة متعددة
الأورام السلية المتعددة - علامات التفريق
- تاريخ مرض السل.
- التصوير الشعاعي للرئتين - ملامح حادة للظلال ، ووجود تغييرات في أجزاء أخرى من الرئتين وغشاء الجنب.
- تفاعل مانتوكس الإيجابي.
النقائل الرئوية - علامات التمييز
- بحث دقيق الورم الأساسي- فرط الكلية ، ورم الظهارة المشيمية ، الورم الميلانيني ، سرطان الرحم ، الثدي ، الجهاز الهضمي.
- زيادة محتوى الواسمات - المستضد السرطاني الجنيني (CEA)
تشخيص أمراض الانتشار الشبكي الرئوي
في السنوات الأخيرة ، كان هناك ميل إلى الجمع بين مجموعة واحدة من الأمراض من مختلف المسببات والأمراض ، والتي غالبًا ما تسمى أمراض الرئة الخلالية. في الواقع ، نحن نتحدث عن حالة خاصة من متلازمة ضغط أنسجة الرئة ، حيث يمكن تمييز ثلاث سمات مشتركة لها. الأول هو المرضي ، وتتميز جميع أمراض هذه المجموعة بالتلف وعدم التنظيم والتليف في مصفوفة النسيج الضام لأنسجة الرئة. ثانيا الخصائص المشتركة- من الناحية الشعاعية ، تتميز جميع الأمراض بتغيرات شبكية عقيدية منتشرة. الميزة المشتركة الثالثة وظيفية - عمليا في الموسعة الشكل السريريتتميز جميع الأمراض باضطرابات مقيدة في وظيفة التهوية في الرئتين. يمكن أن تكون أسباب هذه الأمراض الورم الحبيبي والأورام والتهاب الأسناخ الليفي والأمراض المنتشرة النسيج الضام.
السل الدموي المنتشر - علامات التمييز
- الآفة ثنائية ، والتغيرات الإشعاعية متماثلة ومن نفس النوع - شبكة تتكون من ليفي سميك أوعية لمفاوية، غالبًا ما يتم ملاحظة تفكك أنسجة الرئة مع تكوين ما يسمى بـ. كهوف مختومة.
- غالبًا ما يتم الكشف عن التكلسات في جذور الرئة.
- فحص البلغم - يتم تحرير VC.
- تفاعل مانتوكس الإيجابي.
- تنظير القصبات ، خزعة الرئة عبر القصبات - في الخزعات ، يمكن العثور على الأورام الحبيبية للخلايا الظهارية ذات النخر الجبني المركزي.
الساركويد - علامات التفريق
· ظهور المرض بشكل تدريجي وغالبًا بدون أعراض ، ولا توجد علامات تسمم ، ودرجة الحرارة طبيعية أو منخفضة الدرجة.
- في كثير من الأحيان الأول مظاهر سريريةالساركويد هو حمامي عقدية.
- التصوير الشعاعي للرئتين - يتغير مع مرحلة معينة. علامة ثابتة تقريبًا هي زيادة الغدد الليمفاوية في جذور الرئتين ، وعادة ما تتأثر على كلا الجانبين بشكل متماثل ، ويتم توسيع ظل المنصف الأمامي. في المستقبل ، هناك تغييرات في أنسجة الرئة نفسها وفقًا لنوع التكوينات الدخنية أو البؤرية المنتشرة ، وغالبًا ما يكون هناك تجاويف صغيرة أو انخماص. يتم تحديد التغييرات بشكل رئيسي في الحقول الرئوية العلوية والمتوسطة ، ويتم الكشف عن التكلسات في الجذور.
- الآفة الجهازية مميزة ، ويشارك في العملية الكبد والطحال والكلى والجلد.
- نتائج اختبارات التوبركولين سلبية.
- كشف عن فرط كالسيوم الدم ، زيادة في محتوى جاما جلوبيولين ، حمض البوليك ، نشاط إنزيم الفوسفاتيز القلوي.
- قد يكون رد فعل Kveim إيجابيًا لثلثي المرضى.
- مسح الجسم باستخدام 67 Ga - في معظم مرضى الساركويد ، يزيد النشاط الإشعاعي في الغدد الليمفاوية النقيرية والغدد الدمعية والنكفية واللعابية.
- لتأكيد التشخيص ، الخزعة الأكثر إفادة للعقد الليمفاوية أو أنسجة الرئة ، عندما تكشف عينات الخزعة عن أورام حبيبية مميزة دون تسوس.
كثرة المنسجات X - علامات التمييز.
- يتطور في سن 20-40 سنة.
- قد يكون هناك سعال غير منتج وضيق في التنفس وألم في الصدر.
- عودة استرواح الصدر العفوي
- علامات الأشعة السينية مميزة - يعاني المرضى من تليف ثنائي بشكل رئيسي في المجالات الرئوية الوسطى والعليا مع تكوين التكوينات الفقاعية.
- دراسة وظائف الرئة - التغيرات المقيدة - الانسدادي المختلطة ، ضعف سعة انتشار الرئتين.
- أكثر طرق التشخيص دقة هي خزعة الرئة - يتم الكشف عن تسلل المنسجات مع زيادة تكاثر المنسجات ، وتظهر خلايا الورم الأصفر المحتوية على الكوليسترول في التسريبات.
داء الرئة - علامات متمايزة
- مؤشرات لسنوات عديدة من العمل في ظروف غبار عالية - غبار السيليكون والفحم.
- الصورة السريرية لداء الالتهاب الرئوي هزيلة للغاية ، بينما يتم التعبير عن العلامات الإشعاعية.
- التصوير الشعاعي للرئتين - توجد البؤر بكثافة في الأجزاء الوسطى والجانبية من الرئة ، فهي ذات أحجام مختلفة ، مع خطوط غير منتظمة ، كثيفة ، تقع بشكل متماثل على كلا الجانبين ، في منطقة الجذر لا يوجد عملياً. إلى جانب بؤر الانضغاط ، تم الكشف عن علامات انتفاخ الرئة في الرئتين ، فضلاً عن زيادة في النمط الرئوي على كلا الجانبين.
- في بعض الأحيان يتم استخدام خزعة الرئة ، وتوجد الأورام الحبيبية النموذجية في الخزعات.
الدخنيّات السرطانيّة - العلامات المُميّزة
- تاريخ من ورم.
- التقدم المطرد للمرض.
- الحمى المستمرة.
- تسمم شديد.
- تطور ذات الجنب نضحي.
- التصوير الشعاعي للرئتين - انتشار متجانس منتشر ، قد تتضخم الغدد الليمفاوية القاعدية ، والتعرف على السوائل في التجويف الجنبي.
- زيادة محتوى علامات الورم - CEA و NSE
- يتم تأكيد التشخيص عن طريق تنظير القصبات وخزعة الرئة و الفحص النسيجيخزعة الرئة.
سرطان القصبات الهوائية (الورم الغدي الأولي المتعدد المتمايز للغاية من الظهارة السنخية القصبية أو ظهارة الغشاء المخاطي للشعب الهوائية) - علامات التمييز.
- تسليط الضوء عدد كبيرالبلغم المخاطي الرغوي (حتى 1-4 لترات في اليوم).
- تنظير القصبات - تم الكشف عن التغيرات في الغشاء المخاطي للشعب الهوائية.
- غسل القصبات الهوائية - الكشف عن الخلايا السرطانية.
- خزعة من الغشاء المخاطي للشعب الهوائية - تحديد السرطانة الغدية في خزعات من الغشاء المخاطي للشعب الهوائية.
التهاب الأسناخ الليفي مجهول السبب - العلامات المميزة
- ضيق في التنفس مع قصر الشهيق والزفير.
- ظهور السعال عند محاولة التنفس بعمق.
- وظيفة التنفس الخارجي هي اضطرابات تقييدية واضحة ، انخفاض في حجم الرئة.
- قياس التأكسج النبضي وتحليل غازات الدم - نقص تأكسج الدم ، ضعف قدرة انتشار الرئتين.
- قلة التأثير عند استخدام المضادات الحيوية.
- خزعة الرئة المفتوحة - تسلل التهابي خلوي مختلط ، تليف الحاجز بين السنخ.
داء هيموسيديري رئوي مجهول السبب - علامات متمايزة
- السعال المتكرر ونفث الدم والنزيف الرئوي
- فحص الدم - فقر الدم الناقص الصبغي.
- التصوير الشعاعي للرئتين - يتم تحديد التغييرات البؤرية الصغيرة المتماثلة الثنائية في الرئتين (النزف) ، والتي يمكن أن تندمج في مراحل لاحقة من تطور المرض في بؤر متعددة الحلقات أكبر.
- الطبيعة المتموجة والمتكررة للمرض.
- يمكن تحديد البلغم في البلغم.
- يمكن إجراء تشخيص دقيق عن طريق الفحص النسيجي لأنسجة الرئة ، عندما يتم العثور على رواسب الهيموسيديرين في الحويصلات الهوائية والحاجز بين السنخية والنزيف الجديد.
متلازمة Goodpasture - علامات متمايزة
- السعال ونفث الدم والنزيف الرئوي
- في الدم - فقر الدم
- في البول - بيلة دموية وبروتينية.
- التصوير الشعاعي للرئتين - نشر ثنائي.
- التطور المبكر للفشل الكلوي.
- في الدم ، يتم تحديد الأجسام المضادة للغشاء القاعدي للحويصلات الهوائية والكبيبات الكلوية.
- في دراسة خزعات الرئتين والكليتين ، تم الكشف عن صورة التهاب الحويصلات الهوائية النزفية والتهاب كبيبات الكلى سريع التقدم.
الانتشار الرئوي في أمراض النسيج الضام المنتشر - العلامات المميزة
- الصدر بالأشعة السينية - التغييرات المنتشرة شبكيًا بشكل رئيسي في المجالات الرئوية السفلية ، انخفاض في حجم أنسجة الرئة.
- الفرق الرئيسي بين أمراض النسيج الضام المنتشر من التهاب الأسناخ الليفي هو الآفة متعددة السلاسل.
- في المرضى الذين يعانون من الذئبة الحمامية الجهازية ، جنبا إلى جنب مع التغيرات المتني أو الأوعية الدموية ، غالبا ما يتطور التهاب الجنبة والتهاب العضلات.
- في التهاب المفصل الروماتويديوجود ذات الجنب جاف أو انصباب ؛
- في تصلب الجلد الجهازي ، لوحظ الالتهاب الرئوي الشفطي ، والتليف الجنبي ، وتمزق الأكياس تحت الجنبة.
قصور القلب الاحتقاني - العلامات المميزة
- مؤشرات التاريخ والأعراض الموضوعية للمرضى الذين يعانون من عيوب في القلب ، واعتلال عضلة القلب ، والتهاب عضلة القلب ، مرض نقص ترويةالقلب وارتفاع ضغط الدم.
- التصوير الشعاعي للرئتين - في المرضى الذين يعانون من ركود في الدورة الدموية الرئوية ، تزداد شدة الظلال باتجاه الجذر ، وتتوسع الجذور نفسها بشكل كبير ، التغيرات الرئويةتحدد في الأجزاء الوسطى والسفلى من الرئتين.
تشخيص الأمراض ذات النمط الرئوي المتزايد
التحسين المحدود للنمط الرئوي
الالتهاب الرئوي الخلالي الحاد - علامات متمايزة
- بداية حادة.
- سعال.
- ألم في الصدر في بعض الأحيان.
- ضيق التنفس.
- الحد الأدنى من التغييرات الجسدية.
- في مخطط الدم ، زيادة عدد الكريات البيضاء المعتدلة ، تسارع ESR.
- التصوير الشعاعي للرئتين - في منطقة محدودة ، يتم تحديد نمط رئوي محسن ومشوه.
- عادة ما يكون العلاج بالمضادات الحيوية فعالاً.
توسع القصبات - علامات التفريق
- يعاني المريض بشكل متكرر من التهاب رئوي من نفس الموقع ، حيث يتم الكشف عن زيادة موضعية في نمط الرئة.
- لوحظت حالة subfebrile لفترة طويلة.
- السعال مع الكثير من البلغم.
- كان هناك نفث الدم مرة واحدة على الأقل.
- يظهر تصوير القصبات لتأكيد توسع القصبات.
سرطان الرئة حول القصبات - علامات متمايزة.
- التصوير الشعاعي للرئتين - تعزيز موضعي للنمط الرئوي.
- عدم الفعالية في غضون 2-3 أسابيع من العلاج بالمضادات الحيوية للاشتباه في الالتهاب الرئوي.
- محتوى متزايد من علامات الورم - CEA ، NSE.
- التصوير المقطعي - تعريف الورم.
- تنظير القصبات وخزعة الرئة عبر القصبات - الكشف عن الخلايا السرطانية في الخزعات.
تعزيز منتشر للنمط الرئوي
يمكن أن تحدث مثل هذه التغييرات مع عدد كبير من الحالات المرضية. غالبًا ما يكون هذا نتيجة لتصلب الرئة المنتشر ، والذي يتطور عند المرضى التهاب الشعب الهوائية المزمن، الربو القصبي، السل الرئوي ، بعض أشكال تضخم الرئة... Anamnesis وتحليل الكل الصورة السريريةمرض.
ولاية مؤسسة تعليميةالتعليم المهني العالي "دولة سيبيريا الجامعة الطبيةالوكالة الاتحادية للرعاية الصحية والتنمية الاجتماعية "
(GOU VPO جامعة سيبيريا الطبية الحكومية في روزدراف)
الملخص: توطيد النمط الرئوي.









