آمبولی ریه. کلینیک و تشخیص تلفن آمبولی ریه: تظاهرات بالینی
توسعه ترومبوآمبولی شریان ریوی (PE) یک تهدید واقعی برای زندگی بیماران جراحی و درمانی است. اهمیت PE با افزایش فراوانی آمبولی ریوی در تعیین می شود بیماری های مختلف، v دوره بعد از عملو مرگ و میر بالا (تا 40%). بنابراین، در انفارکتوس حاد میوکارد، PE در 5-20٪، با سکته مغزی در 60-70٪، بعد از جراحی ارتوپدی در 50-75٪، در جراحی شکم در 30٪، پس از پروستاتکتومی در 40٪ از بیماران تشخیص داده می شود. قابل توجه است که در 50-80٪ موارد، PE فقط در کالبد شکافی تشخیص داده می شود.
پاتوژنز آمبولی ریه.
منشا بیش از 95 درصد موارد آمبولی ریه استرگهای عمیق خدمت می کنند اندام های تحتانی(فلبوترومبوز).
در نتیجه کامل یا جزئی انسداد شاخه شریان ریویدر ناحیه آسیب دیده، نقض روابط تهویه-پرفیوژن، انسداد برونش ایجاد می شود و سنتز سورفکتانت کاهش می یابد. پس از 24-48 ساعت، آتلکتازی در ناحیه آسیب دیده ریه ها تشکیل می شود. کاهش ظرفیت بستر شریان ریوی منجر به افزایش مقاومت عروقی، ایجاد فشار خون بالا در گردش خون ریوی و نارسایی حاد بطن راست می شود. انقباض عروق توسط مکانیسم های رفلکس و هومورال ناشی از آزادسازی مواد فعال بیولوژیکی از پلاکت ها (سروتونین، هیستامین، ترومبوکسان) پشتیبانی می شود.
در بیماران مبتلا به نارسایی احتقانی قلب، با تنگی میترال، با بیماری های مزمن انسدادی ریه با کاهش جریان خون در شریان های برونش و اختلال در باز بودن برونش در 10-30٪ موارد، PE با ایجاد انفارکتوس ریوی پیچیده می شود.
ترومبوآمبولی "تازه".در رگ های ریه، از روزهای اول بیماری، آنها شروع به لیز می کنند. لیز 10-14 روز طول می کشد.
هنگامی که جریان خون مویرگی بازیابی می شودتولید سورفکتانت افزایش می یابد و آتلکتازی معکوس می شود.
تصویر بالینی و تشخیص آمبولی ریه.
مشخص ترین علائم آمبولی ریهتنگی نفس "آرام" از نوع دمی با فرکانس تا 24 در دقیقه و بالاتر، تاکی کاردی بیش از 90 ضربه در دقیقه، رنگ پریدگی با رنگ خاکستری پوست... با PE عظیم، (در 20٪ موارد) سیانوز مشخص در صورت، گردن و نیمه بالایی بدن وجود دارد.
درد قفسه سینه همراه با آمبولیتنه اصلی شریان ریوی ماهیت پارگی دارد (تحریک انتهای آوران تعبیه شده در دیواره شریان). کاهش شدید جریان خون کرونر به دلیل کاهش سکته مغزی و برون ده قلبی می تواند باعث آنژین صدری شود. تورم حاد کبد با نارسایی بطن راست باعث می شود درد شدیددر هیپوکندری سمت راست، اغلب با علائم تحریک صفاقی و فلج روده همراه است.
ایجاد کور ریوی حادبا تورم وریدهای گردنی، نبض پاتولوژیک در اپی گاستر آشکار می شود. در آئورت، لهجه ای از لحن II شنیده می شود، در زیر فرآیند xiphoid - یک سوفل سیستولوژیک، در نقطه Botkin - یک ریتم گالوپ. CVP به طور قابل توجهی افزایش یافته است. افت فشار خون شریانی شدید، ایجاد شوک نشان دهنده PE عظیم است.
هموپتیزیکه در 30 درصد بیماران ذکر شده است، به دلیل ایجاد انفارکتوس ریه است. انفارکتوس ریه در روز 2-3 بعد از آمبولیزاسیون ایجاد می شود و از نظر بالینی با درد در قفسه سینه در هنگام تنفس و سرفه، تنگی نفس، تاکی کاردی، کرپیتوس، خس خس مرطوب در ریه ها و هیپرترمی ظاهر می شود.
پلی اتیلن عظیمهمراه با اختلالات مغزی (غش کردن، تشنج، کما)، که بر اساس هیپوکسی مغزی است.
PE مکرردر پس زمینه نقض ریتم قلب، نارسایی قلبی، و همچنین پس از عمل بر روی اندام ها رخ می دهد. حفره شکمی... تکرار شد آمبولی ریهاغلب تحت پوشش بیماری های دیگر رخ می دهد: ذات الریه مکرر، پلوریت خشک سریع عبور می کند، هیپرترمی غیر قابل توضیح، غش مکرر بدون انگیزه، همراه با احساس کمبود هوا، فشار قفسه سینه و تاکی کاردی.
ECG اضافه بار حاد بطن راست را نشان می دهدمنجر به ظهور می شود S-I موج می زندو موج Q-III (به اصطلاح نوع S-I- Q-III). در لید VI، V2، دامنه موج R افزایش می یابد. ظهور موج S در لیدهای V4-V6 امکان پذیر است. بخش S-Tدر لیدهای I، II، aVL به طور ناسازگاری به سمت پایین و در لیدهای III، aVF، گاهی VI و V2 به سمت بالا حرکت می کند. در همان زمان، یک موج T منفی واضح در لیدهای V1-V4 و همچنین در لیدهای III و aVF ظاهر می شود. بارگذاری بیش از حد دهلیز راست می تواند منجر به ظهور یک موج P بالا در سوراخ های II و III ("P-pulmonale") شود. علائم اضافه بار حاد بطن راست بیشتر با آمبولی تنه و شاخه های اصلی شریان ریوی نسبت به ضایعات شاخه های لوبار و سگمنتال مشاهده می شود.
معاینات اشعه ایکسخیلی آموزنده نیستند اکثر علائم مشخصهبیماری حاد ریوی قلب (در 15 درصد موارد) گشاد شدن ورید اجوف فوقانی و سایه قلب به سمت راست و همچنین تورم مخروط شریان ریوی است که با صاف شدن کمر قلب ظاهر می شود. و برآمدگی قوس دوم فراتر از کانتور چپ. ممکن است انبساط ریشه ریه (در 4-16٪ موارد)، بریده شدن آن و تغییر شکل در سمت ضایعه وجود داشته باشد. با آمبولی در یکی از شاخه های اصلی شریان ریوی، در شاخه های لوبار یا سگمنتال در غیاب آسیب شناسی برونکوپولمونری پس زمینه، فقر ("روشنگری") مشاهده می شود. الگوی ریوی(علائم وسترمارک).
آتلکتازی دیسی شکلکه در 3 تا 8 درصد موارد ذکر شده است، معمولاً قبل از ایجاد انفارکتوس ریوی است و به دلیل انسداد برونش با ترشحات خونریزی دهنده یا افزایش مقدار مخاط برونش و همچنین کاهش تولید سورفکتانت آلوئولی ایجاد می شود.
با آنژیوگرافی با علائم مستقیم آمبولی ریهنقص پر شدن لومن رگ و "آمپوتاسیون" (یعنی شکستگی) رگ غیر مستقیم است - گسترش شریان های اصلی ریوی، کاهش تعداد شاخه های محیطی متضاد، تغییر شکل الگوی ریوی.
تصویر بالینی PE به طور قابل توجهی از فقدان تقریباً کامل علائم تا وضعیت سریع در حال توسعه نارسایی حاد ریوی متفاوت است.
معمولا سه گزینه اصلی وجود دارد. TELA:حاد، تحت حاد و عود کننده
دوره حاددر 30-35٪ بیماران رخ می دهد، با ایجاد ناگهانی تنگی نفس، فروپاشی، تحریک روانی حرکتی، سیانوز مشخص می شود و با ترومبوآمبولی عظیم یا بزرگ همراه است. این نوع PE با یک نتیجه حقوقی سریع انباشته شده است.
دوره تحت حاد(45-50٪) معمولاً با افزایش ترومبوز ریوی همراه است که روی آمبولی های اولیه کوچک یا بزرگ قرار می گیرد. این نوع با نارسایی پیشرونده تنفسی و بطن راست، علائم پلوروپنومونی، اغلب هموپتیزی آشکار می شود.
دوره مکرر در 15 تا 25 درصد بیماران با حملات حاد مکرر از 3 تا 5 بار یا بیشتر به دلیل ترومبوآمبولی عروق کوچک، غش کوتاه مدت، حملات کاشی، تب بی دلیل، آنژین صدری غیر معمول، ذات الریه، مشخص می شوند. پلوریت خشک
از نظر درجه کاهش فرکانس، علائم GELA را می توان به شرح زیر نشان داد: تنگی نفس، تاکی کاردی، تب، سیانوز، سندرم درد، تاکید بالای II بر روی شریان ریوی، سرفه، خس خس سینه در ریه ها، فروپاشی. تظاهرات آلرژیک، تورم وریدهای دهانه رحم، صدای اصطکاک جنب، هموپتیزی، ترس از مرگ، تورم کبد، اختلالات ریتم قلب، اختلالات مغزی، سوفل سیستولیک در شریان ریوی، استفراغ، برونکواسپاسم، ورم ریوی غیر ارادی .
بسته به غلبه و ترکیب این علائم، سندرم های زیر متمایز می شوند:
سندرم پلور ریوی - تنگی نفس، درد قفسه سینه، سرفه، گاهی اوقات همراه با خلط. این سندرم با آمبولی کوچک و تحت جرم، یعنی. با انسداد یک شریان لوبار یا شاخه های محیطی شریان ریوی؛
سندرم قلبی: درد و ناراحتی در پشت استخوان سینه، تاکی کاردی و افت فشار خون تا افتادگی و غش. ممکن است تورم وریدهای گردنی، نبض وریدی مثبت، تاکید بر شیار دوم بر روی شریان ریوی و افزایش فشار ورید مرکزی وجود داشته باشد. این نوع مشخصه آمبولی عظیم ریه است.
سندرم مغزی؛ از دست دادن هوشیاری، همی پلژی، تشنج. این گزینه برای لیموهای مسن معمول است.
اینهاسندرم ها می توانند در ترکیب متفاوت باشند.
تنگی نفس و تاکی کاردیشایع ترین تظاهرات GELA هستند که در 70 تا 100 درصد بیماران مشاهده می شوند. تنگی نفس، به عنوان یک قاعده، به طور ناگهانی ظاهر می شود، همراه با احساس ترس از مرگ، به طور گسترده ای متفاوت است، به طور متوسط 30-40 نفس در دقیقه. در بیشتر موارد، تنگی نفس ماهیت "آرام" دارد و با تنفس پر سر و صدا و حرکات اجباری همراه نیست. قفسه سینه.
تعداد ضربان قلب از 90 تا 160 متغیر است که میانگین آن تا 110 در دقیقه است. اختلالات ریتم به شکل اکستراسیستول و فیبریلاسیون دهلیزی ممکن است.
تغییر رنگ پوست و غشاهای مخاطیدر PE ممکن است به کالیبر رگ ترومبوز شده، درجه افت فشار خون، انقباض عروقی همزمان و غیره بستگی داشته باشد. فقط با ترومبوآمبولی ساقه عظیم سیانوز پوست ایجاد می شود، در سایر بیماران رنگ پریدگی "خاکستری" در ترکیب با آکروسیانوز وجود دارد، در برخی بیماران ترکیبی از سیانوز و ایکتروس ممکن است.
افزایش دماتا زیر تب، کمتر اوقات اعداد تب از روزهای اول PE شروع می شود و تا 10-12 روز طول می کشد. تب با تغییرات التهابی در پلورا و ریه ها همراه است که اغلب با آسیب به شاخه های متوسط و کوچک شریان ریوی همراه است.
هموپتیزیکه به عنوان یک تظاهرات کلاسیک PE در نظر گرفته شد، در واقع در بیش از 30٪ بیماران رخ نمی دهد. بیشتر اوقات، سرفه با خلط مخاطی کم همراه با تغییرات فیزیکی غیر اختصاصی در اره تیرگی صدای کوبه ای، تنفس ضعیف و حباب های ظریف در یک منطقه محدود وجود دارد، در تعدادی از بیماران صدای اصطکاک پلور شنیده می شود.
سندرم درددر 40-70٪ بیماران مشاهده می شود، می تواند ویژگی متفاوتی داشته باشد: 1) بیشتر شبیه به آنژین صدری با انسداد شدید تنه ریوی. 2) ریوی-پلورال: 3) مختلط، ترکیب دو گزینه اول: 4) شکمی، که با تصویر اشتباه با شکم حاد به دلیل آسیب بیشتر به پلور دیافراگم سمت راست مشخص می شود. در عین حال، دیسفاژی، سکسکه، آروغ زدن، اختلال مدفوع و ... قابل مشاهده است.
افت فشار خون شریانی و فروپاشی- تظاهرات مکرر و منظم PE. مشاهده شده در حدود نیمی از بیماران، ترکیبی از افت فشار خون شریانی با فشار خون وریدی مشخص است. تغییرات همودینامیک در گردش خون سیستمیک ممکن است با اختلالات مغزی، اختلالات گردش خون مزانتریک و کلیه همراه باشد. فروپاشی اغلب با ترومبوآمبولی عظیم مشاهده می شود، مدت آن به عنوان یک معیار پیش آگهی نامطلوب عمل می کند.
سندرم حاد ریوی قلبدارای تظاهرات بالینی و الکتروکاردیوگرافی مشخص در آمبولی ریه است. افزایش ضربان قلب، تورم وریدهای گردن، گشاد شدن مرز راست قلب، نبض در دومین فضای بین دنده ای در سمت چپ، لهجه تون II و شکافتن آن بر روی شریان ریوی، سوفل سیستولیک در بالا وجود دارد. در آن، سوفل مشابهی در برآمدگی دریچه سه لتی شنیده می شود، اختلالات ریتم ممکن است، علائم اضافه بار قلب راست بر روی ECG.
علائم فیزیکی انفارکتوس پتو و عوارض آنشبیه کلینیک پلوروپنومونی است. انفارکتوس ریوی با یک پلوریت سروز-فیبرینی یا هموراژیک خارجی (اغلب در سمت راست) مشخص می شود که در پایان 1-2 هفته بیماری رخ می دهد. در دوره تحت حاد انفارکتوس ریه (در 2-5 هفته)، یک سندرم آلرژیک به دلیل جذب محصولات نکروز بافت ریه قابل مشاهده است. این با بثورات پوستی، ائوزینوفیلی، موج دوم تغییرات التهابی در پرش و پلور ظاهر می شود.
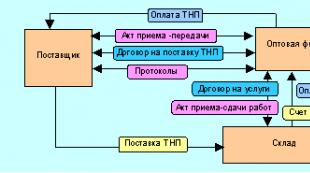
یو.م. Mostovoy، T.V. کنستانتینویچ، وینیتسیا ملی دانشگاه پزشکیآنها N.I. پیروگوف
ما [یو.ام. Mostovoy، T.V. کنستانتینویچ، 2004] تجزیه و تحلیل گذشتهنگر از 2260 مورد سابقه بیماران با مشخصات درمانی و جراحی که در سالهای 1993-2002 فوت کردند، انجام داد که کالبد شکافی آن بر اساس بخش پاتولوژی بیمارستان بالینی شهر شماره 1 انجام شد. ، بیمارستان منطقه مرکزی وینیتسا و بیمارستان انکولوژیکی منطقه ای وینیتسا. هنگام تجزیه و تحلیل تاریخچه موارد، تعداد کل کالبد شکافی ها، جنسیت، سن بیماران، ماهیت تشخیص های بالینی و پاتولوژیک پس از مرگ در نظر گرفته شد، ضمن تعیین درصد اختلاف آنها، شیوع PE در ساختار کل مرگ و میر، میانگین زمان ایجاد PE مطابق با پذیرش بیمار در بیمارستان و علل فوری و منابع آمبولی ریه مورد بررسی قرار گرفت.
این مطالعه نتیجه گیری زیر را امکان پذیر کرد:
پویایی شیوع PE به عنوان یک علت مرگ در بیماران با مشخصات درمانی و جراحی در سال های 1993-2002 دارای یک ویژگی موج مانند است که از 3.3 تا 12.2٪ متغیر است. میانگینبا توجه به داده های ما، شیوع PE در طی 10 سال مشاهده، 5.3٪ است.
در پنج سال گذشته شیوع PE کشنده در بین بیماران بیمارستان های درمانی و جراحی افزایش یافته است - از 36.4 به 69.6٪.
میانگین طول مدت ایجاد علائم آمبولی ریه، طبق داده های ما، 2.2 ± 6.1 روز است؛ تمایل به کاهش مدت زمان ایجاد آمبولی ریه در بیماران با مشخصات درمانی و افزایش آن در بیماران با مشخصات جراحی در مقایسه با میانگین;
بروز کلی اختلاف بین تشخیص های تشریحی بالینی و پاتولوژیک (تشخیص PE در کالبد شکافی ایجاد شد) 36.4٪ است، این شاخص در افراد با مشخصات درمانی (77.3٪) به طور قابل توجهی بالاتر است، در مقایسه با افراد با مشخصات جراحی. 7/22 درصد که نشان دهنده این است که اولاً در مورد چندشکلی بودن تصویر بالینی PE در کلینیک بیماری های داخلی، ثانیاً در مورد آگاهی کم و عدم هوشیاری پزشکان بیمارستان های درمانی در خصوص تشخیص، تشخیص و درمان داخل حیاتی این بیماری. پاتولوژی؛
عوامل اتیولوژیک قابل توجهی که باعث ایجاد علائم کشنده PE در بیماران با مشخصات درمانی و جراحی در 10 سال گذشته شده است، سرطان - 53.9٪، ترومبوز ورید عمقی (DVT) اندام تحتانی - 23.1٪، آترواسکلروز عروقی، بیماری ایسکمیکقلب - 19٪. در بیماران با مشخصات درمانی، دلیل اصلی ایجاد PE کشنده DVT اندام تحتانی - 41٪، به میزان کمتر، ضایعات عروقی آترواسکلروتیک - 34.4٪ بود. بیماری های انکولوژیک در بیماران جراحی غالب بود اعضای داخلی- 88.3 درصد موارد.
وضعیت فعلی با آگاهی کم پزشکان در مورد این آسیب شناسی و همچنین با تنوع تظاهرات بالینی آن همراه است. در نتیجه، سطح پایینتشخیص مادام العمر PE، که به گفته نویسندگان مختلف، تنها 25٪ است و همچنین عدم درمان کافی در صورت تشخیص مادام العمر.
در اوکراین، در حال حاضر هیچ سند توافقی در مورد استانداردهای تشخیص و درمان بیماران جراحی و درمانی مبتلا به PE، و همچنین توصیه های خاصی برای انتخاب بیمارانی که در معرض خطر بالای ابتلا به PE هستند برای درمان پیشگیرانه وجود ندارد.
اتیولوژی و پاتوژنز PE
اتیوپاتوژنز PE با سه گانه R. Virchow مرتبط است: آسیب اندوتلیال دیواره عروقی، حالت انعقادی بیش از حد و استاز خون وریدی. عوامل خطر برای ترومبوز وریدی و بر این اساس، PE در آورده شده است میز 1.
مهم است که آمبولیک ترین و خطرناک ترین ترومبوس های شناور وریدهای اندام تحتانی هستند که دارای یک نقطه ثابت در قسمت انتهایی رگ هستند. وقوع آنها به دلیل گسترش فرآیند از وریدهای با کالیبر نسبتاً کوچک به وریدهای بزرگتر است: از وریدهای عمیق پاها به ورید پوپلیتئال، از ورید صافن بزرگ به ورید فمورال، از ورید ایلیاک داخلی به ورید مشترک. ، از سیاهرگ ایلیاک مشترک تا ورید اجوف تحتانی. ترومبوز شناور نیز خطرناک است زیرا تصویر بالینی از ترومبوز ایلیوفمورال را نشان نمی دهد، زیرا جریان خون در این وریدها حفظ می شود. در مورد ترومبوز بخش وریدی ایلیو فمورال، خطر ابتلا به PE 40-50٪ است، در مورد ترومبوز ورید پاها - 1-5٪. لخته های خونی که به طور کامل رگ ها را مسدود می کنند به ندرت منبع PE هستند.
محلی سازی ترومبوآمبولی در سیستم عروقی ریه ها تا حد زیادی به اندازه آنها بستگی دارد، معمولا آمبولی ها در محل های تقسیم شریان ها باقی می مانند، که باعث انسداد جزئی یا کمتر اغلب کامل شاخه های دیستال شریان ریوی می شود. با آسیب به شریان های ریوی هر دو ریه (65٪ موارد) مشخص می شود که ناشی از آمبولیزاسیون مکرر گردش خون ریوی و تکه تکه شدن یک ترومبوز در بطن راست است: در 20٪ موارد، تنها ریه راست تحت تأثیر قرار می گیرد. در 10٪ - فقط سمت چپ و لوب های پایینی ریه ها 4 برابر بیشتر از قسمت بالایی آسیب می بینند ( برنج. 1.).
پاتوژنز PE شامل دو سطح اصلی است: انسداد مکانیکی بستر عروق ریوی و اختلالات هومورال. در بیماران بدون ضایعات قبلی قلب و ریه، فشار در شریان ریوی (PA) با انسداد بیش از 25 درصد از بستر عروق ریوی شروع به افزایش می کند. اما با توجه به ظرفیت ذخیره قابل توجه گردش خون ریوی، فشار خون شدید ریوی تنها در صورت انسداد بیش از 50٪ از کل مساحت عروق ریوی ظاهر می شود. در صورت انسداد بیش از 60 درصد، بطن راست توانایی انجام کارآمد عملکرد پمپاژ را از دست می دهد و به سرعت گشاد می شود که ممکن است با نارسایی نسبی دریچه تریکوسپید همراه باشد. در همان زمان، علائم نارسایی حاد بطن راست غالب است، در درجه اول تورم وریدهای گردنی و هپاتومگالی. در عین حال، به دلیل تعامل آناتومیکی بطن راست و چپ قلب در هنگام بارگذاری بیش از حد بطن راست، سپتوم بین بطنی به سمت بطن چپ جابجا می شود، که نقض پر شدن دیاستولیک آن را تشدید می کند. کاهش ناگهانی برون ده قلبی بیشتر باعث ایجاد علائم می شود. شوک قلبی.
انسداد گسترده ترومبوآمبولیک بستر شریانی ریه ها منجر به افزایش مقاومت عروق ریوی می شود که از خروج خون از بطن راست جلوگیری می کند و پر شدن ناکافی بطن چپ رخ می دهد. سپس فشار خون ریوی، نارسایی حاد بطن راست و تاکی کاردی ایجاد می شود، کاهش می یابد برون ده قلبیو بعد از میلاد
به دلیل انسداد شاخه های PA، یک ناحیه بدون پرفیوژن اما دارای تهویه ظاهر می شود. پارانشیم ریوی("فضای مرده"). قسمت های تنفسی ریه فرو می ریزد، انسداد برونش در ناحیه آسیب دیده ایجاد می شود. در همان زمان، تولید سورفکتانت آلوئولی کاهش می یابد، که همچنین به ایجاد آتلکتازی بافت ریه کمک می کند، که خود را در اوایل 1-2 ساعت پس از قطع نشان می دهد. گردش خون ریوی... هیپوکسمی شریانی رخ می دهد که با انتشار خون از طریق نقص پنجره بیضی شکل تشدید می شود که در شرایط حاد توسعه یافته شروع به کار می کند. فشار خون ریوی.
عمل فاکتورهای هومورال به حجم انسداد آمبولیک عروق ریوی بستگی ندارد، بنابراین انسداد کمتر از 50 درصد بستر عروقی می تواند به دلیل ایجاد انقباض عروق ریوی منجر به اختلالات همودینامیک شدید شود. این به دلیل هیپوکسمی، آزاد شدن مواد فعال بیولوژیکی (سروتونین، هیستامین، ترومبوکسان و غیره) از تجمعات پلاکتی ترومبوز است که باعث تاکی پنه، فشار خون ریوی و افت فشار خون شریانی می شود.
در 30-10 درصد موارد، سیر آمبولی ریه با انفارکتوس ریه پیچیده می شود. از آنجایی که بافت ریوی از طریق سیستم شریان های ریوی، برونش و راه های هوایی، همراه با انسداد آمبولیک شاخه های PA برای ایجاد انفارکتوس ریه، اکسیژن رسانی می شود، شرایط لازم کاهش جریان خون در شریان های برونش و کاهش جریان خون در شریان های برونش است. / یا نقض باز بودن برونش. بنابراین، بیشتر اوقات انفارکتوس ریه در مورد آمبولی ریه مشاهده می شود که دوره نارسایی احتقانی قلب، تنگی میترال، بیماری مزمن انسدادی ریه را پیچیده می کند.
بیشتر ترومبوآمبولی های "تازه" در بستر عروقی ریه ها متعاقباً لیز شده و به طور مستقل سازماندهی می شوند. لیز آمبولی از روزهای اول بیماری شروع می شود و 10-14 روز طول می کشد. با ترمیم جریان خون مویرگی، تولید سورفکتانت افزایش می یابد و رشد معکوس آتلکتازی بافت ریه رخ می دهد. در برخی موارد، انسداد پس از آمبولیک PA برای مدت طولانیتری ادامه مییابد، این به دلیل ماهیت عود کننده بیماری، نارسایی مکانیسمهای فیبرینولیتیک یا تبدیل بافت همبند ترومبوآمبولی در زمان ورود به بستر ریوی است. انسداد مداوم شریان های ریوی بزرگ منجر به ایجاد فشار خون ریوی و کورپولمونال مزمن می شود.
انجمن قلب و عروق اروپا یک طبقه بندی ساده از PE ارائه می دهد که بر اساس آن، با توجه به شدت بیماری، PE عظیم، زیر جرم و غیر توده ای تشخیص داده می شود.
1. ماسیو در صورتی تشخیص داده می شود که بیمار علائم شوک یا افت فشار خون (افت فشار خون به میزان 40 میلی متر جیوه از سطح اولیه به مدت 15 دقیقه یا بیشتر، که با ایجاد آریتمی، هیپوولمی و علائم سپسیس همراهی ندارد) ایجاد کند.
2. Submassive - در مورد نارسایی حاد بطن راست، تایید شده توسط معاینه اولتراسوند (US) قلب.
3. غیر توده ای - با همودینامیک پایدار، بدون تظاهرات نارسایی بطن راست، طبق سونوگرافی قلب.
تصویر بالینی PE
تصویر بالینی PE با تعداد و کالیبر عروق ریوی پر شده، سرعت توسعه فرآیند آمبولی و میزان اختلالات همودینامیک که در این مورد ایجاد شده است تعیین می شود. کلینیک آمبولی ریه شامل طیف وسیعی از شرایط است: از تقریباً بدون علامت تا مرگ ناگهانی. پنج سندرم بالینی به عنوان انواع کلاسیک دوره بیماری در کلینیک آمبولی ریه متمایز می شوند.
1. پلورال ریوی - برونکواسپاسم، تنگی نفس، سرفه، هموپتیزی، اصطکاک پلور، افیوژن پلور، تغییرات رادیولوژیکی.
2. قلب - کاردیالژی با محلی سازی رترواسترنال، تاکی کاردی، افت فشار خون (فروپاشی، شوک)، تورم و / یا ضربان وریدهای گردن، سیانوز "رنگ پریده"، لهجه تون II بیش از LA، "ریتم گالوپ" بطن راست، سوفل اصطکاک پریکارد. , علامت ECG McGin-White - Q 3 -T 3 -S 1, pravogram, blockade پای راستبسته هیس، اضافه بار قلب راست (P-pulmonale).
3. شکم - درد و / یا سنگینی در هیپوکندری راست.
4. مغزی - سنکوپ.
5. کلیه - اولیگو-، آنوری (کلیه شوک).
PE معمولاً با یکی از سه تغییر بالینی ظاهر می شود.
1. تنگی نفس ناگهانی با منشا ناشناخته - اگر تاکی پنه، تاکی کاردی در غیاب آسیب شناسی از سیستم تنفسی تشخیص داده شود، هیچ نشانه ای از نارسایی حاد بطن راست وجود ندارد.
2. Cor pulmonale حاد - در صورت وجود علائم نارسایی حاد بطن راست، افت فشار خون شریانی، تاکی پنه، تاکی کاردی.
3. انفارکتوس ریه یک نوع بالینی از دوره آمبولی ریه است که در آن بسته به محلی شدن ترومبوآمبولی، موارد زیر وجود دارد:
- PE عظیم، که در آن ترومبوآمبولی در تنه اصلی و / یا در شاخه های اصلی PA قرار دارد.
- PE زیر جرم - آمبولیزاسیون شاخه های لوبار و سگمنتال PA (درجه اختلال پرفیوژن مطابق با انسداد یکی از PA اصلی است).
- ترومبوآمبولی شاخه های کوچک PA.
در مورد PE عظیم و کم حجم، علائم و سندرم های بالینی زیر اغلب مشاهده می شود.
تنگی نفس ناگهانی در حالت استراحت (در حالی که ارتوپنه معمولی نیست!).
سیانوز "خاکستر" کم رنگ، در مورد آمبولی تنه و شاخه های اصلی LA، سیانوز برجسته پوست، تا سایه چدنی وجود دارد.
تاکی کاردی، گاهی اوقات اکستراسیستول، فیبریلاسیون دهلیزی.
افزایش دمای بدن (حتی در حضور فروپاشی) که عمدتاً با آن همراه است فرآیندهای التهابیدر ریه ها و جنب.
هموپتیزی (در یک سوم بیماران) به دلیل انفارکتوس ریه.
سندرم درد: آنژین مانند با موضعی شدن درد در پشت استخوان سینه. پلور ریوی - درد حاد قفسه سینه که با سرفه و تنفس بدتر می شود. شکم - درد حاد در هیپوکندری راست، همراه با فلج روده، سکسکه، ناشی از التهاب پلور دیافراگم، ادم حاد کبد.
در سمع ریه ها، تنفس تاولی ضعیف و رال های مرطوب حباب ریز در یک ناحیه محدود (معمولا بالای لوب پایین سمت راست)، صدای اصطکاک پلور شنیده می شود.
افت فشار خون شریانی (یا فروپاشی) همراه با افزایش فشار وریدی.
سندرم حاد ریوی قلب - نبض پاتولوژیک، صدای لهجه II و سوفل سیستولیک بر روی PA در دومین فضای بین دنده ای سمت چپ جناغ جناغ، "ریتم گالوپ" پیش سیستولیک یا اغلب پروتودیاستولیک در لبه چپ جناغ، تورم دهانه رحم. وریدها، رفلکس کبدی-ژوگولار (علامت پلشا).
اختلالات مغزی ناشی از هیپوکسی مغزی: خواب آلودگی، بی حالی، سرگیجه، از دست دادن هوشیاری کوتاه مدت یا طولانی مدت، بی قراری یا ضعف شدید، گرفتگی در اندام ها، اجابت مزاج غیر ارادی، ادرار.
نارسایی حاد کلیه به دلیل اختلال در همودینامیک داخل کلیوی.
ترومبوآمبولی شاخه های کوچک شریان ریوی می تواند ظاهر شود:
"پنومونی" مکرر با منشأ ناشناخته، که برخی از آنها به صورت پلوروپنومونی پیش می روند.
پلوریت خشک، که به سرعت (در عرض 2-3 روز) ایجاد می شود، پلوریت اگزوداتیو، به ویژه با افیوژن های هموراژیک.
از دست دادن مکرر و غیر قابل توضیح هوشیاری، فروپاشی، که اغلب با احساس کمبود هوا و تاکی کاردی همراه است.
حملات ناگهانی احساس "فشرده شدن" در قفسه سینه، که با تنگی نفس و توسعه بیشتر سندرم هیپرترمیک همراه است.
تب بی دلیل، غیر قابل تحمل درمان آنتی باکتریال;
تنگی نفس حمله ای همراه با احساس کمبود هوا و تاکی کاردی؛
ظهور و / یا پیشرفت نارسایی قلبی مقاوم به درمان؛
ظهور و / یا پیشرفت علائم بیماری قلبی ریوی تحت حاد یا مزمن در صورت عدم وجود علائم بیماری های مزمن سیستم برونش ریوی در تاریخچه.
انفارکتوس ریه عمدتاً در مورد ترومبوآمبولی شاخه های لوبار و سگمنتال PA ایجاد می شود. توسعه آن به کالیبر رگ پر شده و وضعیت بستگی دارد گردش وثیقهدستگاه برونش ریوی منطقه انفارکتوس، به عنوان یک قاعده، بسیار کوچکتر از حوضه رگ پر شده است، که به دلیل عملکرد آناستوموزهای عروقی برونکوپولمونری در سطح پیش مویرگی است. تشکیل انفارکتوس ریوی معمولاً 2-3 روز پس از آمبولیزاسیون شروع می شود و در عرض 1-3 هفته به طور کامل ایجاد می شود.
از نظر بالینی، بیماران مبتلا به انفارکتوس ریه دچار درد قفسه سینه، هموپتیزی، تنگی نفس، تاکی کاردی، کرپیتوس، رال های مرطوب در ناحیه مربوطه ریه می شوند و دمای بدن افزایش می یابد. درد در قفسه سینه 2-3 روز پس از ایجاد PE ظاهر می شود، ناشی از پلوریت واکنشی در ناحیه نکروزه ریه است، در صورت تنفس عمیق، سرفه، با خم شدن بدن افزایش می یابد. در صورت رفع پلوریت فیبرینی یا تجمع مایع در حفره پلور، درد قفسه سینه کاهش یا ناپدید می شود. زمانی که درگیر فرآیند پاتولوژیکپلور دیافراگم ممکن است علائم "شکم حاد" را تجربه کند.
هموپتیزی همراه با انفارکتوس ریوی در روزهای 2-3 در 10-56٪ بیماران رخ می دهد، عمدتاً در مقادیر کم، از چند روز تا 2-4 هفته طول می کشد.
هیپرترمی، به عنوان یک قاعده، از روز 1-2 بیماری ثبت می شود، از چند روز تا 1-3 هفته طول می کشد، با شرایط زیر تب، در صورت ایجاد پنومونی انفارکتوس - تا 39 درجه سانتیگراد. تیرگی. صدای کوبه ای، افزایش لرزش صدا، خس خس خیس و کرپیتوس تنها با انفارکتوس های شدید ریه و پنومونی انفارکتوس مشاهده می شود. در طول شکل گیری حمله قلبی، صدای اصطکاک پلور در ریه ها ظاهر می شود که در صورت رفع پلوریت فیبرینی یا تجمع مایع در حفره پلور، می تواند ناپدید شود. جنب اگزوداتیو تقریباً در هر دومین بیمار در انفارکتوس ریوی ایجاد می شود، ماهیت سروزی یا خونریزی دهنده دارد و حجم کمی دارد. افیوژن های عظیم در حفره پلوردر بیماران مبتلا به نارسایی شدید قلبی، گاهی اوقات با پلوریت اگزوداتیو مداوم، که دوره طولانی بیماری را تشدید می کند، رخ می دهد.
V موارد شدیدانفارکتوس ریوی با توسعه تخریب بافت ریه به دلیل جدا شدن کانون نکروز همراه است، که با ضایعات قبلی ریه و عفونت برونش ریوی اضافی، شیوع بالای انفارکتوس ریه تسهیل می شود.
علائم بالینی PE غیراختصاصی است؛ این علائم در سایر بیماری های قلبی عروقی و ریوی نیز مشاهده می شود. تفاوت اصلی آنها یک شروع ناگهانی، عدم وجود دیگری است دلیل ظاهریتوسعه (پنومونی، انفارکتوس میوکارد، نارسایی قلبی و غیره). باید پرداخت شود توجه ویژهاین واقعیت که افزایش تنگی نفس (تنگی نفس) در بیمارانی که همزمان پاتولوژی قلب و/یا ریه دارند ممکن است تنها علامت PE باشد. عدم وجود علائمی مانند تنگی نفس، تاکی پنه، تاکی کاردی، درد قفسه سینه، تشخیص PE را زیر سوال می برد. اغلب بین اندازه PE و آن اختلاف وجود دارد تظاهرات بالینیکه به وضعیت اولیه سیستم قلبی عروقی و تنفسی بستگی دارد. اگر علائم DVT تشخیص داده شود، اهمیت علائم فوق به طور قابل توجهی افزایش می یابد.
تشخیص آمبولی ریه
وظایف اصلی تشخیص آمبولی ریه عبارتند از:
نیاز به تأیید آمبولی ریه، زیرا روش های درمانی آن کاملاً تهاجمی است و استفاده از آنها بدون نیاز کاملاً عینی نامطلوب است.
ایجاد محلی سازی ترومبوآمبولی در عروق ریوی؛
ارزیابی حجم ضایعات آمبولی بستر عروقی و شدت اختلالات همودینامیک به منظور تعیین تاکتیک های درمان.
تعیین محل منبع ترومبوآمبولی برای جلوگیری از عود آن.
پیچیدگی تشخیص آمبولی ریه، مدیریت چنین بیمارانی را در بخشهای تخصصی عروق، مجهز و دارای وسیعترین امکانات ممکن برای انجام دستکاریهای تشخیصی و درمانی، ضروری میسازد. تاریخچه پزشکی به طور کامل جمع آوری شده، ارزیابی عوامل خطر برای DVT / PE و علائم بالینی، حجم معاینات آزمایشگاهی و ابزاری را تعیین می کند که به دو گروه تقسیم می شوند - معاینات اجباری و بر اساس نشانه ها.
روشهای معاینه اجباری که برای همه بیماران مشکوک به PE انجام میشود عبارتند از: آنالیز گازهای خون، نوار قلب، اشعه ایکس قفسه سینه (CT)، اکوکاردیوگرافی (EchoCG)، سینتیگرافی ریه پرفیوژن-تهویه، سونوگرافی داپلر اولتراسوند وریدهای اصلی. از اندام تحتانی طبق اندیکاسیون ها، معاینات شامل آنژیوگرافی ریه، اندازه گیری فشار در قلب راست، فلبوگرافی است.
تشخیص آزمایشگاهی و ابزاری آمبولی ریه
اجازه دهید نه روش تشخیص آزمایشگاهی و ابزاری این آسیب شناسی را در نظر بگیریم.
1. در مورد PE عظیم، ممکن است کاهش PaO 2 زیر 80 میلی متر جیوه وجود داشته باشد. هنر (و/یا اشباع اکسیژن SatO 2 کمتر از 88%) با PaCO 2 طبیعی یا کاهش یافته و همچنین افزایش فعالیت لاکتات دهیدروژناز و سطح بیلی روبین کلدر خون با فعالیت طبیعی AST.
2. ECG فقط در مورد PE عظیم آموزنده است، بنابراین عدم وجود علائم ECG معمولی برای PE دلیلی برای رد تشخیص نیست. ECG برای حذف بیماری هایی که نیاز دارند انجام می شود تشخیص های افتراقیبا آمبولی ریه (انفارکتوس میوکارد، نارسایی قلبی، پریکاردیت، پلوریت، ذات الریه و غیره). خاص ترین و مرتبط با شدت PE تغییرات حاد ECG است که منعکس کننده جابجایی محور قلب در جهت عقربه های ساعت و ایسکمی میوکارد است. علامت کلاسیک ECG PE - Q 3 -S 1، (-) T III، aVF، V 1-3، p-pulmonale. ECG تغییر می کنددر مورد PE عظیم، آنها می توانند شبیه تصویری از انفارکتوس حاد پایه میوکارد باشند؛ در تشخیص افتراقی آنها، علائم زیر مهم است:
- عدم انبساط و برش دندانهای Q III و QaVF در مورد آمبولی ریه و همچنین وجود دندان S I عمیق و عمیق شدن دندانهای S V4-V6.
- ظهور در PE همراه با امواج T منفی دندانهای Q III، T III در لیدهای سمت راست قفسه سینه (V 1 -V 3-4). در مورد انفارکتوس میوکارد، آنها مثبت و بالا هستند.
- در مورد انفارکتوس میوکارد دیواره پایینی، بخش ST در سمت چپ سینه معمولاً بالا می رود، در سمت راست - به سمت پایین جابجا می شود، امواج T اغلب منفی می شوند.
- ناپایداری تغییرات ECG در PE و پایداری آنها در انفارکتوس میوکارد.
در 20 درصد از بیماران مبتلا به PE، تغییرات در ECG ممکن است وجود نداشته باشد.
3. EchoCG، اکوکاردیوسکوپی.
علائم اکوکاردیوگرافی معمولی PE: انبساط و هیپوکینزیس بطن راست، تغییر در نسبت حجم بطن راست به چپ به نفع بطن راست، ناشی از بیرون زدگی سپتوم بین بطنی به سمت بطن چپ، انبساط بطن چپ. قسمت پروگزیمال PA، افزایش میزان نارسایی سه لتی، نقض ویژگی های طیفی جریان در مجرای اصلی بطن راست، گسترش ورید اجوف تحتانی و فروپاشی آن با دم کمتر از 50٪. داده های سونوگرافی قلب به طور قابل توجهی احتمال تشخیص آمبولی ریه را در صورت بارگذاری بیش از حد قلب راست، افزایش فشار در PA و ترومبوز در قلب راست افزایش می دهد.
این روش برای ارزیابی رگرسیون انسداد آمبولیک جریان خون ریوی در طول درمان بیماران بسیار مهم است، برای تعیین تاکتیک های درمان آمبولی ریه (تصمیم گیری در مورد انجام درمان ترومبولیتیک (TLT)) و انجام تشخیص افتراقی با سایرین الزامی است. بیماری ها (انفارکتوس میوکارد، افیوژن پریکارد، آنوریسم تشریح کننده آئورت قفسه سینه، کاردیومیوپاتی گشاد شده، تامپوناد قلبی و غیره).
4. رادیوگرافی OGK به عنوان یک روش مستقل بسیار آموزنده نیست، نتایج آن در مورد مقایسه آنها با داده های سینتی گرافی ریه تهویه-پرفیوژن از اهمیت اساسی برخوردار است. با آمبولی شدید ریه، ایستادن بالای گنبد دیافراگم، علائم قلب حاد ریوی (گسترش ورید اجوف فوقانی و سایه قلب به سمت راست، برآمدگی مخروط تنه ریوی) بر روی رادیوگرافی OGK گسترش مخروط تنه ریوی با صاف شدن کمر قلب یا برآمدگی قوس دیگری در خارج از کانتور چپ ظاهر می شود. ممکن است انبساط ریشه ریه، شکستگی و تغییر شکل آن در سمت ضایعه وجود داشته باشد.
در صورت آمبولی در یکی از شاخه های اصلی LA، در شاخه های لوبار یا سگمنتال، در صورت عدم وجود آسیب شناسی برونکوپولمونری پس زمینه، کاهش ("روشن شدن") الگوی ریوی مشاهده می شود (علامت Westermark).
آتلکتازی دیسیفرم قبل از انفارکتوس ریه ایجاد می شود و در اثر انسداد برونش به دلیل ظهور ترشحات هموراژیک یا افزایش مقدار مخاط برونش و همچنین کاهش تولید سورفکتانت آلوئولی ایجاد می شود.
تصویر اشعه ایکس از انفارکتوس ریه ممکن است با علائم پلورال افیوژن محدود شود که حجم آن از 200-400 میلی لیتر تا 1-2 لیتر متغیر است. یک تصویر معمولی از انفارکتوس ریه نه زودتر از روز دوم از شروع بیماری به شکل تیره شدن واضح به شکل مثلثی با پایه زیر پلور و راس به سمت دروازه ریه ظاهر می شود. در اثر نفوذ، ناحیه سایه انداز اطراف شکلی گرد یا نامنظم به خود می گیرد.
رادیوگرافی OGK دارد پراهمیتبرای تشخیص افتراقی PE با بیماری های شبیه به سندرم (پنومونی لوبار، پنوموتوراکس خودبخودی، افیوژن عظیم پلور، آنوریسم تشریح کننده آئورت، افیوژن پریکارد).
5. تعیین D-dimer در خون توسط ELISA یک روش بسیار حساس برای تشخیص ترومبوز وریدی است (به طور معمول این شاخص کمتر از 0.5 میکروگرم در میلی لیتر خون است). حساسیت روش ها برای تعیین D-dimer به 99٪ می رسد، ویژگی (در مقایسه با فلبوگرافی) 53٪ است. در صورت واکنش منفی به حضور D-dimer در خون، می توان با اطمینان از عدم وجود ترومبوز وریدیو در صورت واکنش مثبت به D-dimer، تشخیص ترومبوز باید با روش های دیگر تایید شود. تعیین D-dimer در خون یک شاخص غربالگری به منظور حذف PE غیر عظیم در مرحله اول معاینه است. افزایش آن احتمال تشخیص PE را افزایش می دهد.
6. سینتی گرافی ریه پرفیوژن تهویه با تجویز داخل وریدیماکروسفرهای آلبومین برچسب دار با تکنسیوم-99m.
برای PE، تشخیص عیوب حاشیه ای گوه ای شکل (بخشی و لوبار) و همچنین عدم وجود جریان خون در طول تهویه طبیعی معمول است. هر فرآیندی که منجر به افزایش فشار در سیستم ورید ریوی شود باعث توزیع مجدد جریان خون ریوی و کاهش محتوای اطلاعاتی روش می شود. برای تشخیص PE، مقایسه سینتی گرافی تهویه-پرفیوژن ریه ها با رادیوگرافی OGK مهم است.
میزان اختلال پرفیوژن ریه، با توجه به سینتی گرافی، به شرح زیر تعیین می شود:
درجه I (خفیف) - کمبود پرفیوژن تا 29٪؛
درجه II (متوسط) - 30-44٪؛
درجه III (شدید) - 45-59٪؛
درجه IV (فوق سنگین) - 60٪ یا بیشتر.
نقص در تجمع ایزوتوپ در ریه ها را می توان در مورد سایر بیماری هایی که در آنها خون رسانی در ریه ها افزایش می یابد (پنومونی، آتلکتازی، تومور، آمفیزم، پلی کیستیک، پنوموسکلروز، برونشکتازی، افیوژن پلور، آرتریت و غیره مشاهده کرد. .).
7. آنژیوپلمونوگرافی (APG) حساس ترین (98%)، اختصاصی (95-98%) و ایمن ترین روش برای تشخیص آمبولی ریه است، بنابراین استاندارد طلایی برای تشخیص این بیماری محسوب می شود.
علائم مستقیم مشخصه آنژیوگرافی PE عبارتند از: نقص تجمع در لومن رگ - "قطع عضو" رگ، یعنی شکستن متضاد آن با گسترش نزدیک به محل انسداد، مشاهده ترومبوز، اولیگمی.
علائم آنژیوگرافی غیرمستقیم PE: گسترش عروق اصلی ریوی، کاهش تعداد شاخه های محیطی متضاد (علائم درخت "مرده" یا "هرس")، تغییر شکل الگوی ریوی، عدم وجود یا تاخیر فاز وریدی. کنتراست (استاز کنتراست)، عدم تقارن پر کردن عروق با ماده حاجب.
تشخیص آمبولی ریه در مورد تشخیص پارگی ناگهانی شاخه PA یا تجسم کانتور ترومبوس تردید ایجاد نمی کند. احتمالاً با باریک شدن شدید شاخه LA یا کاهش آهسته کنتراست.
APG در موارد زیر نشان داده می شود:
- در صورت مشکوک بودن ضایعات آمبولیک عظیم رگهای ریوی (نارسایی حاد بطن راست، نارسایی حاد تنفسی، افت فشار خون شریانی (فشار خون سیستولیک)< 90 мм рт. ст. на протяжении часа), систолическое давление в ЛА больше 60 мм рт. ст., перфузионный дефицит, по данным перфузионной сцинтиграфии, больше 30%) и необходимости решения вопроса о выборе метода лечения;
- با سابقه سرطان ریه یا آمبولی ریه؛
- با داده های نامشخص اسکن و عدم وجود علائم فلبوترومبوز، بر اساس نتایج سونوگرافی داپلر، فلبوگرافی یا پلتیسموگرافی، با شک به ایجاد آمبولی ریوی توسط علائم بالینی;
- هنگام تصمیم گیری برای انجام ترومبوآمبولکتومی در بیماران مبتلا به حاد قلب ریویو / یا شوک قلبی؛
- در صورت آمبولی ریه مکرر، در صورت لزوم، تشخیص افتراقی آن با یکپارچه سازی ترومبوز (به دلیل این واقعیت است که داده های سینتی گرافی ریه در این موارد ممکن است شدت روند و حجم ضایعات عروقی ریوی را منعکس نکند).
- با تجویز منطقه ای هپارین و داروهای ترومبولیتیک (به ویژه در صورت خطر بالای خونریزی).
هیچ منع مصرف مطلقی برای APG وجود ندارد. موارد منع نسبی عبارتند از: حساسیت به مواد حاجب حاوی ید، اختلال در عملکرد کلیه، نارسایی شدید قلبی، ترومبوسیتوپنی.
8. مارپیچ سی تی اسکن(SCT) با عروق PA متضاد به تجسم ترومبوس ها در سیستم عروقی ریه ها و همچنین تغییرات در آنها ناشی از سایر بیماری های اندام های قفسه سینه (تومورها، ناهنجاری های عروقی، آنژیوسارکوم) اجازه می دهد تا با نقص پرفیوژن در حین پرفیوژن ظاهر شود. سینتی گرافی ریه یا عیوب پرکردن با APH ...
9. معاینه وریدهای اندام تحتانی - اسکن داپلر رنگی، فلبوگرافی حاجب، فلبوسینتی گرافی با تکنسیوم-99m - برای همه بیماران مشکوک به آمبولی ریه الزامی است. استاندارد طلایی برای تایید تشخیص DVT فلبوگرافی حاجب است که به شما امکان می دهد حضور، محلی سازی دقیق و شیوع ترومبوز وریدی را تعیین کنید. Ileocavography یک مطالعه اجباری هنگام تصمیم گیری در مورد کاشت فیلتر کاوا (CF) است.
الگوریتم اقدامات تشخیصی در صورت مشکوک به آمبولی ریه
مرحله اول تشخیص شامل ارزیابی اولیه احتمال ابتلا به PE در بیمار بر اساس داده های آنامنستیک و / یا بالینی، ECG، رادیوگرافی OGC و تعیین سطح D-dimer است. هنگام نمره گذاری وجود علائم، موارد زیر وجود دارد:
دسترسی علائم بالینی DVT - 3 امتیاز؛
تشخیص افتراقی PE - 3 امتیاز.
تاکی کاردی - 1.5 امتیاز؛
بیحرکتی طولانی مدت و / یا جراحی در تاریخ سه روز گذشته - 1.5 امتیاز.
DVT و / یا PE در تاریخ - 1.5 امتیاز.
هموپتیزی - 1 امتیاز؛
فرآیند انکولوژیک (در این زمان یا تا 6 ماهگی) - 1 امتیاز.
با توجه به مجموع امتیازات، بیماران در سه گروه مطابق با M. Rodger، P.S. ولز (2001): گروهی با احتمال کم توسعه PE - مجموع امتیازات تا 2، متوسط - 2-6 امتیاز، بالا - 6 یا بیشتر امتیاز.
در مرحله دوم تشخیص، برای تایید تشخیص PE، تعیین محلی سازی ترومبوآمبولی، حجم انسداد بستر عروقی ریه ها و غیره، سینتی گرافی تهویه-پرفیوژن ریه ها، بررسی وریدهای ریه. اندام تحتانی، آنژیوپلمونوگرافی انجام می شود.
الگوریتم تاکتیک های تشخیصی و درمانی بعدی در PE ارائه شده است شکل 2..
تشخیص افتراقی برای PE
تنگی نفس و تنگی نفس غالب در مورد آمبولی ریه ممکن است باعث شود پزشک فکر کند که بیمار قلب یا قلب دارد آسم برونش... در صورت مشکلات تشخیصی، لازم است به عوامل خطر برای ایجاد عوارض ترومبوآمبولی، تصویر شنوایی در ریه ها توجه شود، در حالی که احتمال PE را فراموش نکنید. علائم اصلی تشخیصی افتراقی PE، آسم قلبی و برونش در جدول 2..
نقض باز بودن LA در مورد ترومبوز اولیه، چربی، هوا، سپتیک و آمبولیزاسیون تومور ممکن است. این دلایل برای انسداد PA در درجه اول با داده های تاریخچه نشان داده می شود، یعنی اطلاعات مربوط به پلی ترومای شدید، استئومیلیت، مداخله جراحی، سوراخ شدن ورید، سپسیس، بیماری های انکولوژیک... در مورد آمبولی PA چرب، همراه با تنگی نفس، علائم ادم ریوی، تحریک بیمار، اختلال در هوشیاری، ایجاد مکرر خونریزی پتشیال در گردن، سطح قدامی قفسه سینه و ملتحمه وجود دارد. در مورد آمبولی هوای عروق ریوی، وجود هوا در بطن راست، صدای خاصی از "چرخ آسیاب" ظاهر می شود.
در صورت درد شدید آنژین، ممکن است نیاز به تشخیص افتراقی PE با انفارکتوس حاد میوکارد باشد. برگه 3.). با پیگیری تشخیص های افتراقیدر نسبتا تاریخ های دیرهنگامبیماری ها، باید در نظر داشت که انفارکتوس میوکارد (به ویژه موضع گیری بطن راست آن) ممکن است توسط PE پیچیده شود.
علائم الکتروکاردیوگرافی تشخیصی افتراقی PE و انفارکتوس میوکارد در جدول 4..
در مورد شکم سندرم دردگاهی اوقات PE باید از آن متمایز شود بیماری های حاد دستگاه گوارش: کوله سیستیت حاد، پانکراتیت حاد، زخم معده سوراخ شده یا دوازدهه... وجود PE در این موارد با افزایش شدید کبد در ترکیب با وریدهای متورم گردن، رفلاکس کبدی، تنگی نفس، صدای اصطکاک پلور، افت فشار خون مشهود است.
درمان PE
اقدامات درمانی برای PE با هدف عادی سازی (بهبود) پرفیوژن ریوی و جلوگیری از ایجاد فشار خون ریوی مزمن پس از آمبولیک است. حجم و محتوا مراقبت های اضطراریبا توجه به وضعیت بیمار تعیین می شود که به میزان آسیب به بستر عروق ریوی و سیر بیماری بستگی دارد.
اگر قبل و در حین معاینه مشکوک به آمبولی ریه باشد، اقدامات زیر توصیه می شود:
استراحت سخت در بستر برای جلوگیری از عود آمبولی ریه؛
کاتتریزاسیون ورید برای درمان انفوزیون؛
تزریق وریدی بولوس 10000 واحد بین المللی هپارین.
استنشاق اکسیژن از طریق کاتتر بینی؛
با توسعه نارسایی بطن راست و / یا شوک قلبی - برای حفظ سطح نرمال HELL IV چکه