پنومونی روماتیسمی. علائم تشخیصی افتراقی کدورت شدید دو طرفه
تیروئید
بزرگنمایی پراکنده غده تیروئید
غده تیروئید الاستیک، نرم و سازگاری بسیار خوبی با نای دارد. وقتی طبیعی است، لمس آن بسیار دشوار است. تیروئید بزرگ شده است اصطلاح پزشکیو اصلاً به این معنی نیست که بیماری فوراً چشم را جلب می کند. تشخیص نهایی تنها پس از علائم بالینی یا آزمایشگاهی اختلال عملکرد تیروئید انجام می شود.
پزشکان افزایش را با استفاده از یک مقیاس خاص تعیین می کنند:
- درجه I - با لمس مشخص می شود.
- درجه II - ناراحتی هنگام بلع؛
- درجه III - شامل بزرگ شدن منتشر غده تیروئید است که در حالت آرام آرام دیده می شود.
- درجه IV - گواتر غول پیکر.
بیماری های غده تیروئید، در مراحل اولیه، خطر جدی ایجاد نمی کند. با مراجعه به موقع به مطب متخصص غدد می توانید به سرعت تشخیص داده و بیماری را درمان کنید. اما پزشکان تمایل زیادی به تشخیص بیش از حد همه جانبه این بیماری دارند. برخی درک بیش از حد از خطرات این بیماری دارند. این منجر به تلاش برای اصلاح کار سیستم نامگذاری و استفاده از روش های درمانی مختلف می شود. در نتیجه هزینه های مالی و صدمات بیماران افزایش می یابد.
کافی است وضعیت واقعی را تحلیل کنیم. به عنوان مثال، زنی با روان عصبی ناپایدار با شکایت از گلودرد هنگام بلع به پزشک مراجعه می کند. پزشک با موفقیت بزرگ شدن غده را در مراحل I - II تشخیص می دهد. چنین مواردی نیاز به مطالعه دقیق آزمایشگاهی و تشخیصی دارد. هیچ کس در مورد این واقعیت صحبت نمی کند که نباید به پزشکان اعتماد کرد. شما فقط برای تشخیص دقیق نیازی به فرضیات ندارید. پس از تجزیه و تحلیل دقیق هورمون های خون (T3، T4، TSH، AT-TG، AT-TPO) و سونوگرافی به شما گزارش می شود. اگر یک تهدید واقعی وجود داشته باشد، می توان موقعیت های دیگری را که در زیر ذکر شده است، فرض کرد.
دلایل بزرگ شدن غده تیروئید
دلایل ممکن است:
- عادات بد (سیگار، الکل، مواد مخدر)؛
- بیماری های عود کننده و مزمن؛
- شرایط محیطی غیر قابل قبول؛
- عدم وجود یک رژیم غذایی متعادل؛
- تروئیدیت؛
- گواتر سمی، مخلوط، بومی، مزمن خود ایمنی؛
- کمبود ید و غیره
مشکلات تیروئید منجر به عدم تعادل هورمونی و تغییرات در سراسر بدن می شود. زنان ممکن است مشکلاتی را در خط زنان، تغییرات در اندام تناسلی و در مردان - اختلال نعوظ، ناباروری تجربه کنند. سیگنال برای بازدید از مطب متخصص غدد می تواند باشد اضافه وزن... اگر در ماه گذشته وزن قابل توجهی به دست آورده اید، ارزش انجام آزمایشات برای تعیین وضعیت غده تیروئید را دارد.
طبق آمار، تغییرات در غده تیروئید، بیماری زنانه. این بر اساس اختلالات و تغییرات هورمونی در بدن است، اما این بدان معنا نیست که مردان از این موضوع رنج نمی برند. به خصوص در مورد غده تیروئید در دوران بارداری نگران است. یکی از نشانه های مطمئن لقاح موفقیت آمیز تخمک، احساس سوزش و درد و ناراحتیدر گلو اغلب بیماران را زنان بین 20 تا 55 سال تشکیل می دهند.
اصلی ترین و مهم ترین علت بیماری را نقایص ارثی می دانند. سیستم ایمنی... با گذشت زمان، آنها بر تولید اتوآنتی بادی ها تأثیر منفی می گذارند. آنها بر بافت غده تیروئید و سلول های آن تأثیر منفی می گذارند و ترشح می کنند تعداد زیادی ازهورمون ها در نتیجه می گیریم افزایش منتشرغده تیروئید.
علائم اصلی
علائم اولیه به شکل شکایت در مورد موارد زیر ظاهر می شود:

اگر بیماری درمان نشود و پیشرفت کند، لرزش اندام، عمدتاً دست، اضافه می شود. هم چاقی و هم کاهش وزن ممکن است رخ دهد. اختلالات هورمونی در هر فردی بسته به فیزیولوژی فرد و تمایل او به بیماری به روش های مختلفی اتفاق می افتد. فراموش نکنید که اول از همه، بزرگ شدن و سایر تغییرات در غده تیروئید برای سیستم ایمنی مضر است. اگر بدن محافظت خود را از دست داده است، هر بیماری که حامل است تهدید پنهانو تشدید تصویر بالینی بیماری.
برای تشخیص غده تیروئید، متخصص غدد یک آزمایش خون برای تعیین سطح هورمون های T3، T4، TSH تجویز می کند. تجهیزات مدرن که به شما امکان می دهد با استفاده از سونوگرافی تحقیق کنید، بخشی جدایی ناپذیر از تشخیص است. بهبودی تقریباً در 80 درصد بیماران تحت درمان دارویی رخ می دهد.
تشخیص اولتراسوند یک روش مدرن برای درمان غده تیروئید است
توجه کنید! گلو درد را به سرطان گلو سفت نکنید، بهتر است آن را بی خطر بازی کنید، اما برای این کار به ...
روش های تحقیق تصویربرداری اطلاعات دقیق تری در مورد بیماری ارائه می دهد. برخی از رایج ترین روش ها عبارتند از تشخیص سونوگرافی, سونوگرافی, اکووگرافی.
نشانه های چنین روش هایی تغییرات پاتولوژیک و ناهنجاری های غده تیروئید است. V دنیای مدرنبسیاری از افراد برای خود معاینات تجویز می کنند و در کلینیک های خصوصی مدرن تحت معاینه قرار می گیرند. با این حال، لازم به یادآوری است که سونوگرافی یک معاینه غربالگری نیست و کاملاً مطابق با نشانه های پزشک انجام می شود. به عنوان یک قاعده، استقلال منجر به این واقعیت می شود که بیمار اطلاعاتی در مورد ساختار، ناهمگنی و تغییرات فولیکولی در غده دارد. نتایج به دست آمده دلیلی برای هیجان و اضطراب بیمار می شود.
توالی معاینه سونوگرافی: 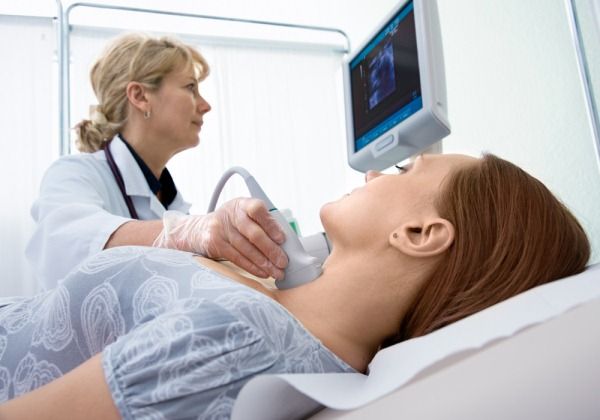
- اندازه غده تیروئید تعیین می شود.
- با توجه به فرمول های پزشکی، حجم غده تیروئید محاسبه می شود.
- پژواک زایی و ساختار اکو تعیین می شود.
تعیین اکوژنیک به شما امکان می دهد ساختار غده را به وضوح تعیین کنید و سپس آن را با اکوژنیسیته بافت های اطراف مقایسه کنید. بنابراین، با توجه به نتیجه معاینه، پزشک افزایش منتشر غده تیروئید و سایر ناهنجاری ها را نشان می دهد.
تشدید مغناطیسی و توموگرافی کامپیوتریدر موارد نادر استفاده می شود. دلایل اصلی آن هزینه بالای تحقیق و تاثیر بد بر بدن است.
تظاهرات مکرر شناسایی شده توسط تحقیق
با کمک تحقیقات پزشکی، شکایات اصلی بیماران مبتلا به مشکلات غده تیروئید شناسایی شد:
1. مردم از وخامت عمومی در رفاه، عصبی بودن، ترشحات فراوانعرق، تغییر در رفاه از آب و هوا. گاهی اوقات بی نظمی های قلبی، چاقو زدن و فشار دادن وجود دارد. ممکن است افزایش اشتها وجود داشته باشد، اگرچه فرد قبل از چشم خشک می شود.
2. با گواتر منتشر - اختلال در سیستم قلبی عروقی تقریباً یکی از اولین علائمی است که نشان دهنده مشکلات غده تیروئید است. این خود را به شکل نبض مکرر (بیش از 80 در دقیقه)، افزایش فشار (شریانی دیاستولیک، سیستولیک)، حملات آریتمی نشان می دهد. با چشم غیرمسلح می توان انبساط رگ های خونی روی دست ها، افزایش رطوبت پوست را تعیین کرد. پوستی بیماری های پوستی... به عنوان مثال، رنگ پوست خاکستری، ویتیلیگو، گرمای خاردار، کهیر، طاسی و ریزش جزئی مو. 
3. دست دادن به دلیل ایجاد گواتر منتشر است. بیمار دست خط را تغییر می دهد، به سختی زیپ یا دکمه می زند، اشیاء کوچک (کلیدهای آپارتمان) را نگه می دارد. اگر بیمار فنجان و نعلبکی خالی را بردارد، می توانید صدای لرزش ظروف (لرزش های کوچک دست ها) را بشنوید.
4. در مورد آنچه ممکن است نشان دهنده خلق و خوی متغیر، عصبی بودن بیش از حد، نشانه های هیستری و تحریک پذیری باشد. سیستم عصبی... انسان نمی تواند روی چیزی تمرکز کند. افکار و خواسته ها با سرعت برق تغییر می کنند که خود را در ناپایداری امیال و احساسات نشان می دهد. به خاطر اینکه اختلالات عصبیبیماران از بی خوابی، نارسایی خواب، اختلالات روانی شکایت دارند.
5. گواتر منتشر با تغییرات در مشخص می شود کره چشم... پزشکان به درخشش ناسالم چشمها، مردمکهای گشاد شده اشاره میکنند که جلوه یک نگاه متعجب یا عصبانی را ایجاد میکند.
درمان گواتر منتشر
داروی اصلی برای درمان گواتر منتشر "مرکازولیل" است. خوددرمانی به شدت ممنوع است. متخصص غدد خود دوز را تجویز می کند و توصیه هایی برای مصرف داروها می نویسد. اگر حداکثر دوز را مصرف کنید، مانع از سنتز هورمون های تیروئید می شود. به همین دلیل، پزشکان توصیه می کنند پس از یک دوره 21 روزه مصرف "مرکازولیل"، هورمون های غده تیروئید (تیروئیدین، L-تیروکسین) را همراه با دارو تجویز کنند. هورمون ها در دوزهای کوچک، در یک دوره 15-20 روزه تجویز می شوند. استفاده از آنها به دلیل دستیابی به اثر مورد نظر لغو می شود. 
همراه با "مرکازولیل" ممکن است بتا بلوکرها، آرام بخش ها (برم، سنبل الطیب) تجویز شود. در مراحل پیشرفته بزرگی گواتر منتشر، درمان ویتامین ریکاوری تجویز می شود، ویتامین های گروه B، A، C، کلسیم به صورت قرص یا مکمل های غذایی، داروها، ATP توصیه می شود.
دارو همیشه موثر نیست. مواردی وجود دارد که نیاز به مداخله عملی است. به عنوان مثال، گواتر بسیار بزرگ (از 4.5 سانتی متر)، عدم تحمل دارو، گواتر رترواسترنال.
در طول توانبخشی، باید رژیم غذایی خاصی را رعایت کنید:
- غذا باید حاوی مواد مغذی و مواد معدنی کافی باشد.
- رژیم غذایی باید شامل میوه های تازه، سبزیجات، محصولات شیر تخمیر شده بیشتر حاوی کلسیم باشد.
- شما نمی توانید نوشیدنی ها و غذاهایی که سیستم عصبی را تحریک می کنند بخورید.
در بیشتر موارد، بزرگ شدن غده تیروئید درمان می شود و نتیجه مطلوب است. بیش از 70 درصد بیماران با کمک مرکازولیل بهبود می یابند.
بیماری تیروئید به طور فزاینده ای در افراد مبتلا به آن تشخیص داده می شود جامعه مدرن... دلایل زیادی برای این وجود دارد - هم وضعیت بد محیطی و هم تغذیه نامناسبو سبک زندگی ناسالم
این تغییر اندازه یک اندام به طور یکنواخت در همه جهات است.
در حالت طبیعی، غده تیروئید نرم است و تشخیص آن هنگام لمس دشوار است.با این حال، در بزرگنمایی کم، این نیز چندان قابل توجه نخواهد بود. تشخیص دقیق فقط توسط پزشکان پس از معاینه انجام می شود.
علل
بیماری مانند تغییر اندازه غده تیروئید نیز دلایل خود را دارد. این شامل:
- وضعیت بد محیطی
- عادات بد - سیگار کشیدن، الکل و مواد مخدر.
- تغذیه نامناسب.
- تغییرات در سطح هورمون. علاوه بر این، اغلب به همین دلیل، بیماری ها در زنان رخ می دهد.
- استرس مداوم، شوک عصبی.
- در ارگانیسم
اینها دلایل اصلی هستند. با این حال، هر فرد فردی است، بنابراین فقط یک متخصص علل دقیق بیماری را تعیین می کند.
علائم
هر بیماری علائم خاص خود را دارد. DUSHZH نیز از این قاعده مستثنی نیست. علائم اصلی عبارتند از:
- تغییرات در اندازه غده تیروئید. بزرگتر و متراکم تر می شود. در مراحل اولیه، این چندان قابل توجه نیست. اغلب، این در معاینه توسط پزشکان پیدا می شود. متخصص می تواند تغییر را در لمس تعیین کند.
- در آنالیزها، تغییر در میزان تیروکسین و تری یدوتیرونین تولید شده قابل تشخیص است.
با این حال، علاوه بر این، با مشکلاتی در فعالیت غده تیروئید، مشکلاتی در کل ارگانیسم ایجاد می شود. بنابراین علائم دیگری نیز قابل مشاهده است. اینجا اند:
- اختلالاتی در عملکرد سیستم عصبی وجود دارد. فرد دائما در حالت افسرده است. اغلب این بیماری با عصبی بودن و تحریک، بی خوابی مشخص می شود.
- خستگی زیاد می شود، فرد دائما بی حال است، چیزی نمی خواهد.
- کاهش حافظه، توجه. این امر به ویژه در کودکان قابل توجه است، یادگیری و به خاطر سپردن اطلاعات برای آنها دشوار می شود.
- تبادل حرارتی فرد مختل می شود، مدام سرد است.
- مشکلات در کار غده به این واقعیت منجر می شود که ایمنی فرد کاهش می یابد، در نتیجه، افراد اغلب با بیماری های عفونی بیمار می شوند.
- در بیماری های این اندام اول از همه سیستم قلبی عروقی آسیب می بیند. نبض بسیار مکرر می شود، افزایش فشار ثابت رخ می دهد. در این مورد، فرد ممکن است رگ های خونی گشاد شده قابل توجهی روی دست داشته باشد، اغلب بیماری های پوستی وجود دارد.
- علاوه بر این، فعالیت ها مختل می شوند دستگاه گوارشکه ممکن است با یبوست مداوم یا برعکس اسهال همراه باشد.
- برای بیماری های غده تیروئید، چنین علامتی مانند لرزش دست ها نیز مشخص است. اغلب این پدیده مشخصه گواتر منتشر است. برای بیمار در حالت عادی نگه داشتن قلم و حتی گاهی اوقات دکمه های دکمه ها دشوار است.
- به دلیل این بیماری، متابولیسم کلسیم می تواند مختل شود، در نتیجه مشکلاتی در استخوان ها و دندان ها ظاهر می شود.
- مو و ناخن تحت تاثیر قرار می گیرد. اولی به شدت شروع به سقوط می کند، دومی با شکنندگی و شکنندگی بیش از حد مشخص می شود.
- اختلالات هورمونی در طول بیماری منجر به اختلال در عملکرد تولید مثل می شود. اغلب اوقات مملو از ناباروری و کاهش میل جنسی است.
- درد عضلانی نیز مشخصه DUS است.
- علاوه بر این، بیش فعالی در کودکان نیز می تواند نشان دهنده هرگونه اختلال در فعالیت این اندام مهم باشد.
علائم کافی وجود دارد، اما اگر هر یک از آنها را پیدا کردید، نیازی به عجله ندارید تا وحشت کنید. تشخیص دقیق فقط توسط متخصص و تنها پس از انجام آزمایشات خاص انجام می شود.
درجه
پزشکان بزرگ شدن منتشر غده تیروئید را به چند مرحله تقسیم می کنند. اینجا اند:
- درجه صفردر این حالت اندام در حالت طبیعی قرار دارد. ابعاد آن تغییر نمی کند و در معاینه قابل لمس نیست.
- درجه نخست. با افزایش جزئی مشخص می شود، که در لمس، زمانی که فرد حرکت بلع را انجام می دهد، مشاهده می شود. به خصوص خودش را نشان نمی دهد. فرد احساسات دردناکی را تجربه نمی کند. پزشکان معمولا آزمایش خون برای هورمون ها تجویز می کنند که این وضعیت را مشخص می کند. از سونوگرافی نیز استفاده می شود. این مرحله استفاده می کند درمان دارویی، عمدتاً از داروهای حاوی ید استفاده کنید. علاوه بر این، کارشناسان به شما توصیه می کنند که رژیم غذایی خاصی را دنبال کنید.
- درجه دوم با تغییر در اندازه غده در جهت بزرگتر مشخص می شود. این را می توان از قبل به صورت بصری تعیین کرد. علاوه بر این، لوب های اندام به راحتی با لمس مشخص می شوند. در این حالت، گردن هنوز تغییر شکل نداده است. این درجه از بیماری برای بیماری هایی مانند گواتر ندولر معمول است. بیماری های انکولوژیک، گواتر سمی منتشر.
- در درجه سوم بیماری، لوب های بزرگ شده غده تیروئید قبلاً به صورت بصری مشخص می شوند. در این صورت، گردن می تواند شکل خود را تغییر دهد. و هنگام کاوش، می توانید میزان ضخامت آنها را تعیین کنید. اغلب در این مرحله از بیماری، خوش خیم یا نئوپلاسم های بدخیم... اغلب از درمان دارویی استفاده می شود.
- درجه چهارم.این مرحله ماقبل آخر است. با آن، در فردی با چشم غیر مسلح، تغییر در خطوط گردن قابل توجه است، افزایش اندازه آن، لوب های غده می تواند نامتقارن باشد. هنگامی که توسط پزشک بررسی می شود، احساسات دردناک... علاوه بر این، برای یک فرد در این مرحله، سرفه وجود دارد، ممکن است احساس یک توده در گلو وجود داشته باشد.
- در آخرین مرحله پنجم، اندازه غده تیروئید چندین برابر بیشتر از حد معمول است. در لمس، احساسات دردناک تیز وجود دارد.
رفتار
درمان بزرگی منتشر غده تیروئید بستگی به مرحله بیماری دارد. علاوه بر این، باید در نظر گرفت که پس زمینه هورمونی در کدام جهت می تواند تغییر کند.
در صورت بروز کم کاری تیروئید، پزشک تجویز می کند داروهاکه حاوی هورمون T4 هستند. در مورد پرکاری تیروئید، برعکس، از داروهایی استفاده می شود که تولید هورمون ها را مهار می کنند. اگر دلیل بزرگ شدن غده تیروئید عدم تعادل هورمونی نباشد، پزشکان اغلب این وضعیت را به سادگی تحت نظارت ترک می کنند. در عین حال، تغییرات در اندازه آن نظارت می شود و سطوح هورمونی نیز کنترل می شود.
اگر درمان دارویی موثر نباشد، از جراحی استفاده می شود.ضمناً در مواقعی که اندازه غده تیروئید بزرگ است و در مواردی که نئوپلاسم های ندولر که اندازه آنها بیش از یک سانتی متر است ظاهر می شود از عمل استفاده می شود.
اگر دارو در عرض دو سال جواب ندهد، به احتمال زیاد پزشک دستور جراحی را نیز خواهد داد.
عواقب
اغلب مردم یک سوال طبیعی در مورد اینکه غده چقدر خطرناک است دارند. هر بیماری، اگر درمان نشود، می تواند منجر به عواقب منفی شود. این در مورد DUSHZH نیز صدق می کند. برای مثال:
- در بیشتر موارد، تغییر در اندازه غده تیروئید نتیجه نقض سطوح هورمونی است. و این مملو از توسعه بسیاری از بیماری های دیگر، اختلال در توجه، حافظه، خستگی، افزایش میزان کلسترول در بدن است.
- اگر به موقع به پیشرفت بیماری توجه نکنید، فقط پیشرفت می کند. و در نتیجه به سطح غیر قابل برگشتی خواهد رسید. در نتیجه فرد مجبور است تا پایان عمر از داروهای هورمونی استفاده کند.
- اگر این بیماری به دلیل محتوای بالای هورمون ها ایجاد شود، این نیز خطر بزرگی برای انسان دارد. واقعیت این است که با چنین پیشرفت بیماری، اول از همه، قلب و رگ های خونی فرد آسیب می بیند.
- علاوه بر این، غده بزرگ شده تأثیر منفی بر اندام های مجاور دارد. فرد ممکن است صدای خود را از دست بدهد، ممکن است در صدا و دریافت غذا مشکل داشته باشد.
پیشگیری
برای جلوگیری از بزرگ شدن منتشر غده تیروئید، باید چند قانون ساده را دنبال کنید:
- تغذیه مناسب. بیماری های تیروئید اغلب در نتیجه کمبود ید ایجاد می شوند. بنابراین، ارزش افزودن به رژیم غذایی خود را دارد محصولات بیشترحاوی این عنصر اما برعکس، ارزش دارد که از محصولات گوشتی، گوشت های دودی، غذاهای شور صرف نظر کنید. حداقل برای دوره درمان.
- ارزش خلاص شدن را دارد عادت های بد، بیشتر در هوای تازه است، از شوک های عصبی اجتناب کنید.
- اگر دلیل مشکلات مربوط به آهن، وضعیت نامناسب محیطی است، پس باید به فکر تغییر محل زندگی خود باشید، زیرا زندگی آینده شما به آن بستگی دارد.
بزرگ شدن غده تیروئید در صورتی که به موقع تشخیص داده شود کاملا قابل درمان است. اگر متخصص چنین تشخیصی را انجام داد، نباید فوراً وحشت کنید.
البته خود درمانی نکنید، بعید است که بدهد نتایج خوب... بهتر است تمام توصیه های تجویز شده توسط پزشک را رعایت کنید. علاوه بر این، در صورت مشاهده علائم، باید با متخصص مشورت کنید. از این گذشته ، درمان بیماری در مرحله اولیه آسان تر از حالت نادیده گرفته شده است.
| مرض | عکس اشعه ایکس | |||
| تصویر بالینی | تغییرات ریه | تغییرات ریشه | داده های آندوسکوپی و بیوپسی ریه و گره های لنفاوی | |
| سارکوئیدوز: مرحله مدیاستنال-ریوی (مرحله Wurm IIA) | با توجه به تصویر بالینی، به مرحله I یا مدیاستن سارکوئیدوز نزدیکتر است: تظاهرات بیماری اغلب غیر اختصاصی است (ضعف عمومی، خستگی، سرفه خشک، دمای زیر تببدن). این بیماری اغلب با هیچ علامتی همراه نیست. شروع حاد مشابه سندرم لفرن با اریتم ندوزوم در 10-15٪ موارد. مایکوباکتریوم توبرکلوزیس شناسایی نشده است. آزمایش توبرکولین منفی است. در خون، افزایش ESR | الگوی ریوی افزایش یافته است، به طور منتشر اضافی. بیشترین تغییرات در نواحی قاعده ای و قشر مغز است. نوک ریه معمولا تغییر نمی کند. در 15 درصد موارد، ضخیم شدن پلور بین لوبار سمت راست وجود دارد. با شدت قابل توجهی از الگوی افزایش الگو، وجود انتشار کانونی کوچک را نمی توان رد کرد. | بزرگ شدن متقارن دو طرفه غدد لنفاوی داخل قفسه سینه در گروه های برونش ریوی یا در ترکیب با نای برونشیال، کمتر با پاراتراشه. خطوط غدد لنفاوی بزرگ شده کاملا واضح و موج دار هستند. برونش ها باریک نمی شوند | با برونکوسکوپی، علائم غیر مستقیم هیپرپلازی غدد لنفاوی. در 10 تا 15 درصد موارد، ممکن است در غشای مخاطی برونش توبرکل وجود داشته باشد. بیوپسی به شما امکان می دهد تا تشخیص را در 100٪ موارد تأیید کنید. |
| مرحله ریوی (صد روز II - III و III طبق ورم) | این بیماری در مرحله تغییرات واضح اشعه ایکس هنگام مراجعه به پزشک برای افزایش تنگی نفس یا در طول معاینات پزشکی مشاهده می شود. در برخی موارد، بیماری نتیجه سارکوئیدوز مرحله دوم است. شکایات اصلی: پیشرفت تنگی نفس. سرفه بدون خلط، دمای بدن تحت تب. به ندرت دیگران را شکست می دهند اعضای داخلیو پوست | تقویت و تغییر شکل الگوی ریوی بر اساس نوع اسکلروتیک. متراکم شدن بافت ریه با کاهش حجم ریه. آمفیزم بخش های قاعده ای و قدامی ریه ها |
هیچ نشانه ای از هیپرپلازی غدد لنفاوی وجود ندارد. عروق ریشه می توانند تغییر شکل داده و به سمت بالا جابجا شوند. | ممکن است برونشیت آتروفیک وجود داشته باشد. تغییرات توده ای در 10 تا 15 درصد موارد. بیوپسی مخاطی موثرتر است. بهترین نتایج با بیوپسی ریه یا مدیاستینوسکوپی با بیوپسی از ریه ها و غدد لنفاوی به دست می آید. دومی کوچک، اسکلروزه، اما حاوی گرانولوم سارکوئید است. |
| لنفانژیت سرطانی | تنگی نفس پیشرونده، سرفه خشک، ضعف، کم خونی. علائم بالینیقبل از شناسایی تغییرات رادیولوژیکی. سرطان اولیه بیشتر در معده، غده پستانی و روده بزرگ دیده می شود. در خون: افزایش ESR، لکوسیتوز، کم خونی هیپرکرومیک | الگوی ریوی به شکل یک شبکه درشت به طور مساوی در هر دو ریه یا بیشتر در یک طرف تقویت می شود. گاهی اوقات، در برابر پس زمینه انتشار بینابینی، سایه های کانونی نامشخص در مناطق قشری مشخص می شود. پلور بین لوبار ممکن است مورد تاکید قرار گیرد. گاهی مقدار کمی مایع در حفره پلور وجود دارد. | بزرگ شدن غدد لنفاوی داخل قفسه سینه یک علامت غیر دائمی است. با افزایش، خطوط آنها نامشخص "شگی" است. غدد لنفاوی به کنگلومراهایی ادغام می شوند که برونش ها را می پوشانند. | تصویر برونکوسکوپی نامشخص است. با سرطان اولیه نامشخص و تشخیص نامشخص، بیوپسی ریه اندیکاسیون دارد. بیوپسی باز یا مدیاستینوسکوپی موثرترین است. |
| پنوموکونیوز (سیلیکوزیس، سیلیکوتوبرکلوزیس) | در تولید مربوطه کار کنید. توسعه تدریجی بیماری؛ افزایش تنگی نفس، خستگی، درجه حرارت پایین بدن، سرفه. ارزیابی پویایی علائم و الگوهای اشعه ایکس شناسایی شده در افراد شاغل در تولید. با سیلیکو توبرکلوزیس، آزمایش توبرکولین مثبت، به ندرت دفع مایکوباکتریوم توبرکلوزیس. آزمایش ادرار غیر معمول است | تقویت الگوی ریوی با طبیعت منتشر. الگوی بیش از حد در نواحی قشری ریه ها. آمفیزم متوسط با تست سوکولوف. هیچ تغییر کانونی و کانونی وجود ندارد. | ریشههای ریهها تغییر نمیکنند، به طور متوسط بدون علائم واضح هیپرپلازی غدد لنفاوی فشرده میشوند، به دلیل بزرگ شدن گسترش مییابند. در برخی افراد، کلسیفیکاسیون در امتداد کانتور یا انتشار جزئی کلسیم مشاهده می شود. | برخی از بیماران برونشیت مزمن هیپرتروفیک یا آتروفیک دارند. اسکارهای رنگدانه بر روی غشای مخاطی به ندرت یافت می شود. با سیلیکو سل فعال غدد لنفاوی، سل نفوذیبرونش ها، فیستول های لنفاوی. داده های مدیاستینوبیوپسی نشان دهنده ضایعات سیلیکوتیک یا سیلیکوتوبرکلوز غدد لنفاوی است. در ریه ها، فیبروز غباری بینابینی. |
| برونشیت منتشر تغییر شکل همراه با پنوموسکلروز | سابقه پزشکی طولانی مدت. به آرامی افزایش تنگی نفس. با تشدید، افزایش سرفه و تولید خلط، تنگی نفس. خس خس خشک منتشر که با تشدید تشدید می شود. تغییرات در هموگرام با تشدید بیماری (افزایش ESR، لکوسیتوز). کاهش عملکرد عملکردی. نارسایی بطن راست (کور ریوی مزمن) به تدریج ایجاد می شود. | الگوی ریوی با اشکال برجسته برونشیت تغییر شکل تغییر می کند. شدت تغییر در الگو به درجه تغییرات پنوموسکلروتیک بستگی دارد. تقویت و تغییر شکل الگو با علائم آمفیزم ریوی (افزایش شفافیت زمینه های ریوی، افزایش اندازه آنها، محدودیت حرکت دیافراگم و غیره) ترکیب می شود. برونشوگرافی تغییر شکل برونش های مرتبه 4 - 5، گسترش متوسط لومن آنها، تخلیه شاخه های کوچک را نشان می دهد. | به عنوان یک قاعده، ریشه های ریه ها ساختاری هستند. در برونشیت مزمن چرکی، آدنوپاتی غیراختصاصی ممکن است به طور متوسط بیان شود. | با برونکوسکوپی، علائم کاتارال یا برونشیت چرکیوجود ترشحات مخاطی یا مخاطی چرکی، دیسکینزی. |
| سل: نوع مزمن منتشر - غیر معمول | تصویر بالینی غیر اختصاصی است: ضعف، خستگی، دمای بدن تحت تب. این علائم متغیر هستند. با پیشرفت بیماری با ایجاد پنوموسکلروز شدید، تنگی نفس به تدریج ظاهر می شود، ریوی نارسایی قلبی... مایکوباکتریوم توبرکلوزیس به ندرت یافت می شود. تغییرات در هموگرام ناچیز است. | در قسمت های بالایی ریه ها، افزایش الگوی ریوی با ماهیت التهابی به طور متقارن ظاهر می شود. جنب در بالای راس کمی ضخیم شده است. ناحیه آسیب ریه به تدریج افزایش می یابد و الگوی اسکلروتیک می شود. | ریشه ریه ها در ابتدا تغییر نمی کند. با ایجاد پنوموسکلروز، آنها تغییر شکل می دهند، به سمت بالا منتقل می شوند. | در طول برونکوسکوپی، تغییرات مشخصه تشخیص داده نمی شود. بهترین نتایج برای تایید مورفولوژیکی از بیوپسی ریه به دست می آید. |
| پیامدهای سل منتشر | تصویر بالینی بستگی به درجه پنوموسکلروز دارد و ابتدا با نارسایی تنفسی و در نهایت ریوی قلب آشکار می شود. | ضایعه متقارن نواحی فوقانی ریه، همراه با کاهش حجم، تقویت و تغییر شکل الگوی ریوی. در مقابل این پس زمینه، چند کانون کلسیفیه را می توان تعیین کرد. نواحی تحتانی آمفیزماتوز هستند. شکاف های بین لوبار ممکن است ضخیم شوند. | ریشه ها تغییر شکل می دهند، به سمت بالا منتقل می شوند. گاهی اوقات غدد لنفاوی کوچک کلسیفیه شناسایی می شوند. | برونکوسکوپی تغییر شکل درخت برونش را تایید می کند. گاهی اوقات تغییرات سیکاتریسیال در برونش ها به دلیل سل نفوذی و فیستول منتقل شده تشخیص داده می شود. |
| تغییرات ریه در بیماری های منتشر بافت همبند(اسکلرودرمی سیستمیک، لوپوس اریتماتوز سیستمیک، درماتومیوزیت، روماتیسم مفصلی، روماتیسم). | شدت و شدت اختلالات ریوی به میزان فعالیت بیماری زمینه ای بستگی دارد. تظاهرات اولیه غیر معمول است. سرفه، تنگی نفس، درد قفسه سینه. با واسکولیت، هموپتیزی. تغییرات ریوی، به عنوان یک قاعده، مجزا نیستند، اما گاهی اوقات آنها هستند که بیمار را مجبور به مراجعه به پزشک می کنند. علائم اصلی به بیماری زمینه ای بستگی دارد. | مشخصه ترین آن واسکولیت است که با افزایش الگوی ریوی به دلیل جزء عروقی ظاهر می شود. متعاقباً، اسکلروز رتیکولار ایجاد می شود. پلورال افیوژن در همه اشکال کلاژنوز مشاهده می شود. | ریشه ریه ها تغییر نمی کند، ساختاری. با پیشرفت پنوموسکلروز، به ویژه با اسکلرودرمی سیستمیک، ریشه ها غیرساختاری گسترش می یابند. سایه قلب به طور پراکنده بزرگ شده است. | تصویر آندوسکوپی غیر معمول است. با یک تصویر دقیق از بیماری زمینه ای، تأیید مورفولوژیکی نامناسب است. |
| آلوئولیت فیبروزان (ایدیوپاتیک، درون زا، سمی). | تنگی نفس پیشرونده، مشکل در تنفس، سرفه. اشکال حاد، تحت حاد و مزمن بیماری. در شرایط حاد یا تشدید روند، تب، سرفه، هموپتیزی، لکوسیتوز، افزایش ESR. جایگزینی خس خس سینه در ارتفاع دمی. در سندرم Hammen-Rich، عامل علت ناشناخته است، در آلوئولیت فیبروزان اگزوژن ("ریه های کشاورز")، چندین عامل متمایز می شوند، به عنوان مثال، گرد و غبار با منشا گیاهی و حیوانی، و زمانی که سمی باشد، قرار گرفتن در معرض مواد خورنده از طریق استنشاق. در شکل مزمن دوره، نارسایی قلبی ریوی و ریوی، آمفیزم ریوی ایجاد می شود. پنوموتوراکس در 3 درصد موارد. | تغییرات رادیولوژیک ممکن است ناچیز باشد: افزایش الگوی ریوی از نوع التهابی. با تشدید، انتشار کانونی می پیوندد. در یک دوره مزمن، تصویری از یک ریه "لانه زنبوری" ایجاد می شود. پیشرفت می تواند به عنوان تشکیل کانون های قابل توجه کم نور ادامه یابد. گنبد دیافراگم به سمت بالا جابجا شده است. | V مراحل اولیهریشه ریه ها تغییر نمی کند. در سیر مزمن بیماری، غدد لنفاوی داخل قفسه سینه در دو طرف ممکن است افزایش یابد. | تصویر ارونکوسکوپی غیر اختصاصی است. آموزنده ترین بیوپسی ریه باز است. |
| بیماری های تجمع (هموسیدروز، هیستوسیتوز X، پروتئینوز، میکرولیتیازیس). | تظاهرات بالینیبی خاصیت برای مدت طولانی، این بیماری بدون علامت است. سپس ممکن است ظاهر شود: تنگی نفس، سرفه خشک، کاهش وزن بدن وجود دارد. بیماری ریوی و ریوی قلب ایجاد می شود. با هموسیدروز، هموپتیزی مکرر، کم خونی. با تشدید تنگی نفس، سرفه با مقدار کمی خلط، افزایش ESR، لکوسیتوز افزایش می یابد. | هیچ علامتی از بزرگ شدن غدد لنفاوی وجود ندارد. ریشه ها به دلیل برهم نهی تغییرات ریوی می توانند غیرساختاری باشند. | برونکوسکوپی آموزنده نیست. روشن شدن تشخیص بر اساس بیوپسی ریه. | |
| لنفانژیومیوماتوز | تنگی نفس پیشرونده و پنوموتوراکس عود کننده. طول مدت بیماری تا 10 سال است. هیچ معیار آزمایشگاهی خاصی وجود ندارد. | تقویت الگوی ریوی از نوع بینابینی. مناطق پایین تر بیشتر تحت تأثیر قرار می گیرند . | ساختار ریشه ها حفظ می شود یا نشانه هایی از هیپرپلازی غدد لنفاوی وجود دارد. | تشخیص دقیق فقط با بیوپسی از ریه ها و غدد لنفاوی داخل قفسه سینه. |
در مواقعی که تشخیص بالینی و رادیولوژیک و تشخیص افتراقی با روشهای معمول بیاثر است، باید به روشهای تشخیصی بیوپسی روی آورد که فقط در موسسات تخصصی باید استفاده شود.
تصمیم گیری در مورد بیوپسی ریه باید بر اساس معاینه یک بیمار خاص، با در نظر گرفتن سن، حرفه، ماهیت تصویر بالینی و رادیولوژیکی بیماری گرفته شود.
"تشخیص افتراقی اشعه ایکس
بیماری های اندام های تنفسی و مدیاستن "،
L.S.Rosenstrauch، M.G. برنده
به معیارهای تشخیصی BG شامل:
1. تیروتوکسیکوز تایید شده آزمایشگاهی (TSH ↓، T4 و / یا T3).
2. افتالموپاتی غدد درون ریز (60-80 درصد موارد).
3. افزایش منتشر حجم تیروئید (60-70%).
4. افزایش جذب 99mTc بر اساس اسکن تیروئید.
5. افزایش سطح آنتی بادی به گیرنده TSH.
در مرحله اول تشخیص HD، لازم است تأیید شود که علائم بالینی بیمار (تاکی کاردی، کاهش وزن، لرزش) به دلیل سندرم تیروتوکسیکوز است. برای این منظور، یک مطالعه هورمونی انجام می شود که کاهش یا حتی سرکوب کامل سطح TSH و افزایش سطح T4 و / یا T3 را تشخیص می دهد. تشخیص بیشتر با هدف تمایز HD از سایر بیماری های رخ داده با تیروتوکسیکوز انجام می شود. در حضور یک EOP بالینی مشخص، تشخیص HD تقریباً واضح است. در برخی موارد، در غیاب تشدیدکننده تصویر صریح، جستجوی فعال آن با استفاده از روشهای ابزاری (مدار اولتراسوند و MRI) منطقی است.
سونوگرافی HD، به عنوان یک قاعده، افزایش منتشر غده تیروئید و هیپواکوژنیک بودن مشخصه تمام بیماری های خود ایمنی آن را نشان می دهد. تعیین حجم غده تیروئید، علاوه بر همه چیز، برای انتخاب روش درمانی ضروری است، زیرا پیش آگهی درمان محافظه کارانه تیروستاتیک برای گواتر بزرگ نسبتا ضعیف است. سینتی گرافی تیروئید در موارد معمولی (تیروتوکسیکوز، تشدید کننده تصویر، گواتر منتشر، سن کم بیمار) ضروری نیست. در موقعیتهای کمتر آشکار، این روش تمایز HD را از بیماریهایی که با تیروتوکسیکوز مخرب (پس از زایمان، تیروئیدیت تحت حاد، و غیره) یا از خودمختاری عملکردی تیروئید (گواتر سمی چندوجهی با گرههای "گرم" رخ میدهند، ممکن میسازد.
در HD، حداقل 70-80٪ از بیماران دارای آنتی بادی های در گردش علیه پراکسیداز تیروئید (AT-TPO) و تیروگلوبولین (AT-TG) هستند، اما آنها برای این بیماری غیر اختصاصی هستند و در سایر آسیب شناسی های خودایمنی تیروئید یافت می شوند. تیروئیدیت خود ایمنیتیروئیدیت پس از زایمان). در برخی موارد، افزایش سطح AT-TPO می تواند به عنوان یک علامت تشخیصی غیرمستقیم HD در نظر گرفته شود، زمانی که صحبت از تشخیص افتراقی آن از بیماری های غیرخودایمنی ناشی از تیروتوکسیکوز (خودآیینی عملکردی تیروئید) می شود. یک آزمایش به اندازه کافی اختصاصی برای تشخیص و تشخیص افتراقی HD، تعیین سطح آنتی بادی های گیرنده TSH است که در این بیماری اهمیت اصلی بیماری زایی داده می شود. با این وجود، باید در نظر داشت که در برخی موارد این آنتی بادی ها در بیماران مبتلا به HD آشکار شناسایی نمی شوند، که به دلیل نقص سیستم های آزمایشی نسبتاً اخیر ظاهر شده است.
تشخیص های افتراقی
تشخیص افتراقی HD و بیماری هایی با علائم مشابه رخ می دهد عملکرد عادیغده تیروئید (فیبریلاسیون دهلیزی در پس زمینه کاردیواسکلروز آترواسکلروتیک)، به دلیل در دسترس بودن آن ساده است. تحقیقات هورمونیکه عملکرد تیروئید را ارزیابی می کند. مشکلات اصلی در تشخیص های افتراقی HD و سایر بیماری هایی که با تیروتوکسیکوز ایجاد می شوند. در این راستا، همانطور که اشاره شد، وجود افتالموپاتی غدد درون ریز که در سایر بیماری ها رخ نمی دهد، می تواند در تشخیص HD کمک زیادی کند.
در مورد تیروئیدیت تحت حاد، و همچنین سایر بیماری هایی که با تیروتوکسیکوز مخرب رخ می دهند (تیروئیدیت پس از زایمان، "ساکت" و ناشی از سیتوکین، تیروتوکسیکوز ناشی از آمیودارون نوع 2)، سینتی گرافی تیروئید کاهش یا حتی عدم وجود کامل جذب رادیودارو را تعیین می کند. علاوه بر این، تیروئیدیت تحت حاد با روشنایی مشخص می شود تصویر بالینی (سندرم درد) و افزایش ESR. استقلال عملکردی تیروئید، که از نظر بالینی اغلب با گواتر سمی چند ندولار نشان داده می شود، خود را در سنین بالا نشان می دهد (اغلب بعد از 50-60 سال). هنگامی که سینتی گرافی HCG گره های "گرم" را نشان می دهد، هیچ نشانه ای از آسیب شناسی خود ایمنی (AT-TPO، AT-TG، AT-rTTG) وجود ندارد.
مشکلات خاصی ممکن است در تشخیص HD در زنان باردار ایجاد شود. به طور معمول، در دوران بارداری که عمدتاً به دلیل گنادوتروپین کوریونی با تحریک بیش از حد تیروئید همراه است، بسیاری از زنان (حدود 30٪) سطح TSH را کمتر از حد طبیعی کاهش می دهند و در برخی (2٪) همراه با آن، اندکی نیز وجود دارد. افزایش سطح T4 آزاد. این وضعیت را متمایز کنید ( پرکاری تیروئید حاملگی گذرا)از BG امکان عدم وجود EOP و بیشتر علائم معمول تیروتوکسیکوز و همچنین عادی سازی تدریجی پارامترهای تغییر یافته با توجه به مشاهده پویا را فراهم می کند. لازم به ذکر است که در طول بارداری در تمام زنان، سطح T4 کل به طور قابل توجهی از حد معمول فراتر می رود که با افزایش سطح TSH تحت تأثیر استروژن اضافی همراه است. در این راستا باید از سطح T4 و TSH آزاد برای ارزیابی عملکرد تیروئید در دوران بارداری استفاده شود. مصنوعی(بیماری که دوزهای زیادی از داروهای هورمون تیروئید مصرف می کند) تیروتوکسیکوز از BG با کاهش تجمع RP طبق داده های سینتی گرافی و عدم افزایش سطح تیروگلوبولین مشخص می شود که مشخصه اکثر بیماری های همراه با پرکاری تیروئید است.
ددوف I.I.، Melnichenko G.A.، Fadeev V.F.
1. بیماری گریوز
1.1. تیروپاتی ایزوله
1.2. با تظاهرات خارج تیروئید (افتالموپاتی غدد درون ریز)
2. تیروئیدیت خود ایمنی
2.1. مزمن
2.2. گذرا
2.2.1. بدون درد ("بی صدا")
2.2.2. پس از زایمان
2.2.3. ناشی از سیتوکین
II. کلوئیدی، درجات مختلف گواتر در حال تکثیر *
1. گواتر منتشر یوتیروئید
2. گواتر یوتیروئید ندولار و چند ندولار
بدون استقلال عملکردی
با استقلال عملکردی
III. تیروپاتی عفونی
1. تیروئیدیت تحت حاد
تیروئیدیت چرکی حاد
تیروئیدیت خاص
IV. تومورها
1. خوش خیم
2. بدخیم
Vi. بیماری های غده تیروئید با آسیب شناسی سایر اندام ها و سیستم ها
* این گروه از بیماری ها را می توان از نظر آکادمیک بیشتر به عنوان فرآیندهای هیپرپلاستیک خوش خیم در غده تیروئید معرفی کرد.
تیروپاتی های عفونی، به استثنای تیروئیدیت تحت حاد، که علت آن به طور کامل شناخته نشده است، و همچنین به طور کلی نسبتا نادر است. بیماری های عفونیتمام غدد درون ریز دسته بندی های جداگانه ای از بیماری های تیروئید شامل تومورهایی است که از نظر مورفولوژی و پیش آگهی به طور قابل توجهی متفاوت هستند و بیماری های مادرزادی (ارثی) که علت فوری توسعه برخی از آنها قبلاً شناخته شده است.
V. تیروپاتی مادرزادی (ارثی).3.4. بیماری گریوز
بیماری گریوز(BG، بیماری Basedow، گواتر سمی منتشر) یک بیماری خودایمنی سیستمیک است که در نتیجه تولید آنتی بادی برای گیرنده هورمون تیروئید (TSH) ایجاد می شود، که از نظر بالینی با ضایعه تیروئید همراه با ایجاد سندرم تیروتوکسیکوز همراه با آسیب شناسی خارج تیروئید ظاهر می شود. : افتالموپاتی غدد درون ریز، آکسدیروپاتی، 3.5). این بیماری اولین بار در سال 1825 توسط کالب پری، در سال 1835 توسط رابرت گریوز و در سال 1840 توسط کارل فون بیسدو توصیف شد.
برگه 3.5. بیماری گریوز
|
اتیولوژی |
ناشناخته؛ ارتباط با هاپلوتیپ هاHLA-DR3، HLA-DQAP0501;هاپلوتیپ محافظ:HLA-DQAP0701 |
|
پاتوژنز |
تولید آنتی بادی های تحریک کننده گیرنده TSH با ایجاد سندرم تیروتوکسیکوز و تغییرات التهابی در بافت رتروبولبار |
|
همهگیرشناسی |
زنان 10 برابر بیشتر مریض می شوند، در بیشتر موارد بین 20 تا 50 سال. شیوع تیروتوکسیکوز به طور کلی در منطقه با مصرف طبیعی ید 2 درصد از زنان است. بروز موارد جدید HD: 3 در 1000 زن در سال |
|
تظاهرات بالینی اصلی |
تاکی کاردی، آریتمی های فوق بطنی، نارسایی قلبی، کاهش وزن به دلیل افزایش اشتها، ضعف عضلانی، لرزش، تعریق، تحریک پذیری، اشک ریزش، علائم چشمی تیروتوکسیکوز، افتالموپاتی غدد درون ریز |
|
تشخیص |
TTrl، T4و TKتی،افتالموپاتی غدد درون ریز، افزایش منتشر در حجم تیروئید، افزایش انتشاری جذب99mjجبردقسینتی گرافی تیروئید، آنتی بادی به گیرندهTTGT |
|
تشخیص های افتراقی |
سایر بیماری های مرتبط با تیروتوکسیکوز |
|
رفتار |
درمان تیروستاتیک (تیامازول، پروپیل تیوراسیل)؛ روش های رادیکال: تیروئیدکتومی (برداشتن بسیار جزئی غده تیروئید)، درمان |
|
پیش بینی |
برای دستیابی به اتیروئیدیسم پایدار مفید است. احتمال بهبودی پس از یک دوره درمان تیروستاتیک 25-50٪ است. مقدار ثابت درمان جایگزینآماده سازی هورمون های تیروئید پس از استفاده از روش های رادیکال |
در روسیه، تا همین اواخر، این اصطلاح به طور سنتی به عنوان مترادف برای BG استفاده می شود گواتر سمی منتشر،که خالی از یکسری معایب قابل توجه نیست. اول، فقط ماکروسکوپی را مشخص می کند (گواتر منتشر)و کاربردی (سمی)تغییر در غده تیروئید که برای HD واجب نیست: از یک طرف ممکن است بزرگی غده وجود نداشته باشد، از طرف دیگر ممکن است منتشر نباشد. علاوه بر این، افزایش منتشر در غده تیروئید در ترکیب با تیروتوکسیکوز می تواند در سایر بیماری های تیروئید رخ دهد. استفاده از اصطلاح گسترده تر "بیماری" و نه فقط یک گواتر سمی، موجه تر است، زیرا تا حد زیادی بر ماهیت سیستمیک فرآیند خودایمنی تاکید می کند. علاوه بر این، اصطلاح BG به طور سنتی در سراسر جهان استفاده و شناخته شده است، و در کشورهای آلمانی زبان - بیماری گریوز.
اتیولوژی
HD یک بیماری چند عاملی است که در آن ویژگی های ژنتیکی پاسخ ایمنی در برابر پس زمینه اثر عوامل محیطی مشخص می شود. همراه با یک استعداد ژنتیکی مرتبط با قومیت (حمل هاپلوتیپ های HLA-B8، -DR3 و -DQA1 * 0501 در اروپایی ها)، در پاتوژنز HD، اهمیت خاصی به عوامل روانی اجتماعی و محیطی داده می شود. عوامل استرسزای عاطفی و عوامل برونزا مانند سیگار کشیدن میتوانند به درک استعداد ژنتیکی HD کمک کنند. سیگار خطر ابتلا به HD را 1.9 برابر و ایجاد افتالموپاتی غدد درون ریز با HD موجود را 7.7 برابر افزایش می دهد. BG در برخی موارد با سایر بیماری های غدد درون ریز خود ایمنی ترکیب می شود. دیابتنوع 1، هیپوکورتیسیسم اولیه)؛ این ترکیب معمولاً به صورت نشان داده می شود سندرم چند غده ای خود ایمنیIIنوع(به بند 9.1.2 مراجعه کنید).
در نتیجه اختلال تحمل ایمونولوژیک، لنفوسیت های خود واکنشی (لنفوسیت های CD4 + و CD8 + T، لنفوسیت های B) با مشارکت مولکول های چسب (ICAM-1، 1CAM-2، E-selectin، VCAM-1، LFA) -1، LFA -3، CD44) به پارانشیم تیروئید نفوذ می کنند، جایی که تعدادی آنتی ژن شناسایی می شوند که توسط سلول های دندریدی، ماکروفاژها و لنفوسیت های B ارائه می شوند. متعاقباً، سیتوکینها و مولکولهای سیگنالدهنده تحریک آنتیژن خاص لنفوسیتهای B را آغاز میکنند و در نتیجه ایمونوگلوبولینهای خاص را علیه اجزای مختلف تیروسیتها تولید میکنند. در پاتوژنز HD، اهمیت اصلی به شکل گیری می باشد تحریک آنتی بادی به گیرنده TSH (AT-rTTG) (شکل 3.10).
برخلاف اکثر بیماری های خودایمنی دیگر، HD اندام هدف را از بین نمی برد، بلکه تحریک می کند. در این مورد، اتوآنتی بادی ها برای قطعه ای از گیرنده TSH که روی غشای تیروسیت قرار دارد تولید می شود. در نتیجه تعامل با آنتی بادی، این گیرنده فعال می شود و آبشار پس از گیرنده سنتز هورمون تیروئید (تیروتوکسیکوز) را تحریک می کند و علاوه بر این، هیپرتروفی تیروسیت (بزرگ شدن تیروئید) را تحریک می کند. به دلایلی که به طور کامل شناخته نشده است، لنفوسیت های T حساس به آنتی ژن های تیروئید نفوذ کرده و باعث می شوند. التهاب ایمنیدر تعدادی از ساختارهای دیگر، مانند بافت رتروبولبار (افتالموپاتی غدد درون ریز)، بافت سطح قدامی ساق (میکسدم پرتیبیال). 
پاتوژنز
از نظر بالینی بیشتر سندرم قابل توجهکه در HD به دلیل تحریک بیش از حد تیروئید با آنتی بادی های گیرنده TSH ایجاد می شود، تیروتوکسیکوز است. پاتوژنز تغییرات در اندام ها و سیستم های در حال توسعه در تیروتوکسیکوز شامل افزایش قابل توجهی در سطح متابولیسم پایه است که در نهایت منجر به تغییرات دیستروفی می شود. حساس ترین ساختارها به تیروتوکسیکوز، که در آن تراکم گیرنده های هورمون های تیروئیدی بالاترین میزان است، سیستم قلبی عروقی (به ویژه میوکارد دهلیزی) و سیستم عصبی است.
همهگیرشناسی
در مناطقی با مصرف طبیعی ید، BG شایع ترین بیماری در ساختار بینی سندرم تیروتوکسیکوز است (اگر بیماری های ایجاد شده با تیروتوکسیکوز گذرا مانند تیروئیدیت پس از زایمان و غیره را در نظر نگیریم). در مناطقی با شدت متفاوت کمبود ید از نظر شیوع در جمعیت، استقلال عملکردی غده تیروئید با HD رقابت می کند (به بخش 3.9.2 مراجعه کنید). شیوع تیروتوکسیکوز به طور کلی در منطقه با مصرف طبیعی ید در بین زنان به 2% می رسد. فراوانی موارد جدید HD 3 در 1000 زن در سال است. زنان 8 تا 10 برابر بیشتر مریض می شوند، در بیشتر موارد بین 30 تا 50 سال. میزان بروز HD در بین نژادهای اروپایی و آسیایی یکسان است، اما در نژاد سیاهپوست کمتر است. در کودکان و افراد مسن، این بیماری نادر است.
تظاهرات بالینی
برای HD، در بیشتر موارد، یک سابقه نسبتاً کوتاه مشخص است: اولین علائم معمولاً 4-6 ماه قبل از مراجعه به پزشک و تشخیص ظاهر می شوند. به عنوان یک قاعده، شکایات کلیدی با تغییرات در سیستم قلبی عروقی، به اصطلاح سندرم کاتابولیک و افتالموپاتی غدد درون ریز مرتبط است (به بخش 3.5 مراجعه کنید).
علامت اصلی از بیرون قلبی عروقی سیستم های تاکی کاردی و احساس نسبتاً واضح تپش قلب است. تیروتوکسیکوز با اتساع شریان های مقاوم و عدم تمرکز گردش خون همراه است. از یک طرف، این منجر به این واقعیت می شود که بیماران نه تنها می توانند تپش قلب را احساس کنند قفسه سینه، بلکه سر، بازوها، معده. از سوی دیگر، حالت هایپرکینتیک قلب (ضربان قلب بالا) در ترکیب با عدم تمرکز گردش خون منجر به افزایش فشار نبض (تفاوت فشار خون سیستولیک و دیاستولیک) می شود. ضربان قلب در حالت استراحت با تاکی کاردی سینوسی ناشی از تیروتوکسیکوز می تواند به 120-130 ضربه در دقیقه برسد.
با تیروتوکسیکوز طولانی مدت، به ویژه در بیماران مسن، تغییرات دیستروفیک شدید در میوکارد ایجاد می شود، که تظاهرات مکرر آن اختلالات ریتم فوق بطنی، یعنی فیبریلاسیون دهلیزی (فیبریلاسیون) است. این عارضه تیروتوکسیکوز به ندرت در بیماران زیر 50 سال ایجاد می شود. پیشرفت بیشتر دیستروفی میوکارد منجر به ایجاد تغییرات در میوکارد بطنی و نارسایی احتقانی قلب می شود.
به طور معمول بیان می شود کاتابولیک سندرم، با کاهش وزن پیشرونده (گاهی به میزان 10-15 کیلوگرم یا بیشتر، به ویژه در افراد دارای اضافه وزن اولیه) در پس زمینه افزایش ضعف و افزایش اشتها ظاهر می شود. پوست بیماران داغ است، گاهی اوقات هیپرهیدروزیس مشخص وجود دارد. احساس گرما مشخصه، بیماران در دمای به اندازه کافی پایین در اتاق یخ نمی زنند. در برخی از بیماران (مخصوصاً در سنین بالا) ممکن است شرایط زیر تب در عصر تشخیص داده شود.
تغییرات خارجی عصبی سیستم های با ناتوانی ذهنی مشخص می شود: دوره های پرخاشگری، هیجان، فعالیت غیرمولد آشفته با گریه، آستنیا (ضعف تحریک پذیر) جایگزین می شود. بسیاری از بیماران از وضعیت خود انتقادی ندارند و سعی می کنند یک سبک زندگی فعال را در پس زمینه یک وضعیت جسمی نسبتاً شدید حفظ کنند. تیروتوکسیکوز طولانی مدت با تغییرات مداوم در روان و شخصیت بیمار همراه است. یک علامت مکرر، اما غیر اختصاصی تیروتوکسیکوز، یک لرزش کوچک است: لرزش کوچک انگشتان بازوهای کشیده در بیشتر بیماران تشخیص داده می شود. در تیروتوکسیکوز شدید، لرزش می تواند در سراسر بدن تعریف شود و حتی صحبت کردن را برای بیمار دشوار کند.
تیروتوکسیکوز با ضعف عضلانی و کاهش حجم ماهیچه ها به ویژه عضلات پروگزیمال بازوها و پاها مشخص می شود. گاهی اوقات کاملاً تلفظ می شود میوپاتی یک عارضه بسیار نادر (احتمالاً تظاهرات HD) است فلج دوره ای هیپوکالمیک تیروتوکسیک،که با ظهور دوره ای آشکار می شود حملات تندضعف عضلانی. در تحقیقات آزمایشگاهیهیپوکالمی، افزایش سطح CPK را نشان داد. در نمایندگان نژاد آسیایی بیشتر رایج است.
تشدید تحلیل استخوان منجر به ایجاد سندرم استئوپنی، و خود تیروتوکسیکوز یکی از مهم ترین عوامل خطر پوکی استخوان در نظر گرفته می شود. شکایت های مکرر بیماران ریزش مو، شکنندگی ناخن ها است.
تغییرات خارجی دستگاه گوارش مسیر به ندرت توسعه می یابد. در بیماران مسن تر، اسهال ممکن است در برخی موارد رخ دهد. با تیروتوکسیکوز شدید طولانی مدت، تغییرات دژنراتیو در کبد (هپاتوز تیروتوکسیک) ممکن است ایجاد شود.
تخلفات چرخه قاعدگیکاملا نادر هستند. برخلاف کم کاری تیروئید، تیروتوکسیکوز متوسط ممکن است با کاهش همراه نباشد باروری و احتمال بارداری را رد نمی کند. آنتی بادیهای گیرنده TSH از جفت عبور میکنند و بنابراین در کودکان متولد شده (1%) از زنان مبتلا به HD (گاهی سالها پس از درمان رادیکال)، ممکن است تیروتوکسیکوز نوزادی گذرا ایجاد شود. در مردان، تیروتوکسیکوز اغلب با اختلال نعوظ همراه است.
با تیروتوکسیکوز شدید در تعدادی از بیماران، علائم تیروژنیک (نسبی) آدرنال شکست، که باید از واقعی متمایز شود. هایپرپیگمانتاسیون پوست، قسمت های در معرض بدن به علائم ذکر شده اضافه می شود. (علائم Jellinek)افت فشار خون شریانی
در بیشتر موارد HD رخ می دهد افزایش اندازه غده تیروئید،که به عنوان یک قاعده دارای یک شخصیت پراکنده است. اغلب غده به طور قابل توجهی بزرگ می شود. در برخی موارد، سوفل سیستولیک روی غده تیروئید شنیده می شود. با این وجود، گواتر یک علامت اجباری HD نیست، زیرا در حداقل 25-30٪ از بیماران وجود ندارد.
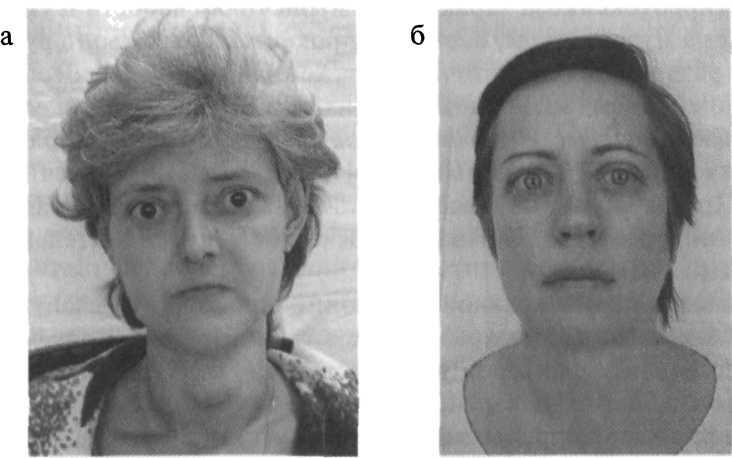
تغییرات چشمی که در تشخیص HD اهمیت کلیدی دارند مورد بحث قرار گرفتvp
3.5
و نوعی «زیارت هستند
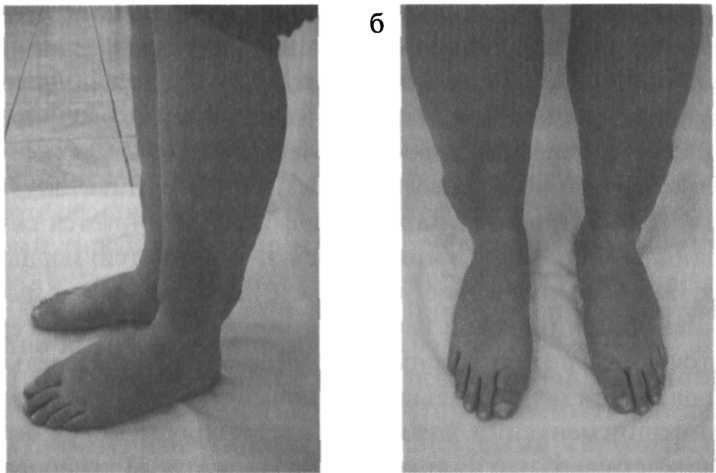
مقوای پر سر و صدا " BG، یعنی تشخیص آنها در یک بیمار مبتلا به تیروتوکسیکوز تقریباً به طور واضح نشان دهنده HD است و نه یک بیماری دیگر. اغلب اوقات، به دلیل وجود افتالموپاتی مشخص در ترکیب با علائم تیروتوکسیکوز، تشخیص HD از قبل در معاینه بیمار واضح است (شکل 3.11). 
یکی دیگر از بیماری های نادر (کمتر از 1٪ موارد) مرتبط با HD، میکسدم پرتیبیال است (شکل 3.12). پاتوژنز آسیب بافتی در ناحیه پرتیبیال احتمالاً مشابه با EOP است (به بخش 3.5 مراجعه کنید). پوست قدامی ساق ادم، سفت، قرمز مایل به ارغوانی (پوست پرتقال) می شود که اغلب با اریتم و خارش همراه است.
تصویر بالینی تیروتوکسیکوز ممکن است دارای انحرافات از نوع کلاسیک باشد. بنابراین، اگر در HD جوان با یک تصویر بالینی دقیق مشخص می شود، در بیماران مسن سیر آن اغلب اولیگو یا حتی تک علامتی است (اختلال ریتم قلب، شرایط زیر تب). با نوع به اصطلاح "بی تفاوت" دوره HD، که در بیماران مسن رخ می دهد، تظاهرات بالینی شامل از دست دادن اشتها، افسردگی، هیپودینامی است.
یک عارضه بسیار نادر HD (به ندرت سایر بیماری هایی که با تیروتوکسیکوز رخ می دهد) است بحران تیروتوکسیک،که پاتوژنز آن کاملاً مشخص نیست، زیرا یک بحران می تواند بدون افزایش شدید سطح هورمون های تیروئید در خون ایجاد شود. علت بحران تیروتوکسیک ممکن است بیماریهای عفونی حاد همراه با HD، مداخله جراحی یا درمان با ید رادیواکتیو در پس زمینه تیروتوکسیکوز شدید، لغو درمان تیروستاتیک و تجویز داروی کنتراست حاوی ید به بیمار باشد. تظاهرات بالینی بحران تیروتوکسیک شامل تشدید شدید علائم تیروتوکسیکوز، هیپرترمی، گیجی، تهوع، استفراغ و گاهی اسهال است. تاکی کاردی سینوسی بیش از 120 ضربه در دقیقه ثبت شده است. فیبریلاسیون دهلیزی، فشار نبض بالا، و به دنبال آن افت فشار خون شدید اغلب ذکر شده است. تصویر بالینی ممکن است توسط نارسایی قلبی، سندرم دیسترس تنفسی غالب باشد. اغلب، تظاهرات نارسایی نسبی آدرنال به شکل هایپرپیگمانتاسیون پوست بیان می شود. پوست می تواند به دلیل ایجاد هپاتوز سمی خاموش شود. در یک مطالعه آزمایشگاهی، لکوسیتوز (حتی در غیاب عفونت همزمان)، هیپرکلسمی متوسط و افزایش سطح آلکالین فسفاتاز قابل تشخیص است. مرگ و میر در یک بحران تیروتوکسیک به 30-50٪ می رسد.
تشخیص
به معیارهای تشخیصی BG شامل:
تیروتوکسیکوز تایید شده آزمایشگاهی (TTri، T4 و / یا TK T).
افتالموپاتی غدد درون ریز (60-80٪ موارد).
افزایش منتشر حجم تیروئید (60-70%).
افزایش انتشار جذب ^ m Tc با توجه به سینتی گرافی تیروئید.
افزایش سطح آنتی بادی برای گیرنده TSH.
در مرحله اول تشخیص HD، لازم است تأیید شود که علائم بالینی بیمار (تاکی کاردی، کاهش وزن، لرزش) به دلیل سندرم تیروتوکسیکوز است. برای این منظور، یک مطالعه هورمونی انجام می شود که کاهش یا حتی سرکوب کامل سطح TSH و افزایش سطح T4 و / یا TK را تشخیص می دهد. تشخیص بیشتر با هدف تمایز HD از سایر بیماری های رخ داده با تیروتوکسیکوز انجام می شود. در حضور یک EOP بالینی مشخص، تشخیص HD تقریباً واضح است. در برخی موارد، در غیاب تشدیدکننده تصویر صریح، جستجوی فعال آن با استفاده از روشهای ابزاری (مدار اولتراسوند و MRI) منطقی است.
سونوگرافی HD، به عنوان یک قاعده، افزایش منتشر در غده تیروئید و هیواکوژنیک مشخصه تمام بیماری های خود ایمنی آن را نشان می دهد. تعیین حجم غده تیروئید، علاوه بر همه چیز، برای انتخاب روش درمانی ضروری است، زیرا پیش آگهی درمان محافظه کارانه تیروستاتیک برای گواتر بزرگ نسبتا ضعیف است. سینتی گرافی تیروئید در موارد معمولی (تیروتوکسیکوز، تشدید کننده تصویر، گواتر منتشر، سن کم بیمار) اختیاری است. در موقعیتهای کمتر آشکار، این روش تمایز HD را از بیماریهایی که با تیروتوکسیکوز مخرب (پس از زایمان، تیروئیدیت تحت حاد، و غیره) یا از خودمختاری عملکردی تیروئید (گواتر سمی چندوجهی با گرههای "گرم" رخ میدهند، ممکن میسازد.
در HD، حداقل 70-80٪ از بیماران دارای آنتی بادی در گردش علیه پراکسیداز پراکسیداز (AT-TPO) و تیروئید-لوبولین (AT-TG) هستند، اما آنها برای این بیماری غیراختصاصی هستند و در سایر آسیب شناسی های خودایمنی تیروئید یافت می شوند. تیروئیدیت خود ایمنی، تیروئیدیت پس از زایمان). در برخی موارد، افزایش سطح AT-TPO می تواند به عنوان یک علامت تشخیصی غیرمستقیم HD در نظر گرفته شود، زمانی که صحبت از تشخیص افتراقی آن از بیماری های غیرخودایمنی ناشی از تیروتوکسیکوز (خودآیینی عملکردی تیروئید) می شود. یک آزمایش به اندازه کافی اختصاصی برای تشخیص و تشخیص افتراقی HD، تعیین سطح آنتی بادی های گیرنده TSH است که در این بیماری اهمیت اصلی بیماری زایی داده می شود. با این وجود، باید در نظر داشت که در برخی موارد این آنتی بادی ها در بیماران مبتلا به HD آشکار شناسایی نمی شوند، که به دلیل نقص سیستم های آزمایشی نسبتاً اخیر ظاهر شده است.
تشخیص های افتراقی
تشخیص افتراقی HD و بیماری هایی با علائم مشابه که با عملکرد طبیعی تیروئید رخ می دهند (فیبریلاسیون دهلیزی در زمینه کاردیواسکلروز آترواسکلروز) به دلیل در دسترس بودن مطالعات هورمونی که عملکرد تیروئید را ارزیابی می کنند، ساده است. مشکلات اصلی در تشخیص افتراقی HD و سایر بیماری های مرتبط با تیروتوکسیکوز ایجاد می شود. در این راستا، همانطور که اشاره شد، وجود افتالموپاتی غدد درون ریز که در سایر بیماری ها رخ نمی دهد، می تواند در تشخیص HD کمک زیادی کند.
در مورد تیروئیدیت تحت حاد، و همچنین سایر بیماری هایی که با تیروتوکسیکوز مخرب رخ می دهند (تیروئیدیت پس از زایمان، "ساکت" و ناشی از سیتوکین، تیروتوکسیکوز ناشی از آمیودارون نوع 2)، سینتوگرافی تیروئید کاهش یا حتی عدم وجود کامل جذب رادیودارو را تعیین می کند.
علاوه بر این، تیروئیدیت تحت حادبا یک تصویر بالینی واضح (سندرم درد) و افزایش ESR مشخص می شود. استقلال عملکردی غده تیروئید،از نظر بالینی اغلب با گواتر سمی چند ندولار در سنین بالا ظاهر می شود (اغلب بعد از 50-60 سال). سینتی گرافی تیروئید گره های "گرم" را نشان می دهد، هیچ نشانه ای از آسیب شناسی خود ایمنی (AT-TPO، AT-TG، AT-rTTT) وجود ندارد.
مشکلات خاصی ممکن است در تشخیص HD در زنان باردار ایجاد شود. به طور معمول، در دوران بارداری که عمدتاً به دلیل گنادوتروپین کوریونی با تحریک بیش از حد تیروئید همراه است، بسیاری از زنان (حدود 30٪) سطح TSH را کمتر از حد طبیعی کاهش می دهند و در برخی (2٪) همراه با این افزایش جزئی وجود دارد. در سطح T4 آزاد. این وضعیت را متمایز کنید (پرکاری تیروئید حاملگی گذرا)از BG امکان عدم وجود EOP و بیشتر علائم معمول تیروتوکسیکوز و همچنین عادی سازی تدریجی پارامترهای تغییر یافته با توجه به مشاهده پویا را فراهم می کند. لازم به ذکر است که در طول بارداری در تمام زنان، سطح T4 کل به طور قابل توجهی از حد معمول فراتر می رود که با افزایش سطح TSH تحت تأثیر استروژن اضافی همراه است. در این راستا باید از سطح T4 و TSH آزاد برای ارزیابی عملکرد تیروئید در دوران بارداری استفاده شود. گواهینامه(بیماری که دوزهای زیادی از داروهای هورمون تیروئید مصرف می کند) تیروتوکسیکوز از BG با کاهش تجمع RP مطابق با اسکن و عدم افزایش سطح تیروگلوبولین مشخص می شود که مشخصه اکثر بیماری های همراه با عملکرد بیش از حد تیروئید است.
رفتار
سه روش برای درمان HD (درمان محافظه کارانه با داروهای باقیمانده تیروئید) وجود دارد. عمل جراحيو درمان l3l I)، که هیچ کدام اتیوتروپیک نیستند. در کشورهای مختلف، نسبت استفاده از این روش های درمانی به طور سنتی متفاوت است. بنابراین، در کشورهای اروپایی و در فدراسیون روسیه، درمان محافظه کارانه با باقی مانده های داش به عنوان روش اولیه درمان پذیرفته شده است، در ایالات متحده آمریکا اکثریت قریب به اتفاق بیماران تحت درمان قرار می گیرند.
درمان محافظه کارانه با استفاده از آماده سازی تیوریا انجام می شود که شامل تیامازول(مرکازولیل، تیروزول، متیزول) و پروپیل تیوراسیل(PTU، پروپیسیل). مکانیسم اثر هر دو دارو این است که آنها به طور فعال در غده تیروئید تجمع می یابند و سنتز هورمون های تیروئید را به دلیل مهار پراکسیداز تیروئید مسدود می کنند، که باعث اضافه شدن ید به باقی مانده های تیروزین در تیروگلوبولین می شود. داده های نسبتاً متناقضی وجود دارد مبنی بر اینکه تیامازول به طور همزمان دارای نوعی اثر تعدیل کننده ایمنی است که در برخی موارد به بهبود بیماری کمک می کند.
درمان تیروستاتیک را می توان از نظر آماده سازی بیمار برای سایر روش های درمانی (جراحی) که در زمینه یوتیروئیدیسم انجام می شود یا به صورت دوره درمان تیروستاتیک به مدت 12-18 ماه تجویز کرد. لازم به تأکید است که در حین مصرف داروهای تیرئوستاتیک، تقریباً در همه بیماران می توان به تدریج به حالت یوتیروئید دست یافت: موارد مقاومت به تیرئوستاتیک ها غیرعادی است.
برنامه ریزی طولانی مدت (12-18 ماه) درمان محافظه کارانه برای همه بیماران منطقی است. اول از همه، ما در مورد بیماران با افزایش متوسط در حجم تیروئید (تا 35-40 میلی لیتر) صحبت می کنیم. با گواتر بزرگ، پس از لغو تیروستاتیک، تیروتوکسیکوز ناگزیر ایجاد می شود. علاوه بر این، درمان محافظه کارانه نباید در بیماران مبتلا به عوارض شدید تیروتوکسیکوز (فیبریلاسیون دهلیزی، پوکی استخوان شدید و غیره) برنامه ریزی شود. تجویز دوره های درمانی مکرر در صورت عود تیروتوکسیکوز پس از 12 تا 18 ماه درمان با تیرئوستاتیک عملاً امیدبخش و ناایمن است.
اگر قرار است بیمار تحت یک دوره درمان تیروستاتیک قرار گیرد، تیونامیدها در ابتدا در دوزهای نسبتاً بزرگ تجویز می شوند: 30-40 میلی گرم تیامازول (برای 1-2 دوز) یا PTU - 300-400 میلی گرم (برای 3 دوز). در پس زمینه چنین درمانی، پس از 4-6 هفته در 80-90٪ از بیماران مبتلا به تیروتوکسیکوزیس در حد متوسطدستیابی به حالت یوتیروئید امکان پذیر است که اولین علامت آن عادی شدن سطح T4 و T3 آزاد است. سطح TSHممکن است برای مدت طولانی کم باقی بماند. برای دوره قبل از رسیدن به اتیروئیدیسم و اغلب برای مدت طولانی تر، برای اکثر بیماران توصیه می شود که بتا بلوکرها (پروپرانولول - 120-180 میلی گرم در روز، آتنولول - 50-100 میلی گرم در روز) تجویز شود که به سرعت بسیاری از بیماری های قلبی عروقی را تسکین می دهد. علائم تیروتوکسیکوز پس از نرمال شدن سطح T4 آزاد، دوز تیرئوستاتیک به دوز نگهدارنده (5-15 میلی گرم تیامازول در روز) کاهش می یابد. در آینده، دو گزینه برای درمان تیروستاتیک ممکن است. گزینه اول (طرح "بلاک") شامل تجویز یک داروی تیرئوستاتیک کوچک (5-10 میلی گرم در روز تیامازول) به تنهایی است. در گزینه دوم (طرح "مسدود و جایگزین")، همراه با دوز نسبتاً بالاتر تیرئوستاتیک (10-20 میلی گرم تیامازول)، لووتیروکسین (L-T4) تجویز می شود که از ابتلای بیمار به کم کاری تیروئید ناشی از دارو جلوگیری می کند. معیار کفایت درمان، نگهداری مداوم است سطح نرمال T4 و TSH (دومی می تواند در عرض چند ماه از شروع درمان به حالت عادی بازگردد).
درمان نگهدارنده 12 تا 18 ماه طول می کشد. در طول دوره درمان، بیمار باید سطح لکوسیت ها و پلاکت ها را تعیین کند. یک عارضه نادر اما مهیب تیونامیدها (هم تیامازول و هم PTU) آگرانولوسیتوز است، به ندرت - ترومبوسیتوپنی ایزوله. پس از پایان دوره درمان، داروها لغو می شوند. اغلب، عود در سال اول پس از قطع درمان ایجاد می شود. احتمال عود، حتی در بیمارانی که افزایش اولیه کمی در غده تیروئید دارند، بسیار زیاد است و به 70-75٪ می رسد. در صورت عود تیروتوکسیکوز، و همچنین اگر بیمار در ابتدا معیارهایی را که درمان طولانی مدت تیروستاتیک را مناسب میسازد، برآورده نمیکند، برای درمان ریشهای نشان داده میشود: جراحی یا درمان 1311.
هدف عملیاتی رفتار، و همچنین درمان 131 1 برداشتن تقریباً کل غده تیروئید است، از یک طرف، ایجاد کم کاری تیروئید پس از عمل را تضمین می کند (که به راحتی جبران می شود)، و از سوی دیگر، از هر گونه احتمال عود تیروتوکسیکوز جلوگیری می کند. برای این منظور توصیه می شود انجام شود تیروئیدکتومی یا برداشتن فوق العاده ساب توتال تیروئید(باقی مانده تیروئید بیش از 2 میلی لیتر باقی نمی ماند)، که از نظر عملکردی با تیروئیدکتومی یکسان است (در هر دو مورد، کم کاری تیروئید نتیجه است).
در اکثر کشورهای جهان، اکثر بیماران مبتلا به HD، و همچنین با سایر اشکال گواتر سمی، درمان را به عنوان روش اصلی درمان رادیکال دریافت می کنند. رادیواکتیو 131 1. این به دلیل این واقعیت است که این روش مؤثر، غیر تهاجمی، نسبتاً ارزان است، و عاری از آن عوارضی است که ممکن است در طی جراحی تیروئید ایجاد شود. تنها موارد منع مصرف l3l I بارداری و شیردهی است. در مقادیر قابل توجهی، 131 1 فقط در غده تیروئید انباشته می شود. پس از ورود به آن، با انتشار ذرات بتا شروع به متلاشی شدن می کند، که طول مسیری در حدود 1-1.5 میلی متر دارند که باعث تخریب پرتوهای موضعی تیروسیت ها می شود. یک مزیت قابل توجه در این واقعیت نهفته است که درمان با 131 1 را می توان بدون آماده سازی اولیه با تیرئوستاتیک انجام داد. در HD، زمانی که هدف درمان تخریب غده تیروئید باشد، فعالیت درمانی با در نظر گرفتن حجم تیروئید، حداکثر جذب و نیمه عمر 13 ساعت از غده تیروئید، بر اساس دوز جذبی مفروض محاسبه می شود. از 200-300 خاکستری. با یک رویکرد تجربی، یک بیمار بدون مطالعات دزیمتری اولیه با گواتر کوچک حدود 10 mCi، با یک گواتر بزرگتر - 15-30 mCi اختصاص داده می شود. کم کاری تیروئید معمولاً در عرض 4-6 ماه پس از تجویز 131 G ایجاد می شود
![]()
طرح کلی برای درمان HD در شکل نشان داده شده است. 3.13. این رویکرد برای درمان این بیماری در اروپا و فدراسیون روسیه پذیرفته شده است. همراه با عوامل ذکر شده، انتخاب یک گزینه درمانی برای HD را می توان به عنوان تعیین کرد ویژگیهای فردیصبور 
(گواتر بسیار بزرگ، آسیب شناسی همزمان، برنامه ریزی بارداری) و عوامل اجتماعی.
ویژگی درمان HD که در زمان بارداری شامل این واقعیت است که یک تیروستاتیک (ترجیح داده می شود PTU، که بدتر به جفت نفوذ می کند) در حداقل دوز مورد نیاز (فقط طبق طرح "بلاک") تجویز می شود، که برای حفظ سطح T4 آزاد در حد بالایی لازم است. از هنجار یا کمی بالاتر از آن. معمولاً با افزایش مدت بارداری نیاز به تیرئوستاتیک کاهش می یابد و اکثر خانم ها بعد از 30-25 هفته اصلاً دارو مصرف نمی کنند. با این وجود، اکثر آنها پس از زایمان (معمولاً پس از 3-6 ماه) عود می کنند.
درمان بحران تیروتوکسیک شامل اقدامات شدید با تجویز دوزهای زیاد تیروستاتیک است. اولویت به PTU با دوز 200-300 میلی گرم هر 6 ساعت داده می شود، اگر مصرف آن به طور مستقل توسط بیمار غیرممکن باشد - از طریق لوله بینی معده. علاوه بر این، مسدود کننده های β تجویز می شود (پروپانولول: 160-480 میلی گرم در روز مطابق سیستم عاملیا IV به میزان 2-5 میلی گرم در ساعت)، گلوکوکورتیکوئیدها (هیدروکورتیزون: 50-100 میلی گرم هر 4 ساعت یا پردنیزولون (60 میلی گرم در روز)، درمان سم زدایی (سالین، محلول گلوکز 10%) تحت کنترل همودینامیک. روش موثر درمان بحران تیروتوکسیک پلاسمافرزیس است.
در غیاب درمان، نامطلوب است و با پیشرفت تدریجی فیبریلاسیون دهلیزی، نارسایی قلبی، خستگی (پرکاری تیروئید) تعیین می شود. در صورت عادی سازی عملکرد تیروئید، پیش آگهی کاردیومیوپاتی تیروتوکسیک مطلوب است - در اکثر بیماران، کاردیومگالی پسرفت می کند و ریتم سینوسی بازیابی می شود. احتمال عود تیروتوکسیکوز پس از یک دوره 12-18 ماهه درمان تیروستاتیک 70-75٪ از بیماران است.









