تثبیت در ریه به شکل نامنظم. متاستاز به ریه ها نشانه های متمایز کننده هستند. سل ریوی - کانونی و نفوذی - علائم تمایز.
تظاهرات بالینی مجموعه علائم تراکم نفوذی بافت ریه در درجه اول به بیماری ایجاد کننده آن، میزان فعالیت فرآیند التهابی، ناحیه و محلی سازی ضایعه، عوارض و غیره بستگی دارد.
از این مقاله شما با موارد اصلی آشنا خواهید شد.
علائم فشردگی بافت ریه
بارزترین شکایات شایع بیماران مبتلا به انفیلتراسیون ریوی سرفه، تنگی نفس و هموپتیزی است. اگر کانون انفیلتراسیون در حاشیه ریه قرار داشته باشد و به پلور منتقل شود، درد در قفسه سینه ممکن است هنگام سرفه و تنفس عمیق رخ دهد.
منطقه بومی شامل تمام جنوب غربی ایالات متحده و شمال مکزیک است. همچنین اعلامیه های متعددی در آمریکای مرکزی و ونزوئلا، کلمبیا، بولیوی، پاراگوئه و آرژانتین وجود دارد. در برزیل، برخی از موارد اتوکتون در منطقه شمال شرق گزارش شده است.
مانند نخی در خاک رشد می کند، در فصل بارندگی بالغ می شود و به راحتی به بندپایان یا بندپایان تکه تکه می شود که در فصل خشک توسط باد در فواصل طولانی حمل می شوند و باعث ایجاد و ابتلا به افرادی می شوند که در فضای باز هستند. درمان ارگانی است که بیشتر تحت تأثیر این بیماری قرار می گیرد. علاوه بر این، سرنوشت پوستی در اشکال رایج رایج است. بسیاری از اینها ویژگی های رادیولوژیکی هستند که از هیپوپرسپکتیو سگمنتال، ندول ها، کم پرسپکتیو پراکنده شبکه ای و تصاویر حفره می شوند.
علائم فشردگی بافت ریه
در ارتشاح های ریوی التهابی همراه با سرفه، خلط مخاطی چرکی می تواند جدا شود، گاهی اوقات خونی (مثلاً با ذات الریه آنفولانزا) یا رنگ آهن زنگ زده (خلط "زنگ زده" در بیماران مبتلا به پنومونی کروپوسی در مرحله هپاتیزاسیون قرمز).
با ارتشاح ریوی با پدیده های مخرب (پوسیدگی بافت ریه)، هموپتیزی ممکن است رخ دهد (به عنوان مثال، سل ریوی، سرطان ریه برونکوآلوئولار).
درمان انواع متوسط یا شدید با آمفوتریسین B یا مشتقات ایمیدازول مانند ایتراکونازول یا فلوکونازول است. عامل اتیولوژیک از خاکی که در آن با مواد آلی زندگی می کند جدا می شود منشا گیاهی. مواردی در آفریقا، خاورمیانه و هند توصیف شده است. هیچ مورد قابل اعتمادی در برزیل وجود ندارد.
این معمولاً به صورت پنوموپاتی حاد ظاهر می شود. ضایعات پوستی عمدتاً روی صورت، گردن، بازوها و پاها قرار دارند. از نظر رادیولوژیکی، علاوه بر انتقال هیپوترانسفر شبکه ای و گره های مرتبط با اتساع مدیاستن، قدرت پنومونی وجود دارد. گره های لنفاوی.
با ارتشاح ریوی بزرگ یا همرو، و همچنین در افراد ناتوان یا مسن، تنگی نفس مشاهده می شود که مشخصه شدت اختلالات تهویه محدود و درجه نارسایی تنفسی است. تنگی نفس، به عنوان یک قاعده، مخلوط است: با آن، مشکلاتی هم در مرحله دم و هم در مرحله بازدم مشاهده می شود که به دلیل کاهش سطح تنفسی است. این تنگی نفس زمانی اتفاق می افتد که فعالیت بدنییا در حالت استراحت، می تواند ثابت باشد یا در دوره های جداگانه به شکل حملات آسم رخ دهد.
تشخیص را می توان با آزمایش های سرولوژیکی پیشنهاد کرد و با جداسازی عامل با معاینه جدید، محیط های بافت شناسی یا کشت نمونه های بالینی تایید کرد. درمان با آمفوتریسین B یا مشتقات تریازیک در دوزهای معمولی است که برای سایر قارچ ها استفاده می شود.
مخروط ها هنگام تجزیه در خاک، چوب و مواد آلی یافت می شوند. تظاهرات بالینی زیر برجسته است. در این موارد، واکنش های حساسیت مفرط باعث ایجاد یک تصویر بالینی می شود که اغلب از آن متمایز نمی شود آسم بالینی. درمان شامل از بین بردن تماس با قارچ و استفاده از کورتیکواستروئیدها است. مشتقات ایمیدازول را می توان در موارد کنترل سخت یا زمانی که قارچ در خلط باقی می ماند استفاده کرد.
علائمی مانند درد در قفسه سینه، با ارتشاح ریوی، تنها در مواردی که در فرآیند پاتولوژیکپلور جداری درگیر است، زیرا غشای مخاطی برونش های کوچک و پارانشیم ریوی، هنگامی که توسط هیچ فرآیندی تحریک می شود، باعث نمی شود درد. این دردها "عمیق" هستند که با تنفس و سرفه تشدید می شوند و دقیقاً توسط بیمار موضعی می شوند. تحریک پلور جداری، پوشاننده سطح دیافراگم ریه ها، همراه با درد در پوست قسمت فوقانی شکم است.
در آسپرژیلوزیس داخل حفره ای، کلونیزاسیون ممکن است ناقص یا کامل باشد. عوامل مستعد کننده حفره های ریوی یا اکتازی بالینی هستند. کموپسیس شایع ترین شکایت است که می تواند خود را به شکل گسترده نشان دهد و باعث خفگی شود. دلیل بزرگبیماری ها رادیوگرافی انبوه قفسه سینهتقریباً کل حفره را با تشکیل یک هاله هوا در قسمت فوقانی اشغال می کند. سی تی اسکنقفسه سینه با توجه به اینکه تغییر در دوبیت در حین معاینه می تواند توده موسیقایی را به حرکت درآورد، تشخیص را تقویت می کند.
معاینه عینی بیماران اغلب افزایش تنفس (تاکی پنه) را نشان میدهد، عقب ماندن از نیمه قفسه سینه در عمل تنفس، جایی که ارتشاح ریوی موضعی است. در ناحیه یک ارتشاح ریوی بزرگ، گسترده و کم عمق، لرزش صدا افزایش یافته اغلب تشخیص داده می شود، به دلیل فشرده شدن بافت ریه نفوذ شده، که صدا را به خوبی هدایت می کند. کوتاه یا کدر بودن صدای کوبه ای نیز در آنجا مشخص می شود.
سرولوژي اختصاصي است و آناليز هيستوپاتولوژيكي توده تشخيص را قطعي مي كند. درمان منحصراً جراحی با برداشتن کامل بخش آسیب دیده است. در صورت عدم امکان، گزینهها عبارتند از: کاورنوستومی، مشتقات ایمیدازول، و پرتودرمانی. تصویر بالینی حاد و شدید است. عملکرد مکرر پنومونی و تظاهرات ممکن است به مرکز گسترش یابد سیستم عصبی، کلیه ها و پوست. تشخیص مشکل است زیرا کشت خون حساسیت کمی دارد. به عنوان یک قاعده، لازم است بافت ریه برای مشاهدات هیفاتیک به دست آید.
شکایات با علائم فشردگی بافت ریه
از شکایات اضافی، شایع ترین آنها تب، لرز، ضعف، سردرد، تعریق. سیر مزمن فرآیند انفیلتراسیون در ریه ها می تواند باعث کاهش وزن شود. ماهیت سرفه به مرحله توسعه و علت انفیلتراسیون ریوی و همچنین به شدت تغییرات همزمان در برونش و پلور بستگی دارد. بنابراین، سرفه خشک (سرفه تحریکی، سرفه بی فایده) که در آن خلط خلط نمی شود، در همان ابتدای ایجاد ارتشاح ریوی مشاهده می شود. با این حال، پس از مدت کوتاهی، خلط کم شروع به جدا شدن می کند و متعاقباً به دلیل تشکیل اگزودا در آلوئول ها و ترشح بیش از حد مخاط برونش در برونش های واقع در ناحیه انفیلتراسیون ریوی، سرفه تولیدی (مرطوب) می شود. سرفه کم صدا، ضعیف و کوتاه ممکن است نشانه انفیلتراسیون اولیه واقع در حاشیه بافت ریه باشد (به عنوان مثال، سل ریوی).
Caspofungin asphalt، دارویی با فعالیت مشابه و مشاهده شده برای آمفوتریسین B، با موفقیت استفاده شده است. به طور کلی، فرصت طلبی وجود دارد که در شرایط خاصی رخ می دهد. اغلب آنها به بیماران مبتلا به ایدز و با استفاده از عوامل شیمی درمانی به بیماران سرکوب شده سیستم ایمنی، به ویژه بیماران پیوندی می رسند. آنها ممکن است در مخاط واژن و اوروفارنکس وجود داشته باشند. در ریه، آنها ممکن است مسئول پنومونیت شدید باشند.
پاتوژن می تواند در عمق مستقر شود کاتترهای وریدیمنجر به عفونت های جدی می شود. تشخیص با عبور از مخاط یا معاینه مستقیم مجموعه ها انجام می شود. شاید فقط استعمار کنید. درمان با توجه به شدت متفاوت است، دومی نشانه دقیق در موارد قارچی است.
انفیلتراسیون ریوی
انفیلتراسیون ریوی با مهر و موم بافت ریه
در مرحله اول انفیلتراسیون یا ادم، هنگامی که کاهش هواپذیری بافت ریه با کاهش خاصیت ارتجاعی آن ترکیب می شود، صدای کوبه ای مات و تمپانیک می شود. سایه تمپانیک صدای کوبه ای در این مورد با این واقعیت توضیح داده می شود که آغشته شدن دیواره آلوئول ها به اگزودا یا ترانسودات باعث کاهش کشش آنها می شود، آنها از ارتعاش ناتوان می شوند و صدای کوبه ای عمدتاً به دلیل نوسانات هوا است. در آلوئول ها
این عفونت ها هنوز نادر هستند، اما بروز آنها در بیماران نقص ایمنی به طور قابل توجهی افزایش یافته است که نشان دهنده یک الگوی فرصت طلب است. عفونت با استنشاق قارچ موجود در محیط رخ می دهد. این بیماران به سرعت و به طور حاد با تب، سرفه و امید به سفیدی، زرد، یا در موارد شدید و فوریت خونی رشد می کنند. سجده شدید و سقوط در وضعیت عمومی با انحرافات مهم در تبادل گاز و تکامل سریع نارسایی تنفسی وجود دارد.
معاینه فیزیکی قفسه سینه ممکن است عطسه و علائم تثبیت ریه را نشان دهد. در چنین مواردی، ممکن است در نتیجه تهاجم مکانیکی بزرگ، عوارض جدی ایجاد شود دستگاه تنفسیو عروق بزرگ ریوی از جمله این عوارض می توان به آتلکتازی، عفونت های باکتریایی و آبسه های پس از انسداد و همچنین هموپتیزی عظیم اشاره کرد. مسیرهای تشخیصی برای درگیری در راه های هوایی اصلی شامل گرفتگی صدا، هموپتیزی، و بزرگی مدیاستن است که با اشعه ایکس قفسه سینه مشهود است.
به دلیل انفیلتراسیون ریوی یا ادم، تحرک حاشیه ریه در سمت ضایعه کاهش می یابد. در سمع در مرحله اولیه نفوذ یا ادم ریویتنفس وزیکولی ضعیف تشخیص داده می شود که ناشی از کاهش کشش بافت ریه و حذف بخشی از آلوئول ها از عمل تنفس است. در نیمه مخالف (سالم) قفسه سینه، به دلیل افزایش جبرانی در گردش های تنفسی، افزایش پاتولوژیک تنفس تاولی را می توان تعیین کرد.
علاوه بر این، به نظر می رسد سیگنال هلال هوا در عکس قفسه سینه به شدت با انفارکتوس ریوی و فرسایش عروقی و به دنبال آن خونریزی همراه است. این تشخیص اغلب به دلیل تظاهرات بسیار حاد بیماری، فقدان شک بالینی و نیاز به دریافت مواد هیستوپاتولوژیک برای دستیابی به آن در نکروپی آشکار می شود. کشت خلط خیلی حساس نیست و اغلب منفی است. تشخیص قطعی مستلزم نشان دادن هیف های سپری نشده به دست آمده از نمونه های ریه با برونکوفیبروسکوپی است.
متعاقباً در ناحیه انفیلتراسیون وسیع و متراکم ریوی در صورت باز بودن آزاد برونش ها، تنفس برونش شنیده می شود. اگر نواحی جداگانه انفیلتراسیون در میان بافت سالم ریه قرار گیرد، تنفس مختلط وزیکولوبرونشیال یا برونکووزیکولار شنیده می شود. بنابراین، در صورت غلبه بافت سالم ریه بر مناطق فشرده، تنفس مختلط با سایه بزرگی از تاولی (تنفس وزیکولوبرونشیال) تشکیل می شود. با غلبه مناطق فشردگی بر بافت سالم ریه، تنفس مختلط با سایه بزرگ برونش (تنفس برونکووزیکولار) شنیده می شود.
کنترل بیماری زمینه ای یکی از اهداف درمان است، اما دستیابی به آن دشوار است. آمفوتریسین B تنها اثر ضد قارچی در درمان موکومورتیکوزیس است. میزان مرگ و میر موکورمایکوزیس بالا است و هموپتیزی گسترده، عفونت های باکتریایی ثانویه و نارسایی حاد تنفسی شایع ترین علل این بیماری هستند. این بیماری می تواند با فعال شدن مجدد عفونت نهفته یا عفونت مجدد رخ دهد. سرکوب سیستم ایمنی ممکن است یک مکانیسم محرک برای درمان عفونت نهفته باشد.
از نظر بالینی، هیچ علامت و نشانه خاصی از بیماری ریوی وجود ندارد. تب، سرفه غیرمولد، تاکی پنه و دورههای تنگی نفس بسیار شایع هستند. تب در 90 درصد موارد وجود دارد، اما گاهی اوقات کم است یا حتی وجود ندارد. در مراحل اولیه بیماری، ممکن است تنها ناراحتی جزئی در تنفس و سرفه غیرمولد وجود داشته باشد. وجود پلورال افیوژن نیست عادیو وجود عفونت مرتبط دیگری را نشان می دهد. در معاینه، تاکی پنه، تاکی کاردی و سیانوز معمولا مشاهده می شود.
در ناحیه انفیلترات ریوی، رال های مرطوب و خشک، کرپیتوس در ناحیه محدود قفسه سینه، افزایش برونکوفونی در کناره ضایعه قابل تشخیص است. برای انفیلتراسیون ریوی، علائم زیر معمولتر است: رالهای مرطوب حبابدار کوچکی که در ناحیه نفوذ شنیده میشوند یا ادم ریوی، زیرا در آلوئولهای درگیر در فرآیند نفوذ، برونشیولهای انتهایی و کوچکترین برونشها رخ میدهند. آنها موضعی هستند (معمولاً در قسمت پیش بینی شده)، چندگانه، صدادار و عمدتاً بر اساس الهام شنیده می شوند. پس از تنفس عمیق و سرفه، این خسخسها اغلب صدادارتر و فراوانتر میشوند، زیرا اگزودا یا مایع ادماتوز از آلوئولها وارد برونشیولها و برونشهای کوچک میشود.
سمع ریوی بسیار بی گناه است و اکثر بیماران عادی هستند. در کودکان، تظاهرات بالینی بیشتر تحریک کننده است و ممکن است این بیماری با پنومونی باکتریایی اشتباه گرفته شود. پیشرفت بیماری می تواند دست و پا گیر باشد و طی هفت روز رخ دهد یا معمولاً طی چند ماه پیشرفت کند. عفونت ایمنی محافظتی ایجاد نمی کند و عود در 50٪ موارد درمان شده تایید می شود، اکثر آنها پس از یک سال.
درگیری خارج ریوی نادر است و تشخیص آن دشوار است. تشخیص با روش های خاص و غیر اختصاصی انجام می شود. کم خونی، ترومبوسیتوپنی و لکوپنی ممکن است رخ دهد. در بیشتر موارد، اشعه ایکس قفسه سینه یک ارتشاح دو طرفه منتشر را بدون آدنومگالی داخل سلولی نشان می دهد. با این حال، چندین الگوی غیر معمول توصیف شده است. بنابراین، در حضور یک بیمار سرکوب شده سیستم ایمنی با علائم تنفسی، هر استاندارد رادیولوژیک لزوماً باید منجر به شک پنوموسیستوز شود، حتی با رادیوگرافی معمولی.
کرپیتوس آلوئولی با علائم فشردگی بافت ریه
با انفیلتراسیون التهابی بافت ریه در اوج استنشاق، کرپیتوس آلوئولی ممکن است به دلیل چسبیدن دیواره آلوئول ها شنیده شود که از داخل با لایه نازکی از اگزودای چسبنده پوشیده شده است. کرپیتوس آلوئولی با مراحل ظهور و جذب اگزودا همراه است و نشانه یک فرآیند التهابی حاد در ریه است. افزایش برونکوفونی اغلب در نواحی کوچک تراکم نفوذی ریه مشاهده می شود که قبلاً با لمس (لرزش صدا افزایش نمی یابد)، ضربه (صدای طبیعی ریوی) و سمع (تنفس وزیکولی) تشخیص داده نمی شد.
اگرچه همه این یافته ها به پنوموسیستوز اشاره می کنند، اما ضروری است که یک تشخیص خاص با استفاده از روش های خاص انجام شود. بنابراین، اولین مطالعه خلط ناشی از اتمیزاسیون اولتراسونیک با سالین هیپرتونیک است. این آزمایش زمانی که به درستی انجام شود که شامل ایمونوفلورسانس با آنتی بادی های مونوکلونال است، حساسیت بیش از 90 درصد را نشان می دهد. هنگامی که تشخیص با این روش انجام نمی شود یا زمانی که درمان تجربی با شکست مواجه می شود، برونکوفیبروسکوپی باید با لاواژ برونکوآلوئولار انجام شود که در صورت همراهی با بیوپسی ترانس برونش، حساسیت 100 درصدی دارد.
محتوا:سندرم پیشرو و فرضیه های تشخیصی اولیه عوامل اتیولوژیک اصلی سندرم تراکم بافت ریه عبارتند از فرآیندهای التهابیدر ریه ها، انفارکتوس ریه، جایگزینی بافت ریه با بافت همبند یا تومور. همه عوامل اتیولوژیک سندرم تراکم بافت ریه منجر به کاهش هوای ریه یا قسمت های آن می شود.
این دوز باید به سه تا چهار دوز روزانه تقسیم شود. چندین رژیم جایگزین برای بیمارانی که نمی توانند یا نمی توانند سولفات ها را تحمل کنند در دسترس است. پروفیلاکسی ثانویه برای بیمارانی که قبلاً پنوموسیستوز داشتهاند، روزانه با همان برنامهای که قبلاً ذکر شد، به دلیل نرخ عود بالا نشان داده میشود.
علت پلوریسی ممکن است در اثر تروما ایجاد شود ریه پلورروند؛ ورود مستقیم یک عامل عفونی یا محرک به داخل فضای پلور; انتقال یک عامل عفونی یا سمی یا سلول های نئوپلاستیک به طور مستقیم به پلور، از طریق مدار گردش خون یا لنفاوی، آسیب به پلور جداری. آزبست یک بیماری جنب است که ذرات آن از طریق راه های هوایی و بافت های تنفسی رسانا به پلور می رسد. یا کمتر رایج، پلورال افیوژن مرتبط با مصرف دارو.
سندرم پیشرو و فرضیه های تشخیصی اولیه
عوامل اصلی سندرم تراکم بافت ریه، فرآیندهای التهابی در ریه، انفارکتوس ریه، جایگزینی بافت ریه با بافت همبند یا تومور است. همه عوامل اتیولوژیک سندرم تراکم بافت ریه منجر به کاهش هوای ریه یا قسمت های آن می شود. در کانون های التهاب، اگزودا، غنی از فیبرین، هوا را از آلوئول ها با سلول های خونی جابجا می کند. با انفارکتوس ریه، آلوئول ها با خون اشباع می شوند، سپس التهاب ایجاد می شود. با پنوموسکلروز، تومورهای بزرگ پارچه هوادارریه با بافت های بدون هوا جایگزین می شود.
آسیب شناسی در مراحل اولیه، پلور معمولا ادم و احتقان می شود. انفیلتراسیون سلولی رخ می دهد و ترشح فیبرین در سطح پلور ایجاد می شود. اگزودا ممکن است دوباره جذب شود یا در بافت فیبری سازماندهی شود و در نتیجه چسبندگی ایجاد شود. در برخی بیماری ها، پلور خشک یا فیبرینی باقی می ماند بدون اینکه مایع قابل توجهی از طریق پلور ملتهب تخلیه شود، در حالی که جنب خشک یا فیبرینی باقی می ماند. اغلب، اگزودای پلور به دلیل خارج شدن مایع غنی از پروتئین های پلاسما از عروق آسیب دیده ایجاد می شود.
شکایات بیماران مبتلا به سندرم تراکم بافت ریه غیر اختصاصی است - اینها درد قفسه سینه است که معمولاً با تنفس و سرفه، سرفه، تولید خلط با طبیعت متفاوت، تنگی نفس، تب همراه است. داده های یک مطالعه عینی آموزنده تر هستند، آنها به اندازه کانون یا کانون تراکم، عمق وقوع آنها بستگی دارند. در اینجا دو گزینه قابل تشخیص است - فشرده سازی کانونی بزرگ و کانونی کوچک.
علائم عینی تراکم ماکروفوکال
· · بازرسی - عقب افتادگی سمت بیمار قفسه سینه در هنگام تنفس.
· کوبه ای - صدای کوبه ای کسل کننده بر روی منطقه فشرده سازی.
· سمع - تنفس برونش در ناحیه فشردگی.
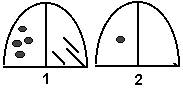 نشانه های عینی تراکم کانونی کوچک
نشانه های عینی تراکم کانونی کوچک
- بازرسی - ممکن است در هنگام تنفس یک عقب ماندگی از سمت بیمار وجود داشته باشد.
- لمس - افزایش جزئی در لرزش صدا در سمت آسیب دیده.
- پرکاشن - کسالت صدای کوبه ای.
- سمع - تضعیف تنفس تاولی بر روی کانون های تراکم، در یک منطقه محدود، صدای خیس حباب دار کوچک شنیده می شود.
اگر عمق کانون ها کم باشد، تعداد آنها به اندازه کافی بزرگ باشد، سپس داده های فیزیکی متمایز خواهند بود. با کانون های منفرد و عمق زیاد در ریه ها، ممکن است هیچ نشانه عینی از تراکم کانونی کوچک وجود نداشته باشد.
فرضیه های تشخیصی اولیه در مراحل اول معاینه معمولاً فرضیاتی در مورد ذات الریه، تومورهای ریه، انفارکتوس ریوی، پلورزی اگزوداتیو است. تشخیص افتراقی بیشتر تا حد زیادی به داده های معاینه اشعه ایکس قفسه سینه بستگی دارد.
اساسی و واجب روش اضافیتحقیقی که به شما امکان می دهد فشردگی بافت ریه را مشخص کنید، یک معاینه اشعه ایکس از قفسه سینه (فلوروسکوپی، رادیوگرافی) است. سایه مربوط به یک سهم یا بخشی از یک ریه آشکار می شود. کانون های کوچک سایه با اندازه های مختلف؛ انتشار بافت ریه، تقویت مشخص می شود الگوی ریه.
به منظور ایجاد یک تشخیص افتراقی، به یک درجه یا دیگری، همه روش های مدرنمطالعات سیستم تنفسی (نمودار را ببینید)
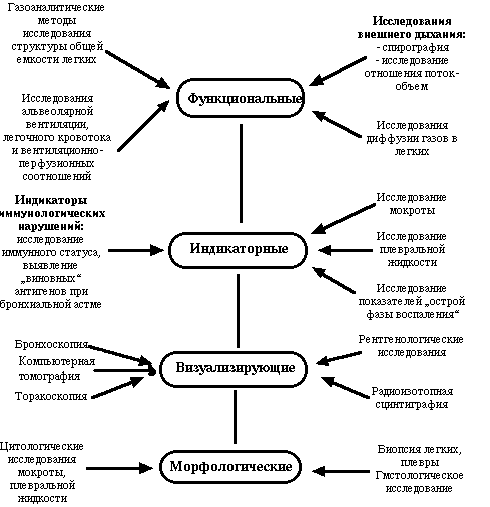
نقش اصلی در معاینه بیماران، علاوه بر اشعه ایکس قفسه سینه، با روش های تصویربرداری تحقیق - توموگرافی کامپیوتری، برونکوسکوپی، توراکوسکوپی، بررسی رادیوایزوتوپی ریه ها ایفا می شود. معمولا در طی این روش ها بیوپسی از ریه، پلورا و بررسی بافت شناسی مواد به دست آمده انجام می شود.
تشخیص تراکم ماکروفوکال بافت ریه
هنگامی که یک سایه ماکروفوکال بافت ریه تشخیص داده می شود که یک بخش، لوب یا همه را اشغال می کند. دیفرانسیل ریهتشخیص با سه بیماری انجام می شود - پنومونی کروپوس، پنومونی لوبار سلی و آتلکتازی ریه.
پنومونی کروپوسی - علائم تمایز
· · شروع بیماری حاد است، بیمار معمولاً می تواند زمان دقیق شروع اولین علائم را نشان دهد.
· لرز، سردرد، ضعف شدید، سرفه خشک، درد قفسه سینه هنگام تنفس، تنگی نفس.
· هنگام سرفه، خلط همراه با خون شروع به برجسته شدن می کند.
· تب بالا مداوم به مدت 7-8 روز (بدون درمان).
· · · · · · · · · · · · · · · · · · · · · · به طور عینی تر در تحقیقات سیستم تنفسی عقب افتادگی سمت بیمار قفسه سینه در هنگام تنفس آشکار می شود، لرزش صدا تقویت می شود، نفس نایژه ای، کرپیتوس، صدای اصطکاک جنب، راله های حباب دار کوچک با صدای مرطوب.
· در مطالعه خون - لکوسیتوز، نوتروفیلی، تغییر فرمول لکوسیت به چپ، در مراحل اولیه ائوزینوپنی. ESR تسریع شده است.
· سایه های عظیم مربوط به یک لوب یا قطعه از طریق رادیولوژی تعیین می شود.
· معاینه باکتریولوژیک خلط - پنوموکوک های نوع I-III را تعیین کرد.
سل - پنومونی کازئوزی، لوبار - علائم تمایز
· پنومونی موردی با شدت کمتری نسبت به کروپوس شروع می شود.
· · دما بر خلاف پنومونی کروپوس ثابت نیست، بلکه فروکش یا متناوب است.
عرق کردن از همان ابتدا مشخص است.
· پنومونی موردی اغلب در لوب فوقانی یا میانی ریه موضعی است.
· اشعه ایکس از ریه ها - سایه کانونی بزرگ ناهمگن است، کانون های متراکم جداگانه در آن مشخص می شود، گاهی اوقات کانون های روشنایی خیلی زود ظاهر می شوند.
· اغلب یک مسیر به ریشه در رادیوگرافی مشخص می شود.
· توموگرافی و توموگرافی کامپیوتری - پدیده های پوسیدگی با وضوح بیشتری آشکار می شوند.
· · واکنش مثبت مانتو.
· تجزیه و تحلیل خلط و شستشوی برونش ها - مایکوباکتریوم توبرکلوزیس مشخص می شود.
آتلکتازی لوب یا قطعه - تومور برونش - علائم تمایز
· سرفه، درد قفسه سینه، تنگی نفس که در مدت نسبتاً طولانی افزایش می یابد.
عقب ماندن از قفسه سینه هنگام تنفس از یک طرف،
صدای کوبه ای کسل کننده در یک منطقه بزرگ
· بر خلاف تغییرات التهابی، لرزش صدا ضعیف می شود.
· · در حین سمع، تنفس تاولی و صداهای تنفسی اضافی به طور قابل توجهی ضعیف شده یا به طور کامل ناپدید می شوند.
· اشعه ایکس قفسه سینه - تشخیص آتلکتازی از ذات الریه دشوار نیست، با کاهش اندازه یک لوب یا بخش و سایه یکنواخت مشخص می شود که الگوی ریوی در برابر آن ردیابی نمی شود.
· اغلب غدد لنفاوی بزرگ در ریشه ریه وجود دارد. روشهای تعیینکننده توموگرافی کامپیوتری، برونکوسکوپی و بررسی بافتشناسی نمونههای بیوپسی از نواحی مشکوک مخاط برونش است.
تشخیص تراکم کانونی کوچک بافت ریه
تشخیص های افتراقیبا تراکم کانونی کوچک بافت ریه، در رابطه با پنومونی کانونی علل مختلف، سل ریوی کانونی و نفوذی، ارتشاح ائوزینوفیلیک، انفارکتوس ریوی، عفونت های قارچی انجام می شود.
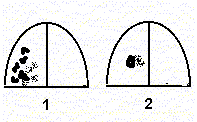 پنومونی کانونی - علائم تمایز
پنومونی کانونی - علائم تمایز
- شروع بیماری می تواند حاد یا کندتر و تدریجی باشد.
- اغلب، بیماران نشان می دهند که قبل از ظاهر شدن اولین علائم بیماری، از عفونت های حاد تنفسی رنج می بردند، سرفه، تب کوتاه مدت وجود داشت.
- بیماران از سرفه همراه با خلط مخاطی چرکی شکایت دارند، ممکن است درد در قفسه سینه هنگام تنفس، تنگی نفس وجود داشته باشد.
- به طور عینی، با ضایعات به اندازه کافی بزرگ که در زیر پلور قرار دارند (1)، تاخیر در نیمه بیمار قفسه سینه در هنگام تنفس، افزایش لرزش صدا، تیرگی صدای کوبه ای در یک منطقه محدود، محدودیت تحرک لبه ریوی تحتانی در سمت بیمار وجود دارد. به ترتیب در ناحیه تیرگی، تضعیف تنفس تاولی و وجود رالهای مرطوب حبابدار کوچک.
- اگر کانون های التهاب کوچک باشند (2) که در عمق قرار دارند پارانشیم ریه، علائم عینی حداقل هستند یا وجود ندارند.
- آزمایش خون نشان دهنده لکوسیتوز، نتروفیلی، تغییر به سمت چپ در داخل است فرمول لکوسیت، شتاب ESR.
- در بررسی باکتریولوژیک خلط، پنوموکوک های نوع IV اغلب جدا می شوند.
- اشعه ایکس از ریه ها - کانون های کم و بیش سایه تعیین می شود.
تشخیص افتراقی پنومونی کانونی بر اساس علت
استافیلوکوک پنومونیه - معیارهای تشخیصی
- اغلب در پس زمینه یک ویروس ایجاد می شود عفونت تنفسییا مظهر یک وضعیت سپتیک است.
- شروع آن کمتر از پنومونی کروپوس است، درجه حرارت در عرض 2-3 روز به حداکثر می رسد.
- درد در قفسه سینه، تنگی نفس، سرفه، خلط قهوه ای یا خونی-چرکی.
- به طور عینی، لرزش صدا افزایش می یابد، صدای کوبه ای کسل کننده است، تنفس نایژه به ندرت شنیده می شود، بیشتر اوقات تنفس تاولی ضعیف می شود، حباب های ریز حباب های مرطوب صوتی در دوره اولیه مشخص می شوند.
- در خون یک لکوسیتوز قابل توجه، نوتروفیلی با یک جابجایی شدید به چپ، تسریع ESR وجود دارد.
- استافیلوکوک از نظر باکتریوسکوپی و باکتریولوژیک در خلط تعیین می شود.
- تصویر اشعه ایکس مشخص است - ذات الریه کانونی، اما کانون ها به سرعت ادغام می شوند. سایههای تار در یک یا هر دو طرف مشخص میشوند، سپس حفرههای دیواره نازک تاولی در پس زمینه آنها ظاهر میشوند، زمانی که در دینامیک مشاهده میشوند بسیار متغیر هستند. برخلاف آبسه ها، هیچ سطح مایعی در حفره ها وجود ندارد.
کلبسیلا پنومونی - معیارهای تشخیصی
- معمولاً مردان مسن یا سالخورده که از اعتیاد به الکل یا یک بیماری مزمن طولانی مدت همراه با خستگی رنج می برند، بیمار هستند.
- پنومونی به طور ناگهانی شروع می شود
- بیماران از لرز، درد در پهلو، سرفه شکایت دارند.
- تب مداوم یا روان است.
- خلط به سختی بیرون میآید، ظاهر «ژله انگور سیاه» یا رگههای خونی دارد.
- با پنومونی کلبسیل، برونش ها با خلط ژله مانند مسدود می شوند و بنابراین، علائم فشردگی بافت ریه ممکن است تغییر کند. لرزش صدا با صدای کوبه ای کسل کننده در مسافت طولانی تغییر نمی کند، تنفس برونش وجود ندارد، کرپیتوس وجود ندارد.
- آزمایش خون - لکوسیتوز متوسط، ESR تسریع شده.
- بررسی باکتریوسکوپی خلط کلبسیلا را نشان می دهد
- اشعه ایکس قفسه سینه - در ابتدای بیماری، کانون های سایه زنی فردی در لوب تشخیص داده می شود که به سرعت ادغام می شوند، سایه ها همگن می شوند، اما در همان روزهای اول، مناطق بی شکل روشنایی به دلیل فروپاشی بافت ریه می توانند شناسایی شود
پنومونی لژیونلا - معیارهای تشخیصی
· شروع مسمومیت حاد و شدید است.
· سرفه خشک یا همراه با مقدار کمی خلط مخاطی.
· در دوره اولیه ممکن است درد شکم و اسهال وجود داشته باشد.
علائم فیزیکی در دوره اولیهضعیف. در آینده، با ادغام کانون ها، تیرگی صدای کوبه ای، تضعیف تنفس تاولی، حباب های ریز صدادار ظاهر می شود.
· این دوره اغلب با نارسایی حاد تنفسی پیچیده می شود.
· اشعه ایکس قفسه سینه - در اوج بیماری، نواحی بزرگ سایه در یک یا هر دو طرف مشخص می شود.
· · در خلط - عامل ایجاد کننده - لژیونلا پنوموفیلا، یک چوب هوازی گرم منفی آشکار می شود.
· تشخیص علت را می توان بر اساس افزایش تیتر آنتی بادی های ضد لژیونلا در سرم های جفت تایید کرد.
پنومونی ناشی از سیتومگالوویروس - معیارهای تشخیصی
- در بیماران مبتلا به نقص ایمنی - با ایدز، پس از پیوند اعضا، درمان سیتواستاتیک ایجاد می شود.
- تب طولانی، ضعف، خستگی، تعریق شبانه، میالژی و آرترالژی.
- با سرفه خشک، تنگی نفس ناراحت می شود.
- علائم عینی بسیار کمیاب هستند - ممکن است اندکی ضعیف شدن تنفس تاولی، چند رال خشک و مرطوب وجود داشته باشد.
- اشعه ایکس قفسه سینه - انفیلتراسیون دو طرفه بینابینی عمدتاً در لوب های تحتانی تشخیص داده می شود، تغییرات پارانشیمی کمتر شایع است.
- تشخیص خاص عفونت سیتومگالوویروس، تشخیص افزایش چهار برابری یا بیشتر در سطح آنتی بادی های ویروس یا تداوم سطوح بالا آنتی بادی است. تست های تثبیت مکمل، ایمونوفلورسانس، هماگلوتیناسیون غیر مستقیم. گاهی اوقات برای تایید تشخیص از بیوپسی ریه استفاده می شود.
پنومونی مایکوپلاسما - معیارهای تشخیصی

- با پدیده های کاتارال از دستگاه تنفسی فوقانی - فارنژیت، رینیت، بزرگ شدن لوزه ها، سپس علائم برونشیت و آسیب به بافت ریه شروع می شود.
- ناهماهنگی خاصی بین شدت علائم ذهنی و داده های فیزیکی ناچیز وجود دارد. فقط کمی کند شدن صدای کوبه ای در یک منطقه محدود و در اینجا تک رال های مرطوب را می توان تعیین کرد.
- در مطالعه خون ممکن است لکوسیتوز، ESR تسریع شود.
- اشعه ایکس قفسه سینه - با افزایش و ضخیم شدن الگوی ریه، ارتشاح پری برونش، اغلب یک طرفه، عمدتا در بخش های پایین مشخص می شود.
- تشخیص خاص با استفاده از آزمایشهایی با تثبیت کمپلمان، آنتیبادیهای فلورسنت، هماگلوتیناسیون غیرمستقیم امکانپذیر است. یک آزمایش غیر اختصاصی، تشخیص آگلوتینین سرد است.
پنومونی کولی - معیارهای تشخیصی
- اشرشیاکلی گرم منفی علت مشترکایجاد پنومونی ثانویه در بیماران دیابتالکلیسم، نارسایی قلبی، نارسایی کلیوی، بیماری های انکولوژیک. در حال حاضر به عنوان عامل اصلی عفونت های بیمارستانی (عفونت های بیمارستانی) محسوب می شود.
- از نظر بالینی، می تواند گزینه های مختلفی برای دوره پنومونی وجود داشته باشد - شروع تدریجی یا حاد آهسته، مسمومیت متوسط یا شدید، سرفه، تنگی نفس، درد قفسه سینه.
- داده های فیزیکی را می توان به خوبی بیان کرد.
- در آزمایشات خون، به عنوان یک قاعده، لکوسیتوز، ESR تسریع می شود.
- باکتریوسکوپی تعداد زیادی میله گرم منفی را در خلط نشان داد.
- اشعه ایکس کانونهای نفوذ همزمان، اغلب با حفرههای پوسیده را نشان داد
پنومونی H. آنفلوانزا - معیارهای تشخیصی
- در افراد با برونشیت مزمنبرونشکتازی، تومورهای بدخیم.
- این کلینیک بیشتر برای پنومونی فوکال کوفولنت معمولی است.
- یک ویژگی شکست حنجره با ایجاد لارنژیت و گاهی اوقات برونشیولیت شدید است.
- برخی از بیماران ممکن است لکوسیتوز، ESR تسریع شده داشته باشند.
- رادیوگرافی سلول قفسه سینه - کانون های نفوذی به هم پیوسته در لوب تحتانی در یک طرف مشخص می شود.
سل ریوی - کانونی و نفوذی - علائم تمایز
- شروع بیماری تدریجی است.
- قبل از یک دوره کسالت بدون انگیزه، سرفه، دمای زیر تب.
- از نظر بالینی، علائم فشردگی بافت ریه در ناحیه راس یا لوب فوقانی در یک یا هر دو طرف مشاهده می شود - کوتاه شدن صدای کوبه ای، تنفس ضعیف، در یک منطقه محدود مقدار کمی از حباب های خیس کوچک، گاهی اوقات. خس خس سینه که فقط در اولین لحظه پس از سرفه شنیده می شود و سپس ناپدید می شود.
- اشعه ایکس قفسه سینه - سایه در ناحیه لوب فوقانی یافت می شود، ممکن است همگن باشد یا در مراحل اولیه، به خصوص با توموگرافی کامپیوتری، حفره های پوسیدگی را می توان تشخیص داد.
- مطالعات متعدد در مورد خلط و شستشوی برونش - VC برجسته است.
- در موارد نامشخص، برونکوسکوپی با بیوپسی از مخاط برونش توصیه می شود.
- تست مانتو مثبت.
انفارکتوس ریه - علائم تمایز

- عوامل خطر برای ترومبوآمبولی وجود دارد شریان ریوی- ترومبوفلبیت یا فلبوترومبوز وریدها اندام تحتانیفیبریلاسیون دهلیزی یا نارسایی گردش خون، جراحی برای بیماری های زنان یا اورولوژی.
- شروع بیماری می تواند حاد باشد، درجه حرارت معمولاً تحت تب است، سرفه و هموپتیزی، درد قفسه سینه در هنگام تنفس، تنگی نفس مشخص است.
- داده های عینی بسیار کمیاب هستند - تنفس ضعیف در یک منطقه محدود شنیده می شود، در اینجا چند رال مرطوب وجود دارد.
- تشخیص را می توان از طریق رادیوگرافی تأیید کرد، اما نه همیشه. در محل انفارکتوس، یک سایه مثلثی از یک ساختار همگن تعیین می شود، رو به دیواره جانبی قفسه سینه، راس - تا ریشه ریه. ممکن است ایستادن زیاد دیافراگم، محدودیت تحرک آن وجود داشته باشد. مقدار کمی مایع در سینوس با انفارکتوس های متعدد، هیچ سایه مثلثی وجود ندارد، چندین سایه کانونی قابل مشاهده است.
- اگر آمبولی ریه منجر به افزایش قابل توجه فشار در گردش خون ریوی شده باشد، علائم ECG این وضعیت را می توان تشخیص داد که به طور غیرمستقیم ایجاد انفارکتوس ریوی را تأیید می کند. چرخش در ECG تعیین می شود محور الکتریکیبه سمت راست، چرخش در جهت عقربه های ساعت حول محور طولی، سندرم SI - QIII عمیق.
- آموزنده، روش سینتی گرافی ریه با استفاده از ماکروآگرگات های آلبومین برچسب زده شده با ید رادیواکتیو یا تکنسیوم است. در حمله قلبی، سینتیگرام ریه، مناطق ایسکمیک را نشان می دهد.
نفوذ ائوزینوفیلیک - علائم تمایز

- از نظر بالینی، آنها ممکن است بدون علامت یا شبیه ذات الریه کانونی باشند، گاهی اوقات بسیار شدید.
- در این حالت بیماران سرفه، درد قفسه سینه، تنگی نفس، تب بالا، علائم فیزیکی فشردگی بافت ریه را تجربه می کنند.
- اشعه ایکس ریه - سایه نفوذی مشخص می شود، بدون خطوط واضح، همگن و بدون مسیر به ریشه، آنها در قسمت های مختلف ریه موضعی دارند، می توانند تک یا چندتایی با اندازه های مختلف باشند. کانون ها مکان خود را تغییر می دهند. به مدت 7 تا 10 روز نگهداری می شود.
- ائوزینوفیلی در خون تشخیص داده می شود - از 7 تا 70٪.
- اثر انتصاب گلوکوکورتیکوئیدها به طرز شگفت انگیزی به سرعت می آید، عوامل ضد باکتری بی اثر هستند.
ضایعات قارچی (اکتینومیکوز) - علائم تمایز
- آغاز پنهان است.
- با پیشرفت روند، نوع اشتباه تب رخ می دهد، سرفه همراه با خلط مخاطی، گاهی اوقات هموپتیزی، درد قفسه سینه.
- داده های عینی بسیار کمیاب هستند.
- فیستول های خارجی تشکیل می شوند
- اشعه ایکس از ریه ها - سایه هایی با شکل نامنظم در یک یا هر دو ریه یافت می شود. با جوانه زنی در پلور، مدیاستن، دنده ها، دیافراگم مشخص می شود.
- تعیین کننده در تشخیص، تشخیص در خلط، مایع جنب، تخلیه فیستول میسلیوم و دروسن قارچ تابشی است.
تشخیص بیماری ها با "سایه گرد" در ریه ها
یک سایه گرد.
اغلب لازم است سل ریوی، سل، سرطان ریه محیطی را افتراق داد.
سل ریوی نفوذی - علائم تمایز
- ارتشاح سل معمولاً در بخش اول یا دوم موضعی است.
- خطوط کلی سایه گرد تیز نیست، مسیری به ریشه وجود دارد.
- توموگرافی کامپیوتری - اغلب می توان شروع پوسیدگی را شناسایی کرد.
- در خلط و آب شستشوی برونش ها VC مشخص می شود.
- واکنش مثبت مانتو
تی uberculoma - علائم تمایز
- اغلب اوقات، یک حفره هلالی شکل در برآمدگی سایه تعیین می شود.
- تغییرات نفوذی و فیبروتیک در بافت مجاور و سایر قسمت های ریه مشاهده می شود.
- برونشوگرافی - شکستگی در برونش در لبه سازند تشخیص داده می شود.
سرطان ریه محیطی - ویژگی های متمایز کننده
- با خطوط ناهموار و ناهموار سایه مشخص می شود، ساختار آن اغلب همگن است.
- بافت ریه اطراف دست نخورده است، هیچ راهی به ریشه وجود ندارد.
- گره های مدیاستن ممکن است بزرگ شوند.
- برونشوگرافی - برونش تخلیه کننده وارد سایه می شود، یا باریک شدن واضح آن یا ربا با قطع عضو در اینجا تشخیص داده می شود.
- روش تعیین کننده بیوپسی بافت ریه است.
علل نادرتر سایه گرد
پنومونی باکتریایی - علائم تمایز.
- تظاهرات اولیه مشخص مشخص است - بیمار به طور خاص زمان شروع بیماری را نشان می دهد، علائم فیزیکی پنومونی به وضوح مشخص می شود.
- اثر سریعمعمولی آنتی بیوتیک درمانی.
آبسه ریه (قبل از پیشرفت در برونش) - ویژگی های متمایز کننده
- داده های آنامنسی مشخص - پنومونی مقاوم در برابر درمان، آسپیراسیون جسم خارجی، آسیب قفسه سینه
- با سرفه خشک، حداقل علائم فیزیکی، لکوسیتوز شدید، نوتروفیلی، تسریع ESR مشخص می شود.
- در یک مرحله معین، یک آبسه به داخل برونش نفوذ می کند - مقدار زیادی خلط به یکباره آزاد می شود، دما کاهش می یابد.
- تصویر اشعه ایکس در حال تغییر است - در طرح ریزی سایه گرد، روشنایی با سطح مایع ظاهر می شود.
آدامس سیفلیس - علائم تمایز.
- در تاریخچه نشانه هایی از سیفلیس منتقل شده وجود دارد.
- واکنش های سرولوژیکی مثبت
متاستاز تومور انفرادی ویژگی های متمایز کننده
- توموری با موضعی متفاوت و خارج از کلیوی تشخیص داده می شود
- متاستازهای دوردست به کبد، استخوان ها و غدد لنفاوی محیطی شناسایی می شوند.
چندین سایه گرد
سل چندگانه - علائم تمایز
- موارد مصرف در تاریخچه سل.
- اشعه ایکس از ریه ها - خطوط تیز سایه ها، وجود تغییرات در سایر قسمت های ریه ها و پلورا.
- واکنش مثبت مانتو
متاستاز در ریه ها - علائم تمایز
- جستجوی کامل تومور اولیه- هایپرنفروم، کوریونپیتلیوم، ملانوم، سرطان رحم، سینه، اندام های گوارشی.
- افزایش محتوای نشانگر - آنتی ژن کارسینومبریونیک (CEA)
تشخیص بیماری های همراه با انتشار رتیکولونودولار ریوی
در سالهای اخیر، تمایلی به متحد کردن بیماریهای با علل و پاتوژنزهای مختلف در یک گروه وجود داشته است که اغلب آنها را بیماریهای بینابینی ریه مینامند. در واقع، ما در مورد یک مورد خاص از سندرم تراکم بافت ریه صحبت می کنیم که در آن سه ویژگی مشترک آن قابل تشخیص است. اولین مورد پاتومورفولوژیکی است، همه بیماری های این گروه با آسیب، بی نظمی و فیبروز ماتریکس بافت همبند بافت ریه مشخص می شود. دومین ویژگی مشترک- اشعه ایکس برای همه بیماری ها با تغییرات رتیکولونودولار منتشر مشخص می شود. سومین ویژگی مشترک - عملکردی - تقریباً در شکل بالینی گسترش یافته برای همه بیماری ها با نقض محدود کننده عملکرد تهویه ریه ها مشخص می شود. علل این بیماری ها می تواند گرانولوماتوز، تومور، آلوئولیت فیبروزان، بیماری های منتشر باشد. بافت همبند.
سل منتشر هماتوژن - علائم افتراق
- ضایعه دو طرفه است، تغییرات رادیولوژیکی متقارن و از یک نوع است - شبکه ای در رادیوگرافی قابل مشاهده است که شامل فیبری ضخیم شده است. عروق لنفاوی، اغلب تجزیه بافت ریه با تشکیل به اصطلاح وجود دارد. حفره های مهر شده
- اغلب کلسیفیکاسیون در ریشه های ریه آشکار می شود.
- مطالعه خلط - برجسته کردن VC.
- واکنش مثبت مانتو
- برونکوسکوپی، بیوپسی ترانس برونش ریه - گرانولوم های سلول اپیتلیوئیدی با نکروز کازئوس مرکزی را می توان در نمونه های بیوپسی یافت.
سارکوئیدوز - ویژگی های متمایز کننده
· · شروع بیماری تدریجی و اغلب بدون علامت است، هیچ نشانه ای از مسمومیت وجود ندارد، درجه حرارت طبیعی یا زیر تب است.
- اغلب اولین تظاهرات بالینیسارکوئیدوز اریتم ندوزوم است.
- اشعه ایکس از ریه ها - با مرحله بندی خاصی تغییر می کند. یک علامت تقریباً ثابت افزایش گره های لنفاوی ریشه های ریه است، آنها معمولاً به طور متقارن در هر دو طرف تحت تأثیر قرار می گیرند، سایه مدیاستن قدامی بزرگ می شود. در آینده، تغییرات در خود بافت ریه با توجه به نوع تشکیلات میلیاری یا کانونی منتشر ظاهر می شود، کمتر حفره های کوچک یا آتلکتازی وجود دارد. تغییرات عمدتاً در زمینه های ریه فوقانی و میانی موضعی است، کلسیفیکاسیون اغلب در ریشه ها تشخیص داده می شود.
- ماهیت سیستمیک ضایعه مشخص است، کبد، طحال، کلیه ها و پوست در این فرآیند دخالت دارند.
- آزمایش توبرکولین منفی است.
- هیپرکلسمی، افزایش محتوای گاما گلوبولین ها، اسید اوریک و فعالیت آنزیم آلکالین فسفاتاز شناسایی می شود.
- دو سوم بیماران ممکن است واکنش کوئیم مثبت داشته باشند.
- اسکن بدن با 67 Ga - در اکثر بیماران مبتلا به سارکوئیدوز، رادیواکتیویته در غدد لنفاوی ناف، اشکی، پاروتید و غدد بزاقی افزایش می یابد.
- برای تأیید تشخیص، بیوپسی از غدد لنفاوی یا بافت ریه زمانی که گرانولومهای مشخصه بدون پوسیدگی در نمونههای بیوپسی شناسایی میشوند، بسیار آموزنده است.
هیستوسیتوز X - ویژگی های متمایز کننده.
- در سنین 20-40 سالگی رشد می کند.
- ممکن است سرفه غیرمولد، تنگی نفس، درد قفسه سینه وجود داشته باشد.
- پنوموتوراکس خودبخودی عود کننده
- علائم اشعه ایکس مشخص است - بیماران دارای فیبروز دو طرفه هستند، عمدتاً در زمینه های ریه میانی و فوقانی با تشکیل تشکیلات بولوز.
- مطالعه عملکرد ریه - تغییرات محدود کننده-انسدادی مختلط، اختلال در ظرفیت انتشار ریه ها.
- دقیق ترین روش تشخیصی بیوپسی ریه است - ارتشاح هیستیوسیتی با افزایش تکثیر هیستوسیت ها شناسایی می شود، سلول های زانتوم حاوی کلسترول در ارتشاح ها قابل مشاهده است.
پنوموکونیوز - علائم تمایز
- نشانه هایی برای عملکرد طولانی مدت در شرایط گرد و غبار بالا - گرد و غبار سیلیکون و زغال سنگ.
- تصویر بالینی پنوموکونیوز بسیار ضعیف است، در حالی که علائم رادیولوژیکی بیان می شود.
- رادیوگرافی ریه ها - کانون ها به شدت در قسمت های میانی و جانبی ریه قرار دارند، آنها در اندازه های مختلف هستند، با خطوط نامنظم، متراکم، به صورت متقارن در هر دو طرف قرار دارند، آنها عملا در ناحیه ریشه وجود ندارند. همراه با کانون های تراکم، علائم آمفیزم ریه ها و همچنین افزایش الگوی ریوی در هر دو طرف آشکار می شود.
- گاهی اوقات آنها به بیوپسی ریه متوسل می شوند، گرانولوم های معمولی در نمونه های بیوپسی یافت می شوند.
کارسینوماتوز میلیاری - ویژگی های متمایز کننده
- وجود تومور در تاریخ
- پیشرفت مداوم بیماری.
- تب مداوم
- مسمومیت تلفظ شده.
- ایجاد پلوریت اگزوداتیو.
- اشعه ایکس از ریه ها - انتشار همگن منتشر، غدد لنفاوی ناف ممکن است بزرگ شده باشد، علائم مایع در حفره پلور.
- افزایش محتوای تومور مارکرها - CEA و NSE
- تشخیص با برونکوسکوپی، بیوپسی ریه و بررسی بافت شناسیبیوپسی ریه
سرطان برونش آلوئولار (آدنوکارسینوم اولیه چندگانه بسیار متمایز از اپیتلیوم آلوئولی-برونشیال یا اپیتلیوم مخاط برونش) - علائم تمایز.
- انتخاب تعداد زیادیخلط فوم مخاطی (حداکثر 1-4 لیتر در روز).
- برونکوسکوپی - تغییرات در مخاط برونش تشخیص داده می شود.
- لاواژ برونکوآلوئولار - تشخیص سلول های تومور.
- بیوپسی مخاط برونش - تعیین الگوی آدنوکارسینوم در نمونه های بیوپسی از مخاط برونش.
آلوئولیت فیبروزان ایدیوپاتیک - علائم تمایز
- تنگی نفس پیشرونده با دم و بازدم کوتاه شده.
- سرفه هنگام تلاش برای نفس عمیق کشیدن.
- عملکرد تنفس خارجی - اختلالات محدود کننده برجسته، کاهش حجم ریه.
- پالس اکسیمتری و تجزیه و تحلیل گازهای خون - هیپوکسمی، اختلال در ظرفیت انتشار ریه ها.
- هنگام استفاده از آنتی بیوتیک ها تاثیری ندارد.
- بیوپسی ریه باز - انفیلتراسیون التهابی سلولی مخلوط، فیبروز سپتوم بین آلوئولار.
هموسیدروز ایدیوپاتیک ریه - علائم تمایز
- سرفه و هموپتیزی دوره ای، خونریزی های ریوی
- آزمایش خون - کم خونی هیپوکرومیک.
- اشعه ایکس ریه ها - تغییرات متقارن دو طرفه کوچک کانونی در ریه ها (خونریزی) تعیین می شود که در مراحل بعدی توسعه بیماری می تواند به کانون های چند حلقه ای بزرگتر ادغام شود.
- ماهیت موج مانند و عود کننده بیماری.
- هموزیدروفاژها را می توان در خلط تشخیص داد.
- تشخیص دقیق را می توان با بررسی بافت شناسی بافت ریه، زمانی که رسوبات هموسیدرین در آلوئول ها و سپتوم های بین آلوئولار و خونریزی های تازه یافت می شود، ایجاد کرد.
سندرم Goodpasture - ویژگی های متمایز کننده
- سرفه، هموپتیزی، خونریزی ریوی
- در خون - کم خونی
- در ادرار - هماچوری و پروتئینوری.
- اشعه ایکس از ریه ها - انتشار دو طرفه.
- توسعه اولیه نارسایی کلیه.
- در خون، آنتی بادی های غشای پایه آلوئول ها و گلومرول های کلیوی تعیین می شود.
- در مطالعه نمونه های بیوپسی از ریه ها و کلیه ها، تصویری از آلوئولیت هموراژیک نکروزان و گلومرولونفریت به سرعت پیشرونده نشان داده می شود.
انتشار ریوی در بیماری های بافت همبند منتشر - علائم تمایز
- اشعه ایکس قفسه سینه - تغییرات رتیکولونودولار منتشر عمدتاً در زمینه های زیرین ریه، کاهش حجم بافت ریه.
- تفاوت اصلی بین بیماری های بافت همبند منتشر و آلوئولیت فیبروزان، ماهیت چند سندرمی ضایعه است.
- در بیماران مبتلا به لوپوس اریتماتوز سیستمیک، همراه با تغییرات پارانشیمی یا عروقی، پلوریت و پلی سروزیت اغلب ایجاد می شود.
- در روماتیسم مفصلیمشاهده پلوریت خشک یا افیوژن؛
- در اسکلرودرمی سیستمیک، پنومونی آسپیراسیون، پلوروفیبروز و پارگی کیست های ساب پلور مشاهده می شود.
نارسایی احتقانی قلب - ویژگی های متمایز کننده
- اندیکاسیون ها در سرگذشت و علائم عینی بیماران مبتلا به نقص قلبی، کاردیومیوپاتی، میوکاردیت، بیماری ایسکمیکقلب، فشار خون بالا
- رادیوگرافی ریه - در بیماران مبتلا به رکود در گردش خون ریوی، شدت سایه ها به سمت ریشه افزایش می یابد، ریشه ها به طور قابل توجهی گسترش می یابند. تغییرات ریویدر قسمت های میانی و تحتانی ریه ها مشخص می شود.
تشخیص بیماری هایی با افزایش الگوی ریوی
تقویت محدود الگوی ریه
پنومونی بینابینی حاد - ویژگی های متمایز کننده
- شروع حاد
- سرفه.
- گاهی اوقات درد در قفسه سینه.
- تنگی نفس.
- حداقل تغییرات فیزیکی
- در هموگرام، لکوسیتوز متوسط، ESR تسریع شده است.
- اشعه ایکس از ریه ها - در یک منطقه محدود، الگوی ریوی تقویت شده و تغییر شکل داده شده است.
- درمان آنتی باکتریال معمولا موثر است.
بیماری برونشکتازی - ویژگی های متمایز کننده
- بیمار مکرراً از ذات الریه با همان موضع رنج می برد که در آن افزایش موضعی در الگوی ریوی مشاهده می شود.
- وضعیت ساب تب برای مدت طولانی مشاهده می شود.
- سرفه با خلط زیاد.
- حداقل یک بار هموپتیزی وجود داشت.
- برونشوگرافی برای تایید برونشکتازی اندیکاسیون دارد.
سرطان ریه پری برونشیال - ویژگی های متمایز کننده.
- اشعه ایکس از ریه ها - تقویت موضعی الگوی ریوی.
- عدم اثربخشی در طی 2-3 هفته از درمان آنتی بیوتیکی برای ذات الریه مشکوک.
- افزایش محتوای نشانگرهای تومور - CEA، NSE.
- توموگرافی کامپیوتری - تعریف تومور.
- برونکوسکوپی و بیوپسی ریه ترانس برونش - تشخیص سلول های تومور در نمونه های بیوپسی.
تقویت پراکنده الگوی ریه
چنین تغییراتی می تواند در تعداد زیادی از شرایط پاتولوژیک رخ دهد. بیشتر اوقات، این نتیجه پنوموسکلروز منتشر است که در بیماران ایجاد می شود برونشیت مزمن، آسم برونش، سل ریوی، برخی از اشکال پنوموکونیوز. نقش تعیین کننده ای در تمایز اتیولوژیک توسط تاریخچه و تجزیه و تحلیل کل بازی می شود تصویر بالینیبیماری.
دولت موسسه تحصیلیآموزش عالی حرفه ای "دولت سیبری دانشگاه پزشکیآژانس فدرال بهداشت و توسعه اجتماعی"
(GOU VPO SibGMU Roszdrav)
خلاصه: تثبیت الگوی ریه.