چگونه مرگ با حمله قلبی رخ می دهد. مرگ ناشی از نارسایی قلبی: نحوه تشخیص علائم
در پزشکی، مرگ ناگهانی ناشی از نارسایی قلبی در نظر گرفته می شود نتیجه کشندهبه طور طبیعی می آید این اتفاق هم در مورد افرادی که برای مدت طولانی بیماری قلبی داشته اند و هم در مورد افرادی که هرگز از خدمات متخصص قلب استفاده نکرده اند اتفاق می افتد. آسیب شناسی که به سرعت، گاهی اوقات حتی بلافاصله ایجاد می شود، مرگ ناگهانی قلبی نامیده می شود.
اغلب، هیچ نشانه ای از تهدید برای زندگی وجود ندارد و مرگ در عرض چند دقیقه رخ می دهد. آسیب شناسی می تواند به آرامی پیشرفت کند، با شروع درد در ناحیه قلب، نبض مکرر. مدت زمان توسعه تا 6 ساعت است.
مرگ قلبی بین سریع و آنی تشخیص داده می شود. گزینه رعد و برق سریع بیماری ایسکمیکقلب عامل مرگ در 80 تا 90 درصد حوادث است. همچنین از جمله دلایل اصلی انفارکتوس میوکارد، آریتمی،.
در مورد دلایل بیشتر بدانید. بیشتر آنها با تغییراتی در عروق خونی و قلب (اسپاسم شریانی، هیپرتروفی عضله قلب، تصلب شرایین و غیره) همراه هستند. از جمله پیش نیازهای رایج می توان به موارد زیر اشاره کرد:
- ایسکمی، آریتمی، تاکی کاردی، اختلال در جریان خون؛
- ضعیف شدن میوکارد، نارسایی بطنی؛
- مایع آزاد در پریکارد؛
- علائم بیماری قلبی، عروق خونی؛
- ضربه قلبی؛
- تغییرات آترواسکلروتیک؛
- مسمومیت؛
- ناهنجاری های مادرزادی دریچه ها، عروق کرونر؛
- چاقی در نتیجه سوء تغذیهو اختلالات متابولیک؛
شیوه زندگی ناسالم، عادات بد؛ - اضافه بار فیزیکی
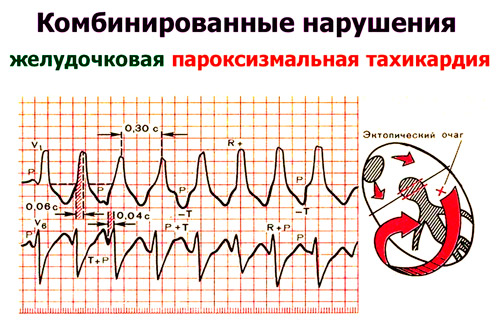 بیشتر اوقات وقوع مرگ ناگهانی قلبی توسط ترکیبی از چندین عامل به طور همزمان تحریک می شود. خطر مرگ عروق کرونر در افرادی که:
بیشتر اوقات وقوع مرگ ناگهانی قلبی توسط ترکیبی از چندین عامل به طور همزمان تحریک می شود. خطر مرگ عروق کرونر در افرادی که:
- بیماری های قلبی عروقی مادرزادی، بیماری ایسکمیک قلب، تاکی کاردی بطنی وجود دارد.
- یک مورد قبلی احیا پس از تشخیص ایست قلبی وجود داشت.
- با یک حمله قلبی قبلی تشخیص داده شده است؛
- آسیب شناسی دستگاه دریچه وجود دارد، نارسایی مزمنایسکمی؛
- حقایق از دست دادن هوشیاری ثبت شد.
- کاهش خروج خون از بطن چپ کمتر از 40٪؛
- با هیپرتروفی قلب تشخیص داده شده است.
شرایط ضروری ثانویه برای افزایش خطر مرگ در نظر گرفته می شود: تاکی کاردی، فشار خون بالا، هیپرتروفی میوکارد، تغییر در متابولیسم چربی، دیابت. سیگار کشیدن، فعالیت بدنی ضعیف یا بیش از حد تأثیر مضری دارد.
علائم نارسایی قلبی قبل از مرگ
ایست قلبی اغلب از عوارض ایست قلبی است. بیماری عروقی... زیرا قلب قادر است به طور ناگهانی فعالیت خود را متوقف کند. پس از ظهور اولین علائم، مرگ می تواند در عرض 1.5 ساعت رخ دهد.
علائم خطرناک قبلی:
- تنگی نفس (حداکثر 40 حرکت در دقیقه)؛
- دردهای شدید در ناحیه قلب؛
- به دست آوردن رنگ خاکستری یا مایل به آبی توسط پوست، خنک شدن آن؛
- تشنج ناشی از هیپوکسی بافت مغز؛
- جداسازی فوم از حفره دهان؛
- احساس ترس
برای بسیاری، علائم تشدید بیماری در 5-15 روز ظاهر می شود. درد قلب، بی حالی، تنگی نفس، ضعف، بی حالی، آریتمی. بیشتر مردم اندکی قبل از مرگ ترس را تجربه می کنند. شما باید بلافاصله با متخصص قلب تماس بگیرید.
علائم حین حمله:
- ضعف، غش به دلیل سرعت بالای انقباض بطن ها؛
- انقباض غیر ارادی عضلات؛
- قرمزی صورت؛
- پوست رنگ پریده (سرد، آبی یا خاکستری می شود)؛
- ناتوانی در تعیین نبض، ضربان قلب؛
- عدم وجود رفلکس مردمک ها که گسترده شده اند.
- بی نظمی، اسپاسم تنفس، تعریق؛
- از دست دادن هوشیاری امکان پذیر است و پس از چند دقیقه تنفس قطع می شود.
با یک نتیجه کشنده، در برابر پس زمینه به ظاهر سلامتی، علائم ممکن است وجود داشته باشد، به سادگی آشکار نیست.
مکانیسم توسعه بیماری
در نتیجه مطالعه افرادی که به دلیل نارسایی حاد قلبی جان خود را از دست دادند، مشخص شد که اکثر آنها تغییرات آترواسکلروتیک داشتند که بر عروق کرونر تأثیر می گذاشت. در نتیجه، نقض گردش خون میوکارد و شکست آن وجود داشت.
 در بیماران، افزایش کبد و وریدهای گردن، گاهی ادم ریوی وجود دارد. ایست قلبی عروق کرونر تشخیص داده می شود، پس از نیم ساعت، ناهنجاری در سلول های میوکارد مشاهده می شود. کل فرآیند تا 2 ساعت طول می کشد. پس از ایست قلبی، تغییرات غیرقابل برگشتی در سلول های مغز در عرض 3-5 دقیقه رخ می دهد.
در بیماران، افزایش کبد و وریدهای گردن، گاهی ادم ریوی وجود دارد. ایست قلبی عروق کرونر تشخیص داده می شود، پس از نیم ساعت، ناهنجاری در سلول های میوکارد مشاهده می شود. کل فرآیند تا 2 ساعت طول می کشد. پس از ایست قلبی، تغییرات غیرقابل برگشتی در سلول های مغز در عرض 3-5 دقیقه رخ می دهد.
اغلب، مرگ ناگهانی قلبی در هنگام خواب پس از ایست تنفسی رخ می دهد. در خواب، شانس رستگاری عملاً وجود ندارد.
آمار مرگ و میر نارسایی قلبی و سن
در طول زندگی، از هر پنج نفر یک نفر علائم نارسایی قلبی را تجربه می کند. مرگ فوری در یک چهارم قربانیان رخ می دهد. مرگ و میر ناشی از این تشخیص حدود 10 برابر بیشتر از مرگ و میر ناشی از انفارکتوس میوکارد است. سالانه بالغ بر 600 هزار مرگ به همین دلیل گزارش می شود. طبق آمار، پس از درمان نارسایی قلبی، 30 درصد از بیماران در عرض یک سال جان خود را از دست می دهند.
بیشتر اوقات، مرگ عروق کرونر در افراد 40 تا 70 ساله با اختلالات عروقی و قلبی تشخیص داده شده رخ می دهد. مردان بیشتر مستعد ابتلا به آن هستند: در سنین جوانی 4 بار، در افراد مسن - 7، در سن 70 سالگی - 2 بار. یک چهارم بیماران به سن 60 سالگی نمی رسند. گروه خطر نه تنها افراد مسن، بلکه افراد بسیار جوان را نیز شامل می شود. علت مرگ ناگهانی قلبی در سنین جوانی می تواند اسپاسم عروقی، هیپرتروفی میوکارد، ناشی از مصرف داروها، و همچنین ورزش بیش از حد و هیپوترمی باشد.
اقدامات تشخیصی
90 درصد موارد مرگ ناگهانی قلبی در خارج از بیمارستان اتفاق می افتد. اگر آمبولانس به سرعت برسد و پزشکان سریع تشخیص دهند، خوب است.
پزشکان آمبولانس عدم وجود هوشیاری، نبض، تنفس (یا وجود نادر آن)، عدم پاسخ مردمک به نور را بیان می کنند. برای ادامه اقدامات تشخیصی، ابتدا احیا لازم است ( ماساژ غیر مستقیمقلب، تهویه مصنوعی ریه ها، تجویز داخل وریدیداروها).
به دنبال آن نوار قلب انجام می شود. با کاردیوگرام به صورت خط مستقیم (ایست قلبی)، تجویز آدرنالین، آتروپین و سایر داروها توصیه می شود. در صورت موفقیت آمیز بودن احیا، معاینات آزمایشگاهی بیشتر، مانیتورینگ ECG، سونوگرافی قلب انجام می شود. بر اساس نتایج، مداخله جراحی، کاشت ضربان ساز یا درمان محافظه کارانهداروها
مراقبت فوری
 با علائم مرگ ناگهانی ناشی از نارسایی قلبی، پزشکان تنها 3 دقیقه فرصت دارند تا به بیمار کمک کنند و نجات دهند. تغییرات برگشت ناپذیری که در سلول های مغز رخ می دهد، پس از این فاصله زمانی منجر به مرگ می شود. کمک های اولیه به موقع می تواند زندگی را نجات دهد.
با علائم مرگ ناگهانی ناشی از نارسایی قلبی، پزشکان تنها 3 دقیقه فرصت دارند تا به بیمار کمک کنند و نجات دهند. تغییرات برگشت ناپذیری که در سلول های مغز رخ می دهد، پس از این فاصله زمانی منجر به مرگ می شود. کمک های اولیه به موقع می تواند زندگی را نجات دهد.
حالت وحشت و ترس به ایجاد علائم نارسایی قلبی کمک می کند. بیمار باید لزوماً آرام شود و استرس عاطفی را از بین ببرد. احضار آمبولانس(گروهی از متخصصین قلب و عروق). راحت بنشینید، پاهای خود را پایین بیاورید. نیتروگلیسیرین را زیر زبان (2 تا 3 قرص) مصرف کنید.
ایست قلبی اغلب در مکان های شلوغ اتفاق می افتد. اطرافیان شما باید فوراً با آمبولانس تماس بگیرند. در حالی که منتظر ورود او هستید، باید هجوم هوای تازه را برای قربانی فراهم کنید، در صورت لزوم، تنفس مصنوعی انجام دهید و ماساژ قلب را انجام دهید.
پیشگیری
برای کاهش مرگ و میر، اقدامات پیشگیرانه مهم است:
- مشاوره منظم با متخصص قلب، اقدامات پیشگیرانه و قرار ملاقات (توجه ویژه
- بیماران مبتلا به فشار خون بالا، ایسکمی، بطن چپ ضعیف)؛
- رد تحریک عادت های بداطمینان از تغذیه مناسب؛
- کنترل فشار خون؛
- ECG سیستماتیک (به شاخص های غیر استاندارد توجه کنید).
- پیشگیری از تصلب شرایین ( تشخیص زودهنگام، رفتار)؛
- روش های کاشت در گروه در معرض خطر
مرگ ناگهانی قلبی یک آسیب شناسی شدید است که فورا یا در مدت زمان کوتاهی رخ می دهد. ویژگی عروق کرونر آسیب شناسی با عدم وجود صدمات و ایست ناگهانی قلبی تأیید می شود. یک چهارم موارد مرگ ناگهانی قلبی سریع رعد و برق و بدون وجود پیش سازهای قابل مشاهده است.
نارسایی قلبی یکی از شایع ترین علل مرگ و میر بالای جمعیت در سراسر جهان است. در پزشکی مرگ بر اثر نارسایی حاد قلبی طبیعی است. در نتیجه ایست قلبی رخ می دهد. دلایل زیادی برای این وجود دارد و علائم معمولاً یکسان است. اما هر فردی که حتی در کار قلب با مشکل مواجه نشده است باید علائم و ویژگی های چنین حالتی را بداند. آگاهی از پیچیدگی ها و قوانین کمک های اولیه می تواند جان بیش از یک نفر را نجات دهد، زیرا همه می توانند شاهد باشند.
مرگ ناگهانی در نتیجه ایست قلبی ناشی از نارسایی حاد قلبی رخ می دهد. فرد در عرض 1-1.5 ساعت پس از ظهور اولین علائم می میرد.
این فرآیند ممکن است متفاوت به نظر برسد:
- مرگ اندکی پس از شروع علائم مشخصه اتفاق می افتد.
- ایست قلبی ناگهانی، بدون علائم قبلی.
مرگ ناگهانی عروق کرونر
به گفته نویسندگان مختلف، 70 تا 90 درصد از کل موارد مرگ ناگهانی ناشی از آن را تشکیل می دهد دلایل مختلفمنشا غیر آسیب زا علت اصلی مرگ ناگهانی عروق کرونر، البته بیماری ایسکمیک قلب است. VKS اغلب در مردان نسبت به زنان رخ می دهد: نسبت مردان متوفی به زنان به 10: 1 می رسد. این بیش از هر بیماری قلبی دیگر است. یعنی احتمال مرگ ناگهانی مردها نسبت به زنان بسیار بیشتر از حمله قلبی یا سایر فاجعه های کرونری است.
علت فوری VKS اغلب فیبریلاسیون بطنی است. این نقض ریتم قلب است، که در آن قلب به طور کلی منقبض نمی شود، اما انقباضات آشفته ناهمگون فیبرهای قلب و گروه های فیبر رخ می دهد و ضربان قلب به 300-600 ضربه در دقیقه می رسد. واضح است که چنین حالتی از نظر کفایت گردش خون کاملاً بی تأثیر است و با زندگی ناسازگار است.
سایر علل مرگ ناگهانی آسیستول (به عنوان مثال، ایست قلبی، عدم ضربان قلب) و تجزیه الکترومکانیکی است. عوامل خطر مرگ ناگهانی سیگار همچنان یکی از عوامل خطر اصلی است. در گروه متوفیان ناگهانی زیر 50 سال، حتی یک فرد غیر سیگاری وجود نداشت، 95 درصد آنها زیاد سیگار می کشیدند. مکانیسم سیگار کشیدن پیچیده است و از عوامل متعددی تشکیل شده است. این خطر به ویژه در افرادی که سیگار کشیدن را قبل از 20 سالگی شروع می کنند و در زنان افزایش می یابد. یکی دیگر از عوامل خطر بسیار مهم بزرگ شدن (هیپرتروفی) بطن چپ قلب است. این حالت زمانی رخ می دهد که فشار خون بالادر افراد دارای اضافه وزن، با برخی نقایص قلبی. این مکانیسم عمدتاً با افزایش بی ثباتی فرآیندهای الکتریکی در قلب بزرگ شده و همچنین با این واقعیت همراه است که افزایش تعداد فیبرهای عضلانی با رشد متناسب عروق کرونر و در نتیجه جریان خون در قلب همراه نیست. ماهیچه قلب نسبتا ناکافی می شود. توده عضلانی، که او (جریان خون) باید با خون و اکسیژن تامین شود.
انبساط (اتساع) قلب و علائم اختلال عملکرد عضله قلب نیز یک عامل خطر برای VKS است. تشخیص این شرایط با ECG، EchoS، اشعه ایکس، سینتی گرافی میوکارد، ونتریکولوگرافی ایزوتوپی و همچنین سایر روش های بررسی قلب انجام می شود. باید در نظر داشت که همه این مطالعات جایگزین یا لغو معاینه پزشکی و سؤال نمی شوند، بلکه به شما امکان می دهند که شدت تغییرات را به طور عینی ارزیابی کنید و پیش آگهی بیماری را تعیین کنید. عوامل خطر مهم قابل توجه هستند فشار خون شریانی، به خصوص در طول بحران، جنس مذکر (ما قبلاً در مورد این صحبت کرده ایم) و استرس، به ویژه در پس زمینه افزایش فعالیت بخش سمپاتیک سیستم عصبی خودمختار.
همچنین نشانه های ECG از افزایش خطر مرگ ناگهانی وجود دارد. قبلاً به آنها اهمیت زیادی داده می شد، به ویژه ارزش پیش آگهی اکستراسیستول های بطنی. طبقهبندی ویژهای توسط Laun و همکاران ایجاد شد، که با استفاده از آن سعی کردند خطر آریتمیهای قلبی تهدید کننده زندگی را ارزیابی کنند. اکنون پزشکان تا این حد قاطع نیستند، بسیاری از دیدگاه ها در مورد خطر و پیش آگهی آریتمی در حال حاضر در حال تجدید نظر و تجدید نظر هستند، با این حال، برخی از علائم خاص هنوز معنای خود را از دست نداده اند. در ترکیب با تصویر بالینی ECG مکانیسم بسیار مهمی در تعیین خطر مرگ ناگهانی کرونر است.
مهم ترین و خطرناک ترین از نظر پیش آگهی در حال حاضر اختلالات متوسط یا شدید بطن چپ (که توسط Echo-CS و مطالعات ایزوتوپی ثبت شده است) و همچنین تنگ شدن تعداد کافی از شریان های کرونری که در آنژیوگرافی کرونر تشخیص داده شده اند، در نظر گرفته می شود. علاوه بر این، اگر آریتمی های قلبی در چنین بیمار تشخیص داده شود، باید چنین بیمار را در معرض خطر مرگ ناگهانی تلقی کرد و یک برنامه تهاجمی برای پیشگیری از مرگ ناگهانی انجام داد.
منادی مرگ ناگهانی
این یک سوال سخت است. متأسفانه درصد زیادی از کسانی که به طور ناگهانی فوت کردند هیچ نشانه اولیه ای که بتواند چنین تحولی را نشان دهد نداشتند. با این حال، با توجه به این که مرگ ناگهانی به ندرت در افرادی که آسیب شناسی عروق کرونر ندارند ایجاد می شود، می توانیم تا حدی بیمارانی را که توسط VS تهدید می شوند هدایت کنیم تا مراقب سلامتی خود باشند.
1) گروه خاصی از افراد تشکیل شده است دچار انفارکتوس میوکارد شد... بیشتر اوقات، این افراد هستند که پیشروهای خورشید را دارند. آنها ممکن است احساس خستگی، افزایش احساس خفگی و فشار در جناغ و سنگینی در شانه ها کنند. من می خواهم فوراً رزرو کنم که هر احساس خفگی یا خستگی نمی تواند پیشگوی چنین پیشرفت وقایعی باشد، شما نباید از هر بدتر شدن رفاه بترسید. هوشیاری باید در درجه اول در رابطه با علائمی باشد که با هیچ علت قابل درک همراه نیستند و در افراد مبتلا به اختلالات شدید گردش خون کرونر (از این رو نقش مهم آنژیوگرافی عروق کرونر در تعیین پیش آگهی بیماری مشخص می شود).
علاوه بر این، خطر مرگ ناگهانی در افراد سیگاری و افرادی که تحت استرس قابل توجهی هستند به طور قابل توجهی افزایش می یابد. تغییرات در فراوانی و ماهیت حملات درد نیز برای ارزیابی کافی وضعیت بسیار مهم است. چنین شرایطی (آنژین صدری ناپایدار نامیده می شود)، به اندازه کافی عجیب، به ندرت منجر به مرگ ناگهانی می شود، اما همیشه نیاز به توجه بسیار دقیق بیماران و پزشکان دارد، زیرا ممکن است به حملات قلبی مکرر ختم شود، که به خودی خود بسیار ناخوشایند است. .
مشخص شد که تقریباً در نیمی از بیماران این گروه، در روز فوت، وجود داشته است علائم مشابه، به طور متوسط 3.5 ساعت قبل از وضعیت حاد توسعه یافته است. اگر درمان به موقع شروع شود، چنین بیمارانی شانس رستگاری دارند، بنابراین باید مراقب سلامتی آنها بود. متأسفانه، پیشگامان نیروهای مسلح اغلب بیش از حد بیان می شوند، اما هیچ اقدامی انجام نشد. کمی بعد در مورد اینکه دقیقاً چه اقداماتی باید در چنین مواردی انجام شود صحبت خواهیم کرد.
2. دسته دوم افراد، به ویژه کسانی که تهدید به مرگ ناگهانی می کنند، افرادی هستند که دارند ایسکمیک ECG تغییر می کند (یا ایسکمی میوکارد، که با روش های دیگر شناسایی می شود)، اما وجود ندارد دردیا هر علامت دیگری اغلب، دیواره قدامی بطن چپ تحت تأثیر قرار می گیرد. چنین بیمارانی به دلیل بروز اختلالات ریتم تهدید کننده زندگی، خطر مرگ ناگهانی بسیار بالایی دارند. این وضعیت از آنجا تشدید می شود که چنین بیمارانی اغلب از وجود چنین بیماری اطلاعی ندارند و اقدامات لازم را انجام نمی دهند و اگر از وضعیت خود اطلاع داشته باشند به دلیل وضعیت نسبتاً طبیعی سلامتی خود به آنها پاسخ نمی دهند. واجد اهمیت زیادپیشگیری و درمان بیماری.
3. این گروه شامل افرادی است که تعیین آسیب حاد میوکارد غیرممکن است.اکثر آنها هیچ پیش ساز ندارند و تعیین احتمال ابتلا به VS در آنها غیرممکن است. متأسفانه چنین شرایطی وجود دارد. شما فقط می توانید با اقدامات پزشکی اورژانسی کمک کنید. در کشور ما، سازمان مراقبت از چنین بیمارانی ده ها سال از کشورهای توسعه یافته عقب است، جایی که اولین بار است کمک های پزشکیعلاوه بر پزشکان، خود شهروندان و گروههای پیراپزشکی (پلیس، آتشنشانان) که مهارتهای احیا را در سطحی غیرقابل دسترس برای اکثر پزشکان دارای گواهینامه در کشور ما دارند، ارائه دهد.
روشهای پیشگیری از مرگ ناگهانی
اصل اصلی پیشگیری از VS، به نظر من، اطلاع رسانی به بیماران در مورد وضعیت آنها است. یعنی اگر افراد از احتمال عوارض ناخوشایند بیماری خود آگاه باشند، توجه بیشتری به تغییرات سلامتی داشته باشند، داروها را فعالتر مصرف کنند و به توصیه پزشکان توجه بیشتری داشته باشند. تلاش پزشکان در این شرایط در درجه اول با هدف تثبیت پدیده های الکتریکی در قلب است.
برای این منظور، از مصرف مداوم آنتیآگرگانتها (آسپرین، کورانتیل، پارمیدین)، آنتیاکسیدانها و پردکتال استفاده میشود. انتصاب بتابلوکرها (ابزیدان، ویسکن، آتنولول و غیره) بسیار مورد استفاده قرار می گیرد. اعتقاد بر این است که مسدودکننده های بتا حتی در پیشگیری از مرگ ناگهانی ناشی از اختلالات ریتم موثرتر از خود داروهای ضد آریتمی هستند. علاوه بر این، درمان بیماری آشکار عروق کرونر به خودی خود یک اقدام پیشگیرانه برای VS است.
انتصاب درمان ضد آریتمی خود نیازمند یک رویکرد متفکرانه است. این یک موضوع جداگانه است، در هر صورت، پزشک معالج باید همیشه در مورد شروع درمان ضد آریتمی و انتخاب دارو تصمیم بگیرد. علاوه بر این، بیمار باید نکاتی را در رابطه با رفتار خود در شرایط مختلف بحرانی در نظر بگیرد.
بیمارانی که در معرض خطر بالای ابتلا به مرگ ناگهانی هستند، در صورت امکان باید از موقعیت هایی که باعث افزایش بار بر روی سیستم قلبی عروقی می شود، اجتناب کنند. تربیت بدنی و ورزش انفرادی اکیداً ممنوع است (علیرغم اینکه بارهای موتوری خاص برای آنها حیاتی است). چنین افرادی نیاز به نظارت مداوم یک پزشک فیزیوتراپی دارند و فقط یک پزشک می تواند اجازه دهد تا شدت و شخصیت را افزایش یا تغییر دهد. فعالیت بدنی.
سیگار کشیدن ممنوع است، به ویژه پس از (یا در حین) فعالیت بدنی یا استرس. رانندگی طولانی مدت با ماشین توصیه نمی شود، برای مدت طولانی در یک اتاق گرفتگی قرار بگیرید، در صورت امکان از پروازهای طولانی با هواپیما خودداری کنید. اگر فردی متوجه شود که پاسخ او به استرس ناکافی، بیش از حد و بیش از حد است، منطقی است که با یک روانشناس مشورت کند و راه مناسبی برای پاسخ به محرک های استرس زا ایجاد کند. پرخوری یا مصرف همزمان مجاز نیست تعداد زیادیروغنی، "سنگین" بنویسید.
همانطور که می بینید، نکات بسیار ساده و واضح هستند، اما، با وجود این، آنها بسیار موثر هستند، و بنابراین نباید همه اینها را نقض آزادی شخصی تلقی کنید، زیرا محدودیت نسبتا کوچک آگاهانه عادات و نیازهای شما می تواند طولانی شود. زندگی خود را حفظ کنید و سلامت خود را برای سالها حفظ کنید.
از جمله مرگ و میرهایی که ناشی می شود بیماری قلب و عروقی، مرگ ناگهانی عروق کرونر پیشتاز است. زمانی اتفاق میافتد که قلب ناگهان از کار میافتد. مرگ ناگهانی به مرگ آنی یا مرگی گفته می شود که در عرض چند ساعت با تشدید علائم اصلی اتفاق می افتد.
در پزشکی، هیچ علت واحدی برای چنین مرگی وجود ندارد، زیرا عوامل وقوع آن متفاوت است. در سرتاسر جهان، سالانه صدها هزار نفر به این شکل جان خود را از دست می دهند که اغلب آنها پس از 35 سال مرد هستند.
در کودکان، مرگ ناگهانی ناشی از بیماری قلبی در موارد استثنایی رخ می دهد و به ندرت ثبت می شود.
- تمام اطلاعات موجود در سایت فقط برای مقاصد اطلاعاتی است و راهنمای عمل نیست!
- شما می توانید یک تشخیص دقیق ارائه دهید فقط یک دکتر!
- ما با مهربانی از شما می خواهیم که خود درمانی نکنید، اما با یک متخصص قرار ملاقات بگذارید!
- سلامتی برای شما و عزیزانتان
و با این حال، پزشکان شایع ترین علت مرگ را حمله قلبی می نامند. هر ساله تعداد مرگ و میرها در سراسر جهان کاهش نمی یابد و سن آنها بیشتر و بیشتر می شود.
مرگ ناگهانی ناشی از سکته قلبی (سکته قلبی) از مشکلات پزشکی است، اما در کشور ما به دلیل بهبود اقدامات پیچیده از جمله درمان با داروهای ضد انعقاد، آبگرم درمانی و پیگیری اشتغال، میزان آن کاهش محسوسی دارد. بیماران.
تفاوت بین ایست قلبی ناگهانی و حمله
اصطلاحات "ایست قلبی" و "سکته قلبی" اغلب به صورت مترادف مورد استفاده قرار می گیرند. در واقع، ما در مورد بیماری های مختلف صحبت می کنیم. یک شرایط آنها را با یکدیگر مرتبط می کند - حمله قلبی می تواند وضعیت را تشدید کند که در نهایت منجر به ایست قلبی ناگهانی می شود.
حمله قلبی بیشتر یک مشکل سیستم گردش خون است که در آن خون کمتری به قلب جریان می یابد یا دسترسی به آن به طور کلی غیرممکن است. علت ممکن است تشکیل لخته یا باریک شدن شدید شریان باشد - در هر دو مورد، انسداد آن رخ می دهد.
اگر خون به سمت عضله قلب جریان پیدا نکند، کمبود اکسیژن ایجاد می شود و آسیب می بیند که اغلب به عنوان یک فرآیند برگشت ناپذیر اتفاق می افتد.
تغییرات مشابهی می تواند در پس زمینه بیماری عروق کرونر قلب رخ دهد. دیوارها رگ های خونیپوشیده از پلاک که شریان را باریک می کند. هنگامی که پلاک پاره می شود، لخته ای در ناحیه آسیب دیده ایجاد می شود که جریان خون را مسدود می کند.
ایست قلبی ناگهانی با توقف شدید عملکرد قلب بیان می شود. علت معمولاً اختلال در عملکرد قلب به دلیل اختلال الکتریکی است. تغییر ناگهانی در رژیم ضربان قلب (بیش از حد اغلب) منجر به فلاتر (فیبریلاسیون) بطن ها می شود و خون دیگر به بدن جریان نمی یابد.
پمپاژ خون متوقف می شود و این منجر به توقف کار همه اندام ها می شود. بدن چنان شوک شدیدی را تجربه می کند که بیمار تقریباً بلافاصله می تواند هوشیاری خود را از دست بدهد. کمک های اولیه در این مورد باید بلافاصله ارائه شود، در غیر این صورت مرگ در 90-95٪ موارد تضمین می شود.
در صورت ایست قلبی، می توان آن را با استفاده از احیای دستی قلب با فشار دادن انجام داد قفسه سینهو دمیدن هوا در ریه ها.
لازم است از جریان اکسیژن به مغز تا از سرگیری ضربان قلب اطمینان حاصل شود، از جمله با کمک دفیبریلاتور. این وسیله ای است که با یک تکانه الکتریکی روی قلب عمل می کند.
علائم
علائم حمله قلبی معمولاً به گونه ای است که نمی توان متوجه آن نشد.
به علائم زیر توجه کنید:
- ماندگار و با فداکاری کامل قسمت فوقانیبدن؛
- احساس سفتی و فشار در قفسه سینه؛
- عدم پاسخ به درد به مصرف داروهای تثبیت کننده (نیتروگلیسیرین)؛
- رنگ پریدگی، افزایش تعریق، و پوست سرد و لطیف می شود.
- سرگیجه، غش،
- احساس پری در معده، استفراغ؛
- مشکل در تنفس؛
- اضطراب، رسیدن به هراس بدون دلیل آشکار.
اما در همه موارد اینطور نیست. در یک چهارم موارد، به ویژه در زنان، علائم نامشخص است. این می تواند یک بیماری شبیه آنفولانزا یا کار بیش از حد باشد. گاهی اوقات درد در شکم، تنگی نفس وجود دارد.
این غیر معمولی بسیار خطرناک است، زیرا ممکن است بیمار به نقض ریتم قلب توجه نکند و وضعیت خود را به عنوان حمله قلبی صلاحیت نکند. اگر پاسخ فوری به صورت کمک یا تماس با آمبولانس وجود نداشته باشد، می توانید در عرض چند ساعت یا چند روز بمیرید.
هنگامی که صحبت از ایست قلبی ناگهانی می شود، علائم می تواند شامل ضربان قلب سریع یا سرگیجه باشد. این علائم نشان دهنده یک مشکل جدی ریتم قلب است.
اغلب اوقات، یک فرد و اطرافیانش وقت واکنش نشان نمی دهند، همه چیز خیلی سریع اتفاق می افتد. اما معمولاً ایست قلبی ناگهانی با هیچ علامتی همراه نیست.
پس از انفارکتوس میوکارد، توده وجود دارد، اما بیشترین خطر در ایست قلبی و مرگ بالینی است. با ایمان به دلایل مختلفجریان خون متوقف می شود، همه اندام ها شروع به مردن می کنند.
تنها چند دقیقه برای احیاء باقی مانده است، در غیر این صورت فرآیندهای رخ داده در بدن به خصوص در مغز غیرقابل برگشت خواهد بود و مرگ بیولوژیکی رخ خواهد داد.
بسیاری از بافت ها و اندام ها مرگ بالینی را برای مدت طولانی به طور طبیعی تحمل می کنند. اما در غیاب اکسیژن، مواد مضر خیلی سریع در مغز انباشته می شوند که بر قابلیت حیات آن در آینده تأثیر می گذارد. می توان نتیجه گرفت که عواقب مرگ بالینی در حمله قلبی، شدت آن، ممکن است به سرعت انجام احیا بستگی داشته باشد.
علائم ظاهری مرگ ناشی از حمله قلبی با علائم همراه با مرگ ناگهانی تفاوتی ندارد - با توقف جریان خون، پوست بسیار رنگ پریده می شود.

علل مرگ ناشی از حمله قلبی
در پزشکی علت اصلی مرگ در سکته قلبی نامنظم شدن ریتم قلب است.
می توان آن را در تظاهرات زیر بیان کرد:
عوامل خطر
ایست قلبی ناگهانی ممکن است برای مدتی پس از سکته قلبی رخ دهد. این می تواند توسط یک لیست کامل تحریک شود که در راس آن بیماری های قلبی ارثی، اعتیاد به سیگار و کلسترول بالا قرار دارد.
عوامل زیر را نیز باید در نظر داشت:
- نارسایی قلبی، که در آن پمپاژ خون توسط قلب دشوار است.
- دیابت؛
- اضافه وزن؛
- وجود اعتیاد به مواد مخدر؛
- وجود ناهنجاری ها و بیماری های قلبی، از جمله مادرزادی؛
- موارد قبلی ایست قلبی، از دست دادن هوشیاری (حتی در بستگان)؛
- ناهنجاری های مادرزادی رگ های خونی؛
- مصرف داروهایی که هدف آنها سرکوب آریتمی است.









