浮腫性症候群の鑑別診断。 心不全における浮腫の病因
心血管病変の罹患率と死亡率の主な原因です 西洋諸国..。 2005年には、米国で8100万人が心血管系の疾患を1つ以上患っており、35〜40%の症例で死亡しました。 に 循環器疾患主に心臓と血管で発症する疾患、水、塩、凝固を調節するさまざまなタンパク質(凝固因子と血小板)、およびその他の形成された要素(赤血球と白血球)からなる血液の疾患が含まれます。
検討します 病気、心臓血管系のさまざまなコンポーネントに個別に損傷を与えます。システムの1つのコンポーネントへの損傷は、必然的に残りのコンポーネントの機能の適応または混乱につながることを忘れないでください。 この章では、循環器疾患(浮腫、うっ血、ショック)と止血(出血と血栓症)に焦点を当てます。 他の種類塞栓症。 主に血管と心臓に影響を与える病気は、サイトの別の記事に記載されています。
約 正味体重の60%-これは水です。 水の量の3分の2はセル内に含まれ、3分の1はセルの外側、主にセル間の間質(または3番目のスペース)に含まれます。 体内の水分量の5%が血漿に含まれています。 液体および低分子量の物質の動き、ならびに血管内および間質腔の間の塩の動きは、主に反対方向の力、すなわち毛細血管内の静水圧および血漿のコロイド浸透圧によって制御されます。
罰金 流体の流出微小血管系の動脈端から間質への流入は、静脈端への流入によってほぼバランスが取れています。 間質に残ってリンパ管から排出され、最終的に胸腔リンパ管を通って血流に戻ることができるのは少量の液体だけです。 間質液の量の増加は、毛細血管内の圧力の増加、または血漿のコロイド浸透圧の減少のいずれかによって引き起こされる可能性があります。
数量の場合 組織に入る(または体腔)体液がリンパ排液を超え、その蓄積が起こります。 組織内の間質液の過剰な蓄積は、浮腫と呼ばれます。 胸腔-心腔内の水胸-心膜内および 腹腔-水腹水または腹水。 全身浮腫は、皮下脂肪組織の重度の全身性浮腫です。
浮腫の発症にはさまざまな要因が関与しています。 静水圧の上昇または血液中のタンパク質含有量の減少の結果として形成される浮腫性液体は、漏出液と呼ばれます。 このタイプの浮腫は、心臓、腎臓、および肝臓の機能不全または栄養不足の患者に発生します。 炎症中の血管透過性の増加の結果として形成され、タンパク質が豊富な浮腫性液体は、滲出液と呼ばれます。 炎症中の組織の腫れは、その部位の別の記事に記載されています。 理由はありません 炎症性浮腫下記参照。
a) キャピラリー内の静水圧の上昇..。 静水圧の局所的な増加は、静脈流出の局所的な妨害の結果である可能性があります。 深部静脈血栓症 下肢引き起こすかもしれない 局所浮腫影響を受けた脚。 一方、静脈圧の全身的な上昇は全身性浮腫を引き起こす可能性があり、慢性心不全でしばしば発生し、心臓の右心室機能の低下が循環系の静脈部分への血液の沈着を引き起こします。
b) 血漿浸透圧の低下..。 血漿浸透圧は、主要な血漿タンパク質であるアルブミンの合成が不十分な場合、またはそれが失われた場合に低下します。 アルブミン喪失の主な原因はネフローゼ症候群であり、糸球体の毛細血管が透過性になります。 この場合、患者は全身性浮腫を発症します。 アルブミン合成の低下は、重度の肝疾患(肝硬変など)またはタンパク質欠乏症の兆候です。 いずれの場合も、血漿の浸透圧の低下は、最終的に、間質組織への流体の放出をもたらし、その後、血漿量が減少する。
血管内容量の減少は腎灌流の減少につながり、レニン、アンギオテンシン、アルドステロンの産生の増加を引き起こしますが、血清タンパク質に一次欠乏があるため、ナトリウムと水分の保持は血漿量の不足を修正できません。
v) ナトリウムと水の保持..。 ナトリウムと水分の保持も浮腫の主な原因となる可能性があります。 ナトリウム貯留の増加は必然的に水分貯留を伴い、静水圧の上昇(血管内液量の増加による)とコロイド浸透圧の低下(希釈による)を引き起こします。 ナトリウム貯留は、一次損傷と腎灌流を低下させる障害の両方で、腎機能の障害とともに発生します。
腎低灌流の最も重要な原因の1つは慢性心不全であり、これは(低タンパク血症のように)レニン-アンギオテンシン-アルドステロン系の活性化につながります。 心不全の初期段階では、ナトリウムと水分の貯留、および血管緊張の増加や抗利尿ホルモンレベルの増加などの他の反応が心拍出量を改善し、腎再灌流を回復するため、この反応は有益です。
心不全が進行し、心拍出量が減少すると、残りの水分が静脈圧の上昇を引き起こします。これがこの病気の浮腫の主な原因です。 心拍出量が回復するか、ナトリウムと水分の貯留が減少するまで(たとえば、塩分制限、利尿薬、またはアルドステロン拮抗薬によって)、水分貯留と浮腫の増加が続きます。 塩分制限、利尿薬、アルドステロン拮抗薬も、他の理由で発生する全身性浮腫において重要です。 一次体液貯留(および軽度の血管収縮)は、下垂体後葉からの抗利尿ホルモンの放出から始まります。これは通常、血漿量の減少または血液浸透圧の増加とともに起こります。
抗利尿ホルモンのレベルの不十分な上昇は、いくつかの悪性腫瘍、肺および下垂体の疾患に見られ、低ナトリウム血症および脳浮腫につながる可能性があります(しかし、興味深いことに、末梢浮腫にはつながりません)。
 原発性心不全における全身性浮腫の発症につながるメカニズム
原発性心不全における全身性浮腫の発症につながるメカニズム 原発性腎不全または血漿の浸透圧の低下
(例えば、栄養不足、肝合成の低下、またはネフローゼ症候群におけるアルブミンの喪失による)。
その結果、外性器と下肢の浮腫が発生し、それが非常に大きくなり、この病気は別の名前、象皮病(象皮病)になります。 上肢の重度の腫れは、 外科的切除および/または照射 悪性腫瘍プロセスに腋窩リンパ節が関与している乳腺。
e) 浮腫の形態..。 浮腫は肉眼で簡単に認識されます。 顕微鏡的には、細胞外マトリックス(ECM)の拡大と除去、および細胞のわずかな腫れのように見えます。 浮腫はどの臓器でも発症する可能性がありますが、ほとんどの場合、皮下組織、肺、脳で発症します。 皮下浮腫静水圧が高い領域では、拡散するか、より目立つ場合があります。 ほとんどの場合、浮腫の発生は重力の方向に対応するため、依存性浮腫と呼ばれます(たとえば、直立姿勢が長くなった脚の浮腫や、水平姿勢が長くなった仙骨の浮腫)。 浮腫性皮下組織を指で押すと、細胞間液が移動し、うつ病の領域が残ります。
腎機能障害に起因する浮腫は、体全体に広がる可能性があります。 まぶたなどの結合組織マトリックスが不十分な組織によく見られます。 眼窩周囲の浮腫は、重度の腎臓病の兆候です。 浮腫があると、肺のサイズと重量が2〜3倍になり、空気、浮腫液、血管外赤血球の泡状の混合物が切開面から流れ出します。 脳浮腫は、病理学的過程または損傷の性質および程度に応じて、局所的または全身性である可能性があります。 一般的な脳浮腫では、その溝が狭くなり、畳み込みが滑らかになり、頭蓋骨に隣接する表面の圧迫の兆候が見られます。
e) 臨床転帰..。 浮腫の結果は、完全な消失から致命的な結果にまで及びます。 皮下浮腫は心臓または 腎臓病..。 重度の腫れは、創傷治癒を妨げたり、感染症の除去を妨げる可能性があります。 肺水腫は、左心室不全で最も一般的な一般的な臨床的問題であり、腎不全、急性呼吸窮迫症候群、肺炎、および感染症でも発生する可能性があります。 毛細血管の周りの肺胞中隔に集まり、酸素の拡散を防ぐだけでなく、肺胞内の浮腫性の液体も感染の状態を作り出します。 脳浮腫は生命を脅かす状態です。
血液量の維持における腎臓の関与。腎臓は、他の臓器よりも、血漿の量を維持することに関与しており、血液や他の体液を介して関与しています。 この機能は、血漿の浸透圧と膠質浸透圧を維持するために、水の排泄に関与することによって実行されます。 次に、細胞間液の含有量と体の閉じた空洞内の液のレベルは、血漿を介して制御されます。
血液量の一定性を制御する主なメカニズムは、血管圧受容器からの信号の比較に基づいています(レベル 血圧)、視床下部の浸透圧受容体(心房に入る血液の量)および浸透圧受容体。
だから、 循環血液量増加心臓への血液の静脈還流の増加。 その結果、フランク・スターリングのメカニズムは心拍出量を増加させ、血圧の上昇につながります。 心房ストレッチ受容体からの信号は、抗利尿ホルモンの形成を阻害し、その結果、腎臓による水分の排出が増加します。 これと並行して、ナトリウム利尿ペプチド(PNUG)が心房に分泌され、ナトリウムの排泄が増加し、それに伴って水の排泄が増加します。 これはすべて、血漿の量、したがってすべての血液の量の減少に貢献します。
で 血液量減少心臓への血液の静脈還流の減少は、心拍出量と血圧の減少につながります。 これにより、神経液性反応の複合体がオンになります。 大動脈弓、頸動脈洞の圧受容器の刺激の軽減、 肺動脈交感神経の血管収縮インパルスの増加につながります。 同時に、下垂体の抗利尿ホルモンが血流に放出され、レニン-アンジオテンシン-アルドステロン系の作用が引き起こされ、腎臓に局所的な血管収縮剤が形成されます。 さらに、全身血圧が急激に低下すると、腎圧受容器が興奮します。 これは、交感神経の衝動の増加とともに、レニンの形成と細動脈の狭窄をさらに促進します。 その結果、ろ液の形成が減少します。 さらに、ナトリウムと水は少量の一次ろ液から高度に再吸収されます。 したがって、これらの変化の複合体は、体内のナトリウムと水分の保持を確実にし、血管収縮反射とともに、血圧の上昇をもたらします。
で 浸透圧の低下視床下部の視索上核の浸透圧受容体の血液刺激は、抗利尿ホルモンの放出の減少につながります。 この結果、腎臓による水分排泄が増加し、浸透圧が上昇します。 反対方向の反応が観察される場合 嗅覚過敏..。 たとえば、血液の浸透圧が6%増加すると、ADHの濃度が10倍以上増加します。
米。 85..。 ネフローゼ病変における浮腫の発症のスキーム。
腎浮腫の発症のメカニズム。腎臓は、体から余分な水分やイオンを取り除くための主要な器官として、通常、心臓の浮腫の発症に関連しています。 しかし、腎臓自体の病状とその機能の侵害も浮腫の発症につながる可能性があります。 腎浮腫の発症は、2つの根本的に異なるメカニズムに基づいています。
a)糸球体への損傷は、排尿の第一段階の活動を低下させます-ろ過、
b)糸球体、特に糸球体への損傷は、大量のタンパク質の放出を引き起こし、血漿の膠質浸透圧を低下させ、すべての毛細血管で濾過から再吸収への移行を右にシフトします。
浮腫の発症における重要な役割は、ホルモンのメカニズムによって果たされます。ホルモンのメカニズムは、通常、さまざまなレベルの水負荷での正常な水代謝の維持のバランスをとることを目的としています。 それ自体で、血流の減少、およびアンジオテンシンIIとアルドステロンの形成は、ろ過の低下に寄与し、ナトリウムの再吸収を刺激し、その後、水は血流に戻ります(スキーム図84)。 血漿膠質浸透圧の低下を背景に、血液からの水が組織に移動します。
しかし、腎臓における上記の変化の進展と同時に、水と塩の不十分な排泄を補うことを目的としたメカニズムが「機能」し始めます。 したがって、腎組織の低酸素症の発症は、一方では尿細管再吸収のエネルギー依存性メカニズムの活性の低下に寄与し(すなわち、イオンの放出を促進し)、他方では浸透圧を低下させることによって寄与します髄質の実質の圧力、それはヘンレループの戻り効果の強さを減らします、そこで、活動はまた再吸収を減らします。 さらに、心房、特に右心房の血液供給の増加は、心房内のナトリウム利尿ホルモンの分泌を刺激します。 このホルモンは腎臓にナトリウムを排泄させ、それがまた排泄される尿の量を増加させます。
6.2.16。 腎臓の病理学における尿形成の障害
腎機能の欠如は、急性と慢性の2つのカテゴリーに分類できます。 急性腎不全(ARF)、特にその極度の重症度-無尿は致命的または回復して終了します。 場合によっては、慢性的になります。 慢性機能不全最終的に腎不全(CRF)は、原則として、患者を死に至らしめます。
急性糸球体腎炎
急性糸球体腎炎は、若年および成人期に最も一般的な腎臓の病状の1つです。 この 感染性病変腎臓は、さまざまな連鎖球菌性病変(皮膚、鼻咽頭など)の合併症です。 この病状は基底膜の損傷によって引き起こされ、その構造はMタンパク質と呼ばれる連鎖球菌抗原と抗原性の共通性を持っています。 したがって、主焦点の免疫反応に応答して形成され、腎血管を通過する抗原-抗体複合体は、糸球体フィルターによって保持されます。 同時に、補集合はここで修正されます。 また、補体のC 3画分には走化性があるため、セグメント化された白血球がここに蓄積します。 それらは内皮細胞を剥がすか押し離し、基底膜と接触します。 その結果、白血球のリソソーム酵素の影響下で基底膜が損傷し、最終的に急性腎不全(ARF)の発症につながります。
急性腎不全では、中枢血行動態に重大な障害が発生します。BCCが成長し(質量の最大10%以上)、血流速度が低下し、 動脈性高血圧症、そしてしばしば静脈圧も上昇します。 BCCの初期成長とその結果としての圧力の上昇は、血液およびタンパク尿を背景としたナトリウムと水の保持に基づいています。 次に、アンジオテンシンIIのレベルの増加によって引き起こされる高張性が追加されます。 アレスタは次の原因で発生する可能性があります 尿細管壊死..。 結果かもしれません 急性障害腎血流または体内で形成されたさまざまな毒素の作用(たとえば、不適合な血液の輸血の結果としての急性溶血中)、または特定の毒物(たとえば、水銀塩)による中毒の場合。
急性腎不全(ARF)。 ARFは、腎機能障害の極端な結果の1つになる可能性があります。 ARFは、次の場合に開発できます。
1)腎臓への血流障害(腎前)、
2)腎内病変、
3)尿の流出の腎後閉塞。
腎前メカニズム(血行動態)は、ARFの全症例の50〜70%を占めます。
ARF(実質ARF)の腎内の原因は、すべてのARF症例の20〜30%を占めます。 腎臓の機能不全は、糸球体または管状構造への損傷の結果である可能性があります。
腎後(閉塞性)は、すべてのARF症例の約10%を占めます。
サージアレスタ体内の多くの有毒な代謝産物の保存、電解質および水の不均衡に関連する幅広い生理学的効果をもたらします。 血液中の水分の保持は、細胞外液への水分の流入、つまり浮腫の発症につながります。 その結果、一方では毒素が体に有害な影響を及ぼし、他方では血液循環が損なわれます-動脈性高血圧症。 患者は代謝性アシドーシス(水素イオンの排泄の遅延)を発症します。これは、高カリウム血症(血中のカリウムレベルの2倍の増加が心停止につながることを思い出してください)とともに、直接の死因です。
避雷器の腎前形態。通常の状態では、 健康な人腎臓は心拍出量の25%を受け取り、腎動脈自体は短く、比較的幅の広い血管であり、その分割枝は同じ特徴が異なるため、末梢抵抗は低くなります。 そして、腎被膜の毛細血管では、それは約65mmHgでなければなりません。 美術。 その結果、腎臓への血流が低下すると、まず第一に、GFRが低下し、腎臓による「体に不要な」代謝産物の排泄が減少します。 腎血流の調節のメカニズムは通常非常に完璧であり、全身の動脈圧が90 mmHgを下回ったときに血行動態の違反を引き起こさないことを思い出してください。 美術。 または190mmHgを超えると。 美術。 重大度 乏尿腎血流量に正比例し、尿の形成が大幅に減少すると完全に停止します。 無尿..。 腎血流量が標準の20〜25%を下回るまで、急性腎不全の状態は、正常に回復すれば元に戻すことができます。 血流の減少に対する腎GFR構造の安定性は、主に、GFRの減少に伴い、ろ液へのNaClの放出が減少するという事実によるものです。 したがって、Na +再吸収メカニズムへの負荷が減少します。これは、通常はその供給に費やされるATPの保存を意味し、自動的にATP再合成のための酸素の使用を意味します。 そして完全な無尿では、腎臓の酸素は腎臓の構造の完全性を維持するためだけに使われます。
血流が標準の指示された20〜25%未満に圧縮されると、腎臓組織の細胞に低酸素状態が発生します。これは、長引く性質でのみ、組織構造の損傷と死につながります。 そして、まず第一に、低酸素症に最も敏感な尿細管上皮の細胞が死にます。 したがって、激しい筋肉活動(たとえば、アスリート-マラソンランナーが2時間で数分で距離をカバーする場合)では、腎臓の血流はほぼ完全に停止しますが、これは腎臓構造の死にはつながりませんが、腎血流量の長期にわたる集中的な減少により、細胞構造の死は腎型の腎不全の発症につながります。
腎前形態の発達の理由に 急性障害腎臓の問題には、BCCの大幅な低下(出血、激しい下痢、嘔吐、火傷)が含まれます。 重度の心不全(心筋梗塞、心臓弁膜症); 末梢血管の拡張(ショック、敗血症、麻酔); 狭窄、塞栓症、腎動脈血栓症の結果としての腎血行動態の原発性障害。
腎内型の急性腎不全。腎臓の多くの病理学的プロセスは、機能不全が急激に進行するようなそれらの構造の顕著な違反につながります。 損傷は以下に関連している可能性があります:
a)糸球体の損傷、
b)尿細管の上皮への損傷。
c)腎組織の細胞間空間の構造への損傷。
接続を閉じる 血管腎臓の他の要素では、それらの損傷(上記を参照)が腎内構造の損傷につながる可能性があり、逆に、尿細管の主要な病状が毛細血管の違反を引き起こす可能性があるという事実につながります。
前述のように、急性腎不全の最も一般的な原因の1つは、急性糸球体腎炎です。
急性腎不全は 尿細管の壊死。これは、重度の虚血または特定の毒物、毒素、または尿細管上皮細胞を破壊する薬物への曝露によって引き起こされる可能性があります。
血流の長期にわたる障害、腎臓の虚血により、尿細管の上皮細胞が最初に苦しみ始めます。 それらが完全に破壊されると、剥離した細胞の塊が多くのネフロンの尿細管の内腔を閉じる可能性があり、障害物が除去された後に血液循環が再開されると、腎臓の機能に深刻な悪影響を及ぼします。
多くの毒物(重金属、四塩化炭素、殺虫剤)、さらには 薬(例えば、テトラサイクリン)は尿細管を損傷する可能性があります。 それぞれに固有の損傷経路があります。 しかし、彼らが登録するとき、何らかの方法で 多数腎機能は、急性腎不全の発症までひどく損なわれる可能性があります。
腎不全の腎後型。腎臓からの尿中排泄障害(尿路結石症)または 膀胱長期にわたる重度の形態では、腎不全を引き起こす可能性もあります。 尿中排泄の違反が片方の腎臓でのみ発生する場合、これは体液の組成の変化に大きな影響を与えることはありません。 その機能的活動を高めた第2の腎臓は、適切な量の尿の形成、電解質および代謝産物の体からの排除にうまく対処します。 そして、そのような腎臓の血液循環はそれほど損なわれていないので、原因を取り除いた後(尿管から石を取り除く)、数時間後に腎臓機能が回復します。
慢性型の尿流出障害(例えば、腺腫または前立腺癌を伴う)は、腎構造に不可逆的な損傷をもたらす可能性があります。
水塩代謝の最も一般的なタイプの病状の1つは浮腫です。
浮腫は、体腔や細胞間空間に水と電解質が蓄積することです。
体液と塩分貯留のどの部分で発生するかに応じて、次の形態の浮腫が区別されます。 皮下組織に水分と電解質が蓄積するため、このタイプの浮腫は 全身浮腫、胸腔内- 水胸、心膜バッグに- 心膜水腫、腹腔内- 腹水、陰嚢の中- 水腫。
浮腫の発症に参加する 6つの主要な病因。
1. 流体力学。毛細血管レベルでは、血管床と組織の間の流体の交換は次のように実行されます。 毛細血管の動脈部分では、血管内の流体の圧力が組織内の圧力を超えているため、ここでは流体が血管床から組織に流れます。 毛細血管の静脈部分では、逆の比率があります。組織では、流体の圧力が高くなり、流体は組織から血管に流れ込みます。 通常、これらの動きでは、平衡が確立され、病的状態の下で乱される可能性があります。 毛細血管の動脈部分の圧力が上昇すると、液体は血管床から組織にさらに集中的に通過し始め、そのような圧力の上昇が毛細血管床の静脈部分で発生すると、これは防止します組織から血管への液体の移動。 毛細血管の動脈部分の圧力の上昇は非常にまれであり、循環血液の量の一般的な増加に関連している可能性があります。 静脈部分の圧力の上昇は、病的状態、例えば、心不全に関連する一般的な静脈うっ血を伴う静脈充血を伴う場合に非常に頻繁に発生する。 これらの場合、流体は組織内に保持され、流体力学的メカニズムに基づいて浮腫が発生します。
2. 膜。この場合、血流と組織の間の流体の循環が促進されるため、この要因は、血管組織膜の透過性の増加に関連しています。 膜透過性の増加は、生物学的に活性な物質(たとえば、ヒスタミン)の影響下で、毒性因子(塩素イオン、硝酸銀など)の作用下で、組織内の酸化不足の代謝産物の蓄積とともに発生する可能性があります。 一般的な理由膜因子に基づく浮腫の発症は、酵素ヒアルロニダーゼを分泌する微生物であり、これは作用します ヒアルロン酸、細胞膜のムコ多糖類の解重合につながり、それらの透過性の増加を引き起こします。
3. 浸透圧。細胞間空間および体腔内の電解質の蓄積は、これらの領域の浸透圧の増加につながり、それが水の流入を引き起こす。
4. 膠質浸透圧。一部の病的状態では、組織内の膠質浸透圧が血管床よりも高くなる場合があります。 この場合、体液が血管系から組織に流れ込み、浮腫が発生します。 これは、組織内の高分子量生成物の濃度が増加した場合、または血漿中のタンパク質含有量が減少した場合に発生します。
5. リンパ管。この要因は、臓器にリンパの停滞が発生した場合の浮腫の発症に関与します。 リンパ系の圧力が上昇すると、リンパ系からの水が組織に入り、浮腫を引き起こします。
6.浮腫の発症に寄与する要因の中には、 組織の機械的圧力の低下、血管から組織への流体の流れに対する機械的抵抗が減少すると、例えば、組織がコラーゲンを使い果たしたとき、それらの破砕性は、特に、ヒアルロニダーゼの活性の増加とともに増加する。炎症性および毒性の浮腫。
これらは浮腫の発症の主な病因メカニズムです。 ただし、「純粋な形で」単発性浮腫は非常にまれであり、通常、上記の要因が組み合わされています。
腫れは分類されるだけではありません 病因メカニズムによって、だけでなく 発生の理由で。病因については以下で説明します。 特定のタイプ特定の浮腫に関連する 一般的な病気または個々の臓器に局在する病理学的プロセス。
1. 炎症性浮腫次のように発生します。 炎症中の組織の変化と静脈壁の損傷の結果として、 静脈充血その結果、静脈血管内の圧力が組織内の流体の圧力よりも優勢になり始めます。 炎症を起こした組織に生物活性物質が蓄積するため、血管壁の透過性が高まります。 高イオニアと高濃度の高分子化合物は浸透圧と膠質浸透圧の増加につながるため、血液の液体部分が組織に流れ込みます。 結果として生じる浮腫はリンパ管を圧迫し、炎症の焦点からのリンパ液の流出を妨害します。 したがって、流体力学的、膜、浸透圧、膠質浸透圧およびリンパの要因は、炎症性浮腫の病因において役割を果たす。
2. アレルギー性浮腫。アレルギー- 病理学的プロセス、抗原性因子に関連した身体の変質した反応性を特徴とする。 アレルギーでは、複雑な病化学反応の結果として、大量のヒスタミンが放出され、血管の急激な拡張と壁の透過性の増加を引き起こし、その結果、血液の液体部分が集中的に組織に出ます。 上記のすべてにより、膜因子がアレルギー性浮腫の基礎であると結論付けることができます。
3. 有毒な浮腫 体が毒されたときに発生します。 ほとんどの場合、塩素または塩酸の蒸気を吸入すると肺に発生します。 塩素イオンは肺胞膜の透過性を急激に増加させ、その結果、液体が肺胞の内腔に蓄積します。 と同じように アレルギー性浮腫、有毒で、発達の主なメカニズムは膜因子です。
4. 空腹(キャッシュ)浮腫。これは、組織の膠質浸透圧と比較した膠質浸透圧の低下に基づいています。 このような浮腫は、空腹時に体が分解し始め、それ自体のタンパク質、主に血漿タンパク質を利用し始めるときに発症する可能性があります。 その結果、血液中の膠質浸透圧が低下し、水は組織内のより高いレベルの膠質浸透圧に向かって進み始めます。 同様の状況は、異なる病因の低タンパク血症状態、特に癌性悪液質(消耗)で発生します。
5. リンパ性浮腫リンパの停滞を伴って発症します。これは、リンパコレクターが外部から圧迫されたときに発生する可能性があります(瘢痕、腫瘍、 炎症性浮腫)または閉塞の場合 リンパ管内側から(たとえば、フィラリア症のように)。 リンパ管内の静水圧の上昇の結果として、リンパの液体部分がリンパ毛細血管から組織に集中的に通過し始めます。
6. 神経原性浮腫。このタイプの浮腫は、いくつかの病気では非常にまれです。 神経系..。 それは、血管収縮剤の緊張よりも血管拡張薬の緊張の有意な優位性に基づいており、これは透過性の増加につながる。 血管壁..。 毛細血管の動脈部分では、体液がより集中的に組織に流れ始め、膜因子に基づいて浮腫が発生します。
7. 特発性浮腫。その名前が示すように、それは未知の理由で発生します。 このタイプの浮腫は、男性よりも女性にはるかに頻繁に発生し、肥満になりやすい出産可能年齢の女性に発生します。 植物性障害..。 それは主に脚に現れ、時には指やまぶたに現れ、一日の終わりに向かって増加し、主に暑い季節に発生します。 特発性浮腫では、体液貯留の起立性が表されます(下半身またはその個々の部分への蓄積)。 このタイプの浮腫はホルモン障害に基づいていると考えられています。
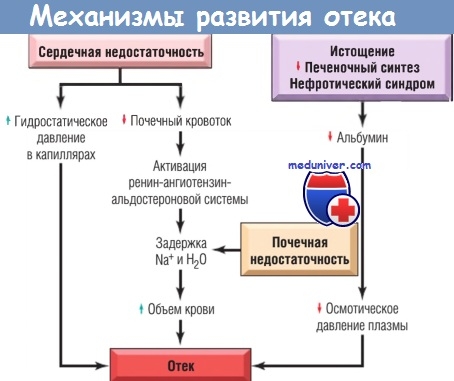
8. 心臓の浮腫。このタイプの浮腫は、心不全、つまり、心臓にかかる負荷が仕事をする能力を超える、心筋の予備能力の低下を特徴とする状態で発生します(つまり、この場合心臓が動脈に流す血液が静脈を流れる血液よりも少ない場合)。
病因のハイライト 心臓浮腫図に示されています。 ***** shem7
心臓の収縮力が弱まると、分時換気量(心拍出量)が減少します。 4つのメカニズム。
まず、 腎臓の血流の強さが減少します、その結果、傍糸球体装置の細胞は、増加した量のレニンを生成し始めます。 後者は、代謝反応の複雑なシステムを介して、副腎によるアルドステロンの分泌を活性化し、それが次に、尿細管でのナトリウムの再吸収の増加につながります。 アルドステロンの過剰な分泌は、数日後に腎臓がその作用から「逃げる」ので、それ自体では体内のナトリウムの長期的な保持を引き起こすことができないことを強調する必要があります。 ただし、この場合のアルドステロンの過剰分泌は、ナトリウム保持の「トリガー」メカニズムの役割を果たします。これは、他の反応を含めることによってさらに強化されます。
第二に、 心拍出量の減少は、大きな血管のボリューム受容体の興奮につながります、その結果、腎動脈の反射性狭窄が起こり、腎皮質の血管のみが狭窄し、髄質の血管は痙攣しません。 その結果、腎臓では髄質ネフロンへの血液の「排出」があり、その尿細管は皮質物質のネフロンよりもはるかに長い。 したがって、このような腎血流量の再分布により、ナトリウムの再吸収を含む再吸収が増加し、アルドステロンの過剰分泌を背景に、長期間にわたって増加します。 したがって、これらの2つのメカニズムの組み合わせにより、体内でのナトリウムの保持が大幅に延長されます。 これは細胞外嗅覚過敏の出現につながり、その結果、組織の浸透圧受容体が興奮し、ADHの分泌が反射的に増強され、腎臓での水の再吸収が増加し、体内での保持と発達に寄与します浮腫の。
第三に、 微小血液量の減少の結果として、循環低酸素症が発生し、あれは 酸素欠乏血管系の血液循環障害に関連する組織。 その結果、毛細血管壁の透過性が高まり、血漿が組織に流入し始め、浮腫が増加します。
第4に、心臓が静脈を流れるよりも少ない血液を動脈に排出する場合、 静脈圧が上昇し、つまり、静脈充血が発生します。 後者は、組織からのリンパ液の流出の違反を引き起こし、血管からの水の濾過を増加させ、最後に、肝臓の血液の停滞を引き起こします。 「停滞した」肝臓では、アルブミンの合成が減少し、血漿低オンキアを引き起こします。 その結果、血管床と比較して組織内の膠質浸透圧が上昇し、血管からの水が組織に集中的にろ過され始めます。 したがって、このメカニズムは、組織のリンパ液の流出を妨害し、静脈圧の上昇による組織内の水の濾過の増加をもたらし、肝臓のタンパク質合成機能の低下を引き起こし、浮腫をさらに増加させます。
上記を要約すると、浸透圧、膜、流体力学的、リンパ性および膠質浸透圧の要因が心臓浮腫の発症に関与していると言えます。
9. 肺水腫。肺水腫は2つの理由で発生する可能性があります。 第一に、それはしばしば有毒な起源を持っており、この場合それは膜因子に基づいています。 第二に、肺水腫は 心臓の左心室の収縮性の急激な弱体化。失敗した場合、収縮期に、その空洞にあるすべての血液が大動脈から大動脈に投げ込まれるわけではありません。 その結果、左心房の収縮期には、すでに「追加の」血液が存在する左心室の空洞に全量の血液を送り込む必要があるため、左心房の働きに対する抵抗が増加します。 これにより、左心房の圧力が上昇し、肺循環の圧力が上昇し、血管系のこの部分の毛細血管からの体液が肺胞に流れ始めます。 流体力学的要因に基づく肺水腫があります。 この状況は、心臓の左心室の大規模な梗塞でしばしば発生し、その収縮能力が急激に弱まり、急性の左心室不全が発生します。 重度の僧帽弁狭窄症などを伴う。
多くの場合、肺水腫は胸膜内圧の急激な上昇の結果として発症します。 肺胞膜への低酸素損傷による高山病を伴い、脳損傷のある患者で頻繁に発症することからも明らかなように、神経原性である可能性があり、神経系の特定の部分に作用することによる実験的再現の可能性、 vago-sympatheticの助け ノボカイン封鎖..。 しかし、肺水腫の発症の反射メカニズムはまだ十分に研究されていません。
肺水腫は通常、ペースの速い病理学的プロセスです。 それとともに発生する急性呼吸障害に加えて、体の酸塩基状態の深刻な違反が発生します。最初に、頻繁な呼吸のために、血液からの二酸化炭素の除去が増加し、アルカローシスが発生します。逆に、肺の呼吸面が減少すると、二酸化炭素が血液中に過剰に蓄積し、アシドーシスが発症します。
10. 腎浮腫。腎臓病では、浮腫が発症する可能性があり、そのメカニズムは、腎症と腎炎という2つの異なる疾病分類で異なります。
a。 ネフローゼ浮腫。腎症は、腎実質の破壊に関連する腎疾患です(たとえば、塩化水銀中毒、輸血腎病変、 アナフィラキシーショック、体内の代謝障害など)。 ネフローゼでは、体は尿中の大量のタンパク質を失うため、尿はゼラチン状の粘稠度を獲得することができます。 したがって、ネフロンへの破壊的な損傷は、血漿タンパク尿を引き起こす大量のタンパク尿を引き起こします。 その結果、血管から組織への水のろ過が増加します。 しかし、組織の水分補給状態への直接的な影響に加えて、組織内の水の濾過の増加は、腎臓の血流レベルの低下、レニン-アルドステロンメカニズムなど、ナトリウムの保持を引き起こす血液量減少につながります体内では、ADHの分泌が反射的に増加し、水の再吸収レベルが増加します。 以上のことから、膠質浸透圧および浸透圧メカニズムがネフローゼ浮腫の病因に関与していることがわかります。
b。 腎炎性浮腫。翡翠は 炎症性疾患腎臓、ほとんどの場合、自己アレルギー(自己免疫)発生であり、ネフロンの糸球体部分が主に影響を受けます。 腎炎における浮腫の病因を図に示します。 ***** shem8
ネフロン糸球体のアレルギー性炎症性病変では、腎血管は炎症性浮腫によって圧迫されます。 腎臓への血液供給の違反は、腎臓を循環する血液の量の減少を引き起こし、それが傍糸球体装置の細胞を刺激し、レニンの放出を増加させます。 後者は副腎を刺激し、副腎はアルドステロンを活発に分泌し始めます。 これは、ナトリウムの体内の遅延、組織の浸透圧受容体の刺激につながり、その結果、ADHの分泌が増加します。 後者の量の増加は、尿細管による水の再吸収の増加につながり、水は組織に蓄積し始めます。 ただし、他の人もすぐに浸透圧因子に加わります。 病原体は腎糸球体の基底膜に作用し、その構造を変化させて、膜のタンパク質が自分の体に対して抗原的に外来になるようにします。 これに関して、抗体はそれらに対して産生され始め、それは次に一般に血管膜に影響を与える。なぜなら後者は腎糸球体の膜の抗原と共通の抗原を有するからである。 したがって、身体全体では、血管膜の透過性が増加し、膜因子が腎炎性浮腫に含まれます。 腎炎では、腎フィルターの透過性が高まるため、タンパク質が尿中に排泄され始めます。 その結果、血漿はタンパク質が少なくなり、組織の膠質浸透圧と比較してその膠質浸透圧が低下し、膠質浸透圧が浮腫の病因に含まれます。
したがって、浸透圧、膜および膠質浸透圧因子は、腎炎性浮腫の病因において役割を果たす。
11. 浮腫-脳の腫れ。これらの2つの相互に関連し、相互に変化する状態は、脳虚血の結果として、脳損傷、腫瘍の間に発生する可能性があります(たとえば、長期にわたる 高血圧クリーゼ)、髄膜の炎症、および髄膜の手術中(傷害の一種)。 脳の腫れは、細胞内コロイドの水和度の増加を特徴とし、浮腫は、脳組織内の細胞外液の量の増加を特徴とします。
脳浮腫では、 一般的な症状: 頭痛、めまい、嘔吐、 失神、および焦点現象は、脳のどの部分が浮腫性流体によって最も強く圧縮されているかに依存します。 脳浮腫の主な症状は頭蓋内圧の上昇です。
脳の腫れ浮腫の主な病因は膜の1つです。これは、この臓器の血管網の膜が、その状態に違反する影響に非常に敏感であり、これらの影響に反応して透過性が急激に増加するためです。
脳の腫れ浮腫は、重度ですが可逆的なプロセスです。 タイムリーな脱水療法は、症状自体だけでなく、起こりうる合併症も完全に取り除くことができます。
脳の浮腫腫れについて言われていることはすべて、同様の状態にも当てはまります。 脊髄, しかしこの場合 脊髄症状:不全麻痺、麻痺、知覚異常等
意味。
浮腫 -漿液腔への組織液の蓄積、または臓器の間質への過剰な蓄積。
分類。
有病率に関しては、浮腫は
- ローカル、
- 地域、
- 一般。
浮腫を引き起こした病的状態の性質により、それは可能性があります
- 外傷性
- アレルギー、
- 炎症性、
- 停滞
- 腎性尿崩症、
- cachectic。
発生のメカニズムによると、浮腫は区別されます
- 静水圧、
- 膜形成性(血管障害性)、
- 低タンパク血症。
発生。
浮腫はおそらく最も一般的な病的状態です。 これは、静脈血の流出の違反、炎症、怪我、腎臓病で発生します。
発生条件。
浮腫は、組織液が血管やリンパ管に入るのが難しい場合、または体液が血管やリンパ管から出る場合に発生します。
発生のメカニズム。
静水圧浮腫は、局所的または一般的な静脈鬱血に伴って毛細血管内の血圧が上昇したときに発生します。 さらに、組織液だけでなく
「毛細血管」が来る可能性がありますが、その逆もあります。 増加した圧力勾配は、変更されていない血管回路の外側の血液の液体部分の濾過を確実にします。 このメカニズムにより、手足をきつく包帯で絞るとうっ血性浮腫が発生します。 心原性浮腫心不全を伴う。
膜形成性浮腫は、毛細血管内の通常の静水圧で発生しますが、その壁の透過性が増加します。 そのようなメカニズムは、外傷性および アレルギー性浮腫組織の肥満細胞の腐敗によって分泌されるヒスタミンの内皮への作用による。 ヒスタミン、および他の多くの物質は、炎症中の微小血管の透過性を高めます。
タンパク質異常性浮腫は、血液タンパク質含有量の有意な減少、したがって膠質浸透圧に関連しており、これにより、組織液が血管に流入しなくなる。 このような浮腫は、門脈圧亢進症および腸を介したアルブミンの有意な喪失を伴う、肝臓の肝硬変を伴う頭蓋底骨折後の空腹時の長期の鼻液漏出中に認められる。
巨視的な画像。
透明な軽いストローが空洞に蓄積します。 最大3%のバルクを含むわずかに乳白色の液体。 臓器や体の一部が拡大します。 脳浮腫では、硬膜は緊張します。 浮腫性脂肪組織はしばしばゼリーのような外観をしています。
顕微鏡写真。
浮腫性 組織は緩められます:実質要素は互いに、そしてそれらに栄養を与える毛細血管から離れて配置されますに より長い距離、付随する彼らの 顆粒状ジストロフィー、時には壊死性変化によって現れる低酸素症。 肺水腫では、間質に加えて、体液が肺胞に蓄積します。 ストーブの腫れでまた、Disseの拡張されたスペースが視覚化され始めません。 脳浮腫は、光学的に空の血管周囲腔の出現を伴う。
臨床的な意義。
の重要な流出 胸膜腔心膜腔も同様に可動域の違反につながります。 したがって、肺と心臓の機能。 大量の片側胸膜内滲出液は、縦隔の混合を引き起こし、「刺激による 迷走神経反射性心停止につながる可能性があります。 脳の浮腫は、大後頭孔の延髄の脱臼と閉じ込めにつながります。 肺水腫は重度の呼吸不全を伴います。
· 浸透圧。それは、体内の浸透圧活性物質の蓄積(尿細管での再吸収の増強によるナトリウムイオンの蓄積)によって明らかになります。 このメカニズムは、血液量減少と血圧の低下を補います。 浮腫は、この症候群が正常または増加したBCC(心臓病での静脈出力の低下、腎臓病での糸球体血流障害、門脈肝高血圧症)を背景に発症した場合に発生します。 糸球体の血流が減少すると、レニン-アンギオテンシン-アルドステロン系が活性化されます。 レニンは傍糸球体細胞から血液に入ります。 限られたタンパク質分解の結果として、アンギオテンシノーゲンはアンギオテンシンIに変換され、肺ではアンギオテンシンIIに変換され、糸球体副腎皮質によるアルドステロンの産生を活性化します。 アルドステロンは、遠位尿細管でのナトリウムの再吸収を促進し、内部環境の嗅覚過敏を引き起こします。 これにより、バソプレッシンが放出され、ナトリウムへの水の再吸収が適切に増加します。 過剰な等浸透圧液が細胞間腔に蓄積し、浮腫が形成されます。
· 膠質浸透圧。これは、低タンパク血症による膠質浸透圧の低下によって現れます。 理由は次のとおりです。ネフローゼ症候群(尿中のタンパク質の喪失)、広範囲の火傷(血漿出血)、重度の下痢(過剰なタンパク質排泄)、タンパク質欠乏(タンパク質摂取量の不足)。 この場合、静水圧の作用下で、液体は毛細血管の動脈端で血管を離れますが、膠質浸透圧が低いため、静脈端では血管に戻ることができません。 この場合、全身性浮腫(全身浮腫)が発症し、漿液性腔(腹部、胸膜、心膜)に体液が蓄積します。
· リンパ流遮断。大きな静脈血管の圧力の上昇は、対応するリンパ管の反射性けいれんを伴います-それらの圧力が上昇し、リンパの流出がブロックされます(Rusnyak-Petrovsky反射)。 このメカニズムは、リンパ毛細血管の遺伝性機能不全、つまり象皮病(象皮病)に見られます。
· 静水圧(停滞)。これは、毛細血管内の静水圧の上昇によって現れます。 このメカニズムは、小円の停滞(左心室開口部の狭窄、左心室不全)、門脈圧亢進症(肝硬変)、右心室不全(肝臓の毛細血管の圧力上昇)、高圧下で大きな静脈(鎖骨下、頸静脈)を通る液体。 静水圧の上昇はろ過を促進し、再吸収を防ぎます。これにより、細胞間空間に液体が蓄積します。
· 内皮。それは、血管透過性を高める生物学的に活性な物質の蓄積によって明らかになります。 原因:炎症、虚血および低酸素症、 アレルギー反応、機械的損傷、外毒素(ヘビ、虫刺され、化学兵器の作用)。 メカニズム:BAS(ヒスタミン、ブラジキニン、プロスタグランジン、トロンボキサン)は内皮細胞に作用し、それらの減少をもたらします。 これにより、民族間のギャップが増加し、血液タンパク質が細胞間液に浸透する可能性があります。これにより、細胞間液の膠質浸透圧が上昇し、水分を保持して血管に戻るのを防ぎます。
粘液水腫浮腫。粘液水腫は、甲状腺機能低下症の特徴である特殊なタイプの浮腫です。
発生のメカニズム:
親水性の向上 結合組織グルクロン酸とコンドロイチン硫酸が蓄積するため、心房性ナトリウム利尿因子の産生が減少するため、細胞や間質液にナトリウムが蓄積します。
機能低下の状態でのADHの効果の増加による体内の体液貯留 甲状腺
組織コロイドによる液体の結合によるムチンの形成-粘液様化合物、これは皮膚の肥厚と 皮下組織(皮膚は折りたたまれず、乾燥し、冷たく、黄色がかった色合いで青白い)。
顔のむくみ(腫れ)、表情の低下、眼窩周囲組織の浮腫が発生します。









