経壁心筋梗塞-それは何ですか? 小さな限局性心筋梗塞。 心臓発作の症状は何ですか
経壁梗塞は、心臓の壁に完全に影響を与えるため、貫通性とも呼ばれます。 心外膜、心筋、心内膜の3つの層すべてが壊死しやすい。 組織の死は、冠状動脈の血流障害によって引き起こされる持続的な虚血が原因で発生します。 原因は、血栓またはアテローム性動脈硬化症のプラークである可能性があります。 発作が終了すると、壊死部位が結合組織に置き換わり、機能している細胞(心筋細胞)の数が減少します。
大きな限局性経壁梗塞:原因と危険因子
この病気は高齢者によく見られます。 生殖年齢の女性は、血管が緊張と弾力性を維持するのを助けるエストロゲンホルモンによって保護されています。 したがって、若い年齢では、男性は苦しむ可能性が高くなります。 50年後、発症のリスク 心臓発作男女の代表者にとって、それはほぼ同じです。
 世界中の人々の主な死因は心血管系の病気であることが知られています。
世界中の人々の主な死因は心血管系の病気であることが知られています。 心臓組織の虚血は、冠状動脈の閉塞が原因で発生します。
- アテローム性動脈硬化症のプラーク;
- 分離した血栓;
- 血栓がアテローム性動脈硬化症のプラークに直接形成されることがあります。
冠状血管のけいれんは狭心症の発作を引き起こす可能性があります。 血栓形成による狭心症の合併症は非常に危険です。 次に、心臓壁への貫通損傷を伴う攻撃のリスクが高まります。
冠状動脈疾患の発症の危険因子は次のとおりです。
頻繁なストレスは、心筋壊死の発症の引き金となる要因として役立つ可能性があります。 狭心症に苦しむ人々は遵守する必要があります 予防策彼らの病気が別の攻撃に変わることがないように。
 急性経壁心筋梗塞では、典型的な症状が観察されますが、従来の梗塞よりも重症です
急性経壁心筋梗塞では、典型的な症状が観察されますが、従来の梗塞よりも重症です 心筋の貫通性壊死の症状
急性経壁前壁梗塞および後壁梗塞は、心筋に重大な損傷を与えるため、無症候性になることはめったにありません。 原則として、一般的な倦怠感は攻撃の前後に持続します。 各患者において、心筋壊死は個別に発症します。これは、臨床症状の重症度が異なることを意味します。
心筋の経壁壊死には、以下の症状があります。
- 仕事の中断、心臓のリズムの違反(心臓が止まり、胸から飛び出す);
- 肺の血液の停滞により、心臓喘息の典型的な症状が発生します(重度の息切れ、窒息まで)。
- 同様の発作を少なくとも一度経験した患者は、これはひどい状態であると主張します。
- 胸骨の後ろで急性の痛みを押し、左肩甲骨、肩に放射状に、 左側下顎と背中;
- 不安感、健康と生命への恐れ;
- 病的な蒼白、冷たい汗、手足のしびれ。
胸に非常に強く、波打つ、そして長続きする痛みを少なくとも一度は感じた人は、それが何であるかを永遠に覚えています 経壁梗塞心筋。 急性期と亜急性期の後、病気の瘢痕期が始まります。 壊死の部位は結合組織に置き換わり、臨床症状の重症度は低下します。
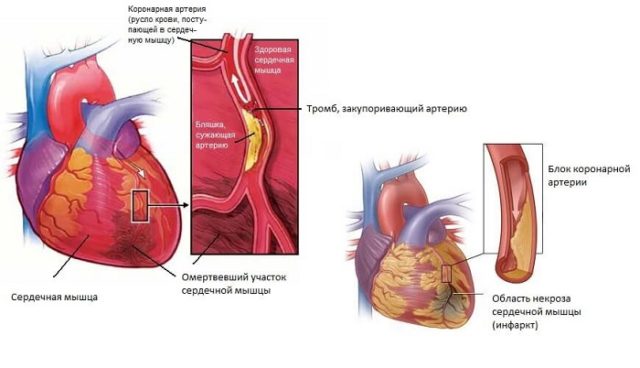 経壁心筋梗塞は、心筋層の壊死の一形態であり、心筋への血流の急激な停止の直接的な結果であり、心臓の壁全体が完全に影響を受けます。
経壁心筋梗塞は、心筋層の壊死の一形態であり、心筋への血流の急激な停止の直接的な結果であり、心臓の壁全体が完全に影響を受けます。 どのような合併症が発生する可能性がありますか?
心筋の壊死の存在を無視すると、深刻な合併症のリスクが高まります。 医師は、心筋梗塞を少なくとも1回経験したことがある人は、心臓への負荷を軽減するのに役立つ薬を服用し、食事とレベルを注意深く監視することを推奨しています。 身体活動..。 そのような人が心配することは非常に望ましくありません。
に 初期の結果心筋壊死には以下が含まれます:
- リズム障害(頻脈、徐脈、心房細動);
- 伝導違反( 異なる種類封鎖);
- 動脈瘤と心臓の破裂;
- 心臓突然死;
- 乳頭筋の損傷による僧帽弁逆流;
心筋への負荷の増加に関連する疾患の後期合併症:
- 心不全;
- ドレスラー症候群;
- 血栓性心内膜炎。
開発を避けるために 危険な結果、冠状動脈疾患を時間内に診断することは非常に重要です。 患者の苦情、彼の苦情に注意を払う必要があります 外観そしてベッドの位置、既往歴の循環器系の病状の存在。
 心原性ショックの症状は、ほとんど常に経壁梗塞を伴います。
心原性ショックの症状は、ほとんど常に経壁梗塞を伴います。 病気の最も一般的な形態の中には、次のものがあります。
- 前壁の急性経壁心筋梗塞;
- 後壁(下壁)の急性経壁心筋梗塞;
- 他の特定の局在の急性経壁心筋梗塞。
診断を行うときに、壊死の領域を特定することが難しい場合があります。 病気の診断には、予約が適切です 一般的な分析血液、尿、マーカー酵素(トロポニン、ミオグロビン、CPK-MB)の測定。 心筋壊死を伴うECGでは、病理学的Q波、等電線より下のT波変位を検出できます。
治療法
心臓発作を止めるための応急処置は救急車を呼ぶことです。 舌の下でニトログリセリン錠剤を使用することの無効性によって、心臓発作を狭心症と区別することが可能です。
 経壁梗塞の急性期(最大12日)の治療は、集中治療室または 集中治療
経壁梗塞の急性期(最大12日)の治療は、集中治療室または 集中治療 医者が外出中、それは必要です:
- 新鮮な空気へのアクセスを提供します(窓を開け、エアコンをオンにし、タイトな服を脱ぎます);
- ニトログリセリン錠でけいれんを和らげてみてください。
- 300gのアスピリン錠を噛んでください。これにより血液が薄くなります。
- 人をリラックスさせ、枕を置いて 上部体はより高く、膝で患者の足を曲げます。
その後、医療スタッフの到着を待つ必要があります。 痛みが非常にひどい場合は、麻薬性鎮痛薬による発作の緩和が必要になる場合があります。 除去後は覚えておく価値があります 疼痛症候群冠状動脈疾患のさらなる治療のために医師の診察を受ける必要があります。
心筋梗塞の治療では、以下が広く使用されています。
- 抗虚血薬;
- 抗凝固剤(血液凝固を減らす);
- 抗血小板薬(血栓の形成を防ぐ);
- 血栓溶解剤(血栓を分解する酵素);
- スタチン(コレステロール値を下げる);
- ビタミン複合体(抗酸化剤)。
狭心症治療薬は、心筋虚血のリスクを軽減します。 それらは組織の酸素需要を減らし、心臓への負荷を減らし、より低くします 血圧心拍数、再発防止に役立ちます。
 V 必須追加 薬心臓の血管を拡張し、側副血行路の発達を確実にします
V 必須追加 薬心臓の血管を拡張し、側副血行路の発達を確実にします 経壁心臓発作の後、どのようなライフスタイルを送るべきですか?
心筋の軽度の壊死でさえ、瘢痕の形成を伴う結合組織に置き換わるため、機能する心筋細胞の数は、新たな発作のたびに減少します。 心臓発作を経験した人は、ストレスや過度の身体活動が2回目の発作を引き起こす可能性があるため、循環器系の状態に十分注意する必要があります。
予後は多くの要因に依存し、その中で壊死部位の局在が区別されます:
- 下心筋壁の急性経壁梗塞。 それは非常に危険な状態であり、激しい痛みと息切れを伴い、他の形態よりも多くの場合、死に至ります。
- 前壁の急性経壁心筋梗塞は、この疾患の他の亜種と大差ありません。 表現力 臨床症状によって異なります 痛みの閾値人と壊死組織のサイズ。
- 他の特定の局在の急性経壁心筋梗塞。 理論的には、心筋はその中のどこでも影響を受ける可能性があります。 病気の経過の重症度は、個々の症例によって異なります。
重要な役割は、歴史における発作の数と影響を受けた組織のサイズによって果たされます。 不快な合併症を発症するリスクを減らすために、人はタイムリーな予防に注意を払う必要があります。 すべての悪い習慣を排除し、屋外でより多くの時間を過ごし、ストレスや過度の運動を避ける必要があります。 食事には、以下を含む食品を含めるべきではありません たくさんの肥満。 適切な呼吸を発達させ、心臓血管系を強化することを目的とした体操の治療は有用です。

教育:ヴォルゴグラード州 医科大学教育レベル:より高い。 学部:医学...
心筋(心筋)に少量の酸素が供給されると、 虚血性疾患心臓(虚血)。 最も深刻なタイプの虚血の1つは心臓発作です。
心筋細胞は、心臓に酸素を供給する動脈の1つが狭くなるかブロックされると死にます。 栄養素..。 動脈への損傷が軽微な場合、狭心症が発生します。 そしてダメージ 広いエリア心筋は必然的に心臓発作を伴います-心臓に軽い痛みを感じても、患者の緊急入院を必要とする病気です。
治療が正常に完了すると、心筋の損傷した領域は結合組織で生い茂ります。これは、瘢痕が形成されたときに皮膚の表面に現れるものと似ています。
この病気の原因は何ですか?
ほとんどの場合、心筋梗塞は、血管壁にアテローム性動脈硬化症のプラークが形成されるために発生します。 時間が経つにつれて、それはますます多くなり、それによって適切な血液循環への障害を生み出します。
心筋への血流が制限または停止すると、栄養を奪われた細胞は死に始めます。
今日、非常に若い年齢の男性はしばしば心筋梗塞の犠牲者になります。 これは、女性の性ホルモン、特にエストロゲンが、心臓血管の閉塞から女性を確実に保護するという事実によるものです。 しかし、閉経が近づくと、男女ともに心臓発作を起こす可能性は同じになります。
病気の種類は何ですか?
心筋梗塞の分類は、その場所と深さによって異なります。 心臓壁が完全な深さまで損傷すると、心臓発作が発生します。これは、貫通、Q陽性、またはST上昇(上昇)を伴う梗塞とは別の呼び方ができます。
心臓発作が心臓壁に完全な深さまで影響を及ぼさない場合、それは非貫通性、Q陰性、またはST上昇なしと呼ぶことができます。 診断は通常、心臓発作の影響を受ける心臓の領域を示します。 さらに、損傷した心臓壁も示されます。
心筋の主要部分に影響を与える大規模な心筋梗塞もあります。 大規模なものとは異なり、小さな限局性梗塞はごく一部にしか影響しません。
さらに、再発性梗塞が発生することがあり、これは前の梗塞から4週間以内に現れ、心筋梗塞が繰り返され、28日以上後に現れます。
心臓発作の症状は何ですか?
 心筋梗塞は通常4つの期間にわたって発症し、それぞれに明確な症状があります。
心筋梗塞は通常4つの期間にわたって発症し、それぞれに明確な症状があります。
- 通常突然始まり、症状に応じて、いくつかのタイプに分けられる最も急性の期間:
- 痛みのタイプ。 統計によると、心臓発作の90%はこのタイプに従って発症します。 主な症状は、鎖骨、腕、肩、肩甲骨、下顎に広がる胸痛です。 強い痛み数日続くことがあります。
- 喘息タイプ。 この場合、病気の発症の兆候は、息切れ、動悸、息切れ、青みがかった肌の色合いです。 喘息型の心筋梗塞は主に高齢者に発生します。 同様の症状二次梗塞の特徴でもあります。
- 腹部(腹部)タイプ。 このタイプの症状は、急性腹痛、吐き気、嘔吐、腹部膨満などです。
- 不整脈タイプ。 強く頻繁な心拍、および心臓のリズムの乱れによって現れます。 逆に、心拍が非常にまれになる場合もあります。
- 大脳(大脳)タイプ。 このタイプは、激しい頭痛、めまい、視力の問題が特徴です。
- 約10日間続く急性期。 この期間中に、死んだ心筋細胞の部位が最終的に形成されます。 以前に心筋の死んだ細胞と機能している細胞が無秩序に配置されていた場合、今ではそれらは分離されています。 死んだ筋細胞が徐々に細胞に置き換わっています 結合組織..。 この間、病気の人の血液への細胞崩壊生成物の流入により、体温が上昇する可能性があります。
- 2〜4か月続く可能性のある亜急性期間。 この間に、心筋の死んだ組織の部位に最終的に瘢痕が形成されます。 焦点の中心に広範囲の梗塞がある場合、薄い組織がかなり長い間残り、それは張力の下で伸ばされる可能性があることに留意する必要があります。 結果は動脈瘤です。 時には、かなりまれな合併症の可能性があります-心臓の破裂は、ほとんどの場合致命的です。 したがって、痛みや息切れの訴えがなくても、患者は医師のすべての推奨事項に厳密に従う必要があります。
- 梗塞後の期間は最大6か月続きます。 患者は徐々に回復しているが、現時点では、続発性心筋梗塞、狭心症の発症および心不全の可能性が高い。
この病気でどのような合併症が発生する可能性がありますか?
心筋梗塞に関連するさまざまな合併症がいくつかあります。
- 心原性ショック。心臓の活動が突然低下します。 心原性ショックの結果、急激な低下が起こります 血圧..。 これは非常に危険な合併症であり、すぐに、場合によってはほぼ瞬時に発症します。 心原性ショック多くの場合、致命的です。
- 心臓腔内の血栓形成。 それらが心臓を出るとき、血栓は動脈をブロックし、それによって他の臓器への血流をブロックする可能性があります。 これは、脳卒中や他の内臓の心臓発作を引き起こす可能性があります。
- 生命を脅かす心臓のリズム障害;
- 高齢者に最も頻繁に発生する精神障害。
しかし、心筋梗塞の発生は多くの合併症を引き起こす恐れがあり、それらの発生を予測することは不可能であるため、これがすべてではありません。 したがって、心筋梗塞を治療するときは、医師のすべての推奨事項に厳密に従う必要があります。 心臓発作の場合、急いで医療機関から退院したり、仕事に行ったりしてはいけません。 患者がすでに回復したと信じている場合でも、回復中の過度の活動は突然の、そしてしばしば重篤な合併症を伴います。
病気はどのように診断されますか?
 心筋梗塞の最初の兆候は、その領域の痛みです 胸長期間(30分以上)持続します。
心筋梗塞の最初の兆候は、その領域の痛みです 胸長期間(30分以上)持続します。
2番目の兆候は、心電図の多くの特徴です。たとえば、高T波です。したがって、梗塞状態の患者が疑われる場合は、ECGが20〜30分ごとに繰り返されます。 この場合、心電図のわずかな変化を注意深く監視する必要があります。
心筋梗塞の3番目の兆候は、心臓細胞の死後に現れる物質の患者の血液中の検出です。
ECG後、特徴的な変化が見られない場合は、心臓壁の状態と収縮を研究するために冠動脈造影と心エコー検査が処方されます。
伝統医学は治療のために何を提供しますか?
心筋梗塞の治療法は、痛みを取り除き、血流を回復し、心筋の酸素需要を減らし、心臓発作の合併症を治療し、心筋梗塞の影響を受ける心筋領域を最小限に抑えることです。
痛みは麻薬性鎮痛薬で軽減されます。 痛みは交感神経副腎系の影響により心臓への負荷を大幅に増加させるため、主なタスクは痛み症候群を予防することです。 痛みの信号は神経系によって供給され、副腎はアドレナリンの放出を増加させ、その結果、心臓への負荷を増加させます。 痛みを和らげる過程で、心拍数が低下し、心筋による酸素の消費が減少します。 また、これにはベータ遮断薬を使用し、アドレナリン受容体を遮断し、アドレナリンが心拍数に影響を与えないようにします。
心筋梗塞を患ったすべての患者は、鼻腔チューブまたは呼吸マスクを使用して酸素を吸入する必要があります。
 患者はまた、血栓溶解剤(血栓を溶解し、血管内の血液循環を回復させる物質)による治療コースを処方されます。 血栓溶解剤による治療には多くの禁忌があります-大量の失血、高血圧、重度の肝疾患。 しかし、これにもかかわらず、血栓溶解剤は救急医によってしばしば使用されます。これらの薬を適時に使用すると、心臓発作の影響を受ける心筋の領域が減少するためです。
患者はまた、血栓溶解剤(血栓を溶解し、血管内の血液循環を回復させる物質)による治療コースを処方されます。 血栓溶解剤による治療には多くの禁忌があります-大量の失血、高血圧、重度の肝疾患。 しかし、これにもかかわらず、血栓溶解剤は救急医によってしばしば使用されます。これらの薬を適時に使用すると、心臓発作の影響を受ける心筋の領域が減少するためです。
血栓溶解療法に禁忌がある場合は、血管形成術が使用されます。これは、血液循環の回復に役立ちます。 カテーテルを使用して局所麻酔下で患者にバルーンを導入します。 液体がバルーンに注入され、バルーンが拡張し、損傷した動脈の内腔が増加します。 次に、カテーテルとバルーンを取り外します。
心筋梗塞の場合、抗凝集療法と抗凝固療法が併用されます。 これは血栓を防ぐのに役立ちます。
アセチルサリチル酸製剤は抗血小板薬です。 抗凝固剤は、血液凝固を減らし、新しい血栓の形成を防ぐように設計されています。
血栓溶解療法やベータ遮断薬が使用できない場合があります。 これらの場合、アンジオテンシン変換酵素(ACE)阻害剤が使用されます。 これらの薬は、心筋梗塞の合併症を防ぎ、心不全の発症を防ぐのにも役立ちます。 しかし ACE阻害剤そしてそれ自体が心臓発作の合併症を引き起こす可能性があります。 それらは体内で起こる酵素プロセスに影響を及ぼし、不活性な酵素が活性な酵素に変換されるのを防ぎます。 これらは、順番に、血管を収縮させ、血圧を上昇させます。
ACE阻害薬を利尿薬(利尿薬)と組み合わせて使用すると、その有効性が高まり、それぞれの悪影響を最小限に抑えることができます。 利尿薬は さまざまな病気腫れが発生します。
心筋梗塞では、提供を遅らせることは不可能です 医療そうでなければ、それは心臓の損傷の領域を大幅に増やす可能性があります。 したがって、心筋梗塞の疑いが少しでもある場合は、緊急に救急車を呼ぶ必要があります。
心臓の領域に15分以上続く切迫した痛みの場合、緊急に医師に相談する必要があります。 心臓領域の痛みが5分以上続き、嘔吐、全身の脱力感、呼吸困難を伴い、ニトログリセリンを服用しても止まらない場合も、同じことを行う必要があります。 救急車チームが到着する前に、最初の錠剤を服用してから5分後に2番目のニトログリセリン錠剤を服用する必要があります。
従来の治療法は、病気の急性期には禁忌です。 この場合、心筋梗塞は緊急の医療処置を必要とします。
伝統医学では、リハビリ期間中に壁を強化するのに役立つさまざまな医薬品や点滴の使用を推奨しています 血管心の働きを改善します。 注入液の組成には、キンセンカ、サンザシの花、ディルシード、バレリアンルーツ、ガマズミ属の果実、フェンネルフルーツ、ミントが含まれます。 次のような野菜や果物を食べることもお勧めします。
- カブ;
- ビート;
- 新鮮なニンジン;
- だいこん;
- 葡萄;
- りんご。
心臓の働きは、以下の影響を受けます。
- クルミ;
- アーモンド;
- ドライフルーツ;
- 発芽した小麦の粒。
病気の予防とは何ですか?
心筋梗塞の予防は、一次と二次に分けられます。
に 一次予防参照 健康的な画像人生-特に 適切な栄養、適度な飲酒、禁煙、身体活動。 これらすべての規則に従うことで、心筋梗塞を発症するリスクを大幅に減らすことができます。
二次予防には、抗凝固薬、ベータ遮断薬、ACE阻害薬の服用が含まれます。
心筋梗塞を発症するリスクの指標の1つは高レベルのコレステロールであるため、再発性心臓発作を防ぐために、コレステロールレベルを下げるように設計された薬剤であるスタチンが処方されます。
カルシウム拮抗薬は、心筋へのカルシウムイオンの流入を防ぐ特殊な薬です。 これにより、冠状動脈が拡張します。 ベータ遮断薬が禁忌である場合、長時間作用型カルシウム拮抗薬が使用されます。
このような薬の使用は、心臓発作の急性期、心不全の兆候が現れたとき、および左心室の機能不全の間は禁忌です。 これらの病気では、心臓のポンプ機能が損なわれ、カルシウム拮抗薬の摂取がこのプロセスを悪化させます。
時々、多価不飽和脂肪酸は、心筋梗塞の治療のために処方され、それらを上記のすべての薬と組み合わせます。 これは新陳代謝を改善します。
病気の合併症の予防はどのように行われるべきですか?
心臓発作の急性期における治療の主なタスクの1つは、不整脈、血栓症、心不全、心臓破裂など、さまざまな種類の合併症の予防です。 そのようなことによって引き起こされる合併症のリスクの大幅な削減 治療法、酸素吸入、薬物の適時の使用、血液循環の回復、疼痛症候群の緩和、患者の注意深い輸送など。
心筋梗塞の場合、初めて安静を順守する必要があるときは、身体的および精神的な安静を確保し、患者の血圧と心電図の測定値を定期的に監視します。
遅発性合併症は、心臓発作の発症から数週間後に発生する可能性があります。 最も一般的なのは、心不全などの長期的な合併症です。 この病気を防ぐために、心臓発作の治療の最初から、あなたはそのようなものを取るべきです 薬ニトログリセリン、ACE阻害薬、利尿薬、ベータ遮断薬など。
心筋梗塞の初期段階と後期段階の両方で、患者は精神障害を経験する可能性があり、そのために患者は治療を受けることを拒否します。 経験豊富な心理療法士の助けだけがここで助けになります。
- < Назад
 心筋梗塞は本質的に心筋の壊死であり、心筋の突然の酸素欠乏で発生します。 数十年前、心筋梗塞は高齢者の病気でした。 今日の現実は、この病気が非常に「若く」なっていると言っています。そのような診断を受けた循環器科の患者の中には、30歳の男性さえいます。 若い女性は心臓発作を起こす可能性がはるかに低くなります。 心筋壊死はその結果として危険であり、せいぜいそれは障害であり、最悪の場合それは致命的です。
心筋梗塞は本質的に心筋の壊死であり、心筋の突然の酸素欠乏で発生します。 数十年前、心筋梗塞は高齢者の病気でした。 今日の現実は、この病気が非常に「若く」なっていると言っています。そのような診断を受けた循環器科の患者の中には、30歳の男性さえいます。 若い女性は心臓発作を起こす可能性がはるかに低くなります。 心筋壊死はその結果として危険であり、せいぜいそれは障害であり、最悪の場合それは致命的です。
人体をメカニズムとして想像すると、心臓は一定モードで動作しているエンジンと比較することができます。
失敗は、冠状動脈を塞ぐ血栓を引き起こす可能性のある酸素の不足が原因で発生します。
アテローム性動脈硬化症のプラークが破裂した瞬間、血球が血管の壁に付着し、その結果、層が徐々に厚くなり、ある時点で、プラグの形の血餅が閉塞します。損傷した船。 心筋のその後のプロセスは非常に迅速に発生します-毎分が重要です。 血栓が血管内腔を完全に閉じてから10分後、心臓は酸素欠乏を経験し始め、現れます 酸素欠乏..。 次の30分で、不可逆過程が体内で起こり始め、数時間後(6時間以内)に筋肉が死にます。
他の病気と同様に、心臓発作は徐々に進行し、5つの段階を経ます。 最初の、梗塞前の状態と呼ばれる、人は2分から1ヶ月になることができます。 この期間中、狭心症の頻繁な発作が観察されます-心臓は、いわば、必要な量の血液を送り出すことができないという信号を出し始めます。 この段階の患者が心臓専門医に転向した場合、心臓発作を回避する可能性は非常に高くなります。
狭心症の発作が無人のままである場合、次の段階は急性発作であり、 差し迫った痛み与える 左手と肩、胸骨の後ろの灼熱感。 人はこの状態に最大3日間滞在できます。 徐々に、攻撃の絵は蒼白によって補完されるかもしれません。 肌、発汗、吐き気、顔面紅潮、パニック感。
急性期は最大1週間半続き、この段階で人の体温が上昇し、心筋の損傷領域に瘢痕が形成されます。
次の8週間で、重大度 痛み減少すると、亜急性期が始まり、その間に瘢痕が最終的に形成され、肥厚します。
梗塞後6週間の段階は、患者の相対的な安定化を特徴とし、心筋の繰り返しの壊死のリスクが高まるのは、疾患の経過のこの期間です。
毎分が貴重であり、救急車の呼び出しを遅らせることはできないという理解を持って心筋梗塞の治療に取り組む場合、回避する可能性が高くなります 致命的な結果そして命を救います。
このような複雑で責任あるタスクを実行する私たちの心は、非常に単純です。 これは、体全体に血液を送り出すように設計された穴のある一種の筋肉の毛皮です。 そのため、心筋(心筋)の健康は、生物全体の健康と生命にとって非常に重要です。 おかげで 様々な理由この筋肉は心臓発作、つまり心臓の筋線維の壊死によって打たれる可能性があります。 これはどのような病気であり、その発生と発症の理由は何ですか?
「壊死」の概念
壊死は細胞の死であり、その結果、これらの細胞からなる組織の死です。 このプロセスにはいくつかの段階があります。 に 初期その発達は治癒することができますが、すでに第二段階(壊死)で、細胞は止められないジストロフィーの性質の変化を受けます。 その後、細胞と組織の部位が死んで分解します。
壊死の種類
現代医学は、以下のタイプの壊死を区別します。
次に、直接壊死には以下を含める必要があります。
- 外傷性、それを破壊する化学的および物理的要因の細胞への作用から生じる。
- 有毒で、細菌性の有毒因子の影響下で発生します。
間接壊死には以下が含まれます:
- アレルギー性(例、慢性肝炎における肝壊死)。
- Trophonephrotic(例:末梢疾患における褥瘡 神経系および中枢神経系)。
- 血管。
心筋壊死の病因
心臓の筋線維の壊死性変化は、酸素の供給が不十分なために発生する可能性があります。 これは、次の理由で発生する可能性があります。

この場合、血液供給の違反により心筋壊死が発生するため、血管壊死について話します。 さらに、非冠状心筋壊死が発生します。
心筋の非冠状動脈壊死
心筋へのそのような損傷は、全体として、体内の酸素不足が原因で発生する可能性があります。 ステロイド薬を服用している間のカリウム-ナトリウム代謝の違反; 免疫性の心臓へのダメージ。
心筋壊死の発症の素因となる要因
いくつかの要因が心筋壊死(梗塞)の発症に寄与しています:
これらの要因が1つでも、さらにいくつか見つかった場合は、この病気を時間内に防ぐために、自分の健康について考え、それらを除外する必要があります。 また、あなたが遺伝的素因を持っている場合 この病気、それなら私たちはアルコールを吸ったり乱用したりする必要はありません。 心筋梗塞のような病気を治すよりも予防する方が簡単なので、健康に気をつけてください。
51.壊死中の核の変化を一覧表示します。
1)核濃縮
2)核崩壊
3)核溶解
52.壊死中の細胞質の変化を一覧表示します。
1)細胞質タンパク質の凝固と変性
2)プラズマレキシス
3)原形質分離
53.心臓発作とは何ですか? その発生の具体的な理由をリストしてください(5)。
心臓発作-内転動脈の急性循環障害に起因する壊死。 原因:血栓症、塞栓症、けいれん。
54.突然変異とは何ですか(3):
これは壊死の結果であり、境界の炎症の線に沿って死んだ領域が自発的に拒絶されます。
55.78歳の男性 右足浮腫性、腫れ、黒緑色、悪臭を放つ。 プロセスとそのタイプに名前を付けます。 (患者の年齢を考慮に入れて)最も頻度の高い疾患とその合併症を示してください。これにより、上記の変化が生じました(4)。
壊死、湿性壊疽。 アテローム性動脈硬化症、血栓症。
56.壊疽とは(2):
これは、外部環境と接触している組織の壊死です。
57.絞扼性ヘルニアの緊急手術中に、小腸のループがヘルニア開口部で絞殺されていることが判明した。 門の切除と腸の解放の後、それは濃い紫色で、鋭く浮腫性であることがわかります。 腸のこの部分を切除した。 腸内のプロセスに名前を付け、腸の一部を取り除く必要性を説明します(3)。
腸の壊疽がありました。 死んだ組織は崩壊し、崩壊生成物が吸収されます。 酩酊や腹膜炎の発症を防ぐために、腸の死んだ部分を取り除く必要があります。
58.出血性肺梗塞はどのような状態で発生しますか? それで典型的な臨床症状を説明してください(4)。
静脈うっ血と肺への二重血液供給の状態で。 症状:脇腹の痛み(反応性胸膜炎)、黄疸、喀血。
59.患者は突然死した。 剖検により明らかになった:左中央の内腔 大脳動脈血栓によって閉じられ、GMの左半球の側頭葉領域では、白質と灰白質の通常の相互作用が妨げられ、どろどろした灰色の一貫性に焦点が当てられています。 このプロセスを呼び出します(2)。
虚血性(白)脳梗塞。
60.心臓発作の形態学的タイプをリストします。
1)虚血性
2)出血性
3)出血性花冠を伴う虚血性
61.組織デトリタスとは何ですか(2):
死んだ組織の自己消化産物。
62.湿性壊疽の種類を一覧表示します。
1)床ずれ
63.壊死の考えられる結果をリストします。
1)組織(傷跡)
2)カプセル化
3)突然変異
4)石化(骨化)
5)軟化による嚢胞
6)化膿性融合
64.原因に応じて壊死を分類します。
1)外傷性
2)有毒
3)trophoneurotic
4)アレルギー
5)血管梗塞
65.心不全で亡くなった人の胸膜の下の肺に、三角形の暗赤色の空気のない領域が見つかりました。 近くの血管の内腔は、血管から取り除くことができない暗赤色の密な血塊で閉じられています。 変化に名前を付け、この患者の血管の血液の変化の理由を説明します(3)。
出血性肺梗塞。 肺の動脈血管の血栓症。
66.壊死の臨床的および形態学的形態を与える。
1)凝固
2)照合
3)壊疽
4)隔離
5)心臓発作
67. 69歳の女性が、皮質下神経節の領域で脳が軟化したために死亡した。 仙骨と臀部の皮膚には、組織の腐敗を伴う広範な潰瘍があり、仙骨が露出し、灰色がかった紫色で腐敗臭があります。 プロセスとそのタイプに名前を付け、その起源を説明します(4)。
湿った壊疽、床ずれ。 神経支配および血液供給に違反する軟組織の長期の圧迫-栄養尿性壊死。