危険性とは何ですか?肺塞栓症はどのように治療されますか? 肺塞栓症。
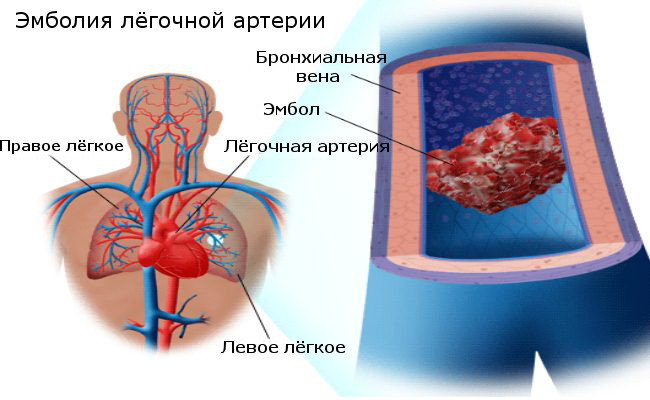
肺塞栓症は、血栓が肺動脈に入る状態です。 小さな血栓は通常、脚、骨盤、腕、または心臓の血管に形成されますが、大きくなることもあります。
脚や腕の大きな静脈に形成されるこのような血栓は、などの診断につながります。 肺塞栓症血栓の一部または全部が壊れて、血流を通って静脈を通って肺に移動するときに発生します。
血栓は肺の血管を通過し、小さすぎて動き続けることができない血管に詰まるまで、小さい血管に到達し続けます。
同時に、血液の全部または一部を遮断し、肺に入るのを防ぎます。 これらの障害物は、肺の血流障害を引き起こし、二酸化炭素を逃がしません。
肺の特定の部分で血液が遮断されているため、酸素を得ることができません(灌流)。 肺を通る血流による肺の換気プロセスが中断され、換気と灌流の不平等が生じます。
言い換えれば、肺の領域は換気されます(空気を受け取ります)が、二酸化炭素の副産物を酸素と交換するために血液を受け取りません。
肺塞栓症がひどい場合、それはミスマッチにつながる可能性があり、患者は血液中の酸素が不足しており、その結果、ひどい息切れが現れる可能性があります。
場合によっては、血栓が非常に大きいため、血液が肺に入る心臓の右側から血流が遮断されます。 これは即死につながる可能性があります。
血栓が肺動脈を完全に塞いでいない場合、酸素の需要が増えると症状が現れます(たとえば、運動中)。 肺梗塞(動脈閉塞による肺組織の死)が発生する可能性があります。
肺塞栓症の原因
人が血栓を発症しやすくする要因はいくつかあり、血栓は最終的には緩んで肺に移動する可能性があります。
ヴィルヒョウのトライアドは、血餅の形成の理由を説明しています。 このトライアドには次のものが含まれます。
- 固定化(血流速度の低下);
- 血管壁の損傷;
- 凝固亢進状態( 凝固性の向上血液)。
危険因子
- 固定化:脳卒中、骨折、または怪我 脊髄腕または脚のいずれかで血栓が発生する可能性のある位置で睡眠を強制します。
- 旅行:飛行機に座ったり、車で長距離を移動したりするなどの長距離移動は、脚の血栓のリスクを高めます。
- 最近の取引(回復を目的とした、身体への外科的損傷による状態の凝固亢進を含む)。 それらはまた、しばしば不動に関連し、手術によっては血管の損傷に関連することもあります。
- 外傷または傷害(特に足)
- 肥満
- 心臓病
- 脚の血栓
- Phlebeurysm
血液凝固を増加させる要因
- 妊娠
- エストロゲン療法と経口避妊薬
- タンパク質と酵素の欠如

肺梗塞-肺塞栓症の深刻な合併症であり、組織死を引き起こした
症状
すべての塞栓ではありません 肺動脈同じ兆候と症状があります。 しかし、特定の症状は血栓塞栓症を示している可能性があります。
現れる可能性のある兆候と症状:
- 胸痛:痛みは非常に鋭く、縫い目があり、突然発症することを特徴とし、深呼吸中に発生するとさらに悪化します。
- 特に労作時の息切れ。
- 不安や不安
- 咳:この咳は通常乾いており、喀血を伴うことがあります。
- 発汗
- あなたがこれらの症状のいずれかを持っている場合、手や足の腫れや痛みを訴えている、または最近訴えた場合、または以前にこれらの危険因子のいずれかを持っている場合、医師は血栓を疑うことがあります。
いつ医療援助を求めるべきか
人が胸の痛みを経験した場合は、救急車を呼ぶか、部門に行く必要があります 救急医療すぐに最寄りの病院。
肺塞栓症は、最新の検査や機器を使用しても、医学的に診断することは困難です。 このため、肺塞栓症は致命的となる可能性があるため、自宅で自分自身を診断しようとするのではなく、すぐに救急科に行って専門的なケアと状態の評価を行う必要があります。
診断
確定診断では、心臓にカテーテルを挿入し、肺血管に色素を注入する必要があることが多いため、肺塞栓症の診断は長年にわたって医師にとって困難でした。
画像技術が進歩するにつれて、特にコンピューター断層撮影血管造影法で診断が容易になりました。 慢性肺塞栓症の患者は、診断が不明であるために潜行性の非特異的な症状を示したり、剖検で見落とされたり発見されたりする場合があります。
現在、医学文献は医師にこの診断を彼らの最初に置くように促しています 鑑別診断、死の可能性があるため。 残念ながら、肺塞栓症や深部静脈血栓症の臨床検査は不正確であることがよく知られています。
したがって、他の研究を行う必要があります。 テストの多くは具体的ではありませんが、肺塞栓症に関連している可能性のある兆候を見つけます。 これらのテストは次のように実行されます。
- 胸部X線(心不全や気胸など、息切れの他の原因を示す場合があります)
- 心電図(ECG-肺塞栓症、特に大きな血栓で発生する可能性のある頻脈と変形パターン)
- 血液検査 (一般的な分析血液は感染症を除外するのに役立ちます)
- D-ダイマーテスト(血栓の分解産物を測定します-結果が陰性の場合、これは、肺塞栓症が上昇している場合、患者が肺塞栓症になる可能性が低いことを意味します-多くのことがこのテストの増加を引き起こすため、これはあまり有用ではありません)。 これは、肺塞栓症、妊娠、癌、最近の手術、および感染症に関連している可能性があります。
- 二重静脈スキャン(腕や脚の場合もあります)深部静脈血栓症の有無を確認できます。
検査結果の写真
|
肺塞栓症の人の胸部X線写真。 長い矢印はハンプトンのこぶを指しています(左肺のくさび形の不透明度。これは肺梗塞によるものです)。 短い矢印(右肺)は、下行肺動脈の拡張を示します |
|
|
これらの検査は通常1回行われますが、患者の病歴と予備検査で肺塞栓症が示唆される場合は、少なくとも1つ以上の検査が次のように行われる可能性があります。
- 肺血管造影肺塞栓症の診断におけるゴールドスタンダードです。 この場合、カテーテルは鼠径部の大静脈に挿入され、 右側心臓と主肺動脈。 染料を導入し、X線を使用して写真を撮ります。 このテストは、その特定の複雑さのために、最近ますます行われていません。
- 新世代のCTを使用した肺のCT、肺動脈塞栓症プロトコル。肺動脈を視覚化するために染料が注入されます。 肺塞栓症の100%診断ではなく、新しいCTの解像度が向上したため、標準的な血管造影法に近づいています。
- 換気灌流スキャン吸入された空気の位置を特定し、それを血流と相関させる化学物質の放射性同位体を使用します。 肺内の空気の流れは良好であるが、肺区域が不十分であるか、血流がない場合、これは血栓が存在する可能性が高いことを示しています。 この検査は通常、肺塞栓症がないことを示しているため、読みやすいです。 低料金臨床状況にもよりますが、肺塞栓症になる可能性は30%です。 高率では、肺塞栓症の可能性が90%になる可能性があります。 平均、または不確定は、その中間にあります。 この検証に関連する重要な質問は、事前テスト確率と呼ばれます。 これは、臨床状況(病歴、身体的およびその他の補助的検査)によって、人の肺塞栓症の可能性を判断できることを意味します。 肺塞栓症の可能性が除外されていない場合、スキャンはより正確になり、逆もまた同様です。
肺塞栓症の治療
いつ 男が歩いている胸痛または肺塞栓症を示す可能性のあるその他の症状がある救急科または診療所では、診断がまだ確認されていないため、評価の開始からすべての治療が行われるわけではないことを忘れないでください。
痛みのある患者 胸心臓モニターに配置され、カテーテルが挿入される可能性が高く、検査室は心電図(EKG、EKG)も要求します。
肺塞栓症の人の中には重症の人もいます。 彼らは重度の息切れに苦しんでいます、低い 血圧、および低酸素濃度。 血圧を維持または上昇させ、血液中の酸素を増加させるために、はるかに強力な治療が行われます。
治療のために最も一般的に使用される手順
- 酸素補給..。 これらの1つは、鼻の先端に挿入され、鼻カニューレと呼ばれるチューブを介して供給することです。
- 患者が非常に 低レベル空気、その後、追加のフィードのために、特別なマスクが付けられます。
- 患者は、機械的人工呼吸を必要とするほどの重度の息切れを起こす可能性があります。..。 大きなチューブが気管(気管)に配置され、患者の呼吸を助けたり完全な呼吸を提供したりする人工呼吸器に接続されます(患者は通常無意識です)。
- 抗凝血薬重度の症状のある患者に投与される場合があります。 カテーテルを通して投与されるか、皮膚に挿入されるか、経口投与されます。
抗凝血
まず第一に、ヘパリンが提供されます。 それはカテーテルを通して挿入され、それ以上の血餅形成を止めるように働きます。 継続的に投与されます。
別の同様の薬は、エノキサパリン(Lovenox)、または低分子量ヘパリンと呼ばれます。 この薬は単に皮膚の下に注射されます。 注射 この薬の 12時間ごとに実行する必要があります。
現在の傾向は、肺塞栓症の治療に低分子量ヘパリンを使用することです。 同様に、五糖であるアリクストラも適用できます。
ワルファリンと呼ばれる経口抗凝血薬..。 通常、ヘパリンまたは低分子量ヘパリンの直後に投与されます。 血液検査でワルファリンが十分に血液を薄くしたことが示されるまで、投薬は続けられます。
血栓溶解剤重症患者を対象としています。 彼らの目的は、肺の血管を塞いでいる血餅を壊すことです。 これらの薬は、大規模な肺塞栓症、崩壊の場合にのみ使用されます 血圧、または非常に低い酸素含有量。 そのような薬の例は、レテプラーゼ、ストレプトキナーゼ、ウロキナーゼです。
生命を脅かす場合には、患者はインターベンショナルラジオロジーのX線手術ユニットに運ばれ、上記の血管造影と同様に肺動脈カテーテルが留置されます。 この特殊なカテーテルは、閉塞が緩和された直後に血餅を壊して溶解させることができます。
治療後
患者が退院した後、彼は医師によって綿密に監視されます。 医師が自分の状態を監視し、必要に応じて投薬リストを調整できるように、患者は医師と緊密に連絡を取り合う必要があります。
プロトロンビン期間中、血液検査が監視されます。 各検査試薬は、検査検査室と比較して患者の潜在的な血液とは異なる可能性があるためです。
試験値と試験所値の比率を国際感度指標と呼びます。 この検査では、血液凝固のレベルを測定します。これは、薬の効果を示します。
患者の血液は、数日ごとまたは毎週チェックすることができます。 INRが2〜3の治療範囲で安定すると、まれな血液検査が行われます(おそらく2〜4週間ごと)。
病気の予防
肺塞栓症を予防する最善の方法は、前述の危険因子のいくつかを回避することです。
肺塞栓症の一般的な原因は、長い車の旅または長い飛行であり、血液が下肢に停滞し、血栓が形成され、それが壊れて肺に移動します。
各車の旅の間、あなたは2時間ごとに立ち寄らなければなりません。 足を伸ばして横になったり、散歩したりできます。 長時間の飛行機のフライトでは、血栓の形成を防ぐために、少なくとも1時間に1回は通路を上り下りすることができます。
手術後、空気圧迫を使用することができます(特別なカフを脚に装着すると、静脈と筋肉が圧迫され、合併症の発生が防止されます)。
天気
肺塞栓症の人々の将来は多くの要因に依存します。 まず、おそらく最も重要な要素は、血餅のサイズと位置です。 血栓が大きく、それが塞ぐ血管が多いほど、結果はより深刻になります。
大きな血栓が大きなものをブロックしている場合でも、予後は良好である可能性があります 血管、特に彼らが時間通りに診断され、迅速に治療される場合。
一部の人々は、血栓が壊れて肺を塞ぐとすぐに死ぬ可能性があります。 他の患者は、酸素を血液に取り込むことができないか、血圧が低下したために、短期間で死亡します。
最初の攻撃を受け、必要な治療を受けることができる人は、一般的にうまくいきます。
肺塞栓症の人は通常、血液を希釈できる間、数日間入院する必要があります。 その後、6か月以上服用する抗凝血薬が処方されます。
一部の患者は生涯にわたる薬の処方を必要としますが、他の患者は大きな血栓が肺に入るのを防ぐために外科的下大静脈フィルターを必要とする場合があります。
これらのフィルターは下大静脈に配置され、多くは取り外し可能になりました。 特に患者が手術を必要とする場合、または抗凝血剤が利用できない場合の出血のために、それらを処方することができます。
肺塞栓症は、それが現れる形態に関係なく、即時の入院を必要とする深刻な病状です。 あなたが知っておくべき 考えられる症状この病気、およびその予防策。
心血管系の一般的な病状は肺塞栓症であり、これは一般にPEと略されます。 肺動脈血栓症は、血栓による主肺動脈とその分枝の両方の閉塞を意味します。 静脈は血栓形成の主要な部位です。 下肢または骨盤は、血流とともに肺に運ばれます。
「肺塞栓症」のより広い概念は、血栓、つまり高密度の血栓だけでなく、栓と呼ばれる他のさまざまな物質による肺動脈の閉塞を意味します。
症状
肺塞栓症は、ほとんどの場合、急性の発症を示し、多くの場合、身体運動と一致します。 塞栓症は、血餅のサイズとレベルに応じて、即死またはさまざまな症状を引き起こす可能性があります。
次の症状は、肺の動脈塞栓症の主な症状と見なすことができます。
- 不当な衰弱の弱さ;
- 特徴のない発汗;
- 乾いた咳。
しばらくすると、そのような 特徴的な症状次のような肺動脈血栓症:
- 息切れと喘息発作、
- 速く浅い呼吸;
- 胸の痛み;
- 深呼吸をすると、急性(胸膜)の痛みが生じる可能性があります。
- 体温の上昇;
- 泡立つピンク色の粘液を生成する咳-痰の血。
ただし、これらの兆候は診断を非常に複雑にするPEだけに特徴的なものではなく、肺塞栓症は完全に異なる症状を伴う可能性があります。
- めまい、失神;
- 吐き気、嘔吐;
- 無意識の不安感;
- 発汗の増加;
- チアノーゼ-皮膚のチアノーゼ;
- 頻脈;
- てんかん発作;
- 脳浮腫の兆候;
- 下肢などの腫れ。
肺の広範囲の出血の場合、患者は黄疸の特徴である強膜と表皮の染色を発症します。
病気の原因
PEの最も一般的な原因は血栓です。 そして、最も典型的な起源の地理は、骨盤または脚の静脈です。 血栓を形成するためには、長時間静止した状態で発生する静脈血流を遅くする必要があります。 この場合、動きが始まると血栓が剥離する恐れがあり、静脈血流により血栓が肺に急速に移動します。
塞栓の他の変種は脂肪粒子であり、 羊水(羊水)-非常にまれです。 それらは、肺の小血管(細動脈または毛細血管)をブロックすることができます。 かなりの数の小血管が閉塞した場合、急性呼吸窮迫症候群が発症します。
血栓が形成される理由を特定することは非常に困難ですが、次の要因がプロセスの挑発者になることがよくあります。
- 外科的介入;
- 胸の大静脈への外傷と損傷;
- 患者の状態に関連する長期の不動;
- 骨髄粒子が運ばれるときの脚の骨の骨折、骨折の脂肪量 循環系閉塞が発生する可能性のある場所。
- 羊水;
- 外傷の結果として体内に閉じ込められた異物;
- 生い茂った悪性腫瘍の断片としての腫瘍細胞;
- 皮下または 筋肉内注射針が血管に入った場合;
- 肥満と最適体重の大幅な超過;
- 血液凝固率の増加;
- 避妊薬の使用。
このような高い死亡率は、診断の難しさと病気のスピードによるものです-ほとんどの患者は最初の数時間でほとんど死にます。
病理学者による研究では、肺動脈血栓症の症例の最大80%がまったく診断されていないことが示されています。これは、多型によって説明されます。 臨床像..。 PE中に発生するプロセスの研究は、血管の変化の研究によって支援されます。 プロセスの本質は、以下の病理学的準備に明確に示されています。
- 脳の毛細血管の停滞を示すマイクロプレパレーションでは、スラッジ現象がはっきりと見えます。
- 静脈壁に付着した混合血栓を示す顕微鏡。
- 形成中の血餅がはっきりと見えるマイクロプレパレーション。
- 肺の血管の脂肪塞栓症が見られるマイクロプレパレーション。
- 出血性梗塞の際に肺組織に破壊が見られるマイクロプレパレーション。
動脈に軽微な損傷がある場合、残りの動脈は、塞栓(血栓または脂肪粒子)のために血液が流れない肺組織のその部分への血液供給に対処することができ、回避することが可能になります組織壊死。
診断

血栓塞栓症が疑われる患者の検査には、特定の目標があります。
- 塞栓症の存在を確認または否定する 治療法非常に攻撃的であり、確定診断でのみ使用されます。
- 病変の範囲を決定します。
- 血栓の局在を特定するために-外科的介入が必要な場合は特に重要です。
- 再発を防ぐために塞栓の原因を特定します。
肺塞栓症は無症候性であるか、他の多くの疾患に特徴的な症状を伴うという事実のために、片方または両方の肺の塞栓症の診断は、機器による方法によって実行されます。
CTスキャン
塞栓症の存在を検出し、炎症、腫れ、浮腫などの肺の病理の他の原因を除外できる、信頼性の高い信頼できる方法。
灌流スキャン
この方法により、肺塞栓症を除外することができます。 この方法では、血流中の違反の存在を検出できます。スキャンはバックグラウンドに対して実行されます。 静脈内使用マーカー(アルブミンマクロスフェア、997c)であり、肺塞栓症を診断するための最も信頼できる方法の1つです。
血管造影
肺血管造影法は、閉塞の性質、範囲、位置、および再塞栓症の可能性に関する情報を取得するために使用されます。 調査結果は非常に正確です。
心電図検査
この手法により、血栓のサイズが大きいPEを特定できます。 ただし、冠状動脈の加齢に伴う器質的病変の場合、結果は十分に信頼できません。
心エコー検査
この技術により、肺の動脈や心臓の空洞の塞栓を検出することができます。 また、血行力学的障害の重症度を通じて奇異性塞栓症の発生の原因を特定します。 ただし、この方法は、たとえ否定的な結果が出たとしても、肺塞栓症の診断を除外するための基準にはなり得ません。
結果の信頼性を高めるために、機器による診断方法の使用は包括的な方法で実行する必要があります。
病気の治療
肺塞栓症は、病気の重症度に関係なく、かなり治療可能です。 急性の場合、患者の命を救うという1つの課題がある場合、さらなる治療にはいくつかの特定の課題があります。
- 血流動態の正常化;
- 肺動脈床の修復;
- 再発防止策。

手術治療
大規模な肺塞栓症には、緊急の外科的介入、つまり塞栓摘出術が必要です。 この手術は血栓の除去で構成され、いくつかの方法を使用して実行できます。
- 大静脈の一時的な閉塞の状態で-手術の死亡率は最大90%です。
- 人工血液循環を作成する場合-致死率は50%に達します。
治療法
経過と予後の重症度に関する肺塞栓症は、血管床への損傷の程度と血行力学的障害のレベルに依存します。 違反の量が少ないため、抗凝固治療法が使用されます。
抗凝固療法
血行動態のわずかな変化と少量の血管閉塞により、自然溶解により体が水平になることがあります。 治療の主な焦点は、 静脈血栓症エボラ出血熱の発生源として。
この目的のために、治療は低分子量ヘパリンの薬で実行されます-薬は作用の持続時間と生物学的利用能が良好です。 薬は腹部の皮膚の下に1日2回注射されますが、造血系を常に監視する必要はありません。 ヘパリン療法は、主治医の直接の監督下で実施されます。主治医は、患者に適切な用量とレジメンも処方します。
静脈内血栓溶解剤
血栓溶解剤の使用は、肺塞栓症が十分に大きい場合、特に加齢に伴う変化や体の順応が不十分な場合に適応となります。
末梢塞栓症の場合、アレルギー性および出血性合併症のリスクが高いため、この技術は実際には使用されません。
血栓溶解剤は、小静脈と大静脈の両方から血流に注入されます。場合によっては、薬物が血栓の体内に直接注入されます。
そのすべての有効性(患者の90%が完全または部分的な溶解を示す)のために、この方法は非常に危険であり、発生に関連しています 重篤な合併症出血や出血性合併症など。
このため、この手法は多くの場合に使用が禁止されています。
- 術後患者;
- 出産直後;
- 外傷。
必要に応じて、これらのカテゴリーの患者に対して、血栓溶解剤は、手術/分娩/外傷の10日後に使用できます。
血栓溶解療法後 必須抗凝固剤による治療を行ってください。
予防策
肺塞栓症などの病気の最善の予防は、血栓症を予防するための物理的および薬理学的手段と見なすことができます。
入院患者の塞栓症を防ぐための物理的対策には、次のものがあります。
- 安静の時間を短縮します。
- ウォーキングやサイクリングをシミュレートする運動器具の使用。
- 手足のマッサージ;
- 医療体操。
薬理学的対策には、合併症の可能性が高い凝固剤の使用が含まれます。 すべての薬は、レジメンと投薬量で主治医によって処方されなければなりません。
応用 予防策静脈血栓の形成を防ぐために、PEの割合を大幅に減らすのに役立ちます
 血管や毛細血管を通る正常な血液の流れは、人体のすべての臓器やシステムが正しく機能していることを保証します。 したがって、動脈の開存性の違反は、死を含む非常に深刻な障害につながる可能性があります。 この病的状態の種類の1つは、肺塞栓症です。これは、肺への供給に関与する動脈の突然の閉塞です。 このページwww.siteで、なぜ肺塞栓症があるのかについて話しましょう。そのような病気の症状と治療について説明します。
血管や毛細血管を通る正常な血液の流れは、人体のすべての臓器やシステムが正しく機能していることを保証します。 したがって、動脈の開存性の違反は、死を含む非常に深刻な障害につながる可能性があります。 この病的状態の種類の1つは、肺塞栓症です。これは、肺への供給に関与する動脈の突然の閉塞です。 このページwww.siteで、なぜ肺塞栓症があるのかについて話しましょう。そのような病気の症状と治療について説明します。
ほとんどの場合、塞栓症は血栓(血栓)によって引き起こされますが、脂肪、羊水、骨髄、腫瘍粒子、または血流とともに体内を通過して閉塞するまで小さな気泡によって引き起こされる可能性があります。血管..。
肺塞栓症がある理由について、これの理由は何ですか?
すでにわかっているように、塞栓症の最も一般的な原因は血栓です。 ほとんどの場合、それは下肢または骨盤の静脈に形成されます。 血栓は、血液が血管内をゆっくりと移動するか、まったく流れない場合に発生する可能性があります。 人が長期間同じ位置にいることを余儀なくされた場合、同様の状況が発生する可能性があります。 活発な動きの開始後、形成された血餅は十分に外れる可能性があります。 そして血流に入った後、そのような血栓はすぐに肺に入ります。
別のタイプの塞栓は、脂肪組織から形成されます。 骨が折れると、脂肪の小滴が骨髄から血流に入る可能性があります。 分娩中に羊水から塞栓が形成されることがあります。 しかし、そのようなケースは非常にまれであることを認めなければなりません。
ほとんどの場合、医師は何が肺塞栓症を正確に引き起こしたのかを知ることができません。 主な素因には、外科的介入、安静への長期の順守、または不動(たとえば、旅行中に長時間座る必要がある)が含まれます。 また、塞栓形成は、肥満の人の脳卒中で発症する可能性があります。 大腿骨や脛骨の骨折によって引き起こされることもあります。 このような違反は、癌を背景とした血液凝固の増加、経口避妊薬の使用、または血液凝固阻害剤の遺伝的欠乏によって発症する可能性があります。
肺塞栓症の症状
マイナーな塞栓症は実際にはそれ自体を感じさせませんが、ほとんどの場合、それは息切れによって現れます。 特に病気が肺梗塞を引き起こさない場合、これが唯一の症状である場合があります。 ほとんどの場合、閉塞は非常に急速な呼吸を引き起こし、人を不安にさせます。 それはしばしば似ています。 患者はしばしば、特に深呼吸を伴う胸の急性の痛みの出現を報告します。 この症状は胸膜胸痛に分類されます。
特定の割合の人々では、塞栓症はめまい、失神、または発作によって現れます。 このような症状は、心臓のポンプ能力が突然低下し、さらに脳や他の臓器への酸素が豊富な血液の供給が不十分なために発生します。 心臓の収縮のリズムに違反することがあります。 1つまたは複数の大きな血管が詰まると、青い皮膚()または 致命的な結果.
肺梗塞の発生はしばしば咳を引き起こし、患者の痰に血液が観察され、呼吸は急性を引き起こします 痛みを伴う感覚胸に。 また 病理学的プロセス体温の上昇につながります。
肺塞栓症の症状は徐々に進行し、肺梗塞の症状は数時間で増加し、その後徐々に重症度が低下します。
患者が肺動脈の小枝の塞栓症の再発エピソードを持っている場合、症状はしばしば数週間、数ヶ月、または数年にわたる進行性の発達によって特徴付けられます。 このような症状には、四肢の腫れ、脱力、慢性的な息切れなどがあります。
肺塞栓症がどのように矯正されるか、その治療はどれほど効果的か
肺塞栓症の治療は酸素の使用から始まり、鎮痛薬も患者に処方されます。 選択される薬は、ほとんどの場合、たとえば抗凝固剤です。 このような薬は、すでに形成されている血栓の量の増加を防ぎ、新しい血栓の形成を回避することも可能にします。 最大のために クイックエフェクトヘパリンは静脈内投与されるため、投与量は慎重に調整する必要があります。 患者がフェニリンを処方された後、それは同様の特性を持っていますが、それは長期間服用することができ、効果が遅くなります。 ほとんどの場合、ヘパリンとフェニリンは5〜7日間一緒に使用され、治療の有効性はテストによって監視されます。
フェニリンを直接受け取ることは、数ヶ月、6ヶ月、またはそれ以上の長い期間にわたって行うことができます。 ただし、この治療法には独自の禁忌があります(妊娠、最近、出血の増加など)。
再発性塞栓症の場合、患者は、脚から骨盤から心臓につながる大きな静脈にフィルターを挿入することがあります。 また、塞栓症の予防のために、弾性ストッキングを着用すること、ヘパリンなどの医師が選択した手段をとることをお勧めします。
エカテリーナ、www.site
グーグル
-読者の皆様へ! 見つかったタイプミスを選択して、Ctrl + Enterを押してください。 そこで何が悪いのかを私たちに書いてください。
-下にコメントを残してください! お願いします! 私たちはあなたの意見を知る必要があります! ありがとう! ありがとう!
肺塞栓症-肺塞栓症、急性肺性心。
病因
- 静脈血栓=下肢からの90%、深部静脈血栓症の原因、残りの10%は右心、上大静脈から。
- 脂肪塞栓症(長い骨折 管状の骨脂肪が豊富な骨髄への損傷、ショック時の血中脂質の凝集を伴う)。
- 空気塞栓症(胸部および心臓の損傷、見られる感染症)、血管内の約70 mlの空気は、肺動脈のすべての枝のけいれんを引き起こします。
- 異物(たとえば、IVカテーテルの端がはがれている、腫瘍の破片)。
素因:
- 固定化、静脈瘤、妊娠、ホルモン避妊薬
- 長時間の座位(膝窩静脈の圧迫、例えば、長距離飛行病、いわゆるエコノミーダス症候群)
- exicosis(例えば、強制利尿)、 悪性腫瘍、血小板増加症、ポピグロブリア
- 凝固阻害剤(AT-III、プロテインS、プロテインC、ヘパリンコファクター-H)の欠乏
- 突然の労作、排便、重度の心不全
病因:
- 肺動脈の閉塞-右心への負荷(急性肺性心)
- 肺の血液の進行は動静脈シャントに続く-低酸素症
- 音量 心拍出量少量の血液が心臓に到達すると減少し、血管ショック
- Vasa privata(aa。Bronchiales)は変化の影響を受けず、壊死の形成を防ぐため、肺梗塞が常に形成されるとは限りません。 左心の以前の障害で、出血性梗塞(hemoptoea)を発症する可能性があります
疫学:
術後7日目(5から12)の肺塞栓症のリスクが最も高い
特に危険:骨折、血管手術、下肢および股関節の損傷のための手術
分類:シュルテによる重症度
- 軽い塞栓症(< 25% блокада), нормальные газы крови, диспноэ
- 亜大規模塞栓症(25-50%封鎖)、pCO2< 35 мм.рт.ст., тахипноэ
- 大規模な塞栓症(50-80%封鎖)、pCO2< 30, рО2< 65 мм.рт.ст., цианоз, тахикардия, 心原性ショック劇症塞栓症(> 80%遮断)、心停止、pO2
肺塞栓症の症状
軽い塞栓症はほとんど無症候性であり、ほとんどの場合、突然の急性呼吸困難および頻脈、咳、おそらく喀血(血を吐く)、胸部、頻脈、 亜熱性温度、胸の圧迫感、恐怖、風邪、冷たい汗、吐き気、嘔吐。
再発性の軽い塞栓症:運動中の呼吸困難、運動中の意識喪失の傾向、頻脈。 長い間寝たきりの患者の肺炎ごとに、塞栓症の可能性を忘れないでください。
肺塞栓症の診断
歴史と臨床検査
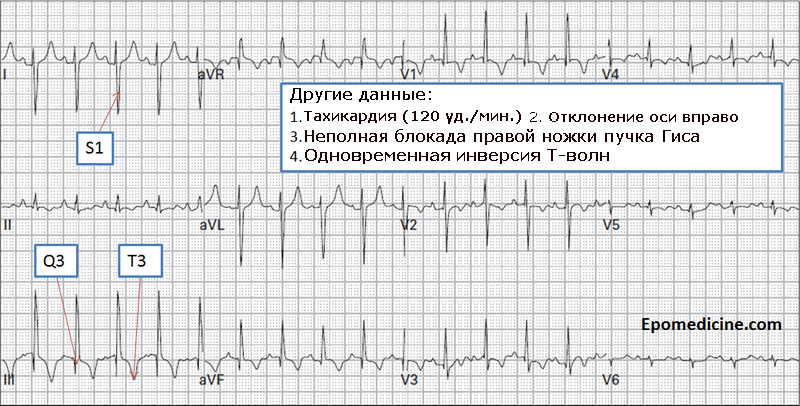
ECG:McGinn-White Syndrom-SiQタイプIII(リードIの深いS、リードIIIのQ)、頻脈、封鎖 右脚ヒス束、IIIリードのS1の上昇、IIIリードの末端陰性T、P心外膜(8mm以上)。
肺のX線:根までの血管空間の出現と透明度の増加、ほとんどの場合下葉(右が最も頻繁に左)が影響を受け、横隔膜の片側の高い立位と可動域の減少、小さな層状無気肺、右心の拡大が可能です。
肺動脈:術前の準備には閉塞の証拠が必要です。
血液のガス組成の分析:CO2(低炭酸ガス血症)の減少、O2の減少。 通常のガス組成は肺塞栓症を排除しません。
肺(組み合わせたまだら)の灌流および換気シンチグラフィー(いわゆる吸入シンチグラフィー)は、ガスと血液の分布に異常を示しています。
CVP:静脈系の停滞により増加します。
心エコー検査:(必要に応じて経食道)右心の拡大を示します。
右心のカテーテル検査、肺血管造影:証拠に基づく血管造影塞栓症、肺動脈の圧力を測定する能力(標準は10〜20 mm Hg)、グレードIIで25〜50に増加、クリティカル-30 mm Hg。 (カテーテルは腕の静脈から挿入されます。大腿静脈から挿入された場合、新しい塞栓症が続く可能性があります)。
肺塞栓症の鑑別診断:
- 心筋梗塞、狭心症、心膜炎、
- 肺、喘息発作、胸膜肺炎、大動脈解離(大動脈の急性解離)
- 気管支癌、結核、出血性気管支炎、肺膿瘍、グッドパスチャー症候群によって引き起こされる出血。
肺塞栓症の治療
緊急措置:鎮痛薬の投与と 鎮静剤(ドパンチン、ジアゼパムIV)、鼻腔チューブを介した酸素、半座位、ボーラスとしてのヘパリンIVの5.000 U、ショック療法(必要に応じて、挿管および人工呼吸)。
重症度IおよびIIの肺塞栓症の治療:ヘパリン灌流器30-50,000 U / 24時間7-10日(PTIは標準の2倍である必要があります)、続いて少なくとも6か月間クマリンと抗凝固療法を交差させます。
重症度の肺塞栓症III + IV:全身溶解またはストレプトキナーゼ、ウロキナーゼ、アクチリーズまたはAPSAC薬を用いたカテーテルによる溶解(同時肺血管造影)(臨床像に応じて6時間または数日間の短時間の溶解、凝固因子の継続的なモニタリング)その後、ヘパリン化とクマリンとの交差抗凝固療法を少なくとも6か月間行います。
肺塞栓症の外科的治療:適応症:ヘパリン療法なしの最初の数時間後の重症度IV、重症度III。 可能であれば、吸引カテーテルを使用して大腿静脈から塞栓摘出を試み、心肺装置を使用して肺動脈を試みます。 大腿骨+ v。 大腿骨またはv。 頸部、胸骨切除、および体外出血。 大腿骨+ v。 下大静脈。
吸引カテーテル、フォガティカテーテル、バレルダニによる塞栓摘出術。 トレンデレンブルグによる塞栓摘出術(心肺装置の使用が不可能な場合)、肺動脈幹の短期間のクランプ、動脈の内腔の開放、および血栓の吸引(除去)。
再発性肺塞栓症および急性手術の場合:下大静脈への傘の挿入(ガンターによる傘、グリーンフィールドによるクモ)-特殊なカテーテルを使用して挿入、または下大静脈の2つの櫛の鉗子(外側に下大静脈)腎静脈の下のAdams-DeWeese-Klipp)-下大静脈および下肢からの血栓の移動を防ぎます(スカラップの形状により、血液は妨げられることなく上向きに移動できます)。
術後治療-ヘパリン、クマリン。
III + IV期の肺塞栓症の予後は非常に深刻です。 保存療法が失敗した場合、外科療法の死亡率は50〜60%です。
合併症
- ショックの発生、構造的拡張による右心不全、死亡
- 不可逆的な呼吸不全、不可逆的なショック腎臓
- 無気肺、止血を伴う出血性肺梗塞
- 慢性肺性心、肺高血圧症の発症
予防
固定化するたびに、血栓形成の強制予防:3 x 5.000 U(または2 x 7.500 U)ヘパリンs / c、または1日1回低分子量ヘパリン、たとえばClexane、Mono Embolex、および抗血栓性ストッキングまたは下肢の包帯。 必要なだけ固定します。
実際、これは呼吸器の血栓(絶対にあらゆる起源の)による閉塞です。 そのような病気がどれほど危険であるかを理解するためにあなたは医者である必要はありません。 医学では、肺塞栓症は気道から発生する可能性のある最も重篤で危険な合併症と見なされています。
この病気は突然死を引き起こす可能性があるため、非常に危険です。 すぐに慌てる必要はありませんが、専門家への連絡を遅らせることもお勧めしません。 病気の最初の症状が現れたらすぐに救急車を呼ぶのが最善です。
肺塞栓症の予後は、患者ごとに劇的に異なります。 病気の発症は多くの要因に依存します。 塞栓のサイズとその位置が重要な役割を果たします。 もちろん、血栓が大きければ大きいほど、それが生命にもたらす危険性は大きくなります。 しかし、塞栓症のタイムリーな検出と治療の開始により、問題に対処することはかなり可能であるため、これでも評決ではありません。
肺塞栓症の症状
そして、時間内に病気を検出するために、あなたはその症状の主な方法、症状を知る必要があります。 小さな血栓は必ずしも気分が悪くなるとは限りませんが、この場合、人は突然息切れする可能性があります。 もちろん、空気不足の感覚は他の多くの理由で発生する可能性があるため、検査はそれが肺塞栓症なのか他の病気なのかを確実に判断するのに役立ちます。
肺塞栓症に固有の主な症状は次のとおりです。
- 問題の最初の確かな兆候は、めまい、失神、発作である可能性があります。
- 肺塞栓症は心臓のリズムを乱す可能性があります。 そして、大きな血管が詰まっていると、青い肌になる可能性があります。
- 喀血は肺塞栓症を示している場合もあります(この症状は肺梗塞に現れます)。
- 肺塞栓症の疑いは、急性の胸痛の出現、体温の急激な上昇、下肢(主に足と脚)の浮腫によっても発生する可能性があります。
これらの肺塞栓症の兆候が現れたら、すぐに病院に行くのが最善です。
血栓の原因と肺塞栓症の予防
血栓(危険な状態が発生する主な理由)は、怪我の結果として、または血栓性静脈炎を伴って現れる可能性があります。 肺塞栓症は以下の影響を受けやすい:
肺塞栓症で病院に行かず、長期の投薬を受けないために  治療、あなたはいくつかの予防策を講じることができます:
治療、あなたはいくつかの予防策を講じることができます:
- まず、リードする必要があります 健康的な画像生活。 これは肺塞栓症を防ぎ、他の多くの病気を避けるのに役立ちます。 適切な栄養、体重管理、タイムリーな治療-これらすべてが恩恵を受けるだけです。
- 長く座ることはできません。 足を伸ばすには、少なくとも1時間に1回は起き上がる必要があります。
- 特に旅行中は、水をたくさん飲んでください。 しかし、コーヒーとアルコール-あきらめておくといいでしょう。
- 血栓ができやすい体の人は、定期的に抗凝固剤を服用する必要があります。
肺塞栓症は危険な問題であり、タイムリーな検出によってのみ中和することができます。