初期の流産を治療する方法。 流産後に健康な赤ちゃんを出産する方法
妊娠22週前に妊娠が自然に中断された場合、流産について話していることになります。 そのような流産はによって診断することができます さまざまな理由..。 多くの刺激的な要因があります、その上、私達がすべての望ましい妊娠の17-18%について話しているので、今日の統計は慰めではありません。
妊娠の終了は異なる可能性があり、彼らは区別します:中絶を脅かすだけでなく、開始、完全、感染、習慣的、失敗、中絶が進行中です。
妊娠初期の流産
科学者たちは、初期の流産は一種の自然淘汰であると信じています。 自然流産後に検査されたすべての胚の約75%に染色体異常がありました。
流産の原因
経験豊富で有能な医師でさえ、流産の原因を常に特定できるとは限りません。 事はほとんどの場合理由が持っているということです 混合文字..。 最初は、不利な労働条件や悪い習慣という形で社会的要因を強調する価値があります。
喫煙と飲酒は人体のすべてのシステムに悪影響を与えることが証明されています。 生産上の理由からも同じことが言えます。 ここで注目に値するのは、一定の振動、温度低下、化学的影響などです。
流産の原因の中で、医学的要因も重要な役割を果たしています。 それ 感染症、子宮の発達の障害、機能不全 内分泌系、体外受精などの助けを借りて受胎。また、医師はそのようなことに注意します 考えられる理由流産:
- 胚の発達における遺伝子異常;
- ホルモンの不均衡(プロゲステロンの欠如、副腎または卵巣の機能不全、胎盤機能不全);
- 感染症生殖管;
- 子宮の新生物;
- 厳しいストレス、一定 神経緊張;
- トラウマ、さらにはRh型不適合。
妊娠中の母親の年齢も妊娠に影響します。 35歳以上の若い女の子や女性は、それらを運ぶのが難しいかもしれません。
流産はさまざまな方法で始まる可能性があります。 イベントの結果には、主に3つのオプションがあります。
- 子宮が収縮すると、卵子が剥離します。
- 卵子が子宮壁から剥離し、臓器が収縮します。
- 卵子の剥離と子宮収縮は同時に起こります。
流産の症状はさまざまです。 医師は、下腹部および/または仙骨の痛みの症状を特定します。これは、大量または単に塗抹されている可能性があります。 もしも 警告表示明確に表現されていない場合でも、状況を救うことができ、拒絶反応のプロセスがまだ始まっていない可能性があります。 妊娠を管理している産婦人科医に助けを求めることが重要です。
しかし、有能な医療専門家の助けが緊急に必要な場合は、緊急の場合も考慮に入れる必要があります。 大量の痛みや激しい痛みが始まった場合は、すぐに救急車を呼ぶ必要があります。 この状況での課題は、女性の命と健康を救うことです。なぜなら、時期尚早な対応は取り返しのつかない結果につながる可能性があるからです。
脅迫された流産:脅迫された流産
脅迫的な自発的中断を考慮すると、子宮収縮活動の増加に注意する必要があります。 このような流産の脅威があるため、胚は子宮壁とのつながりを維持します。
中絶の恐れの兆候は、ほとんどの場合、下腹部または腰部の軽度の痛みの症状です。 血液と混じった分泌物はありません。 婦人科の検査中に、子宮の緊張の増加が診断されますが、臓器自体のサイズは妊娠期間に対応します。 子宮頸部の外部OSは、場合によっては1本の指を見逃す可能性があり、内部OSは閉じています。
脅迫された中絶の治療
流産の恐れがある場合、治療は主治医によってのみ処方されます。 ほとんどの場合、治療は妊娠を維持することを目的としています。 産婦人科医は、ビタミンE、鎮痛剤、鎮静剤を処方する場合があります。 安静もお勧めします。神経質な緊張を取り除くことが望ましいです。
流産の脅威が妊娠20〜21週間後に始まる場合、b-アドレナリン模倣薬が処方されることがよくあります。 ホルモン障害の場合、薬物矯正が行われます。
羊水が漏れている場合(妊娠の最初の12週間に問題が診断された場合)、妊娠を維持することは不適切です。

子宮壁からの卵子の剥離が追跡されるプロセスは、初期流産と呼ばれます。 膣からの血の分泌物があり、腰部または恥骨のすぐ上の痛みが気になることがあります。 痛みの症状はしばしば陣痛に似ており、特定の頻度と強度で現れます。 婦人科検査では、原則として子宮は肥大しません。
流産が始まったときに妊娠検査を行うと、陽性の結果が示されます。 超音波検査では、胎児は子宮腔内にあり、絨毛膜の剥離が目立ちます。
始まった中絶の治療
医師が中絶が始まったと診断した場合、ほとんどの場合、治療は妊娠を維持することを目的としています。 ビタミンE、鎮静剤、鎮痙剤を処方します。 サプリメントとして、AskorutinとEtamzilatが推奨されます。
医師が妊娠の最初の12週間で黄体の欠乏を発見した場合、ゲスターゲンが処方されます。 女性がアンドロゲン過剰症に苦しんでおり、流産の脅威がある場合は、コルチコステロイド療法が使用されます。
外出先での妊娠中絶
この診断で、妊娠中の女性は腹部や腰の痛みを訴えることがあります。 症状はほとんどの場合、収縮の形であり、強度が異なる場合があります。 出血は通常大量です。
写真は具体的です。 受精卵は剥離し、子宮壁から引き裂かれ、臓器の下部、時には子宮頸管にまで移動します。 この状態は、不完全または完全な流産を引き起こす可能性があります。
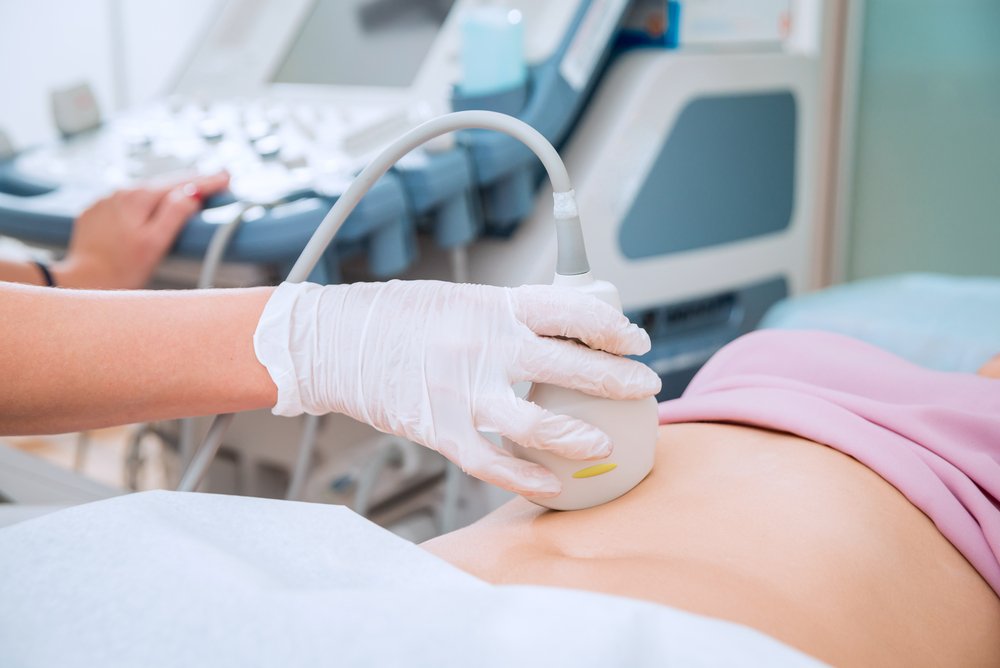
中絶が不完全な場合、卵子の剥離後、胎盤や卵膜の要素を含むその粒子が空洞に残る可能性があります。 残留粒子は超音波検査によって決定されます。 さらに、そのような状況での妊娠検査は依然として陽性のままである可能性があります。
婦人科の椅子で見たとき、子宮頸部はわずかに開いており、簡単に指を逃します。 サイズが非常に同じ子宮は、ほとんどの場合、在胎週数に対応していません、それは減少しています。 血の分泌物は異なる強度のものである可能性があります。
不完全な中絶の治療
不完全な 自然流産それは胎児の器械による除去の助けを借りてのみ治療されます。 子宮の粘膜を削り取ります。
この種の治療は、妊娠中絶に似ています。 手術中、子宮頸管は拡張しません。 医療機器が関係しています-大きなキュレット、中絶、そして小さな鋭いキュレットNo.5とNo.6。
出血が軽微な場合は、真空吸引器がよく使用されます。 また、手術中は子宮の収縮機能を高め、出血を止めることを目的とした治療を行います。
完全な中絶
子宮腔からの卵子の完全な排出は完全な流産です。 この状態は、胎盤の形成後、つまり妊娠の約12週間後にのみ観察できます。 妊娠12週前に自然流産が起こった場合、子宮が完全に空になったという確信はありません。
自然流産、つまり完全流産が疑われる場合は、椅子の婦人科検査と超音波スキャンが行われます。 子宮はわずかに拡大しているか、通常のサイズである可能性があります。 血が混じった分泌物が目立ちます。

稽留流産とは、胎児が死亡する状況ですが、中絶の兆候はありません。 無生物の胚は、20〜30日以上子宮内にとどまり、壊死する可能性があります。 生殖器系の神経液性調節の機能不全により、子宮収縮が観察されない場合があります。
稽留流産の症状は特別です。 血液不純物による分泌物が現れることがあり、胎児の心拍が聞こえない(超音波で)、子宮に寸法の不一致がある(減少している)可能性があります。
死んだ胎児が子宮内に長時間留まっている場合、医師は出血を止めるために体の反応を調べることが重要です。 血液型が決定されます。 妊娠期間が短く、約12〜14週間の場合は、真空吸引を使用して胎児を摘出します。 この手順では、同時に卵子を取り除くことができます。
用語がより重要である場合は、オキシトシン、プロスタグランジンからなる特定の治療法が処方されます。 複合体にはジノプロストンゲルが推奨されます。
習慣的な流産
習慣性妊娠喪失(PCL)は、中断、自然流産、再発性の未発達妊娠です。 PPDは妊婦の間では一般的ではありませんが この問題それほど珍しいことではありません。 現代の医師は「胎児喪失症候群」という用語を区別します。その臨床基準は、10週間以上の1回以上の自然流産です。 重度の子癇前症または胎盤機能不全による早産の合併症としての形態学的に正常な新生児の新生児死亡; 死産など
胎児喪失症候群は、最新のものを含む妊娠のすべての段階に特徴的であるため、一般的な定義と見なされます。 医学研究の過程で、その後の妊娠で流産が起こる可能性があることがわかりました。 繰り返される胎児の喪失の原因を特定するには、診断が必要です。 習慣的な流産の中心にあるのは、体の生殖機能の侵害です。 PPBの他の要因の中で、次の点に注意する必要があります。
- 生殖器系の内分泌機能不全;
- 子宮の病気(癒着、子宮内膜炎);
- 免疫系の機能不全;
- 妊娠過程の合併症(多胎妊娠、子宮感染症、早産);
- 子宮内膜組織への損傷。
糖尿病、動脈性高血圧、または 感染性病変再発性流産を引き起こす可能性もあります。 染色体異常はPPDのもう一つの原因ですが、この現象は非常にまれです。 タイムリーに適切に選択された診断は、影響を与える要因を排除し、妊娠を維持する可能性を高めます。
PPDの重要な理由の1つは年齢です。20〜30歳の女性は、40歳以上の女性に比べて流産の可能性が2分の1になります。 PPDの原因は散発的な崩壊の要因と非常に似ていますが、PPDを使用すると、出産する異常がより顕著になります。
健康な妊娠(合併症の存在下)のためには、常に胚の状態を調べることに頼る必要があります 生殖器官女性、へ 薬物セラピーそしていくつかの予防的効果的な方法。 そのような措置は、合併症のない健康な赤ちゃんを産む可能性を高めます。

原則として、流産を引き起こす主な要因には4つのグループがあります。 失敗の危険因子を正しく評価することは、診断の構成要素の1つであり、それによって妊娠中絶の原因を特定し、胎児を保護するために効果的な方法を決定することができます。
親の社会生物学的条件は流産を引き起こす可能性があります。 ここで注意することができます:
- 妊娠中の母親の栄養に影響を与える低い経済的収入。
- ストレスの多い状況、絶え間ないうつ病;
- 感情的および肉体的ストレス。
18歳未満または30歳以上の母親も妊娠の発達に影響を与えることが多く、その結果、失敗の脅威がある可能性があります。 同様の要因が早産を引き起こす可能性があり、将来の妊娠の可能性があるときに合併症を引き起こします。
胎児の喪失の原因は、糖尿病、ウイルス感染または細菌性疾患、アルコール、薬物の結果としての体の中毒、ならびに慢性疾患(例えば、気管支炎、喘息)などの慢性または生殖器外の病状の存在である可能性があります。 )。
妊娠過程での合併症は早産の原因となることが多く、ほとんどの場合、胎児が完全に失われます。 そのような合併症の中で、多胎妊娠、早産、子宮内感染、子宮の病気、胎児の骨盤位、胎盤の構造の異常に注意する必要があります。
流産には多くの理由がありますが、胎児の喪失につながった要因を正確に特定できない場合もあります。
原則として、調査は 後日妊娠。これが、既存の病状の検出が遅れる理由となる場合があります。 このような場合に使用される妊娠前療法は非常に効果的ですが、これはしばしば特定の違反を確立し、迅速に排除することを可能にしません。 その結果、ほぼ半数のケースで、妊娠は 死胎児と流産のために 早い日付.
習慣的な流産の遺伝的原因
遺伝子研究の最新の方法のおかげで、専門家は自然流産の原因をより広く理解しています。 遺伝的要因による故障の可能性は存在しますが、それは非常に小さく、3〜6%にすぎません。 遺伝子レベルでのほとんどの障害は次のとおりです。
- 染色体の正しい数の変化(通常は染色体の喪失);
- トリソミー(余分な染色体の出現);
- 倍数性(完全な一倍体セットの染色体数の増加)。これは、1つの卵子が1対の精子で受精した結果として形成されます。
流産の遺伝的要因は通常トリソミーです。 以下 考えられる原因流産は倍数性およびShereshevsky-Turner症候群と見なされます。
構造的な遺伝的病理もあり、その中には染色体内および染色体間があります。 あるセグメントが別の非相同染色体のセグメントの代わりにある場合、同様の変化が染色体の構造に現れます。 場合によっては、逆位やリング状の染色体が可能です。
このタイプの遺伝的異常の結果として、胎児は生存不能または染色体異常(ダウン症、色覚異常および他の染色体疾患)を伴って生まれる可能性があります。 時折、親の染色体セットを研究するとき、染色体の再配列の形で遺伝的異常を見つけることができます。
遺伝的異常は、中断された妊娠過程の再発後にも現れる可能性があり、それはしばしばその後の妊娠に影響を及ぼします。 そのような場合、受精の過程、染色体の分裂は親にとって困難であり、その結果、受精した配偶子の遺伝的構造の違反につながります。
親が核型に異常を持っている場合、子供は染色体異常を持って生まれる可能性があります。 母親または父親に遺伝的異常がある場合、そのような逸脱のある子供を持つという客観的な可能性は10%に達しません。 そしてその後の妊娠では、染色体病理のリスクはわずか1%です。
不合理な内訳の発生の遺伝的要因の診断は、各親の核型(染色体セット)の研究、細胞遺伝学的分析、死産児の核型の研究、または新生児死亡の場合です。
流産には、真性糖尿病や機能不全など、いくつかの重要な内分泌の原因があります。 これらの病気は繰り返し流産を引き起こす可能性がありますが、糖尿病の場合、状況はその補償によって解決されます。 ホルモン障害によって引き起こされるいくつかの状態は、治療的に修正されていません。
同時に、女性は多嚢胞性卵巣、腺と血管の不十分な発達、グリコーゲンとタンパク質の不足、成長障害、および卵子の異常な発達を引き起こし、最終的に流産につながる他の病状を経験する可能性があります。 流産を引き起こすホルモン障害は異なる可能性がありますが、その中で最も一般的なのはアンドロゲン過剰症です。 この病状は、アンドロゲン代謝の変化によるものです。
アンドロゲン過剰症は多嚢胞性卵巣症候群である可能性があります。 この病状は、不妊症、月経不順、肥満を特徴としています。 病理学は卵巣だけでなく副腎にも影響を及ぼします。 病状の原因は完全には解明されていませんが、副腎皮質性思春期に発症すると考えられています。 この期間中に、副腎が刺激され、アンドロゲンの生成が加速され、その結果、エストロゲンが過剰に蓄積されます。 肌と脂肪組織。
副腎から、病理学的症候群は卵巣に移り、卵巣もアンドロゲンを大量に産生し始めます。 障害のプロセスが進行するにつれて、卵巣に影響を与える病理学は、卵巣にさまざまな機能的および構造的障害の出現をもたらします。 これは、さらに複雑な混合病変の原因になります。 重大度 病理学的プロセス女性の妊娠の診断、したがって治療とその後の管理を非常に困難にします。
遺伝的背景に関連する問題を抱える女性の病状の発症の最初の原因となるストレス、多くの病気、さまざまな感染症および機械的損傷は、そのような障害の発現に不可欠です。 副腎のアンドロゲン過剰症に苦しむ女性が第一段階に属するという証拠があります この病気..。 臨床的には、これは軽度のアンドロゲン症状と軽度のホルモン障害によって表されます。 この段階では、問題の診断が容易であり、さらに、適切な治療が完全なリハビリテーションにつながります。
感染の原因
今日、感染因子が流産に重要な役割を果たしていることは間違いありません。 感染が体内に入った在胎週数がまだ小さい場合、胎児や胚の障害を発症し、生命と両立せず、流産を引き起こすリスクがあります。 そのような時に感染が再活性化され、繰り返し流産を引き起こす可能性はゼロになる傾向があります。 研究によると、PPDと慢性子宮内膜炎のほとんどの患者では、子宮内膜は2種類のウイルスとその他の有害な微生物によって支配されています。
単純ヘルペス、コクサッキー(AおよびB)、エンテロおよびサイトメガロウイルスなどのウイルス感染症は、婦人科の病歴による合併症のない患者よりも、PPBの女性ではるかに頻繁に観察されます。 子宮内膜に感染する細菌やウイルスは、女性の免疫力が有害な微生物と適切に戦う能力を失うという事実につながります。
妊娠中に発症するウイルス性の病気(インフルエンザ、はしか、ポリオ、風疹、おたふく風邪、肝炎、パルボウイルスなど)は、胎児の奇形や流産につながることがよくあります。 感染が発生した在胎週数は非常に重要です。 小さいほど、上記の結果が生じる可能性が高くなります。 胎児の発育の後期に影響を与える感染症は、原則として深刻な病状を引き起こすことはありませんが、組織や細胞の正常な機能を破壊する可能性があります。
胎児は胎盤を保護します。 胎児への感染に対する生理学的障害であるため、常にその課題に対処できるとは限りません。 特に、妊娠の初期段階では、栄養膜が形成され、その細胞が急速に分裂し、それに応じて代謝プロセスが加速します。 これは、ウイルスが拡散するための理想的な環境になります。 次に、病原体の複製は胎盤に損傷を与える可能性があり、胎盤はその保護能力を失います。
ウイルスは胎盤を通って胎児に浸透する可能性があり、破壊、自己免疫疾患、および中毒の脅威によって引き起こされる胎盤の組織へのあらゆる種類の損傷の場合に。 細菌感染症は、病原体が産道を通過した後に発症します。 この経路は、カンジダ、クラミジア、マイコプラズマなどの真菌にもよく見られます。
出産前の羊水には抗菌性がありますが、発現が不十分で微生物の拡散を遅らせるだけで、病原体を排除して抑制することはできません。 この場合、膜は羊水に侵入する可能性のある多くの病原体に対して透過性を維持し、その後、それらは活発に増殖し始めます。 その結果、胎児が自分自身を見つける感染環境が形成されます。 これは、次のような結果につながります。
- 胎児の感染;
- 血管炎(早期に成熟した胎盤);
- 水と羊水過多症の不足;
- 胎盤機能不全(胎児発育遅延);
- 流産;
- 胎児の膜の破裂;
- 新生児の呼吸器疾患。
負の要因の影響に最も敏感な期間は、妊娠の最初の3〜6週間です。 この期間に発生する胎児の感染性病変は、急速な形成の過程にある組織に影響を与えるため、変形につながります。 胎児のすべての内臓は妊娠の異なる時期に置かれるので、病変の有病率と重症度は負の要因の期間に依存します。
13〜27週間の間に、胎児は子宮内感染症の発症を引き起こす病原性微生物に対する感受性を獲得します。 この場合、病状が発生する可能性もあります。 否定的なプロセスは、特定の穴とチャネルの狭小化を引き起こし、その結果、すでに形成された器官のその後の発達が中断されます。 27週間後、胎児はすでにさまざまな変化で病原体に反応することができ、それが多くの機能障害につながります。
バクテリアと ウイルス感染は、しばしば混合され、慢性的な形で、PPBの女性に見られますが、症状を示さずに長期間体内にありますが、その後、卵子の死とその拒絶、流産などの自己免疫およびその他の問題を引き起こします。
![]()
PPBの解剖学的要因には、次の病状が含まれます。
- 子宮の発達における先天性欠損症(子宮の倍増、2つまたは1つの角のある子宮、および鞍型の子宮;子宮内の中隔の存在);
- 後天性異常(癒着、子宮筋腫);
- 頸管無力症。
PPD患者の生殖器系の解剖学的欠陥はまれです(症例の10〜16%)。 これらの患者のほとんどでは、子宮の発達の異常は、ホルモンの混乱、月経不順と組み合わされています。 子宮の異常な発達を伴う流産のメカニズムは、卵子の不適切な着床、子宮内膜の奇形、および他の病状にあります。
多くの場合、性器の乳児期による子宮の形成不全のために妊娠が中断されます。 これは、性器の発育不全と、子宮、卵巣、下垂体、視床下部のあらゆる種類の障害を特徴とする、重度の病理学的過程の特定の症状です。
生殖器乳児症が発症する理由は明確に定義されていません。 ただし、月経や生殖障害など、多くの合併症がこの病状に関連しています。 性器の乳児症の結果として妊娠が終了した場合、子宮の病状の要因が主な役割を果たします。
- 子宮内膜は十分に準備されていません。
- 乳児子宮の子宮筋層は過度に興奮します。
- 子宮の空間での緊密な関係。
同時に、流産の脅威は妊娠中ずっと存在します。 妊娠の2/3で、そのような患者はしばしば次の形で合併症を起こします 頸管無力症..。 後の段階では、子宮の緊張の増加が観察され、胎盤機能不全が発症する可能性があります。 これらの悪徳と同時に、他の影響 不利な要因自然流産につながる。
子宮筋腫に関しては、この問題を抱える多くの女性の生殖能力は完全に正常であり、妊娠は出産のように合併症を伴うことはありません。 しかし、これらの患者は、子宮の大きさが胎児の健康な妊娠に適していない場合に、終了するリスクがあります。 さらに、大きな筋腫性結節の位置は子宮腔を変形させ、胎児の成長と胎盤の形成に悪影響を与える可能性があります。
子宮筋腫の女性が何かを持っている場合 ホルモン障害、これは妊娠の初期段階でも流産につながる可能性のある追加の負の要因になります。 子宮筋腫はしばしばプロゲステロンの欠乏を伴うと考えられており、これは潜在的に自発的な破壊に寄与する可能性があります。
多くの場合、流産の脅威は、浮腫、子宮筋腫の栄養失調、および腫瘍の壊死が原因です。 子宮筋腫の女性の妊娠を維持するために推奨される治療法は、ケースバイケースで選択されます。 医師は、患者の年齢、病気の期間、遺伝的要因、その他の欠陥の存在を考慮に入れます。
免疫学的原因
現時点では、これまで説明できなかったすべてのPBPの約80%(遺伝的、内分泌的、解剖学的、感染性の要因を除く)が免疫系の障害によって引き起こされていることが知られています。 このような障害には、自己免疫と同種免疫の2種類があります。
自己免疫の問題について 免疫システム母親の体の組織に攻撃性を向けます。つまり、抗体は自分の抗原を攻撃し始めます。 この場合、女性の組織が損傷しているため、胎児は二重に苦しんでいます。 同種免疫因子を使用すると、患者の免疫応答は、父親から受け取った胎児の抗原に対して向けられ、母親の免疫によって異物として認識されます。
通常、PPDの患者は、血清中の自己免疫抗体(抗リン脂質抗体、抗甲状腺抗体、抗核抗体)の存在などの自己免疫疾患を患っています。 これらの抗体の検出は、自己免疫プロセスを検出し、診断を策定する、より徹底的な検査の理由です。
胎児の死につながる最も危険な自己免疫の問題は、ヒューズ症候群、または抗リン脂質抗体症候群です。 臨床的に、それはいくつかの基準で現れます:
- 流産;
- 遺伝性疾患から生じる血栓性素因;
- いわゆる粘着性の血小板および他の異常。
妊娠の喪失を引き起こす同種免疫障害は、夫婦の組織適合性システムに共通の抗原の数が増加した結果として現れます。これは、結婚が血縁者間の場合によく起こります。 さらに、女性の血清中のブロッキング因子の含有量が不十分であると、同種免疫の問題が発生します。
この問題に対する決定的な治療法はありません。 今日まで、プロゲステロンは妊娠初期に使用される最も効果的な免疫調節薬と考えられています。

1人の女性の病歴における複数の流産または2つ以上の早産は、習慣的な流産と見なすことができます。 このような問題が発生する理由はたくさんあります。 特に、医療分野の専門家は、内分泌系の機能不全、感染症、子宮の病状、遺伝的および自己免疫的要因を特定します。
妊娠前に、習慣的な流産のある女性は徹底的な検査を受ける必要があります。 ホルモンの背景、女性のウイルス学的状態、将来の母親と父親の核型が考慮されます。 性器の超音波診断を行う必要があります 内臓、salpingography(子宮管の開存性の評価)および子宮鏡検査(子宮腔の検査)。
再発性流産の治療法は、受胎前に処方する必要があります。 さらに、問題の原因に正確に重点が置かれています。
もしも 生殖システム内分泌障害を背景に完全に機能することを拒否した場合、ホルモン剤が処方されます。 完全なホルモン補正が実行されます。
過剰なアンドロゲンが副腎によって形成される場合、主治医は糖質コルチコイドによる個別の治療を処方します。 ほとんどの場合、それはデキサメタゾンです。
アンドロゲンが卵巣によって過剰に産生された場合は、抗アンドロゲン薬が推奨されます。 それはダイアン-35とアンドロクルである可能性があります。 各薬は厳格なレジメンに従って処方されています。 したがって、たとえば、アンドロクルは数ヶ月間(月経周期の1日目から10日目まで)服用する必要があります。 治療の3〜4か月後に治療で望ましい結果が得られない場合は、ClostilbegidまたはClomiphenecitrateを使用して人工的に排卵を刺激します。
女性の体内でアンドロゲンが副腎と卵巣によって過剰に産生される場合、この形態の病気は混合していると見なされます。 そのような状況では、希望する妊娠の前に、患者は取り除く必要があります 太りすぎ..。 医師は、受胎前に炭水化物と脂質の代謝を正常化しようとします。 インスリンとブドウ糖が正常である場合、月経の第2段階では、デキサメタゾンと一緒にデュファストンまたはウトロジェスタンが処方されます。 排卵はClostilbegidによって刺激されます。
習慣的な流産の女性が黄体期に問題を抱えている場合、プロゲスターゲンとエストロゲンを組み合わせたホルモン併用薬が処方されます。 それはフェモスタン、シレストなどである可能性があります。 月経周期の開始から5日目から、特定の期間、つまり20日以内に2〜3か月以内に服用します。
治療中は排卵が抑制されますが、治療が中止されると、卵胞から卵子が放出されるプロセスが再開され、黄体が発達します。 効果が観察されない場合、ほとんどの場合、Klostilbegidは50mgで処方されます。
習慣性流産(持続性流産または早産)と診断された女性の血中の場合、プロラクチンのレベルが上昇すると、ブロムクリプチンが処方されます。 治療計画は個別に決定されます。 さらに、治療の全期間は、プロラクチンのレベルを決定する分析によって制御されます。
女性が胎児を産むことができず、2回以上の流産の病歴があり、この病状の原因が感染症に関連している場合、治療には抗生物質療法が含まれる場合があります。 また、複合体では、ユービオティック、免疫調節剤(ビフェロン)、および抗真菌剤、例えば、ジフルカンを処方することができる。
流産の原因が体のウイルス感染である場合、治療計画はプロセスの種類によって異なります。 ウイルス感染が活発で、しばしば再発する場合、主治医はアシクロビルとバラシクロビルによる化学療法(最大10日)を処方することがあります。
絶え間ない流産が自己免疫疾患の結果である場合、Metypred(糖質コルチコイドホルモン)は計画された受胎の直前に少量で処方されることがあります。 自己免疫疾患がウイルスの保存された活動と組み合わせて追跡される場合は、抗ウイルス薬と免疫調節剤が推奨されます。
子宮の癒着、仕切り、または子宮の他の病状のために妊娠が独立して終了する場合は、手術が処方されます。 いずれにせよ、有能な医師だけが再発性流産の適切な治療を処方することができます。 スペシャリストは、患者の年齢、産科の肖像、慢性の存在を考慮に入れます 全身性疾患そして重要かもしれない他のニュアンス。 セルフメディケーションは失敗します 否定的な結果、特にあなたが診断を確信しているとしても、彼らは健康と冗談を言っていないので。

女性が診断を受けた場合-習慣的な流産、その後の妊娠中に彼女は標準的な検査スキームを受ける必要があります。 状態の診断に加えて、それらは処方されます:
- 受胎後最初の12週間のホルモンレベルを測定するためのテスト。 絨毛性ゴナドトロピン、テストステロン、プロゲステロン、エストラジオールなどを含みます。
- 膣と子宮腔をつなぐ子宮頸管からの細菌の培養。
- 感染性病原体の検出のための子宮頸管の粘液の実験室分析。
- 子宮頸部の状態の超音波診断(第2トリメスターから開始)。
- 胎児の子宮収縮と心拍を監視するための心電図検査(毎週、出産予定日の1か月前)。
- ドップラー分析(個々の医学的適応症による)。
彼女の歴史の中でいくつかの流産を経験した妊婦は、常に主治の(一流の)産婦人科医の監督下にあるべきです。 幸福の変化は、専門家への緊急訪問の理由となるはずです。 いかなる場合でも、薬を試したり、処方された治療計画を変更したりするべきではありません。産婦人科医への定期的な訪問をスキップしたり、違反の症状に耐えたりすることは望ましくありません。
治療活動
その後の妊娠中に不育症と診断された女性に健康上の問題がない場合でも、主治医の証言に従って治療を処方することができます。 治療上のバイアスは、次の分野で行うことができます。
- 流産の脅威の対症療法。
- 胎児の低酸素症と胎盤機能不全を予防することを目的とした治療。
- たとえば、新陳代謝を正常化し、免疫系の反応性を高め、内臓の働きの機能不全を矯正することを目的とした投薬。

このタイプの治療は、主治医の指示に従ってのみ使用する必要があります。 また、特定のホルモンの過剰またはその不足を確認する臨床検査の結果が考慮されます。 体内の内分泌障害により流産が発生した場合は、ホルモン療法をお勧めします。
糖質コルチコイド薬による治療は通常、妊娠の重要な段階、つまり12〜13、24、28週に処方されます。 事実は、卵巣または副腎によるアンドロゲンの産生の自発的な増加が現れるのはこの期間中です。 副腎の機能のためにホルモンのレベルが正確に上昇した場合、デキサメタゾンが処方されます。 卵巣がアンドロゲン過剰症を引き起こす場合、医師はゲスターゲン、例えば、Utrozhestanを処方します。
卵巣と副腎の働きによりアンドロゲンのレベルが上昇した場合、違反は混合性であるため、デキサメタゾンとゲスターゲンが処方されます。
糖質コルチコイドを服用している女性の感染過程の活性化を防ぐために、静脈内投与される免疫グロブリンのいくつかのコースが処方されています。
黄体期の機能不全が診断された場合、医師は推奨することがあります 膣坐剤または経口投与用のUtrozhestanカプセル。 この薬には特別なものがあります 有効成分、黄体ホルモン-プロゲステロン。
妊娠中の女性に糖質コルチコイドを処方する前に、医師は胎児の利益と害のバランスを評価する必要があります。 結局のところ、このグループの合成薬(メティプレドまたは/およびデキサメタゾン)は胎盤に容易に浸透し、胎児に影響を与えます。 糖質コルチコイドは胎児の発育遅延を引き起こす可能性があります(核酸やタンパク質の産生が遅くなると、胎児の視床下部および下垂体系が活性化する可能性があります)。 子供はしばしば形態学的および機能的未熟さの明らかな兆候を伴って生まれます。
また、これらの薬は胎児の脳に悪影響を与える可能性があります。 海馬(大脳辺縁系の一部)のサイズが小さくなります。 これは記憶障害がどのように現れるかであり、成人期の行動障害が起こり得る。
長期の糖質コルチコイド療法は、 糖尿病 2番目のタイプと 動脈性高血圧症(圧力指標の持続的な増加)成人。
不育症(数回の流産の既往)と診断された妊婦が泌尿生殖器感染症にかかった場合は、その症状を考慮して個別に調整された治療が行われます。 患者の年齢が考慮され、結果 実験室研究と病気の症状。 治療は包括的でなければなりません。 原則として、ユービオティックス、例えばビフィダンバクテリン、抗生物質、そしてもちろん脱感作治療が処方されます。
妊娠中の女性が体内の自己免疫疾患によって引き起こされるいくつかの流産を持っている場合、治療は免疫調節剤、糖質コルチコイド、抗凝固剤、抗血小板剤を含むあらゆる範囲の薬物療法で構成されます。 治療のコースと投与のレジメンはに依存します 個人の特徴忍耐。 医師だけが薬を処方または中止することができます。 セルフメディケーションは、妊娠中の母親と胎児の両方に悪影響を及ぼします。
妊娠中の女性が止血の先天性欠損症と診断された場合、または出血の停止と予防を目的とした複雑な反応の違反がある場合は、抗凝固薬と、場合によっては抗血小板薬による治療が推奨されます。 違反に応じて、医師は注射用のクレキサン、ヘパリン、または/およびトレンタル、さらにはアスピリンを処方する場合があります。
中断の脅威の対症療法
女性が流産の恐れがある場合は、任命して 対症療法..。 また、胎盤機能不全、またはむしろその予防に多くの注意が払われています。
重要性に注意する価値があります 最新の診断流産の予防における、虚血性頸管無力症を目的とした矯正操作。
虚血性頸管無力症は、内咽頭が子宮腔内に卵子を保持できないことに反映される障害です。 超音波を使用してそのような問題を診断します。 子宮頸部の寸法指標、内部OSの領域でのその長さと幅が考慮されます。
超音波では、虚血性頸管無力症の画像がはっきりと見えます。 通常、咽頭は閉じる必要がありますが、違反した場合は咽頭が拡張し、首が縮小します。 再発性流産(複数の流産)の超音波診断は、より頻繁に実行するために重要です。 さらに、妊娠16〜17週に、虚血性頸管無力症を診断するための研究が処方されているため、ステッチを時間内に適用することができます。
子宮頸部が2cm以上短くなり、咽頭が1cm以上伸びた場合、医師は子宮頸部を縫合する手術を処方することができます。
前述の不足の是正は、マクドナルド法に従って実施されます。 縫合糸は、特別なメルシレン糸または絹で適用されます。 それらは陣痛の開始時または35〜36週間近くで除去されます。
流産の恐れのある診断、および流産の治療は、個別に選択する必要があります。 万能の治療法はありません。 どれでも 憂慮すべき症状妊娠中は緊急の訴えの理由でなければなりません 医療援助..。 痛み、出血は障害の主な兆候であり、不可逆過程が始まったことを示す兆候である可能性があります。 妊娠中の女性が医師を探すのが早ければ早いほど、イベントの結果が成功する可能性が高くなります。 あなたは自分の健康と将来の赤ちゃんの健康について実験するべきではありません。
注意! この記事のすべての情報は、一般的な情報としてのみ提供されています。 彼女は自分自身を診断したり、自分で治療を処方したりする理由はありません。 ほとんどの妊娠合併症と同様に、質問がある場合は医師に連絡するのが最善です。
流産-これは、22週間までの妊娠の自発的な(外部からの干渉なしの)中絶であり、胚が生存可能になるまで子宮壁から拒絶されます。 12週間前に発生するイベントは、それぞれ早期流産と後期流産(流産)と呼ばれます。 22週からの妊娠の自然終了は、早産またはと呼ばれます。 統計によると、すべての妊娠の15〜20%が流産で終わります。 しかし、この数字を恐れないでください。ほとんどの場合、これは女性がまだ妊娠していることに気付いていないときに起こります。 子供が妊娠中の母親に望まれ、愛されている場合、流産はめったに発生せず、ほとんどの場合、女性の制御が及ばない理由で発生します。 最も重要なことは、どの要因が中絶を引き起こす可能性があり、流産を防ぐために何ができるかを知ることです。
流産の原因
流産につながる可能性のある多くの理由があります。 流産の大部分は12週間以内に発生します。 初期の流産の最も一般的な原因の中で、専門家は次のことを特定しています(ただし、これは完全なリストではありません)。
- 胎児の遺伝性疾患。統計によると、流産の約73%がこの理由で発生しています。 原則として、これらの遺伝的欠陥は遺伝性ではありませんが、有害な環境要因(放射線、職業上の危険、ウイルスなど)の影響下で両親の生殖細胞に発生した単一の突然変異の結果です。この理由は一種の自然な選択です。弱くて生存不能な子孫を取り除きます。 このような流産を防ぐことはほとんど不可能です。変異原性因子の影響から可能な限り身を守ることによって、受胎前であっても遺伝的異常のリスクを減らすことしかできません。 しかし、現代の生態学では、突然変異の可能性は依然として残っているため、この理由で発生する流産は、将来の多くの問題やトラブルから女性を救うため、祝福と見なすことができます。
- ホルモン障害。女性の体内のホルモンのバランスが崩れていると、妊娠の早期終了がしばしば起こります。 ほとんどの場合、これは妊娠の主なホルモンであるプロゲステロンの欠如で起こります。 この問題を早期に発見することで、プロゲステロン薬の助けを借りて妊娠を救うことができます。 過剰な男性ホルモン( アンドロゲン)も引き起こす可能性があります 初期の流産、それらはエストロゲンおよびプロゲステロンの生産を抑制します。 多くの場合、アンドロゲンは反復の原因です( 習慣的)流産。 副腎ホルモンとホルモンも妊娠の形成と発達に影響を与えます。 甲状腺したがって、これらの腺の機能不全も流産を引き起こす可能性があります。
- 免疫学的理由。原則として、これは次の場合に発生します アカゲザルの対立..。 胚は父親からRh陽性生物を継承し、母親のRh陰性生物は胚の外来組織を拒絶します。 免疫不全の場合の流産の予防のために、プロゲステロン製剤が使用されます。この場合、免疫調節効果があります。
- 性感染症:トリコモナス症、トキソプラズマ症、梅毒、クラミジア、ならびにヘルペスおよびサイトメガロウイルス感染症は、しばしば流産を引き起こします。
病原菌やウイルスは胎児の感染、膜の損傷を引き起こし、流産を引き起こします。 これを防ぐために、妊娠前に感染症を治療することをお勧めします。 - 一般的な感染性および 炎症性疾患. 中毒と38°Cを超える体温の上昇を伴うすべての病気は流産につながる可能性があります。 風疹はこのリストの先頭にあります、 ウイルス性肝炎、インフルエンザ。 平凡な喉の痛みでさえ、妊娠4〜10週間で致命的になる可能性があります。 そして、肺炎、腎盂腎炎、虫垂炎は胎児にとって深刻なリスクです。 したがって、妊娠を計画するときは、完全な健康診断を受け、慢性感染症のすべての病巣を特定して治療する価値があります。
- 中絶の歴史。中絶は単なる医学的操作ではありません。それは女性の体にとって大きなストレスであり、卵巣や副腎の機能障害を引き起こす可能性があります。 生殖器の炎症過程の発達に貢献しています。 これは、将来、不妊症や不育症を引き起こす可能性があります。
- 薬とハーブ。妊娠の最初の学期では、薬の服用を完全に避けることをお勧めします。 それらの多くは妊娠中絶を引き起こしたり、胎児の発達障害の形成を引き起こしたりする可能性があります。 したがって、たとえば、麻薬性鎮痛薬やホルモン避妊薬は、中絶の原因となることがよくあります。 また、薬草にも注意する必要があります。パセリ、イラクサ、コーンフラワー、セントジョンズワート、タンジーは妊娠初期には禁忌です。
- ストレス。重度の恐怖や予期せぬ悲しみ、恨み、長期にわたる精神的ストレスは胎児にとって危険です。 女性がストレスの影響下にある場合、彼女はカノコソウなどの鎮静剤を服用する可能性について医師と話し合う必要があります。
- いいえ 健康的なイメージ生活。アルコール、麻薬、喫煙、定期的なコーヒーの消費、不健康で不十分な栄養はすべて流産の味方です。 受胎前であっても、ライフスタイルを修正することをお勧めします。
- 転倒、ウェイトリフティング、性交。これらすべては、まれではありますが、妊娠中絶の引き金となる可能性があります。
妊娠12週後、自然流産のリスクが大幅に減少するという事実にもかかわらず、まれに、これが発生する可能性があります。 流産が12〜22週間の間に発生した場合、医師はそれを遅発性流産と呼びます。 妊娠中絶の総数のうち、遅発性はわずか25%を占めています。 さらに、この期間の前に、ベアリングが問題なく発生した場合、中断のリスクは実質的にありません。 22週間後に中断が発生した場合、および赤ちゃんの体重がすでに1ポンドを超えている場合、そのような中断はすでに早産と呼ばれ、赤ちゃんは生き残るチャンスがあります。 現代の技術そのような子供たちの看護は存在し、彼らは非常に成功しています。
後期流産の原因は、ほとんどの場合、胎児の発育の違反ではなく、胎盤または子宮壁で発生する炎症過程です。 胎盤は時期尚早に剥がれ始めるかもしれません。 胎盤が妊娠を維持するために必要な物質の生成を停止することが時々起こります。
後期自然流産の原因は、感染症、過去の外科的介入、特に血管や子宮である場合があります。 それは非常に強い精神的緊張でさえあるかもしれません。
流産の症状
最も深刻で 危険な症状流産の可能性は 子宮出血最小でも。 ほとんどの場合、妊娠の自発的な中絶は、血液の弱い分泌物から始まり、それが激しくなります。 下腹部のけいれんを伴うことがあります。 分泌物の色は緋色から茶色までさまざまです。 放電は非常に弱い場合がありますが、数日間停止しません。
痛みは流産を伴う場合と伴わない場合があります。 多くの場合、症状が現れ、しばらくの間消えてから、再び戻ります。 女性の状態は、前兆がなくても非常に急激に悪化する可能性があります。 組織片が排出物に存在する場合、これは通常、流産が発生したことを意味します。
ほとんどの場合、胎児は体から排泄されるずっと前に死亡しました。 したがって、撤退は全体ではなく部分的に発生することがよくあります。 死んだ胎児が完全に排泄されると、灰色がかった丸い泡のように見えます。 時々白い粒子が血の分泌物の中に観察されます。 出血はさらに数日間観察されますが、痛みがまだ残っている可能性があります。
流産の症状はその段階によって異なります。 多くの場合、医師の診察は胎児の命を救います。 初期段階では、プロセスを一時停止することが可能ですが、他の段階では不可能になります。
最初の段階は 差し迫った自然流産。女性は下腹部と腰に痛みを感じます。生殖管からは、しみの形で小さな出血があるかもしれません。 一部の女性は、妊娠のほとんどの間この状態にあります。 この場合、すぐに治療することで、妊娠を救うことができます。
第2段 - 自然流産を開始しました。女性は、けいれん性のキャラクターの下腹部に中程度の痛みを感じます。 軽度または中等度の出血が現れ、いつでも悪化する可能性があります。 脱力感とめまいが現れます。 この段階では妊娠を維持することができますので、妊娠中の母親は痛みや少しの出血を感じたらすぐに医師の診察を受けて流産の恐れがあるかどうかを確認する必要があります。 妊娠中の女性は家に残されるかもしれませんが、入院も拒否すべきではありません。 妊娠中絶の脅威は、頻繁に、広範囲に、そしてうまく治療されます。 そしてこれは、流産の原因がホルモンかく乱であることが多いため、ホルモンを恐れてあきらめる必要がない場合の1つです。 それを通常に戻す価値があります-そして流産の脅威はありません。 赤ちゃんに対するホルモンの「悪い」影響を恐れる必要はありません。なぜなら、彼は妊娠中に受け取るべきものを正確に手に入れるからです。
残念ながら、中絶の他のすべての段階には逆のコースはありません。
サードステージ- 中絶が進行中..。 女性は下腹部に鋭い痛みを感じ、腰部に痛みを感じます。 大量のスポッティングが表示されます。 この段階で、卵子は死に、妊娠を救うことはできません。
第4段階- 中絶が完了しました..。 この段階で、卵子は完全に排出され、子宮は収縮し、出血は止まります。 流産は、胚または受胎の結果が子宮から出たときに完了したと見なされます。 この場合、出血はすぐに止まり、けいれんや痛みが止まります。 完全な流産は、超音波検査または外科的検査によって確認されます。
のようなものがあります 流産に失敗しました。多くの女性は、知らないうちに流産を経験します。 流産の場合、胚の死は起こりますが、胎児は子宮から排出されません。 この現象の理由は不明です。 稽留流産は、妊娠の兆候の消失、女性の全身状態の悪化、および超音波によって決定される胎児の心拍の欠如によって判断することができます。
流産の症状がある場合の対処法
流産の最初の兆候が現れたら、すぐに横向きになり、医師または 救急車..。 いかなる場合でも、自分で薬を処方するべきではありません。 また、下腹部を氷の泡で冷やさないでください。 子宮は寒さからより活発に収縮するので、これはプロセスの加速につながる可能性があります。 脅迫的で初期の流産では、子宮筋層を弛緩させる薬が処方されます。 止血剤、鎮静剤、鎮痛剤、ビタミンEも処方されています。治療期間は通常2〜4週間です。 女性はストレスを避け、身体的および性的な休息を守るようにアドバイスされています。
流産の脅威が妊娠の最初の数週間または数ヶ月に観察された場合、これは胚の異常な発達を示している可能性があります。 そのため、超音波検査が処方されており、胎児の状態を評価できるだけでなく、子宮の高張性や子宮頸部の問題を検出することもできます。 さらに、ホルモンレベルの血液検査と特別な尿検査が規定されています。 多くの場合、医師は甲状腺の機能をチェックする必要があると考えています。 このために、特別な血液検査も処方されています。 サイトメガロウイルス、トキソプラズマ症、ヘルペスなどの感染症が異常な妊娠の原因であるかどうかを確認することが重要です。 検査結果を受け取り次第、医師は治療を処方します。 分泌物がある場合、女性は病院に入れられますが、彼女の状態が問題にならない場合は、薬は自宅で服用されます。
流産後の治療
流産後の治療は、主に出血や感染の予防を目的としています。 多くの場合、子宮内容除去術と掻爬術後の出血を止めるために薬が処方されます。 退院後は出血を注意深く監視する必要があります。女性が出血の増加や発熱、発熱に気付いた場合は、すぐに医師の診察を受けるのが最善です。
流産後、原因を特定するための特別な分析が行われることがあります。これが行われていない場合、女性は産婦人科医による完全な健康診断を受ける必要があります。 研究の1つは、潜伏感染の分析です。 陽性の分析では、つまり、何らかの病気が検出された場合は、男性も検査する必要があります。 治療は妻と夫の両方に処方されます。 また、女性はホルモン検査を行う必要があります。 必須の検査は超音波スキャンです。 これらの研究に加えて、女性が基礎体温を測定することをお勧めします。そのような情報は医師にとって非常に役立ちます。 次の月経は、原則として流産から1ヶ月半後に始まります。
産婦人科医に加えて、他の専門家を訪ねる必要があります。心血管系や腎臓などの病気があるかどうかを調べるために、セラピストから始めることができます。これらすべての病気は、流産の原因と見なされない場合が多いです。 、妊娠初期に発生するリスクを高める可能性があります。 自然流産から新たな妊娠まで、少なくとも6〜12か月は経過する必要があります。 この期間中および妊娠中、女性はアルコールをやめ、喫煙し、ストレスを避ける必要があります、 身体活動、他の不利な要因の影響。 忘れないでください 適切な栄養とビタミン、医師が選択するのに役立ちます。
流産が2回以上続けて繰り返される場合、彼らは慢性流産について話します。 これは、子宮頸管の弱さが原因である可能性があります。 多くの場合、この弱点は中絶後に現れます。 この状態の治療は、子宮頸部に円形の縫合糸を課すことからなる。 この縫合糸は妊娠36週から37週の間に除去されます。
流産に対して保険をかける方法
ほとんどの流産の原因はさまざまな異常に関連しているため、この問題を解決できるとは限りません。 しかし、女性は妊娠中と妊娠前の両方で健康の維持を確保することができます。 ここにいくつかのヒントがあります:
- 定期的な運動;
- 健康的な食事に切り替えます。
- ストレスを避けてください。
- 体重を妥当な範囲内に保つ。
- 葉酸を毎日服用してください。
- 喫煙や飲酒はしないでください。
すでに妊娠している女性は、赤ちゃんの健康的な発育を確実にするために、ライフスタイルの変更を再導入する必要があります。
- 腹部へのストレスを避けます。
- 喫煙しないで、間接喫煙を避けてください。
- アルコールをあきらめる;
- 市販薬を服用する前に医師に相談してください。
- カフェインの摂取を制限するか、完全に止めてください。
- 放射線、感染症患者との接触、X線などの有害な雰囲気を避けてください。
- 外傷性のスポーツや仕事に従事しないでください。
流産からの回復
流産後できるだけ早く新しい赤ちゃんを妊娠することは、両親の自然な願望です。 しかし、経験の後、多くの人は彼らが再び失敗することを恐れています。 それは完璧です 通常の反応ストレスの多い状況への人間の精神。 しかし、流産を経験したカップルは、主に医師の推奨に焦点を当てる必要があります。 そして彼らは 一般的な概要以下に要約します。
- 次の受胎の前に6ヶ月間休憩することをお勧めします。 医師の計算によると、自発的な中断の直後に妊娠した場合、そのような結果のリスクは1.5倍に増加します。
- この休憩中は、避妊薬の選択に非常に注意する必要があります。 知識のある医師だけがこれを手伝うことができます。 -流産、流産の原因、兆候;
- www.materinstvo.ru-流産/凍結妊娠後の対処法;
- www.mamochka.kz-流産後に健康な赤ちゃんを出産する方法。
- www.tiensmed.ru-流産:議論。
ホルモンを使用せずに、自然な方法と手段の助けを借りて。
私と同じ状況にいる他の女の子のために知識を共有する必要があるという結論に達していないのなら、私はおそらくこの記事をあえて書くことはなかっただろう。 結局のところ、このために私は実際に私のブログを保持しています...
ホラー全体を説明するのに十分な言葉がないので、起こったことの感情的な要素については話しません。 感情的なバランスを取り戻すのに何が役立ったかについて触れますが。 私はこれを決して忘れないことを確信していますが、私は手放して辞任しました。
この投稿では、将来、奇跡が再び起こるようにするために、身体を物理的に回復し、ホルモンを正常に戻し、再生プロセスを刺激する方法について説明します。 残念ながら、私は自分自身の経験でこれらすべてを経験し、多くの情報を調べ、特別な計画を立てなければなりませんでした。 正直なところ、誰にも役に立たないことを願っています。
私の歴史
今、私は人々を私生活に入れるのが好きではありません。 私は幸せが沈黙を愛していると信じ始めました。 しかし、ブログを書くことによって、私はもはや私の健康について何かを読者から隠したり隠したりしていると主張することはできません。 それは私には公平ではないようです。 ブログは健康についてです...
私は17週で赤ちゃんを亡くしました。 はい、私は健康的なライフスタイルを送り、必要なすべてのビタミンを飲みました(私はあなたにアドバイスします)、しかし...私はどういうわけか非常に重要な要素の1つを忘れて逃しました。 健康な体にもストレスや神経が及ぼす強力な効果を忘れてしまいました。 私の体は、赤ちゃんを運んで出産するのに問題なく十分に強いように思えました。 私は自分の強さを計算していません。 非常に早く簡単に妊娠したので、私はそれを当然のことと思っていましたが、実際には感謝していませんでした。 そして私はそれを支払いました。
超音波を1つだけにする方法、ドゥーラを使う方法、共同の奇跡が現れたときに父が一緒にいる方法、家で自然に出産する方法など、すでに計画していました。名前もすでにあります。発明されました。 そしてもちろん、彼らは家族や友人に喜びをもって話しました...
私は神経質のために最初の学期全体を涙で過ごしました。 私は困難な生活状況にあり、それは私の将来を決定することだったと言うかもしれません。 落ち着いてリラックスして手放すことができませんでした。 愛する人たちは皆、私が泣くのをやめて落ち着くように祈っていました。 しかし、私はできませんでした。 私はすべてのストレス、全体の状況を自分自身に通しました。 私の過ちを繰り返さないでください。 私はおそらくこれから妊婦を保護するためにこの記事を書いています。
妊娠はうまくいきました。 中毒症はありませんでした。 一般的。 私は疲れていましたが、それは完全に正常です。 そして、食べ物の好みが変わりました。これも標準です。
第二学期は順調に始まりました。 倦怠感がなくなり、欲しかっただけでなく、必要なものを食べることができました。 気分が良くなりました。ある日まで、下腹部の引っ張りの痛みから目が覚めました。 医者は流産の脅威を診断し、私は病院に行きました。
私は子宮の非常に高いトーンを持っていました。 マグネシウムスポイト、プロゲステロンピル、注射がありました。
入院2日後、いわゆる「渋滞」(写真でよく読んでいて、写真からもわかる)が消えてしまったので、胎児を感染から守ります。 。 そして翌日、私はいわゆる収縮を始めました。 強い痛み少しの間来て、それから5で手放しました。そして24時間。 私は一晩中眠りませんでした。 医者はそれがただの口調であると言いました。 しかし、私は無意識のうちに自分が出産していることを知っていました。
翌日、疲れ果てて当番の医者に行きました。 座ることすらできないほどの痛みがあり、腰に痛みがありました。
私が椅子に座っていたとき、医者は子宮が完全に開いていて何もできないと私に言いました。 なかでも、私を殺したのは肉体的な苦痛ではありませんでしたが、息子が完全に健康だったという事実、私の体は単に対処できませんでした...
そしてその後に来ました。 何が起こったのかを理解する方法。 自分や他人のせいにするのをやめるには? 新たに生きることを学ぶ方法は? とても好きです。 そしてもう1つ質問があります。 なんでわたし? なぜこれが起こったのですか? なぜ私の健康な体は赤ちゃんを産むことができなかったのですか? うつ病から私を救ったのは、私の最愛の両親、姉妹、そして友人たちのサポートだけでした。 そして私が結論を出したこと。 深刻な結論。 これが二度と起こらないように、今私は可能な限りのことをしなければなりません。 あなたは物事を心に留めるのをやめ、緊張しないようにする必要があります。 そうでなければ、あなたは非常に高い価格を支払わなければならないでしょう。
今、私は自分の力を取り戻すためにすべての力を向けています。 ホルモンを正常化します。 あなたの体を再構築します。
最初の2週間
この時、あなたはあなたの体を自然に回復させる必要があります。 私は正しくそして完全に食べようとしました。 すべての砂糖を完全に取り除きました。 私は出生前のビタミン、タラの肝臓、プロバイオティクス、ビタミンD3、マグネシウムを飲み続けました(それは私がとてもよくリラックスするのを助けました)。
毎朝私はから始めました。 それから、抗生物質を服用した後に腸を回復するためにカプセルにプロバイオティクスがありました。 私も飲みました。 ケフィアを1日2回飲んでみました。
胸が痛くなり始めました。 私が退院したとき、私は抗生物質の別のコースを処方されましたが、私は服用しませんでした。 これは私の個人的な決断でした。 代わりに、私はニンニク1クローブを1日3回食べました。 ナチュラルも2錠服用しました。
私はスポーツブラで歩き始めました。 そして、彼女は新鮮なキャベツの葉を胸に塗りました。 壁取り付け用燭台にまっすぐ。 一日に数時間、着替えて、また一緒に寝ました! ママは私にこれをするようにアドバイスしました、そしてそれは本当にうまくいきました。 5日後、胸が痛くなりませんでした。
常にそして特にこの時に、腸、すなわちその規則性を監視することは非常に重要です。 私は朝と夜にケフィア、ヨーグルト、ヨーグルトを飲みました。 そして最後の食事の後、2時間後、私はプロバイオティクスの3カプセルを飲みました。 また、このマグネシウムのイオン溶液の夜に小さじ2杯または朝に2ピペット、夕方に2ピペットを助けました。
現時点では、過度に運動することはできません。 私はよく寝て歩いた。 そして、気が散ってリラックスしたので、新しい投稿を書きました。 私も練習しました。
子宮に強壮効果のあるラズベリーの葉を淹れて飲み始めました。 小さなティーポット500mlの場合-ラズベリーの葉大さじ3。 私は夏にサンクトペテルブルクの森で葉を集めました、あなたは薬局でそれらを見つけることができます。 30分を主張し、一日中飲んでください。 これは、ホルモンを使用せずに子宮が収縮して自然に跳ね返るのを助けます。
ちなみに、退院中やその後の来院時も医師が私に押し付けようとしました 経口避妊薬「これなしではホルモンの背景は回復しない」という言葉で。 それはでたらめです。 私はホルモン剤を服用せず、私の周期は完全に自然に回復しました。
2週間で
私は特別なノートブックを始めました(私はタイプするよりも書くのが好きで、それは復元と呼ばれていました)。 そしてそこで私は自分の体が自分自身を回復するのをどのようにそしてどのように助けることができるかについて考え始めました。
私は健康的な食事と天然のプロバイオティクスに固執し続けました。 ラズベリーの葉をもう一週間飲み続けました。 そしてそれが起こりました。 ..。 私は数年間持っていませんでした。 そして今回はそれを取り除くのに約1週間かかりました。
私は服用し始めました:
- クローブカプセル-1日2回2カプセル
- ニンニク、新鮮-1日2回大きなクローブ1つ(抗生物質の形でニンニクを適切に摂取する方法の詳細については)
- ニンニク-最初の3日間は「そこに」スライスし、1日3回交換しました。 この治療法のように痛みを和らげるものは何もないと言えます! 私はすでにこれについてもっと詳しく書いています)
- コップ1杯の水に小さじ1杯を1日2回
- オリーブオイル3滴を1日2回
- ソーダ-朝と空腹時にコップ1杯の水に小さじ1杯
- また、1日1回アップルサイダービネガーのボウルに座って、かゆみを和らげました。
今回、私は非常に重要な規則性に気づきました。緊張すればするほど、ツグミが悪化するということです。 したがって、落ち着いてストレスをコントロールすることが非常に重要です。 ちなみに、長期の慢性カンジダ症はしばしば神経によって引き起こされる可能性があります。
私はまた、特に生殖機能に関して、体を回復させて片付けるサプリメントを取り始めました:
添加剤:
肥沃なクレンジング
私の出産を回復するための次のステップは、出産するクレンジングでした。 しかし、このためには、最初の月経を待つ必要がありました。それは、いわば、流産の4〜6週間後に通常始まるはずです。
私は6週間と1日後に始まりました、それは私がその日の喜びであったと私は告白します! これは、体が妊娠ホルモンを排出し、新しいサイクルが始まったことを意味しました。 しかし、私はすでに自分の体を信頼して、もっと長く待つ準備をしていました。 したがって、すでに6週以上経過している場合は、絶望せずにさらに2週間待ってください。それでも月経がない場合は、医師の診察を受けて、すべてが正常かどうかを確認してください。
さて、今、パージ自体について-それらのうちの2つがありました! これらの繊細なクレンジングは、不妊症や妊娠の計画的な準備にもお勧めです。 私はすでにそれらについて書きました。
など 追加の方法出産することを目的としています:
銀行
はい、最も一般的な銀行です! 銀行は、全身を再生する古代の方法の1つです。 最初は、カッピング療法の後、チアノーゼ性の打撲傷(体内のプロセスの停滞を示しています)がありましたが、現在はほとんど何も残っていません。 私はこの療法を週に一度やってみました。 これを行うには、この回復方法の有能な専門家を見つける必要があります!
ひまし油で圧縮します
または 別の方法臓器やシステムの機能、解毒、リンパドレナージを改善します。 私は肝臓と子宮の領域でそれをしました。
そして、このすべてから、私は一つのことを言うことができます-すべてが私たちの手にあります! 人生で私たちに起こることはすべて偶然ではありませんが、それがどれほど苦痛で不快なものであっても、経験です。 そこから特定の結論を引き出す必要があります! したがって、あなた自身とあなたの体への信仰を失わないでください! 統計によると、最初の流産の後、85%の女性が健康な赤ちゃんを運んで出産します! 最も重要なことは頭と体の平和です。
いつ妊娠を再開できますか?
これは非常に難しい質問の1つです。 私が流産したとき、医者は私にそれを6ヶ月も経たないうちに言った。 それから私にとって「6ヶ月」はひどく耐え難いほど長いものでした。 これを経験した人は私を理解するでしょう-私は喪失の痛みを補うためにほとんどすぐに妊娠したいです...
私が病院を去ったとき、1つの執拗な考えが私の頭の中で回転していました-私は赤ちゃんが欲しいです! そして、できるだけ早く。 そして別の考えがありました-あなたはあなたの体を回復しそして起こったことを防ぐ必要があります。 つまり、道を進んで、赤ちゃんの形で賞品を手に入れましょう。 しかし、あなたはいつすでに妊娠について考えることができますか? いつですか、それは適切な時期ですか? 私は医者に従う準備ができていて、それが私に見えることを6ヶ月待つ準備ができていたことを告白します。
そして、最初の流産後の1000代の女性が、流産が起こってから3か月前に妊娠した場合、より長く待っていた女性よりも早く妊娠し、健康な赤ちゃんを産んだというものに出くわしました。 それから、6ヶ月待つ必要があるのは、女性が喪失の心理的苦痛を癒すのにどれだけかかるかという事実によって課せられたという医師の説明がありました。 つまり、本質的に生理学的側面はありません。 、
流産の結果は、あなたとあなたのパートナーにとって感情的に苦痛を与えるだけでなく、あなたの体に悪影響を与える可能性があります。 流産とは、妊娠20週間前に胎児が失われることで、自然発生的またはその他の方法で発生します。 以下のステップ1から始めて、調べてください。 役立つヒント流産後の身体的および感情的な世話をする方法。
ステップ
肉体的に自分の世話をする
感情的に自分の世話をする
- 胸の不快感を軽減するために、快適なブラジャーを着用してください。
- 首、背中、肩の緊張を和らげるマッサージを受けましょう。
- 20週間前に膣から出血した場合は、流産と呼ばれます。 20週間後のものは早産と呼ばれます。
ソースとリンク
- Barrett、E。E.(2010)。 失われたもの:流産を通じたクリスチャンの旅。 ケンタッキー州ルイビル:ウェストミンスタージョンノックスプレス。
- Rehmann-Sutter、C。、&Müller、H。(2009) 開示のジレンマ:「知る権利/知らない」議論の後の遺伝的予後の倫理。 ファーナム、イギリス:アッシュゲートパブ。
- Perkins、S。、およびMeyers-Thompson、J。(2007)。 ダミーのための不妊。 ニュージャージー州ホーボーケン:WileyPub。
- カッツVL。 自然流産および不育症:病因、診断、治療。 In:Katz VL、Lentz GM、Lobo RA、Gershenson DM、eds。 包括的な婦人科。 第6版 ペンシルベニア州フィラデルフィア:Elsevier Mosby; 2012年:第16章。
- ラウリーノMY、ベネットRL、サライヤDS他 再発性流産のカップルの遺伝的評価とカウンセリング:全国遺伝カウンセラー協会の勧告。 J GenetCouns。 2005年6月; 14(3)。 2010年4月に再確認。
- シンプソンJL、ジャウニオーERM。 流産。 で:Gabbe SG、Niebyl JR、Simpson JL、eds。 産科:正常および問題のある妊娠。 第6版 ペンシルベニア州フィラデルフィア:Elsevier Saunders; 2012年:第26章。
読むために提供された記事は、自然流産に関連する質問への答えを提供します。 この状況の原因と流産後の結果についてお話します。 また、自然流産を防ぐ方法についても話します。
まず第一に、定義が何を意味するのかを理解する価値があります 自発中絶
原因 自発流産

母親の体が胎児を拒絶する理由はたくさんあります。 そして、初期の段階では、女性は自分が妊娠しているとは思わないかもしれず、重い月経出血のために流産します。
それは初期の段階であったことに注意する必要があります 自発妊娠中絶は最も頻繁に起こります。 これらの条件で、理由 自発妊娠中絶は次のようになります。
1。 女性のホルモンの不均衡が最も一般的な原因です 自発中絶。 この場合、多くの場合、正常な妊娠過程の原因となるホルモンであるプロゲステロンの量が不十分です。 で プロゲステロン 不十分さ時間内に医師に相談すれば妊娠を救うことができます
2.2。 胎児の発育の遺伝性疾患。 同時に、妊娠の最初の月にすでに中断が発生することが多く、女性の体は不完全な子供を発達させることを許しません
3.3。 重度の病気や泌尿生殖器系(腎臓)、血管、心臓の欠陥の場合、赤ちゃんを産むことも問題になります
4。 後日、流産の原因は筋肉である可能性があります 失敗子宮頸部、またはそれが呼ばれるように-istmic-子宮頸部 失敗..。 この場合、子宮頸部は単に胎児の圧力に対処できず、期日よりもはるかに早く開きます。
5。 神経質なストレスや不安、アドレナリンが血中に突入することも誘発する可能性があります 時期尚早中絶
6.6。 悪い習慣と 乱用アルコール、タバコ、薬物は初期の段階で妊娠の失敗につながります
7。 女性が以前に中絶をしたことがある場合、これも理由の1つである可能性があります 自発妊娠中絶
8 。 自分の立場を知らない女性は、しばしば肉体的に圧倒され、不注意によって怪我をする可能性があり、妊娠中絶につながる可能性があります
九 。 また、病気になった女性は、次のような薬を服用することができます 禁忌妊娠中の
十 。 内性器または腹部臓器への以前の外科的介入は流産を引き起こす可能性があります
十一 。 妊娠のどの段階でも感染症や炎症性疾患が原因の1つになる可能性があります
12。 Rh競合または 非互換性血液型も 時期尚早中絶
13。 前にリストされたものに加えて、後日妊娠中絶の理由は、胎盤の問題である可能性があります-その剥離または 時期尚早エージング
そのような理由はたくさんあります、それらは女性ごとに個別です。 しかし、妊娠の適切な準備と管理により、これらの原因の多くを回避することができます。
脅威が発生したとき 自発流産?

何が起こっているかの症状を理解するために、それがどのように起こるかを理解することは価値があります 自発中絶。 症状は、プロセスの初期段階ですでに感じられています。 流産には4つの主要な段階があります。
最初の段階は脅威と呼ばれます 時期尚早妊娠中絶。 この期間中に治療を開始すれば、子供を保護し、産むことができます。 場合によっては、脅威 時期尚早女性は妊娠期間全体を通して妊娠中絶をします
まれなケースでの妊娠中絶の発症段階も、タイムリーな適切な治療で元に戻すことができます
自発コース中絶はもはや治療に適しておらず、この段階では赤ちゃんを救うことはできません。 この場合、卵子または胚は死に、独立して完全にまたは部分的に子宮腔から排出されます。
最後の段階で、中絶は完了したと呼ばれます。 この場合、子宮は妊娠のすべての要素を完全に拒絶し、 復元元のサイズ
自発初期の流産
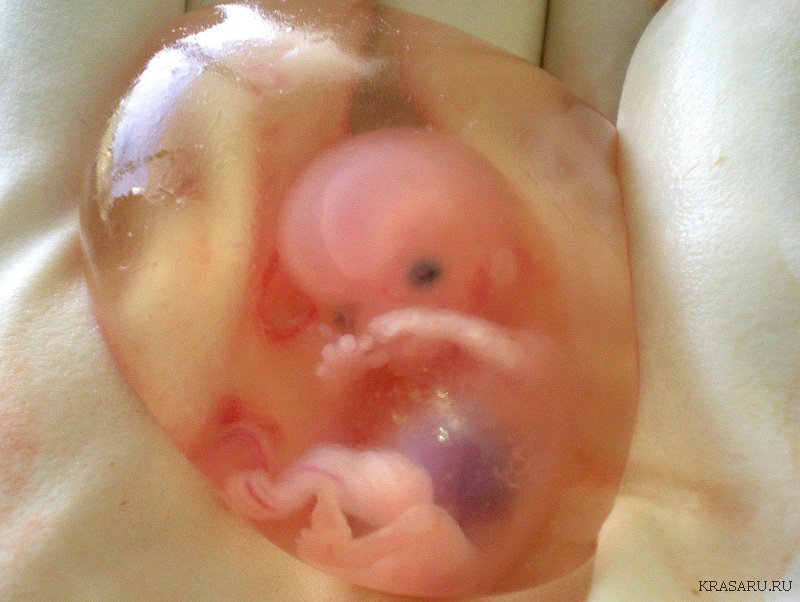
流産の主な症状は次のとおりです。
下腹部の描画と鈍い痛み
最大3日間の子宮腔からの血の分泌物または出血
場合によっては、痛みが非常に激しく、けいれん症候群を伴うことがあります
場合によっては、女性が自分がポジションにいることを知らないとき、最初は 自発妊娠中絶、彼女は次の月経の始まりと混同される可能性があります。
産婦人科医が付随する可能性のあるいくつかの追加の症状を説明するのはそのためです 自発早期中絶:
腹痛のけいれん
下痢や嘔吐の形での便障害
血の分泌物は粘膜と交互になります
腰が痛くて引っ張る
注意すべきこと 自発女性の体による妊娠の早期中絶は、後期の妊娠の最初のトリメスターの後よりも合併症が少なく許容されます。
自発妊娠後期の流産
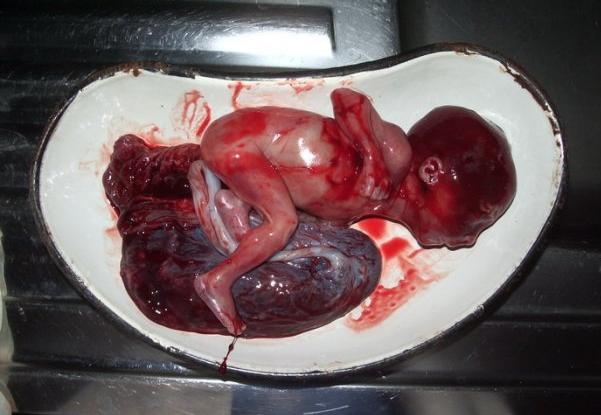
妊娠後期では、妊娠中絶の開始の症状は次のとおりです。
女性はしばしば気分が悪くなることがあります
下腹部に引っ張りの痛みがあります
茶色がかった膣分泌物があり、真っ赤な血に置き換えることができます
女性はトイレに行くことが多く、排尿するように引き寄せられます
妊娠中の女性はめまいを感じるかもしれません
この状態は数時間から数日続く可能性があり、妊娠を維持するために、緊急の医療処置と入院が必要です。
始まった中絶の始まりで、いつ 自発中断は脅威の段階から胎児の拒絶へと進み、すべての症状が悪化します。 痛みは けいれんと によって配布仙骨に。 女性は全身の脱力感、めまいを感じます。
血の分泌物は血栓になり、体位の変化に伴って激しくなります。即時の治療と入院により、場合によっては妊娠を救うことができます。
しかし、進行中の中絶の次の段階はもはや元に戻せず、その結果は完全または不完全な流産にすぎない可能性があります。 この場合、女性は腹部と腰に鋭い痛みを感じます。 大量の出血と子宮腔からの卵子の排出があります。
中絶の数日前に胎児が死亡した場合、女性はその一部を分泌物に見つける可能性があります。
中絶が不完全だった場合、女性は緊急に子宮腔の洗浄を必要とします。それがなければ、この悲劇の合併症は深刻で、致命的でさえあります。
不完全ですか 自発流産?

はい、残念ながら、それは起こります。 これは、卵子が拒絶された後の子宮腔内で、妊娠の構成要素が子宮腔から完全に排出されなかった場合です。
このような状況では、女性は子宮腔をこすり取り、卵子または胎盤の残りの要素を取り除くための手順をできるだけ早く受けなければなりません。 この状況を無視すると開発につながる可能性があるので 炎症性または子宮内の腐敗プロセス、敗血症の発症、さらには死に至るまで。
自発凍結妊娠を伴う流産
凍結妊娠とは何ですか? この問題に対処する価値があります。
これは、女性の在胎週数が一致しない場合です。 生理学的 データ サイズ 子宮 と 胎児. で これ 胎児 いいえ 開発中です と, どうやって NS これは 恐ろしく いいえ 鳴った, 死ぬ. 女性 オン ストレッチ 特定 時間 多分 くま いいえ 実行可能 失った 胎児.
V これ 場合 女性 生命体 反応する オン « 死» 妊娠 それぞれ. 彼 拒否します 胎児 と 起こる 自発 流産. いつ これの いいえ 起こる, 中絶, v 義務 わかった, 開催 インストルメンタル.
クリーニング 後 自発 流産
で 完了 自発 中絶 女性 頻繁 無視 与えられた 手順, でも 彼女 示されている 各 女性 後 流産.
それ 介入 開催 下 全般的 麻酔. フロント 実行する クレンジング 女性 準備, 実行する 浣腸 と 衛生的 手順. 後 ダイビング 女性 v 夢, 医者 と ヘルプ ミラー と エキスパンダー 開く 首 子宮 と キュレット を生成します スクレイピング 虫歯 子宮, 削除 から 彼女 子宮内膜 と 全て コンテンツ. リモート コンテンツ 送信 オン 組織学的 勉強, NS 女性 任命する 保守的 治療.
どのように 行く 期間 後 自発 流産?

で 完了 中絶 と 不在 炎症性 処理する 月経 サイクル 回復する 足りる すぐ, しかし 多分 合格 と 小さな 遅延 オン ストレッチ いくつか 時間.
月経, いつもの, いいえ 異なります から それ, どれの 合格した 前 攻撃 « 失敗しました» 妊娠.
もしも 月経 サイクル いいえ 来た v 規範 また を伴う 痛み—これは 機会 応募する に 治療 医師へ.
可能 どうにか 妊娠 後 自発 流産?

- 始める 費用 と 議論 タイミング 始める セックスライフ 後 どうした 流産
- 月経 サイクル で 女性 回復する 後で カップル 数週間 後 中絶. いつもの 後 スクレイピング おすすめされた 性的 残り, どうやって 最小, オン ストレッチ 6 数週間
- オン ストレッチ 六ヶ月 頻繁 任命 受信 オーラル 避妊薬 にとって 正規化 ホルモン バックグラウンド. 繰り返し 妊娠 オン ストレッチ これの 時間 いいえ おすすめされた. この 期間 割り当てられた にとって 回復 女性 生命体
- 繰り返し 妊娠, オン 推奨事項 産婦人科医, おすすめされた いいえ 以前, どうやって 横切って 半年 また 年 後 自発 中断 妊娠 v 既往歴. しかし これは 多分 それだけ で 完了 健康 女性, どうやって 物理的, そう と 道徳の
- それなし ホールディング 適切 治療 と リハビリテーション 繰り返される 妊娠 多分 電話 で 女性 恐れ と 恐れ

- に 妊娠 必要 徹底的に 準備. V 場合, いつ 後 流産 妊娠 いいえ 来る 連続 時間, トレーニング 費用 気づく 下 観察 医者 と 行為 行 調査
- で 攻撃 待望の 妊娠 したほうがいい 行為 防止 時期尚早 中断, 観察 モード 当時の と 栄養. もしも いいえ 存在する 禁忌, 費やす 積極的に 私の 日 と 受け入れる 必要な ビタミン