人間の生殖システム。 女性の生殖システム。
または 生殖システム、 繁殖システム-多細胞生物(動物、植物、真菌など)の生殖器のシステムであり、それらの生殖に関与しています。
動物では、代表者の生殖システム 異なる性別同じ種のものはしばしば非常に異なります(他の器官系とは異なり、それらは異なる性別の代表においてほとんど違いがありません)。 これらの違いは、遺伝物質の新しい組み合わせの作成につながり、子孫のより多くの健康につながる可能性があります。 特定の物質(ホルモンとフェロモン)も動物の生殖器系で重要な役割を果たしています。
ほとんどの脊椎動物では、生殖器系は同様の構造計画を持っています:性腺(性腺)-排泄管-外性器。 人間の生殖器系の主な器官には、生殖器(陰茎と膣)だけでなく、性腺(性腺と卵巣)を生成する性腺を含む内臓が含まれます。 人間の生殖器系の病気、特に性感染症は広範囲に及んでいます。
人間の生殖システム
人の生殖(生殖)は体内受精の結果として起こり、性交中に起こります。 生物種としての人間は、高度な性的二形性を特徴としています。 第一次性徴の違いに加えて、第二次性徴と性行動にも大きな違いがあります。
女性の生殖システム
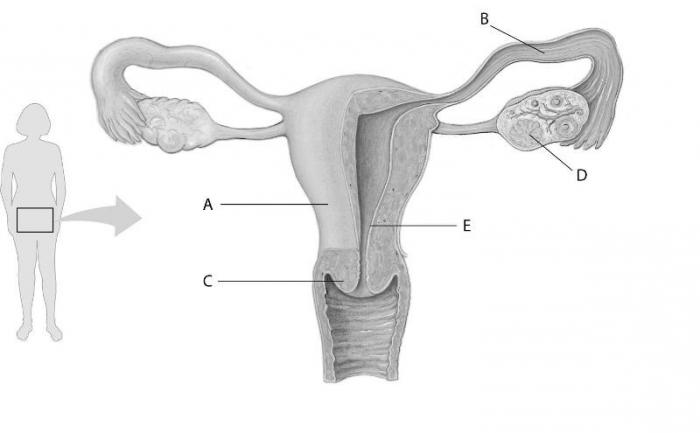
女性 生殖システム臓器の2つのグループに分けられます:外部と内部。 外性器には次のものが含まれます:大陰唇と大陰唇に腺があり、陰核と膣への入り口。 内部へ-膣、子宮、卵管、卵巣。 膣は、大陰唇、小陰唇、陰核、尿道を含む外陰部を通って外側に開きます。 性交中、この領域はバルトリン腺からの分泌物によって湿らされます。
生殖システム女性は、主に骨盤領域の体内にある臓器で構成されています。 それは3つの主要な部分で構成されています:精子が入る膣、胚が発達する子宮、そして卵子が成熟する卵巣です。 女性の乳房も生殖器系に属しており、子供の出生後の発達に重要な役割を果たしています。
男性の生殖システム
男性の生殖器系は、体外の骨盤近くにある生殖過程に関与する器官の系です。 男性の生殖システムの主な機能は、卵子の受精のために男性の生殖配偶子(精子)を生産することです。 男性の生殖器には、精巣とその管、陰茎、および付属器官である前立腺が含まれます。
睾丸(睾丸)-陰嚢に吊るされた対の腺 精索..。 各睾丸の重さは10〜15 gです。楕円形で、精細管で構成されています。 睾丸の直接の目的は、精子(男性の生殖細胞を含む液体)の精子の生産です。 さらに、精巣は男性ホルモンであるアンドロゲンの分泌に関与しています。
人間の生殖器系の病気
他の複雑な器官系と同様に、人間の生殖器系は多くの病気の影響を受けています。 4つの主要なカテゴリがあります。
- 先天性、または先天性;
- 腫瘍-子宮頸がんや陰茎がんなど
- しばしば性感染症である感染症;
- 環境要因、損傷、心身症、および自己免疫疾患によって引き起こされる機能障害。 最も有名な種 機能障害-多くの病気によって引き起こされる可能性のある不妊症。
脊椎動物の生殖システム
哺乳類
哺乳類の生殖システムは単一の計画に従って編成されていますが、多くの動物と人間の生殖システムには大きな違いがあります。 たとえば、ほとんどのオスの哺乳類の陰茎は、体内で不規則な状態にあり、骨や陰茎骨も含まれています。 さらに、ほとんどの種のオスは 永久状態霊長類のような出産。
人間の場合と同様に、哺乳類のほとんどのグループでは、精巣は陰嚢にありますが、精巣が体内、体の腹部表面にある種もあります。他の種、たとえば象では、陰嚢はで発見されます 腹腔腎臓で。
女性の有袋類には2つの鞘があり、共通の出口を共有していますが、子宮内の2つの異なるセクションにつながっています。 赤ちゃんの有袋類は通常、乳腺を収容する外側のポーチで発生します。 新生児は、胚を形成した後、腺に付着し、出生後の発達を徐々に完了します。
鳥
オスとメスの鳥には総排出腔があり、そこから卵子、精子、排泄物が出てきます。 性交は、男性と女性の総排出腔の唇が結合し、男性では総排出腔の壁がわずかに外側に向いているときに発生します。 したがって、男性は精子を女性の総排出腔に移します。 このプロセスは、「総排出腔にキスする」と呼ばれることもあります。 鳥のいくつかの種(ほとんどの水鳥)は、哺乳類の陰茎と同様の機能を実行する特別な器官、男根を持っています。 雌鳥は羊膜類の卵を産み、その中に若者が成長します。 鳥では、ほとんどの脊椎動物とは異なり、機能している卵巣と子宮は1つだけです。 鳥は、哺乳類のように、子孫に対して高いレベルのケアを示します。
爬虫類と両生類
ほとんどすべての爬虫類は性的二形性を示し、受精は総排出腔を通して起こります。 一部の爬虫類は卵を産みますが、他の爬虫類は胎生です。 生殖器は通常総排出腔にあります。 ほとんどのオスの爬虫類は、体の中に隠されているか裏返しにされて隠されている交尾器官を持っています。 オスのカメとワニは陰茎のような器官を持っていますが、オスのヘビとトカゲは対になった器官を持っています。
ほとんどの両生類では、体外受精が観察されます。 一部の両生類(脚のない両生類)では体内受精が行われますが、通常は水中で発生します。 すべての両生類において、性腺は対になっており、排泄腔によって総排出腔に接続されています。
魚類
魚の飼育方法はさまざまです。 ほとんどの魚は体外受精が行われる水中で産卵します。 繁殖中、雌は総排出腔に排泄され、次に水中に排泄されます。 たくさんの卵子(卵子)、および同じ種の1人以上の男性が「ミルク」(多数の精子を含む白い液体)を分泌します。 体内受精のある魚もいます。これは、陰茎に似た特殊な器官を形成するように修正された骨盤または肛門のひれを使用して発生します。 胎生魚種は少数です。つまり、受精卵の発生は総排出腔で起こり、卵ではなく稚魚が外部環境に取り込まれます。
ほとんどの魚種は、卵巣または精巣のいずれかの対の性腺を持っています。 ただし、サンゴ礁に生息するスズメダイ科などの雌雄同体種もあります。
無脊椎動物の生殖システム
無脊椎動物は構造が非常に異なる生殖システムを持っていますが、 共通の機能これは産卵です。 頭足類と節足動物を除いて、ほとんどすべての無脊椎動物は雌雄同体であり、体外受精によって繁殖します。
頭足類
すべての頭足類は性的に二形性です。 彼らは産卵によって繁殖します。 ほとんどの受精では、受精は半内部的です。つまり、男性は配偶子を女性のマントルの空洞の中に置きます。 単一の精巣で形成される雄の配偶子は、単一の卵巣で卵子を受精させます。
ほとんどの男性の殻のない頭足類(鞘形亜綱)の「陰茎」は、精管の排泄管の長くて筋肉質の端であり、精莢をヘクトコチラスと呼ばれる修正された手足に運びます。 次に、交接腕は精莢を雌に輸送します。 ヘクトコチラスのない種では、「陰茎」は長く、マントルの空洞を超えて伸び、精莢を直接雌に移すことができます。
多くの頭足類の種は繁殖中に性腺を失うため、一生に一度繁殖することができます。 これらの軟体動物のほとんどは繁殖後に死にます。 数年連続で繁殖できる頭足類は、性腺を再生する雌のオウムガイだけです。 一部の頭足類の雌は子孫の世話をします。
将来の子孫を計画する上で重要な要素は、女性の健康だけでなく、男性の体のシステムの正しい機能でもあります。 男性の生殖器系は、生殖(生殖)に関与する器官の集まりです。
このようなシステムは、次の機能を実行する責任があります。
- 男性の生殖細胞(精子)の生産と輸送。
- 女性の生殖器系への精子の送達(性交中)。
- 男性の生殖器系の適切な機能に責任があるホルモンの生産。
男性の生殖器系の生理機能は、体の泌尿器系と密接に関連しています。
男性の構造と機能を考慮してください 生殖器官(写真付き)。
現代の解剖学は、人間の生殖器系の構造の生理学の全体像を提供します。 多くのビデオや写真の資料があり、生殖システムの機能と構造を考慮した多くの記事や医療マニュアルが書かれています。
男 思春期女性の思春期よりも遅くはなく、女性の月経のような顕著な指標はありません。 男性は通常18歳までに思春期を迎えますが、本格的な精子は13〜14歳までに生成されます。 ようではない 女性の体、男性の生殖細胞(配偶子)は思春期後の生涯を通じて生産され続けます。 もちろん、年配の男性の精子形成はそれほど集中的に起こらず、生成される細胞の数と活動が減少する可能性があることに注意する必要があります。 ただし、受精する能力は維持されます。
男性の生殖器系は、生殖器系の2つのタイプの器官で構成されています:外部と内部。
- 屋外:
- 陰嚢。
- ペニス(ペニス)。
- 内部:
- 前立腺(前立腺)。
- 精嚢。
- 睾丸とその付属肢。
- 輸精管。
男性の生殖器官の構造をより詳細に考えてみましょう。
付属肢のある精巣と射精の原因となる管が中にある筋皮嚢は陰嚢と呼ばれます。 陰嚢の構造の解剖学的構造は非常に単純です。陰嚢は中隔によって2つのチャンバーに分割されており、各チャンバーには2つの性腺のうちの1つが含まれています。 主な機能は、睾丸を保護し、精子の形成と発達(精子形成)のプロセスに最適な温度を維持することです。 その構造により、陰嚢は皮膚を含むいくつかの層で構成されています。 筋特定の影響(周囲温度の変化、生理学的プロセス-覚醒、射精)の下で睾丸を上下させる。
陰茎は、女性の体への精液の排尿と送達に関与する主要な器官です。 陰茎の解剖学と生理学は、頭、基部、そして体自体の3つの主要な構造的区分を区別します。 上部には、いわゆる海綿体が2つあります。 それらは互いに平行であり、基部から亀頭まで走っています。 海綿体の下には海綿状の体があり、その中に尿道があります。 それらのすべては、性的興奮の間に血液で満たされるチャンバー(裂孔)を含む緻密な膜で覆われています。 勃起の出現に寄与するのは裂孔です。 身体の外部保護の機能は、 皮膚被覆十分に弾力性があり、伸ばすことができます。 海綿状および海綿状の体の末端は陰茎の頭にあり、陰茎は多くの神経終末を持つ薄い皮膚で覆われています。
男性の生殖器系を表す外性器は、成熟の間だけ成長し続けます。
睾丸(睾丸)は、精子形成の過程に影響を与える最も重要な対の器官です。 精巣の成長は非常に遅く、思春期にのみ加速します。 それらの構造における対になった器官のそれぞれは、精巣小葉に分割され、そこに精細管が位置し、精子形成に関与します。 これらの細管は、その体積の約70パーセントを占めています。 膜を通過すると、尿細管は精巣上体に入り、そこで精子が受精する能力が最終的に形成されます。
精巣上体は睾丸に隣接する細い管であり、精子の最終的な成熟、それらの蓄積および生殖管に沿った動きに関与しています。 精子形成のプロセスは、男性の生殖器系のこの部分で正確に実行されます。 管自体の長さは約8mで、精子が蓄積する場所への移動には約14日かかります。 精巣上体の解剖学的構造は、尾、体、頭の3つの主要な区分に分けられます。 頭は小葉に分割され、精巣上体の管に流れ込み、精管に流れ込みます。
前立腺は膀胱のすぐ近くにあり、直腸を通してのみ触知できます。 健康な男性の腺の寸法は、幅3〜5 cm、長さ2〜4 cm、厚さ1.5〜2.5 cmの一定の制限内に設定されています。標準からサイズがずれている場合は、緊急に行う必要があります。正確な診断と目的地を作るために診断を実行する 正しい治療..。 腺は2つの葉に分かれており、峡部でつながっています。 尿道と射精管は尿道を通過します。
前立腺の主な機能は、卵子の受精に直接影響を与えるホルモンであるテストステロンの産生です。 それ外 分泌機能前立腺、あなたは運動を区別することができます:筋肉組織は射精中の前立腺分泌物の放出に関与しており、尿閉にも関与しています。 生成された分泌物のおかげで、尿道の感染症が男性の泌尿器系の上部に浸透するのが阻止されます。 年齢とともに、発症するリスクが高くなります さまざまな病気前立腺、その生理学に影響を与えます。 その結果、男性の生殖機能が低下します。
精嚢は、男性の生殖器系のもう1つの器官であり、構造が対になっており、前立腺の上、直腸壁と膀胱の間に位置しています。 小胞の主な機能は、精液の一部である重要な活性物質(分泌物)の生成です。 秘密は精子に栄養を与え、外部環境の悪影響に対する精子の抵抗力を高めます。 それは配偶子のエネルギー源です。 精嚢の管は射精の原因となる管に合流し、最後に射精管を形成します。 精嚢の生理機能または病気の違反は、男性の完全な不妊だけでなく、受胎の問題を引き起こす可能性があります。
生殖器系の崩壊
統計によると、女性は生殖器系の問題を特定するために予防検査や検査を受ける可能性がはるかに高いです。 男性は、ほとんどの場合、病気の悪化または生殖器の機能の生理学の明らかな違反の場合にのみ医師に行くことを好みます。 同時に、男性と女性の生殖の健康は、生殖の最も重要な指標の1つです。 妊娠計画中、カップルはしばしば男性の泌尿生殖器系の機能不全によって引き起こされる受胎の問題に直面します。
違反の主な理由:
- 感染症。
- 前立腺の機能不全。
- 風邪や炎症。
病気の結果としての性機能障害は非常に明白です。 ただし、他の理由もあります。 まず第一に、間違った生き方について言う必要があります:サイケデリックス効果を引き起こす精神活性物質(例えば、幻覚剤のキノコ)、他の薬やアルコールの摂取。 さらに、原因は、解剖学的に現れる臓器の構造の先天性異常である可能性があります。
生殖器系に影響を与える最も一般的な病気について詳しく見ていきましょう。
まず第一に、前立腺炎などの病気について言わなければなりません。 これは男性の生殖障害の最も一般的な原因です。 現在、4人に1人の男性がある程度前立腺の炎症に苦しんでいます。 原則として、40歳以上の男性は危険にさらされています。 しかし、若い男性もこの病気にかかりやすいです。 生殖器系の生理機能に対する腺の働きの影響は非常に高いです。 その機能を向上させるために、あなたは通過する必要があります 完全な検査、どの治療法が処方されるかの結果によると。 医師に相談せずに自分で薬を服用すると、合併症のリスクが高まる可能性があります。
生殖器系の生理機能に影響を与える別の病気は膀胱炎です。 この病状は、精嚢の炎症を特徴としています。 男性ではこの病気を発症するリスクが高いです 慢性前立腺炎..。 病気の主な症状: 痛み射精中、会陰および鼠径部、ならびに全身の脱力感。 高度なフォームでは、治療が行われます 外科的に、診断されたとき 初期の日付抗菌薬による治療が可能です。
生殖器系の病気の予防として、基本的なルールを守る必要があります:
- 高品質で多様な料理。
- 複雑な身体活動。
- 狭い専門家の予防検査。
- 定期的な性生活。
- カジュアルセックスの除外。
また、個人の衛生状態と睡眠と覚醒の順守のルールを忘れないでください。 生殖器系の病気の症状(かゆみ、発赤、痛み、皮膚のひび割れ、腫れ)が現れた場合は、診断と正確な診断のために緊急に医師に相談する必要があります。 病気を進行させたり、セルフメディケーションを行ったりすると、生理学的プロセスの障害がさらに大きくなる可能性があることを覚えておくことが重要です。 いくつかの病気の進行した段階は、によってのみ治癒することができます 外科的介入、および生殖器系のいくつかの病気は慢性化し、不妊症や効力障害などの合併症を発症するリスクを高めます。
人は自然の特定の法則に従って生きています。 生物種として、それはまたその属を拡張する能力を持っています。 このために、体内には生殖システムという特別なシステムがあります。 成人の人間の正確な生物学的コピーを再現するように複雑に設計されています。 子供の受胎は非常に繊細で複雑なプロセスであるため、人間の生殖システムは非常に長い間研究されてきました。
時々、子供を産みたいが、数年間妊娠できなかったカップルに会います。 これは、この非常に人間的な生殖システムの機能の違反によるものです。 女性と男性が生殖に問題を抱えている理由はいくつかあります。 それらを理解してみましょう。
生殖とは何ですか?
人間の生殖システムは、生物種の生殖を目的とした体内の一連の器官とプロセスです。 このシステムは、他の体のシステムとは異なり、かなり長い間発達し、性別が異なります。 女性には性器があり、男性には他の性器があることは周知の事実です。 受胎と出産の過程で互いに補完し合うのはこの違いです。
女性の生殖システム
 このシステムは、生後1年以内に子供を産み、養うことを目的としているのは女性であるという事実のために複雑です。 したがって、公正なセックスは、体内のすべてのプロセスが正しく進行するように周期的に生きています。 ここでは、生殖器系のさまざまな器官による周期のさまざまな日に特別なホルモンが放出されることについて話しています。
このシステムは、生後1年以内に子供を産み、養うことを目的としているのは女性であるという事実のために複雑です。 したがって、公正なセックスは、体内のすべてのプロセスが正しく進行するように周期的に生きています。 ここでは、生殖器系のさまざまな器官による周期のさまざまな日に特別なホルモンが放出されることについて話しています。
女性の生殖システムは、次の器官によって表されます。
- 視床下部;
- 卵巣;
- 下垂体前葉;
- 子宮;
- 卵管;
- 膣;
- 乳腺。
それらはすべて、別の小さな生命の形成と成長を支援することを目的としています。
視床下部は、卵子の形成の開始から機能の終了までの女性の全サイクルの働きを決定します。
下垂体前葉は、生殖器系でのホルモンの産生に関与しています。
卵巣は2つの主要な機能を果たします:最初から最後まで排卵を確実にすること、そして主要な女性ホルモンの周期的な分泌です。
子宮は女性の主な生殖器官であり、子供がその中で形成されるため、月経の正しい流れに関与し、主な女性ホルモンの受容体を合成します。
卵管は、受精卵を胚にとってより安全で便利な場所である子宮に輸送するため、そのように名付けられました。
膣は精子から卵子への道であり、出産時の産道の続きでもあります。
これとまったく同じように赤ちゃんに栄養を与えて育てるためには、乳腺が必要です。
男性の生殖システム
女性の複雑な生殖システムとは対照的に、男性は自分の種類を少し簡単に生殖するシステムを持っています。 これは、彼らの仕事が受精することだけであり、子供を産むことではないという事実によるものです。
男性の生殖器系は、次の器官によって表されます。
- 陰茎;
- 睾丸を含む陰嚢;
- 前立腺;
- 精嚢。
さらに、ホルモンは男性の性行動を支配します。 それらは視床下部と下垂体によって生成されます。 男性はまた、生殖器系の構造において容易ではありません。 男性が射精すると、約3億から4億個の精子が放出されることがわかります。 これは、より強い性の体で起こっている複雑なホルモンの働きを証明しています。 当然のことながら、すべての精子が卵子に到達するわけではありませんが、成功した「幸運な精子」が胎児の性別を決定します。
女性と男性の生殖システムに対する負の要因の影響
 私たちの体は非常に正しく配置されており、その基本的な機能を確保するためにその重要な活動を維持する必要があります。 生殖システムは、私たちの体の他のシステムと同様に、負の要因の影響を受けます。 それは外部であり、 内部の理由彼女の仕事の失敗。
私たちの体は非常に正しく配置されており、その基本的な機能を確保するためにその重要な活動を維持する必要があります。 生殖システムは、私たちの体の他のシステムと同様に、負の要因の影響を受けます。 それは外部であり、 内部の理由彼女の仕事の失敗。
生態学は生殖システムに影響を与えます。 地域の空気が悪いと、夫婦で不妊になったり流産したりすることがよくあります。 特に夏には、工業企業のある都市は灰色のかすみで覆われます-スモッグは、化学元素のほぼ全体の周期表で構成されている可能性があります。 したがって、人はこの空気を呼吸し、物質(ホルムアルデヒド、窒素、硫黄、水銀、金属)が血液に吸収されます。 その結果、酸素やその他の物質が子供を妊娠させるのに十分でない可能性があり、また、生態系の悪さのために、女性と男性の内臓に変化が生じる可能性があります。
アルコールは生殖器系に大きな影響を与えることに注意する必要があります。 酒類の危険性については何度も耳にしますが、不適切なライフスタイルの影響を受けないと思われることがよくあります。 アルコールは子供の奇形につながる可能性があります。 妊娠中に母親がアルコール飲料を飲んだ子供は免疫力が弱い可能性が高く、病状が発生する可能性があります 内臓、サイコ音声の発達の遅れなど。 不適切なライフスタイルの結果はすぐには現れないかもしれません。 女性の生殖器系は、アルコールの悪影響を受けやすくなっています。 男性は性交のたびに精子を放出するので、アルコールは遺伝物質に長くとどまらず、遺伝物質は子供に渡されます。 卵周期は少なくとも30日です。 最近では、酒類からの毒素が貯蔵されており、女性や子供の体に影響を及ぼしています。
座りがちな生活も生殖器系を台無しにする可能性があります。 それは女性にほとんど影響を与えません(太りすぎであることが妊娠しない理由であることがよくありますが)。 しかし、男性は絶え間ない影響を非常に深刻に受ける可能性があります 座りがちな仕事または運動するのを嫌がる。 私たちは、以下で議論する前立腺炎と精子の動きの速度の低下について話している。 これらの細胞の可動性は非常に重要であり、征服者のように、卵に向かって移動します。 彼らの動きが弱く、激しくない場合、妊娠は起こりません。
生殖器系障害
私たちがすでに学んだように、人間の生殖システムは、環境だけでなく、さまざまな悪影響を受けます。 これらの影響の結果として、このシステムの器官の働きに病状が生じます。 それらについてお話します。
子宮頸部外反症
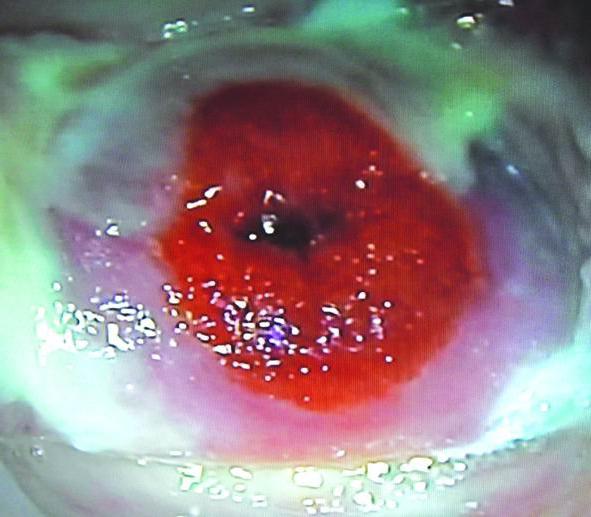 それがその外側の細胞-上皮を失うときに発生します。 この病気には、真の侵食と偽の2つのタイプがあります。 最初は、上皮が剥離したときに発生します。 このプロセスは、特にさまざまな要因の影響を受けます。 病的分泌物子宮頸管から。 時々それは脱皮ではなく、この上皮の置換であり、その場合、病理は偽として特徴付けられます。 子宮頸部のびらんは、出産時の破裂、さまざまな操作、特に流産、および粘膜の外反によって発生する可能性があります。 この病状では、女性の生殖器系だけが苦しんでいます。
それがその外側の細胞-上皮を失うときに発生します。 この病気には、真の侵食と偽の2つのタイプがあります。 最初は、上皮が剥離したときに発生します。 このプロセスは、特にさまざまな要因の影響を受けます。 病的分泌物子宮頸管から。 時々それは脱皮ではなく、この上皮の置換であり、その場合、病理は偽として特徴付けられます。 子宮頸部のびらんは、出産時の破裂、さまざまな操作、特に流産、および粘膜の外反によって発生する可能性があります。 この病状では、女性の生殖器系だけが苦しんでいます。
クラミジア
この病状は、性感染症が発生したときに発生します。 無症候性の場合もありますが、性交後の激しい痛みや特定の分泌物を伴う場合があります。 この病気は、骨盤、卵管、卵巣内の炎症によって危険です。 この炎症は見過ごされません。 病気が時間内に治療されない場合、絶え間ない痛み、子宮外妊娠、または不妊症があるかもしれません。
ヘルペス
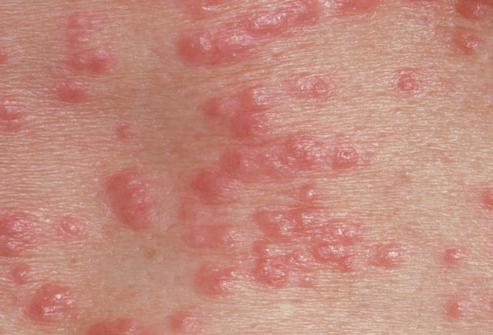 この病気は男性と女性の両方に共通しています。 それは性感染症である可能性があります、または他の理由で発生する可能性があります:低体温症、皮膚への外傷、内分泌腺の機能の病理。
この病気は男性と女性の両方に共通しています。 それは性感染症である可能性があります、または他の理由で発生する可能性があります:低体温症、皮膚への外傷、内分泌腺の機能の病理。
性器ヘルペスは、鋭い痛み、かゆみ、うずきが特徴です。 次に、性器に斑点が現れます-発疹の基礎です。 これらは最初に含まれているいくつかの泡です 透明な液体、その後、化膿性の痂皮または絶えず湿った侵食が発生する可能性があります。 困難な場合、その人は悪寒、筋肉痛、および脱力感を持っている可能性があります。
女性の子宮筋腫
この病気はまたのために発生します 感染性汚染また、頻繁な中絶、擦り傷、地域の生態系の悪さ、遺伝も一般的です。 しかし、私たちに依存しない外部の理由ですべてを捨てることはできません。 そのような病状を防ぐために、私たちは自分の体を監視しなければなりません。
筋腫は、下腹部の痛み、月経周期の変化によって現れることがあります。 この病気では、全血の血餅が放出される可能性があり、それがたくさんある可能性があります。
カンジダ症またはツグミ
 この病気は、女性の全人口のほぼ半分を心配しています。 今日まで、なぜそれ以上に苦しむ人もいれば、そうでない人もいるのかは完全にはわかっていません。 ツグミの主な症状は次のとおりです。
この病気は、女性の全人口のほぼ半分を心配しています。 今日まで、なぜそれ以上に苦しむ人もいれば、そうでない人もいるのかは完全にはわかっていません。 ツグミの主な症状は次のとおりです。
- 排尿時の痛み;
- 膣のかゆみ;
- 性交中の痛み;
- カッテージチーズのように見える分泌物。
- 永続 不快感生殖器領域で。
カンジダ症は治癒が難しいため、これらすべての症状について医師の診察を受ける必要があります。 カンジダ症の主な原因は次のとおりです。性感染症、 長期摂取抗生物質、妊娠、免疫力の低下、 糖尿病..。 ツグミは男性にもよく見られます。
女性における多嚢胞性卵巣疾患の発症
この病気は仕事の障害に起因します。 内分泌系..。 多嚢胞性卵巣疾患は不妊症につながる可能性があるため、すぐに治療する必要があります。 この病気は無月経を介して現れ、頻繁にそして 密な成長髪、肥満。 あなた自身が適切な治療を処方しないので、アドバイスに間に合うように医師に相談することが重要です。
男性不妊への道としての前立腺炎
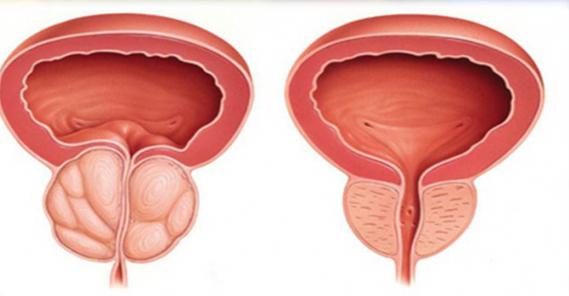 さまざまな感染症の男性の生殖器系への影響は、彼らが不妊になるという事実につながる可能性があります。 したがって、男性は自分の生き方を監視する必要があります。 彼らが自分自身に弱さを与えず、肉体的にウォームアップしないことが重要です。 一般的な病気生殖器系は純粋に男性的なものによって補完されます。 これらの最も一般的なものの1つは前立腺炎です。
さまざまな感染症の男性の生殖器系への影響は、彼らが不妊になるという事実につながる可能性があります。 したがって、男性は自分の生き方を監視する必要があります。 彼らが自分自身に弱さを与えず、肉体的にウォームアップしないことが重要です。 一般的な病気生殖器系は純粋に男性的なものによって補完されます。 これらの最も一般的なものの1つは前立腺炎です。
この病気は、前立腺領域の痛みが炎症を起こしたときに発生します。 時々病気はいつの間にか進行し、それは男性の生殖器系により多くの害を引き起こします。 これは、生殖器の機能障害と精子形成によるものです。 これらは 病理学的プロセス効力の低下につながります。 前立腺炎は、膀胱炎によって複雑になる可能性があります。 炎症過程精嚢で。 この潜行性疾患は、特に成人期に、体内のすべてのプロセスが遅くなると、男性の最大80%に影響を及ぼします。
男性の生殖器系は、細菌性および非細菌性前立腺炎に苦しんでいる可能性があります。 かなり頻繁に、それは慢性的になります。 細菌が薬剤耐性を獲得するため、この状態を治療することは非常に困難です。 前立腺炎は、頻繁で痛みを伴う排尿衝動によって現れ、痛みは性交を伴うことがあります。 この病気は腎臓病につながる可能性があります。 実行することが重要です 予防策.
男性では
腺腫は膀胱頸部の良性腫瘍です。 この病気は、50〜60歳の年配の男性によく見られます。 それにはいくつかの段階があり、早期に認識すればするほど、合併症に対して警告することができます。
この病気はすぐには感じられないかもしれません。 最初の症状は、軽度の泌尿器疾患と見なすことができます。 これはジェットの張力の低下として現れる可能性があり、人は夜にトイレを使いたいと思うことがよくあります、という感覚があります 膀胱完全に空になるわけではありません。 さらに、尿中に血が混じり、食欲不振が生じる可能性があり、男性は常に倦怠感を感じる傾向があります。
健康に気をつければ、生殖器系のすべての病気を予防することができます。
人間の生殖
人間の生殖(人間の生殖)、生物種として人を保存するために必要な生理学的機能。 人間の生殖のプロセスは、受胎(受精)から始まります。 男性の生殖細胞(精子)が女性の生殖細胞(卵子、または卵子)に浸透した瞬間から。 これら2つの細胞の核の融合は、新しい個体の形成の始まりです。 人間の胚は妊娠中に女性の子宮で発生し、それは265-270日続きます。 この期間の終わりに、子宮は自発的にリズミカルに収縮し始め、収縮はより強く、より頻繁になります。 羊膜(胎児の膀胱)が破裂し、最後に、成熟した胎児が膣から「追い出され」ます-子供が生まれます。 すぐに胎盤(出生後)が出発します。 子宮の収縮から始まり、胎児と胎盤の排出で終わるプロセス全体は、出産と呼ばれます。
受胎中の症例の98%以上で、受精する卵子は1つだけであり、これが1つの胎児の発育を決定します。 双子(双子)は1.5%の症例で発症します。 妊娠7,500人に約1人で、トリプレットが発生します。
生物学的に成熟した個体だけが生殖能力を持っています。 思春期(思春期)の間に、身体の生理学的再構築が起こり、生物学的成熟の始まりを示す物理的および化学的変化として現れます。 この期間中、骨盤と太ももの周りの女の子の脂肪沈着が増加し、乳腺が成長して丸くなり、外性器と脇の下の毛が生えてきます。 これらの出現後すぐに、いわゆる。 第二次性徴、月経周期が確立されます。
男の子では、思春期の過程で体格が著しく変化します。 お腹と腰の脂肪の量が減り、肩が広くなり、声の音色が減り、体と顔の毛が現れます。 男の子の精子形成(精子形成)は、女の子の月経よりもやや遅れて始まります。
女性の生殖システム
生殖器官。 女性の内部生殖器官には、卵巣、卵管、子宮、および膣が含まれます。
卵巣(それぞれ2〜3.5 gの重さの2つの腺器官)は、子宮の両側の子宮の後ろにあります。 新生児の場合、各卵巣には約70万個の未熟卵が含まれていると推定されています。 それらのすべては、小さな丸い透明な袋-卵胞に囲まれています。 後者は交互に熟し、サイズが大きくなります。 成熟した卵胞は、卵胞とも呼ばれ、破裂して卵子を放出します。 このプロセスは排卵と呼ばれます。 その後、卵は卵管に入ります。 通常、生殖期間全体で、約400個の受精卵が卵巣から放出されます。 排卵は毎月起こります(およそ真ん中 月経周期)。 破裂した卵胞は卵巣の厚さに突入し、傷跡を残して成長します 結合組織そして一時的な内分泌腺に変わります-いわゆる。 ホルモンのプロゲステロンを生成する黄体。
卵管は、卵巣のように、対になった形成です。 それらのそれぞれは、卵巣から伸びて子宮に接続します(2つの異なる側面から)。 パイプの長さは約8cmです。 彼らはわずかに曲がります。 チューブの内腔は子宮腔に入ります。 管の壁には、平滑筋線維の内層と外層が含まれており、これらは常にリズミカルに収縮しており、管の波状の動きを提供します。 内側から、チューブの壁は繊毛(繊毛)細胞を含む薄いシェルで裏打ちされています。 卵子が管に入るとすぐに、これらの細胞は壁の筋肉収縮とともに、子宮腔への卵子の動きを確実にします。
子宮は、骨盤腹部にある2.55の中空の筋肉器官です。 その寸法は約8cmです。上からパイプが入り、下からその空洞が膣とつながっています。 子宮の主要部分は体と呼ばれます。 妊娠していない子宮にはスリット空洞しかありません。 子宮の下部である子宮頸部は、長さ約2.5 cmで、膣内に突き出ており、子宮頸管と呼ばれるその空洞が開いています。 子宮に入ると、受精卵は壁に浸され、妊娠中に発育します。
膣は長さ7〜9cmの中空の円筒形で、周囲に沿って子宮頸部に接続され、外性器まで伸びています。 その主な機能は、月経血の外への流出、交尾中の男性生殖器と男性精液の受容、そして新生胎児への通路の提供です。 処女では、膣への外部入口は、三日月形の組織のひだ、処女膜によって部分的に閉じられています。 この折り目は通常、月経血が排出されるのに十分な余地を残します。 最初の交尾の後、膣の開口部が拡大します。
乳腺。 女性の本格的な(成熟した)ミルクは、通常、出産後約4〜5日で現れます。 赤ちゃんが授乳しているときは、腺による乳汁の生成(授乳)のための追加の強力な反射刺激があります。
月経周期は、内分泌腺によって生成されるホルモンの影響下で思春期の開始直後に確立されます。 思春期の初期段階では、下垂体ホルモンが卵巣の活動を開始し、思春期から閉経までの女性の身体で起こる複雑なプロセスを引き起こします。 約35年間。 下垂体は、生殖過程に関与する3つのホルモンを周期的に分泌します。 最初の-卵胞刺激ホルモン-は卵胞の発達と成熟を決定します。 2番目の-黄体形成ホルモン-は卵胞内の性ホルモンの合成を刺激し、排卵を開始します。 3番目のプロラクチンは乳腺を授乳のために準備します。
最初の2つのホルモンの影響下で、卵胞は成長し、その細胞は分裂し、卵母細胞が位置する大きな液体で満たされた空洞がその中に形成されます。 濾胞細胞の成長と活動は、エストロゲン、または女性ホルモンの分泌を伴います。 これらのホルモンは、卵胞液と血液の両方に含まれています。 エストロゲンという用語はギリシャ語のオイストロ(「怒り」)に由来し、動物に発情(「熱」)を誘発する可能性のある化合物のグループを指すために使用されます。 エストロゲンは人体だけでなく他の哺乳類にも存在します。
黄体形成ホルモンは卵胞の破裂と卵子の放出を刺激します。 その後、卵胞の細胞は大きな変化を遂げ、それらから新しい構造、つまり黄体が発達します。 黄体形成ホルモンの作用下で、それは次に、ホルモンのプロゲステロンを生成します。 プロゲステロンは下垂体の分泌活動を阻害し、子宮の粘膜(子宮内膜)の状態を変化させ、受精卵を受け取る準備をします。受精卵は、その後の発達のために子宮壁に着床(着床)する必要があります。 その結果、子宮壁が著しく厚くなり、グリコーゲンを多く含み血管が豊富な粘膜が胚の発育に適した状態になります。 エストロゲンとプロゲステロンの協調作用は、胚の生存と妊娠の維持に必要な環境の形成を確実にします。
下垂体は約4週間ごとに卵巣の活動を刺激します(排卵周期)。 受精が起こらなければ、粘膜の大部分は血液とともに拒絶され、子宮頸部を通って膣に入ります。 この周期的な出血は月経と呼ばれます。 ほとんどの女性の場合、出血期間は約27〜30日ごとに発生し、3〜5日続きます。 子宮内膜の拒絶で終わる周期全体は、月経周期と呼ばれます。 それは女性の人生の生殖期間全体を通して定期的に繰り返されます。 思春期後の最初の月経は不規則である可能性があり、多くの場合、排卵が先行していません。 若い女の子によく見られる排卵のない月経周期は、無排卵と呼ばれます。
月経は「甘やかされて育った」血液の放出ではありません。 実際、分泌物には、子宮内膜からの粘液や組織と混合した非常に少量の血液が含まれています。 月経中に失われる血液の量は女性によって異なりますが、平均して大さじ5〜8杯を超えません。 時々、軽度の出血が周期の途中で起こり、排卵に伴う軽度の腹痛を伴うことがよくあります。 このような痛みは、mittelschmerz(ドイツ語の「中程度の痛み」)と呼ばれます。 月経中に経験する痛みは月経困難症と呼ばれます。 月経困難症は通常、月経の最初に発生し、1〜2日続きます。
妊娠。 ほとんどの場合、卵胞からの卵子の放出は、月経周期のほぼ中間に発生します。 前の期間の初日から10〜15日後。 4日以内に、卵は卵管に沿って移動します。 受胎、すなわち 精子による卵子の受精は、管の上部で起こります。 ここから受精卵の発育が始まります。 その後、チューブを通って子宮腔に徐々に下降し、そこで3〜4日間自由になり、子宮壁に導入され、胚と胎盤、臍帯などの構造が発達します。それから。
妊娠は、身体の多くの身体的および生理学的変化を伴います。 月経が止まり、子宮の大きさと重さが急激に増加し、乳腺が腫れ、授乳の準備が進んでいます。 妊娠中、循環血液の量は元の血液量を50%超え、心臓の働きを大幅に増加させます。 一般的に、妊娠期間は重い身体活動です。
妊娠は、胎児が膣から排出されることで終わります。 出産後、約6週間後、子宮の大きさは元の大きさに戻ります。
閉経。 更年期という用語は、ギリシャ語のmeno(月次)とpausis(終了)で構成されています。 したがって、閉経は月経の停止を意味します。 閉経を含む性機能の絶滅の全期間は、閉経と呼ばれます。
月経は、いくつかの病気に対して行われる両方の卵巣の外科的切除後にも停止します。 卵巣が電離放射線にさらされると、卵巣の活動が停止し、閉経する可能性もあります。
女性の約90%が45歳から50歳の間に月経をやめます。 これは、月経が不規則になり、月経の間隔が長くなり、出血期間自体が徐々に短くなり、失われる血液の量が減少するときに、何ヶ月にもわたって突然または徐々に起こる可能性があります。 閉経は40歳未満の女性に起こることがあります。 同様にまれなのは、55歳の定期的な月経のある女性です。 閉経後に発生する膣からの出血は、直ちに医師の診察が必要です。
更年期症状。 月経の停止期間中またはその直前に、多くの女性が複雑な症状の複合体を発症し、それが一緒になっていわゆるものを構成します。 更年期症候群。 ほてり(突然の発赤または首と頭の熱)、頭痛、めまい、神経過敏、精神的不安定、関節痛などの症状のさまざまな組み合わせで構成されています。 ほとんどの女性は「ほてり」を訴えるだけです。これは1日に数回発生する可能性があり、通常は夜にさらに重症になります。 女性の約15%は月経が止まっただけで何も感じず、健康を維持しています。
多くの女性は、更年期障害と更年期障害から何を期待するかについて誤解しています。 彼らは、色気の喪失や性行為の突然の停止の可能性を心配しています。 精神疾患や一般的なしおれを恐れる人もいます。 これらの恐れは、医学的事実ではなく、主に伝聞に基づいています。
男性の生殖システム
男性の生殖機能は、正常な運動性を持ち、成熟した卵子を受精させることができる十分な数の精子の生成にまで低下します。 男性の生殖器には、精巣(精巣)とその管、陰茎、および付属器官である前立腺が含まれます。
睾丸(睾丸、睾丸)-楕円形の対になった腺; それらのそれぞれは10-14gの重さがあり、精索の陰嚢に吊るされています。 睾丸は多数の精細管で構成されており、それらが合体して精巣上体、つまり精巣上体を形成します。 これは、各睾丸の上部に隣接する細長い体です。 睾丸は男性ホルモン、アンドロゲンを分泌し、男性の生殖細胞を含む精子、つまり精子を生成します。
精子は小さく、非常に動きやすい細胞であり、核を運ぶ頭、首、体とべん毛、または尾で構成されています。 それらは、細くて複雑な精細管の特殊な細胞から発生します。 成熟した精子(精母細胞と呼ばれる)は、これらの尿細管からより大きな管に移動し、それがらせん状の管(遠心性または排泄管)に流れ込みます。 それらから、精母細胞は精巣上体に入り、そこで精子への変換が完了します。 精巣上体には、精巣精管に通じる管があり、精嚢と接続して、前立腺の射精(射精)管を形成します。 オルガスムの時に、精子は、前立腺、精管、精嚢、粘液腺の細胞によって生成された液体と一緒に、精嚢から射精管に、さらに陰茎の尿道に投げ込まれます。 通常、射精液(精液)の量は2.5〜3 mlで、1ミリリットルあたり1億個以上の精子が含まれています。
受精。 膣に入ると、精子は尾の動きの助けを借りて、そして膣の壁の収縮のために、約6時間で卵管に移動します。 管内の何百万もの精子の混沌とした動きは、卵子との接触の可能性を生み出し、それらの1つが卵子に入ると、2つの細胞の核が融合して受精が完了します。
不妊
不妊症、または生殖不能は、多くの理由が原因である可能性があります。 まれなケースでのみ、卵子や精子がないことが原因です。
女性の不妊症。 女性の妊娠能力は、年齢、全身の健康、月経周期の段階、心理的な気分、神経の緊張の欠如に直接関係しています。 女性の不妊症の生理学的原因には、排卵の欠如、子宮内膜の利用不能、生殖管感染症、卵管の狭窄または閉塞、および生殖器官の先天性奇形が含まれます。 さまざまな慢性疾患、栄養障害、貧血、内分泌障害など、他の病的状態を治療せずに放置すると、不妊症につながる可能性があります。
診断テスト。 不妊の原因を見つけるには、完全な健康診断と診断検査が必要です。 卵管の開存性は、それらを吹き飛ばすことによってチェックされます。 子宮内膜の状態を評価するために、生検(組織の小片の除去)が行われ、続いて顕微鏡検査が行われます。 生殖器官の機能は、血中のホルモンレベルの分析によって判断することができます。
男性不妊症。 精液サンプルに異常な精子が25%以上含まれている場合、受精はめったに起こりません。 通常、射精の3時間後、精子の約80%が十分な可動性を保持し、24時間後、動きが遅いのはごくわずかです。 男性の約10%は精子不足による不妊症に苦しんでいます。 そのような男性では、通常、次の欠陥の1つ以上が検出されます:少数の精子、多数の異常な形態、精子の運動性の低下または完全な欠如、および少量の射精量。 不妊症(不妊症)は、おたふく風邪(おたふく風邪)によって引き起こされる睾丸の炎症によって引き起こされる可能性があります。 思春期までに睾丸がまだ陰嚢に下がっていない場合、精子が形成される細胞が不可逆的に損傷する可能性があります。 精嚢の閉塞により、精液の流出と精子の移動が妨げられます。 最後に、感染症や内分泌障害の結果として、出産する能力(生殖能力)が低下する可能性があります。
診断テスト。 精液サンプルでは、精子細胞の総数、正常な形態の数とそれらの運動性、および射精の量が決定されます。 精巣組織と尿細管細胞の状態の顕微鏡検査のために、生検が行われます。 ホルモンの分泌は、尿中のホルモン濃度を測定することで判断できます。
心理的(機能的)不妊症。 感情的な要因も出産することに影響を与えます。 不安の状態は、卵子と精子の通過を妨げる管のけいれんを伴う可能性があると考えられています。 多くの場合、女性の緊張や不安の感情を克服することは、受胎を成功させるための条件を作り出します。
治療と研究。 不妊症の治療には多くの進歩がありました。 ホルモン療法の現代的な方法は、男性の精子形成と女性の排卵を刺激することができます。 特別な器具の助けを借りて、手術なしで診断のために骨盤内臓器を検査することが可能であり、新しい顕微手術法はパイプとダクトの開存性を回復することを可能にします。
体外受精(体外受精)。 不妊症と闘う分野での傑出した出来事は、1978年に母親の体外で受精した卵子から発育した最初の子供が生まれたことでした。 体外。 この「試験管」の子供は、オールダム(英国)で生まれたレスリーとギルバートブラウンズの娘でした。 彼女の誕生は、2人の英国の科学者、産婦人科医P.Steptoeと生理学者R.Edwardsの長年の研究作業を完了しました。 卵管の病状のため、女性は9年間妊娠できませんでした。 この障害を回避するために、彼女の卵巣から採取した卵子を試験管に入れ、夫の精子を加えて受精させた後、特別な条件下で培養しました。 受精卵が分裂し始めると、そのうちの1つが母親の子宮に移され、そこで着床が行われ、胚の自然な発達が続きました。 帝王切開で生まれた赤ちゃんは、あらゆる点で正常でした。 その後、体外受精(文字通り「ガラス内」)が普及しました。 現在、このような不妊症のカップルへの支援は、さまざまな国の多くの診療所で提供されており、その結果、何千人もの試験管の赤ちゃんが現れています。
凍結胚。 最近、多くの倫理的および法的な問題を提起した修正された方法が提案されました:後で使用するために受精卵を凍結すること。 この技術は主にオーストラリアで開発されたもので、最初の着床の試みが失敗した場合に、女性が繰り返し採卵手順を回避することを可能にします。 また、女性の月経周期の適切な時期に胚を子宮に着床させることもできます。 胚の凍結(せいぜい 初期段階開発)その後の解凍により、妊娠と出産を成功させることもできます。
卵の転送。 1980年代の前半に、不妊症と闘う別の有望な方法が開発されました。これは、卵子移植、または体外受精と呼ばれ、文字通り「生きている」(身体)です。 この方法は、将来の父親の精子でドナーになることに同意した女性の人工授精を含みます。 数日後、小さな胚(胚)である受精卵がドナーの子宮から注意深く洗い流され、胎児を産んで出産する妊婦の子宮に入れられます。 1984年1月、最初の子供が米国で生まれ、卵子移植後に発育しました。
卵の移動は非外科的処置です。 それは麻酔なしで診療所で行うことができます。 この方法は、卵子を産まない女性や遺伝性疾患のある女性を助けることができます。 また、女性が体外受精中にしばしば必要とされる繰り返しの手順を受けたくない場合は、卵管の閉塞にも使用できます。 しかし、このようにして生まれた子供は、それを持っていた母親の遺伝子を受け継いでいません。
参考文献
バイエルK.、シェインバーグL.健康的なライフスタイル。 M.、1997
この作品の準備のために、サイトbio.freehostia.comからの使用された材料が使用されました
あなたが知る必要があること:
生殖器系疾患は、人間の生殖器系の臓器に影響を与えるすべての病気を指す一般的な用語です。 これには、すべての遺伝性または後天性疾患、性ホルモンの分泌に関連する腺の機能不全、感染症、および未知の理由で発生するその他の疾患が含まれます。 生殖器系の病気は、その伝染の可能性があるため、早急な介入が必要です 健康な人病気が性感染症である場合は高い。
無月経
無月経とは、女性に生理がない状態を意味します。 原発性無月経と続発性無月経の2つのタイプがあります。 一次性無月経は最初の月経周期の異常な遅延であり、二次性無月経は数年の定期的な月経後の月経周期の突然の停止です。 二次性無月経は、閉経前の年齢にまだ達していない女性に発生します。
子宮頸部外反症
子宮頸部外反症は、子宮頸部に潰瘍が形成される状態です。 子宮頸部の開口部の周りに明るい赤またはピンクの斑点が特徴です。 病気の発症中、粘膜の領域は体によって拒絶されます。

女性の生殖システム(ビデオ)
子宮頸管炎
一般的に、これは子宮頸部の炎症です。 体のこの部分には、多くの粘液腺が集中しており、常に膣を滑らかにします。 しかし、これはバクテリアや他の微生物の成長にとって好ましい環境を作り出します。 したがって、膣感染症は子宮頸部に広がり、子宮頸管炎を引き起こす可能性があります。
稀発月経
稀発月経は、2つの期間の間の長い休憩を特徴とする状態です。 原則として、女性は25〜30日ごとに月経をしますが、稀発月経の場合、女性は年に4〜9回しか月経をしません。 稀発月経は、エストロゲン欠乏症によって引き起こされる可能性があり、不妊症につながる可能性があります。
出産熱
通常、出産や流産から10日以内に発生するため、産後敗血症とも呼ばれます。 分離後の生胎盤は、感染や破裂の影響を非常に受けやすくなります。 この病気は非常に特徴があります 高温あなたがあなたの医者に知らせる必要があること。
女性化乳房
この障害は、男性の異常な乳房の成長に関連しています。 主に呼ばれる ホルモンの不均衡..。 後 男性ホルモンアンドロゲンは思春期後に優勢になり始め、乳房の発達は止まります。 通常、女性化乳房は片方の乳房にのみ影響します。
睾丸の浮腫(水腫)
この状態では、睾丸の中や周りに水分がたまります。 40歳以上の男性に発生します。 水腫は通常、睾丸への直接的な物理的損傷または他の内部異常によって引き起こされます。 それは無症候性であり、長期間治療せずに放置すると、さらなる精巣腫瘍を引き起こす可能性があります。

男性の生殖システム(ビデオ)
持続勃起症
この病気は、有痛性勃起に関連しています。 通常、陰茎が直立すると、海綿状の海綿状の体が充血して陰茎を硬化させます。 持続勃起症では、拡大した部分が柔らかく痛みを伴い、結果として 絶え間ない痛み勃起中。 その人はしばらくの間心地よい感覚を経験するかもしれませんが、痛みはすぐに再び戻ります。
前立腺の病気
前立腺は男性の主な機能腺です。 この腺の異常や機能不全は、多くの病気や障害につながります。 前立腺肥大症と前立腺がんは、主に60歳から70歳の男性に発症する病気です。
それらに加えて、多くの人々が苦しんでいる生殖器系の他のいくつかの病気があります。 上記のように、生殖器系の病気の症状はすぐに医師に報告する必要があります 早期診断と治療。
免責事項:この記事は情報提供のみを目的としており、専門的な医療アドバイスに代わるものではありません。









