نحوه درمان سقط جنین زودرس چگونه بعد از سقط جنین سالم به دنیا بیاوریم؟
اگر بارداری خود به خود قبل از هفته 22 بارداری قطع شده باشد، در این صورت صحبت از سقط جنین است. چنین سقط جنینی را می توان با تشخیص دلایل مختلف... عوامل تحریک کننده زیادی وجود دارد، علاوه بر این، آمارهای امروزی آرامش بخش نیستند، زیرا ما در مورد 17-18٪ از تمام بارداری های مورد نظر صحبت می کنیم.
خاتمه بارداری می تواند متفاوت باشد، آنها متمایز می کنند: سقط جنین تهدید کننده، و همچنین شروع، کامل، عفونی، عادت، ناموفق و سقط در حال پیشرفت.
سقط جنین در اوایل بارداری
دانشمندان معتقدند سقط جنین زودرس نوعی انتخاب طبیعی است. تقریباً 75 درصد از تمام جنین هایی که پس از سقط خود به خودی مورد بررسی قرار گرفتند، دارای ناهنجاری های کروموزومی بودند.
علل سقط جنین
حتی پزشکان مجرب و شایسته همیشه نمی توانند علل سقط جنین را تعیین کنند. مسئله این است که اغلب دلایلی دارند شخصیت مختلط... در ابتدا، ارزش برجسته کردن عوامل اجتماعی در قالب شرایط نامطلوب کاری و عادات بد را دارد.
ثابت شده است که سیگار کشیدن و نوشیدن الکل بر تمام سیستم های بدن انسان تأثیر منفی می گذارد. همین را می توان به دلایل تولید نیز گفت. شایان ذکر است ارتعاشات مداوم، افت دما، تأثیرات شیمیایی و غیره.
در میان علل سقط جنین، عوامل پزشکی نیز نقش مهمی دارند. این بیماری های عفونی، اختلالات رشدی رحم، اختلالات عملکردی سیستم غدد درون ریزلقاح با IVF و غیره. همچنین پزشکان به چنین مواردی توجه می کنند دلایل ممکنسقط جنین:
- ناهنجاری های ژنی در رشد جنین؛
- عدم تعادل هورمونی(کمبود پروژسترون، اختلال در عملکرد غدد فوق کلیوی یا تخمدان ها، نارسایی جفت).
- بیماری های عفونیدستگاه تناسلی؛
- نئوپلاسم های رحم؛
- استرس شدید، ثابت تنش عصبی;
- تروما و حتی Rh-conflict.
سن مادر باردار نیز بر بارداری تأثیر می گذارد. دختران بیش از حد جوان و زنان بالای 35 سال ممکن است در حمل آنها مشکل داشته باشند.
سقط جنین می تواند به طرق مختلف شروع شود. سه گزینه اصلی برای نتیجه رویدادها وجود دارد:
- رحم منقبض می شود، سپس تخمک جدا می شود.
- تخمک از دیواره رحم لایه برداری می کند، سپس اندام منقبض می شود.
- جدا شدن تخمک و انقباضات رحمی به طور همزمان اتفاق می افتد.
علائم سقط جنین می تواند متفاوت باشد. پزشکان یک علامت درد در قسمت تحتانی شکم و/یا ساکروم، لکه بینی را شناسایی می کنند که می تواند زیاد باشد یا به سادگی آغشته شود. اگر علائم هشدار دهندهبه وضوح بیان نشده اند، ممکن است که وضعیت هنوز قابل نجات باشد و روند رد هنوز آغاز نشده باشد. مهم است که از متخصص زنان خود که حاملگی را مدیریت می کند کمک بگیرید.
اما باید موارد اورژانسی را نیز در نظر بگیرید که به کمک متخصصان پزشکی ماهر نیاز فوری دارد. در صورت شروع درد شدید و/یا شدید باید فوراً آمبولانس فراخوانی شود. وظیفه در این شرایط حفظ جان و سلامت یک زن است، زیرا پاسخ نابهنگام می تواند عواقب جبران ناپذیری را به همراه داشته باشد.
تهدید به سقط جنین: تهدید به سقط جنین
با توجه به وقفه خود به خودی تهدید کننده، افزایش فعالیت انقباضی رحم باید مورد توجه قرار گیرد. با چنین خطر سقط جنین، جنین ارتباط خود را با دیواره رحم حفظ می کند.
علائم تهدید به سقط اغلب یک علامت درد جزئی در ناحیه تحتانی شکم یا در ناحیه کمر است. ترشحات مخلوط با خون وجود ندارد. در طول معاینه زنان، افزایش لحن رحم تشخیص داده می شود، اگرچه خود اندام از نظر اندازه با طول مدت بارداری مطابقت دارد. سیستم عامل خارجی دهانه رحم در برخی موارد ممکن است یک انگشت را از دست بدهد، سیستم داخلی دهانه رحم بسته است.
درمان تهدید به سقط جنین
اگر خطر سقط جنین وجود داشته باشد، درمان منحصراً توسط پزشک معالج تجویز می شود. بیشتر اوقات، درمان با هدف حفظ بارداری انجام می شود. متخصص زنان ممکن است ویتامین E، مسکنها و آرامبخش تجویز کند. استراحت در رختخواب نیز توصیه می شود، مطلوب است که از هرگونه تنش عصبی جلوگیری شود.
اگر تهدید به سقط جنین بعد از هفته 20-21 بارداری شروع شود، اغلب داروهای آدرنرژیک B تجویز می شوند. در صورت نارسایی هورمونی، اصلاح دارو انجام می شود.
اگر مایع آمنیوتیک نشت کند (اگر مشکل در 12 هفته اول بارداری تشخیص داده شود)، حفظ بارداری نامناسب است.

فرآیندی که طی آن جدا شدن تخمک از دیواره رحم مشخص می شود، سقط اولیه نامیده می شود. ترشحات خونی از واژن وجود دارد، درد در ناحیه کمر یا درست بالای ناحیه شرمگاهی ممکن است آزاردهنده باشد. علامت درد اغلب شبیه درد زایمان است و با فرکانس و شدت خاصی ظاهر می شود. در طول معاینه زنان، به عنوان یک قاعده، رحم بزرگ نمی شود.
اگر هنگام شروع سقط، تست بارداری انجام دهید، نتیجه مثبت نشان می دهد. در معاینه اولتراسوند، جنین در حفره رحم است، جدا شدن غشای کوریونی قابل توجه است.
درمان سقط جنینی که شروع شده است
اگر پزشک سقط جنینی را که شروع شده است تشخیص دهد، اغلب درمان برای حفظ بارداری انجام می شود. ویتامین E، آرام بخش و ضد اسپاسم تجویز کنید. به عنوان مکمل، Askorutin و Etamzilat توصیه می شود.
اگر پزشک در 12 هفته اول بارداری متوجه کمبود جسم زرد شود، ژستاژن ها تجویز می شود. اگر زنی از هیپرآندروژنیسم رنج می برد و خطر سقط جنین وجود دارد، از درمان کورتیکواستروئیدی استفاده می شود.
سقط جنین در حال انجام است
با این تشخیص، یک زن باردار ممکن است از درد در ناحیه شکم یا کمر شکایت کند. این علامت اغلب به صورت انقباضات ظاهر می شود و می تواند از نظر شدت متفاوت باشد. خونریزی معمولا زیاد است.
عکس مشخصه تخمک بارور شده لایه برداری می شود، از دیواره رحم جدا می شود و به قسمت پایینی اندام و گاهی حتی به کانال دهانه رحم حرکت می کند. این وضعیت می تواند منجر به سقط جنین ناقص یا کامل شود.
اگر سقط جنین ناقص باشد، پس از جدا شدن تخمک، ذرات آن ممکن است در حفره باقی بمانند، از جمله عناصر جفت و غشای جنین. ذرات باقیمانده با معاینه اولتراسوند تعیین می شوند. علاوه بر این، آزمایش بارداری در چنین شرایطی ممکن است همچنان مثبت بماند.
هنگامی که روی صندلی زنان و زایمان مشاهده می شود، دهانه رحم کمی باز است و به راحتی انگشت خود را از دست می دهد. اندازه همان رحم اغلب با سن حاملگی مطابقت ندارد، کاهش می یابد. ترشحات خونی می تواند شدت های متفاوتی داشته باشد.
درمان سقط ناقص
ناقص سقط جنین خود به خودفقط با کمک حذف ابزاری جنین درمان می شود. غشای مخاطی رحم خراشیده می شود.
این نوع درمان شبیه ختم مصنوعی بارداری است. در حین عمل، کانال دهانه رحم منبسط نمی شود. ابزار پزشکی درگیر هستند - یک کورت بزرگ، یک سقط جنین، و همچنین یک کورت کوچک تیز شماره 5 و شماره 6.
اگر خونریزی جزئی باشد، اغلب از آسپیراتور خلاء استفاده می شود. همچنین در حین عمل، درمانی با هدف افزایش عملکرد انقباضی رحم و توقف خونریزی انجام خواهد شد.
سقط کامل
بیرون راندن کامل تخمک از رحم، سقط کامل است. این وضعیت تنها پس از تشکیل جفت، یعنی پس از حدود 12 هفته بارداری قابل مشاهده است. اگر سقط خود به خودی قبل از هفته دوازدهم بارداری اتفاق افتاده باشد، هیچ اطمینانی وجود ندارد که رحم به طور کامل تخلیه شده است.
اگر مشکوک به سقط جنین خود به خودی، یعنی سقط کامل، معاینه زنان بر روی صندلی و سونوگرافی انجام می شود. رحم ممکن است کمی بزرگ شده یا اندازه طبیعی داشته باشد. ترشحات مخلوط با خون قابل توجه است.

سقط از دست رفته وضعیتی است که در آن جنین می میرد، اما هیچ نشانه ای از سقط وجود ندارد. یک جنین بی جان می تواند حتی برای 20-30 روز یا بیشتر در رحم باقی بماند و دچار نکروز شود. انقباضات رحمی ممکن است به دلیل اختلال در تنظیم عصبی-هومورال سیستم تناسلی مشاهده نشود.
علائم سقط فراموش شده خاص است. ترشحات همراه با ناخالصی های خون ممکن است ظاهر شود، ضربان قلب جنین قابل شنیدن نیست (در سونوگرافی)، رحم ممکن است دارای اختلاف ابعادی باشد (کاهش یافته).
اگر جنین مرده برای مدت طولانی در حفره رحم بوده است، برای پزشکان مهم است که واکنش های بدن را که با هدف توقف خونریزی انجام می شود، بررسی کنند. گروه خون مشخص می شود. اگر دوره بارداری کوتاه باشد، تا حدود 12-14 هفته، جنین با استفاده از آسپیراسیون خلاء خارج می شود. این روش به شما اجازه می دهد تا تخمک را همزمان بردارید.
اگر شرایط مهم تر باشد، یک درمان خاص شامل اکسی توسین، پروستاگلاندین تجویز می شود. ژل Dinoprostone در مجموعه توصیه می شود.
سقط جنین معمولی
از دست دادن بارداری معمولی (PCL) یک وقفه، سقط خودبخودی، حاملگی توسعه نیافته مکرر است. با این حال PPD در بین زنان باردار رایج نیست این مشکلخیلی نادر نیست پزشکان مدرن اصطلاح "سندرم از دست دادن جنین" را تشخیص می دهند که معیارهای بالینی آن یک یا چند سقط خود به خود برای مدت 10 هفته یا بیشتر است. مرگ نوزادی یک نوزاد طبیعی از نظر مورفولوژیکی به عنوان عارضه زایمان زودرس به دلیل پره اکلامپسی شدید یا نارسایی جفت. مرده زایی و غیره
سندرم از دست دادن جنین یک تعریف کلی در نظر گرفته می شود، زیرا مشخصه تمام مراحل بارداری از جمله آخرین مراحل است. در طول تحقیقات پزشکی، مشخص شد که سقط جنین در بارداری های بعدی امکان پذیر است. تشخیص برای شناسایی علل از دست دادن مکرر جنین ضروری است. در قلب سقط جنین معمولی نقض عملکرد تولید مثل بدن است. از دیگر عوامل PPB باید به موارد زیر اشاره کرد:
- اختلالات غدد درون ریز سیستم تولید مثل؛
- بیماری های رحم (سینکیا، اندومتریت)؛
- اختلال در عملکرد سیستم ایمنی؛
- عوارض پروسه حاملگی (بارداری چند قلو، عفونت رحم، زایمان زودرس)؛
- آسیب به بافت آندومتر
وجود بیماری های مزمن مانند دیابت، فشار خون شریانی یا ضایعات عفونیهمچنین می تواند باعث سقط مکرر شود. ناهنجاری های کروموزومی یکی دیگر از علل PPD است، اما این پدیده بسیار نادر است. تشخیص به موقع و به خوبی انتخاب شده شانس حذف عوامل موثر و حفظ بارداری را افزایش می دهد.
یکی از دلایل مهم PPD سن است: زنان 20 تا 30 ساله دو برابر کمتر از زنان بالای 40 سال احتمال سقط جنین دارند. علل PPD کاملا شبیه به عوامل شکست پراکنده است، اما با PPD، ناهنجاری باروری بارزتر است.
برای یک بارداری سالم (در صورت وجود هر گونه عارضه)، باید به طور مداوم به بررسی وضعیت جنین و اندام های تولید مثلزنان، به دارودرمانیو برخی پیشگیرانه روش های موثر... چنین اقداماتی شانس داشتن یک نوزاد سالم و بدون عارضه را افزایش می دهد.

به عنوان یک قاعده، چهار گروه از عوامل اصلی وجود دارد که باعث سقط جنین می شود. ارزیابی صحیح عوامل خطر نارسایی یکی از مولفه های تشخیص است که از طریق آن می توان علت خاتمه بارداری را مشخص کرد و روشی را که برای حفظ جنین موثر خواهد بود تعیین کرد.
شرایط اجتماعی و زیستی والدین می تواند باعث سقط جنین شود. در اینجا می توانید توجه داشته باشید:
- درآمد مالی کم، که بر تغذیه مادر باردار تأثیر می گذارد.
- موقعیت های استرس زا، افسردگی مداوم؛
- استرس عاطفی و جسمی
سن مادر زیر 18 سال یا بیش از 30 سال نیز اغلب بر رشد بارداری تأثیر می گذارد و در نتیجه ممکن است خطر فروپاشی وجود داشته باشد. عامل مشابهی می تواند باعث زایمان زودرس شود که در بارداری احتمالی آینده عوارضی را به همراه خواهد داشت.
وجود هر گونه آسیب شناسی مزمن یا خارج از تناسلی مانند دیابت، عفونت های ویروسی یا بیماری های باکتریایی، مسمومیت بدن در نتیجه الکل، مواد مخدر و همچنین بیماری های مزمن (به عنوان مثال، برونشیت، آسم).
عوارض دوران بارداری اغلب علت زایمان زودرس است که در بیشتر موارد منجر به از دست دادن کامل جنین می شود. از جمله این عوارض میتوان به حاملگی چند قلویی، زایمان زودرس قبلی، عفونتهای داخل رحمی، بیماریهای رحم، ظاهر بریچ جنین، ناهنجاریهای ساختار جفت اشاره کرد.
علیرغم این واقعیت که دلایل متعددی برای سقط جنین وجود دارد، در برخی موارد نمی توان دقیقاً تعیین کرد که چه عواملی منجر به از دست دادن جنین شده است.
به عنوان یک قاعده، معاینات بیشتر انجام می شود تاریخ های بعدیبارداری، که گاهی اوقات دلیلی برای تشخیص دیرهنگام آسیب شناسی های موجود است. این اغلب امکان ایجاد و رفع سریع برخی موارد نقض را فراهم نمی کند، اگرچه درمان پیش از زایمان که در چنین مواردی استفاده می شود کاملاً مؤثر است. در نتیجه تقریباً در نیمی از موارد حاملگی بوده است نتیجه کشندهبرای جنین و سقط جنین برای تاریخ اولیه.
علل ژنتیکی از دست دادن بارداری معمولی
به لطف روش های مدرن تحقیقات ژنتیکی، متخصصان درک وسیع تری از علل سقط جنین خود به خودی دارند. احتمال خرابی ناشی از عوامل ژنتیکی وجود دارد، اما بسیار ناچیز و تنها به 3-6٪ می رسد. بیشتر اختلالات در سطح ژنتیکی عبارتند از:
- تغییر در تعداد صحیح کروموزوم ها (معمولاً از دست دادن یک کروموزوم)؛
- تریزومی (ظاهر یک کروموزوم اضافی)؛
- پلی پلوئیدی (افزایش تعداد کروموزوم ها در یک مجموعه کامل هاپلوئید)، که در نتیجه لقاح یک تخمک با یک جفت اسپرم تشکیل می شود.
عامل ژنتیکی در سقط جنین معمولاً تریزومی است. کمتر دلایل احتمالیسقط جنین پلی پلوئیدی و سندرم شرشفسکی-ترنر در نظر گرفته می شود.
همچنین آسیب شناسی های ژنتیکی ساختاری وجود دارد که از جمله آنها می توان به داخل کروموزومی و بین کروموزومی اشاره کرد. تغییرات مشابهی در ساختار کروموزوم ها ظاهر می شود که بخشی از یکی به جای قطعه ای از کروموزوم دیگر غیر همولوگ باشد. در برخی موارد، وارونگی و کروموزوم های حلقه ای شکل ممکن است.
در نتیجه ناهنجاری های ژنتیکی از این نوع، جنین ممکن است غیرقابل زنده یا با ناهنجاری های کروموزومی (سندرم داون، کوررنگی و سایر بیماری های کروموزومی) متولد شود. گاهی اوقات، هنگام مطالعه مجموعه کروموزوم والدین، می توانید ناهنجاری های ژنتیکی را به شکل بازآرایی کروموزوم ها پیدا کنید.
ناهنجاری های ژنتیکی نیز می تواند پس از عود یک روند حاملگی منقطع ظاهر شود که اغلب بر حاملگی های بعدی تأثیر می گذارد. در چنین مواردی، والدین در فرآیند لقاح، دوشاخه شدن کروموزوم ها، مشکل دارند که در نتیجه منجر به نقض ساختار ژنتیکی گامت های بارور شده می شود.
اگر والدین ناهنجاری هایی در کاریوتایپ داشته باشند، این احتمال وجود دارد که کودک با ناهنجاری های کروموزومی متولد شود. در صورت وجود ناهنجاری های ژنتیکی در مادر یا پدر، امکان عینی داشتن فرزندی با چنین انحرافاتی به 10 درصد نمی رسد. و با بارداری های بعدی، خطر آسیب شناسی کروموزومی تنها 1٪ است.
تشخیص عوامل ژنتیکی پیدایش شکست غیرمنطقی، مطالعه کاریوتیپ (مجموعه کروموزوم) هر یک از والدین، تجزیه و تحلیل سیتوژنتیک، مطالعه کاریوتیپ یک کودک مرده یا در موارد مرگ نوزادی است.
چندین علت غدد درون ریز مهم برای سقط جنین وجود دارد، از جمله دیابت شیرین و اختلال در عملکرد. این بیماری ها می توانند تحریک شوند سقط های مکرر، اما در مورد دیابت با جبران مشکل حل می شود. بسیاری از شرایط ناشی از عدم تعادل هورمونی از نظر درمانی اصلاح نمی شوند.
در عین حال، یک زن ممکن است دارای تخمدان های پلی کیستیک، رشد ناکافی غدد و رگ های خونی، کمبود گلیکوژن و پروتئین، اختلال در رشد و سایر آسیب شناسی ها باشد که باعث رشد غیر طبیعی تخمک می شود که در نهایت منجر به سقط جنین می شود. اختلالات هورمونی که باعث سقط جنین می شود می تواند متفاوت باشد، اما شایع ترین آنها هیپرآندروژنیسم است. این آسیب شناسی به دلیل تغییر در متابولیسم آندروژن است.
هیپرآندروژنیسم می تواند سندرم تخمدان پلی کیستیک باشد. این آسیب شناسی با ناباروری، بی نظمی قاعدگی، چاقی مشخص می شود. آسیب شناسی نه تنها تخمدان ها، بلکه غدد فوق کلیوی را نیز تحت تأثیر قرار می دهد. اگرچه علل آسیب شناسی به طور کامل شناخته نشده است، فرض بر این است که بیماری در طول آدرنارک شروع می شود. در این دوره، غدد فوق کلیوی تحریک می شوند که باعث تولید تسریع آندروژن ها و در نتیجه تجمع بیش از حد استروژن در بدن می شود. پوستو بافت های چربی
از غدد فوق کلیوی، سندرم پاتولوژیک به تخمدان ها منتقل می شود، که همچنین شروع به تولید آندروژن در مقادیر زیاد می کنند. همانطور که روند اختلالات ایجاد می شود، آسیب شناسی که بر تخمدان ها تأثیر می گذارد، منجر به ظهور اختلالات مختلف عملکردی و ساختاری در آنها می شود. این به نوبه خود علت آسیب شناسی های پیچیده تر می شود. شدت فرآیند پاتولوژیکتشخیص و بر این اساس، درمان و مدیریت بعدی بارداری در زنان بسیار دشوار است.
استرس، تعدادی از بیماری ها، عفونت های مختلف و آسیب های مکانیکی که به علت اولیه ایجاد آسیب شناسی در زنان با مشکلات مرتبط با زمینه ژنتیکی تبدیل می شوند، در بروز چنین اختلالاتی ضروری هستند. شواهدی وجود دارد که زنان مبتلا به هیپرآندروژنیسم آدرنال به مرحله اولیه تعلق دارند این بیماری... از نظر بالینی، این با علائم خفیف آندروژنیزاسیون و اختلالات هورمونی جزئی بیان می شود. در این مرحله تشخیص مشکل آسانتر است، علاوه بر این، درمان کافی منجر به توانبخشی کامل می شود.
علل عفونی
امروزه بدون شک عامل عفونی نقش بسزایی در سقط جنین دارد. اگر سن حاملگی که در آن عفونت وارد بدن شده هنوز کم باشد، خطر ابتلا به جنین و جنینی وجود دارد که با زندگی ناسازگار است و باعث سقط جنین می شود. احتمال اینکه عفونت در چنین مواقعی دوباره فعال شود و باعث سقط های مکرر شود به صفر می رسد. مطالعات نشان می دهد که در اکثر بیماران مبتلا به PPD و اندومتریت مزمن، 2 نوع ویروس و سایر میکروارگانیسم های مضر بر اندومتر غالب هستند.
عفونت های ویروسی مانند هرپس سیمپلکس، کوکساکی (A و B)، انترو و سیتومگالوویروس، در زنان مبتلا به PPB بسیار بیشتر از بیمارانی مشاهده می شود که عوارضی از سابقه زنان ندارند. باکتری ها و ویروس هایی که آندومتر را آلوده می کنند منجر به این واقعیت می شود که ایمنی زن توانایی خود را برای مبارزه کافی با میکروارگانیسم های مضر از دست می دهد.
بیماری های ویروسی (آنفولانزا، سرخک، فلج اطفال، سرخجه، اوریون، هپاتیت، پاروویروس و غیره) که در دوران بارداری ایجاد می شوند اغلب منجر به ناهنجاری های جنین و سقط جنین می شوند. سن حاملگی که در آن عفونت رخ می دهد پراهمیت... هر چه کوچکتر باشد، احتمال عواقب فوق بیشتر می شود. عفونتی که در مراحل بعدی رشد جنین را تحت تأثیر قرار می دهد، به عنوان یک قاعده، منجر به آسیب شناسی جدی نمی شود، اما می تواند عملکرد طبیعی بافت ها و سلول ها را مختل کند.
جنین از جفت محافظت می کند. به عنوان یک مانع فیزیولوژیکی برای عفونت به جنین، همیشه با وظیفه خود مقابله نمی کند. به طور خاص، در مراحل اولیه بارداری، یک تروفوبلاست با تقسیم سریع سلول های آن و بر این اساس، تسریع فرآیندهای متابولیک تشکیل می شود. این یک محیط ایده آل برای انتشار ویروس ها می شود. به نوبه خود، تکثیر عوامل بیماری زا می تواند به جفت آسیب برساند و قابلیت های محافظتی خود را از دست بدهد.
ویروس ها می توانند از طریق جفت به جنین نفوذ کنند در صورت انواع آسیب به بافت جفت ناشی از تهدید تجزیه، اختلالات خود ایمنی و سمیت. یک عفونت باکتریایی پس از نفوذ پاتوژن از طریق کانال زایمان ایجاد می شود. این مسیر برای قارچ هایی مانند کاندیدا، کلامیدیا و مایکوپلاسما نیز معمول است.
قبل از زایمان، مایع آمنیوتیک دارای خواص ضد میکروبی است، اما آنها ضعیف بیان می شوند و فقط می توانند گسترش میکروارگانیسم ها را به تاخیر بیندازند، اما پاتوژن را از بین نمی برند و سرکوب نمی کنند. در این مورد، پوسته به تعدادی از عوامل بیماری زا که می توانند وارد مایع آمنیوتیک شوند نفوذپذیر باقی می ماند و پس از آن شروع به تکثیر فعال می کنند. در نتیجه محیط آلوده ای شکل می گیرد که جنین در آن قرار می گیرد. این منجر به عواقبی مانند:
- عفونت جنین؛
- واسکولیت (جفت زودرس بالغ)؛
- کمبود آب و پلی هیدرآمنیوس؛
- نارسایی جفت (تأخیر رشد جنین)؛
- سقط جنین؛
- پارگی غشای جنین؛
- اختلالات تنفسی در نوزادان.
حساس ترین دوره به تأثیر عوامل منفی 3-6 هفته اول بارداری است. ضایعات عفونی جنین که در این دوره به وجود می آیند منجر به تغییر شکل می شوند، زیرا بر بافت هایی که در روند تشکیل سریع هستند تأثیر می گذارد. از آنجایی که تمام اندام های داخلی جنین در دوره های مختلف بارداری گذاشته می شود، شیوع و شدت ضایعه به مدت زمان عامل منفی بستگی دارد.
در دوره 13 تا 27 هفته، جنین به میکروارگانیسم های بیماری زا حساس می شود که باعث ایجاد عفونت های داخل رحمی می شود. در این مورد، احتمال ایجاد آسیب شناسی نیز وجود دارد. فرآیندهای منفی باعث باریک شدن دهانه ها و کانال های خاص می شود که در نتیجه رشد بعدی یک اندام از قبل تشکیل شده مختل می شود. پس از 27 هفته، جنین می تواند با تغییرات مختلف به عامل بیماری زا پاسخ دهد که منجر به تعدادی از اختلالات می شود.
باکتریایی و عفونت ویروسیاغلب مختلط و به شکل مزمن که در زنان مبتلا به PPB مشاهده می شود، برای مدت طولانی بدون هیچ علامتی در بدن است، اما متعاقباً منجر به مشکلات خود ایمنی و سایر مشکلات از جمله مرگ تخمک و رد آن، سقط جنین می شود.
![]()
عوامل تشریحی PPB شامل آسیب شناسی های زیر است:
- نقایص مادرزادی در رشد رحم (دوبرابر شدن رحم؛ دو یا یک شاخ و همچنین رحم زینی؛ وجود سپتوم در داخل رحم).
- ناهنجاری های اکتسابی (سینکیا، فیبروم ها)؛
- نارسایی دهانه رحم
نقص تشریحی دستگاه تناسلی در بیماران مبتلا به PPD نادر است (از 10 تا 16٪ موارد). در بیشتر این بیماران، ناهنجاری های رشد رحم با اختلالات هورمونی، بی نظمی های قاعدگی همراه است. مکانیسم سقط جنین با رشد غیر طبیعی رحم شامل لانه گزینی نادرست تخمک، ناهنجاری های آندومتر و سایر آسیب شناسی ها است.
اغلب، حاملگی به دلیل هیپوپلازی رحم به دلیل اندام تناسلی نوزاد خاتمه می یابد. این یک علامت خاص از یک فرآیند پاتولوژیک شدید است که با توسعه نیافتگی اندام های تناسلی و انواع اختلالات رحم، تخمدان ها، غده هیپوفیز و هیپوتالاموس مشخص می شود.
دلایلی که باعث رشد نوزادان تناسلی می شود به وضوح تعریف نشده است. با این حال، عوارض زیادی مانند اختلالات قاعدگی و تولید مثل با این آسیب شناسی همراه است. هنگامی که حاملگی در نتیجه شیرخوارگی دستگاه تناسلی خاتمه می یابد، عامل آسیب شناسی رحم نقش اصلی را ایفا می کند:
- آندومتر به اندازه کافی آماده نشده است.
- میومتر رحم نوزاد بیش از حد تحریک پذیر است.
- روابط نزدیک در فضای رحم.
در عین حال، خطر سقط جنین در طول بارداری وجود دارد. در یک سوم دوم بارداری، چنین بیمارانی اغلب دچار عارضه ای به شکل نارسایی دهانه رحم... در مراحل بعدی، افزایش تن رحم مشاهده می شود و ممکن است نارسایی جفت ایجاد شود. همزمان با این رذایل، نفوذ دیگران عوامل نامطلوبمنجر به سقط جنین خود به خودی می شود.
در مورد فیبروم رحم، ظرفیت باروری بسیاری از زنان مبتلا به این مشکل کاملا طبیعی است، بارداری، مانند زایمان، مملو از هیچ عارضه ای نیست. با این حال، این بیماران همچنان در معرض خطر ختم هستند، اغلب در مواردی که اندازه رحم برای حمل سالم جنین مناسب نیست. علاوه بر این، محل گره های میوماتوز بزرگ می تواند حفره رحم را تغییر شکل دهد و شرایط منفی برای رشد جنین و تشکیل جفت ایجاد کند.
اگر زنی فیبروم دارد اختلالات هورمونی، این یک عامل منفی اضافی است که می تواند منجر به سقط جنین حتی در مراحل اولیه بارداری شود. فرض بر این است که فیبروم رحم اغلب با کمبود پروژسترون همراه است که به طور بالقوه به تجزیه خود به خود کمک می کند.
اغلب خطر سقط جنین به دلیل ادم، اختلالات تغذیه ای گره های فیبروم و نکروز تومور است. درمان توصیه شده برای حفظ بارداری در زنان مبتلا به فیبروم رحم به صورت موردی انتخاب می شود. پزشک سن بیمار، طول مدت بیماری، عوامل ارثی، وجود سایر نقایص را در نظر می گیرد.
علل ایمونولوژیک
در حال حاضر مشخص شده است که تقریباً 80٪ از کل PPDهایی که قبلاً قابل توضیح نبودند (به استثنای عوامل ژنتیکی، غدد درون ریز، تشریحی و عفونی) ناشی از اختلالات سیستم ایمنی هستند. دو نوع از این اختلالات وجود دارد - خودایمنی و آلویمیون.
برای مشکلات خودایمنی سیستم ایمنی بدنتهاجمی را به بافت های بدن مادر هدایت می کند، یعنی آنتی بادی ها شروع به حمله به آنتی ژن های خود می کنند. در این حالت، جنین دو برابر آسیب می بیند، زیرا بافت های زن آسیب دیده است. با یک فاکتور آلویمیون، پاسخ ایمنی بیمار بر ضد آنتی ژن های جنین است که از پدر دریافت می شود و توسط ایمنی مادر به عنوان خارجی درک می شود.
به طور معمول، بیماران مبتلا به PPD دارای اختلالات خود ایمنی مانند وجود آنتی بادی های خود ایمنی در سرم - آنتی فسفولیپید، آنتی تیروئید و آنتی بادی های ضد هسته ای هستند. تشخیص این آنتیبادیها دلیلی برای بررسی دقیقتر است که فرآیند خودایمنی را تشخیص داده و تشخیص را تنظیم میکند.
خطرناک ترین مشکل خود ایمنی که منجر به مرگ جنین می شود، سندرم هیوز یا سندرم آنتی فسفولیپید است. از نظر بالینی، خود را در چندین معیار نشان می دهد:
- سقط جنین؛
- ترومبوفیلی ناشی از اختلالات ژنتیکی؛
- پلاکت های چسبنده و سایر ناهنجاری ها.
اختلالات آلئومیونی که باعث از دست دادن بارداری می شود در نتیجه وجود افزایش تعداد آنتی ژن های مشترک در سیستم سازگاری بافتی در یک زوج ظاهر می شود، که اغلب زمانی اتفاق می افتد که ازدواج بین خویشاوندان خونی باشد. علاوه بر این، محتوای ناکافی فاکتورهای مسدود کننده در سرم زنان منجر به بروز مشکلات آلی ایمنی می شود.
هیچ درمان قطعی برای این مشکل وجود ندارد. تا به امروز، پروژسترون موثرترین داروی تعدیل کننده ایمنی است که در اوایل بارداری استفاده می شود.

چندین سقط جنین یا دو یا چند زایمان زودرس در سابقه یک زن را می توان سقط جنین معمولی در نظر گرفت. دلایل زیادی برای ایجاد چنین مشکلی وجود دارد. به طور خاص، متخصصان در زمینه پزشکی، اختلالات سیستم غدد درون ریز، بیماری های عفونی، آسیب شناسی رحم، عوامل ژنتیکی و خود ایمنی را برجسته می کنند.
قبل از بارداری، یک زن با سقط جنین معمولی باید تحت معاینه کامل قرار گیرد. پس زمینه هورمونی، وضعیت ویروسی زن، کاریوتیپ مادر و پدر آینده در نظر گرفته می شود. انجام تشخیص اولتراسوند دستگاه تناسلی ضروری است اعضای داخلیسالپنگوگرافی (بررسی باز بودن لوله های رحم) و هیستروسکوپی (معاینه حفره رحم).
درمان سقط مکرر باید قبل از بارداری تجویز شود. علاوه بر این، تأکید دقیقاً بر روی علت مشکل است.
اگر سیستم تناسلیاز عملکرد کامل در پس زمینه اختلالات غدد درون ریز خودداری می کند، سپس داروهای هورمونی تجویز می شود. یک اصلاح کامل هورمونی انجام می شود.
اگر بیش از حد آندروژن توسط غدد فوق کلیوی تشکیل شود، پزشک معالج درمان فردی با گلوکوکورتیکوئیدها را تجویز می کند. اغلب دگزامتازون است.
اگر آندروژن بیش از حد توسط تخمدان ها تولید شود، داروهای ضد آندروژن توصیه می شود. این می تواند Diane-35 و Androkur باشد. هر دارو طبق یک رژیم سخت تجویز می شود. بنابراین، به عنوان مثال، آندروکور باید چند ماه (از روز اول تا دهم چرخه قاعدگی) مصرف شود. اگر درمان پس از 3-4 ماه از درمان به نتیجه مطلوب نرسید، از کلوستیل بیگید یا کلومیفن سیترات برای تحریک مصنوعی تخمک گذاری استفاده می شود.
اگر در بدن یک زن آندروژن بیش از حد توسط غدد فوق کلیوی و تخمدان ها تولید شود، این شکل از بیماری مخلوط در نظر گرفته می شود. در چنین شرایطی، قبل از بارداری مورد نظر، بیمار باید از شر آن خلاص شود اضافه وزن... پزشک سعی می کند متابولیسم کربوهیدرات و لیپید را قبل از بارداری عادی کند. در صورت طبیعی بودن انسولین و گلوکز در مرحله دوم قاعدگی دوفاستون یا اوتروزستان همراه با دگزامتازون تجویز می شود. تخمک گذاری توسط کلوستیل بیگید تحریک می شود.
در صورتی که زنی که سقط جنین معمولی دارد مشکلات فاز لوتئال داشته باشد، داروهای ترکیبی هورمونی تجویز می شود که پروژسترون و استروژن را با هم ترکیب می کنند. این می تواند Femostan، Silest و دیگران باشد. آنها از روز پنجم شروع چرخه قاعدگی در عرض 2-3 ماه در یک دوره زمانی خاص یا بهتر است بگوییم 20 روز مصرف شوند.
در طول درمان، تخمک گذاری مهار می شود، اما پس از لغو درمان، روند آزادسازی تخمک از فولیکول و همچنین رشد جسم زرد از سر گرفته می شود. اگر اثر مشاهده نشود، اغلب Klostilbegid با 50 میلی گرم تجویز می شود.
اگر سطح پرولاکتین در خون خانمی که سقط جنین معمولی (سقط جنین مداوم یا زایمان زودرس) تشخیص داده شود، افزایش یابد، برومکریپتین تجویز می شود. رژیم درمانی به صورت فردی تعیین می شود. علاوه بر این، کل دوره درمان با تجزیه و تحلیل هایی که سطح پرولاکتین را تعیین می کند کنترل می شود.
اگر زنی نمی تواند جنین را تحمل کند، سابقه 2 یا بیشتر سقط جنین دارد و علل این آسیب شناسی با عفونت همراه است، درمان ممکن است شامل درمان آنتی بیوتیکی باشد. همچنین در مجموعه، یوبیوتیک ها، تعدیل کننده های ایمنی (Viferon) و ضد قارچ ها، به عنوان مثال، Diflucan، می تواند تجویز شود.
اگر علت سقط جنین عفونت ویروسی بدن باشد، رژیم درمانی به نوع فرآیند بستگی دارد. اگر عفونت ویروسی فعال باشد و اغلب عود می کند، پزشک معالج ممکن است شیمی درمانی (تا 10 روز) را با آسیکلوویر و والاسیکلوویر تجویز کند.
اگر سقط جنین مداوم نتیجه اختلالات خود ایمنی باشد، ممکن است Metypred (هورمون های گلوکوکورتیکواستروئیدی) در دوزهای کوچک کمی قبل از لقاح برنامه ریزی شده تجویز شود. اگر اختلالات خودایمنی در ترکیب با فعالیت حفظ شده ویروس ردیابی شود، داروهای ضد ویروسی و تعدیل کننده های ایمنی توصیه می شود.
اگر بارداری به طور مستقل به دلیل چسبندگی رحم، پارتیشن یا سایر آسیب شناسی های رحم خاتمه یابد، جراحی تجویز می شود. در هر صورت، فقط یک پزشک متخصص می تواند درمان کافی را برای سقط مکرر تجویز کند. متخصص سن بیمار، پرتره مامایی او، وجود مزمن را در نظر می گیرد بیماری های سیستمیکو نکات ظریف دیگری که ممکن است مهم باشند. هر گونه خود درمانی مملو است پیامدهای منفی، حتی اگر از تشخیص آن مطمئن باشید، سلامتی یک شوخی نیست.

اگر یک زن تشخیص داده شود - سقط جنین معمولی، در طول بارداری بعدی باید تحت یک طرح معاینه استاندارد قرار گیرد. به عنوان علاوه بر تشخیص بیماری، آنها تجویز می شوند:
- آزمایش هایی برای اندازه گیری سطح هورمون در 12 هفته اول پس از لقاح. از جمله گنادوتروپین کوریونی، تستوسترون، پروژسترون، استرادیول و غیره.
- کشت باکتری از کانال دهانه رحم که واژن و حفره رحم را به هم متصل می کند.
- تجزیه و تحلیل آزمایشگاهی مخاط کانال دهانه رحم برای تشخیص پاتوژن های عفونی.
- تشخیص سونوگرافی وضعیت دهانه رحم (شروع از سه ماهه دوم).
- کاردیوتوکوگرافی برای نظارت بر انقباضات رحم و ضربان قلب جنین (هر هفته، یک ماه قبل از تاریخ مورد انتظار تولد).
- تجزیه و تحلیل داپلر (با توجه به نشانه های پزشکی فردی).
خانم بارداری که در سابقه خود چندین بار سقط جنین داشته است باید دائماً تحت نظر متخصص زنان (پیشرو) باشد. هر گونه تغییر در رفاه باید دلیلی برای مراجعه فوری به متخصص باشد. به هیچ وجه نباید داروها را آزمایش کنید، رژیم درمانی تجویز شده را تغییر دهید، نادیده گرفتن بازدیدهای برنامه ریزی شده به متخصص زنان یا تحمل علائم هر گونه تخلف نامطلوب است.
فعالیت های درمانی
حتی اگر زنی که در بارداری بعدی سقط مکرر تشخیص داده شده است، هیچ مشکلی برای سلامتی نداشته باشد، می توان درمان را با توجه به نشانه های پزشک معالج (پیشرو) تجویز کرد. سوگیری درمانی را می توان در زمینه های زیر ایجاد کرد:
- درمان علامتی خطر سقط جنین.
- درمان با هدف جلوگیری از هیپوکسی جنین و نارسایی جفت.
- به عنوان مثال، دارو با هدف عادی سازی متابولیسم، افزایش واکنش پذیری سیستم ایمنی و همچنین اصلاح نقص در عملکرد اندام های داخلی است.

این نوع درمان فقط باید طبق دستور پزشک معالج استفاده شود. همچنین، نتایج آزمایشات آزمایشگاهی نیز در نظر گرفته می شود که بیش از حد یک هورمون خاص یا کمبود آن را تایید می کند. در مواردی که سقط جنین به دلیل اختلالات غدد درون ریز در بدن رخ می دهد، درمان هورمونی توصیه می شود.
درمان با داروهای گلوکوکورتیکوئید معمولاً در مراحل بحرانی بارداری، یعنی در هفته های 12-13، 24 و 28 تجویز می شود. واقعیت این است که در این دوره زمانی است که ممکن است افزایش خود به خودی در تولید آندروژن توسط تخمدان ها یا غدد فوق کلیوی ظاهر شود. در صورتی که سطح هورمون دقیقاً به دلیل عملکرد غدد فوق کلیوی افزایش یافته باشد، دگزامتازون تجویز می شود. اگر تخمدان ها باعث ایجاد هیپرآندروژنیسم شوند، پزشک ژستاژن ها را تجویز می کند، به عنوان مثال، Utrozhestan.
اگر افزایش سطح آندروژن به دلیل کار تخمدان ها و غدد فوق کلیوی ظاهر شد، در این صورت نقض ماهیت مختلط است، بنابراین دگزامتازون و ژستاژن ها تجویز می شوند.
برای جلوگیری از فعال شدن فرآیند عفونی در زنانی که گلوکوکورتیکوئید مصرف می کنند، چندین دوره ایمونوگلوبولین تجویز می شود که به صورت داخل وریدی تجویز می شود.
اگر نارسایی فاز لوتئال تشخیص داده شود، ممکن است پزشک توصیه کند شیاف واژینالیا کپسول های Utrozhestan برای مصرف خوراکی. این دارو خاصیت خاصی دارد ماده شیمیایی فعال، هورمون جسم زرد - پروژسترون.
قبل از تجویز گلوکوکورتیکوئیدها برای یک زن باردار، پزشک باید تعادل فواید و مضرات را برای جنین ارزیابی کند. از این گذشته ، داروهای مصنوعی این گروه (متیپرد یا / و دگزامتازون) به راحتی به جفت نفوذ کرده و جنین را تحت تأثیر قرار می دهند. گلوکوکورتیکوئیدها می توانند منجر به تاخیر در رشد جنین شوند (فعال شدن سیستم هیپوتالاموس و هیپوفیز جنین با کاهش سرعت تولید اسیدهای نوکلئیک و پروتئین امکان پذیر است). کودک اغلب با علائم واضح نابالغی مورفولوژیکی و عملکردی متولد می شود.
همچنین این داروها می توانند بر روی مغز جنین اثر منفی بگذارند. اندازه هیپوکامپ (بخشی از سیستم لیمبیک) کاهش می یابد. اینگونه است که نقص حافظه ظاهر می شود و اختلالات رفتاری در بزرگسالی امکان پذیر است.
درمان طولانی مدت گلوکوکورتیکوئید می تواند باعث ایجاد بیماری شود دیابت قندینوع دوم و فشار خون شریانی(افزایش مداوم شاخص های فشار) در بزرگسالان.
در صورتی که یک زن باردار با سقط مکرر تشخیص داده شود (سابقه چندین سقط جنین) از عفونت های دستگاه ادراری تناسلی رنج می برد، با در نظر گرفتن تظاهرات بیماری، یک درمان متناسب با فرد انجام می شود. سن بیمار، نتایج در نظر گرفته می شود تحقیقات آزمایشگاهیو علائم بیماری درمان باید جامع باشد. به عنوان یک قاعده، یوبیوتیک ها تجویز می شوند، به عنوان مثال، Bifidumbacterin، و همچنین آنتی بیوتیک ها و، البته، درمان حساسیت زدایی.
اگر یک زن باردار چندین سقط جنین ناشی از اختلالات خودایمنی در بدن داشته باشد، درمان می تواند شامل طیف وسیعی از داروها، از جمله تعدیل کننده های ایمنی، گلوکوکورتیکوئیدها، ضد انعقادها و عوامل ضد پلاکت باشد. دوره درمان و رژیم تجویز بستگی دارد ویژگیهای فردیبیماران. فقط پزشک می تواند داروها را تجویز یا قطع کند. هر خود درمانی مملو از عواقب منفی است، هم برای مادر باردار و هم برای جنین.
اگر یک زن باردار با نقایص مادرزادی هموستاز تشخیص داده شود یا به سادگی مجموعه ای از واکنش ها را نقض کند که با هدف توقف و جلوگیری از خونریزی انجام می شود، درمان با آتیکواگولانت ها و احتمالاً داروهای ضد پلاکت توصیه می شود. بسته به موارد نقض، پزشک ممکن است Clexane، Heparin را برای تزریق یا / و Trental و حتی آسپرین تجویز کند.
درمان علامتی تهدید به وقفه
اگر زنی تهدید به سقط جنین دارد، منصوب و درمان علامتی... همچنین به نارسایی جفت یا بهتر بگوییم پیشگیری از آن توجه زیادی می شود.
شایان ذکر است که اهمیت دارد تشخیص مدرنو دستکاری های اصلاحی با هدف نارسایی دهانه رحم، در پیشگیری از سقط جنین.
نارسایی دهانه رحم اختلالی است که در ناتوانی حلق داخلی در نگه داشتن تخمک در حفره رحم منعکس می شود. با استفاده از سونوگرافی چنین مشکلی را تشخیص دهید. شاخص های ابعادی دهانه رحم، طول و عرض آن در ناحیه داخلی سیستم عامل در نظر گرفته می شود.
در سونوگرافی، تصویری از نارسایی ایستمی-سرویکس به وضوح قابل مشاهده است. به طور معمول، حلق باید بسته شود، اما اگر نقض شود، گسترش می یابد، گردن کاهش می یابد. تشخیص سونوگرافی برای سقط های مکرر (سقط جنین های متعدد) مهم است که اغلب انجام شود. علاوه بر این، مطالعه ای در هفته 16-17 بارداری برای تشخیص نارسایی ایستمی- سرویکس تجویز می شود تا بخیه ها به موقع انجام شود.
اگر دهانه رحم بیش از 2 سانتی متر کوتاه شده باشد و حلق بیش از 1 سانتی متر منبسط شده باشد، پزشک می تواند عمل بخیه زدن دهانه رحم را تجویز کند.
اصلاح نارسایی فوق بر اساس روش مک دونالد انجام می شود. بخیه ها با نخ های مرسیلین مخصوص یا ابریشم زده می شود. آنها در شروع زایمان یا نزدیک به 35-36 هفته برداشته می شوند.
هر تشخیص با تهدید سقط جنین و همچنین درمان سقط جنین باید به صورت فردی انتخاب شود. هیچ اندازه درمانی برای همه وجود ندارد. هر علائم هشدار دهندهدر دوران بارداری باید دلیلی برای درخواست فوری برای کمک پزشکی... درد، خونریزی از علائم اصلی اختلالات است که می تواند سیگنالی باشد که نشان می دهد روند برگشت ناپذیری آغاز شده است. هر چه زن باردار زودتر به پزشک مراجعه کند، شانس موفقیت آمیز بودن رویدادها بیشتر است. شما نباید روی سلامتی خود و کودک آینده آزمایش کنید، هیچ، حتی vycny.
توجه! تمام اطلاعات در مقاله فقط برای اطلاعات عمومی ارائه شده است. او هیچ دلیلی برای تشخیص خود یا تجویز درمان به تنهایی ارائه نمی دهد. مانند بسیاری از عوارض بارداری، بهتر است در صورت هرگونه سوال با پزشک خود تماس بگیرید.
سقط جنین- این ختم خود به خودی (بدون مداخله خارجی) حاملگی تا هفته 22 است، زمانی که جنین از دیواره رحم پس زده می شود تا زمانی که بتواند زنده شود. رویدادی که قبل از 12 هفتگی رخ می دهد به ترتیب سقط زودرس و دیررس نامیده می شود (سقط جنین). ختم خود به خودی بارداری از هفته ۲۲ را زایمان زودرس یا زایمان زودرس می نامند. طبق آمار، 15 تا 20 درصد تمام بارداری ها به سقط جنین ختم می شود. اما از این رقم نترسید، در بیشتر موارد این اتفاق زمانی می افتد که زن هنوز متوجه بارداری خود نشده است. اگر کودک مورد نظر و مورد علاقه مادر باردار باشد، سقط جنین به ندرت و اغلب به دلایلی خارج از کنترل زن اتفاق می افتد. مهم ترین چیز این است که بدانید چه عواملی می تواند باعث سقط جنین شود و برای جلوگیری از سقط چه باید کرد.
علل سقط جنین
دلایل زیادی وجود دارد که می تواند منجر به سقط جنین شود. اکثریت قریب به اتفاق سقط جنین در عرض 12 هفته رخ می دهد. در میان شایعترین علل سقط جنین زودرس، متخصصان موارد زیر را شناسایی میکنند (اما این فهرست جامعی نیست):
- اختلالات ژنتیکی در جنینطبق آمار حدود 73 درصد از سقط جنین ها به همین دلیل اتفاق می افتد. به عنوان یک قاعده، این نقص های ژنتیکی ارثی نیستند، بلکه نتیجه جهش های منفرد هستند که در سلول های زایا والدین تحت تأثیر عوامل محیطی مضر (تابش، خطرات شغلی، ویروس ها و غیره) ختم بارداری به این دلیل نوعی انتخاب طبیعی است، خلاص شدن از شر فرزندان ضعیف و غیرقابل زندگی. تقریباً غیرممکن است که از چنین سقط جنینی جلوگیری کنید، شما فقط می توانید خطر ناهنجاری های ژنتیکی را حتی قبل از لقاح، با محافظت از خود در برابر اثرات عوامل جهش زا، کاهش دهید. اما در بوم شناسی مدرن، احتمال جهش هنوز باقی است، بنابراین، سقط جنین به این دلیل را می توان یک نعمت در نظر گرفت، زیرا آنها یک زن را از بسیاری از مشکلات و مشکلات در آینده نجات می دهند.
- اختلالات هورمونیاگر تعادل هورمون ها در بدن زن نامتعادل باشد، ختم زودهنگام بارداری اغلب اتفاق می افتد. اغلب این اتفاق با کمبود هورمون اصلی بارداری - پروژسترون می افتد. با تشخیص زودهنگام این مشکل می توان با کمک داروهای پروژسترون بارداری را نجات داد. هورمون های جنسی مردانه اضافی ( آندروژن ها) نیز می تواند باعث شود سقط جنین زودرس، تولید استروژن و پروژسترون را سرکوب می کنند. اغلب، آندروژن ها علت تکرار ( معمولی) سقط جنین هورمونها و هورمونهای آدرنال نیز بر شکلگیری و تکامل بارداری تأثیر میگذارند. غده تیروئیدبنابراین، اختلال در عملکرد این غدد نیز می تواند باعث سقط جنین شود.
- دلایل ایمونولوژیکبه عنوان یک قاعده، این اتفاق می افتد زمانی که درگیری رزوس... جنین ارگانیسم Rh مثبت را از پدر به ارث می برد، در حالی که ارگانیسم Rh منفی مادر، بافت های خارجی جنین را پس می زند. برای جلوگیری از سقط جنین در صورت تعارض ایمنی، از داروهای پروژسترون استفاده می شود که در این مورد دارای اثر تعدیل کننده ایمنی است.
- عفونت های مقاربتی:تریکومونیاز، توکسوپلاسموز، سیفلیس، کلامیدیا، و همچنین عفونت های تبخال و سیتومگالوویروس اغلب باعث سقط جنین می شوند.
باکتری ها و ویروس های بیماری زا باعث عفونت جنین، آسیب به غشاها و در نتیجه سقط جنین می شوند. برای جلوگیری از این اتفاق، توصیه می شود عفونت ها را قبل از بارداری درمان کنید. - عفونی شایع و بیماری های التهابی. تمام بیماری هایی که با مسمومیت و افزایش دمای بدن بیش از 38 درجه سانتیگراد همراه هستند می توانند منجر به سقط جنین شوند. سرخجه در این فهرست پیشتاز است، هپاتیت ویروسی، آنفولانزا حتی یک گلودرد پیش پا افتاده می تواند در هفته 4 تا 10 بارداری کشنده باشد. و پنومونی، پیلونفریت، آپاندیسیت یک خطر جدی برای جنین است. بنابراین، هنگام برنامه ریزی بارداری، ارزش انجام معاینه کامل پزشکی، شناسایی و درمان تمام کانون های عفونت مزمن را دارد.
- سابقه سقط جنینسقط جنین فقط یک دستکاری پزشکی نیست: این یک استرس بزرگ برای بدن زن است که می تواند باعث اختلال در عملکرد تخمدان ها و غدد فوق کلیوی شود. کمک به توسعه فرآیندهای التهابی در اندام تناسلی. این می تواند باعث ناباروری و سقط های مکرر در آینده شود.
- داروها و گیاهان داروییدر سه ماهه اول بارداری، توصیه می شود از مصرف داروها خودداری شود. بسیاری از آنها می توانند باعث ختم بارداری یا ایجاد نقص های رشدی در جنین شوند. بنابراین، به عنوان مثال، مسکن های مخدر یا داروهای ضد بارداری هورمونی اغلب مقصر سقط جنین هستند. شما همچنین باید مراقب گیاهان دارویی باشید: جعفری، گزنه، گل ذرت، مخمر سنت جان، برنزه - در اوایل بارداری منع مصرف دارند.
- فشار.ترس شدید یا اندوه غیر منتظره، رنجش یا استرس طولانی مدت روانی برای جنین خطرناک است. اگر خانمی تحت تاثیر استرس است، باید با پزشک خود در مورد احتمال مصرف داروهای آرام بخش مانند سنبل الطیب صحبت کند.
- نه تصویر سالمزندگیالکل، مواد مخدر، استعمال دخانیات، مصرف منظم قهوه، تغذیه ناسالم و ناکافی همگی متحدان سقط جنین هستند. بهتر است سبک زندگی خود را حتی قبل از بارداری اصلاح کنید.
- سقوط، وزنه برداری، مقاربت.همه اینها اگرچه نادر است، اما می تواند محرکی برای ختم بارداری باشد.
علیرغم این واقعیت که پس از هفته دوازدهم بارداری، خطر سقط جنین خود به خود به میزان قابل توجهی کاهش می یابد، با این حال، در موارد نادر، این اتفاق می افتد. اگر سقط جنین بین 12 تا 22 هفته اتفاق بیفتد، پزشکان آن را سقط جنین دیررس می نامند. در میان تعداد کل سقط های خودبخودی، سقط های دیررس تنها 25 درصد را به خود اختصاص می دهد. علاوه بر این، اگر قبل از این دوره، بلبرینگ بدون مشکل انجام شود، خطر وقفه عملا وجود ندارد. در صورتی که وقفه بعد از 22 هفته اتفاق بیفتد، و همچنین اگر وزن کودک در حال حاضر بیش از یک پوند باشد، چنین وقفه ای قبلاً زایمان زودرس نامیده می شود و نوزاد شانس زنده ماندن دارد. تکنیک های مدرنپرستاری از چنین کودکانی وجود دارد و آنها کاملاً موفق هستند.
علت سقط جنین دیرهنگام اغلب نقض در رشد جنین نیست، بلکه فرآیندهای التهابی است که در جفت یا در دیواره رحم ایجاد می شود. جفت ممکن است شروع به پوسته پوسته شدن زودرس کند. گاهی اوقات اتفاق می افتد که جفت تولید مواد مورد نیاز برای حفظ بارداری را متوقف می کند.
گاهی اوقات علل سقط خودبخودی دیرهنگام بیماری های عفونی، مداخلات جراحی گذشته، به ویژه روی عروق یا روی رحم است. حتی ممکن است یک فشار روانی بسیار قوی باشد.
علائم سقط جنین
جدی ترین و علامت خطرناکاحتمال سقط جنین وجود دارد خونریزی رحمحتی کوچکترین اغلب، ختم خود به خود بارداری با ترشح ضعیف خون شروع می شود که تشدید می شود. می تواند با گرفتگی در قسمت پایین شکم همراه باشد. رنگ ترشحات می تواند از مایل به قرمز تا قهوه ای متفاوت باشد. ترشح ممکن است بسیار ضعیف باشد، اما تا چند روز قطع نمی شود.
درد ممکن است همراه با سقط جنین باشد یا نباشد. اغلب، علائم ظاهر می شوند، برای مدتی ناپدید می شوند، سپس دوباره عود می کنند. وضعیت یک زن می تواند به شدت و بدون هیچ پیش ساز بدتر شود. در صورتی که تکههایی از بافت در ترشحات وجود داشته باشد، این معمولاً به این معنی است که سقط جنین رخ داده است.
بیشتر اوقات، جنین مدتها قبل از شروع دفع از بدن مرده است. بنابراین، خروج اغلب نه به طور کامل، بلکه به صورت جزئی اتفاق می افتد. اگر جنین مرده به طور کامل دفع شود، مانند یک حباب گرد مایل به خاکستری به نظر می رسد. گاهی اوقات ذرات سفید رنگ در بین ترشحات خونی مشاهده می شود. خونریزی ممکن است چند روز دیگر ادامه داشته باشد و درد ممکن است همچنان وجود داشته باشد.
علائم سقط جنین به مرحله آن بستگی دارد. اغلب، مراجعه فوری به پزشک، جان یک کودک متولد نشده را نجات می دهد. در مراحل اولیه امکان تعلیق فرآیند وجود دارد، در سایر مراحل دیگر امکان پذیر نیست.
مرحله اول در سقط خود به خودی قریب الوقوعزن دردهای دردناکی را در قسمت تحتانی شکم و کمر احساس می کند، از ناحیه تناسلی ممکن است لکه های جزئی به شکل لکه وجود داشته باشد. برخی از زنان در بیشتر دوران بارداری خود در این حالت باقی می مانند. در این صورت با درمان فوری می توان بارداری را نجات داد.
مرحله دوم - شروع به سقط خودبخودی کردزن درد متوسطی را در قسمت تحتانی شکم یک شخصیت گرفتگی احساس می کند. لکه بینی جزئی یا متوسط ظاهر می شود که ممکن است در هر زمان تشدید شود. ضعف و سرگیجه ظاهر می شود. در این مرحله می توان بارداری را نجات داد، بنابراین به محض اینکه مادر باردار احساس درد یا خونریزی کمی کرد، حتما باید به پزشک مراجعه کند تا بررسی کند که آیا خطر سقط جنین وجود دارد یا خیر. شاید زن باردار در خانه رها شود، اما نباید از بستری شدن در بیمارستان خودداری کنید. خطر ختم بارداری اغلب، به طور گسترده و با موفقیت درمان می شود. و این یکی از مواردی است که لازم نیست از هورمون ها بترسید و از آنها دست بکشید، زیرا علت سقط جنین اغلب اختلالات هورمونی است. ارزش بازگشت آن به حالت عادی را دارد - و هیچ تهدیدی برای سقط جنین وجود نخواهد داشت. نیازی به ترس از تأثیر "بد" هورمون ها بر روی نوزاد نیست، زیرا او دقیقاً همان چیزی را که باید در دوران بارداری دریافت کند، دریافت می کند.
تمام مراحل دیگر سقط متأسفانه سیر معکوس ندارند.
مرحله سوم - سقط جنین در حال انجام است... زن احساس دردهای شدید در قسمت پایین شکم و دردهای دردناک در ناحیه کمر می کند. لکه بینی شدید ظاهر می شود. در این مرحله تخمک می میرد و بارداری نمی تواند نجات یابد.
مرحله چهارم - سقط جنین کامل... در این مرحله تخمک به طور کامل خارج می شود، رحم منقبض می شود و خونریزی متوقف می شود. سقط جنین زمانی کامل تلقی می شود که جنین یا نتیجه لقاح از رحم خارج شده باشد. در این صورت خونریزی به سرعت قطع می شود و همراه با آن گرفتگی و درد نیز متوقف می شود. سقط جنین کامل با سونوگرافی یا معاینه جراحی تایید می شود.
چنین چیزی وجود دارد سقط جنینبسیاری از زنان بدون اینکه خود بدانند سقط جنین را تجربه می کنند. در صورت سقط جنین، مرگ جنین اتفاق می افتد، اما جنین از رحم خارج نمی شود. دلایل این پدیده ناشناخته است. سقط از دست رفته را می توان با ناپدید شدن علائم بارداری، بدتر شدن وضعیت عمومی یک زن و فقدان ضربان قلب جنین، که با سونوگرافی مشخص می شود، قضاوت کرد.
در صورت داشتن علائم سقط چه باید کرد؟
هنگامی که اولین علائم سقط جنین ظاهر می شود، باید بلافاصله یک موقعیت افقی بگیرید و با پزشک تماس بگیرید یا آمبولانس... به هیچ وجه نباید خودتان دارو تجویز کنید. همچنین قسمت پایین شکم را با حباب های یخ خنک نکنید. این می تواند منجر به تسریع روند شود، زیرا رحم در اثر سرما بیشتر منقبض می شود. با سقط جنین تهدیدآمیز و اولیه، داروهایی تجویز می شود که میومتر رحم را شل می کند. داروهای هموستاتیک، آرام بخش، مسکن، ویتامین E نیز تجویز می شود دوره درمان معمولاً 2 تا 4 هفته است. به زن توصیه می شود از استرس دوری کند و استراحت جسمی و جنسی را رعایت کند.
اگر خطر سقط جنین در هفته ها یا ماه های اول بارداری مشاهده شد، این ممکن است نشان دهنده رشد غیر طبیعی جنین باشد. بنابراین، یک معاینه اولتراسوند تجویز می شود، که نه تنها به شما امکان می دهد وضعیت جنین را ارزیابی کنید، بلکه می توانید هیپرتونیکی رحم یا مشکلات دهانه رحم را نیز تشخیص دهید. علاوه بر این، آزمایش خون برای تعیین سطح هورمون و آزمایش ادرار ویژه تجویز می شود. اغلب پزشک بررسی عملکرد غده تیروئید را ضروری می داند. برای این، یک آزمایش خون ویژه نیز اختصاص داده شده است. بررسی اینکه آیا عفونتی مانند سیتومگالوویروس، توکسوپلاسموز یا تبخال، علت حاملگی غیرطبیعی است، مهم است. پس از دریافت نتایج آزمایش، پزشک درمان را تجویز می کند. در صورت ترشح خون، یک زن در بیمارستان بستری می شود، اما اگر وضعیت او نگران کننده نباشد، دارو در خانه مصرف می شود.
درمان بعد از سقط جنین
درمان پس از سقط جنین عمدتاً با هدف جلوگیری از خونریزی و / یا عفونت است. اغلب برای توقف خونریزی پس از انبساط و کورتاژ، دارو تجویز می شود. خونریزی پس از ترخیص از منزل باید به دقت کنترل شود و اگر خانمی متوجه افزایش خونریزی یا تب و تب شد، بهتر است فورا به پزشک مراجعه کند.
گاهی اوقات، پس از سقط جنین، تجزیه و تحلیل خاصی انجام می شود که به شما امکان می دهد علل آن را تعیین کنید، اگر این کار انجام نشده باشد، زن باید تحت معاینه کامل پزشکی توسط متخصص زنان قرار گیرد. یکی از مطالعات آنالیز عفونت های نهفته است. با تجزیه و تحلیل مثبت، یعنی در صورت تشخیص بیماری، مرد نیز باید معاینه شود. درمان برای زن و شوهر تجویز می شود. همچنین، یک زن باید آزمایشات هورمونی انجام دهد. معاینه اجباری اسکن اولتراسوند است. علاوه بر این مطالعات، برای یک زن مطلوب است که دمای پایه را اندازه گیری کند، چنین اطلاعاتی برای پزشک بسیار مفید خواهد بود. قاعدگی بعدی معمولاً یک ماه و نیم پس از سقط جنین شروع می شود.
علاوه بر متخصص زنان، باید به متخصصان دیگری نیز مراجعه کنید، می توانید با یک درمانگر شروع کنید تا متوجه شوید که آیا بیماری های سیستم قلبی عروقی، کلیه ها و غیره وجود دارد یا خیر. ، می تواند خطر بروز آن را در اوایل بارداری افزایش دهد. حداقل 12-6 ماه بین سقط جنین خود به خود و بارداری جدید باید فاصله باشد. در این دوره و در دوران بارداری، یک زن باید الکل را ترک کند، سیگار کشیدن، استرس باید اجتناب شود. فعالیت بدنی، تأثیر سایر عوامل نامطلوب. در مورد فراموش نکنید تغذیه مناسبو ویتامین ها، که پزشک به انتخاب آنها کمک می کند.
اگر سقط جنین دو یا چند بار پشت سر هم تکرار شود، از سقط جنین مزمن صحبت می کند. این ممکن است به دلیل ضعف دهانه رحم باشد. اغلب این ضعف بعد از سقط جنین ظاهر می شود. درمان این عارضه شامل قرار دادن بخیه دایره ای بر روی دهانه رحم است. این بخیه بین هفته های 36 تا 37 بارداری برداشته می شود.
نحوه بیمه در برابر سقط جنین
از آنجایی که علت بیشتر سقط جنین با ناهنجاری های مختلفی همراه است، همیشه نمی توان این مشکل را حل کرد. با این حال، یک زن می تواند از حفظ سلامت هم در دوران بارداری و هم قبل از لقاح اطمینان حاصل کند. در اینجا چند نکته وجود دارد:
- به طور منظم تمرین کن؛
- تغییر به یک رژیم غذایی سالم؛
- اجتناب از استرس؛
- وزن را در محدوده معقول نگه دارید؛
- مصرف روزانه اسید فولیک؛
- سعی کنید سیگار نکشید و الکل ننوشید.
یک زن در حال حاضر باردار باید برای اطمینان از رشد سالم کودک خود تغییراتی در سبک زندگی خود ایجاد کند:
- اجتناب از استرس بر روی شکم؛
- سیگار نکشید و از دود دست دوم خودداری کنید.
- ترک الکل؛
- قبل از مصرف هر گونه داروی بدون نسخه باید با پزشک خود مشورت کنید.
- مصرف کافئین خود را محدود کنید یا به طور کامل قطع کنید.
- از اتمسفرهای مضر مانند اشعه، تماس با بیماران عفونی یا اشعه ایکس اجتناب کنید.
- در ورزش یا کار آسیب زا شرکت نکنید.
بهبودی بعد از سقط جنین
این یک تمایل طبیعی والدین است که پس از سقط جنین هر چه زودتر بچه دار شوند. اگرچه پس از تجربه، بسیاری می ترسند که دوباره شکست بخورند. کامل است واکنش طبیعیروان انسان به یک موقعیت استرس زا. اما زوج هایی که سقط جنین را تجربه کرده اند باید در درجه اول روی توصیه های پزشک تمرکز کنند. و داخل هستند طرح کلیبه موارد زیر خلاصه می شود:
- توصیه می شود قبل از لقاح بعدی به مدت شش ماه استراحت کنید. طبق محاسبات پزشکان، اگر بلافاصله پس از یک وقفه خود به خود باردار شوید، خطر چنین نتیجه ای یک و نیم برابر افزایش می یابد.
- در این وقفه، باید در انتخاب داروهای ضد بارداری بسیار دقت کنید. فقط یک پزشک متخصص می تواند در این مورد کمک کند. - سقط جنین، علل سقط جنین، علائم؛
- www.materinstvo.ru - پس از سقط جنین / بارداری یخ زده چه باید کرد.
- www.mamochka.kz - نحوه به دنیا آوردن نوزاد سالم پس از سقط جنین؛
- www.tiensmed.ru - سقط جنین: بحث.
استفاده از روش ها و وسایل طبیعی، بدون استفاده از هورمون.
اگر به این نتیجه نمی رسیدم که باید دانش خود را به نفع سایر دخترانی که خود را در موقعیتی مشابه من قرار می دهند به اشتراک بگذارم، احتمالاً هرگز جرات نمی کردم این پست را بنویسم. از این گذشته ، من در واقع وبلاگ خود را برای این کار نگه می دارم ...
من در مورد مؤلفه احساسی آنچه اتفاق افتاد صحبت نمی کنم، زیرا کلمات کافی برای توصیف کل وحشت وجود ندارد. اگر چه من به آنچه به من کمک کرد تعادل عاطفی خود را بازگردانم، خواهم گفت. من مطمئناً می دانم که هرگز این را فراموش نخواهم کرد، اما رها کردم و خودم استعفا دادم.
در این پست، ما در مورد چگونگی بازیابی بدن از نظر فیزیکی، بازگرداندن هورمون ها به حالت عادی، تحریک فرآیندهای بازسازی، به منظور امکان تکرار معجزه در آینده صحبت خواهیم کرد. متأسفانه، من مجبور شدم همه اینها را با تجربه خودم تجربه کنم، اطلاعات زیادی را زیر و رو کنم و یک برنامه خاص ترسیم کنم. اگرچه صادقانه می گویم، امیدوارم هرگز برای کسی مفید نباشد.
داستان من
حالا دوست ندارم افراد را وارد زندگی شخصی ام کنم. شروع کردم به این باور که خوشبختی سکوت را دوست دارد. اما با وبلاگ نویسی، دیگر نمی توانم ادعا کنم که چیزی را در مورد سلامتی خود از خوانندگانم پنهان می کنم یا پنهان می کنم. به نظر من عادلانه نیست وبلاگ در مورد سلامتی ...
من بچه ام را در هفته 17 از دست دادم. بله، من سبک زندگی سالمی داشتم، تمام ویتامین های لازم را مصرف کردم (که به شما توصیه می کنم)، اما ... یکی از عوامل بسیار مهم را به نوعی فراموش کردم و از دست دادم. من فراموش کرده ام که استرس و اعصاب چه تأثیر قدرتمندی می توانند حتی بر بدن سالم داشته باشند. به نظرم می رسید که بدنم آنقدر قوی است که بدون هیچ مشکلی بچه ای را تحمل کنم و به دنیا بیاورم. من قدرتم را محاسبه نکرده ام. باردار شدن خیلی سریع و آسان، من آن را بدیهی تلقی کردم، واقعاً قدردان آن نبودم. و من برای آن هزینه کردم.
من قبلاً برنامه ریزی کرده بودم که چگونه فقط یک سونوگرافی انجام دهیم، چگونه دولا داشته باشم، چگونه پدرمان در هنگام ظهور معجزه مشترک ما با ما باشد، چگونه به طور طبیعی در خانه زایمان کنم ... حتی نام ها نیز وجود دارد. قبلا اختراع شده است و البته آنها با خوشحالی به خانواده و دوستان گفتند ...
من تمام سه ماهه اول را به خاطر اعصابم در گریه گذراندم. شرایط زندگی سختی داشتم که شاید بتوان گفت برای آینده ام تصمیم می گرفت. نمی توانستم آرام شوم، آرام باشم و رها کنم. همه عزیزانم دعا کردند که گریه نکنم و آرام باشم. اما من نتوانستم. تمام استرس و تمام شرایط را از خودم رد کردم. لطفا اشتباه من را تکرار نکنید من احتمالاً این پست را برای محافظت از مادران باردار از این موضوع می نویسم.
بارداری خوب پیش رفت توکسیکوز نداشتم. بطور کلی. من خسته بودم، اما این کاملا طبیعی است. و ترجیحات غذایی تغییر کرد، که این هم عادی است.
سه ماهه دوم خوب شروع شد. خستگی از بین رفته بود، میتوانستم آنچه را که نیاز داشتم بخورم، نه اینکه فقط بخواهم. روحیه بهتر شدتا اینکه یک روز از درد کششی زیر شکم بیدار شدم. دکتر تشخیص داد که خطر سقط جنین وجود دارد و من به بیمارستان رفتم.
تن رحمم خیلی بالا بود. تزریق منیزیم، قرص پروژسترون و تزریق وجود داشت.
بعد از 2 روز بستری شدن در بیمارستان، متوجه شدم که به اصطلاح "پریز" (که قبلاً زیاد در مورد آن خوانده بودم و حتی از روی عکس می دانستم که چگونه است) از من جدا شده است و از نوزاد متولد نشده در برابر عفونت محافظت می کند. و یک روز بعد، چیزی را که من آن را انقباض می نامم شروع کردم. درد شدیدبرای یک دقیقه آمد و سپس در ساعت 5 آزاد شد. و به مدت 24 ساعت. تمام شب را نخوابیدم. دکترها گفتند این فقط یک لحن است. اما ناخودآگاه می دانستم که دارم زایمان می کنم.
فردای آن روز با خستگی به دکتر کشیک رفتم. آنقدر دردی داشتم که حتی نمی توانستم بنشینم، درد به کمرم می داد.
وقتی روی صندلی نشستم، دکتر به من گفت که رحم کاملا باز است و کاری نمی توان کرد. از همه اینها، این درد جسمی نبود که مرا کشت، بلکه این واقعیت که پسرمان کاملاً سالم بود، بدن من به سادگی نمی توانست با آن مقابله کند ...
و بعد آمد. چگونه با آنچه اتفاق افتاده کنار بیاییم. چگونه از سرزنش خود و دیگران دست برداریم؟ چگونه یاد بگیریم از نو زندگی کنیم؟ خیلی شبیه و یک سوال دیگر چرا من؟ چرا این اتفاق افتاد؟ چرا بدن سالم من نتوانست بچه را تحمل کند؟ تنها چیزی که من را از افسردگی نجات داد حمایت محبوب، پدر و مادر، خواهر و دوستانم بود. و آنچه من نتیجه گیری کردم. نتیجه گیری های جدی که اکنون باید هر کاری که ممکن است انجام دهم تا دیگر این اتفاق نیفتد. شما باید چیزها را به دل نگیرید و عصبی نشوید. در غیر این صورت باید هزینه بسیار بالایی بپردازید.
اکنون تمام توانم را برای بازگرداندن قدرتم به کار می گیرم. هورمون ها را عادی کنید. بدن خود را بازسازی کنید.
2 هفته اول
در این زمان، باید اجازه دهید بدن خود به خود بهبود یابد. سعی کردم درست و کامل غذا بخورم. تمام شکر را کاملا حذف کرده است. من به مصرف ویتامین های دوران بارداری، جگر ماهی، پروبیوتیک ها، ویتامین D3 و منیزیم ادامه دادم (به من کمک کرد تا به خوبی آرام شوم).
هر روز صبح با شروع کردم سپس پروبیوتیک ها در کپسول ها برای ترمیم روده ها پس از مصرف آنتی بیوتیک وجود داشت. من هم مشروب خوردم. سعی کردم روزی 2 بار کفیر بنوشم.
سینه ام شروع به درد شدید کرد. وقتی از بیمارستان مرخص شدم دوره دیگری آنتی بیوتیک برایم تجویز کردند که مصرف نکردم. این تصمیم شخصی من بود. در عوض روزی 3 بار 1 حبه سیر می خوردم. 2 قرص طبیعی هم خوردم.
با سوتین ورزشی شروع کردم به راه رفتن و خوابیدن. و برگ کلم تازه را روی سینه اش گذاشت. مستقیم به دیوارکوب. برای چندین ساعت در روز، تغییر و دوباره، حتی با آنها خوابید! مامان به من توصیه کرد که این کار را انجام دهم و واقعاً کار کرد. بعد از 5 روز سینه ام دیگر درد نمی کند.
همیشه و به خصوص در این زمان، نظارت بر روده، یعنی منظم بودن آن بسیار مهم است. صبح و شب کفیر، ماست، ماست می خوردم. و بعد از آخرین غذا بعد از 2 ساعت 3 کپسول پروبیوتیک خوردم. همچنین 2 قاشق چایخوری در شب یا 2 پیپت در صبح و 2 پیپت در شب از این محلول یونی منیزیم کمک کرد.
در این زمان، نمی توانید بیش از حد به خودتان فشار بیاورید. خیلی خوابیدم و پیاده روی کردم. و پست های جدیدی نوشتم چون حواس من را پرت می کرد و آرامش می داد. من هم تمرین کردم.
شروع کردم به دم کردن و نوشیدن یک برگ تمشک که روی رحم اثر مقوی دارد. برای یک قوری کوچک 500 میلی لیتر - 3 قاشق غذاخوری برگ تمشک. من برگ ها را در تابستان در جنگل سن پترزبورگ جمع آوری کردم، می توانید آنها را در داروخانه یا پیدا کنید. نیم ساعت اصرار کنید و در طول روز بنوشید. این به رحم کمک می کند تا به طور طبیعی بدون استفاده از هورمون ها منقبض شود و به عقب برگردد.
به هر حال، پزشکان در هنگام ترخیص و حتی در ملاقات های بعدی سعی کردند به من تحمیل کنند قرص های ضد بارداریبا عبارت "که بدون این پس زمینه هورمونی ترمیم نمی شود." مزخرفه. من هیچ داروی هورمونی مصرف نکردم و سیکلم به خودی خود بهبود یافت.
در 2 هفته
یک دفترچه مخصوص راه اندازی کردم (من نوشتن را بیشتر از تایپ کردن دوست دارم که به آن Restoring می گفتند). و در آنجا شروع کردم به فکر کردن در مورد اینکه چگونه و چگونه می توانم به بدنم کمک کنم تا خودش را بازیابی کند.
من به رژیم غذایی سالم و پروبیوتیک های طبیعی ادامه دادم. یک هفته دیگر به نوشیدن برگ تمشک ادامه دادم. و سپس این اتفاق افتاد. ... که چندین سال است که ندارم. و این بار حدود یک هفته طول کشید تا از شر آن خلاص شوم.
شروع کردم به مصرف:
- کپسول میخک - 2 کپسول 2 بار در روز
- سیر تازه - 1 حبه بزرگ 2 بار در روز (برای اطلاعات بیشتر در مورد نحوه صحیح مصرف سیر به شکل آنتی بیوتیک)
- سیر - یک برش "آنجا" برای 3 روز اول، 3 بار در روز تغییر می کند. می توانم بگویم هیچ چیز مانند این دارو درد را تسکین نمی دهد! قبلاً در این مورد با جزئیات بیشتری نوشتم)
- 1 قاشق چایخوری 2 بار در روز در یک لیوان آب
- 3 قطره در روغن زیتون 2 بار در روز
- نوشابه - 1 قاشق چایخوری در یک لیوان آب صبح ناشتا و شب
- من همچنین روزی یک بار در یک کاسه سرکه سیب مینشستم، به تسکین خارش کمک میکرد.
این بار متوجه یک نظم بسیار مهم شدم، اینکه هر چه بیشتر عصبی می شدم، برفک دهان بیشتر می شد. بنابراین، بسیار مهم است که آرام باشید و استرس خود را کنترل کنید. به هر حال، برفک مزمن طولانی مدت اغلب می تواند توسط اعصاب ایجاد شود.
من همچنین شروع به مصرف مکمل هایی کردم که بدن را ترمیم و مرتب می کند، به خصوص در مورد عملکرد تولید مثل:
مواد افزودنی:
پاکسازی بارور
قدم بعدی برای بازگرداندن باروری من پاکسازی بارور بود. اما برای این کار باید منتظر اولین قاعدگی بود که به طور معمول باید 4-6 هفته پس از سقط جنین شروع شود.
مال من بعد از 6 هفته و 1 روز شروع شد که اعتراف می کنم لذت آن روز بود! این بدان معناست که بدن هورمون های بارداری را حذف کرده و چرخه جدیدی آغاز شده است. اما من از قبل آماده بودم که بیشتر منتظر بمانم و به بدنم اعتماد داشتم. بنابراین، اگر بیش از 6 هفته سن دارید، ناامید نشوید، 2 هفته دیگر صبر کنید و اگر هنوز پریود نشدید، به پزشک مراجعه کنید تا ببینید آیا همه چیز درست است یا خیر.
خوب، حالا در مورد خود پاکسازی ها - 2 تا از آنها وجود داشت! این پاکسازی های ظریف برای ناباروری و آمادگی برنامه ریزی شده برای بارداری نیز توصیه می شود. قبلاً در مورد آنها نوشتم.
و همینطور روش های اضافیبا هدف بازگرداندن باروری:
بانک ها
بله، معمولی ترین بانک ها! بانک ها یکی از روش های قدیمی برای بازسازی کل بدن هستند. ابتدا بعد از حجامت کبودی سیانوتیک داشتم (که نشان دهنده راکد بودن فرآیندهای بدن است) اما اکنون تقریباً چیزی باقی نمانده است. سعی کردم هفته ای یکبار این درمان را انجام دهم. برای انجام این کار، باید یک متخصص توانمند در این روش بازیابی پیدا کنید!
کمپرس با روغن کرچک
یا روش جایگزینبهبود عملکرد اندام ها و سیستم ها، سم زدایی و تخلیه لنفاوی. من این کار را در ناحیه کبد و رحم انجام دادم.
و از همه اینها دوباره می توانم یک چیز را بگویم - همه چیز در دستان ماست! هر چیزی که در زندگی برای ما اتفاق می افتد یک تصادف نیست، اما مهم نیست که چقدر دردناک و توهین آمیز باشد - تجربه. که باید از آن نتایج خاصی گرفت! بنابراین، ایمان خود را به خود و بدن خود از دست ندهید! طبق آمار، پس از اولین سقط جنین، 85 درصد زنان نوزادان سالمی را به دنیا می آورند و به دنیا می آورند! مهمترین چیز آرامش در سر و بدن است.
چه زمانی می توان دوباره برای بارداری برنامه ریزی کرد؟
این یکی از سخت ترین سوالات است. زمانی که من سقط جنین داشتم، دکتر به من گفت که نه زودتر از شش ماه بعد. سپس برای من "شش ماه" به طرز وحشتناکی و غیرقابل تحملی طولانی بود. کسانی که این را پشت سر گذاشته اند مرا درک خواهند کرد - من می خواهم تقریباً بلافاصله باردار شوم تا درد از دست دادن را جبران کنم ...
وقتی از بیمارستان خارج شدم، یک فکر وسواسی در سرم می چرخید - من بچه می خواهم! و در اسرع وقت و فکر دیگری وجود داشت - شما باید بدن خود را بازسازی کنید و از آنچه اتفاق افتاد جلوگیری کنید. یعنی راه را برو و به شکل بچه جایزه بگیر. اما چه زمانی می توانید به بارداری فکر کنید؟ چه زمانی زمان مناسب است؟ اعتراف می کنم که آماده بودم تا از پزشکان اطاعت کنم و برای مدتی طولانی منتظر چیزی باشم که در آن زمان 6 ماه به نظرم می رسید.
و سپس به یکی برخوردم که در آن 1000 زن پس از اولین سقط جنین، سریعتر باردار شدند و نوزاد سالمی را به دنیا آوردند، اگر این کار را قبل از 3 ماه پس از سقط جنین انجام می دادند، نسبت به آنهایی که بیشتر منتظر ماندند. سپس پزشکان توضیح دادند که نیاز به شش ماه انتظار به دلیل این واقعیت تحمیل شده است که برای التیام درد روانی ناشی از دست دادن به یک زن تقریباً نیاز است. یعنی اساساً هیچ جنبه فیزیولوژیکی وجود ندارد. ،
عواقب سقط جنین می تواند از نظر عاطفی هم برای شما و هم برای همسرتان ناراحت کننده باشد و همچنین بر بدن شما تأثیر منفی بگذارد. سقط جنین به از دست دادن جنین قبل از هفته بیستم بارداری گفته می شود که به صورت خود به خود یا غیر از این اتفاق می افتد. از مرحله 1 زیر شروع کنید تا متوجه شوید نکات مفیدچگونه بعد از سقط جنین از نظر جسمی و روحی از خود مراقبت کنیم؟
مراحل
از نظر فیزیکی از خود مراقبت کنید
از نظر عاطفی از خود مراقبت کنید
- برای کاهش ناراحتی قفسه سینه از یک سوتین راحت استفاده کنید.
- برای از بین بردن تنش در گردن، پشت و شانه خود ماساژ دهید.
- هرگونه خونریزی از واژن قبل از هفته بیستم سقط جنین نامیده می شود. هر چیزی که بعد از 20 هفته باشد، زایمان زودرس نامیده می شود.
منابع و لینک ها
- بارت، ای. ای. (2010). آنچه از دست رفت: سفر مسیحی از طریق سقط جنین. لوئیزویل، کی: وست مینستر جان ناکس چاپ.
- رحمان-ساتر، سی، و مولر، اچ (2009). معضلات افشایی: اخلاق پیش آگهی ژنتیکی پس از بحث "حق دانستن / ندانستن". Farnham، انگلستان: Ashgate Pub.
- پرکینز، اس.، و مایرز تامپسون، جی (2007). ناباروری برای آدمک ها هوبوکن، نیوجرسی: میخانه ویلی.
- کاتز وی ال. سقط خودبخودی و مکرر: علت، تشخیص، درمان. در: Katz VL، Lentz GM، Lobo RA، Gershenson DM، eds. جامع زنان و زایمان. ویرایش 6 فیلادلفیا، PA: Elsevier Mosby; 2012: فصل 16.
- Laurino MY، Bennett RL، Saraiya DS، و همکاران. ارزیابی ژنتیکی و مشاوره زوجین با سقط مکرر: توصیه های انجمن ملی مشاوران ژنتیک. جی ژنت کانز. ژوئن 2005؛ 14 (3). بار دیگر در آوریل 2010 تأیید شد.
- Simpson JL، Jauniaux ERM. از دست دادن بارداری در: Gabbe SG, Niebyl JR, Simpson JL, eds. زنان و زایمان: بارداری های طبیعی و مشکل دار. ویرایش 6 فیلادلفیا، PA: الزویر ساندرز; 2012: فصل 26.
در مقاله ای که برای مطالعه ارائه شده است به سوالات مربوط به سقط جنین خود به خود پاسخ داده می شود. در مورد علل این وضعیت و عواقبی که پس از سقط جنین به دنبال دارد صحبت خواهیم کرد. ما همچنین سعی خواهیم کرد در مورد روش های جلوگیری از سقط خود به خود صحبت کنیم.
اول از همه، ارزش این را دارد که بدانیم منظور از این تعریف چیست خود جوشسقط جنین
علل خود جوشسقط جنین

دلایل زیادی برای طرد جنین توسط بدن مادر وجود دارد. و در مراحل اولیه، یک زن ممکن است حتی به باردار بودن خود مشکوک نباشد و به دلیل خونریزی شدید قاعدگی، سقط جنین کند.
لازم به ذکر است که در مراحل اولیه بود خود جوشختم بارداری شایع ترین اتفاق است. با این شرایط، دلایل خود جوشختم بارداری می تواند به موارد زیر تبدیل شود:
یکی . عدم تعادل هورمونی در زنان شایع ترین علت است خود جوشسقط جنین در این مورد، اغلب، مقدار ناکافی هورمونی که مسئول روند طبیعی بارداری است، پروژسترون وجود دارد. در پروژسترون نارسایی هااگر به موقع با پزشک مشورت کنید می توان بارداری را نجات داد
2. اختلالات ژنتیکی رشد جنین. در عین حال، وقفه اغلب در ماه اول بارداری رخ می دهد و بدن زن اجازه نمی دهد کودک ناقص رشد کند.
3. در صورت ابتلا به بیماری ها و نقص های شدید دستگاه تناسلی (کلیه)، رگ های خونی و قلب، تحمل نوزاد نیز مشکل ساز می شود.
4 . در تاریخ بعدی، علت سقط جنین ممکن است عضله باشد شکستدهانه رحم یا به اصطلاح - ایستمیک - دهانه رحم شکست... در این حالت دهانه رحم به سادگی نمی تواند با فشار جنین روی آن مقابله کند و خیلی زودتر از موعد مقرر باز می شود.
5 . استرس و اضطراب عصبی، هجوم آدرنالین به خون نیز می تواند باعث تحریک شود زودرسسقط جنین
6. عادت های بد و سو استفاده کردنالکل، تنباکو، مواد مخدر منجر به شکست بارداری در مراحل اولیه می شود
7. اگر زنی قبلاً سقط جنین داشته است، این نیز می تواند یکی از دلایل آن باشد خود جوشختم بارداری
هشت . زنان با عدم اطلاع از موقعیت خود اغلب دچار فشار جسمی می شوند و در اثر بی احتیاطی ممکن است آسیب ببینند که می تواند منجر به ختم بارداری شود.
9 . همچنین، پس از بیمار شدن، یک زن می تواند داروهایی را مصرف کند که منع مصرف دارددر دوران بارداری
10 . مداخلات جراحی قبلی روی اندام های تناسلی داخلی یا اندام های شکمی می تواند باعث سقط جنین شود.
یازده . بیماری های عفونی و التهابی در هر مرحله از بارداری می تواند یکی از دلایل آن باشد
12 . در حضور Rh-conflict یا ناسازگاری هاگروه های خونی نیز می تواند باشد زودرسسقط جنین
سیزده . دلایل ختم بارداری در تاریخ بعدی، علاوه بر موارد ذکر شده قبلی، ممکن است مشکلات جفت باشد - جدا شدن آن یا زودرسسالخورده
دلایل زیادی وجود دارد، آنها برای هر زن فردی هستند. اما با آمادگی مناسب برای بارداری و مدیریت صحیح آن می توان از بسیاری از این علل جلوگیری کرد.
وقتی تهدید به وجود می آید خود جوشسقط جنین؟

برای درک علائم آنچه اتفاق می افتد، ارزش درک چگونگی وقوع آن را دارد خود جوشسقط جنین . علائم از قبل در مراحل اولیه فرآیند احساس می شود. سقط جنین دارای 4 مرحله اصلی است:
مرحله اول تهدید نامیده می شود زودرسختم بارداری به شرط شروع درمان در این دوره، حفظ و تحمل کودک امکان پذیر است. در برخی موارد، تهدید زودرسیک زن در تمام دوران بارداری ختم بارداری دارد
مرحله شروع سقط در موارد نادر نیز با درمان کافی به موقع برگشت پذیر است
خود جوشسقط جنین در حال انجام دیگر قابل درمان نیست و نوزاد را نمی توان در این مرحله نجات داد. در این حالت، تخمک یا جنین می میرد و به طور مستقل به طور کامل یا جزئی از حفره رحم تخلیه می شود.
در آخرین مرحله، سقط جنین کامل شده نامیده می شود. در این صورت رحم تمام عناصر حاملگی را رد می کند و بازیابی می کنداندازه اصلی شما
خود جوشسقط جنین زودرس
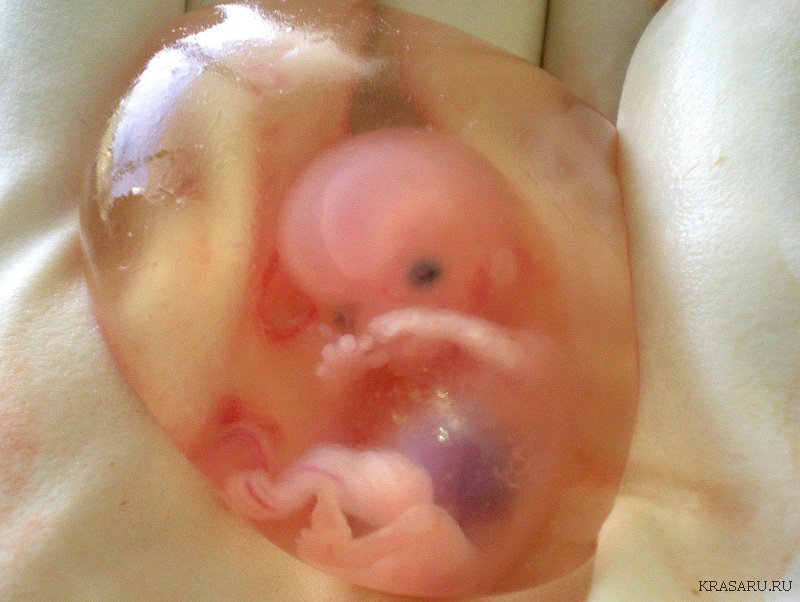
علائم اصلی سقط جنین به شرح زیر است:
کشیدن و درد مبهم در زیر شکم
ترشح خونی یا خونریزی از حفره رحم تا 3 روز
در برخی موارد، درد بسیار شدید است و ممکن است با سندرم تشنجی همراه باشد
در برخی موارد، زمانی که زن نمی داند که در موقعیتی قرار دارد، ابتدا شروع می شود خود جوشخاتمه بارداری، ممکن است او با شروع قاعدگی بعدی اشتباه گرفته شود.
به همین دلیل است که متخصصان زنان تعدادی از علائم اضافی را که ممکن است همراه باشد، توصیف می کنند خود جوشسقط زودرس:
گرفتگی شکم درد
اختلال مدفوع به شکل اسهال و استفراغ
ترشحات خونی متناوب با غشاهای مخاطی است
کمر درد می کند و می کشد
لازم به ذکر است که خود جوشختم زودهنگام بارداری توسط بدن زن با عوارض کمتری نسبت به سه ماهه اول بارداری در مراحل بعدی تحمل می شود.
خود جوشسقط جنین در اواخر بارداری
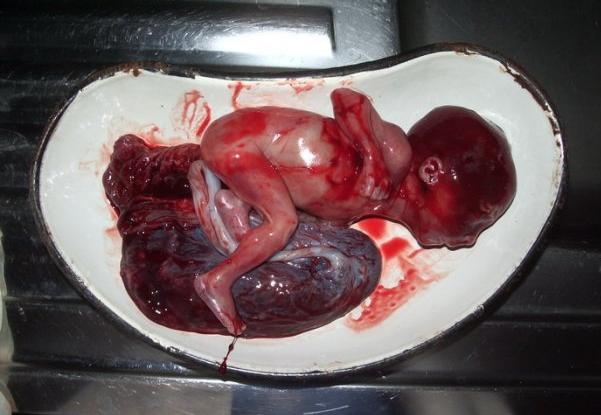
در مراحل بعدی بارداری، علائم شروع ختم بارداری عبارتند از:
یک زن ممکن است اغلب احساس بیماری کند
دردهای کششی در قسمت تحتانی شکم وجود دارد
ترشحات قهوه ای رنگ واژن وجود دارد که می تواند با خون قرمز روشن جایگزین شود
زن بیشتر به توالت می رود، او به سمت ادرار کشیده می شود
یک زن باردار ممکن است احساس سرگیجه کند
این وضعیت می تواند از چند ساعت تا چند روز ادامه داشته باشد و برای حفظ بارداری نیاز به مراقبت های فوری پزشکی و بستری شدن در بیمارستان دارد.
در شروع سقط جنینی که شروع شده است، چه زمانی خود جوشوقفه از مرحله تهدید تا طرد جنین می رود، همه علائم تشدید می شود. درد می شود گرفتگیو توزیع شده توسطروی استخوان خاجی زن احساس ضعف عمومی، سرگیجه می کند.
ترشحات خونی تبدیل به لخته شده و با تغییر وضعیت بدن تشدید می شود.با درمان فوری و بستری شدن در بیمارستان در برخی موارد همچنان می توان بارداری را نجات داد.
اما مرحله بعدی سقط جنین در حال پیشرفت دیگر قابل برگشت نیست و نتیجه آن تنها می تواند سقط جنین کامل یا ناقص باشد. در این حالت زن در ناحیه شکم و کمر درد شدیدی را تجربه می کند. خونریزی زیاد و تخلیه تخمک از حفره رحم وجود دارد.
اگر جنین چند روز قبل از سقط بمیرد، ممکن است زن قسمت هایی از آن را در ترشحات پیدا کند.
در مواردی که سقط جنین کامل نشده باشد، زن نیاز فوری به تمیز کردن حفره رحم دارد که بدون آن عوارض این فاجعه می تواند شدید و حتی کشنده باشد.
آیا ناقص است خود جوشسقط جنین؟

بله متاسفانه این اتفاق می افتد. این مورد زمانی است که در حفره رحم پس از رد تخمک، اجزای حاملگی به طور کامل از حفره رحم تخلیه نشده اند.
در چنین شرایطی، یک زن باید و در اسرع وقت تحت عمل خراش دادن حفره رحم قرار گیرد و عناصر باقی مانده از تخمک یا جفت را خارج کند. از آنجایی که بی توجهی به این وضعیت می تواند منجر به توسعه شود التهابییا یک فرآیند پوسیدگی در داخل رحم، تا ایجاد سپسیس و حتی مرگ.
خود جوشسقط جنین با بارداری منجمد
بارداری یخ زده چیست؟ ارزش پرداختن به این موضوع را دارد.
این مورد زمانی است که سن حاملگی یک زن مطابقت نداشته باشد فیزیولوژیکی داده ها اندازه ها رحم و جنین. در این جنین نه در حال توسعه است و, چگونه خواهد شد آی تی با ترس نه صدا, می میرد. مونث بر روی کش آمدن مسلم - قطعی زمان شاید خرس نه قابل اجرا کم شده جنین.
V این مورد زن ارگانیسم واکنش نشان می دهد بر روی « مرده» بارداری به ترتیب. او رد می کند جنین و در جریان خود جوش سقط جنین. چه زمانی از این نه در جریان, سقط جنین, v اجباری باشه, برگزار شد وسیله.
تمیز کردن بعد از خود جوش سقط جنین
در کامل خود جوش سقط جنین زنان غالبا چشم پوشی داده شده روش, با اينكه او نشان داده شده هر یک یک زن بعد از سقط جنین.
این مداخله برگزار شد زیر عمومی بیهوشی. جلو انجام دادن پاکسازی یک زن آماده کردن, انجام دادن تنقیه و بهداشتی رویه ها. بعد از غواصی می کند زنان v رویا, دکتر با کمک آینه و گسترش دهنده ها باز می شود گردن رحم و کورت تولید می کند خراش دادن حفره ها رحم, حذف کردن از جانب او آندومتر و همه محتوا. از راه دور محتوا ارسال بر روی بافتشناسی مطالعه, آ یک زن منصوب کند محافظه کار درمان.
چگونه برو دوره زمانی بعد از خود جوش سقط جنین?

در کامل سقط جنین و غیبت التهابی روند قاعدگی چرخه بهبود می یابد کافی به زودی, ولی شاید عبور با کم اهمیت تاخیرها بر روی کش آمدن مقداری زمان.
قاعدگی زنان, معمولا, نه متفاوت است از جانب که, که گذشت قبل از توهین آمیز « ناموفق» بارداری.
اگر قاعدگی چرخه نه آمد v عرف یا همراه با درد—آی تی مناسبت بکار گرفتن به درمان به دکتر.
ممکن است چه بارداری بعد از خود جوش سقط جنین?

- برای شروع هزینه ها با بحث ها زمان سنجی شروع کنید زندگی جنسی بعد از چی شد سقط جنین
- قاعدگی چرخه در زنان بهبود می یابد بعد زن و شوهر هفته ها بعد از سقط جنین. معمولا بعد از خراش دادن توصیه شده جنسی باقی مانده, چگونه کمترین, بر روی کش آمدن 6 هفته ها
- در کش آمدن شش ماه غالبا منصوب پذیرایی دهانی داروهای ضد بارداری برای عادی سازی هورمونی زمینه. تکرار شد بارداری بر روی کش آمدن از این زمان نه توصیه شده. این دوره زمانی اختصاص داده شده است برای بهبود زن ارگانیسم
- تکرار شد بارداری, بر توصیه ها متخصصین زنان, توصیه شده نه قبلا, چگونه در سراسر نصف سال یا سال بعد از خود جوش وقفه ها بارداری v سرگذشت. ولی آی تی شاید فقط در کامل سلامتی زنان, چگونه فیزیکی, بنابراین و اخلاقی
- بدون برگزاری کافی است درمان و توانبخشی تکرار کرد بارداری شاید زنگ زدن در زنان ترس ها و ترس

- به بارداری لازم است به طور کامل آماده کردن. V مورد, چه زمانی بعد از سقط جنین بارداری نه می آید مداوم زمان, آموزش هزینه ها پی بردن زیر مشاهده پزشکان و خرج کردن ردیف نظرسنجی ها
- در توهین آمیز مدتها مورد انتظار بارداری باید هدایت جلوگیری زودرس وقفه ها, مشاهده کردن حالت روز و تغذیه. اگر نه وجود دارد منع مصرف دارد, خرج کردن به طور فعال مال خودم روز و تایید کنید ضروری ویتامین ها









