پس از تصادف، آسیب باز جمجمه مغزی. آسیب تروماتیک مغز
کوفتگی مغز نوعی است که در آن بافت کانونی مغز آسیب دیده و نکروز شده است.
اغلب، مرگ بافت به دلیل آسیب در نواحی زیر از مغز رخ می دهد:
- زمانی
- جلویی؛
- پس سری؛
- جداری
مکانیسم آسیب و علل آن
آسیب می تواند در نتیجه شوک، تصادف جاده ای، سقوط از ارتفاع زیاد به دست آید.
سیر یک آسیب مغزی را با استفاده از مثال ها در نظر بگیرید طبقه بندی موجودهرگونه آسیب مغزی تروماتیک:
- آسیب اولیه؛
- آسیب ثانویه
در مورد آسیب اولیه، عواقب حرکتی یک ضربه یا ضربه مغزی آشکار می شود: آسیب به استخوان های جمجمه و بافت مغز. به اصطلاح. کانونهای آسیب، که با پارگی عروق، آسیبهای آکسونی مشخص میشوند، 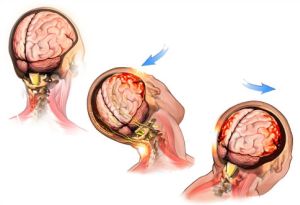 کبودی ساقه مغز
کبودی ساقه مغز
اختلالات ساختاری در سطح میکرو رخ می دهد: یکپارچگی نورون ها، سیناپس ها، عروق، غشای سلولی تحت تاثیر قرار می گیرد. در نتیجه، مکانیسم مرگ بافت همراه با بروز ادم آغاز می شود.
آسیب ثانویه () نتیجه اولیه است و به شکل یک واکنش التهابی بیان می شود. فرآیند اکسیژن رسانی به سلول و همچنین مکانیسم متابولیسم کلسیم سدیم در نورون ها مختل می شود. سلول های مغز با کلسیم سرازیر می شوند که منجر به پارگی غشاء و مرگ آنها می شود.
ضربه مغزی در مقابل کوفتگی
همیشه یک جمجمه بسته است آسیب مغزیهمراه با اختلالات خفیف برگشت پذیر هوشیاری. کوفتگی مغز، بر خلاف ضربه مغزی، با از دست دادن طولانی مدت هوشیاری (تا کما)، علائم واضح، عواقب جدی و مشکلات در بازگرداندن توانایی های از دست رفته، همراه با شکستگی جمجمه ظاهر می شود.
درجات و طبقه بندی تروما
بر اساس شدت، کوفتگی های مغزی به دو دسته تقسیم می شوند:
- ریه ها(49٪ از قربانیان، موقت - از 5 تا 7 دقیقه - از دست دادن هوشیاری با بهبودی سریع، درد، تهوع، استفراغ، تاکی کاردی، ناحیه کوچک ضایعه).
- میانگین(33% از قربانیان، از دست دادن طولانی مدت هوشیاری، فراموشی، شدید سردرد، استفراغ مکرر، اختلالات روانی، تشنج صرع، افزایش یافته است فشار خون، تاکی کاردی ، هر دو قشر و ماده سفید مغز تحت تأثیر قرار می گیرند).
- سنگین(18% از قربانیان، از دست دادن هوشیاری طولانی مدت با خطر کما و کما، هیجان حرکتی، اختلال در عملکردهای عصبی، خونریزی زیر عنکبوتیه، آسیب به ساقه مغز، ضربه به تمام قسمت ها، از جمله تنه، ادم شدید مغزی، افزایش ICP).

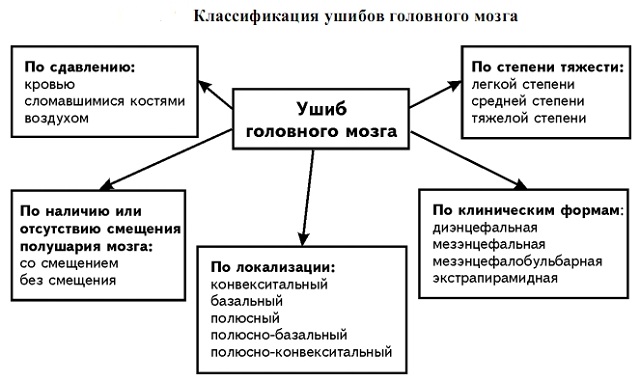
طبقه بندی بر اساس اشکال بالینی کبودی:
- دی انسفالیک(تروما به قسمت دی انسفالیک ناحیه هیپوتالاموس)؛
- مزانسفالیک(آسیب مغز میانی)؛
- مزانسفالوبولبار(آسیب به بصل النخاع)؛
- خارج هرمی(تروما به ساختارهای زیر قشری مغز).
انواع کوفتگی های مغزی بر اساس موضعی وجود دارد:
- محدب؛
- اساس؛
- قطب;
- قطب-پایه;
- قطب - محدب.
با در نظر گرفتن جابجایی نیمکره های مغزی، تمایز زیر از کبودی ها متمایز می شود:
- با افست؛
- بدون افست
تشخیص ترومای مشکوک
هنگام تشخیص، متخصص پرداخت می کند توجه ویژهدلیل آسیب دیدگی رفتار بیمار، توانایی پاسخگویی به سوالات، توانایی انجام اعمال خاص، جهت گیری در فضا، واکنش به درد ارزیابی می شود. برای روشن شدن جزئیات، نظرسنجی از شاهدان، افراد همراه و بستگان بیمار انجام می شود.
تشخیص با مدت زمان از دست دادن هوشیاری، سطح بیداری، ظاهر، رفتار بیمار پس از آسیب تعیین می شود. وضعیت هوشیاری در مقیاس گلاسکو (15 امتیاز - حالت طبیعی، 7 و کمتر - شدید) ارزیابی می شود.
معاینه خارجی انجام می شود. فشار خون، نبض اندازه گیری می شود، تنفس بیمار ارزیابی می شود. شرح حال عصبی گرفته می شود.
تحقیقات دیگری مبتنی بر تصویربرداری عصبی در حال انجام است:
- کرانیوگرافی؛
- سوراخ کمری؛
- معاینه سی تی.
کمک های اولیه
پس از تماس با پزشک، لازم است به مصدوم یک وضعیت افقی بدهید (ترجیحاً در پهلو به طوری که استفراغ وارد مجرای تنفسی نشود).
چیزی نرم را زیر سر بیمار قرار دهید، آن را 30-40 درجه بالاتر از سطح قرار دهید، آن را در یک موقعیت ثابت کنید. بدن قربانی باید روی یک سطح سخت قرار گیرد.
لباس های تنگ را از فرد خارج کنید، گلو، سینه، کمر او را آزاد کنید. هنگام تنفس، اکسیژن باید آزادانه جریان یابد. شرایط استراحت کامل را برای او ایجاد کنید.
قبل از رسیدن پزشکان، یخ یا حوله خیس را روی سر بیمار بگذارید. از نظر تنفس و نبض قربانی را از نزدیک تحت نظر بگیرید. در صورت نیاز فشرده سازی قفسه سینه را شروع کنید. در صورت بروز تشنج، بدن بیمار را ثابت کنید. هر حرکتی - فقط در موقعیت افقی روی برانکارد.
در هیچ موردی نباید قربانی را تنها گذاشت. او را تماشا کنید، و اگر نیاز به غیبت دارید - از شما بخواهید که تغییر کنید.
مجموعه ای از اقدامات
قربانی کوفتگی مغزی به سرعت در بخش مراقبت های ویژه بستری می شود. فشرده  درمان بیماری زایی برای پاکسازی مایع مغزی نخاعی، سوراخ کمری تجویز می شود.
درمان بیماری زایی برای پاکسازی مایع مغزی نخاعی، سوراخ کمری تجویز می شود.
در درجات شدید، احیای عملکرد تنفسی بیمار (تهویه مصنوعی ریه)، حفظ مقدار طبیعی خون مورد نیاز است. انفوزیون درمانی در حال انجام است.
بهبودی بیمار پس از آسیب به شدت آسیب بستگی دارد:
- درجه خفیف - 7-10 روز؛
- درجه متوسط - 3 هفته؛
- درجه شدید - بیش از یک ماه.
پس از ارائه کمک های جراحی، بیمار به یک رژیم درمانی توانبخشی بستری منتقل می شود.
درمان دارویی آسیب مغزی شامل مصرف گروه های دارویی زیر توسط بیمار است:
- دیورتیک ها؛
- آرام بخش ها؛
- داروهای ضد تشنج؛
- آرام بخش ها؛
- داروهای عروقی؛
- آنتی بیوتیک ها؛
- داروهای ترمیمی
 در صورت کبودی شدید و همچنین شکستگی و ادم شدید (با قطر بیش از 4 سانتی متر) یا له شدن نواحی مغز، مداخله جراحی(تا 15٪ بیماران مورد نیاز است)، تمرکز بر کار با ضایعات.
در صورت کبودی شدید و همچنین شکستگی و ادم شدید (با قطر بیش از 4 سانتی متر) یا له شدن نواحی مغز، مداخله جراحی(تا 15٪ بیماران مورد نیاز است)، تمرکز بر کار با ضایعات.
جراحان هماتوم را حذف می کنند، یک سری عملیات را برای کاهش انجام می دهند فشار داخل جمجمه... مرگ پس از جراحی در 40 درصد موارد ممکن است و به میزان بیداری بیمار بستگی دارد.
به عنوان یک قاعده، پس از آسیب مغزی (به ویژه شدید)، وضعیت یک فرد معلول به بیمار اختصاص داده می شود.
پیشگیری از عود
پیشگیری در این امر مستلزم تعدادی از اقدامات انجام شده پس از آسیب و مداخله پزشکیبا هدف تقویت سلول های مغز و جلوگیری از آسیب ها و عوارض مکرر.
پزشک ممکن است دوره های دارویی پیشگیرانه دیگری را تجویز کند. عوامل محافظت کننده عصبی برای محافظت و  تقویت نورون ها و بافت مغز (اریتروپویتین، پروژسترون، استاتین ها، سیتیکولین). برای جلوگیری از فرآیندهای صرع پس از ضربه، متخصصان دوره ای از داروهای ضد تشنج را تجویز می کنند.
تقویت نورون ها و بافت مغز (اریتروپویتین، پروژسترون، استاتین ها، سیتیکولین). برای جلوگیری از فرآیندهای صرع پس از ضربه، متخصصان دوره ای از داروهای ضد تشنج را تجویز می کنند.
با سرعت زندگی مدرن، توسعه زیرساخت ها و پیشرفت مداوم فناوری، آسیب های سر در انسان به یک عامل رایج و عادی تبدیل شده است که روز به روز در حال افزایش است. حوادث و سوانح کار در رتبه های اول لیست پزشکان قرار دارند. اغلب، عدم رعایت قوانین ایمنی فنی و بی توجهی پیش پا افتاده منجر به عواقب فاجعه بار می شود.
برای جلوگیری از صدمات، لازم است در مکان های با خطر افزایش یافته هوشیار بود، ویژگی های فنی و قوانین ایمنی را در هنگام انجام کار مطالعه کرد، اقدامات احتیاطی ایمنی را رعایت کرد و از موقعیت های آسیب زا اجتناب کرد. با کار در شرایط سخت فنی سعی کنید موضوع آسیب های مغزی تروماتیک و روش های کمک های اولیه برای کوفتگی های مغزی را مطالعه کنید.
کوفتگی مغز یک وضعیت بسیار خطرناک است که زمانی رخ می دهد که ضربه مکانیکی به سر فرد وارد شود. تقریباً تمام قسمت های اندام مستعد آسیب یا کوفتگی هستند، چنین آسیب هایی بر اساس شدت آنها طبقه بندی می شوند.
درمان کبودی در شرایط ثابت و تحت نظارت مداوم پزشک انجام می شود. V موارد شدیدتخریب سلول ها اتفاق می افتد و فرد می تواند از کار افتاده شود، زیرا بافت مغز ترمیم نشده است.
هر گونه ضربه مکانیکی به سر می تواند منجر به کبودی، کوفتگی مغز شود. شایع ترین علت تصادف رانندگی است. در رتبه دوم سقوط است.
مکانیسم آسیب بسیار ساده است: در نقطه تماس سر با جسمی که باعث آسیب می شود، به دلیل ترکیب کلی نیروهای فیزیکی انرژی های جنبشی و جسم آسیب دیده، فشار افزایش می یابد. اینجا محل ضربه است، سلول های مغز نیز در اینجا آسیب می بینند رگ های خونیو فرآیندهای عصبی در طرف مقابل اندام، فشار کم ایجاد می شود و همچنین برای بافت ها مخرب است، به این مکان شوک می گویند.
از آنجایی که در هنگام قرار گرفتن در معرض، نیمکره های مغز جابجا می شوند و قسمت های داخلی آن در استراحت نسبی قرار می گیرند، محو شدن تکانه ها از قشر به اعماق رخ می دهد و فرد هوشیاری خود را از دست می دهد. نظم در این وضعیت به شرح زیر است - هر چه ضربه قوی تر باشد، فرد طولانی تر بیهوش است. تصویر کلی آسیب مغزی ناشی از سکته مغزی با خونریزی نقطهای ناشی از حرکت مایع مغزی نخاعی - مایع مغزی نخاعی تکمیل میشود.
شوک باعث آسیب به بافت مغز و در نتیجه تورم آن می شود که منجر به اختلال در خون رسانی به مغز می شود. یک ضربه قوی نه تنها منجر به آسیب می شود، بلکه می تواند با شکستگی طاق یا پایه جمجمه نیز پیچیده شود. چنین آسیب هایی می تواند با خونریزی و تشکیل هماتوم های داخل جمجمه همراه باشد.
در عمل پزشکی، آسیب های مغزی معمولا به 3 گروه کوفتگی جزئی، متوسط و شدید تقسیم می شوند. هر یک از آنها با ویژگی های بالینی مشخص می شوند و پیش آگهی خاص خود را برای درمان و بهبودی دارند.

این شکل آسیب معادل ضربه مغزی است و پیش بینی می شود درمان کامل... با یک آسیب مغزی خفیف، تظاهرات زیر رخ می دهد:
- فرد حدود 30 دقیقه، گاهی اوقات تا 1 ساعت هوشیاری خود را از دست می دهد.
- پس از بازیابی هوشیاری، فرد در افکار و رفتار بازدارنده می شود.
- از دست دادن حافظه رخ داده است. قربانی می تواند وقایع قبل، حین و بعد از ضربه را فراموش کند. به همه اینها فراموشی می گویند. به اصطلاح فراموشی رتروگراد اغلب مشاهده می شود - رویدادهای قبل از تروما فراموش می شوند، گاهی اوقات برای چند روز از حافظه "پاک می شوند". شرایطی از این دست خود به خود می گذرد، اما زمان لازم برای این امر صرفاً برای هر فرد فردی است. بهبودی معمولاً از چند ساعت تا 2-3 روز طول می کشد.
- شوک و شوک، حرکت مایع مغزی نخاعی باعث سردرد شدید می شود، می تواند ناشی از ادم باشد.
- اگر مرکز استفراغ در ساقه مغز تحریک شود، فرد شروع به استفراغ غیرقابل کنترل می کند، حتی گاهی اوقات بدون تهوع قبلی. ممکن است 2-3 حمله از این دست در روز اول پس از آسیب وجود داشته باشد. استفراغ باعث تسکین نمی شود، زیرا در اثر آسیب به معده ایجاد نمی شود.
- در اولین ساعات پس از ضربه، فرد ممکن است دچار سرگیجه مداوم شود.
- آسیب به مرکز رویشی سیستم عصبیممکن است باعث افزایش یا کاهش ضربان قلب شود. در عین حال، تنفس یکنواخت و عمیق نگه داشته می شود.
- دما ممکن است افزایش یابد.
- با آسیب مغزی، تظاهرات عصبی ممکن است رخ دهد: ممکن است یک مردمک بزرگتر از دیگری باشد، هنگامی که اندام های بینایی حرکت می کنند، لرزش کره چشم مشاهده می شود، مردمک ها به نور واکنش ضعیفی نشان می دهند و تون عضلانی عمومی کاهش می یابد. همه این علائم پس از بهبودی ناپدید می شوند و عواقبی در زندگی فرد باقی نمی گذارند.
پس از آسیب مغزی، عواقب آن در عرض 2-3 هفته ناپدید می شود. تصویربرداری رزونانس مغناطیسی برای تشخیص کبودی از یک ضربه مغزی ساده استفاده می شود. به طور کلی، علائم مشابه هستند و با مشاهده ساده، عملاً از یکدیگر قابل تشخیص نیستند.
کوفتگی متوسط مغز که معمولاً در اثر آسیب به طاق جمجمه ایجاد می شود، با خونریزی زیر عنکبوتیه و علائم زیر همراه است:
- از دست دادن هوشیاری به مدت 1 ساعت تا 4. حالت گیجی تا 3-6 روز پس از آسیب باقی می ماند. بیمار دارای تحریک روانی حرکتی است. رفتار فعال - فرد از شدت وضعیت خود آگاه نیست.
- علائم فراموشی وجود دارد، اما این آسیب در طول درمان ترمیم می شود و حافظه طی چند هفته به طور کامل بازسازی می شود.
- بیمار سردرد شدیدی را تجربه می کند.
- چند روز اول پس از آسیب، بیمار به دلیل سرگیجه شدید نمی تواند بایستد.
- بیمار استفراغ می کند، اما این برای او تسکین نمی دهد، زیرا استفراغ ناشی از گرفتگی معده نیست، بلکه آسیب به ساقه مغز است.
- فرد مبتلا به فشار خون بالا و تاکی کاردی است.
- تنفس تند شد
- دمای بدن به + 37 ... + 38 درجه سانتیگراد افزایش می یابد.
- اختلالات عصبی مشاهده می شود - از دست دادن تون عضلانی، بی حسی در قسمت فوقانی و اندام های تحتانی... بیمار نمی تواند کره چشم را حرکت دهد، انحراف چشم رخ می دهد، گفتار مختل می شود. در برخی موارد، حملات صرع ایجاد می شود.
تغییرات عصبی در روند درمان تقریباً به طور کامل از بین می رود، اما در برخی موارد تا پایان عمر با بیمار باقی می ماند. درمان از چند هفته تا 2-3 ماه طول می کشد.
آسیب مغزی شدید با تهدیدی برای زندگی قربانی مشخص می شود. مرگ و میر در تروما با این شدت تقریباً 50٪ است. فقط تعداد کمی به بهبودی کامل می رسند. درمان مشکل است و زمان زیادی طول می کشد، تا چند ماه. علائم آسیب به شرح زیر است:
- فرد برای چند روز یا حتی هفته ها هوشیاری خود را به دست نمی آورد. به این حالت کما می گویند. پس از اینکه بیمار به هوش آمد، حالت گیجی تا چند روز باقی می ماند.
- سیستم روانی حرکتی تحریک شده است.
- تنفس و گردش خون مختل می شود. اولی آنقدر ناپایدار است که نیاز به تهویه مکانیکی دارد. ریتم قلب از برادی کاردی تا آریتمی متفاوت است، تغییرات نبض بسیار ناگهانی است و قلب ممکن است متوقف شود.
- فشار خون افزایش یافته است.
- دمای بدن تا 41 درجه سانتیگراد افزایش می یابد که می تواند باعث تشنج و مرگ بیمار شود.
- اختلالات عصبی ماهیت زیر دارند: مردمک ها به نور پاسخ نمی دهند و در حالت گشاد یا باریک باقی می مانند، کره چشم به طور ناهمزمان حرکت می کند، بلع و سایر رفلکس ها وجود ندارند یا مختل می شوند، افزایش تون عضلانی منجر به تشنج می شود. فلج اندام تحتانی و فوقانی شروع می شود، توانایی صحبت کردن و درک گفتار از بین می رود، در برخی موارد شناخت عزیزان از بین می رود.
از آنجایی که تقریباً کل سیستم عصبی آسیب دیده است، بهبودی آن در اکثر موارد تا شش ماه طول می کشد. یک فرد تا آخر عمر معلول می ماند.
در صورت آسیب مغزی، درمان بدون تشخیص دقیق شدت آسیب شروع نمی شود. علاوه بر معاینه خارجی، سی تی اسکنجمجمه قربانی این روش به شما امکان می دهد شکل و میزان آسیب را طبقه بندی کنید. در طی آن، شدت شکستگی طاق جمجمه و وجود خونریزی مغزی مشخص می شود.
علاوه بر این، بیمار تحت سوراخ کمری و همچنین الکتروانسفالوگرافی قرار می گیرد - فعالیت مغز ارزیابی می شود. در صورت آسیب مغزی، علائم و درمان با هم مرتبط هستند، یعنی تنها پس از مطالعه کامل آسیب، یک استراتژی برای از بین بردن آسیب تعیین می شود.
کوفتگی شدید مغز نیاز به درمان در بخش مراقبت های ویژه دارد. اشکال سبک و متوسط در بیمارستان حذف می شوند.

آسیب های جزئی به صورت محافظه کارانه درمان می شوند. در موارد شدید، می توان از مداخله جراحی استفاده کرد.
اول از همه، اقداماتی برای بازگرداندن تنفس صحیح و ضربان قلب انجام می شود. اگر بیمار در شرایط جدی باشد، او را زیر دستگاه تنفس مصنوعی قرار می دهند. برای تثبیت گردش خون، انتقال خون و ورود کلوئیدها و کریستالوئیدها به بدن بیمار امکان پذیر است.
به عنوان بخشی از درمان محافظ عصبی، درمان با Ceraxon، Cerebrolysin، Semax، Actovegin، ویتامین E، Erythropoietin استفاده می شود. این داروها سلول های مغز را از آسیب های بیشتر ناشی از جریان خون ضعیف محافظت می کنند. بسته به ویژگی های فردی ارگانیسم یک بیمار خاص تصمیم می گیرد که کدام دارو استفاده شود. تشنج های صرع با داروهای مناسب کنترل می شوند که به صورت جداگانه نیز انتخاب می شوند. هدف از درمان جراحی کاهش ادم مغزی، برداشتن بافت های آسیب دیده اندام برای کاهش فشار داخل جمجمه است.
تمام این فعالیت ها با کمک کرانیوتومی، یعنی افشای بخشی از طاق آن انجام می شود. در برخی موارد، این عمل برای کاهش فشار داخل جمجمه کافی است. در آینده، قسمت های برداشته شده از استخوان های جمجمه با ایمپلنت های مصنوعی جایگزین می شوند. اگر عفونت باکتریایی به تروما ملحق شود، یک دوره داروهای ضد باکتریایی برای بیمار تجویز می شود.
پیامدهای منفی
پس از یک آسیب جزئی مغزی، هیچ عواقبی مشاهده نمی شود؛ درمان صحیح و به موقع می تواند تقریباً 100٪ از قربانیان را درمان کند. پس از درمان، آسیب متوسط ممکن است منجر به هیدروسفالی و انسفالوپاتی پس از سانحه، صرع و سندرم دیستونی رویشی عروقی شود.
ضربه مغزی شدید در نیمی از موارد به مرگ ختم می شود. بازماندگان و کسانی که تحت درمان قرار گرفته اند:
- کاهش قابل توجهی در حجم بافت مغز؛
- توسعه صرع پس از سانحه؛
- فشار خون داخل جمجمه؛
- حفره در مدولا؛
- کیست مشروب؛
- زخم در بافت های مغز؛
- خروج مایع مغزی نخاعی از شکستگی در جمجمه؛
- نقض عملکردهای حرکتی؛
- کاهش هوش انسان؛
- اختلال گفتار؛
- تشنج های مکرر
مراقبت به موقع و درمان کافی می تواند پیش آگهی مثبتی برای آسیب مغزی شدید بدهد. با این حال، اکثر قربانیان این نوع آسیب از معلولیت مادام العمر برخوردار می شوند.
کوفتگی یک آسیب مغزی است که باعث ایجاد ضایعات مخرب در بخش های مغز با تشکیل یک ناحیه نکروز در بافت عصبی می شود. این وضعیت با از دست دادن هوشیاری همراه است، در موارد دشوار - فلج و کما.
کوفتگی مغز - نتیجه یک ضربه به سر عوامل زیر می توانند باعث کوفتگی شوند:
- سهل انگاری در هنگام اجرای هر گونه اقدام؛
- رفتار نامناسب در جاده هم هنگام رانندگی ماشین و هم هنگام عبور از جاده؛
- مسمومیت الکلی؛
- ضربه به سر؛
- نقض ایمنی در کار؛
- ورزش کردن؛
- تشنج صرع
جای خاصی توسط کبودی های مغزی در کودکان اشغال شده است، زیرا اغلب آسیب سر با ویژگی های ساختاری بدن کودک مرتبط است. هنگام سقوط از هر ارتفاعی به دلیل سنگینی سر بیشتر می شود و ضربه به آن وارد می شود. بنابراین مرگ و میر کودکان ناشی از این نوع آسیب بیشتر از آن است بیماری های عفونی.
تشکیل آسیب
کوفتگی مغز چگونه ایجاد می شود:
- در لحظه برخورد مکانیکی روی جمجمه، ناحیه ضربه ای در این ناحیه ایجاد می شود.
- در نتیجه فشردن، رگ های خونی و نورون ها آسیب می بینند.
- یک منطقه ضد ضربه در قسمت مقابل تشکیل شده است. فرآیندهای مخربی نیز در آن در حال وقوع است، گاهی اوقات جدی تر از نقطه ضربه.
- با یک ضربه قوی، نیمکره ها ممکن است جابجا شوند. در این مورد، بخش های عمیق در معرض تخریب نیستند، اما ارتباط با تکانه های قشر مغز قطع می شود. در نتیجه، تشکیل شبکه سرکوب می شود، نتیجه از دست دادن هوشیاری است. مدت زمان حالت با شدت ضربه تعیین می شود.
- همچنین، آسیب با تسریع حرکت مایع مغزی نخاعی (مایع مغزی نخاعی) تسهیل می شود که باعث تشکیل چندگانه می شود. خونریزی های جزئی... با وجود اندازه میکروسکوپی آن، این تصویر کلی را تشدید می کند.
- پس از ضربه، فرآیندهای ثانویه در ناحیه آسیب دیده ایجاد می شود: ادم، پرخونی بافت های دست نخورده، که باعث نقض خون رسانی و فشرده سازی سایر قسمت ها و انتهای عصبی می شود.
اغلب، آسیب با موارد زیر همراه است:
- شکستگی استخوان های جمجمه؛
- خونریزی زیر عنکبوتیه؛
- هماتوم داخل جمجمه ای
دومی ممکن است بلافاصله شکل نگیرد، اما کمی دیرتر. در نتیجه، نظارت مداوم بر وضعیت بیمار مهم است، افزودن علائم اضافی پیش آگهی را بدتر می کند.
علائم
علائم کوفتگی مغز در شدت تظاهرات متفاوت است، به دلیل درجه اختلال در مناطق آسیب دیده.
درجه خفیف
کوفتگی خفیف مغز در 45 درصد از قربانیان تشخیص داده می شود که عمدتا کشنده نیستند. با این نوع تخلف، علائم زیر آشکار می شود:
- از دست دادن هوشیاری. در 100٪ موارد ایجاد می شود، تا زمانی که ارتباط با ساقه و بخش های قشر مغز برقرار شود باقی می ماند. معمولا مدت زمان حالت از 2 تا 60 دقیقه طول می کشد.
- دولت. وقتی انسان به خود می آید، در جهت گیری در فضا دچار مشکل می شود، گاهی اوقات قادر به تعیین زمان نیست، مهار می شود، تمایل به خواب دارد.
- فراموشی این در همه قربانیان رخ می دهد، خود را به سه شکل نشان می دهد. فراموشی رتروگراد: رویدادهایی که بلافاصله قبل از کوفتگی رخ داده اند از حافظه پاک می شوند. انتروگراد: فرد توانایی به خاطر سپردن اپیزودها و چهره ها را از دست می دهد. نوع مخلوط شامل ویژگی های هر دو آسیب شناسی است. وضعیت با پیچیدگی فرآیندهای حفظ توضیح داده می شود، چندین بخش مغز در آن درگیر هستند و اگر ساختار آنها مختل شود، حافظه از بین می رود. این روند برگشت پذیر است، میزان بهبودی بر اساس شدت اختلال تعیین می شود.
- استفراغ. سندرم استفراغ ناگهانی یک بار بدون حالت تهوع رخ می دهد، اما هیچ تسکینی وجود ندارد.
- سفالالژیا. سندرم درددر ابتدا به دلیل ضایعات CSF و افزایش فشار داخل جمجمه. متعاقباً، وقوع آن با ادم در مغز تسهیل می شود. مدت زمان حدود 3 روز است، سپس حمله به تدریج کاهش می یابد.
- سرگیجه. هنگامی که مخچه در اثر ضربه و ضربه متقابل به قسمت پس سری آسیب می بیند، ایجاد می شود که باعث می شود فرد ثبات خود را از دست بدهد، ضعف عضلانی، کاهش شنوایی و حدت بینایی ایجاد می شود و افت فشار خون ایجاد می شود. این اتفاق می افتد که صدای زنگ یا سر و صدا در گوش نگران کننده است، گاهی اوقات این به دلیل نقض گردش خون است.
- تظاهرات رویشی تغییر در سیستم رویشیبه دلیل نقص در عصب دهی اندام ها و همچنین قلب ایجاد می شود. افزایش بیان نشده (تا 90 دقیقه) یا کاهش (زیر 60) انقباضات میوکارد رخ می دهد. افزایش نشانگرهای فشار تا 160 میلی متر مشخصه است. rt هنر افزایش جزئی دما وجود دارد که بیش از 37 درجه نیست.
- ریتم تنفس. هنگامی که تنه آسیب می بیند، تغییرات ایجاد می شود، زیرا مرکز تنفسی در آنجا قرار دارد. نقض منجر به تشکیل ریتم تنفس سریع (تاکی پنه) می شود. درجه خفیف با تظاهرات بیان نشده مشخص می شود که پس از چند روز از بین می رود.
- علائم عصبی یک پدیده رایج نیستاگموس است، با ضایعات در ناحیه عصب چشمی، اندازه های مختلف مردمک ها (آنیزوکوریا) آشکار می شود. هنگامی که مننژ آسیب می بیند، سندرم مننژ رخ می دهد.
علائم با شدت متوسط معمولاً بیش از 3 هفته طول نمی کشد. تظاهرات مشابه ضربه مغزی است اگر علائم بالینیتشخیص آن دشوار است، پزشک روش های معاینه اضافی را تجویز می کند.
درجه متوسط
کوفتگی متوسط مغز با آسیب های گسترده تر همراه با شکستگی استخوان های جمجمه مشخص می شود. در چنین شرایطی علائم عصبی بارزتر است که منجر به محدودیت حرکت اندام می شود.
- از دست دادن هوشیاری. بازیابی توانایی های گذرا سازه ها به زمان بیشتری نیاز دارد: از 10 دقیقه تا 6 ساعت. احتمالاً ادرار یا مدفوع غیر ارادی.
- آگاهی. ناوبری برای شخص دشوار است ، بی حالی تلفظ می شود ، در انجام اقدامات اولیه مشکلاتی ایجاد می شود.
- فراموشی چند روز طول می کشد، سپس حافظه برمی گردد.
- سفالالژیا. درد شدیدباعث آسیب به پیا ماتر و سخت شامه می شود. در این ناحیه غلظتی از گیرنده های عصبی وجود دارد که باعث سندرم درد فعال می شود.
- استفراغ. تظاهرات متعدد است، توضیح داده شده است فشار خون بالاداخل جمجمه یا نقص در ناحیه مرکز استفراغ.
- آریتمی موارد نقض آشکارتر است: فراوانی سکته ها به 120 افزایش می یابد. برادی کاردی به 45 سکته می رسد. فشار به 180 می رسد.
- تنفس و درجه حرارت. بیمار به طور مکرر (تا 30 بار در دقیقه) نفس می کشد. آسیب شناسی در هیپوتالاموس با تب زیر تب تا 37.5 درجه آشکار می شود.
- تغییرات عصبی علاوه بر نیستاگموس و آنیزوکوریا، اختلال در عملکردهای حرکتی چشمی وصل می شود، استرابیسم رخ می دهد و عملکردهای گفتاری نقض می شود. آسیب سلولی و هماتوم باعث فلج اندام ها می شود. علائم مننژیت نیز وجود دارد. روشنایی علائم بستگی به مقدار خونی دارد که وارد حفره زیر عنکبوتیه شده است. در برخی شرایط، تشنج صرع ایجاد می شود.
این وضعیت 4 تا 9 هفته طول می کشد، گاهی اوقات تغییرات ایجاد شده غیرقابل برگشت است، آنها مادام العمر با فرد باقی می مانند.
درجه شدید
در بین صدمات، بر اساس تعداد موارد، کوفتگی شدید مغز تنها در 7٪ از قربانیان تشخیص داده می شود، اما عواقب آن تهدید کننده زندگی است:
- آگاهی.فرآیندهای مخرب به قدری بزرگ هستند که بازیابی اتصالات زمان زیادی طول می کشد: ساعت ها و گاهی اوقات ماه ها.
- حالت عمومیبا قرار گرفتن در کمای عمیق، فرد به محرک ها و درد پاسخ نمی دهد. تنفس و ریتم قلب مختل می شود، توانایی کنترل اسفنکترها وجود ندارد. متعاقباً ، یک کمای عمیق با حالت خواب آلود جایگزین می شود ، خواب آلودگی مشاهده می شود ، واکنش فقط به محرک های تیز نشان می دهد.
- ریتم قلب و تنفس.تظاهرات تاکی کاردی یا برادی کاردی روشن است، فراوانی انقباضات به 150 ضربه یا زیر 60 می رسد که تهدید کننده زندگی است. فشار به 180 میلی متر افزایش می یابد. rt هنر توسعه آسفیکسی انسدادی مستثنی نیست، فرآیند تنفسی پاتولوژیک با آپنه (ایست تنفسی) همراه است.
- هایپرترمی.فشار شدید بافت های ادماتیک مغز بر روی هیپوتالاموس منجر به افزایش دما به 39 تا 41 درجه می شود. در دماهای بالا، تعادل الکترولیت ها به هم می خورد و اکسیژن رسانی به وان به شدت کاهش می یابد.
از سمت سیستم عصبی، تنگی یا گشاد شدن مردمک ها، نیستاگموس وجود دارد. نقض حساسیت لمسی و حرکتی، فلج و فلج. همه انواع فعالیت های رفلکس در معرض تغییر هستند. گاهی اوقات تشنج هایی با ماهیت موضعی یا عمومی وجود دارد.
علائم عصبی به آرامی عود می کنند. بدن به سختی در حال بهبود است، گاهی اوقات درمان شش ماه یا بیشتر طول می کشد. پس از آسیب مغزی، عواقب تغییرات حرکتی و گفتاری می تواند تا آخر عمر باقی بماند.

تشخیص
بر اساس معاینه، پزشک کوفتگی مغز را با علائم زیر شناسایی می کند:
- اختلالات عصبی؛
- در مورد واکنش های پاتولوژیک در سیستم ها و اندام های حیاتی؛
- توسط حالت هوشیاری
توموگرافی کامپیوتری برای تشخیص ضایعات مخرب استفاده می شود. این روش به شما امکان می دهد تغییراتی را در مدولا ایجاد کنید ، تروما را از سایر شرایط متمایز کنید ، درجه آسیب را مشخص کنید ، وجود خونریزی و شکستگی را ایجاد کنید.
کمک های اولیه
فردی که دچار آسیب سر است نیاز دارد کمک فوری... چه باید کرد:
- اگر موقعیتی پیش آمد، باید سریعاً با آمبولانس تماس بگیرید.
- نظارت بر وضعیت عملکرد سیستم های پشتیبانی از زندگی ضروری است.
- در صورت از دست دادن هوشیاری بیمار باید به پهلو گذاشته شود تا استفراغ وارد دستگاه تنفسی نشود و زبان به عقب نچرخد.
وقتی قربانی هوشیار می ماند، نمی تواند بلند شود و حرکت کند. او باید در پشت یا پهلو منتظر پزشکان باشد. دراز کشیدن روی شکم نامطلوب است: این می تواند باعث استفراغ شود.
رفتار
درمان آسیب مغزی، صرف نظر از شدت آن، در بیمارستان انجام می شود. در صورت صدمات شدید، اقدامات احیا ضروری است.
درمان محافظه کارانه
این اقدامات با هدف از بین بردن عوامل ثانویه ایجاد شده در نتیجه آسیب انجام می شود. این وضعیت خطرناک اغلب منجر به مرگ بیمار می شود. در صورت نقض عملکردهای مسئول حمایت از زندگی، اقداماتی برای بازیابی آنها انجام می شود:
- اگر سیستم تنفسی از کار بیفتد، درمان تنفسی نشان داده می شود. هدف آن بازگرداندن باز بودن در اندام ها، افزایش غلظت اکسیژن در خون است. فعالیت ها با استفاده از ماسک، کاتتر بینی، ونتیلاتور انجام می شود.
- از آنجایی که اکثر بیماران کاهش حجم خون (هیپوولمی) را تجربه می کنند، اجزای خون در بستر وریدی ریخته می شوند. این به شما امکان می دهد ریتم قلب را بازیابی کنید، خطر ابتلا به ایسکمی مکرر مغزی را کاهش می دهد.
- عوامل محافظت کننده عصبی (اریتروپویتین، پروژسترون، لسکل، سراکسون) برای محافظت از نورون ها در برابر آسیب، کاهش ادم و بازگرداندن فرآیندهای ترمیمی در بصل النخاع استفاده می شود.
- اصلاح فشار داخل جمجمه الزامی است.
2 نوع درمان وجود دارد:
- پایه ای.با هدف از بین بردن عوامل افزایش دهنده فشار خون. برای عادی سازی خروج وریدی، تخته سر تا 30 درجه بالا می رود. دمای بدن کنترل می شود، با هایپرترمی کاهش می یابد.
- اضطراری.هنگامی که فشار افزایش می یابد، اندازه گیری ها متصل می شوند. این موارد عبارتند از: تخلیه مایع مغزی نخاعی از طریق کاتتر، تهویه بیش از حد ریه ها، تجویز داخل وریدیدیورتیک "مانیتول".
هنگامی که آسیب مغزی به درمان پاسخ نمی دهد، کمای القایی القا می شود تا استعداد مغز در برابر آسیب کاهش یابد.
مداخله جراحی
این عمل در 1/5 موارد درمان کوفتگی استفاده می شود، این عمل با پیشرفت سندرم فشرده سازی و همچنین با دررفتگی ساختارهای مغز انجام می شود. در چه شرایطی عملیات نشان داده شده است:
- با ادم تروماتیک گسترده، که منجر به افزایش فشار داخل جمجمه و علائم شدید عصبی می شود، زمانی که درمان دارویی ناتوان است.
- با بدتر شدن وضعیت عمومی و از دست دادن هوشیاری، کما یا سراتوز.
- با منطقه وسیعی از آسیب به بافت مغز (20 سانتی متر مربع)، وجود هماتوم از اندازه 4 سانتی متر.
این عمل یک کرانیوتومی است که امکان دسترسی به ناحیه آسیب دیده مغز را برای برداشتن بافت له شده فراهم می کند.
جلوه ها
عواقب آسیب مغزی به میزان آسیب مربوط می شود. در موارد بدون بار، عملکردها معمولاً ترمیم می شوند، تروما بر کیفیت زندگی انسان تأثیر می گذارد.
پاتولوژی های متوسط ممکن است منجر به تغییراتی نشوند، البته به شرط درمان کافی و عدم وجود شکستگی جمجمه و خونریزی. اما در بسیاری از بیماران، ترومای متحمل شده اثری بر سلامتی می گذارد، اغلب آسیب شناسی های پس از ضربه ایجاد می شود:
- دیستونی رویشی؛
- انسولوپاتی؛
- آراکنوئیدیت؛
- هیدروسفالی
در صورت کوفتگی شدید، از 30 درصد بیماران حتی در مرحله حاد جان خود را از دست می دهند. کسانی که زنده مانده اند دارای عوارض هستند:
- اسکار در بافت مغز در محل آسیب ایجاد می شود.
- خروج مایع مغزی نخاعی (لیکوره) وجود دارد.
- در مغز، بافت ها و سلول های عصبی به تدریج از بین می روند، آتروفی پس از ضربه ایجاد می شود:
- در غشاهای مغز ایجاد می شود فرآیندهای التهابی: کشاله ران و لپتومننژیت، آراکنوئیدیت.
- تشنج صرع ظاهر می شود.
- حفره ها در مغز تشکیل می شوند که به فضای زیر عنکبوتیه و بطن ها متصل می شوند (پارانسفالی).
- کیست CSF تشکیل می شود.
نقض منجر به سردرد، سرگیجه می شود. همه شرایط با آسیب شناسی عصبی به شکل فلج یا فلج مشخص می شود، اختلالات گفتار و هماهنگی مشاهده می شود. تغییرات روانی احتمالی در شخصیت، از دست دادن توانایی های شناختی، تشنج. فرد از کار افتاده می شود.
صدمات مغزی خطرناک هستند زیرا خطر ابتلا به بیماری هایی را به همراه دارند که با علائم شدید ظاهر می شوند و گاهی اوقات درمان تا پایان عمر ادامه می یابد. اغلب مسئولیت آسیب بر عهده خود شخص است. بنابراین، همه باید عواقب آن را به خاطر بسپارند و در صورت امکان از بروز موقعیت های آسیب زا جلوگیری کنند.
ITU برای آسیب های جمجمه ای
تعریف
آسیب مغزی تروماتیک (TBI) - صدمه مکانیکیجمجمه و محتویات داخل جمجمه (مواد مغز، غشاها، عروق، اعصاب جمجمه ای، با علائم کانونی، مغزی و مختلط ناشی از تغییرات اولیه ساختاری و عملکردی و بعداً توسط فرآیندهای پاتوفیزیولوژیکی و پاتومورفولوژیکی غیرمستقیم (واسطه) آشکار می شود.
همهگیرشناسی
TBI یکی از شایع ترین انواع آسیب است. فراوانی آنها 1.8-5.4 مورد در هر 1000 نفر است و طبق اعلام سازمان جهانی بهداشت به طور متوسط 2٪ در سال افزایش می یابد. TBI 30-50 درصد از کل ساختار صدمات را تشکیل می دهد. در میان علل TBI در روسیه، عوامل داخلی غالب است (50-78٪)، در رتبه دوم آسیب های حمل و نقل (عمدتاً جاده ای) (10-30٪)، در سوم (12-15٪) - صنعتی (Likhterman J1. B) است. .، 1995). تعداد قربانیان TBI در نتیجه خصومت ها در حال افزایش است. در مقایسه با جنگ بزرگ میهنی، در جریان درگیری های مسلحانه محلی اخیر، تعداد جراحات جمجمه و ستون فقرات تقریباً دو برابر شده است. به طور کلی سالانه حدود 1 میلیون و 200 هزار نفر دچار آسیب مغزی می شوند که منجر به خسارات اقتصادی هنگفتی می شود.
اهمیت اجتماعی TBI بسیار عالی است. این به دلیل موارد زیر است: 1) شکست غالب افراد زیر 50 سال، فعال ترین در زمینه های اجتماعی، کارگری و نظامی. 2) دلیل مشترکاز دست دادن زمان کار و آسیب اقتصادی (حدود 2.5٪ در موارد و 6٪ در روز در رابطه با کلیه بیماری های سیستم عصبی با ناتوانی موقت). 3) به عنوان عامل مرگ و میر و ناتوانی در جوانان و جوانان، TBI از قلب و عروق جلوتر است. بیماری های انکولوژیک; 4) بهبودی کامل پس از TBI فقط در 30-50٪ از قربانیان رخ می دهد.
5) فراوانی و شدت ناتوانی. سالانه، بیش از 35٪ از کل افرادی که برای اولین بار به دلیل آسیب های همه محلی سازی ها به عنوان معلول شناخته می شوند، افراد مبتلا به عواقب TBI هستند (Boeva E.M., 1991). در میان علل ناتوانی در بیماران عصبی، آسیب ها جایگاه 2 تا 3 (حدود 12٪) را به خود اختصاص داده اند. تعداد زیادی از افراد دارای معلولیت شدید وجود دارد (40-60٪ از افراد مورد بررسی توسط گروه های ناتوانی II و I تعیین می شوند). 6) ناتوانی ناشی از TBI بسیار طولانی مدت است (اغلب به طور نامحدود مشخص می شود) و در 30-35٪ موارد در یک دوره طولانی مدت "سالهای زیادی پس از آسیب" ایجاد می شود.
طبقه بندی
I. پریودها در طول یک بیماری تروماتیک مغزی:
1. حاد (2-10 هفته بسته به شکل بالینی TBI).
2. متوسط. با TBI خفیف - تا 2 ماه، با متوسط - تا 4 ماه، با شدید - تا 6 ماه.
3. از راه دور: با بهبود بالینی، تا 2 سال، با یک دوره پیش رونده، مدت زمان محدود نمی شود.
II. طبقه بندی دوره حاد TBI (Konovalov A.N. و همکاران، 1986؛ تایید شده توسط وزارت بهداشت).
1. الف) بسته: هیچ نقضی در یکپارچگی پوشش سر وجود ندارد یا زخم های بافت نرم بدون آسیب به آپونوروز وجود دارد. شکستگی استخوان های جمجمه که با آسیب به بافت های نرم مجاور و آپونوروز همراه نیست، به عنوان TBI بسته شناخته می شود.
ب) باز: شکستگی استخوان های طاق جمجمه همراه با آسیب به بافت های نرم مجاور، شکستگی قاعده جمجمه همراه با خونریزی یا لیکوره (از بینی یا گوش) و همچنین زخم های بافت نرم با آسیب به آپونوروز با یکپارچگی سخت شامه، آسیب سر باز به عنوان غیر نافذ و اگر یکپارچگی آن نقض شود، نافذ نامیده می شود. هر دو می توانند پیچیده باشند (مننژیت، مننژوانسفالیت، آبسه مغزی)، و در صورت نفوذ، ممکن است جسم خارجی در حفره جمجمه وجود داشته باشد.
2. اشکال بالینی TBI بسته:
الف) ضربه مغزی؛
ب) کوفتگی خفیف مغز؛
ج) کوفتگی متوسط مغز؛
د) کوفتگی شدید مغز؛
ه) فشرده سازی مغز در برابر پس زمینه کوفتگی آن؛
و) فشرده سازی مغز بدون آسیب همزمان.
3. با توجه به شدت، موارد زیر متمایز می شوند: الف) TBI خفیف - ضربه مغزی و کوفتگی مغز در درجه خفیف. ب) TBI متوسط - کوفتگی متوسط مغز. ج) TBI شدید - کوفتگی و فشرده سازی شدید.
4. TBI می تواند:
الف) ایزوله (بدون آسیب خارج جمجمه ای)؛
ب) ترکیبی (در عین حال آسیب به استخوان های اسکلت و (یا) اعضای داخلی);
ج) ترکیبی (در عین حال آسیب های حرارتی، تشعشعی، شیمیایی و سایر آسیب ها)؛
د) اولیه؛
ه) ثانویه، به دلیل اختلال عملکرد مغزی بلافاصله قبل از آن (سکته مغزی، تشنج صرع، بحران دهلیزی، نقض حادهمودینامیک با ریشه های مختلف و غیره)؛
و) برای اولین بار دریافت و تکرار شد.
III. طبقه بندی عواقب TBI(طبق گفته Likhterman L.B., 1994؛ با اصلاحات).
1. عمدتاً غیر پیشرونده: آتروفی موضعی یا منتشر مغز، اسکارهای مننژ، کیست های زیر عنکبوتیه و داخل مغزی، آنوریسم. نقص استخوان جمجمه، اجسام خارجی داخل جمجمه، ضایعات اعصاب جمجمه و غیره.
2. عمدتاً پیشرونده: هیدروسفالی، لیکوره پایه، هیگروم ساب دورال، هماتوم ساب دورال مزمن (اپیدورال)، فیستول کاروتید-کاورنوس، پورانسفالی، آراکنوئیدیت مغزی، صرع، پارکینسونیسم. اختلالات رویشی و دهلیزی، فشار خون شریانی، اختلالات عروق مغزی، اختلالات روانی و غیره).
سندرم های عصبی پس از سانحه:
1) نقص عصبی؛ 2) اختلالات روانی؛ 3) اختلال در تنظیم خودکار؛ 4) صرع؛ 5) دهلیزی؛
6) لیکور-دینامیک.
ترکیبی از پیامدهای مختلف اغلب مشاهده می شود. انواع پیشرونده و غیر پیشرونده پیامدها عمدتاً به دلیل نوع (باز، بسته) و شدت TBI است.
پاتوژنز
در سالهای اخیر، سؤالات زیادی در مورد پاتوژنز TBI مورد مطالعه قرار گرفتهاند، که امکان تکمیل مفهوم L.I.Smirnov از بیماری تروماتیک مغز را فراهم میکند (Likhterman L.B., Konovalov A.N. و همکاران، 1990-1996؛ Shogam I.I. و همکاران، 1989- 1990؛ Mikhailenko AA و همکاران، 1993، و غیره). این امر تا حد زیادی با استفاده از روش های مدرنتصویربرداری مغز (CT، MRI، PET)، مطالعات ایمونولوژیک، بیوشیمیایی، نوروهومورال.
1- مشکل تشخیص، پاتوژنز و درمان ضایعات منتشر مغز آکسون که در کودکان و جوانان در دوره حاد تروما شایع تر است، ایجاد شده است. داده های جدید در مورد شکل گیری و پویایی ادم پس از ضربهمغز (بر اساس داده های CT، MRI).
2. مطالعه برخی از فرآیندهای عصبی شیمیایی در دوره حاد تروما (پراکسیداسیون لیپیدی و وضعیت سیستم آنتی اکسیدانی) توسعه یافته است. نشان داده شد که افزایش محتوای آلدهید مالونیک در خون و مایع مغزی نخاعی با شدت آسیب مطابقت دارد و با مقدار لاکتات مرتبط است.
3. مطالعات ایمونولوژیک نشان داده است که وضعیت نقص ایمنی نقش مهمی در پاتوژنز دوره حاد و پیامدهای TBI بسته دارد. فرآیندهای خود ایمنی نقش مهمی در پاتوژنز آراکنوئیدیت منتشر پس از سانحه مغز دارند.
4. نوروپپتیدها، آمین های بیوژنیک-واسطه ها و سایر عوامل عصبی-هومورال مایع مغزی نخاعی و خون، که برای پاتوژنز و سانوژنز TBI مهم هستند، به طور فعال در حال مطالعه هستند. داده های به دست آمده برای تعیین شدت آسیب، محلی سازی و حجم کانون کوفتگی، درمان بیماران استفاده می شود (Vartanyan G.A.، Klement'ev B.I.، 1991؛ Makarov A. Yu.، Pomnikov V.G.، 1982، 1995).
توجه قابل توجهی به عوارض عروقی در اواخر دوره TBI بسته (دیستونی رویشی، فشار خون شریانی، آترواسکلروز اولیه) ناشی از آسیب به ساختارهای لیمبیک-شبکه مغز می شود.
6. جنبه های پیری مشکل TBI حاد و طولانی مدت، ویژگی های پاتوژنتیک و بالینی آسیب شناسی عروقی در حال توسعه در بیماران مسن در پس زمینه عواقب تروما به طور ویژه مورد توجه قرار می گیرد (Makarov A. Yu., Pomnikov VG, 1994, 1996).
معیارهای کلینیک و تشخیصی
1. در دوره حاد TBI.
1) ضربه مغزی در 70-80 درصد بیماران مبتلا به TBI رخ می دهد. این مجموعه ای از اختلالات گذرا در عملکردهای مغزی است: خاموش شدن کوتاه مدت هوشیاری (از چند ثانیه تا چند دقیقه). سردرد، سرگیجه، حالت تهوع، استفراغ، الیگوکینزی، رنگ پریدگی پوست(به خصوص صورت)، تاکی یا برادی کاردی، فشار خون شریانی یا فشار خون بالا. ممکن است فراموشی رترو، همسو و متقاطع برای کمتر از 30 دقیقه، مشکل در تمرکز، تضعیف فرآیندهای به خاطر سپردن، نیستاگموس افقی، ضعف همگرایی وجود داشته باشد. فشار مایع مغزی نخاعی و ترکیب آن، سی تی اسکن مغز بدون آسیب شناسی است، اما گاهی اوقات MRI می تواند تغییراتی را در ماده سفید نیمکره ها نشان دهد.
2) کوفتگی مغز شکل شدیدتر TBI است که با علائم عصبی کانونی، درجات مختلف شدت، مغزی و در موارد شدید، اختلالات ساقه مشخص می شود. اغلب، کوفتگی مغز با خونریزی زیر عنکبوتیه همراه است، در 35٪ موارد - شکستگی استخوان های طاق و پایه جمجمه.
Poi CT یا معاینه پس از مرگ تغییرات مورفولوژیکی در ماده مغز را نشان می دهد.
الف) کوفتگی خفیف مغز (در 10-15٪ از قربانیان) با از دست دادن هوشیاری (از چند دقیقه تا یک ساعت)، علائم مغزی خفیف یا متوسط، نارسایی هرمی به شکل anisoreflexia، گذر سریع مونو یا همی پارزی رخ می دهد. اختلالات احتمالی اعصاب جمجمه ای علائم عصبی کانونی پس از 2-3 هفته عود می کنند، فراموشی قدامی و رتروگراد کوتاه مدت است. فشار مایع مغزی نخاعی در اکثر بیماران افزایش می یابد، در موارد کمتر - طبیعی یا کم. در مورد خونریزی زیر عنکبوتیه، گلبول های قرمز یافت می شوند. CT در نیمی از مشاهدات منطقه ای با تراکم کاهش یافته بافت مغز را نشان می دهد که مقادیر متوسط آن نزدیک به شاخص های ادم مغزی است.
ب) کوفتگی متوسط مغز (در 8 تا 10 درصد از قربانیان) با خاموش کردن هوشیاری از چند ده دقیقه تا چند ساعت مشخص می شود. اختلالات روانی به شکل کاهش انتقاد از وضعیت فرد، بیحسی در زمان، در محیط، اختلال در توجه و غیره در عرض 12-7 روز پس از پاک شدن هوشیاری مشاهده میشود. گاهی اوقات یک تحریک روانی حرکتی کوتاه مدت وجود دارد. در پس زمینه اختلالات مغزی، علائم کانونی و اغلب پوسته ای، که از 2 تا 3-5 هفته ادامه دارند، شناسایی می شوند. تشنج کانونی ممکن است رخ دهد. مایع مغزی نخاعی حاوی ترکیبی از خون قابل توجه ماکروسکوپی است. محتوای پروتئین می تواند به 0.8 گرم در لیتر برسد. فشار مایع مغزی نخاعی متفاوت است، اما بیشتر اوقات افزایش می یابد. شکستگی استخوان های طاق و قاعده جمجمه در 62 درصد موارد رخ می دهد. در CT در 84٪ موارد، تغییرات کانونی به شکل انکلوزیونهای کوچک با چگالی بالا که به طور غیر فشرده در منطقه کم تراکم قرار دارند، یا افزایش همگن متوسط در تراکم.
ج) کوفتگی شدید مغز در 7-5 درصد موارد رخ می دهد. چهار شکل بالینی وجود دارد: خارج هرمی، دی انسفالیک، مزانسفالیک و مزانسفالوبولبار. شکل خارج هرمی با آسیب عمدتاً به نیمکره های مغزی و تشکیلات زیر قشری مشاهده می شود. در تصویر بالینی - هایپرکینزیس، افزایش تون عضلانی، اغلب متناوب با افت فشار خون، گاهی اوقات هیجان حرکتی، اغلب علائم آسیب به دیانسفالون و مغز میانی (به میزان خفیف). در بیماران در کما، بازیابی هوشیاری به آرامی و از طریق مراحل سندرم آپالیک و لالی غیر فعال انجام می شود.
در شکل دی انسفالیک، نشانه های واضحی از ضایعه هیپوتالاموس وجود دارد: در پس زمینه طولانی مدت (از چند ساعت تا چند هفته) بی حسی یا کما، هایپرترمی شدید، تنفس سریع، مواج یا غیر پریودیک، افزایش فشار خون، تاکی کاردی، تغییرات عصبی دیستروفیک در پوست و اندام های داخلی به درجات مختلف آشکار شد، علائم نیمکره کانونی و ساقه را بیان کرد.
اشکال مزانسفالیک و مزانسفالو-بولبار از نظر بالینی علاوه بر اختلال در هوشیاری تا کما علائم مغزی و کانونی نیمکره، ضایعه واضح مغز میانی یا عمدتاً قسمتهای پایین تنه (پون و بصل النخاع) ظاهر میشوند.
CSF با صدمات شدید مغزی ممکن است حاوی ترکیب قابل توجهی از خون باشد، بهداشت آن 2-3 هفته پس از آسیب رخ می دهد. اکثر بیماران دارای شکستگی استخوان های طاق و قاعده جمجمه هستند. سی تی اسکن ضایعات کانونی مغز را به شکل ناحیه ای با افزایش تراکم ناهمگن یا همگن نشان می دهد. علائم کانونی به آرامی پسرفت می کنند، اغلب پیامدهایی به شکل اختلالات حرکتی و روانی آشکار می شود.
شدیدترین آنها آسیب مغزی منتشر آکسونی است که در آن سی تی اسکن یا کالبد شکافی خونریزی های محدود زیادی را در مرکز نیمه بیضی هر دو نیمکره، در ساختار ساقه و اطراف بطن نشان می دهد. جسم پینه ایدر پس زمینه افزایش منتشرحجم مغز به دلیل تورم یا ادم. دومی رشد را تعیین می کند فشار خون داخل جمجمهبا جابجایی مغز و آسیب به ساختارهای ساقه در سطوح سرپیچ یا پس سری. تغییرات در تون عضلانی (هورمتونیا، هیپوتانسیون منتشر)، همی و تتراپارزی، اختلالات اتونوم مشخص و هایپرترمی معمول هستند. انتقال از کمای طولانی مدت به حالت نباتی پایدار یا گذرا، که با باز شدن چشم ها (خود به خود یا در پاسخ به تحریک) آشکار می شود، مشخصه است. مدت آن از چند روز تا چند ماه است و پس از آن اختلالات روانی متمایز اکستراپیرامیدال، آتاکتیک آشکار می شود. پیش آگهی معمولا ضعیف است - مرگ یا ناتوانی عمیق.
3) فشرده سازی مغز (در 3-5٪ از قربانیان) با افزایش تهدید کننده زندگی در یک دوره زمانی مشخص پس از آسیب یا بلافاصله پس از آن، علائم مغزی و کانونی، به ویژه ساقه، مشخص می شود. بسته به پسزمینهای که در آن فشردهسازی ضربهای مغز ایجاد میشود، شکاف نوری میتواند گسترش یابد، پاک شود یا وجود نداشته باشد. از جمله علل فشرده سازی در وهله اول هستند هماتوم داخل جمجمه ای(اپیدورال، داخل مغزی، ساب دورال) که با معاینه سی تی به خوبی تشخیص داده می شوند. تشخیص هماتوم ساب دورال مزمن که بعداً از نظر بالینی ظاهر می شود بسیار دشوار است.
3 هفته، اغلب چندین ماه پس از آسیب در افراد مسن و سالخورده. آنها می توانند پس از آسیب های جزئی، در غیاب شکستگی استخوان های جمجمه، اغلب با اختلالات روانی (هذیان، بی نظمی) همراه باشند. کانونی نورعلائم، در حالی که سندرم فشار خون وجود ندارد یا خفیف است. به دنبال آن شکستگی های فرورفته استخوان های جمجمه، کانون های آسیب له شدن همراه با ادم محیطی، هیگروم ساب دورال، پنوموسفالوس همراه است. سندرم فشرده سازی طولانی مدت سر به عنوان یک شکل خاص توصیف می شود که با آسیب ترکیبی به لایه های نرم سر، جمجمه و مغز مشخص می شود (در قربانیان رانش زمین، زلزله و سایر بلایای طبیعی رخ می دهد). مشکل است - اختلال طولانی مدت و عمیق هوشیاری، که با شدت TBI مطابقت ندارد. حرارت، اختلالات مغزی و جسمی تلفظ می شود.
2. در دوره طولانی مدت TBI.
1) پیامدهای مستقیم ویژگی های آنها: الف) بلافاصله پس از آسیب یا در دوره میانی ایجاد می شود. ب) در دوره بلندمدت به درجات مختلف پسرفت می کنند، تثبیت می شوند (به سطح معینی از جبران خسارت می رسند) یا پیشرفت می کنند. ج) ماهیت سندرم پیشرو تا حد زیادی به شدت TBI بستگی دارد (Mikhailenko A.A. et al., 1993): با ترومای خفیف، سندرم دیستونی رویشی غالب است. با متوسط - سندرم اختلالات لیکورودینامیک و صرع؛ در موارد شدید - کانونی مغزی.
سندرم های اصلی:
- سندرم دیستونی رویشی (در 60٪ موارد). این بیماری عمدتاً در افرادی مشاهده میشود که تحت یک آسیب خفیف سر بسته قرار گرفتهاند، اغلب در ماهها و سالهای اول پس از آسیب. تظاهرات بالینی برای دیستونی رویشی معمولی است (به بخش 12.2 مراجعه کنید). اختلالات رویشیمی تواند تحت تأثیر عوامل اضافی تشدید یا تبدیل شود: اضافه بار فیزیکی و عاطفی، بیماری های جسمی، مسمومیت (اغلب الکلی) و غیره.
- اختلالات روانی (در بیشتر موارد همراه با نباتی) در 80-90٪ بیماران مشاهده می شود. آنها می توانند در هر دوره ای از آسیب باشند. در دوره های دور، آنها انعکاسی از موارد موجود در حاد هستند، اما گاهی اوقات برای اولین بار ظاهر می شوند که تحت تأثیر عوامل اضافی (مسمومیت با الکل، عفونت ها و غیره) تحریک می شوند. آنها متنوع هستند: آستنیک (در افرادی که تحت ترومای خفیف و متوسط قرار گرفته اند در 40٪ موارد اصلی ترین است)، آستنیک-عصبی، هیپوکندریال، روان پریشی، رشد شخصیت پاتولوژیک، زوال عقل.
- سندرم دهلیزی (در 30-50٪ بیمارانی که تحت آسیب سر بسته قرار گرفتند). در هر دوره آسیب ممکن است. با اختلالات شنوایی ترکیب می شود. اختلالات دهلیزی (اغلب حمله ای) با سرگیجه، عدم تعادل، حالت تهوع و استفراغ ظاهر می شود. آنها توسط حرکات ناگهانی بدن، سر، مسافرت با وسایل نقلیه، عوامل هواشناسی و غیره تحریک می شوند. آنها می توانند در اثر ضربه اولیه به ساقه مغز و اختلالات ثانویه خون و گردش خون مغزی نخاعی ایجاد شوند و منجر به اختلال عملکرد حلزون دهلیزی شوند. سازه های. آنها با تداوم متمایز می شوند، اختلالات شنوایی اغلب پیشرفت می کنند.
- اختلالات پویا CSF (در 50-30 درصد بیماران) بیشتر با فشار خون داخل جمجمه آشکار می شود. افت فشار خون کمتر شایع است (معمولاً در دوره های حاد و میانی). Gi
سندرم پرفشار، به عنوان یک قاعده، یک مجموعه علائم پیچیده است: علائم افزایش فشار مایع مغزی نخاعی، رویشی، دهلیزی، اغلب آسیب شناسی روانی، و غیره. جزئیات بیشتر، به فصل 6 مراجعه کنید). تشخیص، احتمال هیدروسفالی با فشار خون طبیعی را در نظر می گیرد، که معمولاً در دوره آسیب طولانی مدت در نتیجه آتروفی منتشر مغز و زوال عقل پیشرونده آشکار بالینی، اختلال در عملکرد راه رفتن، بی اختیاری ادرار ایجاد می شود.
- صرع پس از سانحه در 25-15 درصد موارد، بیشتر در افرادی که آسیب متوسطی را متحمل شده اند، رخ می دهد. دلایلی برای تشخیص سه نوع صرع ناشی از TBI وجود دارد (Makarov A. Yu., Sadykov EA، 1997): 1) پیامدهای TBI با تشنج صرع، تغییرات مشخص در CT، MRI. مبانی تصویر بالینیشدت و پیش آگهی سایر عواقب آسیب مغزی را تعیین می کند. 2) خود صرع پس از ضربه. در مقابل پس زمینه ارگانیک عواقب طولانی مدت TBI (در صورت وجود تغییرات مورفولوژیکی در CT، MRI)، نقش اصلی متعلق به تشنج های صرع است، یک ویژگی منحصر به فرد از تصویر بالینی، ویژگی های تغییرات شخصیت وجود دارد. 3) عواقب یک آسیب مغزی بسته (معمولاً خفیف) در صورت عدم وجود یک جزء مورفولوژیکی (طبق داده های CT و MRI) یا پس زمینه ارگانیک تشنج. تروما به عنوان یک عامل تحریک کننده در ایجاد صرع با یک استعداد ارثی بسیار محتمل عمل می کند.
در 60-70 درصد بیماران، از نظر بالینی و بر اساس داده های EEG، یک جزء کانونی در ساختار تشنج آشکار می شود. معمول ترین تشنج های عمومی اولیه و ثانویه، به ویژه جکسونی، کمتر روانی حرکتی هستند. صرع زودتر پس از آسیب شدید (حدود یک سال)، دیرتر (بعد از آن) شکل می گیرد
2 سال یا بیشتر) - پس از ضربه مغزی. در دینامیک (از طریق
5 سال پس از آسیب، تعداد بیماران مبتلا به تشنج افزایش می یابد و تا سن 20 سالگی به حداکثر می رسد. در دراز مدت پس از آسیب، تشنج کمتر می شود و به حملات خفیف تبدیل می شود. با این حال، آنها می توانند پس از مکرر TBI، مسمومیت، در شرایط شدید، در برابر پس زمینه آسیب شناسی عروق مغزی، ایجاد آراکنوئیدیت پس از سانحه، دوباره ظاهر شوند.
- سندرم نارکولپتیک با علت تروماتیک در 14 درصد موارد مشاهده می شود. معمولاً خود را در برابر پس زمینه سایر پیامدهای TBI ناشی از اختلال عملکرد ساختارهای مجتمع لیمبیک-شبکه نشان می دهد (به فصل 13 مراجعه کنید).
- شکل نورواندوکرین-متابولیک سندرم هیپوتالاموس از نظر بالینی در دوره طولانی مدت آسیب سر بسته تشکیل می شود. اغلب اختلالات نوروتروفیک همزمان وجود دارد. سندرم های عصبی غدد اصلی و سیر بیماری در بخش توضیح داده شده است. 12.4;
- سندرم های کانونی مغزی در بیماران با ترومای متوسط و شدید بسیار بیشتر رخ می دهد و در دومی در 60 درصد موارد پیشرو هستند. بعلاوه
Iba مغز، یکی از علل شایع ضایعات کانونی، آسیب سر باز است. شدت اختلالات کانونی در دوره طولانی آسیب بسیار کمتر از دوره حاد است. رگرسیون در اکثر سندرم ها به طور فعال در ماه های اول و سال اول پس از TBI رخ می دهد، با این حال، جبران و سازگاری با نقص در آینده امکان پذیر است. در عین حال، سرعت و درجه بازیابی عملکردها به وضوح به ماهیت علائم عصبی بستگی دارد. به عنوان مثال، اختلالات حرکتی و هماهنگی هرمی، آفازی، آپراکسی معمولاً سریعتر و کاملتر از بینایی (مثلاً همیانوپسی) و نوروپاتی عصب شنوایی پسرفت می کنند. سندرم های اکستراپیرامیدال - پارکینسونیسم (گاهی اوقات همی پارکینسونیسم)، کره، آتتوز و غیره - نادر هستند (در 1-2٪ موارد)، به کندی پیشرفت می کنند، شدت آنها به درجه ای که با علت های مختلف بیماری مشاهده می شود نمی رسد (به فصل 10 مراجعه کنید). )... با این حال، شدت نقص حرکتی، مانند سایر پیامدهای مستقیم TBI، می تواند در برابر پس زمینه آسیب شناسی عروق مغزی مرتبط افزایش یابد.
اختلالات عصبی کانونی، به عنوان یک قاعده، با سایر پیامدهای TBI ترکیب می شود: با یک آسیب باز، بیشتر با تشنج صرع، با یک بسته - با دیستونی رویشی، وستیبولوپاتی، لیکورودینامیک، اختلالات روانی.
2) پیامدهای غیر مستقیم (غیر مستقیم). ویژگی های آنها:
الف) به عنوان یک قاعده، پس از آسیب سر بسته، اغلب خفیف، متوسط رخ می دهد. ب) چندین ماه، سالها پس از دوره حاد آسیب تشکیل می شوند. ج) پاتوژنز بر اساس اختلالات غدد درون ریز-متابولیک، خودایمنی، آنژیو دیستونیک ناشی از آسیب شناسی ساختارهای لیمبیک-شبکه مغز است. د) یک دوره پیشرونده با دوره های تشدید، بهبودی نسبی.
سندرم های اصلی:
- عوارض عروقی در اواخر دوره آسیب سر بسته در 80٪ بیماران آشکار شد که عمدتاً درمان نشده و بد درمان شده اند (Makarov A. Yu., Pomnikov V. G., 1996).
- فشار خون شریانی علامت دار این بیماری در 24-18 درصد افرادی که TBI بسته شده اند و در 70 درصد آنها 5 تا 20 سال پس از آسیب ایجاد می شود. معیارهای اصلی تشخیصی و تفاوت با فشار خون بالا: بروز پس از TBI، معمولاً در پس زمینه سایر عواقب تروما. اعداد نسبتاً کم، ناپایداری بالا و عدم تقارن فشار خون (به 20-40 میلی متر می رسد) در طی سالیان متمادی. عدم وجود موازی بین مدت زمان افزایش فشار خون و وضعیت فوندوس؛ هیپرتروفی بطن چپ قلب دیر ایجاد می شود و نه همیشه. بدون سندرم کلیوی مرحله بندی در طول دوره بیماری مشاهده نمی شود، که با یک دوره طولانی مدت با بهبودی و تشدید تحت تأثیر مشخص می شود. عوامل نامطلوب(شرایط استرس زا، عفونت ها، سوء مصرف الکل).
عوارض: PNMK (عمدتاً بحران)، سکته مغزی ایسکمیک (معمولاً هنگامی که با آترواسکلروز مغزی ترکیب می شود).
- آترواسکلروز اولیه عروق مغز. کمک به آنژیودیستونی، چربی و سایر اختلالات متابولیک، اندوکرینوپاتی ناشی از TBI. این بیماری بیشتر از جمعیت سالم رخ می دهد، معمولاً پس از چندین سال جبران بیماری تروماتیک در سن 30-40 سالگی تشخیص داده می شود. اغلب با آترواسکلروز آئورت، شریان های محیطی و کرونر، فشار خون شریانی علامت دار ترکیب می شود. منجر به پیشرفت اختلالات روانی (شامل ویژگی های تروماتیک و عروقی) می شود. عوارض: ایسکمی گذرا، سکته مغزی، زوال عقل.
- آراکنوئیدیت مغزی پس از سانحه (در 7 تا 10 درصد افرادی که TBI بسته داشته اند تشخیص داده می شود). ماهیت خودایمنی این فرآیند، مدت زمان فاصله نور پس از آسیب را تعیین می کند. آراکنوئیدیت فعال (محلی) از نظر بالینی اغلب در دوره های 6 ماهه تا 1.5-2 سال ظاهر می شود. شدت TBI متفاوت است. مسائل بالینی، تشخیص، بهویژه تفاوتهای بین آراکنوئیدیت فعال و تغییرات آتروفیک و کیستیک باقیمانده چسبنده پس از آسیب مغزی و آسیب سر باز، در Ch. 6.
3. ویژگی های عواقب TBI باز:
الف) نقص در جمجمه به دلیل آسیب و (یا) جراحی بعدی، اجسام خارجی در داخل جمجمه. هنگامی که اندازه آن در جمجمه اندازهگیری شده از 3 * 1 سانتیمتر (مساحت 3 سانتیمتر مربع) یا با ناحیه کوچکتر در صورت وجود نبض در مغز، بزرگتر تلقی میشود.
ب) خطر عفونت و وقوع زیاد باشد عوارض چرکی: مننژیت، مننژوانسفالیت (اغلب عود کننده)، آبسه مغزی.
ج) احتمال لیکوره قاعده ای (بینی، گوش) پس از ضربه، معمولاً به دلیل شکستگی استخوان های قاعده جمجمه. لیکوره طولانی مدت (تا 3 سال یا بیشتر) در 60-70٪ موارد علت مننژیت چرکی عود کننده است.
د) عوارض ناشی از تغییرات سیکاتریسیال در غشای مغز (تشنج صرع جکسونی، هیدروسفالی انسدادی و غیره) وجود دارد.
ه) غلبه (برخلاف TBI بسته) سندرم های کانونی مغزی بر روی گیاهی- عروقی، عصبی غدد درون ریز، نوروسوماتیک و غیره، ناشی از اختلال عملکرد ساختارهای مجتمع لیمبیک-شبکه ای.
و) محدودیت فرآیند غشای چسب توسط ناحیه زخم، برخلاف آراکنوئیدیت منتشر مغزی، مشخصه آسیب سر بسته.
g) حداکثر تظاهرات بالینی در دوره حاد تروما، بازگشت رضایت بخش (در موارد بدون عارضه) علائم کانونی در دوره های متوسط در دوره های دور.
4. داده های مطالعات اضافی:
- مطالعه CSF: فشار (تعیین ماهیت نقض پویایی CSF در دوره های حاد و طولانی مدت آسیب). ترکیب CSF: گلبول های قرمز - شیئی سازی کوفتگی مغز، خونریزی زیر عنکبوتیه. نوترو-
Ayl pleocytosis یکی از عوارض مننژیت چرکی است. افزایش محتوای پروتئین در دوره حاد mu1vma شدید (تا 3 گرم در لیتر و بالاتر) بیشترین میزان را دارد و به دنبال آن کاهش می یابد. لاکتات - افزایش به 3-5 میلی مول در لیتر یا بیشتر نشان دهنده شدت آسیب و پیش آگهی ضعیف است. محصولات پراکسیداسیون لیپید (افزایش محتوای آلدئید مالونیک با شدت آسیب مرتبط است). مواد فعال فیزیولوژیکی (نوروپپتیدها، واسطه های آمین بیوژنیک، آنزیم).
شما) قضاوت در مورد شدت عواقب TBI، عمدتا
شکل گیری ضایعه (مشخص ترین تغییرات در آسیب شناسی ساختارهای لیمبیک-شبکه ای مغز)؛
echo-EG - قضاوت تقریبی در مورد وجود هیدروسفالی، جابجایی ساختارهای میانی مغز به دلیل هماتوم مننژ و داخل مغزی.
- CT، MRI - روش های بسیار آموزنده تصویربرداری از مغز، که اجازه می دهد تا وضعیت سیستم بطنی، فضای زیر عنکبوتیه، ماده مغز را روشن کند. فرم بالینی TBI، به ویژه شدت آسیب، وجود هماتوم داخل مغزی و مننژیال، هیگروما. برای ردیابی پویایی روند بازیابی عملکردها در دوره میانی TBI. برای به دست آوردن اطلاعات در مورد ماهیت و محلی سازی کانون های آسیب مغزی (کیست ها، تغییرات سیکاتریسیال-آتروفیک) در دوره طولانی مدت TBI. تعیین نشانه های درمان جراحی؛ برای روشن شدن پیش آگهی بالینی، میزان محدودیت زندگی بیمار در دوره طولانی مدت آسیب؛
- PET (توموگرافی گسیل پوزیترون). این روش اجازه می دهد تا بر اساس تعیین سطح متابولیسم انرژی (با توجه به مصرف گلوکز و وضعیت جریان خون)، تغییرات عملکردی در بافت مغز، محلی سازی و میزان آسیب آن را تعیین کند. در دوره طولانی مدت TBI، حساسیت بیشتری نسبت به CT در تعیین آسیب به قشر، و به ویژه به ماده خاکستری زیر قشری، آسیب به هسته های بازال مخچه را آشکار می کند. PET برای بهینهسازی تاکتیکهای درمانی در مواردی که علائم بالینی با حجم آسیب مغزی مطابق با دادههای CT یا MRI مطابقت ندارد، نشان داده میشود (Rudas M. S. et al., 1996).
- اشعه ایکس از استخوان های جمجمه - شناسایی شکستگی استخوان های جمجمه، تعیین نقص استخوان، محل و اندازه آن، اجسام خارجی داخل جمجمه.
- EEG - در دوره طولانی تروما برای تعیین محل آسیب مغزی، به ویژه ساختارهای مزودینسفالیک، تنه، شیئی سازی ماهیت صرعی تشنج، به منظور قضاوت در مورد پویایی فرآیند استفاده می شود.
- REG - اجازه می دهد تا وجود و شدت اختلالات آنژیودیستونیک را در دوره طولانی مدت TBI با دیستونی رویشی، فشار خون شریانی روشن کند.
- تحقیقات ایمونولوژیک برای قضاوت در مورد پاتوژنز عواقب TBI، به ویژه آراکنوئیدیت مغزی، برای شناسایی وضعیت نقص ایمنی استفاده می شود.
- معاینه چشمی و گوش و حلق و بینی؛
- معاینه جسمی و غدد درون ریز (شناسایی آسیب شناسی عصبی و عصبی غدد درون ریز).
- تحقیقات روانشناختی تجربی (در یک دوره طولانی مدت برای عینیت بخشیدن به ماهیت و درجه اختلالات روانی، به ویژه نقص شناختی).
تشخیص های افتراقی
عمدتاً در دوره طولانی مدت TBI و در غیاب یا سابقه ناقص که احتمال آسیب را نشان می دهد، انجام می شود، به دلیل نیاز به: 1) روشن شدن علت تشنج صرع، نارکولپسی و سایر شرایط حمله ای. 2) تعیین علت آراکنوئیدیت مغزی، مننژیت چرکی؛ 3) تشخیص هماتوم ساب دورال (عمدتا در بیماران مسن با آسیب شناسی عروقی؛ 4) تشخیص زوال عقل. 5) در برخی شرایط دیگر.
سیر و پیش آگهی
به دلایل متعددی، پیش بینی سیر بیماری تروماتیک در دوره های حاد و میانی TBI بسیار دشوار است. دشوارترین پیش آگهی پیامدهای دراز مدت تروما، میزان محدودیت فعالیت زندگی و سطح سازگاری مجدد اجتماعی و کاری قربانیان است. برخی از نکات مهم پیش آگهی:
1. شدت جراحت. در مرحله عواقب دور، آنها همگرا می شوند تظاهرات بالینیآسیب سر بسته خفیف و متوسط، عمدتاً به دلیل شکست ساختارهای عمدتاً لیمبیک-شبکه ای مغز، در حالی که در ترومای شدید، ضایعات کانونی مغزی به طور قابل توجهی بیشتر مشاهده می شود (شوگام I.I.، 1989؛ Mikhailenko A.A. و همکاران، 1993). ایجاد عواقب غیرمستقیم آسیب سر بسته (آراکنوئیدیت، عوارض عروقی) نه تنها پس از ضربه شدید، بلکه پس از ترومای جزئی نیز امکان پذیر است. در عین حال، جبران اختلالات پس از سانحه در دوره طولانی تروما بیشتر در افرادی مشاهده می شود که آسیب شدید مغزی دیده اند (Burtsev E. M., Bobrov A. S., 1986). نقص شناختی و اختلالات رفتاری پس از ضربه خفیف در اغلب موارد در عرض 3 ماه پسرفت می کند.
2. سن قربانی در زمان جراحت. به عنوان مثال، در TBI شدید، وابستگی کاهش بازیابی خوب عملکردها از 44٪ در کودکان و 39٪ در جوانان به 20٪ در سالمندان و افراد مسن وجود دارد (Konovalov A.N. و همکاران، 1994).
3. موضوع ضایعه و ماهیت سندرم بالینی (پیشآگهی نسبتاً بهتر در سندرم کانونی مغزی، بهویژه در افراد با آسیب سر باز، نسبت به اختلالات مغزی عمومی).
4 اهمیت بدون شک کامل بودن زمان و حجم درمان قربانیان در دوره های حاد و میانی آسیب است. ناشناخته در دوره اولیه TBI خفیف و نقض رژیم پزشکی و حفاظتی یکی از دلایل اصلی بهبودی و غالباً پیشرونده بیماری تروماتیک است.
5. عوامل اجتماعی: تحصیلات، مهارت های حرفه ای، شرایط کاری، زندگی روزمره و غیره.
به طور کلی، با TBI خفیف، پیش آگهی برای زندگی، حفظ فعالیت حیاتی، موقعیت اجتماعی و بازیابی ظرفیت کاری معمولا مطلوب است. در مورد ترومای متوسط، اغلب می توان به ترمیم کامل کار و فعالیت اجتماعی بیماران دست یافت، با این حال، عواقب شرح داده شده در بالا نیز ممکن است، به یک درجه یا دیگری زندگی بیماران را محدود می کند. در TBI شدید، میزان مرگ و میر به 30-50٪ می رسد. تقریبا نیمی از بازماندگان دارای ناتوانی قابل توجه، شکست اجتماعی و ناتوانی شدید هستند.
بهبود عملی در حدود 30 درصد از افرادی که آسیب سر بسته داشته اند مشاهده می شود. بقیه انواع مختلفی از دوره بیماری تروماتیک دارند:
1. ماده با تثبیت مداوم علائم بالینی و حداکثر توانبخشی بیمار. مشاهده می شود، به عنوان یک قاعده، در کودکان، افراد جوان و میانسال، سالمندان و افراد مسن، نادر است.
2. گذشت با دوره های جبران عواقب مستقیم تروما و بهبودی. دلایل: صدمات مکرر، مسمومیت، عفونت، شرایط کاری منع مصرف. هیچ رابطه مستقیمی بین ماهیت، شدت آسیب و زمان جبران و پیشرفت وجود ندارد.
3. پیشرونده با افزایش شدت علائم عصبی، اختلالات روانی، ظهور و توسعه آسیب شناسی عروقی (فشار خون شریانی، آترواسکلروز). دومی می تواند در پس زمینه جبران کامل، اما ناپایدار در زمان های مختلف پس از آسیب یا در سن پیش از بازنشستگی پس از یک دوره طولانی مدت جبران پایدار برای اختلالات پس از سانحه ایجاد شود. تظاهرات عروقی بیماری در 40 درصد از بیماران مسن به طور قابل توجهی سایر عواقب TBI را تشدید می کند.
اصول درمان در دوره های حاد و میانی TBI
1- مراحل و تداوم درمان:
الف) در مرحله پیش بیمارستانی(در صحنه) - از بین بردن عوارض تهدید کننده زندگی (خفگی، خونریزی، sh ° k، سندرم تشنج).
ب) درمان بستری با در نظر گرفتن ماهیت و شدت TBI اجباری است. بیشترین مصلحت در بخش جراحی مغز و اعصاب است (در صورت لزوم اقدامات احیا، مشاهده فشرده، مداخله جراحی). احتمالاً در بخش عصبی (آسیب جزئی)؛ در بیمارستان تروما (آسیب همزمان در مورد TBI خفیف یا متوسط).
2. رعایت شرایط بستری در بیمارستان، استراحت در بستر و درمان بهینه بسته به شکل (شدت)، ماهیت TBI (باز، بسته، ترکیبی، ترکیبی، ثانویه، مکرر و غیره).
الف) ضربه مغزی استراحت در بستر برای 3-5 روز، بستری در بیمارستان 7-10 روز، گاهی اوقات تا 2 هفته، با در نظر گرفتن مشاهده پویا بیمار. درمان دارویی - مسکن ها، آرام بخش ها، داروهای گیاه گردان، کم آب کننده؛
ب) کوفتگی مغزی درجات خفیف و متوسط. استراحت در بستر از 7 روز (کبودی خفیف) تا 2 هفته (کبودی متوسط). درمان بستری تا 3-4 هفته. جهت ها دارودرمانی: بهبود میکروسیرکولاسیون و خواص رئولوژیکی خون، کاهش درجه هیپوکسی (رئوپلی گلوکین، کاوینتون، ترنتال، سولکوسریل، گلوکز-پتاسیم و: مخلوط سولین)، کم آبی، آنتی هیستامین هاآنتی بیوتیک هایی که به سد خونی مغزی نفوذ می کنند و سایر داروها با در نظر گرفتن ویژگی های تصویر بالینی.
ج) کوفتگی شدید و فشرده سازی تروماتیک حاد مغز. درمان بستری معمولاً بیش از یک ماه است (گاهی اوقات
2 تا 3 ماهگی) با در نظر گرفتن شدت بیماری، عوارض، از درمان جراحی استفاده می شود. جهت درمان دارویی: مبارزه با هیپوکسی مغزی، سندرم DIC، محاصره نوروژتاتیو، اصلاح فشار خون داخل جمجمه. اندیکاسیون های جراحی: فشرده سازی تروماتیک حاد (هماتوم، هیگروما، مناطق له شده، دررفتگی شدید مغز)، شکستگی های افسرده طاق جمجمه و
دیگران؛
د) آسیب سر باز، به ویژه شکستگی قاعده جمجمه، خرد شده و زخم های گلوله... طول مدت درمان بستری، با در نظر گرفتن نوع و شدت آسیب، ماهیت عوارض (خونریزی های داخل جمجمه، مننژیت، مننژوانسفالیت و غیره). اصلی ترین آنها آنتی باکتریال و عمل جراحي... حجم و تاکتیک دومی به ویژگی های آسیب بستگی دارد.
3. با در نظر گرفتن ویژگی های درمان، بسته به سن قربانی، آسیب شناسی جسمی تشدید کننده ( بیماری هیپرتونیک, دیابت، ذات الریه مزمن و غیره) - برای بیماران مسن لازم است: دوز کمتر دارو، احتیاط در کم آبی، استفاده فعالعوامل ضد پلاکتی، هوشیاری به آسیب شناسی عروق مغزی همزمان، احتمال تشکیل هماتوم ساب دورال.
4. درمان ویژه برای عوارض TBI - تشنج صرع، وستیبولوپاتی، اختلال عملکرد اتونوم، مننژیت چرکی (با ترومای باز، به ویژه، شکستگی قاعده جمجمه، لیکوره)، ذات الریه، و غیره. 5. از وسایل مدرن- بسیار موثر Neurostim
تخصص پزشکی و اجتماعی. معیارهای VUT
1. در دوره های حاد و میانی آسیب سر بسته:
الف) با ضربه مغزی VN-1 - 1.5 ماه، در برخی موارد (ادامه دارد احساس ناخوشی، شرایط کاری نامطلوب) تا 2-3 ماه؛
ب) با کوفتگی خفیف مغز VL - 1، 5-2 ماه.
ج) با آسیب متوسط VL - 2.5-4 ماه، شرایط به نزدیکترین پیش بینی زایمان بستگی دارد. در صورت تداوم پسرفت علائم، ادامه درمان با تصمیم CEC تا 6 ماه یا بیشتر امکان پذیر است. در صورت مشاهده علائم ناتوانی مداوم، توصیه می شود 2 تا 3 ماه پس از آسیب به BMSE مراجعه کنید.
د) با آسیب شدید، پیش آگهی زایمان برای مدت طولانی نامطلوب است، بالینی مشکوک است. بنابراین، VL، به عنوان یک قاعده، نباید بیش از 3-4 ماه طول بکشد.
2. در دوره های حاد و میانی TBI باز، دوره های VL بسته به حجم جراحی، شدت و ماهیت عوارض چرکی متفاوت است. تمدید درمان در مرخصی استعلاجی برای بیش از 4 ماه با ترمیم مداوم عملکردها (با در نظر گرفتن پیش آگهی بالینی و زایمان) امکان پذیر است.
3. در دوره طولانی مدت TBI، بیماران به طور موقت از نظر جبران ناتوانی در جریان یک بیماری تروماتیک، عوارض آشکار می شوند (هماتوم ساب دورال مزمن، مننژیت چرکی همراه با لیکوره، تشنج صرع، آراکنوئیدیت مغزی، آسیب شناسی عروقیو غیره.). معاینه بستری معمولاً ضروری است، درمان، که شرایط آن بسیار فردی است، با توجه به ویژگی های عوارض، شدت جبران خسارت تعیین می شود. پس از تشنج شدید تشنجی، بحران شدید فشار خون، بیماران به مدت 2-3 روز به طور موقت از کار می افتند. VL همچنین در مورد پلاستیک های نقص جمجمه، ترمیمی، جراحی بای پس تعیین می شود.
دلایل اصلی محدود کردن زندگی در دوره طولانی مدت TBI
تنوع، ترکیبات مختلفی از سندرم های بالینی در نظر گرفته می شود که اغلب تأثیر پیچیده ای بر وضعیت زندگی و ظرفیت کاری بیماران دارد.
1. سندرم دیستونی رویشی. فعالیت حیاتی هم به دلیل اختلالات دائمی و هم شرایط بحرانی محدود می شود. آنها همچنین پتانسیل کار بیماران را تعیین می کنند.
2. اختلالات روانی. سندرم های آستنیک، آستنو-هیپوکندریاکال با کاهش فعالیت، ناتوانی در استرس طولانی مدت فکری و جسمی، غلبه یک پس زمینه خلقی افسردگی و روانی - با بی ثباتی عاطفی قابل توجه، تمایل به طغیان عاطفی، گیجی آشکار می شود. در دستیابی به هدف تعیین شده رشد شخصیت آسیب شناختی امکان پذیر است. برای سندرم آستنورگانیک، یک نقص شناختی معمول است: حافظه، توجه کاهش می یابد، جذب چیزهای جدید دشوار می شود و حجم ادراک کاهش می یابد. ناتوانی ها (بسته به شدت و ویژگی های بالینی سندرم) با نقض سازگاری اجتماعی، به ویژه، رفتار موقعیتی در محل کار، در روابط خانوادگی آشکار می شوند. رفتار نامناسب در شرایط بحرانی (بیماری، حادثه)، عدم تمایل به بازگشت به کار پس از آسیب، عدم علاقه به رویدادهای اجتماعی و شخصی. توانایی یادگیری (کسب یک حرفه جدید) کاهش می یابد و استرس طولانی مدت ذهنی و جسمی غیرممکن می شود. این منجر به بدتر شدن کیفیت زندگی می شود، می تواند باعث کاهش مداوم ظرفیت کار، نیاز به محدودیت در فعالیت های کاری به توصیه KEK شود، و اگر تغییر تلفظ شدهروان و تعریف گروه دوم ناتوانی.
زوال عقل ناشی از آسیب ناشی از کاهش مداوم و بارز حافظه، هوش، عدم جهت گیری در مکان، زمان منجر به عدم امکان سلف سرویس می شود.
3. اختلالات حلزون وستیبولار اغلب پیشرونده است، همراه با بحران دهلیزی، باعث کاهش استقامت در برابر تأثیرات تعدادی از عوامل در زندگی روزمره و در محل کار می شود: تغییر شدید در وضعیت سر، تنه، افزایش قد، رانندگی. ، چشم را به اجسام متحرک ثابت می کند. توانایی حرکت محدود است. اختلال شنوایی قابل توجه باعث کاهش توانایی برقراری ارتباط می شود. از این رو، محدودیت های فعالیت زندگی در زندگی روزمره، انواع منع مصرف و شرایط کاری قابل درک است. دومی بسیار فردی است، زیرا شدت اختلالات حلزون وستیبولار و ویژگی های حرفه را در نظر می گیرد: کم شنوایی خفیف مجاز است (شنوایی برای تماس با افراد در حین زایمان ضروری است)، نقص شنوایی و تشدید وستیبولوپاتی در هنگام قرار گرفتن در معرض امکان پذیر است. به عوامل جوی، سر و صدای بیش از حد، ارتعاش، و غیره مشاغل در خدمت حرکت انواع مختلف حمل و نقل مرتبط با ماندن در ارتفاع، زیر زمین، در مکانیسم های متحرک (در مورد اختلال عملکرد دهلیزی مشخص) و غیره.
4. نقض پویایی CSF می تواند منجر به محدودیت قابل توجه زندگی و عدم امکان کار شود که نیاز به استرس فیزیکی قابل توجه یا متوسط اما ثابت دارد که در شرایط نامساعد جوی تحت تأثیر عوامل روانی جریان دارد.
5. تشنج صرع بدون شک زندگی را تحت تاثیر قرار می دهد، می تواند منجر به محدودیت یا ناتوانی بیماران در دوره طولانی مدت TBI شود. این امر احتمال بهبودی و تبدیل تشنج، ظهور آنها تحت تأثیر عوامل مختلف نامطلوب، ترکیبی با اختلالات روانی را در نظر می گیرد.
6. سندرم نارکولپتیک، با در نظر گرفتن ضروری بودن حملات به خواب رفتن، احتمال حملات کاتاپلکتیک، زندگی و کار را به دلیل نقض دوره ای کنترل بیمار بر رفتار خود، خطر تأثیرات نامطلوب بر او یا دیگران محدود می کند.
^ CM7. اختلال عملکرد متابولیک نورواندوکرین و اختلالات نوروتروفیک پیدایش هیپوتالاموس. درجه و ماهیت تأثیر آنها بر عملکردهای حیاتی به سندرم خاص بستگی دارد. درمان پذیری آن این همچنین پتانسیل کار بیمار را تعیین می کند.
8. سندرم های کانونی مغزی بسته به ماهیت، شدت، توانایی جبران بر زندگی و ظرفیت کاری تاثیر می گذارد.
9. در صورت پیامدهای غیرمستقیم TBI (فشار خون علامت دار شریانی، تصلب شرایین زودرس، سایر عوارض جسمی، آراکنوئیدیت مغزی)، درجه و ماهیت محدودیت فعالیت زندگی نه تنها به ویژگی های بالینی آنها بستگی دارد، بلکه در ترکیب با سایر موارد ( مستقیم) پیامدهای تروما.
10. با آسیب سر باز، قضاوت در مورد محدودیت زندگی و توانایی کار بیمار، همراه با دلایل ذکر شده در بالا، به عوامل اضافی بستگی دارد: فشار، تابش و غیره.
ب) عواقب عوارض چرکی (مننژوانسفالیت و غیره) و همچنین خطر آنها در صورت وجود لیکوره.
نمونه هایی از فرمول تشخیص در دوره طولانی تروما
- پیامدهای بلند مدتآسیب سر بسته با وستیبولوپاتی متوسط و سندرم آستنیک. وضعیت غرامت پایدار؛
- پیامدهای طولانی مدت آسیب سر بسته (کوفتگی شدید مغز) با همی پارزی سمت راست نسبتاً مشخص، عناصر آفازی حرکتی، تشنج های تونیک-کلونیک ژنرالیزه ثانویه نادر. جبران ناپایدار؛
- پیامدهای طولانی مدت آسیب مکرر سر بسته با فشار خون شریانی پس از سانحه (با بیان متوسط)، کاهش شنوایی حسی عصبی دو طرفه با قابل توجه
کاهش شنوایی، سندرم روانی. دوره بهبودی با تشدید مکرر؛
- عواقب طولانی مدت زخم قطعه قطعه نافذ ناحیه جداری راست با نقص جمجمه 3x4 سانتی متر، قطعات فلزی کوچک در ماده مغز، همی پارزی خفیف سمت چپ، سندرم استنورگانیک. وضعیت غرامت پایدار.
انواع و شرایط کاری منع مصرف
1. کلی: استرس فیزیکی و عصبی قابل توجه، نوسانات شدید فشار اتمسفر، قرار گرفتن در معرض مواد سمی و غیره.
2. فردی: بسته به سندرم زمینه ای یا ترکیبی از چند سندرم که ماهیت و درجه محدودیت زندگی بیمار را تعیین می کند.
بیماران توانا
1. افرادی که تحت یک ضربه خفیف سر قرار گرفته اند، کمتر اوقات به طور متوسط بسته شده اند، عملا بهبود یافته اند، نقص را در دوره حاد به طور کامل جبران می کنند، بدون نارسایی اجتماعی.
2. بیمارانی که در صورت عدم وجود عوامل منع مصرف در کار تخصصی خود یا با اختلالات خفیف، در صورت امکان اشتغال منطقی با محدودیت های توصیه KEK، جبران خوبی برای عملکردهای مختل شده دارند.
3. بیماران بعد از جمجمه، بدون جسم خارجی در حفره جمجمه، سایر عواقب قابل توجهیصدمات و به طور منطقی به کار گرفته می شود (اغلب یک سال پس از عمل).
نشانه های ارجاع به BMSE
1. پیش آگهی نامطلوب بالینی و زایمان به دلیل اختلالات شدید عملکردی و محدودیت قابل توجه زندگی، علیرغم اقدامات درمانی و بهبودی انجام شده.
2. سیر بهبودی یا پیشرونده بیماری تروماتیک (عوارض دیررس، بیماری های عروقیآراکنوئیدیت مغزی و غیره).
3. ناتوانی در بازگشت به کار در تخصص اصلی، از دست دادن قابل توجه درآمد، وجود عوامل منع در کار که طبق نتیجه گیری KEK قابل حذف نیست.
لیست حداقل امتحانات برای قبولی در ITU
1. نتایج پونکسیون کمری.
2. کرانیوگرام، در صورت لزوم، تصویر بینایی.
3. Echo-EG، EEG، REG (با توجه به نشانه ها).
4. CT و / یا MRI.
5. داده های معاینه چشمی و گوش و حلق و بینی.
6. داده های معاینه درمانگر. متخصص غدد.
7. تحقیقات روانشناختی تجربی.
8. تجزیه و تحلیل کلینیکی خون، ادرار.
معیارهای ناتوانی
برخی مقررات کلی:
1. هنگامی که در 6-12 ماه اول بررسی شد. پس از TBI، نقش اصلی را شدت تروما، اختلالات ناشی از آسیب شناسی ارگانیک کانونی مغز ایفا می کند.
2. در درازمدت، عواقب ترومای نسبتاً جزئی در 60 درصد موارد منجر به ناتوانی شدید می شود.
3. پیامدهای غیرمستقیم آسیب سر بسته، سیر پیشرونده بیماری تروماتیک ممکن است مبنای تعریف اولیه ناتوانی سال ها پس از لحظه آسیب باشد.
4. پویایی مثبت احتمالی ناتوانی، بازگشت به کار در ارتباط با تثبیت، کاهش شدت نقص عصبی، فراوانی حالت های حمله ای، عملیات بازسازی موفق (برای نقص جمجمه، لیکوره).
5. در تعیین ناتوانی، عامل سن مهم است: در سالمندی و سالمندی، علائم کانونی بارزتر و بدتر است، آسیب شناسی عروقی و جسمی تشدید می شود، دوره های میانی و دور آسیب طولانی می شود، درجه فرسودگی افزایش می یابد.
گروه اول:اختلالات برجسته مداوم یا ترکیب آنها، که منجر به محدودیت شدید زندگی می شود (طبق معیارهای اختلال در توانایی حرکت مستقل، جهت گیری، سلف سرویس درجه سوم).
گروه دوم:اختلالات شدید ناشی از نقایص عصبی یا ذهنی که منجر به محدودیت قابل توجه زندگی می شود (با توجه به معیارهای محدود کردن توانایی کار در درجه سوم، دوم، سلف سرویس، جهت گیری، کنترل بر رفتار درجه دوم). علت ناتوانی می تواند مجموعه ای از سندرم های عصبی با شدت های مختلف و با آسیب همزمان - آسیب شناسی همزمان سیستم اسکلتی عضلانی، اندام های داخلی باشد. که در آن
انواع خاصینیروی کار می تواند تحت شرایط طراحی شده خاص قابل دسترسی باشد.
گروه III:محدودیت متوسط فعالیت زندگی (با توجه به معیارهای اختلال در توانایی کار، حرکت، جهت گیری درجه اول). این عوامل اجتماعی را در نظر می گیرد: سن، تحصیلات، فرصت های بازآموزی و بازآموزی و غیره.
بیماران مبتلا به آسیب مغزی تروماتیک مداوم، که با اختلالات حرکتی مشخص، آفازی، هیدروسفالی پیشرونده، زوال عقل، با نقص استخوانی گسترده یا جسم خارجیدر ماده مغزی با بی اثر بودن اقدامات توانبخشی، گروه ناتوانی پس از 5 سال مشاهده به طور نامحدود تعیین می شود.
دلایل ناتوانی بسته به شرایط آسیب متفاوت است: 1) بیماری شایع; 2) جراحتی که در طول خدمت سربازی وارد شده است. مدارک مستند جراحت مورد نیاز است. با این حال، در صورت عدم وجود مدارک پزشکی نظامی، رابطه علت و معلولی عواقب آسیب، ضربه مغزی، قطع عضو توسط IHC بر اساس سایر اسناد نظامی (ویژگی ها، لیست جوایزو دیگران)، اگر حاوی نشانه هایی از آسیب، کوفتگی، آسیب باشند. دلیل ناتوانی "در ارتباط با خدمت سربازی"، اما مرتبط با "انجام وظایف خدمت سربازی" بدون مدارک پزشکی نظامی ثابت می شود، اگر آسیب در طول خدمت سربازی یا حداکثر 3 ماه پس از اخراج از ارتش رخ داده باشد. 3) آسیب زایمان (طبق "دستورالعمل های روش شناختی برای تعیین علل ناتوانی"). در این مورد، BMSE مسئول تعیین درجه از دست دادن توانایی حرفه ای برای کار است (" مقررات ..." مورخ 23 آوریل 1994، شماره 392). 4) ناتوانی از کودکی.
اساس تشخیص کودک به عنوان یک فرد معلول (اغلب برای یک دوره 6 ماهه تا 2 ساله) اختلالات حرکتی، ذهنی، گفتاری پس از TBI است.
پیشگیری از معلولیت
1. پیشگیری اولیه: پیشگیری از موقعیت هایی که منجر به آسیب به طور کلی و TBI به طور خاص می شود.
2. پیشگیری ثانویه: الف) رعایت شرایط استراحت در بستر، بستری در بیمارستان، میزان بهینه اقدامات درمانی و توانبخشی، از جمله مداخله جراحی در دوره های حاد و میانی آسیب.
ب) مراقبت های پزشکی از قربانیان پس از ترخیص از بیمارستان: کسانی که آسیب جدی دیده اند باید تحت نظر باشند.
2 بار در ماه در 2 ماه اول پس از ترخیص، سپس حداقل
3-4 بار در سال؛ پس از ترومای خفیف و متوسط، دفعات معاینه یک بار در ماه به مدت 3 ماه پس از ترخیص، سپس هر 3 ماه یک بار است. ج) پایبندی به شرایط VL (با در نظر گرفتن شدت TBI، اثربخشی درمان، حرفه و درد شرایط کاری
پا)؛ د) طولانی شدن VL برای درمان بعدی بیماران با پیش آگهی بالینی و زایمان نسبتاً مطلوب، ایجاد شرایط کاری تسهیل شده برای مدت معین طبق نتیجه گیری KEC یک موسسه پزشکی و پیشگیری کننده. ه) جراحی پلاستیک اولیه نقص قابل توجه جمجمه با هموگرافت، اتوپلاستی.
3. پیشگیری سوم: الف) پیشگیری از عوارض در افراد با عواقب آسیب سر باز: جراحی به موقع در صورت لیکوره پایه. درمان بهینه برای بیماران مبتلا به عوارض عروقی و آراکنوئیدیت مغزی با آسیب سر بسته. ب) اشتغال منطقی افراد دارای معلولیت
گروه سوم، حذف تأثیر عوامل نامطلوب در زندگی روزمره، در محل کار. ج) تعیین معقول و به موقع ناتوانی با در نظر گرفتن درجه و ماهیت معلولیت. د) اجرای سایر اقدامات حمایتی اجتماعی.
توانبخشی
اصول اساسی (Ugryumov V.M. et al., 1979; Arbatskaya Yu. D., 1981): 1) پیچیدگی اقدامات درمانی و توانبخشی. 2) مراحل و تداوم درمان. 3) تأثیر مستقیم بر شخصیت بیمار با در نظر گرفتن ویژگی های پیش از بیماری. اساس توانبخشی بیمار با عواقب TBI باید یک برنامه فردی باشد که با در نظر گرفتن پتانسیل توانبخشی، از جمله طیف وسیعی از اقدامات پزشکی و اجتماعی و فراهم کردن دستیابی به حداکثر سطح توانبخشی - کامل تهیه شده است. ، جزئی یا خانگی.
1. توانبخشی پزشکی. درمان توانبخشی در دوره های میان مدت و طولانی مدت آسیب: الف) در بخش عصبی، بیمارستان یا مرکز توانبخشی، بخش توانبخشی پلی کلینیک، در خانه، با در نظر گرفتن ماهیت نقص پس از سانحه. ب) در بیمارستان جراحی مغز و اعصاب: پلاستیک نقص استخوان جمجمه، سایر عملیات های ترمیمی.
2. توانبخشی حرفه ای. با در نظر گرفتن سن بیمار، ویژگی های اختلال، آموزش در یک تخصص جدید، بازآموزی و به دنبال آن اشتغال منطقی انجام می شود. توصیه های خاص زایمان باید ویژگی های بالینی و دوره بیماری تروماتیک، انواع و شرایط کاری منع مصرف، عوامل اجتماعی و حرفه ای و تمایلات شخصی بیمار را در نظر بگیرد.
3. توانبخشی اجتماعی برای یک فرد معلول آموزش سلف سرویس، بسته به ماهیت نقص، روان درمانی را فراهم می کند. اغلب، حمایت روانی برای اعضای خانواده بیمار مورد نیاز است. یکی از اقدامات مهم کمک های اجتماعی، تامین یک بیمار دارای نقص حرکتی پس از TBI با وسیله نقلیه مخصوص با کنترل دستی است (مطابق با "فهرست" نشانه های پزشکی... "و با در نظر گرفتن موارد منع مصرف)، و همچنین ابزارهای فنی برای توانبخشی (سمعک، شبیه سازهای ویژه و غیره).
کوفتگی مغز با آسیب بافتی و تشکیل مناطق در حال مرگ در ساختار اندام تشخیص داده می شود. در این مورد، اغلب، عملکرد هنجاری در قسمت جلویی، اکسیپیتال و لوب های تمپورال.
تروما پیامدهای اولیه و ثانویه دارد.
- با اولین، نتایج فوری از قرار گرفتن در معرض یافت می شود - ضربه به پوست و بافت های استخوانی جمجمه، تخریب سلول های مغزی. محل محلی سازی آسیب تشکیل می شود که با پارگی رگ های خونی، آسیب به فرآیندهای عصبی، کوفتگی ساقه مغز مشخص می شود. نقض ساختار اندام در سطح سلولی وجود دارد. در نتیجه، فرآیند اولیه نکروز بافتی همراه با تشکیل ادم رخ می دهد.
- ثانویه (ایسکمی) در نتیجه اثرات اولیه رخ می دهد و به عنوان یک پاسخ التهابی به تروما بیان می شود. آسیب های مغزی با نقص در فرآیند تامین اکسیژن سلول ها و همچنین مکانیسم متابولیسم کلسیم-سدیم مشخص می شود. آنها از کلسیم بیش از حد اشباع شده اند، این دلیلی برای پارگی و آتروفی آنها می شود.
هنگام ایجاد تشخیص، تقسیم بندی بر اساس تعداد و اندازه آسیب های رخ داده انجام می شود:
- کوفتگی شدید مغز - شکلی که طبق آمار به حدود 50٪ منجر می شود. فوتشدگانبا ضربه سر بیماران با این تشخیص در طول سال و نه همیشه تا پایان توانبخشی می شوند.
- آسیب مغزی متوسط، اغلب همراه با شکستگی قاعده و طاق جمجمه، خونریزی ناشی از پارگی آنوریسم.
- کوفتگی مغزی با درجه خفیف - TBI با عواقب مطلوب و بازیابی بیشتر سلامتی فرد آسیب دیده، خطری برای زندگی وی ندارد.
این اشکال تروما تصویر، علائم، ویژگی های درمان خاص خود را دارند که سناریوی بعدی زندگی بیمار و ویژگی های زندگی او به آن بستگی دارد.
علل
عامل اصلی و تنها عامل آسیب مغزی TBI است.یک علت شایع و همزمان آسیب سر، پزشکان حالت مسمومیت الکلی را با درجات مختلف می نامند. الکل مربوط به تصادفات در جاده، در خانه، در شرکت است. این آمار نادرست است، زیرا بیماران مبتلا به آسیب سر در مرحله ابتلا هستند مسمومیت با الکلدر همان روز به یک موسسه پزشکی مراجعه نکنید.
ترومای پیچیده سر در شرایط شدید رخ می دهد:
- در خانه؛
- در یک تصادف؛
- در بازی های کودکان؛
- در اپیزودهای جنایی؛
- در تولید؛
- در حین انجام ورزش؛
- در طول یک حمله صرع

بیایید هر مورد را با جزئیات بیشتری در نظر بگیریم.
- یکی از علائم تصادف در زندگی روزمره، آسیب ناشی از بی دقتی در انجام تکالیف خانه است. به خصوص اغلب سقوط از ارتفاع رشد بر روی یک جسم حجیم و جامد از وسایل خانه وجود دارد.
- در صورت تصادف در جاده، هم برای راننده خودرو و هم برای یک عابر پیاده که در حرکت شرکت می کند، جراحت اتفاق می افتد. این به ویژه اغلب در زمستان اتفاق می افتد - در شرایط یخبندان، مه و بارندگی.
- تروما در کودکان شایع است. این به دلیل ساختار آناتومیک و ویژگی های سنیجمجمه این بزرگترین و سنگینترین قسمت بدن کودک است، به همین دلیل است که مستعد آسیبهای شدید است. درصد آمار غم انگیز مرگ و میر در کودکان کوچک بسیار بالاست. این شایع ترین آسیب در کودکان نوپا زیر 5 سال است.
- در پزشکی قانونی، صدمات سر در اثر قرار گرفتن عمدی در جمجمه رخ می دهد. اغلب، آسیب پس از برخورد با یک جسم حجمی یا ناشی از افتادن روی آن، خود را نشان می دهد.
- صنعتی - آسیب در دوران اشتغال در نتیجه عدم رعایت قوانین ایمنی رخ می دهد. دلیل آن نبود کلاه ایمنی محافظ سر است. قربانیان اغلب سازندگان، معدنچیان و غیره هستند.
- ورزشی - نتیجه ورزش است - سقوط، برآمدگی و غیره. این آسیب هم در ورزشکاران حرفه ای و هم در افراد مبتدی رخ می دهد.
علائم
علائم بسته به شدت آسیب متفاوت است. علائم را برای هر درجه در نظر بگیرید.
شدت خفیف
تصویر یک کبودی به شکل خفیف به این صورت است:
- از دست دادن هوشیاری؛
- خواب آلودگی، واکنش طولانی مدت؛
- بهبود از دست دادن حافظه پس از چند ساعت؛
- سردرد ناشی از افزایش فشار داخل جمجمه، ایجاد ادم در محل قرار گرفتن در معرض و مقاومت.
- حالت تهوع و استفراغ به دلیل اختلال در عملکرد مرکز واقع در ساقه مغز؛
- سرگیجه؛
- بی ثباتی در عملکرد قلب افزایش یا کاهش ضربان قلب. افزایش فشار خون؛
- افزایش دمای بدن (37 درجه سانتیگراد)؛
- علائم عصبی (حرکات ناهماهنگ، لرزان چشم، بزرگ شدن مردمک، فتوفوبیا، عدم واکنش مردمک به پرتو نور)، که متعاقباً قابل بهبود هستند و هیچ عواقبی ندارند.
- علائم مننژی که به دلیل آسیب به پوشش داخلی مغز و خونریزی ایجاد می شود.
طول مدت چنین علائمی در صورت کوفتگی خفیف مغز بیش از 3 هفته نیست. همه علائم آسیب مغزی عواقب مثبتی دارند، بدن به سرعت بهبود می یابد.
درجه متوسط
با آسیب متوسط مغزی، علائمی شبیه به شکل خفیف ظاهر می شود، فقط در طول مدت فرآیندهای بهبودی و عوارض ناشی از آن متفاوت است:
- از دست دادن هوشیاری؛
- اختلال حافظه؛
- سندرم درد؛
- افزایش سرگیجه؛
- تهوع و استفراغ؛
- تپش قلب، افزایش فشار خون؛
- تنفس سریع و پی در پی؛
- افزایش دمای بدن تا 38 درجه سانتیگراد؛
- علائم عصبی حاد، احتمالاً ایجاد صرع، تحریف حالات چهره، گفتار گیج کننده.
- علائم مننژ به دلیل شدت خونریزی ایجاد می شود.
علائم و درمان کبودی های مغزی متوسط چند ماه طول می کشد، به تدریج ناپدید می شود، اما برخی از مشکلات احتمالا برای همیشه باقی خواهند ماند.
سنگین
با آسیب شدید مغزی، علائم با پارامترهای همراه مشخص می شود:
- از دست دادن هوشیاری به مدت چند هفته، کما.
- سندرم تشنج؛
- تنفس سریع و افزایش جریان خون. بیمار به دستگاه اندام مصنوعی متصل است.
- درجه حرارت تا 41 درجه سانتیگراد؛
- علائم عصبی شدید، ضایعات عمیق بخشهایی از مغز. تظاهر آسیب بر روی قطعاتی که تحت تأثیر جراحت قرار نگرفته اند. فلج، از دست دادن تکلم و بی حسی اندام ها؛
- علائم حاد مننژ
درمان تمام علائم کوفتگی شدید مغز دشوار است. توانبخشی کند است، حدود شش ماه. اختلالات روانی، گفتاری و حرکتی عامل ناتوانی بیمار می شود.
کمک های اولیه
پس از مشاهده TBI، لازم است با آمبولانس تماس بگیرید. ارائه کمک شامل نظارت بر شاخص های اندام های حیاتی است. نیاز به خلاص شدن از شر راه های هواییاز عناصر خارجی، و همچنین، قرار دادن بیمار یا سر او به یک طرف، خفگی همراه با استفراغ و فرو رفتن زبان را حذف می کند.
در حالت هوشیار، قرار دادن بیمار روی پاهایش اکیدا ممنوع است. بیمار فقط در حالت خوابیده به پشت یا به پهلو باید منتظر ورود پزشکان باشد. به محض ورود، قربانی به بخش جراحی یا مراقبت های ویژه منتقل می شود.
تشخیص
علاوه بر بررسی و روشن شدن شرایط آسیب، تشخیص با اسکنر توموگرافی کامپیوتری (CT) بسیار مهم است. این مطالعه بر روی تجهیزات طراحی شده برای تشخیص ترومای جمجمه ای انجام می شود. توموگراف متوجه انحرافات کوچک در ماده مغز می شود، به شما امکان می دهد به درستی نوع آسیب، علائم خونریزی مغزی را تشخیص دهید، اندازه را تعیین کنید و آسیب به استخوان های جمجمه را شناسایی کنید. گاهی از پونکسیون کمری، نوار مغزی و غیره استفاده می شود.
 الف - خفیف، ب - شدید
الف - خفیف، ب - شدید رفتار
درمان آسیب مغزی در بیمارستان تا زمانی که وضعیت سلامت تثبیت شود و برای آسیب های شدید - در بخش مراقبت های ویژه انجام می شود.
درمان طبق یک روش محافظه کارانه انجام می شود. اما در دوره های تشدید، ممکن است نیاز به جراحی باشد. هنگام ارائه کمک، توجه ویژه ای به میزان خسارت می شود.
در صورت لزوم، بیمار به ونتیلاتورهای ریه و قلب مصنوعی متصل می شود، زیرا اندام های او عملکرد طبیعی مستقل را متوقف می کنند، در حالی که حجم خون کاهش می یابد، که با محلول های کلوئیدی و کریستالوئیدی دوباره پر می شود.
سر تخت باید 30 درجه بلند شود، اقداماتی برای کاهش دمای بدن انجام شود و فشار خون، داروها میزان اکسیژن خون را حفظ می کنند.
درمان محافظت عصبی در حال انجام است. این شامل استفاده از داروهایی است که مغز را تغذیه می کند تا از آسیب مجدد و تورم مغز جلوگیری کند. در صورت بروز تشنج از داروهای ضد تشنج استفاده می شود.
- افزایش ادم و وقوع جابجایی ساختارهای مغزی. این روند زندگی قربانی را تهدید می کند.
- مناطق بزرگ آسیب به بافت مغز؛
- افزایش فشار داخل جمجمه و ناتوانی در عادی سازی شاخص با داروها. با افزایش علائم عصبی.
در درمان آسیب مغزی، مراقبت مناسب از بیمار جایگاه مهمی را به خود اختصاص داده است. با بی حرکتی مداوم، زخم بستر ایجاد می شود. در این مورد، درمان ضد باکتری تجویز می شود.
جلوه ها
عواقب و عوارض کوفتگی خفیف مغز یافت نمی شود. تروما عملاً بر کیفیت زندگی بعدی بیمار تأثیر نمی گذارد. این امر با تجویز شایسته و اجرای دقیق و دقیق اقدامات درمانی توسط بیمار اتفاق می افتد. اغلب، سردرد احساس می شود و نشانه هایی از دیستونی رویشی- عروقی و فشار خون بالا ظاهر می شود.

عواقب آسیب مغزی شدید بسیار خطرناک است. 50 درصد از این دوره ها به مرگ بیمار در دوره حاد ختم می شود. در میان بازماندگان، انحراف از هنجار یافت می شود:
- آتروفی مغز، تغییر در اندازه بافت های آن؛
- التهاب غشاها؛
- توسعه صرع؛
- هیدروسفالی با فشار خون داخل جمجمه؛
- کیست های الکلی؛
- زخم در بافت ها و غشاهای مغز؛
- لیکوره در حضور شکستگی استخوان های جمجمه.
چنین علائمی با اختلال در عملکرد سیستم اسکلتی عضلانی، فلج، مشکل در حرکت و سلف سرویس، از دست دادن تکلم، هماهنگی حرکات، اختلالات روانی، کاهش توانایی های ذهنی، سردرد، سرگیجه، تشنج تشنجی همراه است. در رابطه با معلولیت، مستمری از کارافتادگی برای بیمار تعیین می شود.
TBI، به ویژه کوفتگی مغز، نیاز به درمان اجباری و پیروی از دستورات پزشک دارد. کمک اورژانسی به بیمار جان او را نجات می دهد و تجویز و درمان مناسب فرصتی برای حذف عوارض بعدی آسیب می دهد.