نحوه ایجاد انفارکتوس میوکارد انفارکتوس میوکارد ترانس مورال - چیست؟ عوامل مستعد کننده برای شروع نکروز میوکارد
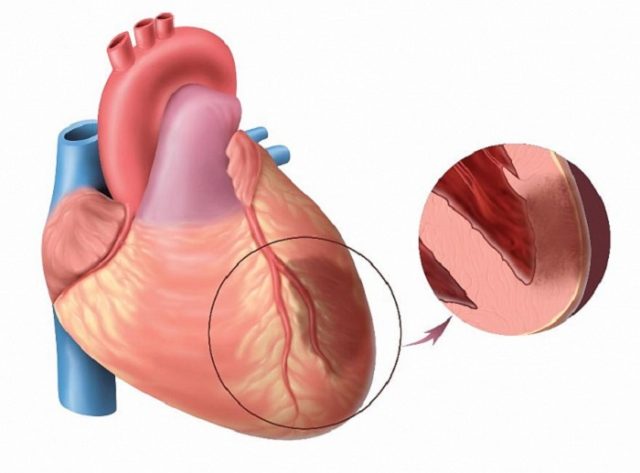
انفارکتوس ترانس مورالنافذ نیز نامیده می شود، زیرا دیواره قلب را کاملاً تحت تأثیر قرار می دهد. هر سه لایه مستعد نکروز هستند: اپی کارد، میوکارد، اندوکارد. مرگ بافت به دلیل ایسکمی مداوم ناشی از اختلال در جریان خون کرونر رخ می دهد. علت ممکن است لخته خون یا پلاک آترواسکلروتیک باشد. پس از پایان حمله، ناحیه نکروز جایگزین می شود بافت همبندو تعداد سلول های فعال (کاردیومیوسیت ها) کاهش می یابد.
نزدیک به دو دهه است که مجذوب مرگ سلولی و دلایل خوبی است. دکتر جرالد و استاد پزشکی قلب و عروق مایرا دوروس در دانشگاه انیشتین، استاد پزشکی و زیست شناسی سلولی و مدیر موسسه جدید تحقیقات قلب و عروق خانواده ویلف می گویند: «مرگ سلولی برای قلب و عروق بسیار مهم است. این به توضیح اینکه چرا حملات قلبی برخی از افراد را می کشد و می تواند باعث نارسایی قلبی در کسانی شود که زنده می مانند، کمک می کند.
در حمله قلبی، لختهها شریانهایی را که ماهیچه قلب را تغذیه میکنند مسدود میکنند و باعث میشوند سلولهای ماهیچه قلب به دلیل کمبود اکسیژن از بین بروند. اغلب اوقات، این مرگ بافت قلبی عضلانی به دلیل نارسایی قلبی با نارسایی قلبی از بین می رود - کاهش ظرفیت نارسایی قلبی. به طور معمول، در نارسایی قلبی، سلول های قلب در ماه ها و سال های بعد به مرگ خود ادامه می دهند. از آنجایی که قلب ضعیف شده به طور موثر تخلیه نمی شود، گاهی اوقات خون دوباره در ریه ها و سیاهرگ ها پر می شود که خون را به قلب باز می گرداند و باعث نشت مایع در پاها و مچ پا می شود.
انفارکتوس ترانس مورال کانونی بزرگ: علل و عوامل خطر
این بیماری در افراد مسن شایع تر است. زنان در سنین باروری توسط هورمون های استروژن محافظت می شوند که به عروق کمک می کند تا لحن و کشش خود را حفظ کنند. بنابراین، در سنین پایین، مردان بیشتر در معرض آسیب هستند. پس از 50 سال، خطر ابتلا به حمله قلبیبرای نمایندگان هر دو جنس تقریباً یکسان است.
علائم نارسایی قلبی شامل تورم پا، تنگی نفس، خستگی و ناتوانی در انجام فعالیت های عادی روزانه است. یکی از انواع مرگ سلولی، آپوپتوز، در حال حاضر به طور گسترده مورد مطالعه و درک قرار گرفته است. آپوپتوز ناشی از حملات قلبی و همچنین سکته مغزی و نارسایی قلبی نیز برخی از عملکردهای مفید را انجام می دهد. این به بدن کمک می کند تا از شر سلول های قدیمی، غیر ضروری یا ناسالم خلاص شود و در واقع برای رشد طبیعی ضروری است. اما این تنها نوع مرگ سلولی نیست.
به عنوان مثال، نکروز در کنار آپوپتوز و همراه با آن عمل می کند. کیتسیس و تیمش در حال مطالعه نحوه تعامل سایر مکانیسم های مرگ سلولی با آپوپتوز برای آسیب رساندن به قلب هستند. درک مسیرهای مولکولی که به مرگ سلولی ختم می شود می تواند منجر به درمان برای جلوگیری از مرگ سلولی شود. دکتر میگوید: «ترفند این است که سعی کنید یک نقطه خفگی پیدا کنید که در آن بتوانید مرگ سلولی را قبل از ایجاد آسیب قابل توجه متوقف کنید. دکتر کیتس و همکارانش در آزمایشگاه خود در ساختمان ساموئل اچ و ریچل گلدینگ، روی پروتئینی به نام مهارکننده آپوپتوز با دامنه جذب کاسپاز تمرکز کردند.
 شناخته شده است که علت اصلی مرگ و میر جمعیت در سراسر جهان بیماری های سیستم قلبی عروقی است.
شناخته شده است که علت اصلی مرگ و میر جمعیت در سراسر جهان بیماری های سیستم قلبی عروقی است. ایسکمی بافت قلب به دلیل انسداد عروق کرونر رخ می دهد:
- پلاک آترواسکلروتیک؛
- یک لخته خون جدا شده؛
- گاهی اوقات یک لخته خون می تواند به طور مستقیم بر روی پلاک آترواسکلروتیک تشکیل شود.
اسپاسم عروق کرونر می تواند باعث حمله آنژین صدری شود. عارضه آنژین صدری با تشکیل ترومبوز بسیار خطرناک است. سپس خطر حمله با آسیب نافذ به دیواره قلب افزایش می یابد.
به نظر می رسد کیتسیس به این دلیل است که سلول های ماهیچه قلب تصمیمات زیادی در مورد زنده ماندن یا مردن می گیرند. مانند بسیاری از دانشمندان بنیادی انیشتین، دکتر کیتسیس دیدی فراتر از میکروسکوپ، آزمایشگاه و محوطه دانشگاه دارد. او گفت: «هدف ما بهبود سلامت قلب و عروق در خانوادهها، همسایگان و جهان است.»
در حملات قلبی، سلول ها اگر با اکسیژن تازه پرفیوژن نشوند می میرند و در صورت پرفیوژن، خود را می کشند. درک خودکشی با کمک سلولی می تواند به طور چشمگیری نتایج را بهبود بخشد. بیماری عروق کرونر علت اصلی مرگ و میر در آمریکای شمالی و اروپا است. بیش از 12 میلیون نفر در ایالات متحده به بیماری عروق کرونر و بیش از 7 میلیون نفر به انفارکتوس میوکارد مبتلا هستند. آنژین مزمن پایدار تظاهرات اولیه بیماری عروق کرونر در حدود نیمی از بیماران است و در حال حاضر حدود 5 میلیون آمریکایی آنژین پایدار دارند.
عوامل خطر توسعه بیماری ایسکمیکمربوط بودن:
- عادت های بد(الکل، سیگار، مواد مخدر)؛
- سطح کلسترول خون بالا؛
- هیپرانعقاد،
- بیماری سیستم غدد درون ریز (دیابت، چاقی)؛
- وجود سایر آسیب شناسی ها سیستم گردش خون;
- سن مسن
استرس مکرر می تواند به عنوان یک عامل محرک در ایجاد نکروز عضله قلب باشد. افرادی که از آنژین رنج می برند باید به آن پایبند باشند اقدامات پیشگیرانهتا بیماری آنها به حمله دیگری تبدیل نشود.
نکروز بعد از تزریق
هدف اصلی تحقیقات بالینی قلب، ایجاد معیارهای درمانی است که آسیب کشنده قلبی ناشی از انفارکتوس حاد میوکارد را محدود می کند. تحقیقات بر روی استرس های متعدد ناشی از حمله قلبی و اثرات این استرس ها بر ساختار درون سلولی و عملکرد عضله قلب متمرکز شده است.
میتوکندری، نیروگاه سلول، نقش اصلی در تعیین نتیجه حملات قلبی دارد. میتوکندری ها حاوی سموم سلولی هستند که معمولاً به شکل غیرفعال جدا می شوند، اما وقتی باز و فعال شوند، باعث خودکشی سلولی می شوند. این تنظیم کننده های خودکشی از طریق کانال های مرگ میتوکندری از میتوکندری آزاد می شوند. درک نحوه عملکرد کانالهای مرگ میتواند کلید درمانهای جدیدی باشد که میتواند به طور قابل توجهی آسیب میوکارد را کاهش دهد و نتایج را برای بیماران مبتلا به انفارکتوس حاد میوکارد بهبود بخشد.
 در انفارکتوس حاد ترانس مورال میوکارد، علائم معمولی مشاهده می شود، اما به شکل شدیدتر از انفارکتوس معمولی.
در انفارکتوس حاد ترانس مورال میوکارد، علائم معمولی مشاهده می شود، اما به شکل شدیدتر از انفارکتوس معمولی. علائم نکروز نافذ عضله قلب
انفارکتوس حاد ترانس مورال قدامی و خلفی بسیار به ندرت بدون علامت است، زیرا آسیب قابل توجهی به عضله قلب وارد می کند. به عنوان یک قاعده، ضعف عمومی قبل و بعد از حمله ادامه دارد. در هر بیمار، نکروز عضله قلب به صورت جداگانه ایجاد می شود که نشان دهنده شدت متفاوتی از علائم بالینی است.
حمله قلبی می تواند 50 درصد یا بیشتر از بطن چپ میوکارد را تحت تأثیر قرار دهد و باعث از دست دادن بافت و زخمی شود که به عنوان حمله قلبی شناخته می شود. حملات قلبی با ترومبوز شروع می شود. لخته شدن خون در شریان کرونر باعث کاهش جریان خون در پایین دست بافت می شود. عضله قلب هیپوکسیک و اسیدی می شود و سطح انرژی کاهش می یابد زیرا کمبود اکسیژن متابولیسم میتوکندری را مختل می کند. بافت کادیال که به شدت تحت تأثیر ایسکمی قرار گرفته است ممکن است انقباض را متوقف کند.
ایسکمی باید به موقع اصلاح شود وگرنه تمام بافت های پایین دست لخته خون خواهند مرد. تسکین زمانی اتفاق می افتد که جریان خون اکسیژن دار به بافت از سر گرفته می شود، فرآیندی که به عنوان خونرسانی مجدد شناخته می شود. مقدار بافتی که توسط خونرسانی مجدد ذخیره می شود با فاصله زمانی بین شروع ایسکمی و برداشتن لخته تعیین می شود.
نکروز ترانس مورال عضله قلب دارای علائم زیر است:
- وقفه در کار، نقض ریتم قلب (قلب سپس متوقف می شود، سپس از قفسه سینه می پرد).
- به دلیل رکود خون در ریه ها، تظاهرات معمولی آسم قلبی رخ می دهد (تنگی شدید نفس، تا خفگی).
- بیمارانی که حداقل یک بار حمله مشابهی را تجربه کرده اند ادعا می کنند که این یک وضعیت وحشتناک است.
- فشار دادن درد حاد در پشت جناغ، تابش به تیغه شانه چپ، شانه، سمت چپفک پایین و پشت؛
- احساس اضطراب، ترس از سلامتی و زندگی؛
- رنگ پریدگی پاتولوژیک، عرق سرد، بی حسی اندام ها.
افرادی که حداقل یک بار درد بسیار شدید، موج دار و طولانی مدت را در قفسه سینه احساس کرده اند، برای همیشه به یاد می آورند که انفارکتوس ترانس مورال میوکارد چیست. پس از دوره حاد و تحت حاد، مرحله سیکاتریسیال بیماری شروع می شود. محل نکروز با بافت همبند جایگزین می شود، شدت علائم بالینی کاهش می یابد.
برداشتن لخته معمولاً با آنژیوپلاستی همراه است. یک کاتتر سوزنی انعطاف پذیر در شریان کرونر انسدادی وارد می شود و یک بالون در ناحیه انسدادی باد می شود و لخته را روی دیواره رگ فشرده می کند. یک استنت ساخته شده از فولاد ضد زنگ یا اخیراً از آلیاژهای حافظه دار با فناوری پیشرفته، معمولاً با یک کاتتر در همان ناحیه مستقر می شود تا پلاک فشرده شده را در محل نگه دارد و لومن رگ را در حین برداشتن کاتتر باز نگه دارد. هنگامی که خونرسانی مجدد اکسیژن را به بافت برمی گرداند، میتوکندری ها دوباره احیا می شوند و انقباضات از سر گرفته می شود.
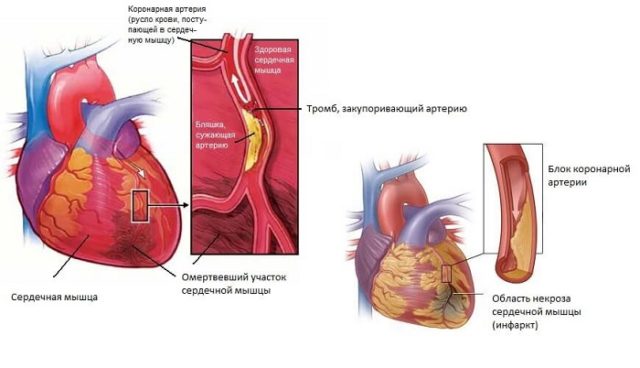 انفارکتوس ترانس مورال میوکارد نوعی نکروز لایه عضلانی است که نتیجه مستقیم قطع جریان خون به عضله قلب است، در حالی که تمام دیواره قلب به طور کامل تحت تأثیر قرار می گیرد.
انفارکتوس ترانس مورال میوکارد نوعی نکروز لایه عضلانی است که نتیجه مستقیم قطع جریان خون به عضله قلب است، در حالی که تمام دیواره قلب به طور کامل تحت تأثیر قرار می گیرد. چه عوارضی می تواند داشته باشد؟
اگر وجود نکروز در عضله قلب را نادیده بگیرید، خطر عوارض جدی افزایش می یابد. پزشکان توصیه می کنند افرادی که حداقل یک بار انفارکتوس میوکارد را تجربه کرده اند از داروهایی استفاده کنند که به کاهش بار روی قلب کمک می کند، رژیم غذایی و سطح خود را به دقت کنترل کنند. فعالیت بدنی... نگرانی برای چنین فردی بسیار نامطلوب است.
اگر دوره ایسکمیک کوتاه باشد، آسیب قلبی ممکن است در شروع خونرسانی مجدد حداقل باشد. با این حال، آسیب کشنده به طور موذیانه در سراسر ناحیه ایسکمیک برای ساعت ها، روزها و گاهی اوقات هفته ها پس از خونرسانی مجدد پخش می شود. این آسیب که به آسیب خونرسانی مجدد معروف است، برای اولین بار حدود 20 سال پیش توصیف شد. برای بسیاری از قربانیان حمله قلبی، این بزرگترین تهدید برای بقا است.
با پیشرفت آسیب خونرسانی مجدد، سلول های قلب مجبور به موجی از خودکشی به نام آپوپتوز یا مرگ برنامه ریزی شده سلولی می شوند. محرکهای این امر ترکیبی از جزء اکسیژنرسان مجدد خونرسانی مجدد و عدم تعادل یونهای کلسیم و پروتونهایی است که در طول ایسکمی ایجاد میشوند و با خونرسانی مجدد تشدید میشوند. هر دوی این محرک ها میتوکندری را هدف قرار می دهند. آسیب خونرسانی مجدد زمانی شروع می شود که کانال های مرگ میتوکندری باز می شوند و فعال کننده های خودکشی آزاد می شوند.
به عواقب اولیهنکروز عضله قلب عبارتند از:
- اختلال ریتم (تاکی کاردی، برادی کاردی، فیبریلاسیون دهلیزی)؛
- نقض هدایت ( انواع مختلفمحاصره)؛
- آنوریسم و پارگی قلب؛
- مرگ ناگهانی قلب؛
- نارسایی میترال به دلیل آسیب به عضلات پاپیلاری؛
عوارض دیررس بیماری همراه با افزایش بار روی میوکارد:
ما در حال حاضر به طور کامل درک می کنیم که چه چیزی باعث باز شدن کانال های مرگ و نحوه عملکرد خودکشی می شود. با درک عمیق تر، ممکن است بتوان رویه های دارویی ایجاد کرد که از آسیب بافتی ناشی از حملات قلبی جلوگیری می کند.
هیپوکسی، اسیدوز، اختلال متابولیک
انسداد عروق کرونر معمولاً به دلیل ترکیبی از باریک شدن رخ می دهد رگ خونیبه دلیل آترواسکلروز و لخته خونی که در یک شریان باریک فرو میرود و جریان خون را متوقف میکند. اثرات روی بافت پس از انسداد فوری است، از جمله درد شدید ایسکمیک قفسه سینه و اختلال در متابولیسم انرژی در عضله قلب. وقتی اکسیژن کم می شود، سلول های عضله قلب در ناحیه ایسکمیک شروع به تولید انرژی می کنند به صورت بی هوازیگلیکولیز گلیکولیز یک سیستم باستانی مولد انرژی است که در آن گلیکوژن و گلوکز به صورت آنزیمی در مراحل تجزیه می شوند و اسید لاکتیک نهایی را تشکیل می دهند.
- نارسایی قلبی؛
- سندرم لباسلر؛
- ترومبوآندوکاردیت
برای جلوگیری از توسعه عواقب خطرناک، تشخیص به موقع بیماری عروق کرونر بسیار مهم است. توجه به شکایات بیمار، او ضروری است ظاهرو موقعیت در رختخواب، وجود آسیب شناسی سیستم گردش خون در تاریخچه.
 علائم شوک قلبیتقریباً دائماً با انفارکتوس ترانس مورال همراه است
علائم شوک قلبیتقریباً دائماً با انفارکتوس ترانس مورال همراه است از شایع ترین اشکال این بیماری می توان به موارد زیر اشاره کرد:
سیستمهای حمله قلبی مدل نشان میدهند که pH بافت ایسکمیک میوکارد از مقدار فیزیولوژیکی 4 به کمتر از 0 در عرض 30 دقیقه پس از انسداد عروق کرونر کاهش مییابد. در نهایت، گلیکولیز نیز به دلیل افزایش اسیدیته و کاهش گلوکز در دسترس محلی، مهار می شود. اگرچه مرگ نکروزه برخی از بافت های میوکارد در طول دوره ایسکمیک حمله قلبی اجتناب ناپذیر است، اما درجه آن می تواند بسیار کم باشد. اکثر قربانیان حملات قلبی در ایالات متحده و اروپا در بیمارستان بستری می شوند و لخته خون در عرض سه تا چهار ساعت پس از شروع علائم برداشته می شود.
- انفارکتوس حاد ترانس مورال میوکارد دیواره قدامی؛
- انفارکتوس حاد ترانس مورال میوکارد دیواره خلفی (پایین)؛
- انفارکتوس حاد ترانس مورال میوکارد با سایر نقاط مشخص شده
گاهی اوقات، هنگام تشخیص، تعیین ناحیه نکروز دشوار است. برای تشخیص بیماری، قرار ملاقات مناسب است تحلیل کلیخون، ادرار، تعیین آنزیم های نشانگر (تروپونین، میوگلوبین، CPK-MB). در ECG با نکروز میوکارد، یک موج Q پاتولوژیک، جابجایی موج T در زیر خط ایزوالکتریک قابل تشخیص است.
خونرسانی مجدد و اکسیژن رادیکال
در این موارد، ایسکمی می تواند باعث از دست دادن حداقل بافت شود. به طور متناقض، با این حال، مقدار زیادی از بافت را می توان از طریق خونرسانی مجدد از دست داد. آسیب خونرسانی مجدد بلافاصله زمانی شروع می شود که خون تازه به قلب باز می گردد و اکسیژن را تحویل می دهد، که اجازه کار بر روی مسیر مرکزی استخراج انرژی میتوکندری، زنجیره انتقال الکترون را می دهد.
زنجیره انتقال الکترون میتوکندری مجموعهای از کمپلکسهای پروتئین-فلز است که در غشای داخلی میتوکندری تعبیه شدهاند که پتانسیل کاهش تدریجی بالاتری دارند. الکترونهای تولید شده توسط واپاشی متابولیکی مولکولهای سوخت توسط حاملهای الکترون متحرک به مجتمعهای گیرنده خاص منتقل میشوند و با حرکت الکترونها در زنجیره، انرژی آزاد میشود و در نهایت به اکسیژن، گیرنده نهایی الکترون میرسند.
روش های درمانی
کمک های اولیه برای جلوگیری از حمله قلبی، تماس با آمبولانس است. با بی اثر بودن استفاده از قرص نیتروگلیسیرین زیر زبان، می توان سکته قلبی را از آنژین صدری متمایز کرد.
 درمان دوره حاد انفارکتوس ترانس مورال (تا 12 روز) در بخش مراقبت های ویژه انجام می شود یا مراقبت شدید
درمان دوره حاد انفارکتوس ترانس مورال (تا 12 روز) در بخش مراقبت های ویژه انجام می شود یا مراقبت شدید در حالی که پزشکان در راه هستند، لازم است:
انرژی استخراج شده از انتقال الکترون برای استخراج پروتون ها از داخل میتوکندری استفاده می شود و شیب غلظتی از پروتون ها را در سراسر غشای داخلی میتوکندری ایجاد می کند. انرژی پتانسیل قابل توجهی در طول تشکیل گرادیان های یونی بین غشاها به دلیل عدم تعادل بار و پتانسیل اسمزی در سراسر غشا حفظ می شود.
در طول فاز ایسکمیک حمله قلبی، انتقال الکترون به دلیل کمبود اکسیژن به عنوان گیرنده نهایی الکترون بازیابی می شود. حامل های الکترونیکی زنجیره انتقال که قادر به انتقال الکترون ها به گیرنده بعدی در خط نیستند، در حالت کاهش یافته خود باقی می مانند. در این حالت آماده به کار، برخی از اجزای زنجیره انتقال الکترون برای تولید رادیکالهای بدون اکسیژن در هنگام بازگشت اکسیژن بارگذاری میشوند. شواهد قوی وجود دارد که رادیکال های اکسیژن نقش مهمی در شروع آسیب خونرسانی مجدد دارند.
- دسترسی به هوای تازه را فراهم کنید (پنجره را باز کنید، تهویه هوا را روشن کنید، لباس های تنگ را باز کنید).
- سعی کنید اسپاسم را با یک قرص نیتروگلیسیرین از بین ببرید.
- یک قرص آسپرین 300 گرمی برای جویدن بدهید که خون را رقیق می کند.
- اجازه دهید فرد استراحت کند، بالش را بگذار تا قسمت بالابدن بالاتر بود، پاهای بیمار را در زانو خم کنید.
سپس باید منتظر ورود کادر پزشکی باشید. اگر درد بسیار شدید باشد، تسکین حمله با مسکنهای مخدر ضروری است. شایان ذکر است که پس از حذف سندرم دردمراجعه به پزشک برای درمان بیشتر بیماری عروق کرونر ضروری است.
در درمان انفارکتوس میوکارد از موارد زیر به طور گسترده استفاده می شود:
- داروهای ضد ایسکمیک؛
- داروهای ضد انعقاد (کاهش لخته شدن خون)؛
- عوامل ضد پلاکت (جلوگیری از تشکیل لخته های خون)؛
- ترومبولیتیک ها (آنزیم هایی که لخته های خون را تجزیه می کنند)؛
- استاتین ها (کاهش سطح کلسترول)؛
- مجتمع های ویتامین (آنتی اکسیدان).
داروهای ضد آنژینال خطر ایسکمی میوکارد را کاهش می دهند. آنها نیاز به اکسیژن بافت را کاهش می دهند، بار روی قلب را کاهش می دهند، کاهش می دهند فشار خونو ضربان قلب، به جلوگیری از عود کمک می کند.
 V اجباریاضافه کردن داروهاگشاد کردن رگ های خونی قلب، تضمین توسعه وثیقه
V اجباریاضافه کردن داروهاگشاد کردن رگ های خونی قلب، تضمین توسعه وثیقه پس از حمله قلبی فرامورال چه نوع سبک زندگی را باید در پیش بگیرید؟
از آنجایی که حتی نکروز جزئی عضله قلب با ایجاد یک اسکار با بافت همبند جایگزین می شود، با هر حمله جدید تعداد کاردیومیوسیت های فعال کاهش می یابد. فردی که دچار حمله قلبی شده است باید بسیار مراقب وضعیت سیستم گردش خون باشد، زیرا هر گونه استرس یا فعالیت بدنی بیش از حد می تواند باعث حمله دوم شود.
پیش آگهی به عوامل زیادی بستگی دارد، که در میان آنها محلی سازی محل نکروز متمایز می شود:
- انفارکتوس ترانس مورال حاد دیواره تحتانی میوکارد. این یک وضعیت بسیار خطرناک همراه با درد شدیدو تنگی نفس، بیشتر از سایر اشکال، کشنده است.
- انفارکتوس حاد ترانس مورال میوکارد دیواره قدامی تفاوت چندانی با سایر زیرگونه های این بیماری ندارد. بیانگر بودن علائم بالینیبسته به آستانه دردفرد و اندازه بافت نکروزه
- انفارکتوس حاد ترانس مورال میوکارد با سایر نقاط مشخص شده. در تئوری، عضله قلب می تواند در هر نقطه از آن تحت تأثیر قرار گیرد. شدت دوره بیماری به هر مورد بستگی دارد.
تعداد تشنج در تاریخچه و اندازه بافت آسیب دیده نقش مهمی دارد. برای کاهش خطر ابتلا به عوارض ناخوشایند، فرد باید از پیشگیری به موقع مراقبت کند. لازم است تمام عادات بد را کنار بگذارید، زمان بیشتری را در فضای باز بگذرانید، از استرس و فعالیت بدنی بیش از حد خودداری کنید. رژیم غذایی نباید حاوی مواد غذایی باشد تعداد زیادی ازچربی ژیمناستیک درمانی با هدف توسعه تنفس مناسب و تقویت سیستم قلبی عروقی مفید است.

تحصیلات: ایالت ولگوگراد دانشگاه پزشکیسطح تحصیلات: بالاتر. دانشکده: پزشکی. ...
51. تغییرات هسته در طول نکروز را فهرست کنید:
1) کاریوپیکنوزیس
2) کاریورکسیس
3) کاریولیز
52- تغییرات سیتوپلاسم در حین نکروز را فهرست کنید.
1) انعقاد و دناتوره شدن پروتئین های سیتوپلاسمی
2) پلاسمورکسیس
3) پلاسمولیز
53. سکته قلبی چیست؟ دلایل خاص وقوع آن را ذکر کنید (5).
حمله قلبی - نکروز ناشی از اختلالات حاد گردش خون در شریان افزایشی. علل: ترومبوز، آمبولی، اسپاسم.
54. جهش چیست (3):
این نتیجه نکروز است که در آن رد خود به خودی مناطق مرده در امتداد خط التهاب مرزی وجود دارد.
55. مردی 78 ساله پای راستادماتوز، متورم، به رنگ سبز مایل به سیاه، متصاعد کننده بوی متعفن. فرآیند و نوع آن را نام ببرید. شایع ترین بیماری (با در نظر گرفتن سن بیمار) و عارضه آن که منجر به تغییرات فوق شده است را ذکر کنید (4).
نکروز، قانقاریا مرطوب. آترواسکلروز، ترومبوز.
56. قانقاریا چیست (2):
این نکروز بافت در تماس با محیط خارجی است.
57. در طی یک عمل اورژانسی برای فتق خفه شده، مشخص شد که یک حلقه از روده کوچک در سوراخ فتق خفه شده است. پس از برداشتن ناف و آزاد شدن روده، مشاهده می شود که به رنگ بنفش تیره، ادم تیز است. این بخش از روده برداشته شد. فرآیند روده را نام ببرید و نیاز به برداشتن تکه ای از روده را توضیح دهید (3).
گانگرن روده بود. بافت مرده دچار پوسیدگی می شود، محصولات پوسیدگی جذب می شوند. برای جلوگیری از ایجاد مسمومیت و پریتونیت، لازم است بخش مرده روده را بردارید.
58. انفارکتوس هموراژیک ریه در چه شرایطی رخ می دهد؟ علائم بالینی معمولی را با آن شرح دهید (4).
در شرایط استاز وریدی و خون رسانی مضاعف به ریه. علائم: درد پهلو (جنب واکنشی)، یرقان، هموپتیزی.
59. بیمار به طور ناگهانی فوت کرد. کالبد شکافی نشان داد: لومن سمت چپ وسط شریان مغزیتوسط یک ترومبوز بسته شده است، در ناحیه جداری-گیجگاهی نیمکره چپ GM، فعل و انفعالات معمول ماده سفید و خاکستری مختل شده است، تمرکز گسترده ای از یک قوام خاکستری مایه وجود دارد. این فرآیند را (2) بنامید.
انفارکتوس مغزی ایسکمیک (سفید).
60. انواع مورفولوژیک حملات قلبی را فهرست کنید.
1) ایسکمیک
2) هموراژیک
3) ایسکمیک با کرولای هموراژیک
61. ریزش بافت چیست (2):
محصول اتولیز بافت مرده
62. انواع قانقاریا مرطوب را فهرست کنید.
1) زخم بستر
63. پیامدهای احتمالی نکروز را فهرست کنید.
1) سازماندهی (اسکار)
2) کپسوله کردن
3) جهش
4) تحجر ( استخوانی شدن )
5) کیست از نرم شدن
6) همجوشی چرکی
64. طبقه بندی نکروز را بسته به علت ایجاد کنید.
1) آسیب زا
2) سمی
3) تروفونورتیک
4) آلرژی
5) انفارکتوس عروقی
65. در یک متوفی از نارسایی قلبی، نواحی بدون هوا قرمز تیره به شکل مثلث در ریه ها زیر پلور پیدا شد. مجرای عروق مجاور با لخته های متراکم قرمز تیره بسته شده است که نمی توان آنها را از رگ خارج کرد. تغییرات را نام برده و علت تغییر خون در عروق این بیمار را توضیح دهید (3).
انفارکتوس هموراژیک ریه. ترومبوز عروق شریانی ریه.
66. اشکال بالینی و مورفولوژیکی نکروز را بیان کنید.
1) انعقاد
2) برخورد
3) قانقاریا
4) توقیف
5) حمله قلبی
67. یک زن 69 ساله بر اثر نرم شدن مغز در ناحیه گانگلیون زیر قشری جان باخت. روی پوست ساکروم و باسن زخمهای گسترده با پوسیدگی بافتها، با قرار گرفتن در معرض استخوان خاجی، به رنگ خاکستری مایل به بنفش با بوی متعفن وجود دارد. فرآیند، نوع آن را نام ببرید و منشا آن را توضیح دهید (4).
قانقاریا مرطوب، زخم بستر. فشرده سازی طولانی مدت بافت نرم در نقض عصب و خون رسانی - نکروز تروفونورتیک.