جراحی و معاینات تهاجمی قلب. نحوه انجام جراحی های چشم
11:00 16/10/2013
بسیاری مطمئن هستند: اگر به جراحی قلب، اندوپروتز یا پیوند نیاز دارید، باید وام هنگفتی بگیرید، آپارتمان خود را بفروشید یا با بنیادهای خیریه تماس بگیرید. در همین حال، طبق قانون، دولت به همه ما خدمات پزشکی با فناوری پیشرفته را با هزینه بودجه تضمین می کند.
یک شهروند روسی حق دارد به صورت رایگان وارد چه عملیات گران قیمتی شود و چگونه آن را در عمل انجام دهد - در شماره بعدی ستون ما.
بیشتر در مسکو صبر کنید، در مناطق سریعتر
اول از همه، چندین تفاوت مهم وجود دارد، که، همانطور که رویه سال های اخیر نشان داده است، به طور قابل توجهی شانس دریافت رایگان درمان با تکنولوژی پیشرفته را در یک زمان معقول، "بدون انتظار برای پریتونیت" افزایش می دهد.
از سال 2009، یک سیستم اطلاعاتی در کشور ما راه اندازی شده است که کلیه مراکز درمانی ارائه دهنده خدمات پزشکی با فناوری پیشرفته و در دسترس بودن مکان های موجود در آنها را با به روز رسانی آنلاین لیست می کند. این پایگاه داده در اختیار مقامات بهداشتی ارجاع دهنده به UCM است و به لطف تصویر کلی روشن با تغییرات عملیاتی، اکنون اغلب امکان انتخاب بیماران فراهم شده است. این بخش میگوید: «مثلاً میتوانید درمان جراحی را در مورد تقاضاترین مؤسسه کشور - مؤسسه تحقیقاتی جراحی مغز و اعصاب NNBurdenko با دوره انتظار طولانیتر یا یک عمل جراحی در یک مرکز جدید جراحی مغز و اعصاب در تیومن در مدت زمان کوتاهتری ارائه دهید». وزارت بهداشت، مسئول مراقبت های پزشکی با فناوری پیشرفته.
در عین حال، بسیاری از ما به طور سنتی متقاعد شده ایم که مدرن ترین روش های درمانی و بهترین تجهیزات در پایتخت متمرکز شده اند. بیمارانی که آرزوی حضور در کلینیک های معتبر مسکو را دارند، اغلب در صف های طولانی قرار می گیرند و در پایان از ترس «زندگی نکردن» قبل از عمل، شروع به جمع آوری پول می کنند. اما نه تنها مسئولان، بلکه خود پزشکان از جمله در گفتگوهای محرمانه غیررسمی اذعان می کنند: امروز در بسیاری از مناطق مراکز درمانی ایجاد شده و در حال فعالیت هستند که به هیچ وجه دست کمی از پایتخت های ارتقا یافته ندارند. به عنوان مثال، یک عمل منحصر به فرد بر روی مغز با استفاده از دوربین سه بعدی، که اخیرا برای اولین بار در روسیه انجام شد، در مرکز جراحی مغز و اعصاب Tyumen انجام شد.
بنابراین - توصیه: بلافاصله گزینه های انجام عملیات در منطقه دیگر را کنار ندهید. در مورد کلینیک پیشنهادی پرس و جو کنید، پاسخ ها را در اینترنت بخوانید. در نظر داشته باشید: کلیه داده های مربوط به مداخله جراحی و همچنین توصیه هایی برای درمان و توانبخشی بیشتر در سامانه اطلاعات تخصصی وزارت بهداشت وارد می شود. بر این اساس، این اطلاعات مهم توسط بیمارستان یا پلی کلینیک تخصصی محل سکونت بیمار دریافت خواهد شد. بنابراین، از یک سو، تداوم درمان حفظ می شود، و از سوی دیگر، پزشکان این فرصت را دارند که با همکاران خود تماس بگیرند تا تفاوت های ظریف لازم را روشن کنند.
از کجا شروع کنیم
روش ارسال شهروندان روسیه به درمان با فناوری پیشرفته، که امروز در حال اجرا است، به دستور وزارت بهداشت و توسعه اجتماعی فدراسیون روسیه در 28 دسامبر 2011 شماره 1689n تعیین شده است.
مسیر رسیدن به VMP با پزشک معالج در کلینیک یا بیمارستان در محل سکونت آغاز می شود. پزشک باید عصاره ای از تاریخچه پزشکی بیمار تهیه کند. این سند تشخیص، معاینات و درمان، داده های مربوط به وضعیت سلامتی به طور کلی و همچنین توصیه ای در مورد نیاز به ارجاع بیمار به درمان با فناوری پیشرفته را مشخص می کند. عصاره با نتایج آزمایشات و معاینات تأیید کننده تشخیص همراه است.
علاوه بر این، توصیه پزشک معالج توسط کمیسیون پزشکی (VC) پلی کلینیک یا بیمارستان در نظر گرفته می شود. ظرف سه روز کاری، تصمیم گیری می شود که آیا ارجاع به VMP موجه است یا خیر. اگر حکم مثبت باشد، ظرف سه روز کاری آینده بسته ای از اسناد تهیه می شود که شامل:
عصاره از پروتکل تصمیم VC در مورد جهت گیری بیمار به سمت دستگاه ادراری فوقانی.
- بیانیه ای از بیمار (یا نماینده قانونی یا نماینده او) با ذکر نام کامل، آدرس، سری و شماره پاسپورت، آدرس پستی، شماره تلفن تماس و آدرس ایمیل (در صورت وجود).
- رضایت کتبی بیمار برای پردازش اطلاعات شخصی او.
کپی ها نیز پیوست شده است: گذرنامه (گواهی تولد برای کودکان زیر 14 سال)، سیاست اجباری بیمه سلامت(در صورت وجود)، گواهی بیمه بازنشستگی اجباری (در صورت وجود)، عصاره پزشک معالج در مورد سلامتی بیمار، تایید شده با امضای رئیس پزشک پلی کلینیک (بیمارستان)، نتایج معاینه تایید کننده تشخیص.
از کمیسیون به کمیسیون
بسته اسناد به کمیسیون منطقه ای برای انتخاب بیماران برای ارائه مراقبت های پزشکی با تکنولوژی بالا ارسال می شود. چنین "شورایی" توسط بدنه مدیریت بهداشت هر منطقه تشکیل می شود، می توانید مختصات (آدرس واقعی و ایمیل، شماره تلفن) را در دفتر اطلاعات محلی یا در وب سایت مقامات منطقه ای پیدا کنید. این سفارش به شما امکان می دهد اسناد را هم از طریق پست معمولی و هم از طریق الکترونیکی - در قالب کپی های اسکن شده ارسال کنید. وزارت بهداشت می گوید که مناطق بیشتر و بیشتری به پست الکترونیکی "پیشرفته" روی می آورند. با این حال، در هر صورت، بیمار یا نماینده قانونی او این حق را دارد که شخصاً مدارک را برای تهیه VMP به کمیسیون گزینش تحویل دهد (بند 10 شیوه نامه ارسال شهروندان به VMP، مصوب به دستور فوق الذکر وزارت بهداشت شماره 1689n).
کمیسیون منطقه ای ظرف 10 روز کاری در مورد وجود (فقدان) نشانه های پزشکی برای VMP تصمیم می گیرد. این پروتکل مرکز پزشکی را مشخص می کند که قرار است بیمار را برای درمان با فناوری پیشرفته در آنجا بفرستد. عصاره ای از پروتکل به بیمار تحویل داده می شود یا از طریق پست - الکترونیکی یا معمولی - ارسال می شود.
اگر تصمیم مثبت باشد، کمیسیون ظرف سه روز کاری آینده فرم ثبت نام شماره 025 / y-VMP "کوپن ارائه VMP" را برای بیمار تنظیم می کند. این کوپن به صورت الکترونیکی در سامانه اطلاعات تخصصی وزارت بهداشت تولید شده و بلافاصله به کمیسیون موسسه پزشکی ارائه می شود و قرار است بیمار برای انجام عمل در آنجا بستری شود. نتایج تحلیل ها و بررسی های قبلی نیز از طریق ایمیل به اینجا ارسال می شود.
کمیسیون پزشکی کلینیک نیز به نوبه خود ظرف 10 روز کاری به بررسی مدارک می پردازد و در نهایت رای قطعی با ذکر تاریخ بستری ادعایی صادر می کند. پروتکل مربوطه بر روی کاغذ در یک نسخه تنظیم می شود و برای ذخیره سازی در خود کلینیک باقی می ماند و همچنین به صورت الکترونیکی به کوپن برای ارائه HMP پیوست می شود. بیمار همانطور که در دستور آمده است فقط از تصمیم نهایی مطلع می شود.
در یک یادداشت
در نگاه اول، تاییدیه های زیادی تصور شده است که سر در حال چرخش است. با این حال، در عمل، بیشتر این مراحل بدون مشارکت بیمار و نسبتاً سریع انجام می شود، زیرا بیشتر و بیشتر از فناوری های الکترونیکی استفاده می شود. توسعه دهندگان دستور توضیح می دهند: برای همه چیز در مورد همه چیز - از لحظه ای که توصیه توسط پزشک معالج صادر می شود تا انتصاب تاریخ بستری، نباید بیش از 26 روز طول بکشد.
آنا دوبریوخا
آسیب به تیغه بینی باعث ایجاد یکسری مشکلات و عوارض می شود. جراحی مدرن چندین گزینه برای اصلاح سپتوم ارائه می دهد. متأسفانه بیمارستان های معمولی همیشه تجهیزات لازم برای انجام روش های نوآورانه را ندارند. در کلینیک های مدرن و معمولا خصوصی، بیشتر این فعالیت ها با استفاده از لیزر انجام می شود.
علل تغییر شکل
تغییر شکل تیغه بینی (صفحه) در هر سنی رخ می دهد.
معمولاً جابجایی پاتولوژیک استخوان و غضروف تحت تأثیر عوامل زیر رخ می دهد:
- ناهنجاری توسعه آسیب شناسی مادرزادیحتی در طول دوره رشد داخل رحمی، یا به طور مستقیم در فرآیند زایمان (دررفتگی غضروف بینی)، یا در طول رشد اسکلت در یک کودک به دلیل رشد ناهموار استخوان ها (به عنوان مثال، راشیتیسم) رخ می دهد.
- تروما یک ضربه مکانیکی به این ناحیه است. شایان ذکر است که اغلب عمل بر روی سپتوم آسیب دیده بینی دقیقا به همین دلیل انجام می شود.
- بیماری های حفره بینی. به عنوان یک قاعده، نقض در پس زمینه آسیب شناسی ساختارهای اندام رخ می دهد، به عنوان مثال، با افزایش پوسته ها. در این شرایط ممکن است جراحی تیغه بینی نیز مورد نیاز باشد.
جراحی بینی: زمانی که انحنای تیغه بینی مانع تنفس می شود
اگر تنفس از طریق بینی مشکل است، می توانید با کمک آن به طور موقت آن را بازیابی کنید داروهای منقبض کننده عروق... اما دومی را نمی توان برای مدت طولانی استفاده کرد، بنابراین، دیر یا زود، مداخله جراحی تنها راه حل مشکل می شود.
چه نوع عملیاتی را انجام می دهند؟

- سپتوپلاستی نام کلی فناوری های مدرن مداخله جراحی است که سپتوم را اصلاح می کند: استفاده از ابزارهای نوآورانه - آندوسکوپ، لیزر و تجهیزات اولتراسوند را فراهم می کند.
- برداشتن زیر مخاطی یک مداخله رادیکال است: انحنا با برداشتن جزئی یا کامل استخوان و غضروف برداشته می شود. دستکاری ها با اسکنه و چکش انجام می شود. قسمت جدید اندام از غشای مخاطی و پریوستئوم (پریکندریوم) تشکیل شده است. این گزینه یکی از قدیمی ترین است.
- کریستوتومی اولتراسوند یک اصلاح رادیکال است که برای اختلالات شدید استفاده می شود. بافت ها به سرعت با یک چاقوی اولتراسونیک جدا می شوند، در طول فرآیند برش، مویرگ ها جوش داده می شوند، یعنی این روش با حداقل از دست دادن خون همراه است.
- سپتوپلاستی آندوسکوپی یک عمل جراحی است که تحت کنترل تجهیزات ویدئویی انجام می شود که انجام دستکاری های میکروسکوپی عملی را با دقت بسیار امکان پذیر می کند.
- لیزر از نظر متخصصان پیشرفته ترین روش است. استفاده از آن به شما امکان می دهد از از دست دادن خون جلوگیری کنید، علاوه بر این، وجود ندارد ادم بعد از عمل, دوره نقاهتبه حداقل رسانده شود. با این حال، یک نقطه ضعف قابل توجه این فناوری عدم امکان استفاده از آن در صورت تغییر شکل های پیچیده است.
- سپتوپلاستی خارج بدن با لیزر - روشی که با کمترین میزان ضربه و کوتاه ترین دوره بهبودی مشخص می شود.
- سپتورینوپلاستی یک رویداد ترکیبی است. این گزینه هر دو را دارد اهمیت عملکردی(اصلاح آسیب شناسی) و زیبایی (جراحی پلاستیک قسمت بیرونی اندام تنفسی)؛
- کاشت مجدد - بازسازی از طریق پیوند غضروف.
اندیکاسیون ها و موارد منع جراحی
اصلاح آسیب شناسی با لیزر یا هر روش دیگری روش جراحیهمیشه اعمال نمی شود
خاص وجود دارد اختلالات عملکردی، که نشانه های مستقیم رویداد هستند:
- تنفس بسیار دشوار از طریق بینی که در نتیجه آن گرسنگی اکسیژن مشاهده می شود.
- بیماری های مکرر اندام های گوش و حلق و بینی؛
- ناهنجاری های فیزیولوژیکی یا تشریحی که باعث ایجاد انحنا می شود.
- خونریزی دوره ای
شرایط زیر منع کلی برای این رویداد هستند: عفونی، التهابی، بیماری های انکولوژیکعلائم تب؛ فشار خون بالا؛ سن کمتر از 18 سال؛ آسیب شناسی لخته شدن خون؛ دوره قاعدگی در زنان
جراحی انحراف تیغه بینی چگونه انجام می شود؟
قبل از رویداد، تعدادی معاینه همیشه انجام می شود که شامل روش های تشخیصی استاندارد است:
- آزمایش خون آزمایشگاهی؛
- فلوروگرافی؛
- اشعه ایکس از سینوس های بینی؛
- نوار قلب؛
- معاینه توسط دندانپزشک و درمانگر
همچنین لازم است با یک متخصص بیهوشی مشورت کنید که با او نوع مسکن را انتخاب کند واکنش های آلرژیکبرای بیهوشی 30 دقیقه قبل از خود عمل، در صورت لزوم یک مسکن و سایر داروها تجویز می شود.
محبوب ترین گزینه - جراحی سپتوم بینی با آندوسکوپ و لیزر - اسپتوپلاستی آندوسکوپی را در نظر بگیرید. اغلب، چنین مداخله جراحی تحت بیهوشی موضعی انجام می شود، اما استفاده از بیهوشی عمومی مستثنی نیست. بسته به پیچیدگی آسیب شناسی، زمان رویداد از 30 تا 90 دقیقه متغیر است.
پزشک تمام دستکاری ها را تحت کنترل دوربین فیلمبرداری انجام می دهد. این اجازه می دهد تا برش های بسیار دقیق انجام شود. و لیزر از دست دادن خون را به حداقل می رساند و عملکرد دیگری را انجام می دهد - ضد عفونی می کند.
چنین جراحی روی بینی با لایه برداری غشای مخاطی در ناحیه سپتوم همراه است. با کمک ابزارهای ویژه، بافت های تغییر شکل یافته بریده می شوند ( قسمت استخوانیو غضروفی). پس از آن به صورت خاصی صاف می شوند و به جای خود باز می گردند. در پایان عمل، بخیه ها زده می شود.
جراحی برای برداشتن سپتوم انحرافی در بینی

در این مورد، ما در مورد برداشتن زیر مخاطی صحبت می کنیم. برش ها در داخل حفره ایجاد می شوند تا اسکارها متعاقباً نامرئی باشند. یکی از ویژگی های این رویداد این است که غشای مخاطی حفظ می شود، اما خود سپتوم نازک تر می شود، زیرا از قبل نه از غضروف، بلکه از بافت فیبری تشکیل شده است.
اگر تغییر شکل خیلی قوی باشد به طوری که شکل بینی تغییر نکند، یک صفحه استخوانی صاف قرار داده می شود که از قسمت های عمیق اندام خارج می شود. پس از عمل تامپون های فوق الذکر وارد می شوند که پس از 48 ساعت خارج می شوند.
در آینده، خلاص شدن از شر پوسته ها و لخته های خون در بینی و همچنین جلوگیری از اضافه شدن عفونت ضروری خواهد بود. پزشک آنتی بیوتیک تجویز می کند که باید به مدت 5 روز مصرف شود و همچنین آبیاری با محلول های نمکی.
اگر درزهای پلی آمید یا کتگوت اعمال شود، خود به خود حل می شوند و همراه با پوسته ها می ریزند.
به عنوان یک قاعده، تنفس طبیعی پس از 2 هفته بازیابی می شود. توصیه نمی شود در دوره بعد از عملبه ورزش بروید، از حمام / سونا دیدن کنید.
دوره بعد از عمل جراحی آندوسکوپی لیزر تیغه بینی

اکنون از تامپون های مخصوص با پوشش پلیمری، آغشته به آنتی بیوتیک ها و عوامل هموستاتیک برای بهبودی استفاده می شود. یک روز بعد از عمل لیزر کاملاً بدون درد برداشته می شوند.
شایان ذکر است که بیمار پس از برداشتن تامپون می تواند به خانه برود. البته در خانه باید برخی از دستورات پزشک را رعایت کنید. اندام در حدود یک تا دو هفته به طور کامل ترمیم می شود.
استفاده از لیزر برای اصلاح عیوب تیغه بینی بهترین گزینه برای مداخله جراحی است. استفاده از آن با حداقل خطر عوارض همراه است.
با این حال، نتیجه عمل تا حد زیادی به عوامل دیگری بستگی دارد: تشخیص صحیح و به موقع، روش و انجام عمل، تجربه پزشک، کیفیت. مراقبت های بعد از عملو رعایت توصیه های متخصص.
آیا اصلاح انحراف تیغه بینی بدون جراحی امکان پذیر است؟
در برخی موارد، آنها به کمک استئوپات متوسل می شوند. متخصصان در این زمینه، البته، می توانند کمک کنند، اما نه همیشه. برای کاهش این وضعیت، برای متوقف کردن علائم، می توانید از انواع مختلف استفاده کنید داروهابه عنوان مثال قطره های منقبض کننده عروق، آنتی بیوتیک ها، اسپری ها، شستشوها.
با این حال، چنین اقداماتی تنها تسکین موقتی را فراهم می کند، آنها علت مشکل را از بین نمی برند، بنابراین توصیه می شود که عملیات را در اسرع وقت انجام دهید.
رهایی از آسیب شناسی و جلوگیری از پیشرفت آن در آینده تنها با کمک مداخله جراحی امکان پذیر است.
همه ما انسان هستیم و متاسفانه حتی پزشکان دارای مجوز ممکن است اشتباه کنند. لازم نیست برای مدت طولانی از یک مثال پیروی کنید: عکس های بسیاری از ستاره های هالیوود به هر زبانی به شما می گوید که حتی متخصصان گران قیمت ظاهر شما را خراب می کنند. با این حال، در اینجا بلافاصله این سؤال مطرح می شود: اشتباه واقعی استاد چیست؟ این واقعیت که او او را از جراحی پلاستیک، که به وضوح غیرضروری بود، منصرف نکرد، یا عمداً بینی اشتباهی را روی صورتش «قرار داد»، ایمپلنتهای مخصوص سینهای که خیلی بزرگ هستند، یا مقدار ناکافی چربی را خارج میکردند؟ اگر قرار است از اسکولاپیوس خود شکایت کنید دقیقاً به این دلیل که او به اشتباه نسبت بدن را محاسبه کرده است و ظاهر شما را با نیت بد مخدوش کرده است (یعنی از جنبه زیبایی شناختی عمل دفاع خواهید کرد) ، افسوس که تقریباً وجود دارد. هیچ شانسی هر جراح با اشتیاق ثابت می کند که تمام دستاوردهای پس از عمل شما خواسته اصلی شما است که در طول مشاوره مورد بحث قرار گرفت. در عین حال، از نظر قانون، نمی توان از او ایراد گرفت: شما قبل از عمل توافق نامه ای امضا کردید، که در واقع به این معنی بود که شما برای هر گونه دستکاری توسط جراح خود آماده بودید.
آیا می توانم از جراح بخواهم که مجددا رایگان عمل کند؟
اگر برای لحظه ای از دادگاه و انبوهی از اوراقی که باید جمع آوری کنید تا دکتر را به حساب بیاورید ترک کنید، می توانید سعی کنید راه مسالمت آمیزی پیدا کنید. ما بالغ هستیم. چرا با پزشک خود به طور دوستانه موافق نیستید؟ با این حال، دست و پنجه نرم کردن با کاغذها و اتلاف وقت زیاد نه تنها برای شما، بلکه برای متهم نیز باید باشد: سرگردانی در دادگاه ها و حتی آسیب رساندن به شهرت کلینیک... آیا پزشک مسئول واقعاً برای خودش آرزو می کند. چنین آسیبی؟ خوب، بیایید سعی کنیم با شرایط انسانی مذاکره کنیم. اما اینجا نیز ناراحتی در انتظار شماست: بعید است که پزشک غرامت مادی را ارائه دهد و او موافقت نخواهد کرد که دوباره صورت و بدن شما را بدون پرداخت اضافی ببرد. و این سوال برای شما پیش می آید: آیا به کسی که قبلاً یک بار اشتباه کرده است اعتماد خواهید کرد؟ بعید. علاوه بر این، به عنوان یک قاعده، تهدید به تمسخر علنی برای کار خود، جراحان را نمی ترساند. بسیاری از آنها با وجود شکایات متعدد به فعالیت خود ادامه می دهند. بنابراین به دادگاه باز می گردیم.
چگونه ثابت کنیم که جراح به سلامتی شما آسیب رسانده است؟
تنها شانس دریافت غرامت از پزشک و دفاع از حقیقت این است که ثابت کنید جراح پلاستیک به سلامت شما آسیب رسانده است. در اینجا البته باید پزشکی قانونی در روند پرونده دخالت کند. برخلاف نظر زیبایی شناختی در مورد بینی نادرست جعلی یا طرح نادرست نیم تنه، در این مورد همه چیز باید از نظر علمی قابل توضیح باشد: شما نمی توانید از طریق بینی خود نفس بکشید. بخیه های شما دائماً از هم جدا می شوند و بدن شما درد می کند. صدمه عصب صورت; شما نمی توانید چشمان خود را ببندید به طور کلی، هرگونه انحراف فیزیولوژیکی که با صفحه مورد نظر در کتاب زیست شناسی مطابقت نداشته باشد، می تواند به طور جدی بر نتیجه موفقیت آمیز پرونده در دادگاه تأثیر بگذارد. در این مورد، بهتر است وکیل بازی نکنید، بلکه یک وکیل حرفه ای استخدام کنید. او در جمع آوری مدارک لازم مشاوره و کمک خواهد کرد.
انجمن حمایت از بیماران نیز آماده حمایت در برابر مبارزه سخت با بی کفایتی پزشک است. به هر حال، مهم است که قبل از عمل، زمانی که شانس بیشتری برای پیگیری کار پزشک دارید، با این سازمان تماس بگیرید: برای تجزیه و تحلیل قرارداد، مطالعه فعالیت های یک متخصص (برای "جنگ های" قبلی)، یادگیری نحوه انجام بیهوشی مناسب را انتخاب کنید
به یاد داشته باشید که تصمیم برای انتخاب جراح پلاستیک باید به دقت سنجیده شود، زیرا نه تنها ظاهر شما، بلکه سلامت شما نیز در خطر است.
گاهی اوقات پزشک بیمار را رها میکند تا خودش تصمیم بگیرد: «عمل میشوی یا در حین نگاه کردن، قرص میخوریم؟» بنابراین، بیمار بدبخت بار تصمیمی را بر دوش میکشد که زندگی فوری او به آن بستگی دارد. از یک طرف، اگر یک انتخاب وجود داشته باشد، پس همه چیز از دست نمی رود. اما گاهی اوقات یک تاکتیک محافظه کارانه منتظر و دیدن می تواند منجر به چنین تغییراتی شود، در حالی که هیچ عملیاتی کمکی نمی کند.
لحظه را از دست ندهید
اگر پزشک حق انتخاب بدهد، بیمار اغلب درمان محافظه کارانه را انتخاب می کند، زیرا "جراحی ترسناک است". اما آنچه در پایان بدتر است هنوز یک سوال است.
یک مثال معمولی خونریزی از زخم است دوازدهه... جراح به بیمار پیشنهاد می کند که زخم را به همراه رگ خونریزی دهنده به سرعت بخیه بزند. بیمار می پرسد: دکتر، آیا توقف بدون عمل غیر ممکن است؟
خب دکتر صادقانه جواب می دهد که ممکن است. در واقع، چنین خونریزی هایی در بسیاری از موارد به صورت محافظه کارانه درمان می شود، به خصوص اگر کلینیک به خوبی مجهز به تجهیزات آندوسکوپی باشد. و در اینجا ما اولین مشکل را داریم: اگر کلینیک تجهیزات گران قیمت نداشته باشد (و در اکثر بیمارستان های منطقه چنین است)، آندوسکوپیست زخم را پیدا می کند و خونریزی را ثبت می کند. همین، اینجاست که کارکردش تمام می شود. چنین تشخیصی، شما خودتان می دانید، ناقص است: می توانید عوامل جدی را که می توانند بر تصمیم گیری در مورد انتخاب تاکتیک های درمانی تأثیر بگذارند، از دست بدهید.
اما فرض کنید تجهیزات خراب نشد، تشخیص درست بود و بیمار برای درمان هموستاتیک در بخش مراقبتهای ویژه قرار گرفت. باز هم، اغلب اوقات، چنین درمانی منجر به موفقیت می شود و سوال مداخله جراحی مطرح نخواهد شد. اما گاهی اوقات با وجود درمان، زخم همچنان به خونریزی خفیف اما دائم ادامه می دهد. با چنین خونریزی مداوم، تغییراتی در سیستم انعقاد خون رخ می دهد که به تدریج پتانسیل آن را کاهش می دهد.
و سپس درمان انتظاری محافظه کارانه بیشتر می تواند منجر به این واقعیت شود که خون به طور کلی لخته شدن را متوقف می کند. زمانی که بیمار یک لقمه خون تمیز و زرشکی را استفراغ می کند، خونریزی دیده ام که ظرف چند دقیقه لگن را پر می کند. با چنین خونریزی، حتی عمل ممکن است ناتوان باشد، زیرا خونریزی از هر زخم جدید (عملی) خواهد بود.
در واقع، احتمال توقف خونریزی قبل از بزرگ شدن بسیار زیاد است. اما چگونه می توان پیش بینی کرد - آیا متوقف می شود یا مانند یک آبشار فوران می کند و در چه نقطه ای تصمیم به کار می گیرید؟ آزمایشات اضافی را می توان انجام داد، انعقاد را می توان با تجویز دوباره پر کرد پلاسمای تازه منجمد، اما هیچ کس تضمین نمی دهد.
به نظر می رسد که یک بار درمان داروییغیر قابل اعتماد، پس قطعا بهتر است عمل شود؟ افسوس که خطر عوارض عملیاتی لغو نشده است و این به همان اندازه صادقانه به بیمار گزارش می شود. در عین حال، اگر جراح در بیمارستانی کار کند که از سپردن بدن خود نترسد، اما اگر جوان و بی تجربه باشد، خوب است؟
اما خطر مداخله و عوارض ناموفق تنها چیزی نیست که بیماران را می ترساند. به عنوان مثال، ترس رایج بیدار شدن در حین جراحی است. آیا این ممکن است؟ متأسفانه امکان پذیر است. با این حال، اکنون هر بیمارستانی مجهز به مانیتورهایی است که فشار، نبض، نوار قلب و برخی حتی پتانسیل های مغز را کنترل می کنند، بنابراین خطر به حداقل می رسد.
ترس دیگر بیدار نشدن است. بله، این نیز اتفاق می افتد. با این حال، پزشکی ثابت نمی ماند. داروهای بیهوشی کمتر حساسیت زا شده اند و برای قلب مضر نیستند. مانیتورها به طور مداوم تمام تغییرات بدن را ثبت می کنند و هرگونه انحراف از هنجار با یک زنگ پاسخ داده می شود. و دستگاه تنفس اکنون آنقدر هوشمند است که آنها خودشان را با الزامات لازم برای این بیمار خاص سازگار می کنند.
و من به آن جراحان باتجربه احترام می گذارم که به سراغ بیمار می آیند و می گویند: "می دانی، واسیا، بیایید گربه را از دم نکشیم - ما باید عمل کنیم." او گفت که چگونه آن را قطع کرد و واسیلی فقط می تواند موافقت کند.
از سوی دیگر، اتفاق می افتد که بیماری های قلبی و ریوی کار مداخله جراحی را به شدت پیچیده می کند. به نظر می رسد که باید برش دهید - اما آیا انتقال می یابد؟ سپس بیشتر اوقات بیمار لمس نمی شود و تا آخرین مورد به صورت محافظه کارانه درمان می شود.
به طور کلی، بیشتر از آنچه در نگاه اول به نظر می رسد به بیمار بستگی دارد. ما، احیاگران، مدتهاست متوجه شده ایم که اگر یک بیمار بخواهد زندگی کند، بالا رود، در هر فرصتی چنگ بزند - زنده خواهد ماند! و اگر بیمار خودش استعفا داده باشد، در اکثریت قریب به اتفاق موارد خم می شود و هیچ تلاشی از پزشکان کمکی نمی کند.
و تصمیم به عمل می گیرند
چندی پیش، من خودم با یک انتخاب روبرو شدم.
در ریه، آنها یک سازند کوچک، گرد، با لبه های شفاف پیدا کردند. یک جراح با تجربه به سی تی اسکن نگاه کرد و با لرزش به من داد:
- خب همکار، مثل اینکه الان نمی توانم بگویم که هست، خودت این را می فهمی. دقیق ترین تشخیص ها توسط پاتولوژیست ها انجام می شود و من فقط می گویم که این به احتمال زیاد فلان بیماری است. اما، - نفسش را بیرون داد و چشمانش را از دود سیگار به هم زد، - اما میتوانیم این موضوع را حذف کنیم، یا میتوانیم مشاهده کنیم: اگر رشد شود - عمل کنیم، رشدی وجود نخواهد داشت - نمیکنیم. زنده باشید - مشاهده شوید.
تصور وضعیت من آسان است ... و شما چه فکر می کنید - من در نهایت چه پاسخی دادم؟
- دکتر، فقط برش، این چرندیات رو از سرم بردار، نمی خوام بشینم روی انبار باروت!
- درست است - تایید کرد - آزمایش بده، بعد از دفاتر می گذریم، بعد زیر چاقو.
همین، فقط عملیات، فقط هاردکور! این لجن را از من برداشتند، نمی نویسم کدام را، بعد شش ماه شیمی گرفتم. بله، سخت بود، بله، ضعف و افسردگی وجود داشت. اما خانواده ام از من حمایت کردند و اکنون زندگی می کنم و از زندگی لذت می برم! تنها چیزی که من را به یاد عمل می اندازد جای زخم و بخیه های تانتالیوم در بافت ریه در عکس اشعه ایکس است. و فکر می کنم انتخاب درستی کردم.
و از افرادی که عمل برایشان حیاتی است، اما امتناع می کنند، تعجب می کنم. چرا؟ در همان زمان، آنها تخت های بیمارستان را اشغال می کنند به این امید که معلوم نیست برای چه.
یک بار بیمار بستری شد که به سختی از سوء تغذیه زنده مانده بود، به دلیل اینکه غذا را در مری نمی گذراند، زیرا قبلاً احمقانه جوهر سرکه می نوشید و در نتیجه فرآیند چسبندگی کل مری را گرفت. هنگامی که بلعیدن غذای جامد دشوار شد، به او بوژیناژ (تبسط مری با زیتون فلزی، که به زور از لوله عبور می کند) پیشنهاد شد - او نپذیرفت. آن ها منتظر ماندند. فقط مخلوط تخم مرغ و آب شروع به عبور کردند.
آنها پیشنهاد کردند که یک سوراخ در معده ایجاد کنند و یک لوله گاستروستومی قرار دهند تا از طریق آن تغذیه شود - او نپذیرفت. چه کاری برای دکتر باقی می ماند؟ از طریق رگ تغذیه کنید. اما برای خود ارگانیسم بسیار گران و دشوار است. غذای بهتر از گل گاوزبان معمولی با گوشت هنوز اختراع نشده است. دستگاه گوارش- مکانیزم ایده آل برای انتخاب همه موارد لازم مواد مغذی، هیچ تغذیه وریدی نمی تواند جایگزین آن شود. بنابراین، اگر می خواهید زندگی کنید، نیاز به عمل دارید. اما او نمی پذیرد، با این حال او نیز نمی خواهد بمیرد. و ما نمیتونیم مجبورش کنیم...
درک کنید که وقتی چاره ای نیست، باید عمل کنید. اگر جراحی می تواند تسکین داشته باشد، منتظر چه چیزی هستید؟ فرصتی برای رفع مشکل وجود دارد - آن را حذف کنید، فرصتی برای قطع کردن و کشیدن مشکل در جایی که لازم است وجود دارد - آن را بکشید، فرصتی برای زندگی وجود دارد - زندگی کنید! تنها چیزی که باقی می ماند انتخاب جراح است.
ولادیمیر شپینف
عکس thinkstockphotos.com
عملیات چگونه انجام می شود؟

عمل مداخله ای در بدن انسان با نقض یکپارچگی آن است. هر بیماری نیاز به یک رویکرد فردی دارد که به طور طبیعی بر روش انجام عمل تأثیر می گذارد.
نحوه انجام جراحی قلب: آمادگی برای جراحی
جراحی قلب (جراحی قلب) یکی از سختترین، خطرناکترین و مسئولانهترین نوع مداخلات جراحی است.
جراحی های برنامه ریزی شده معمولا در صبح انجام می شود. بنابراین در شب (8-10 ساعت) بیمار مجاز به خوردن و آشامیدن نیست و بلافاصله قبل از عمل تنقیه پاک کننده انجام می دهند. این برای اینکه بیهوشی همانطور که باید عمل کند ضروری است.
محل انجام عملیات باید استریل باشد. در موسسات پزشکی، اتاق های ویژه برای این اهداف استفاده می شود - اتاق های عمل، که به طور منظم تحت درمان استریلیزاسیون با کوارتز و ضد عفونی کننده های خاص قرار می گیرند. علاوه بر این، تمام پرسنل پزشکی که قبل از عمل در عمل شرکت می کنند، شسته می شوند (حتی باید دهان خود را با محلول ضد عفونی کننده بشویید)، و همچنین لباس های استریل مخصوص را عوض کرده، دستکش های استریل بپوشید.
بیمار همچنین روکش کفش، کلاه روی سر بیمار گذاشته و محل عمل با ضد عفونی کننده درمان می شود. در صورت لزوم، موهای بیمار قبل از عمل در صورتی که زمینه جراحی را بپوشاند، تراشیده می شود. تمام این دستکاری ها برای جلوگیری از عفونت ضروری است. زخم جراحیباکتری ها یا سایر میکروارگانیسم های فعال خطرناک.
بیهوشی یا بیهوشی
بیهوشی یک بیهوشی عمومی بدن با غوطه ور شدن در خواب دارویی است.  در مداخلات جراحیآه، از بیهوشی عمومی بر روی قلب استفاده می شود و در برخی موارد، در حین عمل جراحی اندویدئودورژیک - بی حسی نخاعی، که در آن سوراخ انجام می شود. نخاعدر سطح کمر موادی که باعث تسکین درد می شوند را می توان به روش های مختلف - داخل وریدی و از طریق تزریق - تجویز کرد راه های هوایی(بیهوشی استنشاقی)، عضلانی یا ترکیبی.
در مداخلات جراحیآه، از بیهوشی عمومی بر روی قلب استفاده می شود و در برخی موارد، در حین عمل جراحی اندویدئودورژیک - بی حسی نخاعی، که در آن سوراخ انجام می شود. نخاعدر سطح کمر موادی که باعث تسکین درد می شوند را می توان به روش های مختلف - داخل وریدی و از طریق تزریق - تجویز کرد راه های هوایی(بیهوشی استنشاقی)، عضلانی یا ترکیبی.
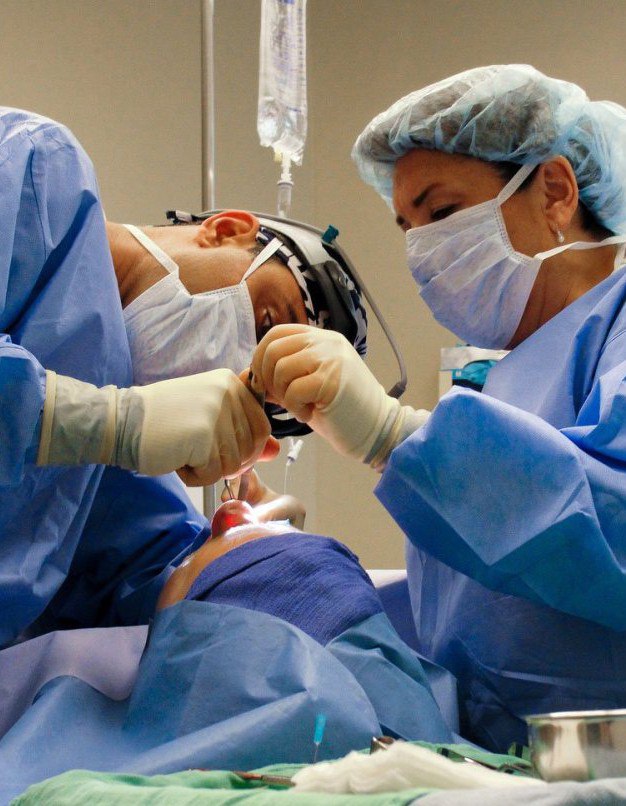
پیشرفت جراحی قلب باز
پس از اینکه فرد به خواب ناشی از مواد مخدر رفت و احساس درد را متوقف کرد، خود عمل شروع می شود. جراح از چاقوی جراحی برای باز کردن پوست و بافت نرمروی سینه همچنین ممکن است برای جراحی قلب نیاز به کالبد شکافی باشد قفسه سینه... برای این، دنده ها با استفاده از ابزارهای جراحی خاص اره می شوند. بنابراین، پزشکان به اندام عمل شده "می رسند" و گشادکننده های مخصوصی را روی زخم قرار می دهند که دسترسی بهتری به قلب فراهم می کند. پرسنل پزشکی جوان از ساکشن برای حذف استفاده می کنند میدان عملیاتیخون، و همچنین مویرگ های بریده شده و رگ های خونی را سوزان می دهد تا خونریزی نکنند. 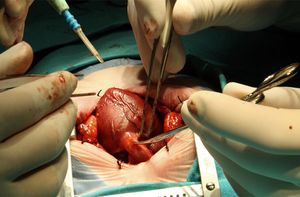
در صورت لزوم، بیمار به دستگاه متصل می شود قلب مصنوعی، که به طور موقت خون را در بدن پمپ می کند، در حالی که اندام عمل شده به طور مصنوعی معلق است. بسته به نوع عمل هایی که روی قلب انجام می شود (چه آسیبی از بین می رود)، دستکاری های مناسب انجام می شود: می توان آن را جایگزین عروق کرونر مسدود شده، تعویض دریچه های قلب در صورت نقص، بای پس ورید یا جایگزینی کل اندام کرد. .
از آنجایی که زندگی بیمار به آن بستگی دارد، حداکثر مراقبت از جانب جراح و همه پرسنل مورد نیاز است. همچنین باید اضافه کرد که در حین عملیات، نظارت مداوم انجام می شود فشار خونو برخی شاخص های دیگر که وضعیت بیمار را نشان می دهد.
جراحی اندوویید: استنت گذاری و آنژیوپلاستی
امروزه، بیشتر و بیشتر، جراحی قلب نه به روش باز - با برش قفسه سینه، بلکه با دسترسی از طریق شریان فمورال روی ساق پا، تحت کنترل دستگاه اشعه ایکس و یک دوربین فیلمبرداری میکروسکوپی انجام می شود. . پس از آماده شدن برای  عمل، که برای همه انواع مداخلات جراحی مشابه است و وارد کردن بیمار به خواب دارویی، از طریق برش در پا، دسترسی به شریان فمورال... یک کاتتر و یک لوله با یک دوربین فیلمبرداری در انتهای آن قرار داده شده است که به لطف آنها دسترسی به قلب ایجاد می شود.
عمل، که برای همه انواع مداخلات جراحی مشابه است و وارد کردن بیمار به خواب دارویی، از طریق برش در پا، دسترسی به شریان فمورال... یک کاتتر و یک لوله با یک دوربین فیلمبرداری در انتهای آن قرار داده شده است که به لطف آنها دسترسی به قلب ایجاد می شود.
به این ترتیب در جراحی قلب، آنژیوپلاستی با استنت گذاری عروقی انجام می شود که در صورت انسداد عروق کرونری که خود قلب را با خون تغذیه می کند، ضروری است. پایه های ویژه در رگ های باریک نصب می شوند - ایمپلنت های استوانه ای، که نمی دهند عروق بیشترگرفتگی، که از پیشرفت بیماری عروق کرونر جلوگیری می کند.
پس از پایان بخش اصلی عمل و بازگشت قلب به خودی خود  عملکردها، بخیه زدن اعصاب، عروق و بافت های آسیب دیده انجام می شود. زخم دوباره با یک ضد عفونی کننده درمان می شود، میدان جراحی بسته می شود، بافت های نرم و پوست با نخ های مخصوص بخیه می شوند. یک باند پزشکی روی زخم خارجی اعمال می شود. پس از پایان تمام این اقدامات، بیمار از بیهوشی خارج می شود.
عملکردها، بخیه زدن اعصاب، عروق و بافت های آسیب دیده انجام می شود. زخم دوباره با یک ضد عفونی کننده درمان می شود، میدان جراحی بسته می شود، بافت های نرم و پوست با نخ های مخصوص بخیه می شوند. یک باند پزشکی روی زخم خارجی اعمال می شود. پس از پایان تمام این اقدامات، بیمار از بیهوشی خارج می شود.
انواع دیگر عملیات
بعلاوه عمل های شکمیدر بالا توضیح داده شد، همچنین عملیات هایی وجود دارد که به روشی کمتر آسیب زا انجام می شود:
- لاپاراسکوپی - از طریق لاپاراسکوپ انجام می شود که از طریق برش های 1-2 سانتی متری در پوست وارد می شود. بیشتر در زنان و زایمان، در حین برداشتن معده و سایر عمل ها استفاده می شود حفره شکمی... می توانید در این مورد بیشتر بخوانید.
- جراحی لیزر - با استفاده از پرتو لیزر ویژه انجام می شود. معمولاً به این ترتیب عمل هایی روی چشم ها، هنگام برداشتن تشکیلات پوستی و غیره انجام می شود. می توانید در مورد روش بیشتر بخوانید.









