التشخيص بالموجات فوق الصوتية لمرض التهاب الحوض. تشخيص أمراض التهاب أعضاء الحوض
تشخيص متباين الأمراض الالتهابيةيتم إجراء أعضاء الحوض مع الأمراض التالية.
- الحمل خارج الرحم
- تمزق كيس المبيض
- التهاب الزائدة الدودية
- بطانة الرحم
- مرض التهاب الأمعاء ج. نخر ليفي
- الإجهاض العفوي
- التهاب الرتج
طرق تشخيص الأمراض الالتهابية لأعضاء الحوض
1. تلوين غرام لمسحة من مخاط عنق الرحم. في ظل وجود مكورات ثنائية سالبة الجرام ، فإن تشخيص مرض السيلان (N. gonorrhoeae) أمر لا شك فيه. ومع ذلك ، في نصف حالات السيلان ، صبغة جرام غير فعالة. مع المسار الخشن أو المزمن للمرض ، يتعين على المرء أن يلجأ إلى الاستفزاز ، يليه أخذ مسحات من جميع البؤر المزعومة بعد 24 و 48 و 72 ساعة. هناك عدة أنواع من الاستفزاز.
- الاستفزاز الكيميائي - تزييت مجرى البول وقناة عنق الرحم بمحلول 1-2٪ نترات الفضة مع تزييت متزامن للمستقيم السفلي بمحلول 1٪ Lug.
- الاستفزاز البيولوجي هو إدخال لقاح gonovaccine أو pyrogenal.
- يحدث الاستفزاز الفسيولوجي من 2 إلى 4 أيام من الحيض.
- علاجات العلاج الطبيعي مثل الحث الحراري ، الموجات فوق الصوتية ، الرحلان الكهربائي ، الطين العلاجي.
- بعض الأطعمة مثل الأطعمة الغنية بالتوابل والأطعمة المالحة والكحول.
- استخدام طرق الاستفزاز المركبة أكثر فعالية. في نفس الوقت ، خذ مادة للحصول على ثقافة البكتيريا.
- بزل. عند الاستلام سائل قيحييمكن أن تساعد ثقافة اختبار الحساسية في اختيار المضادات الحيوية. ومع ذلك ، في التركيز الأساسي ، قد تكون العملية بسبب مرض آخر.
- تنظير البطن هو طريقة التشخيص الرئيسية في حالة الصورة السريرية غير الواضحة.
- الموجات فوق الصوتية تساعد في التشخيص التكوينات الحجميةالزوائد ، الحمل الطبيعي أو خارج الرحم ، خاصة إذا كان الألم الشديد يتعارض مع الفحص الثنائي لأعضاء الحوض. وفقًا لبيانات الموجات فوق الصوتية ، يمكن للمرء أن يحكم على ديناميكيات المرض وفعالية العلاج.
- كليات التقنية العليا. يساعد تحديد مستوى الوحدة الفرعية β من قوات حرس السواحل الهايتية على استبعاد الحمل خارج الرحم. في الحمل الطبيعي ، تتضاعف مستويات كليات hCT في الدم كل يومين إلى ثلاثة أيام. أرقام منخفضة في التواريخ المبكرةقد تشير حالات الحمل إلى حمل خارج الرحم. يتم تشخيص الحمل خارج الرحم في حوالي 3-4٪ من النساء اللواتي تم تشخيصهن بمرض التهاب الحوض.
- فحص الدم
- لا يصاحب كثرة الكريات البيضاء دائمًا مرض التهابي حاد في أعضاء الحوض. 50٪ فقط من النساء المصابات بمرض التهاب الحوض الحاد لديهن عدد كريات الدم البيضاء أكثر من 10x109 / لتر.
- معدل ترسيب كرات الدم الحمراء هو اختبار غير محدد. تزداد ESR في حوالي 75٪ من النساء مع تشخيص مؤكد لمرض التهاب الحوض.
إد. دبليو بيك وآخرون.
يعد تشخيص أمراض أعضاء الحوض إجراءً ضروريًا بل وحيويًا ، لأنه كلما أسرع الطبيب في تحديد المرض ، كان من الأسهل علاجه. يحتاج أي مرض يصيب أعضاء الحوض إلى علاج ، ولكن يحتاج الطبيب أولاً إلى تشخيص هذا المرض أو ذاك. تعتبر أمراض البطن من بين تلك الأمراض التي يصعب تحديدها.
على سبيل المثال ، إذا اشتكى المريض من آلام في البطن في المنطقة البريتونية ، فيمكن أن تكون أمراضًا حادة ومزمنة ، ويمكن أيضًا أن تكون أمراض معدية أعضاء الجهاز البولي التناسليأو الجهاز الهضمي ، مثل التهاب الزائدة الدودية الحاد.
عملية العلاج
الأعراض الرئيسية التي يجب تحديدها هي:
- شكاوى من ألم في أسفل البطن عند الجس ؛
- الشكاوى عند فحص الداخلية أعضاء أنثوية- وجع عنق الرحم منطقة الزوائد.
هناك أنواع إضافية من الأعراض الشائعة لهذه الحالات:
- ارتفاع درجة حرارة الجسم التي تستمر لعدة أيام ولا تضيع - فوق 38 درجة مئوية ؛
- إفرازات مهبلية
- زيادة مستوى ESR في الدم.
- زيادة مستويات البروتين التفاعلي سي.
إذا تم تأكيد المرض الالتهابي وإمكانية بدء العلاج المثمر ، فيجب أيضًا تشخيص الشريك الجنسي للمريض من أجل منع بدء تطور العملية الالتهابية فيه.
آلية التشخيص
الخوارزمية الخاصة بالتشخيص هي كالتالي: يُسأل المريضة عن وجود شكوى ، مما يجعل اسمها بقعة مؤلمة معينة. في موازاة ذلك ، يتم إجراء تحليل على كرسي أمراض النساء. فقط الفحص التفصيلي والتحليل الجراحي للدم والبول يعطي فكرة عن تشخيص أمراض الجهاز البولي التناسلي.

أول ما يجب على الطبيب الانتباه إليه هو دراسة تفصيلية للإفرازات من عنق الرحم أو مجرى البول ، وكذلك محتويات المستقيم عبر فتحة الشرج. بشكل منفصل ، أكثر الحالات الشديدةقد تكون هناك حاجة لإجراء اختبارات إضافية ، والتي يمكن إجراؤها عن طريق فتح الصفاق تحت تأثير التخدير الموضعي. ستساعد البيانات التي تم الحصول عليها على أساس هذه الملاحظة في تحديد التشخيص بشكل أكثر دقة.
إذا اشتبه الطبيب في مرض السل ، يتم اتخاذ تدابير تشخيصية إضافية - تجربة تفاعلات السل. إذا لم تكن هناك طريقة لقطع الصفاق ، فيمكنك استخدام الفحص بالموجات فوق الصوتية أو التصوير بالرنين المغناطيسي أو التنظير البطني. هنا سوف تحتاج إلى مثل هذا الإجراء غير السار للمريض مثل ثقب في فتحة الشرج أو من خلال المهبل.
رأي خاص
في بعض الأحيان لا تستطيع المريضة أن تشرح بوضوح كل آلامها. كما يمكن أن يتفاقم بسبب فقدان جزئي للوعي أو التعرض لصدمة. وبالتالي ، يحتاج الطبيب إلى تحديد التشخيص بسرعة لتجنب المضاعفات. ومع ذلك ، إذا كانت الحالات حادة ، فلن يكون من الممكن إجراء تنظير البطن ، وسيكون من الضروري تقييد أنفسنا تمامًا الطرق السريريةتعريف المرض. لكن مثل هذا النوع السطحي من التشخيص ليس دائمًا طريقة فعالة، مما قد يؤدي إلى تعريف خاطئ للمرض.
- قيادة حياة جنسية نشطة ؛
- الذين يعيشون في منطقة بؤرة المرض مع السيلان ، الكلاميديا.
- نأخذ الخصائص الفردية;
- مع انخفاض مستوى المناعة.
- مع نظام غذائي مضطرب ، وتناول المضادات الحيوية ، وما إلى ذلك.
بغض النظر عن مدى نشاطها يتطور الطب الحديثمن حيث استخدام مجموعة متنوعة من الأساليب والتقنيات للتمييز بين أمراض أعضاء الحوض ، تظل بعض نوبات المرض غير معروفة. لذلك يعتبر تشخيص أمراض أعضاء الحوض مرحلة مهمة في البحث عن مفتاح العلاج ، وعلى الطبيب أن يستمع بعناية أكبر لجميع الفروق الدقيقة في شكاوى المرضى ، كما يجب على الأخير أن يصف بالتفصيل حالتهم. بدون اختباء.
يحدث هذا أيضًا عندما يمكن أن تستمر الأمراض عمليًا بدون أعراض ومع غياب الأعراض الحادة الم... في هذه الحالة ، يمكن إظهار المرض بشكل صحيح بمساعدة.
القاعدة السريرية
يسهل الوصول إلى تجويف الحوض عند النساء للفحص ، وعملية الالتصاق غائبة ، وجميع الأعضاء ، بما في ذلك الرحم والمبيض والأنابيب والمثانة والمستقيم مغطاة بغشاء صفاق شفاف ، أملس ، لامع ، جيد الرؤية مع تحديد جيد نمط الأوعية الدموية.
يمكن رؤية الأوعية النابضة الكبيرة (الشريان والأوردة الحرقفية) من خلال الغطاء اللامع للصفاق. الغشاء البريتوني الذي يغطي المثانة والمستقيم له صبغة صفراء بسبب الأنسجة الدهنية الكامنة ، مع شبكة الأوعية الدموية الحساسة.
مع التصوير بالموجات فوق الصوتية ، يتبع الفضاء الخلفي ملامح الجدار الخلفي للرحم ، ويتراوح عرضه من 10 إلى 40 مم ، اعتمادًا على حجم الأنسجة الدهنية التي تملأ هذه المنطقة.
كثافة صدى هذه المنطقة ، كقاعدة عامة ، منخفضة نسبيًا ، والبنية متجانسة أو ذات ألياف دقيقة مع العديد من الطبقات البينية الرقيقة الموجبة الصدى.
أمراض تجويف الحوض
التهاب الحوض
غالبًا ما يحدث التهاب الصفاق الحوضي (التهاب الصفاق المحدود في الحوض) بشكل ثانوي في الأمراض الالتهابية للرحم والملاحق والأنسجة البارامترية مع العمليات القيحية للأعضاء المجاورة للحوض الصغير. مع انتشار العدوى ، يحدث تفاعل التهابي في الصفاق مع تكوين انصباب مصلي أو ليفي مصلي أو صديدي أو صديدي.الحلقات المعوية والثرب المجاور للصفاق الجداري للحوض الصغير محاطة بالالتصاقات ، وبالتالي يتم عزل تجويف الحوض تدريجياً عن العام تجويف البطن... مع شكل لاصق من التهاب الصفاق الحوضي ، لا يحدث تكوين قدر كبير من الانصباب ، ونتيجة لذلك تذوب الإفرازات بسرعة ، ولكن غالبًا ما تظل الالتصاقات في مكانها ، وتلتصق معًا حلقات الأمعاء بأعضاء الحوض ، مما يؤدي إلى النزوح المعوي والخلل الوظيفي.
شكل خاص من التهاب الصفاق الإنتاني في الحوض هو خراج في جيب دوغلاس ، والذي يحدث عندما يخترق خراج الأنبوب أو المبيض (pyosalpinx ، pyovarium) ، عدوى النزف الخلفي بسبب انثقاب الرحم.
يتطور التهاب الصفاق إما كآفة أولية في الصفاق من أصل غير تناسلي ، أو نتيجة لانتشار العدوى من الأعضاء التناسلية. شكل خاص هو التهاب الصفاق المثقوب ، والذي يحدث نتيجة تمزق خراجات الزوائد الرحمية ، وأحيانًا الأمعاء. عادةً ما يُطلق على التهاب الصفاق ، الذي يتطور نتيجة لأمراض الأعضاء التناسلية الأنثوية ، أمراض النساء.
تشخيص التهاب الحوض والبريتون
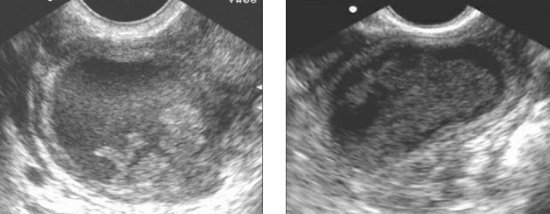
مع التهاب الحوض والبريتون ، يكون الصفاق الجداري باهتًا ومفرطًا ومتورمًا ومتعدد نزيف طفيف... مع التهاب الحوض الصديد القيحي ، يوجد محتوى غائم يشبه الصديد في مساحة الرحم والمستقيم. يكتشف التصوير بالموجات فوق الصوتية وجود السوائل في تجويف الحوض.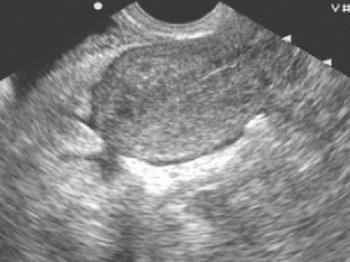
يتم تحديد السائل البريتوني في كل من الفضاء الخلفي وفي فضاء دوغلاس.
عندما يتشكل خراج في تجويف الحوض ، تظهر علامات ترسيم السوائل ، أحيانًا مع تكوين كبسولة محددة جيدًا.
مرض لاصق
التشخيص
يكشف تنظير البطن في عملية الالتصاق في تجويف الحوض عن وجود مجموعة متنوعة من جسور النسيج الضام بين المبيض والأنابيب والرحم وجدران الحوض ، وفي بعض الحالات يكون هناك تشوه واضح بشكل أو بآخر في الأعضاء.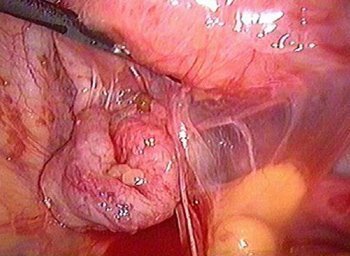
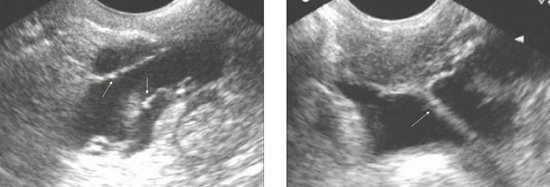
تظهر علامات الالتصاقات بالموجات فوق الصوتية في الحوض الصغير في معظم الحالات عن طريق تكوينات مفرطة الصدى (أحيانًا تعطي إشارة واضحة الظل الصوتي) خطي أو منقط ، وأحيانًا في شكل أقواس موجبة الصدى ذات نهايات مدببة موجهة نحو الأسفل. تقع هذه التشكيلات في مناطق حدودية أو بارافارية. في حالة وجود سائل حر في تجويف الحوض ، يتم تصور الالتصاقات على أنها حبال رفيعة خطية مفرطة الصدى تمتد من الرحم أو ملاحق لجدار الحوض.
بطانة الرحم
يشير الانتباذ البطاني الرحمي للغشاء البريتوني من تجويف الرحم والمستقيم والأربطة العجزية الرحمية إلى الشكل الخارجي للانتباذ البطاني الرحمي التناسلي وغالبًا ما يتم دمجه مع مواقع أخرى للعملية.تكون تغاير بطانة الرحم في تجويف الحوض على شكل عقد ، تتسرب في حجمها من 1 إلى 30-40 ملم في القطر. الاتساق كثيف بسبب التغيرات الواضحة الندبية والتسلل الندبي حول بؤر الانتباذ البطاني الرحمي ؛ يُظهر القسم فجوات دقيقة متعددة مليئة بالسائل النزفي أو البني. بطانة الرحم لها نمو مخترق ويمكن أن تنمو إلى أي نسيج أو عضو مع تدمير الأخير بسبب النمو المدمر محليًا.
الصورة النسيجية هي مزيج بنسب مختلفة من الظهارة الغدية الشبيهة ببطانة الرحم والسدى المميز مع التفاعل الندبي اللمفاوي المصاحب. غالبًا ما توجد البلاعم المحملة بالهيموسيديرين حولها.
تشخيص الانتباذ البطاني الرحمي
آفات بطانة الرحم في الأربطة المستديرة والعريضة للرحم ، وجدران الحوض الصغير غير متوفرة للتصوير بالموجات فوق الصوتية. تشمل علامات الانتباذ البطاني الرحمي بالموجات فوق الصوتية تخيلًا خلف الرقبة أو البرزخ بكتلة يتراوح حجمها من 0.5 إلى 5 سم ، مع محيط غير متساو ، وحدود غير واضحة ، وبنية صدى غير متجانسة. قد تكون كثافة صدى بؤرة بطانة الرحم مختلفة.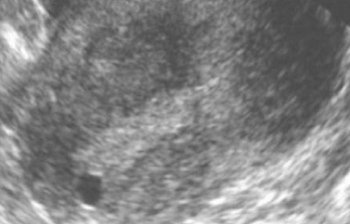
في تنظير البطن ، يتم تعريف التنظير البطاني الرحمي على أنه بؤر صغيرة من اللون الأزرق البنفسجي والأزرق الداكن والبني على سطح المبيض وقناتي فالوب والأربطة الرحمية والعجزية على الصفاق الحوضي (غالبًا على صفاق تجويف المستقيم).
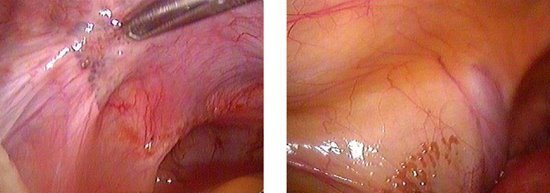
اقترح ك.سميم التصنيف التالي للتنظير الداخلي لانتباذ بطانة الرحم:
المجموعة الأولى:يشمل الانتباذ البطاني الرحمي بؤر الانتباذ البطاني الرحمي ، التي لا يتجاوز قطرها 5 مم ، وتقع في الحوض الصغير. إن قناتي فالوب هي براءة اختراع بالكامل.
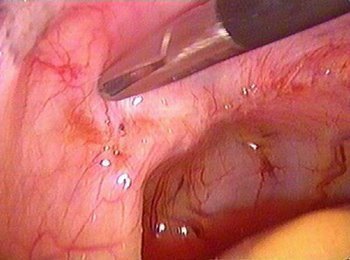
المجموعة الثانية:
... تتجاوز بؤر الانتباذ البطاني الرحمي في الحوض الصغير 5 مم ، وهناك دم مجاني في مساحة دوغلاس ؛
... بؤر في الجزء السفلي من المثانة.
... التصاقات حول المبيض أو محيط ؛
... مع تنظير الصبغي الصبغي ، يتم الكشف عن درجة واضحة من تضيق الأمبولة.
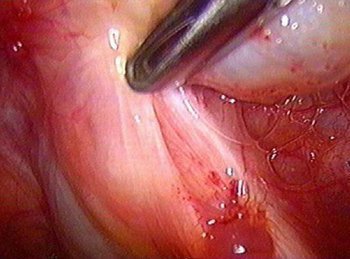
المجموعة الثالثة:
... العضال الغدي ، خاصة عندما تكون موضعية في الموصل الأنبوبي الرحمي ؛
... بؤر الانتباذ البطاني الرحمي في قناة فالوب.
... أكياس الشوكولاتة
... زرع في أربطة الرحم العجزي.
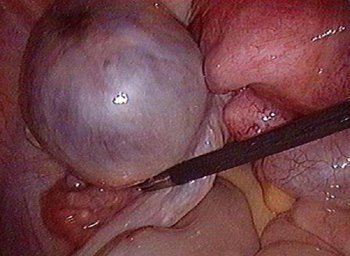
المجموعة الرابعة:يزرع بطانة الرحم خارج الرحم في تجويف البطن ، في مثانةفي الجهاز التنفسي أو الجلد.
سرطان البريتوني
التشخيص
مع تنظير البطن ، توجد تكوينات متعددة كثيفة صفراء بيضاء على الصفاق. في الحوض الصغير ، تم الكشف عن نمو حليمي. هناك تراكمات سائلة في الأماكن المنحدرة.علامات الموجات فوق الصوتية لسرطان الصفاق الحوضي هي تكوينات غير منتظمة ذات محيط درني ، وعادة ما تكون موجودة على قاعدة عريضة ومحاطة بسائل صدى سلبي.
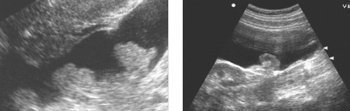
توسع الأوردة في الحوض الصغير
التشخيص
في توسع الأوردةتظهر أوردة الحوض الصغير في منطقة البوق الأوسط وعند قاعدة الأربطة العريضة للرحم أوردة ملتوية متوسعة إلى 1-1.5 سم ، وتشكل "تشابكات". مع توسع الأوردة الجدارية ، ينتفخ الصفاق الجداري بشكل غير متساوٍ ، تتألق الأوعية النابضة من خلاله.من خلال الفحص بالموجات فوق الصوتية ، يمكن تحديد الدوالي المعزولة من البارامتريوم وعروق الدوالي في البارامتريوم بالاشتراك مع الدوالي في أوردة المبيض. من الممكن التمييز بين النوع الرخو من الدوالي وعروق الدوالي مع توسع واضح للمجمعات الوريدية الفردية.
في. سيروف ، آي إن. زفينيجورودسكي
يبدو لنا النهج التشخيصي للأمراض الالتهابية لبطانة الرحم (عضل الرحم) وقناتي فالوب والمبيضين والصفاق الحوضي ، باعتبارها روابط لسلسلة مسببة للأمراض ، هي الطريقة الصحيحة الوحيدة. بعد كل شيء ، نادرًا ما يكون الالتهاب المعزول للأعضاء المذكورة أعلاه ، والتي هي وحدة وظيفية ، أمرًا نادرًا. ... يظهر الاستخدام العملي لهذا الوضع بوضوح في مثال تصنيف التهاب البوق والمبيض الحاد الذي اقترحه G. Monif: I - التهاب بطانة الرحم الحاد والتهاب البوق بدون علامات التهاب صفاق الحوض ؛ الثاني - التهاب بطانة الرحم الحاد والتهاب البوق مع علامات تهيج الصفاق. III - التهاب البوق والمبيض الحاد مع انسداد قناة فالوب وتطور تكوين البوق والمبيض ؛ IV - تمزق تكوين المبيض البوقي (تم الاستشهاد به من قبل. وهكذا ، على سبيل المثال ، يعمل تخطيط صدى القلب hydrosalpinx كسبب جيد للبحث المستهدف عن التغيرات الالتهابية في أعضاء أخرى من الحوض الصغير.
التهاب حاد في أعضاء الحوضفي المرحلة الأولية التهاب حادأعضاء الحوض ، قد تكون صورة الموجات فوق الصوتية طبيعية بشكل عام. في بعض الحالات ، يظهر السائل في تجويف الحوض ، وكذلك في تجويف الرحم ، وفي 17-20٪ من المرضى قد يكون هذا هو العلامة الوحيدة التهاب بطانة الرحم الحاد (عمر الفاروق). بشكل عام ، وفقًا للملاحظة العادلة لـ A.M. Stygar ، غالبًا حتى على خلفية الأعراض السريرية الواضحة ، لا تعطي الصورة بالصدى أي علامات محددة. يؤدي المزيد من تطور العدوى إلى تخيل بعض الزيادة في جسم الرحم وسماكة طفيفة في بطانة الرحم (> 12 مم). مع OE بعد الإجهاض ، يتم توسيع تجويف الرحم قليلاً بسبب السوائل مع لوحة الفبرين مفرطة الصدى (الشكل 1).
|
في نصف المرضى الذين يعانون من OE ، كانت العلامة الوحيدة للالتهاب هي تصور Doppler بالموجات فوق الصوتية لزيادة الأوعية الدموية في بطانة الرحم. تميزت المؤشرات الكمية بمتوسط المقاومة (IR 0.5 + - 0.005). في الخلفية العلاج المضاد للبكتيرياهناك زيادة تدريجية في سمك بطانة الرحم واختفاء السوائل في تجويف الرحم.
مشاركة في العملية الالتهابيةيؤدي الغشاء العضلي للرحم المتاخم لبطانة الرحم إلى ظهوره التهاب بطانة الرحم الحاد ... في الوقت نفسه ، يبدو أن الوذمة والتسلل المحب للعدلات في عضل الرحم يشبه سماكة جسم الرحم وانخفاض غير متساوٍ في صدى مناطق عضل الرحم المجاورة لتجويف الرحم. غالبًا ما يكون هذا مصحوبًا بتأثير غريب يتمثل في الغياب الكامل أو الجزئي لتصور تجويف الرحم (الشكل 2).
تظهر صورة صدى معزولة في 20-30٪ من المرضى الذين يعانون من التهاب حاد في أعضاء الحوض وتتميز بظهور سائل مع تعليق صدى في الأنبوب (الشكل 7-10) ، وكذلك بعلامة "عجلة مسننة" تحدث أثناء المسح العرضي لبيوسالبينكس (الشكل 6) ... تنشأ علامة "العجلة المسننة" بسبب سماكة التهابية في الطيات الطولية للغشاء المخاطي للأنبوب. غالبًا ما يكون شكل الأنبوب في pyosalpinx يشبه المعوجة ، ولكن يمكن أن يكون كذلك - في شكل "نقانق" ، "ساعة رملية" ، إلخ. (أرز. -). مع صدى عالي للمحتوى المشتت في تجويف الأنبوب ، من المهم أن تتذكر تشخيص متباينمع التهابات الزائدة الدودية الحادة... بفاعلية العلاج من الإدمانقد تصبح محتويات الأنبوب كاتمة للصدى. يمكن بسهولة تحديد تحليل دوبلر في جدران الأنبوب في حالة الالتهاب الحاد الأوعية الدموية(الشكل 11-12) بمتوسط مقاومة تدفق الدم (IR 0.53 + -0.09).
علامات صدى التهاب المبيض الحاد يتم عزلهم في نسبة صغيرة جدا من المرضى (لا تزيد عن 6٪) المصابين بالتهاب حاد في أعضاء الحوض. يتم تحديد الزيادة والشكل الكروي للمبيض. في السدى ، يتم تصور شوائب كيسية متعددة ، وفي بعض الحالات يكون لها تعليق داخلي غير متجانس (بصيلات غارية تشارك في عملية الالتهاب). يسبب التعلق بالتهاب حوائط المبيض تصورًا غامضًا لحواف المبيض. يتميز الالتهاب الحاد في المبايض بزيادة الأوعية الدموية في الأنسجة ، والتي يمكن تصورها بسهولة باستخدام الموجات فوق الصوتية دوبلر الملونة.
يتم الكشف عن سدى الطبقة القشرية من المبيض في التهاب حاد ، واضطرابات الدورة الدموية ، وذمة ، وتسلل التهابي منتشر أو بؤري - كل هذا يؤدي إلى تكوين خراجات داخل المبيض (عادة ما تكون صغيرة). عندما تندمج الخراجات ، يحدث اندماج صديدي لأنسجة المبيض -. غالبًا ما تتميز هذه الحالة بعيادة ممحاة مع حالة فرط فرط طويلة. يمكن علاج المرضى بشكل متحفظ بآثار مؤقتة في غضون 2-3 أشهر. في البيوفار ، يتخذ المبيض شكلًا سائدًا موجب الصدى مع توصيل صوتي عالي ، يحتوي على شوائب متعددة بأشكال وأحجام مختلفة (الشكل 13-14).
معظم المرضى الذين يعانون من التهاب حاد في أعضاء الحوض (حتى 60 ٪) يتطورون التهابات التكوينات البوقي المبيضية (منظمة التجارة العالمية). نعتقد أن وجهة نظر I. Timor-Tritsch et al. ، بشأن تقسيم منظمة التجارة العالمية إلى (TC) و (TA) ، تبدو شرعية. في TC ، يمكن تحديد المبيض والأنبوب ، لكن المبيض لا ينفصل عن الأنبوب عند الضغط عليه بالمحول (الشكل 16-17).
بالنسبة إلى TA ، يعد الانتهاك الكامل للبنية العادية للملحقات مع عدم وجود إمكانية تحديد هويتها أمرًا نموذجيًا. نتيجة لذلك ، يمكن أن تكون الصورة بالصدى متعددة الأشكال للغاية (الشكل 18-22) ، وغالبًا ما تحاكي ورمًا خبيثًا.
| الشكل 20 |
| الشكل 21 |
مع تغيرات نخرية قيحية واضحة ، قد لا يتم تصور تدفق الدم في TA. يوضح استخدام قياس الدوبلرومتري في التهاب الزوائد الحاد زيادة في السرعة وانخفاض مقاومة تدفق الدم الشرياني. مؤشرات RI في منظمة التجارة العالمية ، وفقًا لعدد من المؤلفين ، تتراوح من 0.44 إلى 0.53 0.09. في دراساتنا ، بلغ متوسط MAS في الخراجات البوقية المبيضية 26 11.5 سم / ثانية ، و IR 0.47 0.02. تحظى نتائج الدراسات التي أجراها Alatas et al بأهمية خاصة. ، والتي بموجبها ، أثناء علاج التهاب الزوائد الحاد ، عادت مؤشرات المقاومة إلى وضعها الطبيعي قبل البيانات السريرية والمخبرية. تعتبر بيانات R. Tepper et al مثيرة للغاية أيضًا. ، وفقا لمنظمة التجارة العالمية ، والتي اختفت بعد ذلك بعد معاملة متحفظة، بلغ متوسط RI 0.60 0.15 ، وهو أعلى بكثير مقارنة بـ VTO ، والذي يتطلب التدخل الجراحي (0.52 0.08 ؛ p<0.05). Таким образом, допплерография может выступать в качестве раннего критерия регрессии острого воспалительного процесса, а также способствовать своевременному выбору оперативной тактики лечения.
صورة الصدى بعيدة كل البعد عن كونها محددة ، في المقام الأول هي ربط بيانات تخطيط الصدى بعيادة مشرقة ، كقاعدة عامة ، والتي تحدث في التهاب حاد في الصفاق الحوضي. غالبًا ما يتم تحديد السائل البريتوني في الفراغ الخلفي ، ولكن يمكن أن يتراكم أيضًا في "الدوغلاس الأمامي" (الشكل 25-26).
|
في ختام القسم المخصص لتشخيص الموجات فوق الصوتية للالتهاب الحاد في أعضاء الحوض ، تجدر الإشارة إلى أنه في حوالي ثلث المرضى الذين يعانون من التهاب البوق والمبيض الحاد ، تبدو الزوائد بالصدى بدون تغيير.
التهاب مزمن في أعضاء الحوضعلامات صدى تآكل عنق الرحم تم وصفها لأول مرة بواسطة V.N. ديميدوف وبي. زيكين. لاحظ المؤلفون أنه في حالات تلف الأنسجة الكبير على مخططات صدى عرضية ، من الممكن تحديد منطقة صدى متزايد حول المحيط الخارجي لعنق الرحم ، وكذلك شوائب صغيرة فردية موجبة الصدى بسبب تليف الأنسجة. ومع ذلك ، حتى الآن ، لم تجد الموجات فوق الصوتية أي مكان مهم في ترسانة تقنيات التشخيص المصممة لتحديد هذه الحالة المرضية. الانتشار في الممارسة السريرية للموجات فوق الصوتية عالية الدقة وعالية التردد (7.5-10 ميجاهرتز) عبر المهبل / الموجات فوق الصوتية دوبلر قد يملأ هذه الفجوة.
في الوقت نفسه ، أثبت التصوير بالصدى أنه فعال جدًا في التشخيص nabotovy الخراجات (NC) لعنق الرحم ، تشكلت تكوينات الاحتفاظ نتيجة انسداد بواسطة الظهارة الحرشفية الطبقية للغدد العنقية المتآكلة. NK عبارة عن تكوينات كيسي مفردة أو متعددة يتم تصورها في المنطقة المجاورة مباشرة لعنق الرحم الخارجي (الشكل 28-29). غالبًا ما يتقلب قطر الطولي في حدود 3-15 مم ، ومع ذلك ، كان علينا أن نلتقي بشعر طولي ، يصل حجمه إلى 35 مم (الشكل 30).
|
|
|
في التهاب باطن عنق الرحم المزمن يسمح تخطيط الصدى عبر المهبل ، وفقًا لبياناتنا ، بتصور توسع طفيف (وغير متساوٍ) لقناة عنق الرحم (الشكل 31) ، بالإضافة إلى التغيرات البؤرية المنتشرة والسميكة في باطن عنق الرحم الناتجة عن التسلل الالتهابي للظهارة المبطنة للقناة ( الشكل 32). يجب اعتبار علامة تخطيط صدى مهمة للمرض كيسات باطن عنق الرحم تكونت أثناء التئام التآكلات والتآكلات الزائفة المتراكبة مع الظهارة المنشورية (الشكل 33).
يؤدي انتشار رد الفعل الالتهابي على النسيج الضام الأساسي وعناصر العضلات إلى حدوثه التهاب عنق الرحم المزمن ... تضخم محدد بالصدى (بشكل رئيسي بسبب سماكة) ، بالإضافة إلى زيادة غير متساوية في صدى العنق (الشكل 34). يجب عدم الخلط بين مناطق زيادة صدى الصوت الناتجة عن التسلل الالتهابي مع مناطق التضخيم الزائف البعيدة لكيسات عنق الرحم ، والتي يتم تصورها في سمك عنق الرحم (الشكل 33). وفقًا لـ A. Suren et al. يسمح استخدام التصوير الدوبلراني للطاقة ثلاثي الأبعاد عبر المهبل من أجل التهاب عنق الرحم بتصور أوعية عنق الرحم المتعددة المجاورة لعنق الرحم ، والتي عادة ما تكون غير مرئية.
التهاب بطانة الرحم المزمن (ChE) يحدث نتيجة التهاب بطانة الرحم الحاد بعد الولادة أو ما بعد الإجهاض الذي لم يتم علاجه حتى النهاية. غالبًا ما يتم تسهيل تطوره عن طريق التدخلات المتكررة داخل الرحم. أقل شيوعًا ، يكون سبب الكبسولة هو وجود أجسام غريبة في تجويف الرحم (موانع الحمل داخل الرحم ، وشظايا الهيكل العظمي للجنين بعد الإجهاض غير المكتمل ، ومواد الخياطة بعد الولادة القيصرية).
- سماكة بطانة الرحم (الشكل 35) ؛
- ضمور بطانة الرحم مع عملية حالية طويلة الأمد ، وكذلك مع المسببات السلية لـ ChE (الشكل 36)
- محيط غير متساوٍ لبطانة الرحم (الشكل 35-36)
- زيادة صدى بطانة الرحم في مرحلة التكاثر (الشكل 35)
- بنية صدى غير متجانسة لبطانة الرحم (الشكل 37)
- خشونة خط إغلاق الأوراق الأمامية والخلفية لبطانة الرحم (الشكل 37)
- جسم غريب في تجويف الرحم (موانع حمل داخل الرحم ، أجزاء من الهيكل العظمي للجنين بعد إجهاض غير كامل) ، كمحفز للالتهاب (الشكل 38)
- التوسع غير المنتظم في تجويف الرحم في مرحلة التكاثر بسبب ضعف نفاذية الأوعية الدموية (الشكل 39)
- غاز في تجويف الرحم (شكل 40)
- شوائب مفرطة الصدى في إسقاط الطبقة القاعدية. يمكن أن يكون هناك واحد (الشكل 41-42) أو متعدد حتى تأثير "الحافة". (الشكل 43)
- Synechiae في تجويف الرحم ، يُعرَّف بأنه عمود متساوي الصدى أو مفرط الصدى في تجويف الرحم. تشبه الصورة أحيانًا الرحم ذي القرنين ، فهي تساعد في الحصول على نفس البنية في كل من المسح العرضي والطولي (الشكل 44-45)
- منتشر التغيرات البؤرية والكيسية في منطقة تحت بطانة الرحم من عضل الرحم (الشكل 46)
- تمدد الأوردة العضلية الرحمية> 3 مم والباراميتريوم> 5 مم (الشكل 47)
| الشكل 36 |