骨盤内炎症性疾患の超音波診断。 骨盤内臓器の炎症性疾患の診断
鑑別診断 炎症性疾患骨盤内臓器は以下の病気で行われます。
- 子宮外妊娠
- 卵巣嚢胞の破裂
- 虫垂炎
- 子宮内膜症
- 炎症性腸疾患c。 子宮筋腫の壊死
- 自然流産
- 憩室炎
骨盤内臓器の炎症性疾患の診断方法
1.頸部粘液の塗抹標本のグラム染色。 グラム陰性淋菌が存在する場合、淋菌(N. gonorrhoeae)の診断は疑いの余地がありません。 しかし、淋病の症例の半分では、グラム染色は効果がありません。 病気のひどいまたは慢性的な経過では、挑発に訴え、24、48、72時間後にすべての疑わしい病巣から塗抹標本を採取する必要があります。 挑発にはいくつかの種類があります。
- 化学的誘発-尿道、子宮頸管を1〜2%の硝酸銀溶液で潤滑し、同時に下部直腸を1%のラグ溶液で潤滑します。
- 生物学的挑発は、gonovaccineまたはpyrogenalの導入です。
- 生理的挑発は月経の2日から4日まで起こります。
- 誘導熱、超音波、電気泳動、治療用泥などの理学療法治療。
- 辛い食べ物、塩辛い食べ物、アルコールなどの特定の食べ物。
- 挑発の組み合わせた方法の使用はより効果的です。 同時に、バクテリアの培養物を得るために材料を取ります。
- カルドセンテシス。 受け取り次第 化膿性液体感受性試験のための培養は抗生物質の選択に役立ちます。 ただし、主な焦点では、プロセスは別の病原体が原因である可能性があります。
- 腹腔鏡検査は、臨床像が不明確な場合の主な診断方法です。
- 超音波は診断に役立ちます 体積形成付属肢、正常または子宮外妊娠、特に激しい痛みが骨盤内臓器の両手検査を妨げる場合。 超音波データによると、病気のダイナミクスと治療の有効性を判断することができます。
- HCT。 hCGのβサブユニットのレベルの決定は、子宮外妊娠を除外するのに役立ちます。 通常の妊娠では、血清hCTレベルは2〜3日ごとに2倍になります。 の低い数字 初期の日付妊娠は子宮外妊娠を示している可能性があります。 子宮外妊娠は、骨盤内炎症性疾患の診断で入院した女性の約3〜4%で診断されます。
- 血液検査
- 白血球増加症は、必ずしも骨盤内臓器の急性炎症性疾患を伴うとは限りません。 急性PIDの女性の50%だけが10x109 / lを超える白血球数を持っています。
- 赤血球沈降速度は非特異的なテストです。 ESRは、骨盤内炎症性疾患の診断が確認された女性の約75%で増加します。
ed。 W.ベック他
骨盤内臓器の病気の診断は必要であり、さらに重要な手段です。なぜなら、医者が病気を早く特定すればするほど、彼はそれを治しやすくなるからです。 骨盤内臓器の病気は治療が必要ですが、最初に医師はこれまたはその病気を診断する必要があります。 腹部の病気は、定義するのが非常に難しい病気の1つです。
たとえば、患者が腹膜領域の腹痛を訴える場合、それは急性および慢性の両方の疾患である可能性があり、また、 感染症 泌尿生殖器または急性虫垂炎などの消化器系。
治療プロセス
確認すべき主な症状は次のとおりです。
- 触診時の下腹部の痛みの訴え;
- 内部を調べるときの苦情 女性器-子宮頸部の痛み、付属肢の領域。
これらの状態に共通する追加のタイプの症状があります:
- 数日間続き、失われない高い体温-38°C以上;
- 膣分泌物
- 血中のESRレベルの上昇;
- C反応性タンパク質レベルの増加。
炎症性疾患が確認され、生産的な治療を開始できる場合は、患者の炎症過程の発症を防ぐために、患者の性的パートナーも診断する必要があります。
診断メカニズム
診断を確立するためのアルゴリズムは次のとおりです。患者は苦情の存在について尋ねられ、彼女の名前を特定の痛みを伴う場所にします。 並行して、婦人科の椅子で分析が行われます。 詳細な検査、血液と尿の手術分析だけが泌尿生殖器疾患の診断のアイデアを与えます。

医師が最初に注意を払うべきことは、子宮頸部または尿道からの分泌物、および肛門を通る直腸の内容物の詳細な研究です。 別に、もっと 重症例追加の検査が必要になる場合があります。これは、局所麻酔下で腹膜を開くことによって行うことができます。 このような観察に基づいて得られたデータは、診断をさらに正確に判断するのに役立ちます。
医師が結核を疑う場合は、追加の診断手段が取られます-ツベルクリン反応の実験。 腹膜を切除する方法がない場合は、超音波検査、磁気共鳴画像法、または腹腔鏡検査を使用できます。 ここでは、肛門や膣に穴を開けるなど、患者にとって不快な処置が必要になります。
特別意見
時々、患者は彼女のすべての痛みを明確に説明することができません。 また、意識が部分的に失われたり、ショックを受けたりすることによって悪化することもあります。 したがって、合併症を避けるために、医師は診断を迅速に決定する必要があります。 ただし、症例が急性の場合、腹腔鏡検査は不可能であり、純粋に自分自身を制限する必要があります 臨床方法病気の定義。 しかし、そのような表面的なタイプの診断は必ずしもそうではありません 効率的な方法、病気の誤った定義につながる可能性があります。
- アクティブな性生活を送る;
- 淋病、クラミジアの病気の焦点の領域に住んでいます;
- 持っている 個人の特徴;
- 免疫力が低下している;
- 食事療法の乱れ、抗生物質の服用など。
どんなに活発に発達しても 現代医学骨盤内臓器の疾患を区別するためのさまざまな方法と技術を使用するという点で、疾患のいくつかのエピソードは認識されないままです。 したがって、骨盤内臓器の病気の診断は、治療の鍵を探す上で重要な段階であり、医師は患者の苦情の微妙な違いに注意深く耳を傾け、患者の状態を詳細に説明する必要があります。隠れることなく。
また、病気が実質的に症状がなく、急性の症状がなく進行できる場合にも起こります。 痛み..。 この場合、病気は助けを借りて正しく示すことができます。
臨床基準
女性の骨盤腔は検査のために簡単にアクセスでき、接着プロセスはなく、子宮、卵巣、管、膀胱、直腸を含むすべての臓器は、明確で明確な透明で滑らかな光沢のある視覚化された腹膜で覆われています血管パターン。
腹膜の光沢のあるカバーを通して、大きな脈動血管(腸骨動脈と静脈)が見えます。 膀胱と直腸を覆っている腹膜は、下にある脂肪組織のために黄色がかった色合いをしており、繊細な血管網があります。
超音波検査では、後部空間は子宮の後壁の輪郭に沿っており、その幅は、この領域を満たす脂肪組織の量に応じて、10〜40mmの範囲です。
このゾーンのエコー密度は、原則として比較的低く、構造は均質であるか、多数の薄いエコー陽性中間層を備えた細い繊維です。
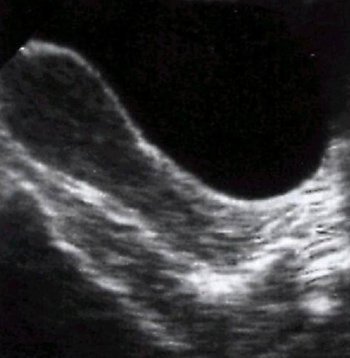
骨盤腔の病気
骨盤腹膜炎
骨盤腹膜の炎症(限局性骨盤腹膜炎)は、ほとんどの場合、子宮、付属器、パラメトリック組織の炎症性疾患で二次的に発生し、小さな骨盤の隣接する臓器の化膿過程を伴います。 感染が広がると、腹膜の炎症反応が起こり、漿液性、漿液性線維性、漿液性化膿性または化膿性の滲出液が形成されます。小骨盤の頭頂腹膜に隣接する腸ループと大網は癒着に囲まれているため、骨盤腔は徐々に全身から隔離されます 腹腔..。 癒着型の骨盤腹膜炎では、大量の浸出液の形成は起こらず、その結果、滲出液はすぐに溶解しますが、癒着はしばしばその場所に残り、腸のループを骨盤内臓器に付着させます。これは腸の変位とその機能の崩壊につながります。
骨盤敗血症性腹膜炎の特殊な形態は、ダグラスポケットの膿瘍です。これは、管または卵巣(pyosalpinx、pyovarium)の膿瘍が突破したときに発生し、子宮の穿孔による後部出血の感染症です。
腹膜炎は、性器以外の起源の腹膜の原発性病変として、または性器からの感染の広がりの結果として発症します。 特殊な形態は、穿孔性腹膜炎です。これは、子宮付属器、場合によっては腸の膿瘍の破裂の結果として発生します。 女性の生殖器の病気の結果として発症する腹膜炎は、通常、婦人科と呼ばれます。
骨盤腹膜炎の診断
骨盤腹膜炎では、壁側腹膜は鈍く、充血し、浮腫性であり、複数の 軽度の出血..。 化膿性骨盤腹膜炎では、子宮直腸腔に曇った膿のような内容物があります。 超音波検査は、骨盤腔内の体液の存在を検出します。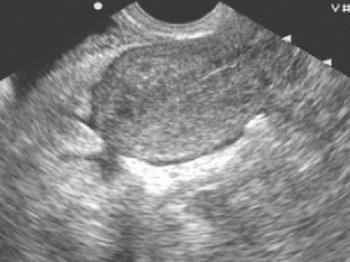
腹膜液は、後部空間とダグラス空間の両方で測定されます。
骨盤腔に膿瘍が形成されると、体液の境界が明らかになり、時には明確なカプセルが形成されます。
接着性疾患
診断
骨盤腔の接着過程における腹腔鏡検査は、卵巣と管、子宮、骨盤壁の間にさまざまな結合組織ブリッジが存在することを明らかにし、場合によっては臓器の変形が多かれ少なかれ顕著になります。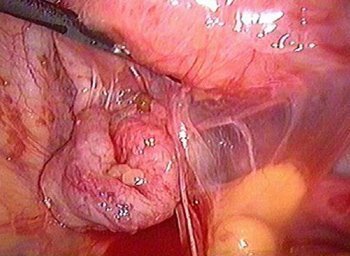
ほとんどの場合、小さな骨盤の癒着の超音波検査の兆候は、高エコーの形成によって示されます(時には顕著な アコースティックシャドウ)線形または点線、場合によっては下向きの尖った端を持つエコーポジティブブラケットの形式。 これらのフォーメーションは、パラメトリックゾーンまたはパラ卵巣ゾーンにあります。 骨盤腔内に遊離液が存在する場合、癒着は、子宮または付属肢から骨盤壁に伸びる細い線状の高エコーコードとして視覚化されます。
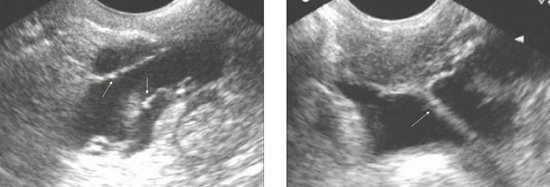
子宮内膜症
子宮直腸腔および仙骨靭帯の腹膜の子宮内膜症は、性器子宮内膜症の外部形態を指し、プロセスの他の局在化と組み合わされることが多い。骨盤腔内の類内膜異所形成は結節の形をしており、直径1〜30〜40mmのサイズの浸潤物です。 子宮内膜症の病巣の周りの顕著な瘢痕性および瘢痕性浸潤性の変化のために、一貫性は密である。 このセクションは、出血性または褐色の液体で満たされた複数のマイクロキャビティを示しています。 子宮内膜症は浸潤性の浸透性増殖を有し、局所的に破壊的な増殖のために後者の破壊を伴う任意の組織または器官に増殖する可能性がある。
組織像は、腺の子宮内膜様上皮と、それに伴う瘢痕性リンパ形質細胞反応を伴う特徴的な間質のさまざまな比率の組み合わせです。 ヘモジデリンをロードしたマクロファージは、しばしば周りに見られます。
子宮内膜症の診断
子宮の丸くて広い靭帯の類内膜病変、小さな骨盤の壁は超音波画像診断に利用できません。 子宮頸部後子宮内膜症の超音波検査の兆候には、首の後ろまたはサイズが0.5〜5 cmの峡部の視覚化が含まれ、輪郭が不均一で、境界がぼやけ、エコー構造が不均一です。 類内膜焦点のエコー密度は異なる場合があります。
腹腔鏡検査では、類内膜異所性は、卵巣、卵管、仙子宮靭帯、骨盤腹膜(多くの場合、直腸腔の腹膜)の表面にある青紫色、濃い青、茶色がかった色の小さな病巣として定義されます。
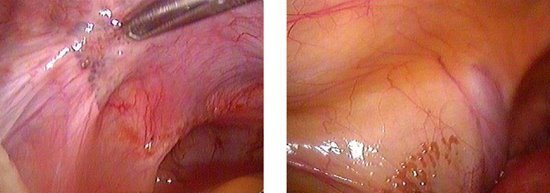
K. Semmは、子宮内膜症の次の内視鏡分類を提案しました。
グループI:子宮内膜症には、小さな骨盤にある直径5mmを超えない子宮内膜症の病巣が含まれます。 卵管は完全に特許を取得しています。
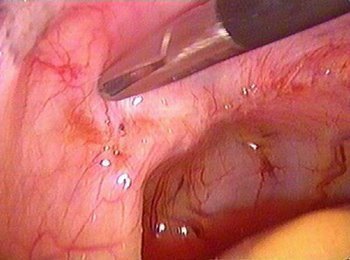
グループII:
..。 小骨盤の子宮内膜症の病巣は5mmを超えており、ダグラススペースには自由な血液があります。
..。 膀胱底の病巣;
..。 卵巣周囲または腫瘍周囲の癒着;
..。 上行性クロモサルピング内視鏡検査により、顕著な程度の膨大部狭窄が明らかになる。
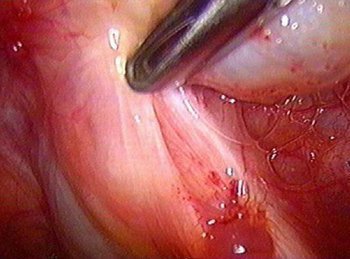
グループIII:
..。 子宮腺筋症、特に子宮と尿細管の接合部に限局している場合。
..。 卵管の子宮内膜症の病巣;
..。 チョコレート嚢胞;
..。 仙子宮靭帯への着床。
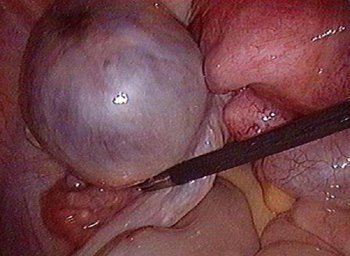
IVグループ:腹腔内の生殖器外類内膜インプラント 膀胱、呼吸器系または皮膚に。
腹膜癌腫症
診断
腹腔鏡検査では、腹膜に複数の濃い白っぽい黄色の形成が見られます。 小さな骨盤では、乳頭状の成長が見られます。 傾斜した場所に液体が溜まっています。骨盤腹膜の癌腫症の超音波検査の兆候は、塊茎の輪郭を伴うエコーの不均一な形成であり、通常は広い基部に位置し、エコー陰性の液体に囲まれています。
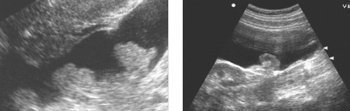
小骨盤の静脈瘤
診断
で 静脈瘤卵管間膜および子宮の広い靭帯の基部にある小さな骨盤の静脈は、1〜1.5cmに拡張して「もつれ」を形成している目に見えるねじれた静脈です。 頭頂静脈の拡張に伴い、頭頂腹膜は不均一に膨らみ、脈動する血管がそれを通して輝きます。超音波検査により、子宮傍組織の孤立した静脈瘤および卵巣静脈の静脈瘤と組み合わせた子宮傍組織の静脈瘤を決定することができます。 個々の静脈コレクターの顕著な拡張を伴う緩いタイプの静脈瘤と静脈瘤を区別することが可能です。
V.N. セロフ、I.N。 ズベニゴロドスキー
子宮内膜(子宮筋層)、卵管、卵巣、および骨盤腹膜の炎症性疾患への診断アプローチは、1つの病因連鎖のリンクとして、私たちに唯一正しいもののようです。 結局のところ、機能的な全体である上記の臓器の孤立した炎症はまれです。 ..。 この位置の実際の使用は、G。モニフによって提案された急性卵管卵巣炎の分類の例にはっきりと見られます。I-骨盤腹膜炎症の兆候のない急性子宮内膜炎および卵管炎。 II-腹膜刺激の兆候を伴う急性子宮内膜炎および唾液腺炎; III-卵管の閉塞および卵管卵巣形成の発症を伴う急性卵管卵巣炎; IV-卵管卵巣形成の破裂(引用。したがって、例えば、卵管水腫心エコー検査は、小骨盤の他の臓器の炎症性変化を標的にした探索の良い理由として役立ちます。
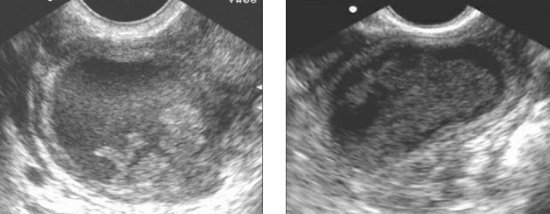
骨盤内臓器の急性炎症初期段階では 急性炎症骨盤内臓器、超音波画像は一般的に正常である可能性があります。 場合によっては、体液は骨盤腔と子宮腔で視覚化され、患者の17〜20%ではこれが唯一のマーカーである可能性があります 急性子宮内膜炎 (OE)。 一般的に、A.M。 Stygarは、多くの場合、顕著な臨床症状の背景に対してさえ、エコー画像は特定の兆候を示しません。 感染がさらに進行すると、子宮体の増加と子宮内膜のわずかな肥厚(> 12 mm)が視覚化されます。 中絶後のOEでは、フィブリンの高エコープラークを伴う体液のために子宮腔がわずかに拡張したことが測定されます(図1)。
|
OE患者の半数では、炎症の唯一の兆候が視覚化され、ドップラー超音波により子宮内膜の血管新生が増加しました。 定量的指標は、平均抵抗(IR 0.5 + --0.005)によって特徴づけられました。 背景に 抗菌療法子宮内膜の厚さが徐々に増加し、子宮腔内の体液が消失します。
関与 炎症過程子宮の筋肉膜の子宮内膜に隣接して出現につながる 急性子宮内膜炎 ..。 同時に、子宮筋層の浮腫と好中球浸潤は、子宮体の肥厚と子宮腔に隣接する子宮筋層の領域のエコー源性の不均一な減少のように見えます。 これは、子宮腔の視覚化が完全にまたは部分的に欠如しているという特有の影響を伴うことがよくあります(図2)。
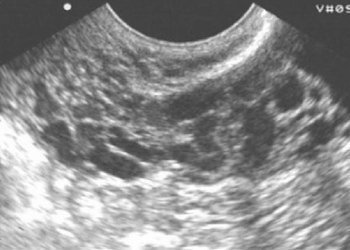
孤立したエコー画像は、骨盤内臓器の急性炎症を患う患者の20〜30%で発生し、チューブ内にエコー源性の懸濁液を含む液体の出現(図7-10)、および骨盤の横方向のスキャン中に発生する「歯車」(図6)..。 「歯車」マーカーは、管の粘膜の縦方向のひだの炎症性肥厚が原因で発生します。 pyosalpinxのパイプの形状はレトルトのようなものが多いですが、「ソーセージ」や「砂時計」などの形をとることができます。 (ご飯。 -)。 パイプの内腔に分散した内容物のエコー源性が高いため、覚えておくことが重要です 鑑別診断と 急性虫垂炎..。 効果的 薬物治療チューブの内容物が無響になる可能性があります。 急性炎症における管壁のドップラー分析は簡単に決定できます 血管(図11-12)血流の平均抵抗(IR 0.53 + -0.09)。
生態学的兆候 急性卵巣炎 骨盤内臓器の急性炎症を伴う非常に少数の患者(6%以下)で分離されます。 卵巣の増加と球形が決定されます。 ストロマでは、複数の嚢胞性封入体が視覚化され、場合によっては、内部に不均一な懸濁液(炎症過程に関与する胞状卵胞)があります。 耳介周囲炎の付着は、卵巣の縁のぼやけた視覚化を引き起こします。 卵巣の急性炎症は、組織の血管新生の増加を特徴とし、カラードップラー超音波検査を使用して非常に簡単に視覚化できます。
急性炎症の卵巣の皮質層の間質では、循環障害、浮腫、びまん性または限局性の炎症性浸潤が検出されます-これはすべて、卵巣内膿瘍(通常は小さい)の形成につながります。 膿瘍が合併すると、卵巣組織の化膿性融合が起こります-。 この状態は、しばしば、長期にわたる熱性下の状態を伴う消去されたクリニックによって特徴付けられます。 患者は2〜3ヶ月以内に一時的な効果で保守的に治療することができます。 ピオバールを使用すると、卵巣は、さまざまな形状とサイズの複数の介在物を含む、高い音伝導性を備えた主にエコー陽性の形成の外観を呈します(図13-14)。
骨盤内臓器の急性炎症を伴うほとんどの患者(最大60%)が発症します 炎症性卵管卵巣形成 (WTO)。 I. Timor-Tritsch et al。、WTOを(TC)と(TA)に分割するという見方は正当であるように思われる。 TCでは、卵巣と管を識別できますが、トランスデューサーで押しても卵巣は管から外れません(図16-17)。
TAの場合、付属肢の通常のアーキテクチャに完全に違反し、それらを識別する可能性がないのが一般的です。 このため、エコー画像は非常に多形性であり(図18-22)、しばしば悪性新生物を模倣します。
| 図20 |
| 図21 |
顕著な化膿性壊死性変化があると、TA内の血流が視覚化されない場合があります。 付属肢の急性炎症におけるドップラーメトリーの使用は、動脈血流の速度の増加と抵抗の減少を示しています。 多くの著者によると、WTOのRI指標は0.44から0.530.09の範囲です。 私たちの研究では、卵管卵巣膿瘍のMASは平均26 11.5 cm / s、IR 0.470.02でした。 特に興味深いのは、Alatasらによる研究の結果です。 、それによると、付属肢の急性炎症の治療の過程で、耐性指数は臨床および実験データの前に正常に戻った。 R. Tepper etal。のデータも非常に興味深いものです。 、それによると、その後消えたWTO 保守的な扱い、RIの平均は0.60 0.15であり、外科的介入が必要なVTOと比較して有意に高かった(0.52 0.08; p<0.05). Таким образом, допплерография может выступать в качестве раннего критерия регрессии острого воспалительного процесса, а также способствовать своевременному выбору оперативной тактики лечения.
エコー画像は特定のものとはほど遠いものです。そもそも、骨盤腹膜の急性炎症で発生する明るいクリニックへのエコー画像データの結合です。 腹腔液は後部腔でより頻繁に定義されますが、「前部ダグラス」にも蓄積する可能性があります(図25-26)。
|
骨盤内臓器の急性炎症の超音波診断に関するセクションの結論として、急性卵管卵巣炎の患者の約3分の1では、付属器がエコーグラフィックで変化していないように見えることに注意する必要があります。
骨盤内臓器の慢性炎症生態学的兆候 子宮頸部の侵食 V.N.によって最初に記述されました デミドフとB.I. ザイキン。 著者らは、横エコーグラムで重大な組織損傷が発生した場合、子宮頸部の外側の輪郭の周りのエコー源性が増加したゾーン、および組織線維症による個々の小さなエコー陽性封入体を特定できることに注目しています。 しかし、今日まで、超音波は、この病状を特定するために設計された診断技術の武器庫に重要な場所を見つけていません。 高解像度および高周波(7.5-10 MHz)経膣超音波/ドップラー超音波の臨床診療における広がりは、このギャップを埋める可能性があります。
同時に、エコーグラフィーは診断に非常に効果的であることが証明されました ナボトビ嚢胞 (NC)子宮頸部、侵食された子宮頸部腺の重層扁平上皮による閉塞の結果として形成された保持形成。 NKは、子宮頸部の外子宮口のすぐ近くで視覚化された単一または複数の嚢胞形成です(図28-29)。 ウィスカの直径は3〜15 mmの範囲で変動することがよくありますが、サイズが35 mmに達したウィスカに会わなければなりませんでした(図30)。
|
|
|
で 慢性子宮頸管炎 私たちのデータによると、経膣エコー法は、子宮頸管のわずかな(そして不均一な)拡張、ならびに子宮頸管の内側を覆う上皮の炎症性浸潤から生じる子宮頸管の肥厚およびびまん性焦点の変化を視覚化することを可能にします(図32)。 疾患の重要な超音波検査の兆候は、角柱状上皮が重なるびらんおよび偽びらんの治癒中に形成される子宮頸管内嚢胞と見なされるべきです(図33)。
下にある結合組織と筋肉要素への炎症反応の広がりは、発生につながります 慢性子宮頸管炎 ..。 エコー学的に決定された肥大(主に肥厚による)、および首のエコー源性の不均一な増加(図34)。 炎症性浸潤から生じるエコー源性の増加した領域を、子宮頸部の厚さで視覚化された、子宮頸部嚢胞の遠位にある疑似増幅の領域と混同しないでください(図33)。 A.スレンらによると。 子宮頸管炎に経膣三次元エネルギードップレランギオグラフィーを使用すると、通常は見えない子宮頸管に隣接する複数の子宮頸部血管を視覚化できます。
慢性子宮内膜炎 (ChE)は、急性産後または中絶後の子宮内膜炎が最後まで治癒しなかった結果として発生します。 その発達は、子宮内介入を繰り返すことによって促進されることがよくあります。 あまり一般的ではありませんが、ChEは子宮腔内の異物によって引き起こされます(子宮内避妊器具、不完全流産後の胎児骨格の断片、帝王切開後の縫合材料)。
- 子宮内膜の肥厚(図35);
- 長期的な現在のプロセス、およびChEの結核性病因を伴う子宮内膜萎縮(図36)
- 子宮内膜の不均一な輪郭(図35-36)
- 増殖期における子宮内膜のエコー源性の増加(図35)
- 子宮内膜の不均一なエコー構造(図37)
- 子宮内膜の前葉と後葉の閉鎖線の粗さ(図37)
- 炎症の誘発物質としての子宮腔内の異物(子宮内避妊器具、不完全流産後の胎児の骨格の断片)(図38)
- 血管透過性の障害による増殖期の子宮腔の不規則な拡張(図39)
- 子宮腔内のガス(図40)
- 基底層の投射における高エコー封入体。 「リム」効果までは、単一(図41-42)または複数の場合があります。 (図43)
- 子宮腔内の癒着、子宮腔内の等エコーまたは高エコーカラムとして定義されます。 写真は時々二角の子宮に似ています、それは横方向と縦方向のスキャンの両方で同じ構造を得るのを助けます(図44-45)
- 子宮筋層の樹状突起下帯におけるびまん性の限局性および嚢胞性変化(図46)
- 子宮筋層の拡張> 3mmおよび子宮傍組織> 5 mm(図47)
| 図36 |