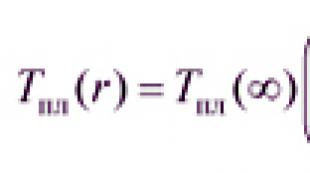کیت کمک های اولیه ضد شوک در دندانپزشکی. آماده سازی ضد شوک: فهرست و شرح داروهای ضد شوک
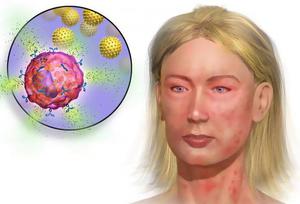
شدیدترین واکنش آلرژیک شناخته شده برای علم در نظر گرفته می شود شوک آنافیلاکتیک، که معمولاً با ورود مواد محرک مختلف به بدن انسان خود را نشان می دهد. اگر تغییرات دیگری ظاهر شد، باید با داروهای ساده آلرژی مقابله کرد. اگر علائم شوک آنافیلاکتیک ظاهر شد، باید فورا اعمال شود درمان اورژانسی. چون احتمالش زیاده نتیجه کشنده. هر ساله وزارت بهداشت دستوری صادر می کند که فهرستی از داروهایی را که باید در جعبه کمک های اولیه برای کمک های اولیه موجود باشد، مشخص می کند. مراقبت پزشکی.
شوک آنافیلاکتیک می تواند به سرعت گسترش یابد. محرکها تقریباً در هر جایی فرد را احاطه میکنند. اصلی ترین آنها عبارتند از:
اگر یک ماده تحریک کننده وارد بدن انسان شود، واکنش به آن تقریباً فورا رخ می دهد، چند دقیقه کافی است. علائم اصلی شروع شوک آنافیلاکتیک عبارتند از:
- ظاهر تنگی نفس؛
- افت شدید فشار خون;
- کمبود هوا بیشتر؛
- افزایش سریع ضربان قلب؛
- سفید شدن پوست، ظاهر شدن بثورات.
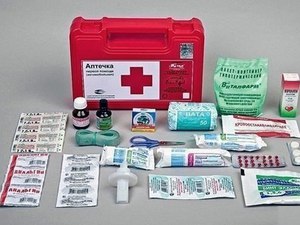
 با تمایل شدید یک فرد به بروز آلرژی، همیشه باید داشته باشید داروهابرای کمک های اولیه اضطراری نسخه ویژه ای برای پر کردن و ترکیب کیت کمک های اولیه مورد نیاز برای کمک به فرد مبتلا به آلرژی وجود دارد. اینها در درجه اول داروهایی برای پاسخ فوری هستند.
با تمایل شدید یک فرد به بروز آلرژی، همیشه باید داشته باشید داروهابرای کمک های اولیه اضطراری نسخه ویژه ای برای پر کردن و ترکیب کیت کمک های اولیه مورد نیاز برای کمک به فرد مبتلا به آلرژی وجود دارد. اینها در درجه اول داروهایی برای پاسخ فوری هستند.
شوک آنافیلاکتیک اکنون در افراد مبتلا به آلرژی بسیار رایج شده است. در طی 15 سال گذشته، این واکنش تقریباً 3 برابر بیشتر شروع شده است. کارشناسان اطمینان دارند که این وضعیت در نتیجه ورود مواد افزودنی غیر طبیعی مدرن به صنایع غذایی رخ می دهد.
این امر منجر به این واقعیت شد که وزارت بهداشت به کلیه موسسات پزشکی دستور داد تا اقدامات لازم را برای پیشگیری و آمادگی در هر زمان برای کمک به فرد مبتلا به شوک آنافیلاکتیک انجام دهند. او همچنین ترکیب داروها را در کیت کمک های اولیه ضد شوک تعیین می کند که به جلوگیری از عواقب جدی کمک می کند. چنین کیت کمک های اولیه داروهای لازمباید نه تنها در بیمارستان ها، بلکه در شرکت ها و سایر امکانات بزرگ نیز وجود داشته باشد. همچنین در بخش های دندانپزشکی، جراحی و رویه ای ضروری است. اگر فردی در خانواده با واکنش آلرژیک وجود دارد، یک کیت کمک های اولیه آنافیلاکتیک به سادگی در خانه ضروری است.
ترکیب کیت کمک های اولیه آنافیلاکسی
یک کیت کمک های اولیه ضد شوک آنافیلاکسی مطابق با لیست تهیه شده است. حاوی داروهایی است که برای از بین بردن علائم شوک لازم است استفاده شود.
- که در بدون شکستباید حضور داشته باشد گلوکوکورتیکواستروئیدها. آنها عمدتا توسط پردنیزولون. این به خوبی با تورم، سایر علائم آلرژی مقابله می کند و به سرعت عمل می کند. پردنیزولون به صورت داخل وریدی استفاده می شود و محتوای داخل قفسه دارو باید از 10 آمپول بیشتر باشد.
- اگر آنتی هیستامین ها با آن مقابله نکردند، می توانید اثر آنها را بر بدن با کمک افزایش دهید دیفن هیدرامین. به علاوه، اثر آرام بخش دارد.
- برای عادی سازی فعالیت قلبی، اعمال شود آدرنالین. جعبه کمکهای اولیه باید حاوی حداقل 10 آمپول برای استفاده موضعی و داخل عضلانی باشد. با معرفی آن، عروق باریک شده و عضله قلب قادر به عملکرد طبیعی است.
- برای گشاد کردن مویرگ ها و برونش ها استفاده می شود یوفیلین. به اکسیژن رسانی خون کمک می کند و از اسپاسم برونش جلوگیری می کند. یک کیت کمک های اولیه باید حداقل 10 آمپول داشته باشد.
- علاوه بر این، در کیت آنافیلاکتیک، باید داشته باشید داروهای آنتی هیستامین. با کمک آنها، هیستامین مسدود می شود، که به شدت واکنش های آلرژیک را افزایش می دهد. این گروه از داروها عمدتا شامل سوپراستینو تاوگیلو هم به صورت داخل وریدی و هم عضلانی استفاده می شوند.
کیت کمک های اولیه آنافیلاکسی باید حاوی وسایل اضافی برای کمک به یک فرد آلرژیک نیز باشد. آنها همچنین اغلب به عنوان مواد مصرفی نامیده می شوند. این شامل:
- مجموعه ای از سرنگ ها؛
- باند و پشم پنبه؛
- کاتتر ساب کلاوین؛
- بطری الکل اتیلیک؛
- چسب گچ؛
- تورنیکت طبی و استایل ضد شوک.
اجزای اضافی کیت کمک های اولیه
 شدت شوک آنافیلاکتیک متفاوت است. در بیشتر موارد، استفاده از ابزار و وسایل اضافی برای ارائه مراقبت های پزشکی فوری ضروری است. اغلب آنها در کیف هر پزشک اورژانسی هستند. اما آنافیلاکسی خیلی ناگهانی بروز می کند. همیشه نمی توان منتظر رسیدن کمک بود، بنابراین باید این وجوه اضافی پرداخت شود کیت کمک های اولیه آنافیلاکسی. اگر ادم ریوی یا حنجره رخ دهد، لوله گذاری لازم است. این کار با استفاده از یک لوله مخصوص انجام می شود که با دقت وارد حنجره می شود. معمولاً این روش توسط پزشکان انجام می شود، اما همیشه امکان استفاده از آن در خانه یا محل کار وجود دارد.
شدت شوک آنافیلاکتیک متفاوت است. در بیشتر موارد، استفاده از ابزار و وسایل اضافی برای ارائه مراقبت های پزشکی فوری ضروری است. اغلب آنها در کیف هر پزشک اورژانسی هستند. اما آنافیلاکسی خیلی ناگهانی بروز می کند. همیشه نمی توان منتظر رسیدن کمک بود، بنابراین باید این وجوه اضافی پرداخت شود کیت کمک های اولیه آنافیلاکسی. اگر ادم ریوی یا حنجره رخ دهد، لوله گذاری لازم است. این کار با استفاده از یک لوله مخصوص انجام می شود که با دقت وارد حنجره می شود. معمولاً این روش توسط پزشکان انجام می شود، اما همیشه امکان استفاده از آن در خانه یا محل کار وجود دارد.
در صورت از دست دادن هوشیاری فرد آلرژیک، استفاده از ماسک اکسیژن ضروری است. برای قرار دادن صحیح بیمار، تخمگذاری لازم است. نیش حشرات نیز می تواند باعث شوک آنافیلاکتیک شود. در این مورد، موچین های پزشکی به سادگی برای از بین بردن سریع نیش مورد نیاز است.
یک فرد مبتلا به آلرژی باید همیشه مراقب باشد. اگر قبلاً هرگز حمله آنافیلاکسی وجود نداشته است، به این معنی نیست که در هر لحظه اتفاق نخواهد افتاد. چنین افرادی به طور خاص در گروه های خطر قرار می گیرند. در این صورت باید یک کیت کمک های اولیه آنافیلاکسی همراه داشته باشید که قرار دادن داروها در آن باید به شدت کنترل شود. با تماس با هر داروخانه ای می توان آن را به راحتی جمع آوری کرد.
هر موسسه پزشکی دارای یک کیت کمک های اولیه برای شوک آنافیلاکتیک است که ترکیب آن بدون تغییر و به دستور وزارت بهداشت تایید شده است. این داروها به مقابله با اولین علائم شوک و منتظر رسیدن آمبولانس کمک می کنند. به طور خاص، چرا چنین شرایطی رخ می دهد و چه داروهایی باید در چنین کیت کمک های اولیه باشد و مورد بحث قرار خواهد گرفت.
شوک آنافیلاکتیک چیست؟
شوک آنافیلاکتیک واکنش حاد بدن انسان به یک آلرژن است که در صورت عدم درمان مناسب می تواند منجر به مرگ بیمار شود. تقریباً تمام اندام ها و سیستم های یک فرد را تحت تأثیر قرار می دهد و بر فعالیت حیاتی بدن تأثیر منفی می گذارد. در چنین شرایطی سیستم ایمنی بدنفرد به شدت حساس می شود و در عین حال نه تنها سلول های خارجی، بلکه سلول های بدن خود را نیز می کشد. وقتی مرگ دسته جمعی آنها اتفاق می افتد، یک حالت شوک خود را نشان می دهد. آنافیلاکسی می تواند ناشی از موارد زیر باشد:

- نیش حشره. شایع ترین علت شوک آنافیلاکتیک نیش زنبور یا زنبور معروف است. تقریباً 1٪ از افراد پس از گاز گرفتن ممکن است چنین واکنشی را نشان دهند.
- معرفی یک محصول دارویی. لیست داروهایی که معرفی آنها می تواند شوک آنافیلاکتیک را تحریک کند بسیار گسترده است - آنتی بیوتیک ها، داروهای بیهوشی، داروهای مورد استفاده برای درمان فشار خون بالا، ضد التهابی داروها. بنابراین، قبل از معرفی یک داروی جدید، باید یک آزمایش انجام شود.
- مقداری محصولات غذایی. اغلب آجیل، غذاهای دریایی و به ندرت میوه ها می توانند این پدیده را تحریک کنند.
- عوامل کنتراست آنها در مطالعات تشخیصی استفاده می شوند و به صورت داخل وریدی تجویز می شوند.
مدت زمان واکنش به یک آلرژن به نحوه ورود آن به بدن بستگی دارد. واکنش به داروها و نیش حشرات بسیار سریع خواهد بود - به معنای واقعی کلمه در عرض 5-10 دقیقه، اما به غذا - کمی کندتر. علائم مشخصه شوک آنافیلاکتیک عبارتند از:
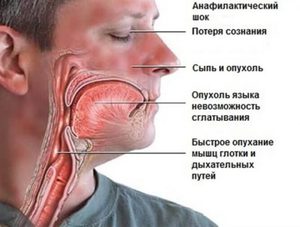
- بثورات روی پوست و غشاهای مخاطی که با خارش شدید همراه است.
- تورم شدید غشاهای مخاطی تا ایست تنفسی؛
- حالت تهوع، استفراغ، درد شکم (هنگام واکنش به یک آلرژن غذایی)؛
- حالت هراس؛
- از دست دادن هوشیاری؛
- تاکی کاردی (ضربان قلب سریع)، کاهش فشار خون به سطوح بحرانی.
این وضعیت فورا ایجاد می شود و تهدیدی مستقیم برای زندگی انسان است.
اگر بلافاصله داروهای لازم را وارد نکنید، عواقب آن می تواند اسفناک ترین باشد.
بنابراین، داشتن یک کیت کمک های اولیه، که شامل فهرست کامل داروهای مورد نیاز برای شوک آنافیلاکتیک باشد، بسیار مهم است.
کیت کمک های اولیه برای شوک آنافیلاکتیک
برای یک کیت کامل کمک های اولیه، داروهای زیر در آن مورد نیاز است:

- پردنیزولون این دارو فوراً علائم شوک را از بین می برد، زیرا آنالوگ ماده مشابهی است که توسط بدن انسان تولید می شود.
- آنتی هیستامین (داروی ضد حساسیت). این دارو از ترشح هیستامین - هورمونی که مسئول بروز چنین مواردی است - جلوگیری می کند واکنش آلرژیکارگانیسم
- آدرنالین هورمونی است که مسئول کار عضله قلب است.
- Eufillin - برونش ها و مویرگ ها را گسترش می دهد و در نتیجه اشباع اکسیژن خون را بهبود می بخشد.
- دیفن هیدرامین - آنتی هیستامینبا اثر آرام بخش
- مواد مصرفی موجود در کیت کمک های اولیه - سرنگ، باند، پشم پنبه، الکل، نمک نمک، کاتتر - همه چیزهایی که برای تجویز دارو به بیمار نیاز دارید.
اقدامات برای از بین بردن شوک آنافیلاکتیک
در اولین نشانه این جدی ترین عارضه، به بیمار داروهایی داده می شود که حمله را متوقف می کند. اینها در درجه اول داروهای هورمونی هستند که تولید هیستامین را متوقف می کنند و از کار سیستم قلبی عروقی پشتیبانی می کنند - پردنیزولون، آدرنالین. پس از تجویز این داروها، داروهایی تجویز می شود که با علائم واکنش آلرژیک مبارزه می کنند - سوپراستین، تاوگیل، دیفن هیدرامین.
اگر این اقدامات نتیجه ندهد، اقدامات احیا آغاز می شود. مهمترین شرط سرعت کمک است، زیرا گاهی اوقات امتیاز حتی برای چند دقیقه نیست، بلکه برای چند ثانیه پیش می رود. اگر در زمان چنین حمله ای یک کیت کمک های اولیه ضد آنافیلاکسی در دست دارید، احتمالاً بیمار تا رسیدن آمبولانس دوام خواهد آورد.
به عنوان یک قاعده، پس از حذف چنین شرایطی، لازم است معاینه اضافیو درمان قربانی به منظور جلوگیری از تأثیر منفی بر سایر اندام ها و سیستم ها. تنها پس از یک سری آزمایشات بالینی می توان گفت که حمله به طور کامل متوقف شده است.
چگونه از چنین وضعیتی اجتناب کنیم
برای محافظت از خود در برابر چنین شرایطی، باید چند قانون نسبتاً ساده را دنبال کنید:
- اگر به ماده ای حساسیت دارید، از تماس با آن خودداری کنید.
- اگر فردی به داروها حساسیت دارد، باید سابقه آن در صفحه اول پرونده پزشکی وجود داشته باشد.
- بهترین برای جمع آوری و همیشه در دست است کیت کمک های اولیه ضد شوکبه خصوص اگر بچه های کوچک دارید.
رعایت این قوانین ساده و احتیاط اولیه می تواند جان شما و عزیزانتان را نجات دهد.
بخش بهداشت پریمورسکی کرای
سفارش
مورخ 18 ژوئن 2015 N 505-o
درباره سازمان مراقبت های پزشکی برای شوک آنافیلاکتیک
به منظور بهبود کیفیت مراقبت های پزشکی برای شوک آنافیلاکتیک در موسسات پزشکی منطقه پریمورسکی مطابق با ماده 37 قانون فدرال 21 نوامبر 2011 N 323-FZ "در مورد اصول حفاظت از سلامت شهروندان در روسیه". فدراسیون، دستورات وزارت بهداشت فدراسیون روسیه در 20 دسامبر 2012 N 1079n "در مورد تایید استاندارد مراقبت های پزشکی اورژانسی برای شوک آنافیلاکتیک"، مورخ 07.11.2012 N 606n "در مورد تایید روش ارائه مراقبت های پزشکی". به جمعیت در مشخصات "آلرژولوژی و ایمونولوژی"، با در نظر گرفتن فدرال دستورالعمل های بالینی"آلرژی دارویی" (انجمن آلرژولوژیست های روسیه و ایمونولوژیست های بالینی (RAACI) 2015) و "شوک آنافیلاکتیک" (انجمن آلرژولوژیست های روسیه و ایمونولوژیست های بالینی (RAACI) 2014) سفارش می دهم:
1. مدیران سازمان های پزشکیمنطقه پریمورسکی، ارائه مراقبت های پزشکی به کودکان:
1.1. یک جلسه توجیهی در مورد ارائه مراقبت های پزشکی برای شوک آنافیلاکتیک (کاربرد) با کارکنان یک سازمان پزشکی برگزار کنید.
1.2. سازماندهی ممیزی از کیفیت دانش در مورد ارائه مراقبت های پزشکی برای شوک آنافیلاکتیک در یک سازمان پزشکی.
2. ارائه گزارش فعالیت های انجام شده تا تاریخ 1394/07/15 به ریاست صحت.
3. نظارت بر اجرای این دستور بر رئیس اداره ساماندهی مراقبت های پزشکی زنان و اطفال E.M. ابراگیمووا
مدیر بخش
A.V.KUZMIN
ضمیمه. شوک آنافیلاکسی
ضمیمه
واکنش شدید حساسیت سیستمیک شدید و تهدید کننده حیات، همراه با اختلالات شدید همودینامیک (با توجه به توصیه های بین المللی(WAO): کاهش فشار خون سیستولیک زیر 90 میلی متر جیوه. هنر یا 30 درصد سطح اولیه)، منجر به نارسایی گردش خون و هیپوکسی در تمام اندام های حیاتی می شود.
باید در نظر داشت که میزان کاهش فشار خون در کودکان به سن بستگی دارد:
11 تا 17 سال (مانند بزرگسالان) - کمتر از 90 میلی متر جیوه. هنر یا کاهش بیش از 30 درصد فشار خون سیستولیک پایه؛
1 تا 10 سال - کمتر از 70 میلی متر جیوه. هنر + (2 برابر سن) یا کاهش بیش از 30٪ فشار سیستولیک پایه؛
1 ماه - 1 سال - کمتر از 70 میلی متر جیوه. هنر
کد ICD-10
T78.0 - شوک آنافیلاکتیک ناشی از واکنش غیر طبیعی به غذا.
T78.2 شوک آنافیلاکتیک، نامشخص
T80.5 - شوک آنافیلاکتیک همراه با معرفی سرم.
T88.6 - شوک آنافیلاکتیک ناشی از واکنش پاتولوژیک به یک داروی تجویز شده و به درستی استفاده شده است.
بسته به شدت AS، که با شدت اختلالات همودینامیک تعیین می شود، 4 درجه وجود دارد:
شدت AS با شدت اختلالات همودینامیک تعیین می شود:
درجه 1 شدت AS: اختلالات همودینامیک جزئی هستند، فشار خون 30-40 میلی متر جیوه کاهش می یابد. هنر از مقادیر اصلی
شروع AS ممکن است با ظهور پیش سازها (خارش پوست، بثورات، گلودرد، سرفه و غیره) همراه باشد. بیمار هوشیار است، ممکن است بیقراری یا بی حالی، اضطراب، ترس از مرگ و غیره وجود داشته باشد، احساس گرما، وزوز گوش، سردرد، درد منقبض کننده پشت جناغ. پوستپرخون، کهیر احتمالی، آنژیوادم، علائم رینوکونژونکتیویت، سرفه و غیره.
درجه 2 شدت AS: اختلالات همودینامیک بارزتر است. کاهش فشار خون زیر 90 - 60/40 میلی متر جیوه ادامه دارد. هنر از دست دادن هوشیاری احتمالی بیمار ممکن است احساس اضطراب، ترس، احساس گرما، ضعف، خارش پوست، کهیر، آنژیوادم، علائم رینیت، مشکل در بلع، گرفتگی صدا (تا آفونیا)، سرگیجه، وزوز گوش، پارستزی، سردرد، درد شکم، در پایین کمر، در ناحیه قلب. در معاینه، پوست رنگ پریده، گاهی اوقات سیانوتیک، تنگی نفس، تنفس استریدور، خس خس سینه در ریه ها است. صداهای قلب ناشنوا، تاکی کاردی، تاکی آریتمی است. ممکن است استفراغ، ادرار غیر ارادی و مدفوع وجود داشته باشد.
درجه 3 شدت AS: از دست دادن هوشیاری، BP 60 - 40/0 میلی متر جیوه. هنر اغلب تشنج، عرق سرد سرد، سیانوز لب ها، گشاد شدن مردمک ها. صداهای قلب خفه می شود، ریتم قلب نامنظم است، نبض نخی است.
درجه 4 شدت AS: BP مشخص نشده است. صدای قلب و تنفس قابل شنیدن نیست.
افت فشار خون در کودکان به صورت زیر تعریف می شود:
<70 mmHg от 1 мес. до 1-го года;
<70 mmHg + (2 х возраст) с 1 до 10 лет;
<90 mmHg от 11 до 17 лет.
اولین علامت افت فشار خون در کودکان ممکن است افزایش سریع تاکی کاردی باشد.
طبقه بندی AS:
1. یک نوع معمولی - اختلالات همودینامیک اغلب با آسیب به پوست و غشاهای مخاطی (کهیر، آنژیوادم)، اسپاسم برونش همراه است.
2. نوع همودینامیک - اختلالات همودینامیک به منصه ظهور می رسد.
3. نوع آسفیکسیک - علائم نارسایی حاد تنفسی غالب است.
4. نوع شکمی - علائم آسیب به اندام های شکمی غالب است.
5. نوع مغزی - علائم آسیب به سیستم عصبی مرکزی غالب است.
بر اساس ماهیت جریان AS:
1. یک دوره بدخیم حاد با شروع حاد با کاهش سریع فشار خون (دیاستولیک - تا 0 میلی متر جیوه)، اختلال در هوشیاری و افزایش علائم نارسایی تنفسی با علائم اسپاسم برونش مشخص می شود. این فرم به مراقبت های ویژه کاملاً مقاوم است و با ایجاد ادم ریوی شدید، افت مداوم فشار خون و کما عمیق پیشرفت می کند. هرچه AS سریعتر ایجاد شود، احتمال ابتلا به AS شدید با پیامد مرگبار احتمالی (C) بیشتر است. بنابراین، این دوره از AS با یک نتیجه نامطلوب مشخص می شود.
2. یک دوره حاد خوش خیم مشخصه یک نوع معمولی AS است. اختلال هوشیاری ماهیت گیجی یا خواب آلودگی دارد که با تغییرات عملکردی متوسط در تون عروق و علائم نارسایی تنفسی همراه است.
دوره حاد خوش خیم AS با یک اثر خوب از درمان به موقع و کافی و یک نتیجه مطلوب مشخص می شود.
3. ماهیت طولانی دوره پس از درمان فعال ضد شوک آشکار می شود که یک اثر موقت یا جزئی می دهد. در دوره بعدی، علائم به اندازه دو نوع اول AS حاد نیستند، اما در برابر اقدامات درمانی مقاوم هستند، که اغلب منجر به ایجاد عوارضی مانند پنومونی، هپاتیت، آنسفالیت می شود. این دوره معمولی برای AS است که در نتیجه تجویز داروهای طولانی اثر ایجاد شده است.
4. دوره عود کننده با وقوع یک حالت شوک مکرر پس از تسکین اولیه علائم آن مشخص می شود. اغلب پس از استفاده از داروهای طولانی مدت ایجاد می شود. عودها بر اساس تصویر بالینی ممکن است با علائم اولیه متفاوت باشند، در برخی موارد سیر شدیدتر و حادتری دارند و نسبت به درمان مقاومتر هستند.
5. دوره سقط مطلوب ترین است. اغلب به شکل یک نوع آسفیکسیک شکل معمولی AS ادامه می یابد. نسبتا سریع خریداری شد. اختلالات همودینامیک در این شکل از AS به حداقل می رسد.
روشهای تحقیق آزمایشگاهی
آزمایشهای آزمایشگاهی برای تأیید آنافیلاکسی فقط در زمان معینی پس از ایجاد واکنش انجام میشود:
تعیین سطح تریپتاز سرم پس از 15 دقیقه. - 3 ساعت پس از شروع اولین علائم و پس از بهبودی.
تعیین سطح هیستامین سرم در 60-15 دقیقه. پس از شروع اولین علائم (روش کمتر اطلاع رسانی). معاینه توسط متخصص آلرژی-ایمونولوژیست پس از 1.5 - 2 ماه نشان داده می شود. پس از ابتلا به AS برای تعیین علت توسعه آن.
مراقبت های پزشکی برای AS در پروفایل "آلرژولوژی و ایمونولوژی" به شکل زیر ارائه می شود:
مراقبت های بهداشتی اولیه؛
آمبولانس، از جمله اورژانس تخصصی، مراقبت های پزشکی؛
تخصصی، از جمله مراقبت های پزشکی با تکنولوژی بالا.
کمک های پزشکی ممکن است تحت شرایط زیر ارائه شود:
خارج از یک سازمان پزشکی (در محلی که یک تیپ آمبولانس فراخوانی می شود، از جمله آمبولانس تخصصی، مراقبت های پزشکی، و همچنین در یک وسیله نقلیه در حین تخلیه پزشکی).
به صورت سرپایی (در شرایطی که نظارت و درمان شبانه روزی پزشکی را فراهم نمی کند). در یک بیمارستان روزانه (در شرایطی که نظارت و درمان پزشکی در طول روز را فراهم می کند، بدون نیاز به نظارت و درمان پزشکی شبانه روزی).
ثابت (در شرایط ارائه نظارت و درمان شبانه روزی پزشکی).
مراقبت های بهداشتی اولیه شامل اقداماتی برای پیشگیری، تشخیص، درمان بیماری های آلرژیک و بیماری های مرتبط با نقص ایمنی، توانبخشی پزشکی و شکل گیری یک سبک زندگی سالم است.
مراقبت های بهداشتی اولیه شامل:
مراقبت های بهداشتی اولیه پیش پزشکی؛
مراقبت های بهداشتی اولیه؛
مراقبت های بهداشتی تخصصی اولیه
مراقبت های بهداشتی اولیه به صورت سرپایی و در بیمارستان روزانه ارائه می شود.
مراقبت های اولیه بهداشتی پیش پزشکی توسط کارکنان پزشکی با تحصیلات متوسطه پزشکی ارائه می شود.
مراقبت های اولیه پزشکی توسط پزشکان عمومی، پزشکان عمومی منطقه، پزشکان اطفال، پزشکان اطفال منطقه و پزشکان عمومی (پزشکان خانواده) ارائه می شود.
اگر نشانههای پزشکی برای ارائه مراقبتهای پزشکی وجود داشته باشد که نیازی به ارائه آن در بیمارستان نباشد، پزشک عمومی منطقه، پزشک اطفال منطقه، پزشک عمومی (پزشک خانواده)، کارمند پزشکی با تحصیلات پزشکی متوسطه، پزشک عمومی، متخصص اطفال بیمار را به مطب متخصص آلرژی-ایمونولوژیست یک سازمان پزشکی می فرستد تا مراقبت های بهداشتی تخصصی اولیه را ارائه دهد.
آمبولانس، از جمله آمبولانس تخصصی، مراقبت های پزشکی برای بیمارانی که نیاز به مداخله فوری پزشکی دارند توسط تیم های آمبولانس پیراپزشکی، تیم های آمبولانس پزشکی، تیم های آمبولانس تخصصی، از جمله کودکان، مطابق با دستور وزارت بهداشت و توسعه اجتماعی فدراسیون روسیه ارائه می شود. مورخ 1 نوامبر 2004 N 179 "در مورد تصویب روش برای ارائه مراقبت های فوری پزشکی" (ثبت شده توسط وزارت دادگستری). فدراسیون روسیه 23 نوامبر 2004، ثبت نام N 6136)، طبق دستورات وزارت بهداشت و توسعه اجتماعی فدراسیون روسیه در 2 اوت 2010 N 586n (ثبت شده توسط وزارت دادگستری فدراسیون روسیه در 30 اوت 2010)، ثبت نام N 18289)، مورخ 15 مارس 2011 N 202n (ثبت شده توسط وزارت دادگستری فدراسیون روسیه در 4 آوریل 2011، ثبت N 20390) و مورخ 30 ژانویه 2012 N 65n (ثبت شده توسط وزارت دادگستری روسیه). فدراسیون در تاریخ 14 مارس 2012، ثبت نام N 23472).
آمبولانس، از جمله آمبولانس تخصصی، مراقبت های پزشکی به صورت اورژانسی و فوری در خارج از سازمان پزشکی و همچنین به صورت سرپایی و بستری ارائه می شود.
تیم آمبولانس بیمارانی را با شرایط تهدید کننده حیات به سازمان های پزشکی تحویل می دهد که دارای بخش بیهوشی-احیا یا واحد احیا و مراقبت های ویژه (بخش) هستند و نظارت و درمان شبانه روزی را ارائه می دهند.
در صورت وجود نشانه های پزشکی، پس از از بین بردن شرایط تهدید کننده زندگی، بیماران برای ارائه مراقبت های پزشکی تخصصی به بخش آلرژولوژی و ایمونولوژی یا به بخش های درمانی و اطفال یک سازمان پزشکی منتقل می شوند.
پروتکل مراقبت از شوک آنافیلاکتیک
حفظ یک پروتکل کتبی برای ارائه کمک های اولیه برای AS الزامی است
1. ورود آلرژن ادعایی به بدن را متوقف کنید (تجویز داروها را متوقف کنید، نیش را بردارید و غیره).
در صورت تزریق دارو یا گزش در اندام بالای محل تزریق، لازم است از یک تورنیکه وریدی استفاده شود تا جریان دارو به گردش خون سیستمیک کاهش یابد. یخ را به محل تزریق بمالید.
2. گردش خون، تنفس، باز بودن راه هوایی، هوشیاری، وضعیت پوست و وزن بیمار را ارزیابی کنید.
بلافاصله شروع به اجرای نکات 4، 5، 6 کنید.
3. فوراً با یک تیم مراقبت های ویژه (در صورت امکان) یا یک آمبولانس (اگر خارج از یک مرکز پزشکی هستید) تماس بگیرید.
4. در اسرع وقت، 0.3 - 0.5 میلی لیتر محلول 0.1٪ اپی نفرین (آدرنالین هیدروکلراید) برای بزرگسالان (0.01 میلی گرم / کیلوگرم وزن، حداکثر - 0.5 میلی لیتر 0) در وسط سطح قدامی ران در وسط سطح قدامی ران تزریق شود. محلول اپی نفرین 1%، برای کودکان - حداکثر 0.3 میلی لیتر از همان محلول) (B). در صورت لزوم، تزریق اپی نفرین (آدرنالین) را می توان بعد از 5-15 دقیقه تکرار کرد. اکثر بیماران به دوز اول یا دوم اپی نفرین پاسخ می دهند.
5. برای جلوگیری از عقب رفتن زبان، خفگی و آسپیراسیون استفراغ باید بیمار را به پشت دراز کشید، اندام تحتانی را بالا آورد، سر را به پهلو بچرخانید، فک پایین را فشار دهید. اگر بیمار دندان مصنوعی داشته باشد، باید آنها را خارج کرد.
بیمار را بلند نکنید و او را به حالت نشسته منتقل نکنید، زیرا ممکن است در عرض چند ثانیه منجر به عواقب کشنده شود.
کنترل و اطمینان از باز بودن دستگاه تنفسی فوقانی ضروری است.
در صورت اختلال در باز بودن راه هوایی توسط ریشه زبان در نتیجه اختلال هوشیاری، انجام مانور سه گانه صفر (در حالت خوابیده به پشت بیمار، سر مجدداً در دهانه رحم کشیده می شود) ضروری است. مفصل اکسیپیتال، فک پایین به سمت جلو و بالا آورده می شود، دهان کمی باز می شود)، در صورت امکان، مجرای هوا یا انتوباسیون معرفی می شود.
در بیمارانی که به دلیل تورم حلق و حنجره دچار اختلال در باز بودن راه هوایی هستند، لازم است در اسرع وقت نای لوله گذاری شود.
در موارد عدم امکان یا مشکل در حین لوله گذاری، انجام کونیکوتومی (تشریح اورژانسی غشای بین غضروف تیروئید و کریکوئید) ضروری است.
پس از بازیابی راه هوایی، لازم است تنفس با اکسیژن خالص تامین شود.
6. هوای تازه را در اختیار بیمار قرار دهید یا اکسیژن را استنشاق کنید (6 - 8 لیتر در دقیقه) (طبق علائم).
اکسیژن از طریق یک ماسک، کاتتر بینی یا از طریق یک لوله راه هوایی که در حالی که تنفس خود به خود و بیهوشی حفظ می شود، قرار می گیرد، تامین می شود.
انتقال بیماران به تهویه مصنوعی ریه (ALV) برای ادم حنجره و نای، افت فشار خون غیرقابل درمان، اختلال در هوشیاری، برونکواسپاسم مداوم با ایجاد نارسایی تنفسی، ادم ریوی غیرقابل درمان و ایجاد خونریزی انعقادی اندیکاسیون دارد.
7. دسترسی داخل وریدی را ایجاد کنید. اگر دارو به صورت داخل وریدی تجویز شده باشد، دسترسی باید حفظ شود. 1-2 لیتر محلول کلرید سدیم 0.9٪ (یعنی برای بزرگسالان 5-10 میلی لیتر / کیلوگرم در 5-10 دقیقه اول؛ برای یک کودک - 10 میلی لیتر در کیلوگرم) تزریق کنید.
8. همیشه برای انجام CPR آماده باشید.
برای بزرگسالان، فشرده سازی قفسه سینه (فشار قفسه سینه) باید با فرکانس 100 تا 120 در دقیقه انجام شود. به عمق 5 - 6 سانتی متر؛ کودکان - 100 در دقیقه تا عمق 5 سانتی متر (نوزادان 4 سانتی متر). نسبت تنفس به فشار قفسه سینه 2:30 است.
9. فشار خون، نبض، تعداد تنفس را کنترل کنید. در صورت عدم امکان اتصال مانیتور، اندازه گیری فشار خون، نبض دستی هر 2-5 دقیقه، کنترل سطح اکسیژن. انتقال بیمار به بخش مراقبت های ویژه.
در صفحه عنوان کارت سرپایی و / یا بستری بیمار، لازم است دارویی که باعث واکنش آلرژیک شده است، تاریخ واکنش و تظاهرات بالینی اصلی ذکر شود.
تاکتیک های مدیریتی بیشتر در توسعه AS:
1. اگر درمان بی اثر باشد، اپی نفرین را می توان به صورت داخل وریدی تزریق کرد (1 میلی لیتر از محلول هیدروکلراید آدرنالین 0.1 درصد در 10 میلی لیتر محلول کلرید سدیم 0.9 درصد رقیق می شود)، به صورت کسری، طی 5 تا 10 دقیقه تزریق می شود و / یا شروع می شود. قطره داخل وریدی اپی نفرین (0.1٪ - 1 میلی لیتر در 100 میلی لیتر محلول کلرید سدیم 0.9٪) با سرعت تزریق اولیه 30 - 100 میلی لیتر در ساعت (5 - 15 میکروگرم در دقیقه)، تیتر کردن دوز بسته به پاسخ بالینی یا عوارض جانبی اپی نفرین
در غیاب دسترسی وریدی محیطی، اپی نفرین ممکن است به ورید فمورال یا سایر وریدهای مرکزی داده شود.
نوراپی نفرین (نوراپی نفرین) قطره ای 2-4 میلی گرم (1-2 میلی لیتر محلول 0.2٪)، رقیق شده در 500 میلی لیتر محلول گلوکز 5٪ یا محلول کلرید سدیم 0.9٪، با سرعت انفوزیون 4-8 میکروگرم در دقیقه. تا زمانی که فشار خون تثبیت شود؛
دوپامین 400 میلی گرم در 500 میلی لیتر محلول کلرید سدیم 0.9٪ یا محلول گلوکز 5٪ با سرعت تزریق اولیه 2-20 میکروگرم بر کیلوگرم در دقیقه حل می شود و دوز را به گونه ای تنظیم می کند که فشار سیستولیک بیش از 90 میلی متر جیوه باشد. هنر در آنافیلاکسی شدید، دوز ممکن است به mcg/kg/min 50 افزایش یابد. و بیشتر. دوز روزانه 400 - 800 میلی گرم (حداکثر - 1500 میلی گرم) است. با تثبیت پارامترهای همودینامیک، کاهش تدریجی دوز توصیه می شود.
مدت زمان تجویز آمین های پرسور با پارامترهای همودینامیک تعیین می شود. انتخاب دارو، میزان تجویز آن در هر موقعیت خاص به صورت جداگانه انجام می شود. لغو آدرنومیمتیک ها پس از تثبیت پایدار فشار خون انجام می شود.
3. در ادبیات خارجی، داده هایی در مورد استفاده از گلوکاگون در بیماران مبتلا به مقاومت به آدرنومیمتیک ها وجود دارد. این اغلب در بیمارانی که قبل از ایجاد AS تحت درمان با P-blockers قرار گرفته اند، مشاهده می شود. گلوکاگون با دوز 1-5 میلی گرم (در کودکان 20-30 میلی گرم بر کیلوگرم، حداکثر 1 میلی گرم) به صورت داخل وریدی در مدت 5 دقیقه و سپس با دوز تیتر شده 5-15 میکروگرم در دقیقه تجویز می شود. بسته به پاسخ به درمان لازم به یادآوری است که گلوکاگون می تواند باعث استفراغ و در نتیجه بروز آسپیراسیون شود، بنابراین توصیه می شود بیمار را به پهلو قرار دهید.
اگر در بیمارانی که آدرنومیمتیک ها و گلوکاگون دریافت می کنند اثر ناکافی باقی بماند، می توان ایزوپروترنول را در / در 1 میلی گرم (0.1 میکروگرم / کیلوگرم / دقیقه) تجویز کرد. باید در نظر داشت که در پس زمینه معرفی ایزوپروترنول، انقباض میوکارد ممکن است مهار شود که ناشی از (3-مسدود کننده ها، ایجاد آریتمی و ایسکمی میوکارد است.
4. برای از بین بردن هیپوولمی، انفوزیون درمانی (محلول های کلوئیدی و کریستالوئیدی) اندیکاسیون دارد:
دکستران، وزن مولکولی متوسط 35000 - 45000 دالتون.
محلول 0.9% کلرید سدیم یا سایر محلول های رسمی ایزوتونیک.
5. داروهای خط دوم عبارتند از:
کورتیکواستروئیدهای سیستمیک (C) با معرفی در دوز اولیه: دگزامتازون 8-32 میلی گرم وریدی قطره ای، پردنیزولون 90-120 میلی گرم وریدی بولوس، متیل پردنیزولون 50-120 میلی گرم وریدی بولوس برای بزرگسالان، 1 میلی گرم بر کیلوگرم برای کودکان، حداکثر 50 بتامتازون 8 - 32 میلی گرم قطره ای IV و غیره. برای کودکان: پردنیزولون 2 - 5 میلی گرم / کیلوگرم، بتامتازون 20 - 125 میکروگرم / کیلوگرم یا 0.6 - 3.75 میلی گرم در میلی لیتر پس از 12 یا 24 ساعت. مدت و دوز GCS بسته به شدت تظاهرات بالینی به صورت جداگانه انتخاب می شود. نبض درمانی کورتیکواستروئیدها نامناسب است.
استفاده از مسدود کننده های گیرنده های هیستامین Hl (C) - (کلماستین، کلروپیرامین هیدروکلراید، دیفن هیدرامین و دیگران) فقط در پس زمینه تثبیت کامل همودینامیک و در صورت وجود نشانه ها امکان پذیر است. دوزهای توصیه شده کلماستین (tavegil) 0.1٪ - 2 میلی لیتر (2 میلی گرم) برای بزرگسالان برای تجویز داخل وریدی یا عضلانی. کودکان - عضلانی 25 میکروگرم / کیلوگرم در روز، تقسیم به 2 تزریق. کلروپیرامین هیدروکلراید (سوپراستین) 0.2٪ - 1 میلی لیتر (20 میلی گرم) برای تزریق داخل وریدی یا عضلانی 1-2 میلی لیتر برای بزرگسالان، کودکان درمان را با دوز 5 میلی گرم (0.25 میلی لیتر) شروع می کنند. دیفن هیدرامین (دیفن هیدرامین) برای بزرگسالان 25 - 50 میلی گرم، برای یک کودک با وزن کمتر از 35 - 40 کیلوگرم 1 میلی گرم در کیلوگرم، حداکثر 50 میلی گرم.
بتا2 آگونیست ها برای اسپاسم برونش مداوم، با وجود معرفی اپی نفرین، تجویز می شوند: محلول سالبوتامول 2.5 میلی گرم / 2.5 میلی لیتر از طریق نبولایزر، آمینوفیلین 5-6 میلی گرم / کیلوگرم IV به مدت 20 دقیقه.
6. درمان جراحی با ایجاد ادم حنجره - تواکئوستومی انجام می شود.
مدت زمان مشاهده و نظارت بر وضعیت بیمار به شدت پیشرفت، ویژگی های دوره آنافیلاکسی بستگی دارد.
هنگام تشخیص AS، حداقل 2-3 روز، حتی اگر امکان تثبیت سریع فشار خون وجود داشت، زیرا خطر عود تظاهرات بالینی وجود دارد. شاید ایجاد عوارض دیررس: فرآیند دمیلینه کردن، میوکاردیت آلرژیک، هپاتیت، نوریت، و غیره در عرض 3-4 هفته. اختلال در عملکرد اندام ها و سیستم های مختلف ممکن است ادامه یابد.
کیت ضد شوک برای مراقبت های پزشکی برای شوک آنافیلاکسی
1. محلول آدرنالین (اپی نفرین) (0.1%, 1 mg/ml) در آمپول N 10.
2. محلول مزاتون 1% در آمپول N 5.
3. محلول دوپامین 5 میلی لیتر (200 میکروگرم) در آمپول N 5.
4. محلول سوپراستین 2% در آمپول N 10.
5. محلول تاوگیل 0.1% در آمپول N 10.
6. محلول پردنیزولون (30 میلی گرم) در آمپول N 10.
7. محلول دگزامتازون (4 میلی گرم) در آمپول N 10.
8. هیدروکورتیزون همی سوکسینات یا سولوکورتف 100 میلی گرم - N 10 (برای تجویز داخل وریدی).
9. محلول Eufillin 2.4% در آمپول N 10.
10. آئروسل سالبوتامول برای استنشاق با دوز 100 میکروگرم/دوز N 2.
11. محلول استروفانتین-K 0.05% در آمپول N 5.
12. محلول کوردیامین 25% در آمپول N 5.
13. محلول دیازپام (Relanium, Seduxen) 0.5% در آمپول N 5.
14. محلول گلوکز 40% در آمپول JN I2 20.
15. محلول سدیم کلرید 0.9% در آمپول N 20.
16. محلول گلوکز 5% - 250 میلی لیتر (استریل) N 2.
17. محلول کلرید سدیم 0.9% - 400 میلی لیتر N 2.
18. محلول آتروپین 0.1% در آمپول N 5.
19. اتیل الکل 70% - 100 میلی لیتر.
20. دهان گشاد کننده N 1.
21. دارنده زبان N 1.
22. بالشتک اکسیژن N 2.
23. هارنس N 1.
24. اسکالپل N 1.
25. سرنگ یکبار مصرف 1 میلی لیتر، 2 میلی لیتر، 5 میلی لیتر، 10 میلی لیتر و سوزن برای آنها، 5 عدد.
26. در / در کاتتر یا سوزن (کالیبر G14 - 18؛ 2.2 - 1.2 میلی متر) N 5.
27. سیستم انفوزیون قطره ای داخل وریدی N 2.
28. کیسه یخ شماره 1.
29. دستکش پزشکی یکبار مصرف 2 جفت.
30. کانال هوا.
31. دستگاه تنفس دستی (نوع آمبو).
پیشگیری از توسعه مجدد AS
آموزش بیمار. لازم است به بیمار گذرنامه یک بیمار مبتلا به بیماری آلرژیک داده شود که اقدامات لازم برای جلوگیری از تماس با آلرژن (دارو، محصول غذایی، سم حشرات، لاتکس و غیره) را نشان می دهد، توصیه هایی برای متوقف کردن واکنش ایجاد شده.
به بیمار مبتلا به آنافیلاکسی داروها، نیش پرده اپترا و غذاها یک کیت ضد شوک، از جمله محلول آدرنالین هیدروکلراید 0.1٪ 1.0 میلی لیتر در آمپول ارائه دهید.
از مصرف داروهای مسبب یا متقاطع استفاده نکنید، مترادف داروهای تولید شده توسط شرکت های دارویی مختلف را در نظر بگیرید، فرآورده غذایی مسبب را مصرف نکنید، از نیش پرده چشم و غیره خودداری کنید.
در صفحه عنوان کارت سرپایی و / یا بستری بیمار، لازم است دارویی که باعث واکنش آلرژیک شده است، تاریخ واکنش و تظاهرات بالینی آن ذکر شود.
در صورت لزوم استفاده از یک داروی قابل توجه به دلایل بهداشتی، می توان زیر نظر متخصص آلرژی-ایمونولوژیست حساسیت زدایی انجام داد.
جلوگیری:
جمع آوری دقیق تاریخچه فارماکولوژیک؛
اجتناب از پلی داروسازی؛
مطابقت دوز داروها با سن و وزن بدن بیمار؛
روش تجویز داروها باید به شدت با دستورالعمل ها مطابقت داشته باشد.
تجویز داروها به شدت بر اساس نشانه ها؛
تجویز آهسته داروهای آزادکننده هیستامین (مانند ونکومایسین، عوامل رادیواپاک یددار، برخی شل کننده های عضلانی، داروهای شیمی درمانی) (C).
بیماران با سابقه آلرژی تشدید شده قبل از مداخلات جراحی (اورژانسی و برنامه ریزی شده)، مطالعات رادیوپاک، معرفی داروهای آزادکننده هیستامین برای انجام پیش دارو توصیه می شود: 30 دقیقه - 1 ساعت قبل از مداخله، دگزامتازون 4-8 میلی گرم یا پردنیزولون 30- 60 میلی گرم در متر یا در قطره در محلول 0.9٪ کلرید سدیم. کلماستین 0.1٪ - 2 میلی لیتر یا کلروپنرامین هیدروکلراید 0.2٪ - 1 - 2 میلی لیتر IM یا IV در محلول 0.9٪ کلرید سدیم یا محلول گلوکز 5٪ (C).
داشتن کیت ضد شوک و دستورالعمل های کمک های اولیه برای ایجاد آنافیلاکسی، نه تنها در اتاق های درمان، بلکه در اتاق هایی که مطالعات تشخیصی و روش های درمانی با استفاده از داروهایی انجام می شود که دارای اثر کاهنده هیستامین هستند، الزامی است. به عنوان مثال، مطالعات کنتراست اشعه ایکس)، مطب های دندانپزشکی.
شوک آنافیلاکتیک خطرناک ترین تظاهرات آلرژیک است و بدون توجه به موقع پزشکی می تواند منجر به مرگ شود.
آنافیلاکسی به طور ناگهانی و خیلی سریع ایجاد می شودبنابراین، وظیفه اصلی در صورت بروز واکنش ارائه کمک های اولیه در اسرع وقت است، زیرا این کمک های اولیه است که به نجات جان یک فرد کمک می کند.
برای ارائه کمک، باید بدانید که چه زمانی یک واکنش رخ می دهد و چه داروهایی برای متوقف کردن حمله استفاده می شود. یک لیست تایید شده از بودجه وجود دارد، در کیت ضد شوک موجود استالف که باید در هر موسسه پزشکی، شرکت و در صورت امکان در خانه وجود داشته باشد.
الزامات ترکیب کیت کمک های اولیه برای شوک آنافیلاکتیک
آنافیلاکسی به طور فزاینده ای در عمل پزشکی رایج شده است. طبق آمار، در طول دهه گذشته، تعداد موارد شوک آنافیلاکتیک 2.5 برابر شده است. پزشکان چنین رشد شدید واکنش ها را به ظاهر منظم غذاهای غیرآلی جدید که می تواند منجر به غذا شود، نسبت می دهند.
در ارتباط با وضعیت فعلی، وزارت بهداشت تعدادی از اسناد نظارتی (دستورالعمل) را تهیه و تصویب کرده است که به وضوح روند ارائه مراقبت های پزشکی اول و ثانویه برای آنافیلاکسی، الگوریتم اقدامات و همچنین ترکیب آن را تنظیم می کند. جعبه کمکهای اولیه.
توجه داشته باشید!اسناد تمام مراحل توقف واکنش شوک را به تفصیل شرح می دهند، اقدامات یک فرد معمولی را که مهارت های پزشکی در ارائه کمک های اولیه ندارد، گام به گام شرح می دهند و فهرستی از داروهای مورد نیاز در صورت بروز واکنش را ارائه می دهند.
یک کیت کمک های اولیه با لیست کامل داروهای مورد استفاده برای آنافیلاکسی باید در هر مطب رویه، جراحی، دندانپزشکی و همچنین مطب های پزشکی شرکت ها وجود داشته باشد و به طور مرتب مطابق با الزامات وزارت بهداشت به روز شود.

چه چیزی باید در جعبه کمک های اولیه باشد؟
مطابق با استانداردهای تدوین شده توسط وزارت بهداشت، کیت کمک های اولیه برای آنافیلاکسی باید مجهز به داروها و مواد مصرفی زیر باشد:
- آدرنالین 0.1٪ (10 آمپول) - اثر فوری بر قلب و عروق خونی دارد - به صورت عضلانی تجویز می شود یا برای برش دادن محل نفوذ آلرژن استفاده می شود.
- کلرید سدیم، محلول 400 میلی لیتر (2 عدد) - تعادل آب را بازیابی می کند، مسمومیت را تسکین می دهد - به صورت قطره ای داخل وریدی تجویز می شود.
- پردنیزولون در آمپول (10 عدد) - یک داروی ضد شوک، به سرعت علائم واکنش را تسکین می دهد.
- دیفن هیدرامین (10 آمپول) - تولید هیستامین را خنثی می کند، فعالیت بیش از حد سیستم عصبی را سرکوب می کند.
- آنتی هیستامین ها (، ) - گیرنده های هیستامین را که باعث واکنش آلرژیک می شوند مسدود می کنند.
- eufillin (10 آمپول) - اسپاسم برونش را تسکین می دهد، برای حمایت از زندگی اندام های تنفسی استفاده می شود.
- الکل پزشکی - 1 بطری؛
- سرنگ (برای 2 و 10 میلی لیتر) - هر کدام 10 قطعه؛
- کاتتر (1 عدد) - دسترسی به ورید را فراهم می کند که برای اقدامات ضد شوک استفاده می شود.
- تورنیکت پزشکی - 1 قطعه؛
- پشم پنبه استریل است.
- باند یا گاز استریل؛
- گچ چسب.
جعبه کمک های اولیه باید حاوی دستورالعمل باشد.

وجوه اضافی
بسته به پیچیدگی دوره حمله، ممکن است به داروها و ابزارهای اضافی نیاز باشد. به عنوان یک قاعده، آنها توسط دکتری که با آمبولانس آمده است در دسترس هستند، اما با توجه به اینکه آنافیلاکسی یک پدیده ناگهانی است، نگه داشتن برخی از این درمان ها در خانه اضافی نخواهد بود.
- با تورم اندام های تنفسی، به ویژه حنجره، تزریق به تنهایی همیشه امکان پذیر نیست. در موارد به خصوص دشوار، پزشک باید استفاده کند لوله تنفسی که مستقیماً در خود نای نصب می شود.این یک عمل جراحی است و در کلینیک انجام می شود. با این حال، اغلب مجبورید یک لوله از داروخانه بخرید، و همچنین برای این روش به مسکن نیاز دارید.
- اگر حمله با از دست دادن هوشیاری پیچیده است، اعمال کنید داروهای ضد شوک و ماسک اکسیژنکه در داروخانه ها نیز به فروش می رسد. برای از بین بردن نیش حشره، استفاده از موچین راحت تر است. به این ترتیب نیش به راحتی از بین می رود و کیسه حاوی سم فشرده نمی شود.
- مراقبت ضد شوک مستمر است تزریق به داخل ورید، عمدتا توسط قطره ای کلرید سدیمو برای این کار داشتن سیستم های انتقال خون (برای قطره چکان) ضروری است.
اگر شوک آنافیلاکتیک قبلاً اتفاق افتاده باشد، با تمایل به واکنش های آلرژیک شدید، و همچنین در هنگام خروج، زمانی که ارائه به موقع مراقبت های پزشکی واجد شرایط همیشه در دسترس نیست، باید این ابزار کمکی را در خانه داشته باشید.
شوک آنافیلاکتیک یک وضعیت بحرانی بدن است که در مدت کوتاهی منجر به مرگ می شود.
در این لحظه، حساسیت بیش از حد سلول های ایمنی، که قادرند نه تنها یک عامل خارجی، بلکه سلول های بدن خود را نیز از بین ببرند، به شدت در بدن انسان سرکوب می شود. با مرگ عظیم سلولی، واکنش بدن یک ویژگی شوک پیدا می کند.
به عبارت دیگر، همه سیستمها در حالت اضطراری شروع به کار میکنند و سعی میکنند اکسیژن را فقط به ارگانهای مهمی که مسئول ایمنی زندگی هستند، ارائه دهند.
کیت کمک های اولیه برای شوک آنافیلاکتیک - ترکیب
کیت اورژانس شوک آنافیلاکتیک شامل داروها و لوازم زیر است:

یک کیت ضد شوک برای شوک آنافیلاکتیک را می توان در هر اتاق درمانی پیدا کرد، جایی که شوک آنافیلاکتیک اغلب با معرفی یک داروی جدید ایجاد می شود.
این زمانی اتفاق میافتد که دارویی تجویز میشود که فرد یا هرگز با آن برخورد نکرده یا به سادگی نمیداند که این خود اوست که واکنش آلرژیک ایجاد میکند.
تسکین شوک آنافیلاکتیک
حجامت از بین بردن همه علائم است، فارغ از اینکه چه فرآیندی پاتولوژیک است.
با توجه به شوک آنافیلاکتیک، تسکین آن شامل محدود کردن عمل آلرژن و مبارزه با پدیده شوک است.
اول از همه، آنها فعالیت هایی را با هدف بازگرداندن عملکرد طبیعی بدن انجام می دهند.
 بنابراین، اولین راه حل برای متوقف کردن شوک آنافیلاکتیک ماهیت هورمونی دارد.
بنابراین، اولین راه حل برای متوقف کردن شوک آنافیلاکتیک ماهیت هورمونی دارد.
- آدرنالین فورا عروق محیطی را منقبض می کند و گردش هیستامین را که توسط سلول های ایمنی ترشح می شود متوقف می کند.
- پردنیزولون فعالیت بیش از حد سلول های ایمنی را که موادی ترشح می کنند که می توانند قلب را متوقف کنند سرکوب می کند.
سپس درمان با هدف مبارزه با اثرات شوک انجام می شود.
کیت استاندارد شوک آنافیلاکتیک برای ارائه کمک های اضطراری، همانطور که می گویند، در "نوک سوزن" طراحی شده است. با این حال، در بسیاری از موارد، بیماران نیاز به اقدامات درمانی بیشتری دارند.
در موارد شدید، لیست داروهای شوک آنافیلاکتیک به مجموعه ای برای احیا گسترش می یابد.
عوارض احتمالی در شوک آنافیلاکتیک
برای مثال، با تورم حنجره، سرنگ ها به تنهایی قابل مصرف نیستند. جراحان باید تراکئوستومی - نصب یک لوله تنفسی به طور مستقیم در نای انجام دهند.
و سپس داروهای شوک آنافیلاکتیک شامل بی حس کننده های موضعی است.
هنگامی که شوک آنافیلاکتیک با از دست دادن طولانی مدت هوشیاری همراه است، به کما تبدیل می شود، از داروهای استاندارد ضد شوک استفاده می شود - مانند داروهای شوک آنافیلاکتیک معمولی، تا بیمار را از حالت پایانی خارج کنند.
تسکین کامل شوک آنافیلاکتیک را فقط می توان با نتایج آزمایشاتی که عملکرد طبیعی اندام های محیطی را نشان می دهد: کبد و کلیه ها قضاوت کرد.
به عنوان یک قاعده، برای هر واکنش آلرژیک، یک ورودی در کتاب پزشکی ایجاد می شود که نشان دهنده گروه داروهایی است که بیمار نمی تواند آن ها را تحمل کند.
ورودی با جوهر قرمز در جلوی پرونده پزشکی انجام شده است.
چنین اقدامی هنگام ارائه کمک های اولیه به یک فرد بیهوش از اثرات آنافیلاکسی جلوگیری می کند. بیمار نمی تواند چیزی بگوید، اما با هدایت علامت در پرونده پزشکی، کارمند بهداشت از دارویی که می تواند منجر به شوک آنافیلاکتیک شود استفاده نمی کند.