Нарушение легочного кровообращения. Легочное сердце. Легочная эмболия.
Эмболия легочной артерии является серьезным заболеванием, требующим немедленной госпитализации, независимо от того, в какой форме она проявилась. Следует знать возможные симптомы этого заболевания, а также меры его профилактики.
Распространенной патологией сердечно – сосудистой системы является тромбоэмболия легочной артерии, которая имеет общепризнанную аббревиатуру ТЭЛА. Тромбоз легочной артерии подразумевает закупорку тромбом как основной легочной артерии так и ее ветвей. Первичным местом образования тромба являются вены нижних конечностей или таза, которые затем с током крови заносятся в легкие.
Более широкое понятие «легочная эмболия» подразумевает закупорку легочной артерии не только тромбом, то есть плотным сгустком крови, но и различными другими вещества, которые называют эмболом.
Симптомы
Легочная эмболия практически всегда имеет острое начало, часто совпадающее с физическим напряжением. Эмболия может вызывать мгновенную смерть или вызывать различные симптомы в зависимости от размеров и уровня расположения тромба.
Первичными симптомами эмболии артерии в легких можно считать следующие проявления:
- беспричинная изматывающая слабость;
- нехарактерная потливость;
- сухой кашель.
Через некоторое время появляются такие характерные симптомы тромбоза легочной артерии, как:
- возникновение одышки и приступов удушья,
- быстрое поверхностное дыхание;
- болевые ощущения в грудной клетке;
- при глубоком вдохе возможна острая (плевральная) боль;
- повышенная температура тела;
- кашель, при котором выделяется пенистая розовая слизь – кровь в мокроте.
Однако, данные признаки не являются характерными только для ТЭЛА, что крайне осложняет диагностику, а легочная эмболия может сопровождаться совершено иными проявлениями:
- головокружение, обморок;
- тошнота, рвота;
- бессознательное ощущение тревоги;
- повышенное потоотделение;
- цианоз – синюшность кожных покровов;
- тахикардия;
- эпилептические судороги;
- признаки отека мозга;
- отеки нижних конечностей и другие.
В случае обширного кровоизлияния в легкое у пациента проявляется окрашивание склеры и эпидермиса, характерное для желтухи.
Причины заболевания
Самая типичная причина ТЭЛА – это тромб. А наиболее типичная география происхождения — вены таза или ног. Для формирования тромба необходимо замедление венозного кровотока, что происходит при неподвижном положении длительное время. В этом случае, с началом движения возникает угроза отрыва тромба, а венозный кровоток быстро перенесет тромб в легкие.
Другие варианты эмболы – жировая частица и амниотической жидкости (околоплодные воды) — встречаются достаточно редко. Они способны создавать закупорку небольших сосудов легких – артериол или капилляров. В случае закупорки значительного количества маленьких сосудов происходит развитие острого респираторного дистрисс-синдрома.
Причину образования тромба установить достаточно сложно, однако провокатором процесса часто становятся следующие факторы:
- оперативное вмешательство;
- травмы и повреждениях крупных вен грудной клетки;
- продолжительная неподвижность, связанная с состоянием больного;
- перелом костей ног, жировая масса при переломах, когда частички костного мозга выносятся в кровеносную систему, где могут стать причиной закупорки;
- околоплодные воды;
- инородные тела, попавшие в организм в результате травмы;
- опухолевые клетки как фрагменты разросшейся злокачественной опухоли;
- масляные растворы при подкожных или внутримышечных инъекциях, при попадании иглы в кровеносный сосуд;
- ожирение и значительное превышение оптимального веса;
- увеличение показателя свертываемости крови;
- применение противозачаточных средств.
Столь высокий уровень смертности обусловлен сложностями диагностики и скоростью протекания заболевания – большая часть пациентов умирает практически в первые часы.
Исследования патологоанатомов показываю — до 80% случаев тромбоз легочной артерии вообще не диагностируются, что объясняется полиморфизмом клинической картины. Изучать процессы, происходящие при ТЭЛА, помогают исследования изменений, происходящих в сосудах. Суть процесса наглядно показана в следующих патологоанатомических препаратах:
- микропрепарат, показывающий стаз в капиллярах головного мозга, хорошо просматривается сладж-феномен;
- микропрепарат, показывающий смешанный тромб, прикрепленный к стенке вены;
- микропрепарат, на котором отчетливо виден образующийся тромб;
- микропрепарат, где видна жировая эмболия сосудов в легком;
- микропрепарат, где видны разрушения в ткани легкого при геморрагическом инфаркте.
В случае незначительного повреждения артерий оставшиеся могут справиться с кровоснабжением той части легочной ткани, куда из-за эмбола (тромб или жировая частица) не поступает кровь, тогда удастся избежать омертвения тканей.
Диагностика

Обследование пациента с подозрением на тромбоэмболию преследует определенные цели:
- подтвердить или опровергнуть наличие эмболии, так как лечебные мероприятия весьма агрессивны и применяются только при подтвержденном диагнозе;
- определить объем поражения;
- выявить локализацию тромбов — особо важно при необходимости оперативного вмешательства;
- выявить источник эмбола для предотвращения рецидива.
В связи с тем, что эмболия легочной артерии протекает либо бессимптомно, либо с симптомами, характерными для целого ряда других заболеваний, диагностика эмболии одного или обоих легких проводится инструментальными методами.
Компьютерная томография
Надежны и достоверный метод, который позволяет выявить наличие эмболии и исключить иные причины патологии легких, например воспаление, опухоль или отек.
Перфузионное сканирование
Эмболия легких данным методом может быть исключена. Метод позволяет выявить наличие нарушений в русле кровотока, сканирование проводится на фоне внутривенного применения маркеров (макросферы альбумина, 997с) и является одним из самых достоверных методов диагностики ТЭЛА.
Ангиография
Ангиография сосудов легких используется для получения информации о характере, протяженности, локализации окклюзии и возможности повторной эмболии. Результаты обследования имеют высокую точность.
Электрокардиография
Методика позволяет определить ТЭЛА при значительных размерах тромба. Однако результаты недостаточно надежны в случае органических возрастных патологиях коронарных артерий.
Эхокардиография
Методика позволяет обнаружить эмболы в артериях легких и сердечных полостях. А также определить причину возникновения парадоксальной эмболии через выраженность гемодинамических нарушений. Однако данный метод, даже при отрицательном результате, не может являться критерием исключения диагноза эмболия легочной артерии.
Использование инструментальных методов диагностики должно проводиться комплексно, для повышения достоверности результата.
Лечение заболевания
Эмболия легочной артерии, невзирая на тяжесть заболевания, вполне поддается лечению. Если в острой форме стоит одна задача – спасение жизни пациента, то дальнейшее лечение имеет ряд специфических задач:
- нормализация динамики кровотока;
- восстановление русла легочных артерий;
- меры по предотвращению рецидива.

Оперативное лечение
Массивная эмболия легких требует экстренного оперативного вмешательства — эмболэктомии. Операция состоит в удалении тромба и может проводиться по нескольким методикам:
- с условием временной окклюзии полых вен – операция имеет летальность до 90%;
- при создании искусственного кровообращения — летальность достигает 50 %.
Терапевтические меры
Эмболия легочной артерии по тяжести протекания и прогнозу зависит от степени поражения русла сосудов и уровня гемодинамических нарушений. При незначительных объемах нарушений применяется антикоагулянтные методы лечения.
Антикоагулянтная терапия
Незначительные изменения гемодинамики и небольшой объем васкулярной обструкции организм способен нивелировать за счет спонтанного лизиса. Основной упор лечения делается на предотвращении развития венозного тромбоза, как источника эбола.
С этой целью проводят терапию препаратами низкомолекулярных гепаринов — лекарство обладает хорошей продолжительностью действия и биодоступностью. Препарат вводят дважды в сутки под кожу в области живота, при этом постоянный контроль кроветворной системы не нужен. Гепаринотерапия проводится под прямым контролем лечащего врача, он же назначает адекватную состоянию больного дозу и схему приема.
Внутривенная тромболитика
Применение тромболитиков показано, если эмболия легочной артерии достаточно массивна, особенно при наличии возрастных изменений и слабой адаптации организма.

В случае периферической эмболии эта методика практически не используется ввиду высокого риска аллергических и геморрагических осложнений.
Тромболитики вводят в систему кровотока как через небольшие, так и через крупные вены, в ряде случаев препарат вводится прямо в тело тромба.
При всей своей эффективности – 90% больных показывают полный или частичный лизис – метод достаточно опасен и связан с возникновением тяжелых осложнений, таких, как кровоточивость или геморрагические осложнения.
По этой причине методика запрещена к применению в ряде случаев:
- послеоперационные больные;
- непосредственно после родов;
- травматические повреждения.
При необходимости, для этих категорий пациентов, тромболитики можно использовать спустя 10 суток после операции/родов/травмы.
После проведения тромболитической терапии в обязательном порядке осуществляют лечение антикоагулянтами.
Профилактические меры
Лучшей профилактикой такого заболевания, как эмболия легочной артерии, можно считать физические и фармакологические меры, предотвращающие тромбоз.
К физическим мерам профилактики эмболии для стационарных больных относят:
- уменьшение времени постельного режима;
- использование тренажеров, имитирующих ходьбу или велосипед;
- массаж конечностей;
- лечебную гимнастику.
Фармакологические меры подразумевают применение коагулянтов при высокой вероятности осложнений. Все препараты должны быть назначены лечащим врачом в схеме применения и дозировках.
Применение профилактических мер по предотвращению образования венозных тромбов поможет значительно снизить процент ТЭЛА
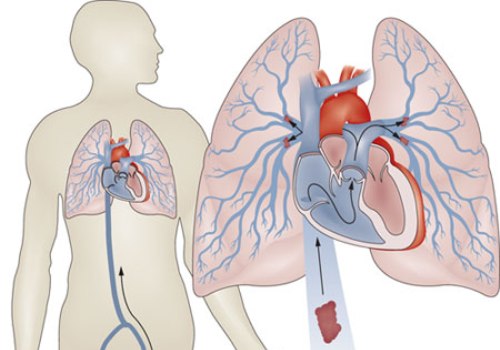
Легочной эмболией называется состояние при котором тромб попадает в лёгочную артерию. Небольшие тромбы обычно образуются в сосудах ног, таза, рук, или сердца, но иногда он может быть и большим.
Такие сгустки крови, формирующиеся в крупных венах ног или рук, приводят к такому диагнозу, как . Легочная эмболия возникает, когда часть или весь тромб отрывается и перемещается в крови по венам, попадая в легкие.
Тромб проходит через сосуды легких, продолжая достигать более мелкие сосуды, пока он не застревает в сосуде, который слишком мал, чтобы позволить ему продолжать движение .
При этом он блокирует всю или некоторую часть крови, не давая ей поступать в лёгкие. Эти препятствия приводят к нарушению кровотока в легких, не позволяют отходить диоксиду углерода.
Так как кровь блокируется на определенных участках легких, кислород не может быть получен (перфузия). Процесс вентиляции легких с потоком крови через легкие нарушается, в результате чего возникает вентиляционно-перфузионное неравенство.
Другими словами, участки в легких вентилируются (получают воздух), но не получают кровь для обмена побочного продукта диоксида углерода с кислородом.
Если легочная эмболия является сильной, то это может привести к рассогласованию, у пациента возникает недостаток количества кислорода в крови, вследствие чего может появиться сильная одышка.
В некоторых случаях, тромбы настолько велики, что поток крови блокируется с правой стороны сердца, где кровь поступает в легкие. Это может привести к мгновенной смерти.
Если тромб перекрывает лёгочную артерию не полностью, то симптомы появляются в том случае, когда увеличивается потребность в кислороде (например, во время физических упражнений). Может произойти инфаркт легкого (смерть ткани легкого вследствие артериальной закупорки).
Причины легочной эмболии
Существует несколько факторов, которые могут сделать человека более склонным к развитию сгустков крови, которые в конечном итоге могут сорваться и отправиться легкие.
Триада Вирхова объясняет причины формирования сгустков. Эта триада включает в себя:
- Иммобилизация (уменьшение скорости кровотока);
- Повреждения стенки сосуда;
- Состояние гиперкоагуляции (повышенная свёртываемость крови).
Факторы риска
- Иммобилизация : инсульт, сломанная кость, или повреждение спинного мозга вынуждает спать в такой позе, в которой образование тромбов может происходить либо в руках или ногах.
- Путешествия : длительное путешествие, например, сидя в самолете или во время долгого путешествия на автомобиле, увеличивает риск образования тромбов в ногах.
- Последние операции (включает гиперкоагуляцию состояния, вследствие хирургического повреждения тела, с целью восстановления). Они также часто ассоциируется с неподвижностью, а иногда и повреждением сосудов в зависимости от операции.
- Травма или травмы (особенно ног)
- Ожирение
- Болезни сердца
- Тромбы в ногах
- Варикозное расширение вен
Факторы, которые увеличивают свертываемость крови
- Беременность
- Эстроген терапия и оральные контрацептивы
- Недостаток белка и ферментов

Инфаркт лёгких — серьёзное осложнение лёгочной эмболии, вызвал отмирание тканей
Симптомы
Не все эмболии легочной артерии обладают одинаковыми признаками и симптомами. Но определенные симптомы могут указывать на тромбоэмболию.
Признаки и симптомы, которые могут появиться:
- Боль в груди: боль очень острая и колющая, для неё характерно внезапное начало, и хуже, если она происходит во время глубокого вдоха.
- Одышка, особенно при нагрузке
- Тревога или опасения
- Кашель: как правило, этот кашель сухой, может сопровождаться отхаркиванием с кровью.
- Потоотделение
- Врачи могут заподозрить наличие тромба, если у вас есть любой из этих симптомов, а также у тех кто имеет или недавно жаловался на опухшие или болезненные руки или ноги, а также тех, кто имел какие-либо из перечисленных факторов риска ранее.
Когда обращаться за медицинской помощью
Если человек испытывает боль в груди, необходимо вызвать скорую, или отправиться в отделение неотложной помощи ближайшей больницы немедленно.
Легочную эмболию трудно диагностировать с медицинской точки зрения, даже с помощью современных тестов и оборудования. По этой причине, человек не должен пытаться самостоятельно установить диагноз дома, следует незамедлительно обратиться в отделении неотложной помощи для профессионально ухода и оценки состояния, потому что легочная эмболия может быть фатальной.
Диагностика
Диагностика легочной эмболии была трудной для врачей на протяжении многих лет, потому что окончательное установление диагноза часто требует размещения катетера в сердце и инъекционных красителей в легочных сосудах.
Поскольку технология визуализации улучшилась, устанавливать диагноз стало легче, особенно с компьютерной томографической ангиографии. Пациенты с хронической лёгочной эмболией могут иметь неспецифические симптомы, коварные, из-за неустановленного диагноза, пропущенного или найденного при вскрытии.
В настоящее время, медицинская литература призвала врачей поместить этот диагноз первым в их дифференциальной диагностике, из-за возможности летального исхода. К сожалению, клинические тесты, как известно, неточны в отношении легочной эмболии или тромбоза глубоких вен.
Таким образом, необходимо проводить другие исследования. Многие из тестов не являются специфическими, но находят признаки, которые могут относиться к легочной эмболии. Эти тесты проводятся следующим образом:
- Рентген грудной клетки (может показать и другие причины для одышки, такие как сердечная недостаточность или пневмоторакс)
- Электрокардиограмма (ЭКГ — тахикардия и картина деформации, которая может произойти с легочной эмболией, особенно с крупными тромбами)
- Анализ крови (общий анализ крови, помогает исключить инфекции)
- Тест Д-димер (измеряет продукты распада тромбов — если результат отрицательный, это означает, что у пациента меньше шансов иметь легочную эмболию, если повышен — это менее полезно, так как многие вещи вызывают повышение этого теста). Это может быть связано с легочной эмболией, с беременностью, раком, недавней операцией и инфекцией.
- Дуплексное сканирование вен (иногда рук и ног) может подтвердить наличие или отсутствие тромбоза глубоких вен.
Фото результатов обследования
|
Рентгеновский снимок грудной клетки человека с лёгочной эмболией. Длинная стрелка указывает на горб Хэмптона (Клиновидная непрозрачность в левом лёгком. Она возникает из-за лёгочного инфаркта). Короткая стрелка (правое лёгкое), указывает на расширение нисходящей легочной артерии |
|
|
Обычно эти тесты проводятся один раз, но если история и предварительные испытания пациента предполагают легочную эмболию, то вполне вероятно, что, по крайней мере, один или несколько тестов будет сделано следующим образом:
- Легочная ангиография является золотым стандартом в диагностике легочной эмболии. В этом случае катетер помещают в большую вену в паховой области и перемещают в правую сторону сердца и главной легочной артерии. Вводится краситель, затем используют ренген и получают снимок. Этот тест делается всё реже в наши дни из-за особой сложности.
- КТ легких с использованием более новой генерации CT , протокола легочной эмболии, где краситель вводят для визуализации легочных артерий; это не 100% диагностика для легочной эмболии, а так как в новой КТ увеличено разрешение, она приближается к стандартной ангиографии.
- Вентиляционно перфузионное сканирование использует радиоактивный изотоп химических веществ, которые идентифицируют местоположение вдыхаемого воздуха и сопоставляют его с потоком крови. Если есть хороший поток воздуха в легких, но сегменты легких плохие или нет кровотока, то это говорит о вероятном присутствии сгустка крови. Этот тест хорошо читается, так как обычно он свидетельствует об отсутствии легочной эмболии. Низкие показатели вероятности, в зависимости от клинической ситуации, все еще могут иметь 30% шансов наличия легочной эмболии. Высокие показатели могут иметь 90% вероятность легочной эмболии. Средний или неопределенный показатель, находится где-то между ними. Ключевым вопросом, связанным с этой проверкой, называется предтестовая вероятность. Это означает, что клиническая ситуация (история, физических и других вспомогательных тестов) может определить, какова степень вероятности легочной эмболии у человека. Если не исключена вероятность легочной эмболии, то сканирование является более точным, и наоборот.
Лечение легочной эмболии
Когда человек идет в отделение неотложной помощи или в офис врача с болью в груди или с другими симптомами, которые могут указывать на легочную эмболию, следует помнить, что диагноз еще не подтвержден, и, следовательно, не все лечение будет происходить с начала оценки.
Пациенты с болью в грудной клетке будут размещены на монитор сердца, и, вероятно, будет вставлен катетер, лаборатории обращаются и за электрокардиограммами (ЭКГ, ЭКГ).
Некоторые люди с легочной эмболией находятся в критическом состоянии. Они страдают сильной одышкой, низким кровяным давлением, и низкой концентрацией кислорода. Гораздо более интенсивное лечение проводится для поддержания или повышения давления и увеличения кислорода в крови.
Процедуры, которые наиболее часто используется для лечения
- Дополнительный кислород . Одним из них является подача через трубку, которая вставлена в кончик носа и называется носовая канюля.
- Если пациент имеет очень низкий уровень кислорода , то одевается специальная маска, для дополнительной подачи.
- У пациента может быть настолько сильная одышка, что он будет нуждаться в искусственной вентиляции лёгких . Большая трубка помещается в трахею (дыхательное горло) и подключается к аппарату искусственной вентиляции легких, который помогает дышать или же полностью обеспечивает дыхание для пациента (пациент, как правило, без сознания).
- Разжижающее кровь лекарство может быть дано пациентам с тяжелыми симптомами. Оно дается через катетер, вводится в кожу или принимается через рот.
Разжижение крови
В первую очередь предлагается гепарин. Он вводится через катетер и работает, чтобы остановить дальнейшее образование сгустка. Его вводят непрерывно.
Еще один аналогичный препарат называется эноксапарин (Lovenox), или низкомолекулярный гепарин. Это лекарство вводится просто под кожу. Инъекции данного лекарства должны проводиться через каждые 12 часов.
Современной тенденцией является использование низкомолекулярного гепарина для лечения легочной эмболии. Точно так же, пентасахарид, арикстра, также могут применяться.
Пероральное разжижающее кровь лекарство называется Варфарин . Обычно дается сразу после гепарина или низкомолекулярного гепарина. Лекарства продолжают давать до тех пор, пока анализы крови не покажут, что варфарин достаточно разжижил кровь.
Тромболитики предназначены для тяжелобольных пациентов. Их цель заключается в том, чтобы разбить сгусток, который блокирует кровеносный сосуд в легких. Эти препараты используются только в случаях массивной легочной эмболии, коллапса артериального давления, или серьезно низкого содержания кислорода. Примерами таких препаратов являются Ретеплаза, Стрептокиназ, Урокиназ.
В некоторых случаях, угрожающих жизни, пациент будет доставлен в отделение рентгенологической хирургии интервенционной радиологии, где ему поставят катетер в легочную артерию, аналогично описанной выше ангиографии . Этот специальный катетер может разбить и рассосать сгусток сразу после облегчения обструкции.
После лечения
После того, как пациент будет выписан из больницы, он будет тщательно контролироваться врачом. Пациенты должны оставаться в тесном контакте с врачом, чтобы тот мог следить за их состоянием и внести коррективы в список лекарств по мере необходимости.
В протромбиновый период контролируется анализ крови. Поскольку каждый лабораторный реагент может отличаться от потенциальной крови пациентов по сравнению с испытательной лабораторией.
Отношение результатов тестового значения и значения испытательного лабораторного называется международным нормализованным отношением. Этот тест определяет уровень свёртываемости крови, что показывает, насколько эффективно действует лекарство.
Кровь пациента может проверяться каждые несколько дней или каждую неделю. После того, как INR стабилизируется в терапевтическом диапазоне 2-3, будут происходить редкие проверки крови (возможно, каждые 2-4 недели).
Профилактика заболевания
Лучший способ предотвратить легочную эмболию, заключается в избегании некоторых факторов риска, описываемых ранее.
Частой причиной легочной эмболии является долгая поездка на автомобиле или длительный перелет, когда в нижних конечностях застаивается кровь и образуются тромбы, которые затем отрываются и перемещаются в легкие.
Во время каждой автомобильной поездки необходимо делать остановки через каждые 2 часа. Можно полежать, вытянув ноги, или прогуляться. При длительном полете на самолете, можно вставать и ходить по проходу, по крайней мере, один раз в час, чтобы предотвратить образование сгустков крови.
После операции может быть использована пневмокомпрессия (когда на ноги одеваются специальные манжеты, которые сжимают вены также как и мышцы, предотвращая появление осложнений).
Прогноз
Будущее людей с легочной эмболией, зависит от многих факторов. Во-первых, и, возможно, наиболее важным фактором является размер и расположение тромба. Чем больше тромб и чем больше кровеносных сосудов он блокирует, тем более серьезные будут последствия.
Прогноз может быть и положительным, даже с большими тромбами, блокирующими крупные кровеносные сосуды, особенно, если они вовремя диагностируются и быстро лечатся.
Некоторые люди могут умереть мгновенно, когда тромб отрывается и перекрывает легкие. Другие пациенты умирают в течение короткого периода времени из-за невозможности получить кислород в кровь или от краха артериального давления.
Те, кто пережил первый приступ, и кто в состоянии получить необходимое лечение, как правило, чувствуют себя хорошо.
Люди с легочной эмболией, как правило, должны быть госпитализированы в течение нескольких дней, пока их кровь можно разжижать. Тогда им назначаются разжижающие кровь лекарства, которые принимаются в течение 6 месяцев или дольше.
Некоторым пациентам требуется пожизненное назначение лекарства, а другие могут нуждаться в хирургическом фильтре помещаемым в полую вену, чтобы предотвратить попадание больших тромбов в легкие.
Эти фильтры помещают в нижнюю полую вену, и в настоящее время многие из них являются съемными. Они могут быть назначены, особенно в тех случаях, когда пациент нуждается в операции, или при кровотечении, когда нет возможности получить разбавители крови.
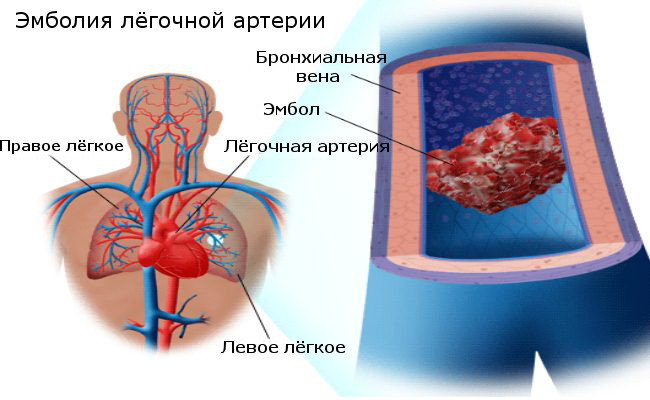
Тромбоэмболия легочной артерии (ТЭЛА ) – угрожающее для жизни состояние, при котором происходит закупорка легочной артерии или ее ветвей эмболом – кусочком , который, как правило, образуется в венах таза или нижних конечностей.
Некоторые факты о тромбоэмболии легочной артерии :
- ТЭЛА не является самостоятельным заболеванием – она представляет собой осложнение тромбоза вен (чаще всего нижней конечности, но вообще фрагмент тромба может попадать в легочную артерию из любой вены).
- ТЭЛА занимает по распространенности третье место среди всех причин смерти (уступает только инсульту и ишемической болезни сердца).
- На территории США каждый год регистрируется около 650 000 случаев тромбоэмболии легочной артерии и 350 000 связанных с ней смертей.
- Эта патология занимает 1-2 место среди всех причин смерти у людей пожилого возраста.
- Распространенность тромбоэмболии легочной артерии в мире – 1 случай на 1000 человек в год.
- 70% больным, погибшим от ТЭЛА, не был вовремя установлен диагноз.
- Около 32% пациентов с тромбоэмболией легочной артерии погибают.
- 10% пациентов погибают в первый час после развития этого состояния.
- При своевременном лечении смертность от тромбоэмболии легочной артерии сильно снижается – до 8%.
Особенности строения системы кровообращения
В организме человека есть два круга кровообращения – большой и малый :- Большой круг кровообращения начинается с самой крупной артерии в организме – аорты. Она несет артериальную, насыщенную кислородом, кровь из левого желудочка сердца к органам. На всем протяжении аорта отдает ветви, а в нижней части разделяется на две подвздошные артерии, кровоснабжающие область таза и ноги. Кровь, бедная кислородом и насыщенная углекислым газом (венозная кровь), собирается от органов в венозные сосуды, которые, постепенно соединяясь, образуют верхнюю (собирает кровь от верхней части тела) и нижнюю (собирает кровь от нижней части тела) полые вены. Они впадают в правое предсердие.
- Малый круг кровообращения
начинается из правого желудочка, в который поступает кровь из правого предсердия. От него отходит легочная артерия – она несет венозную кровь в легкие. В легочных альвеолах венозная кровь отдает углекислый газ, насыщается кислородом и превращается в артериальную. Она возвращается в левое предсердие по четырем впадающим в него легочным венам. Затем из предсердия кровь поступает в левый желудочек и в большой круг кровообращения.
В норме в венах постоянно образуются микротромбы, но они быстро разрушаются. Имеется хрупкое динамическое равновесие. При его нарушении на венозной стенке начинает расти тромб. Со временем он становится более рыхлым, подвижным. Его фрагмент отрывается и начинает мигрировать с током крови.
При тромбоэмболии легочной артерии оторвавшийся фрагмент тромба сначала достигает по нижней полой вене правого предсердия, затем попадает из него в правый желудочек, а оттуда – в легочную артерию. В зависимости от диаметра, эмбол закупоривает либо саму артерию, либо одну из ее ветвей (более крупную или мелкую).
Причины тромбоэмболии легочной артерии
Существует много причин тромбоэмболии легочной артерии, но все они приводят к одному из трех нарушений (или ко всем сразу):- застой крови в венах – чем медленнее она течет, тем выше вероятность образования тромба;
- повышение свертываемости крови ;
- воспаление венозной стенки – это также способствует формированию тромбов.
Но есть много факторов, каждый из которых повышает вероятность этого состояния:
| Нарушение | Причины |
| Застой крови в венах |  |
| Длительное пребывание в обездвиженном состоянии – при этом нарушается работа сердечно-сосудистой системы, возникает венозный застой, повышается риск образования тромбов и ТЭЛА. |  |
| Повышение свертываемости крови |   |
| Повышение вязкости крови , в результате чего нарушается кровоток и повышается риск образования тромбов. |  |
| Повреждение сосудистой стенки | 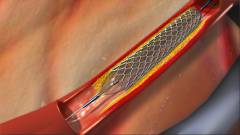 |
Что происходит в организме при тромбоэмболии легочной артерии?
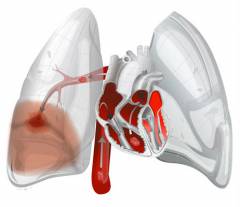 За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность
. Она может привести к гибели больного.
За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность
. Она может привести к гибели больного.Правый желудочек расширяется, а в левый поступает недостаточное количество крови. Из-за этого падает артериальное давление. Высока вероятность тяжелых осложнений. Чем более крупный сосуд перекрыт эмболом, тем сильнее выражены эти нарушения.
При ТЭЛА нарушается поступление крови в легкие, поэтому весь организм начинает испытывать кислородное голодание. Рефлекторно увеличивается частота и глубина дыхания, происходит сужение просвета бронхов.
Симптомы тромбоэмболии легочной артерии
Врачи часто называют тромбоэмболию легочной артерии «великой маскировщицей». Не существует симптомов, которые бы однозначно указывали на это состояние. Все проявления ТЭЛА, которые можно обнаружить во время осмотра больного, часто встречаются при других заболеваниях. Не всегда тяжесть симптомов соответствует тяжести поражения. Например, при закупорке крупной ветви легочной артерии больного может беспокоить лишь небольшая одышка, а при попадании эмбола в мелкий сосуд – сильная боль в груди.Основные симптомы ТЭЛА :
- , которые усиливаются во время глубокого вдоха;
- , во время которого может отходить мокрота с кровью (если произошло кровоизлияние в легкое);
- снижение артериального давления (в тяжелых случаях – ниже 90 и 40 мм. рт. ст.);
- частый (100 ударов в минуту) слабый пульс;
- холодный липкий пот;
- бледность, серый оттенок кожи;
- тела до 38°C;
- потеря сознания;
- синюшность кожи.
Если больному с тромбоэмболией легочной артерии не оказана экстренная медицинская помощь, то может наступить гибель.
 Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Возможные осложнения ТЭЛА :
- остановка сердца и внезапная смерть;
- инфаркт легкого с последующим развитием воспалительного процесса (пневмонии);
- (воспаление плевры – пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри грудную клетку);
- рецидив – тромбоэмболия может возникнуть повторно, и при этом так же высок риск гибели больного.
Как определить вероятность тромбоэмболии легочной артерии до проведения обследования?
У тромбоэмболии обычно отсутствует четкая видимая причина. Симптомы, которые имеют место при ТЭЛА, могут возникать и при многих других заболеваниях. Поэтому больным далеко не всегда вовремя устанавливают диагноз и начинают лечение.На данный момент разработаны специальные шкалы для оценки вероятности ТЭЛА у пациента.
Женевская шкала (пересмотренная):
| Признак | Баллы |
| Асимметричный отек ног, болезненность при ощупывании по ходу вен. | 4 балла |
Показатели частоты сердечных сокращений:
|
|
| Боль в ноге с одной стороны. | 3 балла |
| глубоких вен и тромбоэмболия легочной артерии в анамнезе. | 3 балла |
| Примесь крови в мокроте. | 2 балла |
| Наличие злокачественной опухоли. | 2 балла |
| Перенесенные в течение последнего месяца травмы и операции. | 2 балла |
| Возраст пациента более 65 лет. | 1 балл |
Интерпретация результатов :
- 11 баллов и более – высокая вероятность ТЭЛА;
- 4-10 баллов – средняя вероятность;
- 3 балла и менее – низкая вероятность.
| Признак | Баллы |
| После оценки всех симптомов и рассмотрения разных вариантов диагноза врач пришел к выводу, что наиболее вероятна тромбоэмболия легочной артерии. | 3 балла |
| Наличие тромбоза глубоких вен. | 3 балла |
| Число сердечных сокращений – более 100 ударов в минуту. | 1,5 балла |
| Недавно перенесенное хирургическое вмешательство или длительный постельный режим. | 1,5 балла |
| Тромбоз глубоких вен и тромбоэмболия легочной артерии в анамнезе. | 1,5 балла |
| Примесь крови в мокроте. | 1 балл |
| Наличие онкологического заболевания. | 1 балл |
Интерпретация результатов по трехуровневой схеме :
- 7 баллов и более – высокая вероятность ТЭЛА;
- 2-6 баллов – средняя вероятность;
- 0-1 баллов – низкая вероятность.
- 4 балла и более – высокая вероятность;
- до 4 баллов – низкая вероятность.
Диагностика тромбоэмболии легочной артерии
Исследования, которые применяются для диагностики тромбоэмболии легочной артерии :| Название исследования | Описание |
| Электрокардиография () | Электрокардиография представляет собой регистрацию электрических импульсов, возникающих во время работы сердца, в виде кривой. Во время ЭКГ можно выявить следующие изменения :
 Аналогичные изменения могут быть выявлены и при других заболеваниях, например, при воспалении легких и во время тяжелого приступа бронхиальной астмы. Аналогичные изменения могут быть выявлены и при других заболеваниях, например, при воспалении легких и во время тяжелого приступа бронхиальной астмы.Иногда на электрокардиограмме больного с тромбоэмболией легочной артерии вообще отсутствуют какие-либо патологические изменения. |
| грудной клетки | Признаки, которые можно выявить на рентгенограммах
: |
| Компьютерная томография (КТ) | 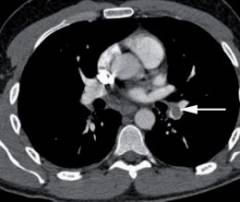 При подозрении на тромбоэмболию легочной артерии проводится спиральная КТ-ангиография. Пациенту вводят внутривенно контрастный препарат и проводят сканирование. При помощи этого метода можно точно определить местоположение тромба и пораженную ветвь легочной артерии. При подозрении на тромбоэмболию легочной артерии проводится спиральная КТ-ангиография. Пациенту вводят внутривенно контрастный препарат и проводят сканирование. При помощи этого метода можно точно определить местоположение тромба и пораженную ветвь легочной артерии.
|
| Магнитно-резонансная томография (МРТ) | Исследование помогает визуализировать ветви легочной артерии и обнаружить тромб. |
| Ангиопульмонография | 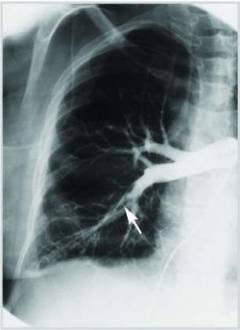 Рентгенконтрастное исследование, во время которого в легочную артерию вводится раствор контрастного вещества. Ангиопульмонография считается «золотым стандартом» в диагностике тромбоэмболии легочной артерии. На снимках видны прокрашенные контрастом сосуды, и один из них резко обрывается – в этом месте находится тромб. Рентгенконтрастное исследование, во время которого в легочную артерию вводится раствор контрастного вещества. Ангиопульмонография считается «золотым стандартом» в диагностике тромбоэмболии легочной артерии. На снимках видны прокрашенные контрастом сосуды, и один из них резко обрывается – в этом месте находится тромб.
|
| (эхокардиография) | Признаки, которые можно выявить при ультразвуковом исследовании сердца
: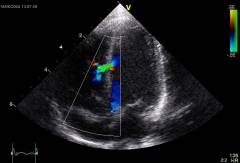 |
| Ультразвуковое исследование вен | 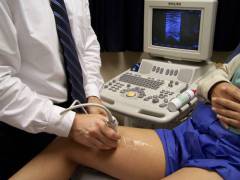 Ультразвуковое сканирование вен помогает выявить сосуд, который стал источником тромбоэмболии. При необходимости можно дополнить УЗИ допплерографией, которая помогает оценить интенсивность кровотока. Ультразвуковое сканирование вен помогает выявить сосуд, который стал источником тромбоэмболии. При необходимости можно дополнить УЗИ допплерографией, которая помогает оценить интенсивность кровотока.Если врач надавливает ультразвуковым датчиком на вену, а она не спадается, то это является признаком того, что в ее просвете находится тромб. |
| Сцинтиграфия | При подозрении на тромбоэмболию легочной артерии проводится вентиляционно-перфузионная сцинтиграфия.
Сцинтиграфия выявляет участки легкого, в которые поступает воздух, но при этом в них нарушен приток крови. |
| Определение уровня d-димеров |  D-димер – вещество, которое образуется при распаде фибрина (белка, играющего ключевую роль в процессе свертывания крови). Повышение уровня d-димеров в крови свидетельствует о недавнем образовании тромбов. D-димер – вещество, которое образуется при распаде фибрина (белка, играющего ключевую роль в процессе свертывания крови). Повышение уровня d-димеров в крови свидетельствует о недавнем образовании тромбов.Повышение уровня d-димеров выявляется у 90% пациентов с ТЭЛА. Но оно также обнаруживается при ряде других заболеваний. Поэтому нельзя полагаться только на результаты этого исследования. Если уровень d-димеров в крови в пределах нормы, то зачастую это позволяет исключить тромбоэмболию легочных артерий. |
Лечение
Больной с тромбоэмболией легочной артерии должен быть немедленно помещен в палату интенсивной терапии (реанимационное отделение). На все время лечения необходимо строгое соблюдение постельного режима с целью профилактики осложнений.Медикаментозное лечение тромбоэмболии легочной артерии
| Препарат | Описание | Применение и дозировки |
| Препараты, уменьшающие свертываемость крови |
||
| Гепарин натрия (натриевый гепарин) | Гепарин – вещество, которое образуется в организме человека и других млекопитающих. Он подавляет фермент тромбин, который играет важную роль в процессе свертывания крови. | Одномоментно вводят внутривенно 5000 – 10000 ЕД гепарина. Затем – капельно по 1000-1500 ЕД в час. Курс лечения – 5-10 дней. |
| Надропарин кальция (фраксипарин) | Низкомолекулярный гепарин, который получают из слизистой оболочки кишечника свиней. Подавляет процесс свертывания крови, а также обладает противовоспалительным действием и подавляет иммунитет. | Курс лечения – 5-10 дней. |
| Эноксапарин натрия | Низкомолекулярный гепарин. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Варфарин | Препарат, который подавляет синтез в печени белков, необходимых для свертывания крови. Назначается параллельно с препаратами гепарина на 2-й день лечения. | Форма выпуска
: Таблетки по 2,5 мг (0,0025 г). Дозировки : В первые 1-2 дня варфарин назначают в дозировке 10 мг 1 раз в день. Затем дозу снижают до 5-7,5 мг 1 раз в день. Курс лечения – 3-6 месяцев. |
| Фондапаринукс | Синтетический препарат. Подавляет функцию веществ, которые принимают участие в процессе свертывания крови. Иногда применяется для лечения тромбоэмболии легочной артерии. | |
| Тромболитики (препараты, которые растворяют тромбы) |
||
| Стрептокиназа | Стрептокиназу получают из β-гемолитического стрептококка группы C . Она активирует фермент плазмин, который расщепляет тромб. Стрептокиназа действует не только на поверхности тромба, но и проникает внутрь него. Наиболее активна в отношении недавно образовавшихся тромбов. | Схема 1.
Вводят внутривенно в виде раствора в дозировке 1,5 миллиона МЕ (международных единиц) в течение 2 часов. В это время введение гепарина прекращают. Схема 2.
|
| Урокиназа | Препарат, который получают из культуры клеток почек человека. Активирует фермент плазмин, который разрушает тромбы. В отличие от стрептокиназы, реже вызывает аллергические реакции. | Схема 1.
Вводят внутривенно в виде раствора в дозировке 3 миллиона МЕ в течение 2 часов. В это время введение гепарина прекращают. Схема 2.
|
| Альтеплаза | Препарат, который получают из человеческих тканей. Активирует фермент плазмин, который осуществляет разрушение тромба. Не обладает антигенными свойствами, поэтому не вызывает аллергических реакций и может использоваться повторно. Действует на поверхности и внутри тромба. | Схема 1.
Вводят 100 мг препарата в течение 2 часов. Схема 2.
|
Мероприятия, которые проводят при массивной тромбоэмболии легочной артерии
- Остановка сердца . Проводят сердечно-легочную реанимацию (непрямой массаж сердца, искусственную вентиляцию легких, дефибрилляцию).
- Гипоксия (пониженное содержание в организме кислорода) в результате нарушения дыхания. Проводят оксигенотерапию – больной вдыхает газовую смесь, обогащенную кислородом (40%-70%). Ее подают через маску или через введенный в нос катетер.
- Выраженное нарушение дыхания и тяжелая гипоксия . Проводят искусственную вентиляцию легких.
- Гипотензия (снижение артериального давления) . Больному вводят внутривенно через капельницу различные солевые растворы. Применяют препараты, которые вызывают сужение просвета сосудов и повышение артериального давления: допамин, добутамин, адреналин.
Хирургическое лечение тромбоэмболии легочной артерии
Показания к хирургическому лечению при ТЭЛА :- массивная тромбоэмболия;
- ухудшение состояния пациента, несмотря на проводимое консервативное лечение;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое ограничение притока крови к легким, сопровождающееся нарушением общего кровообращения;
- хроническая рецидивирующая тромбоэмболия легочной артерии;
- резкое снижение артериального давления;
 Виды операций при тромбоэмболии легочной артерии
:
Виды операций при тромбоэмболии легочной артерии
:- Эмболэктомия – удаление эмбола. Это хирургическое вмешательство проводится в большинстве случаев, при острой ТЭЛА.
- Тромбэндартерэктомия – удаление внутренней стенки артерии с прикрепленной к ней бляшкой. Применяется при хронической ТЭЛА.
Часто при ТЭЛА в результате повышения давления в легочной артерии происходит растяжение правого желудочка и трехстворчатого клапана. В этом случае хирург дополнительно проводит операцию на сердце – выполняет пластику трехстворчатого клапана.
Установка кава-фильтра
 Кава-фильтр
– это специальная сетка, которую устанавливают в просвете нижней полой вены. Оторвавшиеся фрагменты тромбов не могут пройти через нее, достичь сердца и легочной артерии. Таким образом, кава-фильтр является мерой профилактики ТЭЛА.
Кава-фильтр
– это специальная сетка, которую устанавливают в просвете нижней полой вены. Оторвавшиеся фрагменты тромбов не могут пройти через нее, достичь сердца и легочной артерии. Таким образом, кава-фильтр является мерой профилактики ТЭЛА.Установка кава-фильтра может осуществляться, когда тромбоэмболия легочной артерии уже возникла, либо заблаговременно. Это эндоваскулярное вмешательство – для его проведения не нужно делать на коже разрез. Врач делает прокол на коже и вводит специальный катетер через яремную вену (на шее), подключичную вену (в области ключицы) или большую подкожную вену (на бедре).
Обычно вмешательство выполняют под легким наркозом, при этом пациент не испытывает боли и неприятных ощущений. Установка кава-фильтра занимает около часа. Хирург проводит по венам катетер и, после того, как он достигает нужного места, вводит в просвет вены сетку, которая сразу расправляется и закрепляется. После этого катетер удаляют. Швы на месте вмешательства не накладывают. Пациенту назначают постельный режим на 1-2 дня.
Профилактика
Меры профилактики тромбоэмболии легочной артерии зависят от состояния пациента :| Состояние/заболевание | Профилактические мероприятия |
| Пациенты, длительно находившиеся на постельном режиме (в возрасте до 40 лет, не имеющие факторов риска ТЭЛА). |
|
|
|
| Пациенты старше 40 лет, перенесшие операцию и имеющие один или более факторов риска. |
|
| Перелом бедренной кости |
|
| Операции у женщин по поводу злокачественных опухолей органов репродуктивной системы. |
|
| Операции на органах мочевыделительной системы. |
|
| Инфаркт сердца. |
|
| Операции на органах грудной клетки. |
|
| Операции на головном и спинном мозге. |
|
| Инсульт. |
|
Каков прогноз?
- 24% пациентов с тромбоэмболией легочной артерии погибают в течение года.
- 30% пациентов, у которых тромбоэмболия легочной артерии не была выявлена, и не было проведено своевременное лечение, погибают в течение года.
- При повторной тромбоэмболии погибают 45% пациентов.
- Основные причины смерти в первые две недели после возникновения ТЭЛА – осложнения со стороны сердечно-сосудистой системы и воспаление легких.
 Нормальное течение крови по сосудам и капиллярам – это залог правильной деятельности всех органов и систем человеческого тела. Поэтому нарушение проходимости артерий может привести к очень серьезным нарушениям, в том числе и к летальному исходу. Одной из разновидностей такого патологического состояния считается эмболия легочной артерии – внезапная закупорка артерии, которая отвечает за снабжение легкого. Давайте поговорим на этой странице www.сайт о том почему возникает эмболия легочной артерии, симптомы и лечение такого недуга обсудим.
Нормальное течение крови по сосудам и капиллярам – это залог правильной деятельности всех органов и систем человеческого тела. Поэтому нарушение проходимости артерий может привести к очень серьезным нарушениям, в том числе и к летальному исходу. Одной из разновидностей такого патологического состояния считается эмболия легочной артерии – внезапная закупорка артерии, которая отвечает за снабжение легкого. Давайте поговорим на этой странице www.сайт о том почему возникает эмболия легочной артерии, симптомы и лечение такого недуга обсудим.
Эмболия в большей части случаев провоцируется сгустком крови (тромбом), однако ее может вызвать и жир, и амниотическая жидкость, и костный мозг, и частица опухоли либо небольшой воздушный пузырек, который транспортируется по организму вместе с кровотоком, пока не приводит к блокировке кровеносного сосуда.
О том отчего появляется эмболия легочной артерии, причины этого какие
Как мы уже выяснили, самой распространенной причиной эмболии считается тромб. В большей части случаев он формируется в венах нижних конечностей либо таза. Тромбы могут возникать, если кровь по сосудам продвигается медленно либо не течет вовсе. Подобная ситуация может развиться в том случае, если человек в течение продолжительного времени вынужден находиться в одном и том же положении. После начала активного движения сформировавшийся сгусток вполне может оторваться. А после попадания в кровоток такой тромб быстро попадает в легкие.
Еще одна разновидность эмбола формируется из жировых тканей. Капельки жира могут попадать в кровь с костного мозга при переломе кости. Иногда эмбола образуется из амниотической жидкости во время родовой деятельности. Но стоит признать, что такие случаи довольно редки.
В большей части случаев докторам не удается выяснить, что именно спровоцировало эмболию легочной артерии. К основным предрасполагающим факторам относят оперативные вмешательства, продолжительное соблюдение постельного режима либо неподвижность (к примеру, необходимость подолгу сидеть во время путешествия). Также эмболизация может развиться при инсульте, у людей, страдающих от ожирения. Ее иногда провоцируют переломы бедренной либо берцовой кости. Такое нарушение может развиться при увеличении свертываемости крови на фоне онкологических поражений, применения пероральных контрацептивов либо наследственного дефицита ингибиторов свертывания крови.
Симптомы эмболии легочной артерии
Незначительная эмболия практически не дает о себе знать, однако в большей части случаев она проявляется одышкой. Иногда это единственный симптом, в особенности, если недуг не становится причиной инфаркта легких. В большей части случаев закупорка вызывает очень быстрое дыхание, в результате чего человек начинает беспокоиться. Часто это напоминает . Больные часто отмечают появление острой боли в грудной клетке, в особенности, при глубоком вдохе. Такой симптом классифицируется как плевральная боль в грудной клетке.
У определенного процента людей эмболия проявляется головокружением, обмороком либо судорогами. Такие симптомы развиваются вследствие внезапного уменьшения насосной способности сердца, а кроме того из-за плохого снабжения мозга и прочих органов кровью, богатой кислородом. Иногда происходит нарушение ритма сердечных сокращений. Закупорка одного либо нескольких крупных сосудов способна вызвать посинение кожи () или же летальный исход.
Возникновение инфаркта легких часто становится причиной появления кашля, в мокроте пациента может наблюдаться кровь, а дыхание вызывает острые болезненные ощущения в грудной клетке. Также патологические процессы приводят к повышению температуры тела.
Проявления эмболии легочной артерии развиваются постепенно, что касается симптомов инфаркта легких, то они нарастают на протяжении нескольких часов, после постепенно уменьшают свою выраженность.
Если у больного наблюдаются рецидивирующие эпизоды эмболии небольших ветвей легочной артерии, симптомы часто характеризуются прогрессирующим развитием на протяжении недель, месяцев либо лет. К таким проявлениям относят отечность конечностей, слабость и хроническую одышку.
О том как корректируется эмболия легочной артерии, лечение ее какое эффективно
Терапия легочной эмболии начинается с применения кислорода, также пациенту назначают анальгетики. Препаратами выбора чаще всего становятся противосвертывающие препараты, к примеру, . Такие лекарства помогают предупредить увеличение объема уже образовавшихся тромбов, а также дают возможность избежать формирования новых. Для максимально быстрого эффекта гепарин вводят внутривенно, дозировку при этом необходимо тщательно регулировать. После пациенту назначают фенилин, он обладает аналогичными свойствами, однако его можно принимать в течение длительного времени, и он оказывает более медленное воздействие. Чаще всего гепарин и фенилин применяют вместе в течение пяти-семи дней, эффективность лечения контролируется анализами.
Прием непосредственно фенилина может проводиться в течение длительного времени – нескольких месяцев, полугода и даже более. Тем не менее, такое лечение имеет свои противопоказания (беременность, недавний , повышенная кровоточивость и пр.).
При рецидивирующей эмболии пациенту могут установить фильтр в крупную вену, которая ведет от ноги и от таза к сердцу. Также для профилактики эмболии рекомендуют носить эластичные чулки, принимать гепарин и прочие средства, подобранные доктором.
Екатерина, www.сайт
Google
- Уважаемые наши читатели! Пожалуйста, выделите найденную опечатку и нажмите Ctrl+Enter. Напишите нам, что там не так.
- Оставьте, пожалуйста, свой комментарий ниже! Просим Вас! Нам важно знать Ваше мнение! Спасибо! Благодарим Вас!
При фульминантной легочной эмболии в динамике развивается недостаточность коронарного кровообращения с ишемией миокарда, уменьшением сердечного выброса и кардиогенный шок.
Ежегодная частота легочной эмболии составляет 150-200 случаев на 100000 населения, поэтому она относится к частым случаям неотложной терапии и в первые две недели ассоциируется со смертностью до 11%.
Большинство эмболов представляют собой оторвавшиеся тромбы из периферических вен (более чем в 70% случаев флеботромбоз вен таза и нижних конечностей). Реже образуется сердечный тромб или тромбы поступают из верхней полой вены.
Причины эмболии легких
К факторам риска относятся:
- Иммобилизация (операция, несчастный случай/травма, тяжелое заболевание, неврологическое или внутренних органов, например инсульт, тяжелая почечная недостаточность)
- Гиперсвертываемость крови, тромбофилия, предыдущая венозная тромбоэмболия
- Центральный венозный катетер
- Зонды кардиостимулятора
- Злокачественные заболевания, химиотерапия
- Сердечная недостаточность
- Ожирение
- Беременность
- Курение
- Лекарственные препараты.
Симптомы и признаки эмболии легких
- Острое или внезапное диспноэ, тахипноэ
- Плевральная боль, боль в груди, стенокардические жалобы
- Гипоксемия
- Пальпитация, тахикардия
- Артериальная гипотония, шок
- Цианоз
- Кашель (частично также кровохарканье)
- Синкопе
- Набухшие шейные вены
С клинической точки зрения следует различать пациентов с высоким и низким риском (гемодинамика стабильная = нормотензивная), поскольку это важно для дальнейших диагностических и терапевтических мероприятий и для прогноза.
Диагностика эмболии легких
У гемодинамических нестабильных пациентов с подозрением на эмболию легких следует как можно быстрее подтвердить диагноз, а не просто выполнять расширенную диагностику до начала терапии.
Для этого служат:
- Параметры сердечно-сосудистой системы: тахикардия, артериальная гипотония вплоть до шока
- Методы визуализации:
- «золотой стандарт» для постановки (или исключения) диагноза легочной эмболии - спиральная КТ легких с контрастным средством (чувствительность до 95%)
- альтернативный метод сцинтиграфии легких утратил свое значение и еще применяется только в особых ситуациях
- при рентгенографии выявляют только (если вообще выявляют) неспецифические изменения, такие как ателектазы или инфильтраты
- Анализ газов крови: гипоксемия
- Эхокардиография играет важную роль в экстренной диагностике! В зависимости от степени легочной эмболии выявляются признаки острой нагрузки правого желудочка или правожелудочковая дисфункция (дилатация, гипокинезия, парадоксальные движения перегородки), иногда обнаружение плавающих тромбов в правых полостях сердца.
- Лабораторные данные:
- - D-димеры: показатели > 500 мкг/л при фибринолизе. Положительный результат вначале неспецифический, отрицательный результат с довольно высокой вероятностью исключает легочную эмболию.
- иногда повышен тропонин как признак ишемии миокарда.
- при дилатации желудочков может повышаться уровень натрийуретического пептида, что ассоциируется с худшим исходом
- УЗИ вен нижних конечностей
Дифференциальная диагностика эмболии легких
- Инфаркт миокарда
- Стенокардия
- Сердечная недостаточность
- Пневмоторакс
- Отек легких
- Бронхиальная астма
- Пневмония
- Плеврит
- Межреберная невралгия
- Расслоение аорты
- Гидро- или гемоперикард.
Лечение эмболии легких
При высоком риске гемодинамической нестабильности или шоке необходимо немедленно начинать терапию методом тромболизиса (или, при противопоказаниях для литической терапии, оперативную или эндоваскулярную эмболэктомию). При гемодинамической нестабильности применяются катехоламины. Гемодинамически стабильным пациентам (нормотензивным = низкого риска) рекомендуется ранняя терапия низкомолекулярными гепаринами или фондапаринуксом, адаптированная к весу пациента.
Наилучшая терапевтическая стратегия в случае пациентов с нормальным артериальным давлением, но с дисфункцией правого желудочка, пока не определена
В качестве вторичной профилактики служит ранняя антикоагуляция антагонистами витамина К (например, Marcumar), вначале перекрестно с гепарином, пока MHO не будет стабильно находиться в терапевтическом диапазоне между 2,0 и 3,0. Пациентам с вторичной легочной эмболией, у которых фактор риска был устранен или вылечен, рекомендуется продолжать антикоагуляцию как минимум в течение трех месяцев.
При «идиопатической» эмболии легких и беспроблемной или стабильной антикогуляции такую терапию следует продолжать постоянно.

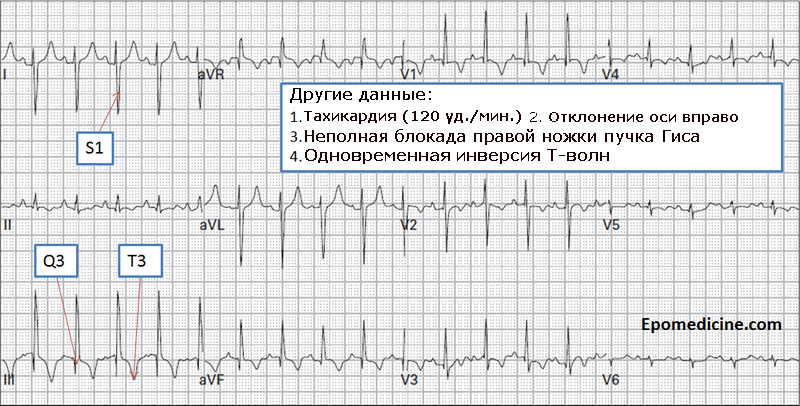

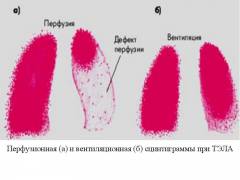 Информативность этого метода составляет 90%. Его применяют в случаях, когда у больного имеются противопоказания к проведению компьютерной томографии.
Информативность этого метода составляет 90%. Его применяют в случаях, когда у больного имеются противопоказания к проведению компьютерной томографии.








