Хронический холецистит стадия обострения неотложное состояние. Обострение холецистита. Лечение холецистита в стадии обострения
Хронический холецистит представляет собой длительно текущий воспалительный процесс желчного пузыря с обострениями до нескольких раз в год, и проявляющееся болезненностью в правом подреберье в области печени, тошнотой и рвотой, горьким привкусом во рту. Зачастую перечисленные симптомы сопровождаются диареей. По частоте встречаемости среди заболеваний желчного пузыря именно он занимает лидирующее место. Согласно проведенным исследованиям этот диагноз имеют около 1/5 жителей Земли.
Другие причины обструкции желчных протоков
Эндоскопические протезы являются предпочтительным методом лечения неоперабельных желчных и панкреатических раков. Протезы могут блокироваться примерно через 3 месяца и нуждаются в замене. Панкреатит может препятствовать общему желчному протоку во время его прохождения через голову поджелудочной железы. Кратковременная желтуха распространена при остром панкреатите из-за сжатия поджелудочной железы. При хроническом панкреатите, особенно алкогольном, может развиться стойкая желтуха, требующая хирургической процедуры обхода, такой как холецистоеюностомия.
При отсутствии лечения хронический холецистит способен вызывать тяжелые нарушения состояния больного, включая разрушение стенок воспаленного желчного пузыря и невозможность правильно переваривать пищу.
Причины
Главной причиной является инфицирование желчного пузыря, что вызывает воспалительный отек и затруднение оттока желчи. В итоге такого застоя инфекция начинает прогрессировать, что снова нарушает отток, и возникает порочный круг, постепенно усугубляющий течение заболевания.
Эта обструкция желчных путей, вероятно, является следствием фиброза поджелудочной железы. Кисты поджелудочной железы редко могут вызывать внешнее сжатие желчного протока. Гемобилия или кровоизлияние в желчный тракт являются необычными, но могут сопровождаться травмой, биопсией печени, желчными опухолями и желчными камнями. В дополнение к желтухе, сгустки крови вызывают боли в желчном пузыре. Могут возникнуть массовые кровоизлияния в желудочно-кишечный тракт. Диагноз этих состояний зависит от точной холангиографии.
Первичный склерозирующий холангит
Склерозирующий холангит - это описание, применяемое к множественным стриктурам и бусиноподобным дилатациям внутрипеченочного и внепеченочного желчного дерева. Это должно быть диагностировано только при соблюдении следующих критериев: отсутствие желчных камней; отсутствие предшествующей желчной хирургии; и достаточно длительное наблюдение, чтобы исключить карциному желчного протока. Первичный склерозирующий холангит поражает мужчин больше, чем женщин, и около 70% пациентов имеют язвенный колит. Обычным клиническим проявлением является холестатическая желтуха и холангит.
Несомненно, холецистит развивается не у каждого человека, а лишь при наличии предрасполагающих факторов и факторов риска. Среди них на первом месте стоит уже существующее заболевание желчного пузыря. Как правило, это .
Кроме камней, вызывающих застой желчи и нарушение ее оттока, к предрасполагающим факторам относятся:
- Повторяющиеся приступы значительно повышают риск перехода процесса в хроническую форму.
- Ожирение. Повышение уровня холестерина и других продуктов углеводного обмена приводит к ускоренному росту желчных камней. В итоге течение заболевания прогрессирует и возникают частые обострения.
- Заболевания, вызывающие механическую закупорку желчевыводящих протоков. Наиболее распространенными являются глистные инвазии и опухоли.
- Другие воспалительные заболевания органов пищеварительной системы, а также сахарный диабет.
- Прием гормональных контрацептивов, а также антибактериальных средств, обладающих гепатотоксичным действием.
- Беременность. Сдавление органов брюшной полости, а также перестройка системы кровообращения препятствует нормальному оттоку желчи, превращая желчный пузырь в удобную среду для роста инфекции.
Симптомы
Основными и самыми первыми проявлениями хронического холецистита являются болезненные ощущения в животе. После осмотра врача жалобы, как правило, становятся более конкретными и указывают на боли в правом подреберье. Характерной особенностью является возникновение боли после приема тяжелой жирной пищи и сохранение в течение длительного времени (в некоторых случаях до нескольких недель).
Однако значительная часть пациентов бессимптомна или присутствует при циррозе и венозной гипертензии в портах. В некоторых случаях ассоциированный забрюшинный фиброз или тиреоидит Риделя. Биохимия сыворотки показывает холестатические функции печени. Повышенная сывороточная щелочная фосфатаза почти неизменна. Следовательно, диагноз следует рассматривать у пациентов с циррозом, чьи тесты функции печени показывают холестатические особенности. Биопсия печени может быть полезна и обычно указывает на обструкцию желчного протока.
Лапаротомия не должна выполняться. Одиночные жесткие стриктуры и камни можно лечить с помощью эндоскопических методов. Его можно путать с первичным билиарным циррозом, но антитело к митохондриальной сыворотке всегда отрицательно в первичном склерозирующем холангите. Лечение неудовлетворительное, ни кортикостероиды, ни азатиоприн не имеют доказанной ценности. Урсодезоксихолевая кислота улучшает тесты функции печени, но, как было показано, не увеличивает продолжительность выживания. Приступом может помочь холестирамин.
Наряду с болью в животе после приема пищи может наблюдаться тошнота и рвота. Особо выражены данные симптомы у больных, нарушивших длительно выдерживаемую диету.
После появления боли в животе отмечается постепенное нарастание дисфункции кишечника. Это состояние проявляется чередованием запора и поноса, а также стойким вздутием живота. Нарушение пищеварения в большей мере связано с или панкреатитом. Оба эти заболевания являются частыми спутниками хронически текущего холецистита.
Вторичный склерозирующий холангит
Прогноз вариабельен, но у большинства пациентов в конечном итоге развиваются цирроз и печеночная недостаточность. Трансплантация печени дает превосходные результаты у этих пациентов. Аденокарцинома желчного протока является поздним осложнением. В настоящее время признано несколько причин вторичного склерозирующего холангита. К ним относятся рецидивирующий бактериальный холангит из-за желчных камней или доброкачественных желчных стриктур. Склерозирующий холангит также может развиваться у пациентов, получавших печеночную артериальную инфузию цитотоксических препаратов, и после введения каустиков в кисты гидатида.
Так как это воспалительное заболевание, то на борьбу с ним организм тратит драгоценные силы, подключая иммунную систему. В результате со временем больной начинает ощущать общий упадок сил, вялость, раздражительность, подверженность частым простудным заболеваниям.
Диагностика
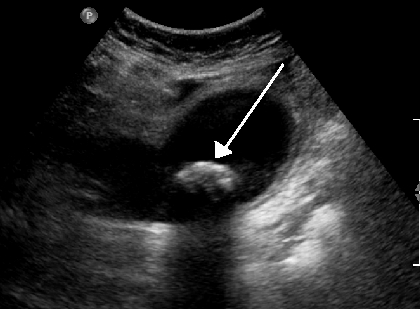 Основными критериями для постановки правильного диагноза являются жалобы больного и характерные симптомы начала и течения заболевания.
Основными критериями для постановки правильного диагноза являются жалобы больного и характерные симптомы начала и течения заболевания.
Врожденные нарушения желчного пузыря и желчных путей
Врожденные расстройства печени, желчных путей и поджелудочной железы редки или очень редки. Билеарные атрезии, присутствующие в холестатической желтухе, начинаются после первых 2 недель жизни и могут в конечном итоге вызвать билиарный цирроз и печеночную недостаточность.
Из-за чего возникает холецистит? Из-за того, что есть воспаление в желчном пузыре, и заболевание начинает развиваться из-за того, что камни желчного пузыря появляются. В большинстве случаев болезнь поражает женщин в возрасте старше 40 лет. Отделите два типа холецистита - острый и хронический. Опасные эти формы, когда они начинают ухудшаться, таким образом, они угрожают человеческой жизни, потому что вам нужно обратить внимание на это время и начать немедленное лечение, таким образом, чтобы сидеть на строгой, но в то же время рациональной и сбалансированной диете.
Дополнительное подтверждение диагноза осуществляется с помощью УЗИ, в ходе которого выявляется утолщение стенок желчного пузыря, увеличение его в размерах за счет застоя желчи, наличие камней или других образований, препятствующих нормальному оттоку желчи.
Другим информативным методом является контрастная рентгенография желчного пузыря. Данный метод получил название холецистография.
Обострение острого холецистита
Острая появляется из-за того, что человек нарушает диету, злоупотребление алкоголем, жирную, жареную, копченую пищу или из-за блокировки камней желчного пузыря. Обострения начинают появляться, если человек усугубляет ситуацию и продолжает употреблять нездоровую пищу.
Каковы симптомы обострения острого холецистита?
Появление ухода за абс. Чаще всего усугубляется острым холециститом, после сильно воспаленного желчного пузыря, например, обострение может носить и постепенное, развитое на основе желчных путей, является следствием острого панкреатита, заболеваний органов пищеварения, гастрита, язв и т.д.
Окончательное заключение о природе и причинах развития холецистита выносится на основании микроскопического исследования желчи, получаемой после дуоденального зондирования.
Лечение
Основа лечения – это диета. Для поддержания нормальных функций желчного пузыря и профилактики развития обострений рекомендуется соблюдать предписанный врачом режим питания в полной мере, полностью исключив из рациона жареную, жирную пищу, сладкие мучные продукты и алкоголь.
Обострение хронического холецистита
Первые симптомы включают боль под правильным ребром, которая возникает из жареной, жирной и копченой пищи. Увеличивает атаку, как только человек физически перенапрягается - после бега трусцой на дороге, таким образом, желчные камни начинают смещаться, и есть боль. Второй симптом - лихорадка, появление слабости, горечи во рту, тошнота, рвота.
Обострения хронического холецистита требуют срочной госпитализации, если вы удалите спазм в больнице, которая возникла в выделительных протоках желчного пузыря, затем приостановила воспаление и полностью уничтожила инфекцию. Врач с обострением хронического холецистита запрещает есть пищу в первый день, в то же время применять необходимые препараты и внутривенные растворы. При необходимости назначают болеутоляющие средства, антиспазматические средства, антибиотики. Если результата лечения нет, это может потребовать хирургического вмешательства.
При осложненном течении могут применяться дополнительные методы лечения, направленные на борьбу с инфекцией и другими симптомами:
- Антибактериальная терапия при появлении симптомов воспаления (ампициллин, эритромицин, ципрокс);
- Спазмолитики для снятия болевого синдрома и профилактики обострений (но-шпа, платифиллин);
- Желчегонные препараты для улучшения оттока желчи и предупреждения повторного развития воспаления желчного пузыря (аллохол, кукурузные рыльца, холензим и т.д.);
- При ухудшении состояния нервной системы, раздражительности, апатии – успокоительные средства (настойка пустырника, экстракт валерианы);
- Физиолечение;
- Санаторно-курортное лечение.
Обострение хронического холецистита
Основными причинами обострения являются:
Если не предоставляется эффективная помощь при обострениях хронического холецистита, это может привести к перитониту, абсцессам живота, а затем вам понадобится немедленная операция по удалению желчного пузыря, это дренаж брюшной полости, желчные потоки.
Из-за того, что усугубляется острым и хроническим холециститом?
Обострение хронического холецистита может вызвать страдание острого холецистита. Чаще всего он развивается из-за дефектов в системе выделения желчи после предыдущей инфекции и желчных камней. Это основные причины, из-за которых возникает обострение хронического холецистита.
- Неправильное или несвоевременное лечение хронического холецистита;
- Острое заболевание, не связанное с желчным пузырем.
- Переохлаждение, инфекционный процесс.
- Общее снижение иммунитета, связанное с недостаточным поступлением питательных веществ.
- Беременность.
- Нарушение диеты, употребление алкоголя.
Симптомы обострения
 Среди симптомов при обострении хронического холецистита на первый план выступает боль. Приступ характеризуется внезапным возникновением острой боли в правом подреберье, которая сохраняет интенсивность в течение длительного времени. Больной занимает вынужденное, щадящее правый бок положение, как правило, на левом боку. Любое резкое движение провоцирует возникновение новых спазмов и ухудшает состояние больного.
Среди симптомов при обострении хронического холецистита на первый план выступает боль. Приступ характеризуется внезапным возникновением острой боли в правом подреберье, которая сохраняет интенсивность в течение длительного времени. Больной занимает вынужденное, щадящее правый бок положение, как правило, на левом боку. Любое резкое движение провоцирует возникновение новых спазмов и ухудшает состояние больного.
Также возникают из-за обострения этих причин. Нарушение питания как привычное и постоянное. Резкое снижение иммунитета. Чаще всего острое холецистит связано с тем, что камни в желчном пузыре или лица, больные инфекцией. Из-за сжатия перегибов и желчных протоков, таких как беременность.
Какая диета при обострении острого и хронического холецистита?
Основное время усугубления, чтобы идентифицировать и начать лечить его, сначала имеет сложную форму. Пациент должен потреблять как можно больше жидкости, постоянно лежа, и есть только легкая еда. Суп с злаками, на овощном бульоне. Там должно быть пять раз, забыв про такую вредную пищу - пряные блюда, грибы, бобовые, печень, алкоголь, специи, шоколад, газированные напитки. Усугубление необработанных приводит к тому, что коллапс стенки желчного пузыря, а также нарушения в функционировании организма, он влияет на весь процесс пищеварения.
В дальнейшем возникает расстройство пищеварения, проявляющееся тошнотой, рвотой и поносом. Эти симптомы могут расцениваться, как начало развития острого инфекционного воспалительного процесса. Это подтверждается повышением температуры тела до высоких цифр (39-40 0 С), сопровождающимся ознобом.
Приступ опасен высокой частотой развития осложнений в виде разрыва стенки желчного пузыря, распространения воспаления на близлежащие органы, развития перитонита и сепсиса. Все они потенциально имеют летальный характер и при несвоевременном лечении ведут к необратимым последствиям, вызывая инвалидизацию или даже смерть пациента.
Лечение обострений хронического и острого холецистита
Чтобы преодолеть инфекцию, которая возникла в желчном пузыре. Сократите производство желчи. Удалите боль в желчном пузыре. Улучшить желчный пузырь на моторной лодке. Важно прежде всего придерживаться диеты, потому что сразу после того, как потребление пищи начинает вырабатывать желчь, первые три дня лучше забыть о еде. Затем, пойдите сначала к молочной и растительной диете. Постепенно приводились в действие частые, но небольшие порции. Также очень важно выпить столько чистой негазированной воды до 5 литров в день. чтобы ошеломить боль, вы можете принимать анальгетики.
Лечение обострения
Основным принципом лечения является соблюдение диеты. Обязательно в этот период соблюдение больным постельного режима, обильное питье.
Для снятия спазма, а также с целью профилактики повторных приступов назначается прием спазмолитиков (но-шпа) по 1 таблетке три раза в день. В виде инъекций применяются платифиллин, папаверин, атропин.
Как избежать обострения острого и хронического холецистита?
Чтобы расслабить гладкие мышцы желчных протоков и желчного пузыря, необходимо использовать спазмолитики. Во время обострения хронического и острого холецистита применяемые антибиотики из-за желчного пузыря становятся заметными патогенными бактериями. Постарайтесь как можно больше передвигаться, заниматься специальной рекреационной гимнастикой.
Что такое хронический холецистит
Обратите внимание на свою пищу, важно придерживаться своей диеты, это поможет преодолеть вес, который является одним из факторов острого холецистита. Ваша пища должна быть только светлой. Если вы обнаружили при первых симптомах заболевания, немедленно обратитесь к человеку, который должен сделать диагноз и назначить эффективный курс лечения.
Также в составе комплексного лечения используются:
- Обезболивающие средства (кеторол, анальгин по 1 таблетке до трех раз в день). В условиях стационара используется промедол;
- Желчегонные средства (аллохол, холензим по одной таблетке после приема пищи). Препараты, основанные на натуральных экстрактах растений (фламин, холагон, кукурузные рыльца). Также желчегонным эффектом обладают некоторые ферменты: фестал, дигестал.
- В более тяжелых случая, с вовлечением в воспалительный процесс печени, может применяться препарат урсосан, обладающий также гепатопротекторным свойством и иммуномодулирующим действием.
- Антибактериальное лечение препаратами широкого спектра (ампициллин по 1,5-2г 4 раза в сутки, эритромицин по 0,25г 6 раз в сутки и другие антибиотики согласно инструкции);
Стандартный курс лечения составляет около 4 недель. Облегчение состояния и исчезновение болевого синдрома наступает в течение 1-2 недель после начала лечения. Эффективность антибактериальной терапии подтверждается путем дуоденального зондирования с последующим определением роста патогенных микроорганизмов. При продолжающемся развитии инфекции курс лечения антибиотиками следует повторить с учетом чувствительности бактерий.
Помните, что на ранних стадиях обострения лечение проходило быстрее и легче, чем позже, когда человек уже страдает от невыносимой боли и отказывается от лечения. Потому что эта инициатива может привести к серьезным заболеваниям и последствиям. Если вы своевременно принимаете профилактические меры для получения медицинской помощи, следуйте своему рациону, у вас не будет обострений острого и хронического холецистита, что очень опасно для здоровья.
Хронический калькулезный холецистит – лечение
Хронический холецистит относится к длительному воспалительному состоянию, влияющему на желчный пузырь. Это почти всегда наблюдается в условиях желчно-каменной болезни, вызванной прерывистой закупоркой кистозного протока или инфузии или дисмотильности.
При неэффективности проводимого лечения необходимо принять решение о хирургическом удалении воспаленного желчного пузыря.
С целью профилактики обострения назначается лечебная и дыхательная гимнастика, впоследствии переходящая в занятия спортом и контроль над весом. Основное внимание в данном случае уделяется укреплению мышц туловища, брюшного пресса. Рекомендуется планирование рабочего процесса с регулярным чередованием работы и отдыха.
Пациенты могут иметь историю рецидивирующего острого холецистита или желчной колики, хотя некоторые из них могут быть бессимптомными. Микроскопически, есть доказательства хронического воспаления в стенке желчного пузыря. Наиболее часто наблюдаемые результаты визуализации в поперечном разрезе при хроническом холецистите - это желчнокаменная болезнь и утолщение стенки желчного пузыря. Желчный пузырь может казаться сжатым или растянутым, и перихолециклическое воспаление обычно отсутствует.
Гепатобилиарная сцинтиграфия может потребоваться, чтобы отличить острый от хронического холецистита и оценить дисмотильность желчного пузыря путем расчета фракции выброса желчного пузыря. Отсроченная визуализация желчного пузыря между 1-4 часами является надежным признаком хронического холецистита.
Предупреждение повторных обострений хронического холецистита обеспечивается соблюдением правильной диеты.
Любое ухудшение состояния и возникновение симптомов начинающегося обострение должно быть сигналом для обращения к врачу и началу лечения. Своевременно проведенная терапия значительно улучшает исход заболевания и позволяет избежать тяжелого течения, нормализуя состояние пациента на ранних стадиях.
Последствия и прогноз
Наиболее распространенным течением хронического холецистита является постепенное вовлечение в воспалительный процесс печени (гепатит), поджелудочной железы (панкреатит), слизистой оболочки двенадцатиперстной кишки (дуоденит) и развитию желчекаменной болезни. Как правило, все эти заболевания имеют хроническое течение и при соблюдении диеты не способны нанести существенный вред организму.
Более опасным по тяжести осложнений является обострение хронического холецистита. Несвоевременное лечение приступа может привести к быстрому распространению воспалительного процесса в отдаленные органы, вызывая септические осложнения в виде нарушения дыхания и сердечной деятельности.
Кроме того, воспаление печени может привести к развитию хронического гепатита, а в результате – цирроза печени.
Разрыв стенки желчного пузыря опасен развитием перитонита, требующего для лечения обширного хирургического вмешательства.
Как правило, при правильном лечении и соблюдении образа жизни и режима питания прогноз остается относительно благоприятным, позволяя контролировать течение хронического холецистита, избегая возникновения обострений.
Лечение народными средствами
Основывается все на том же соблюдении диеты в сочетании с лекарственными травами и экстрактами растений.
Ниже приведем несколько полезных рецептов, улучшающих работу желчного пузыря и позволяющих больным контролировать свое состояние:
- Несложный рецепт полезного сока. Смешайте сок свеклы и лимонный сок и принимайте два раза в день по половине стакана в течение недели.
- Настой из целебных трав. Возьмите равное количество тысячелистника, корней одуванчика, цветков календулы и спорыша, измельчите и заваривайте по 2 столовые ложки на пол-литра кипятка. Затем процедите и пейте по 100 мл чая три раза в день за 15 минут до еды;
- Для профилактики застоя желчи, снятия спазма, а также с обезболивающим эффектом применяется следующий рецепт. Смешать одну часть чистотела, две части цветков пижмы и по четыре части корней одуванчика и корня лапчатки прямостоячей. Одну столовую ложку смеси настаивать в 400 мл кипятка и принимать по 50 мл перед каждым приемом пищи. Курс лечения – три недели. Через полгода курс можно повторить.
- Следующий сбор применяется для восстановления функций желчного пузыря после обострения. Для приготовления используются ромашка аптечная, трава душицы, березовые листья и перечная мята. Эти компоненты полезны как по отдельности, так и смешанные в равных пропорциях. Их можно заварить в термосе из расчета одна ложка на один стакан кипятка и пить по половине стакана перед или во время каждого приема пищи.
- И напоследок самый приятный и простой рецепт. Для приготовления лекарства смешиваются в равных пропорциях мед и сухой порошок из листьев мяты перечной. Полученную ароматную и приятную на вкус смесь принимают с чаем по одной чайной ложке два раза в день.
Курс приема любых настоев и отваров лекарственных трав не рекомендуется принимать более 2 месяцев. Обязательно делайте перерывы между приемами. Длительность перерыва не менее одного месяца.
Тюбаж желчного пузыря
Суть лечения заключается в приеме отваров и настоев, стимулирующих выделение желчи, одновременно с физическими методами, облегчающими выход желчи из желчного пузыря. Для приема внутрь используется настой шиповника (2 ст.л. ягод шиповника на 2 стакана кипятка), отвар из кукурузных рылец (6 ст.л. рылец на 2 стакана кипятка) или 2 стакана простой минеральной воды.
Для правильного проведения лечения температура принимаемых жидкостей должна составлять 40-45 0 С.
Для тюбажа больной занимает положение на правом боку с коленями, согнутыми под углом 900. На область печени кладется грелка. Затем в течение 30 минут больной постепенно выпивает 2 стакана приготовленного раствора. В таком положении пациент лежит до полутора часов, пока не почувствует четких позывов к опорожнению кишечника.
Частота проведения тюбажа составляет не менее 1 раза в неделю в течение 3 месяцев. Наилучшие результаты отмечались при проведении процедуры дважды в неделю.
Диета при хроническом холецистите
Несоблюдение диеты является основной причиной застоя желчи и учащения обострений. Для нормальной работы желчного пузыря необходима здоровая пища, богатая растительными волокнами, с минимальным содержанием жиров. Кроме того, очень важно поддерживать организм в форме, подкрепляя здоровое питание активным отдыхом или занятиями спортом. Для людей, ведущих преимущественно сидячий образ жизни, застой желчи в желчном пузыре является лишь вопросом времени.
 Стандартной лечебной диетой при хроническом холецистите является диета №5. Она основана на частом употреблении продуктов малыми порциями. Каждый прием пищи провоцирует сокращение желчного пузыря и выведение желчи в тонкий кишечник. Это способствует оттоку желчи, не позволяя ей застаиваться в желчном пузыре во время длительных перерывов между приемами пищи. Суточный рацион делится на 5-6 приемов, причем питаться необходимо в одно и то же время каждый день. Именно частый прием небольших порций создает оптимальные условия для эвакуации желчи и накапливающихся в ней микроорганизмов.
Стандартной лечебной диетой при хроническом холецистите является диета №5. Она основана на частом употреблении продуктов малыми порциями. Каждый прием пищи провоцирует сокращение желчного пузыря и выведение желчи в тонкий кишечник. Это способствует оттоку желчи, не позволяя ей застаиваться в желчном пузыре во время длительных перерывов между приемами пищи. Суточный рацион делится на 5-6 приемов, причем питаться необходимо в одно и то же время каждый день. Именно частый прием небольших порций создает оптимальные условия для эвакуации желчи и накапливающихся в ней микроорганизмов.
Для поддержания выработки желчи рацион дополняется продуктами с высоким содержанием белка. Такими продуктами являются творог, молочные продукты, мясо нежирных сортов, птица, яйцо. Хороший желчегонный эффект отмечается после употребления яичных желтков. Поэтому при хроническом холецистите вне обострения рекомендуется съедать по 4 яйца в неделю в виде омлета или сваренных всмятку.
Кроме животных источников белка правильное соблюдение диеты подразумевает сбалансированное поступление в организм источников растительных белков. К таким продуктам относится хлеб, ягоды, овощи и фрукты.
Полезными продуктами являются картофель, морковь, помидоры, капуста, баклажаны. Они способствуют активному выведению из организма продуктов углеводного обмена, замещая образовавшийся холестерин собственными натуральными соединениями, которые полностью усваиваются, не оставляя вредных соединений.
Наилучшим примером употребления овощей является салат на растительном масле. Он представляет собой набор из всех необходимых организму питательных веществ, а масло обеспечивает желчегонное действие. Причем таким действием обладает не только подсолнечное, но и любое другое растительное масло (кукурузное, оливковое).
Запрещенные продукты
Обильное потребление сахара также нежелательно, поскольку затрудняет отток желчи. В сутки рекомендуется употреблять не более 70 гр. сахара (соли не более 10 гр.). Наилучшим решением является полный отказ от него, а также от мучных изделий. Это поможет поддерживать организм в форме, нормализовать вес и снизить риск обострения болезни.
Жареные и копченые блюда замените блюдами, приготовленными на пару, маринады – вегетарианскими супами. Очень полезно употребление молочных супов, так как наряду с желчегонным действием они оказывают положительное влияние на кислотность желудочного сока.
Среди напитков полезными являются свежие соки, не содержащие консервантов, минеральная вода без газа, настой шиповника.
Происходит в результате попадания инфекции, вируса или бактерий. Заболевание может вызвать приступ. Поэтому когда возникает обострение хронического холецистита, симптомы и лечение следует знать детально.
Наиболее распространенная причина появления заболевания – желчнокаменная болезнь. Также провоцировать обострение холецистита могут такие факторы:
- употребление в пищу жирных, копченых, маринованных и консервированных блюд;
- регулярное переедание;
- злоупотребление алкогольными напитками;
- пищевые аллергические реакции;
- аномальное развитие желчного пузыря и выводящих путей;
- хронические заболевания других внутренних органов.
Важно! О видах, симптомах и лечении , читайте в нашей статье.
Если вызван наличием камней в желчном пузыре, то способствовать обострению могут такие действия:
- чрезмерные физические переутомления;
- тряска во время поездок;
- внезапные изменения расположения корпуса.
Важно знать! Обострение хронического холецистита может появляться до 4 раз в год! Если приступы случаются чаще, то врач должен назначить кардинальные методы лечения.
Симптомы заболевания
Что провоцирует обострение холецистита? Основные признаки обострения заболевания проявляются такими способами:
- Болевые ощущения в брюшине. Локализация боли, ее характер зависят от осложнений, вызванных воспалением желчного пузыря, а также наличием сопутствующих заболеваний органов желудочно-кишечного тракта.
- Горечь в ротовой полости, особенно по утрам.
- Тошнота, приводящая к рвоте желчью.
- Вздутие живота, диарея или .
- Аллергические высыпания на коже, которые сопровождаются сильным . Возникают по причине застаивания желчи в путях, после чего она попадает в кровь. Зуд может локализоваться в любой части тела.
- Общие недомогания организма, быстрая утомляемость, раздраженность, беспричинные изменения настроения.
- Повышенная тела. Может достигать 39° C.

Также может ощущаться ломота в теле, ноющая боль в суставах, учащение сердцебиения.
Важно помнить! При первых же признаках следует обратиться к специалисту для своевременной диагностики и лечения заболевания!
Диагностика заболевания
Для того чтобы определить наличие холецистита в период обострения, следует пройти такие исследования:
- Общий анализ мочи и крови. Помогает обнаружить наличие воспалительных процессов в организме.
- Биохимическое исследование. Определяет отклонения от нормы, которые свойственны заболеванию.
- Рентгенография желчного пузыря. Позволяет выявить степень проходимости протоков и функционирование органа.
- УЗИ брюшной полости. Выявляет отклонения в работе желчного пузыря и других органов пищеварительной системы.
На основе результатов проведенных исследований доктор устанавливает диагноз и назначает наиболее действенное лечение.
Важно! Интересно узнать: ? Читайте в нашей статье.
Важно помнить! Самостоятельно ставить диагноз не следует! Только специалист может правильно расшифровать результаты анализов.
Первая помощь при обострении холецистита
Перед приездом скорой помощи в момент приступа заболевания, следует предпринять такие действия:
- не употреблять никакую пищу, особенно если появилась тошнота;
- в небольших количествах пить только очищенную воду;
- принять лежачее положение, лучше на правом боку;
Важно знать! Ни в коем случае не принимать горячие ванны для облегчения боли, а также употреблять желчегонные препараты!
Медикаментозное лечение при обострении
Данное лечение следует проводить в стационаре. Что принимать при обострении холецистита? Для борьбы с заболеванием требуется комплексный прием таких препаратов:
- Средства, снимающие болевые ощущения. Данные препараты при обострении помогают снизить тонус желчного пузыря и выводящих путей. Примеры таких медикаментов: Папаверин, Но-шпа, Комбиспазм, Баралгин, Спазмалгон, Беллалгин и лекарства с аналогичным составом.
- Нестероидные противовоспалительные средства и антибиотики. Направлены на снятие повышенной температуры, а также снимают воспалительные процессы. Такими препаратами могут быть: Анальгин, Ибупрофен, Парацетамол и их аналоги.
- Стимуляторы выведения желчи. Способствуют нормальной работе кишечника и желчного пузыря. Применяются при запорах, вздутии живота, тошноте и рвоте. Можно принимать такие препараты: Домперидон, Аллохол, Никодин, Циквалон, Оксафенамид и прочее.

Важно помнить! Правильная дозировка препаратов поможет избавиться от заболевания намного быстрее!
Лечение народными средствами
Народная медицина предлагает множество рецептов, чтобы начать лечение в домашних условиях. В рецептах используются только натуральные ингредиенты. Поэтому главное преимущество такого лечения – отсутствие побочных эффектов. Как лечить заболевание дома?
Шалфей
Для приготовления потребуются измельченные листья в количестве 2 ст. л. Залить 2 стаканами кипятка и настаивать 1 час. По истечении времени процедить. Принимать по 1 ст. л. каждые 2 часа в период обострения заболевания.

Зверобой
1 ст. л. измельченного залить 1 стаканом горячей воды, поставить томиться на медленном огне около 15 минут, полученный отвар процедить. Принимать лекарство по 50 мл 3 раза в день. Данный рецепт помогает активизировать выведение желчи.
Чистотел, цикорий, грецкий орех
Взять данные ингредиенты в равных пропорциях, тщательно перемешать. 1 ст. л. следует залить 1 стаканом воды, кипятить примерно 30 минут, после чего остудить и процедить. Употреблять по 200 мл 3 раза в день.

Важно! Узнать больше о , можно на страницах нашего сайта.
Мята, мелисса, чистотел
Все компоненты нужны в одинаковом количестве. Хорошо перемешать и взять 1 ст. л. Добавить 1 стакан кипятка. Настаивать до полного охлаждения. Процедить и употреблять по 2 стакана 1 раз в день.
Свекла
Хорошо вымыть свеклу. Не очищая от кожицы, натереть ее на терке. Добавить 100 мл воды. Поставить томиться на медленный огонь до тех пор, пока смесь не станет консистенции сиропа. Это займет длительный период времени. Приготовленный сироп принимать по 50 мл 3 раза в день.
Грейпфрут
Потребуется 50 мл сока грейпфрута и столько же оливкового или рафинированного растительного масла. Смешать эти жидкости, принимать на ночь. За 2 часа до употребления данного лекарства следует очистить желудок, поставив клизму.
Важно помнить! Перед тем, как выбрать данный метод лечения, следует посоветоваться со специалистом!
Диета при обострении
Очень важным фактором лечения является в период обострения. Она достаточно строгая, включает в себя такие принципы:
- питаться следует малыми дозами, но часто – не менее 5 раз в день;
- общая калорийность употребляемых продуктов за сутки не должна быть более 200 ккал;
- еда должна быть только свежей, вчерашние блюда употреблять нельзя;
- не употреблять слишком горячую или холодную пищу;
- следует соблюдать баланс жиров, белков и микроэлементов.

Что можно есть при хроническом холецистите? Умеренное употребление таких продуктов не отразится негативно на течении заболевания:
- приготовленное на пару мясо птицы, кролика, телятины;
- вареная колбаса или сосиски;
- различные каши, особенно полезными будут рисовая, манная, овсянка;
- отварной картофель;
- макаронные изделия;
- свежие овощи и фрукты, салаты из них;
- нежирные молочные и кисломолочные продукты;
- зеленый чай;
- компоты из свежих ягод;
- сухари или хлеб с отрубями.

- алкогольные напитки;
- острые специи;
- редис, лук, чеснок;
- продукты, приготовленные способом жарки;
- копченые, консервированные, маринованные блюда;
- свинина и баранина;
- сало;
- красная рыба;
- жирные молочные продукты, сливки;
- сладости, шоколад;
- кофе, газированные напитки.
Несмотря на множество запрещенных продуктов, можно подобрать диету с вкусно приготовленными разрешенными ингредиентами. Люди, страдающие хроническим холециститом, должны соблюдать правильное питание не только в период обострения. Диета должна стать частью образа жизни. Тогда появления приступов можно будет избежать. Главное не переедать, а также категорически запрещается чувство голода.









