Дуоденальное зондирование для чего нужно. Показания к дуоденальному зондированию. Зондирование с целью промывания в домашних условиях.
Зондирование
I
Зонди́рование (франц. sonder выведывать, исследовать)
метод инструментального исследования полых органов, каналов, свищевых ходов и ран с помощью зондов. Применяется также для проведения лечебных процедур. Различают металлические и эластичные зонды. Металлические зонды подразделяют на пуговчатые, остроконечные, желобоватые и полые (трубчатые). Наиболее распространены двусторонние пуговчатые хирургические зонды (рис., а
), односторонние (проктологические) зонды, пуговчатые зонды с ушком (рис., б
). В гинекологии применяют маточный пуговчатый (см. Акушерско-гинекологический инструментарий).
В оториноларингологии используют пуговчатый зонд для миндалин (рис., в
), пуговчатый носовой и ушной зонды (рис., г
) и др. В хирургической практике широко применяют желобоватые зонды, служащие проводником для режущего инструмента, с целью защиты повреждений глубжележащих тканей (рис., д
). В офтальмологии применяют конические и цилиндрические зонды для слезного канальца (рис., е
). В стоматологии - для исследования канала корня зуба пользуются зубными зеркалами (см. Стоматологический инструментарий).
К полым зондам относятся гибкий зонд из фторопласта (тефлона) для исследования проходимости желчных путей, полый зонд для бужирования и промывания лобных пазух, зонд из полимерных рентгеноконтрастных материалов для измерения давления в полостях сердца, выполнения ангиографических исследований и др. Эластичные зонды применяют для взятия проб содержимого из полостей желудка и двенадцатиперстной кишки, промывания желудка, искусственного питания, аспирации содержимого желудочно-кишечного тракта и др. Для одномоментного взятия пробы содержимого желудка (см. Зондирование желудка),
опорожнения желудка и промывания его, например при отравлениях, используют толстый (10-13 мм
) зонд из резины и полихлорвинилового , длиной 1000 мм
. Для определения глубины введения зонда на нем имеются три отметки в виде поперечных колец, нанесенных несмываемой краской и расположенных на расстоянии 450 мм
(одно кольцо), 550 мм
(два кольца) и 650 мм
(три кольца) от дистального конца зонда. Гастродуоденальный зонд из полимерных материалов, имеющий аналогичные метки, используют для взятия проб желчи из двенадцатиперстной кишки (см. Зондирование дуоденальное
) и желудочного сока. Длина зонда - 1500 мм
, диаметр 7 мм
. Для предотвращения регургитации желудочною содержимого выпускают специальные зонды, а для форсированной аспирации содержимого желудочно-кишечного тракта применяют двухканальные силиконовые зонды с большим количеством отверстий. Пищеводно-желудочный зонд с пневмобаллонами специальной конструкции применяют для сдавления варикозно-расширенных вен пищевода и желудка при кровотечении из них. Для искусственного питания больных после операций на органах верхнего отдела желудочно-кишечного тракта применяют спадающийся полимерный желудочный зонд, который после введения питательной смеси спадается, приобретает плоскую форму и не вызывает пролежней пищевода и носоглотки, в связи с чем его можно не извлекать в течение 7 суток. Для кормления больных с повреждением пищевода и нарушением глотания используют пищеводно-желудочный спадающийся зонд длиной 1200 мм
. Для декомпрессии и энтерального питания применяют двухканальный силиконовый зонд длиной 1600 мм
, а для проведения локальной желудочной гипотермии - двухпросветный полимерный желудочный зонд. Стерилизацию и хранение металлических зондов осуществляют по правилам, установленным для хирургического инструментария (Хирургический инструментарий).
Эластичные зонды хранят, как правило, в подвешенном состоянии, стерилизуют - в зависимости от материала, из которого они изготовлены (см. Стерилизация).
З. свищевого хода специальными трубчатыми зондами может завершаться введением рентгеноконтрастного вещества для рентгенологического исследования (), позволяющего выявить размеры патологических полостей, их сообщение с полым органом, наличие секвестров и т.д. С помощью З. могут быть определены внутриполостное давление и температура, электрическая , моторика, рН и др. Зондирование ран и свищей с помощью металлического зонда проводят с соблюдением правил асептики, с учетом предполагаемого направления и формы канала. осторожно вводят в наружное отверстие свища или в рану и медленно, без насилия продвигают до какого-либо препятствия. Этим препятствием может оказаться слепой конец свища, его стенка (при извитом ходе свища), или дно раны. Во всех случаях следует избегать форсированного и болезненного проведения зонда, т.к. даже незначительное усилие может привести к формированию ложного хода или инфицированию окружающих тканей. Во избежание занесения возбудителей инфекции в глубину нельзя зондировать свежие раны, особенно огнестрельные. Библиогр.:
Крендаль П.Е. и Кабатов Ю.Ф. Медицинское товароведение, М., 1974. вид сбоку; е - двусторонний цилиндрический зонд для слезного канальца"> Схематическое изображение металлических зондов: а - двусторонний пуговчатый зонд; б - пуговчатый зонд с ушком; в - пуговчатый зонд Куликовского для миндалин; г - ушной пуговчатый зонд; д - желобоватый зонд, справа - вид сбоку; е - двусторонний цилиндрический зонд для слезного канальца. инструментальное исследование полых и трубчатых органов, каналов, свищевых ходов и ран с помощью зондов. Зонди́рование дуодена́льное
- З. двенадцатиперстной кишки с помощью специальных эластических зондов; используется для исследования функций печени, желчного пузыря, поджелудочной железы.
1. Малая медицинская энциклопедия. - М.: Медицинская энциклопедия. 1991-96 гг. 2. Первая медицинская помощь. - М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. - М.: Советская энциклопедия. - 1982-1984 гг .
Дуоденальное зондирование, что это такое? Это манипуляция, применяемая с целью исследования содержимого двенадцатиперстной кишки. Благодаря данному методу диагностики удается подтвердить или опровергнуть нарушение в работе поджелудочной железы, желчного пузыря или печени. На данный момент дуоденальное зондирование не так часто используется как раньше. Связано это с тем, что на современном этапе развития медицины существуют более точные инструментальные и лабораторные диагностические методики.
В течение нескольких десятилетий было разработано множество способов быстрого и комфортного подтверждения диагноза, поэтому сейчас дуоденальное зондирование назначается только при наличии особых показаний. Чтобы модифицировать процедуру, и сделать её более информативной, было предложено проводить забор дуоденального содержимого фракционно, т. е. порциями через каждые 5-10 минут.
Порции желчи
Показания
Для каждого диагностического метода должны быть свои показания и дуоденальное зондирование не стало исключением. Сюда можно отнести наличие специфических симптомов по типу болезненности в подреберье.Данная область является проекцией печени и желчного пузыря. Разумеется, что при появлении первых приступов болевого синдрома доктор подозревает патологию именно в этих органах. Неприятные ощущения в правом подреберье могут ощущаться при многих заболеваниях:
- Гепатит;
- Цирроз печени;
- Печеночный абсцесс;
- Острый холецистит;
- Калькулезный холецистит;
- Обострение хронического холецистита;
- Желчная колика;
- Холангит;
- Постхолецисто-эктомический синдром;
- Эхинококкоз;
- Гепатоз;
- Портальная гипертензия.
Все эти заболевания могут приводить к болевым ощущениям в области подреберья. Патофизиология данного симптома обусловлена непосредственным повреждением паренхимы или капсулы печени, а также слизистой оболочки желчного пузыря или желчных протоков. Как правило, при этом болевому синдрому сопутствует ряд других симптомов:
- Диспепсия;
- Нарушение пищеварения и всасывания питательных веществ;
- Расстройство стула;
- Тошнота и рвота;
- Изменения цвета мочи и кала;
- Желтушность и/или зуд кожных покров;
- Пальмарная эритема;
- Энцефалопатия;
- Варикозное расширение вен пищевода;
- Геморрой;
- Желудочно-пищеводные кровотечения;
- Асцит.
Утром больного приглашают в манипуляционный кабинет, где его удобно располагают на кушетке или в кресле со спинкой. Крайне важно перед проведением процедуры снять зубные протезы при их наличии. Верхнюю часть туловища накрывают полотенцем, а для отхаркивания слюны в руки дают лоток. Рекомендуется использовать зонд, имеющий два отверстия – желудочный и дуоденальный. Это позволит асперировать желудочный сок, и получать более чистую, не имеющую примеси, желчь. За 5 суток до проведения процедуры рекомендуется отменить приём ферментных препаратов. В противном случае существует повышенный риск получения недостоверных данных исследования.
Техника проведения
Дуоденальный зонд представляет собой резиновую трубку, содержащую специальную металлическую оливу на конце.

Дуоденальный зонд
В этой оливе находятся отверстия, через которые, с помощью отсоса, будет проводиться забор содержимого. На зонд нанесены три отметки:
- Первая 45 см – расстояние от резцов до субкардиального отдела желудка;
- Вторая 70 см – указывает на расстояние от резцов до пилорического отдела желудка;
- Третья 80 см – расстояние от резцов до дуоденального сосочка.
Все эти «насечки» необходимы для того чтобы врач мог ориентироваться в локализации зонда. Диаметр зонда составляет 3-5 мм, а длина 150 см. В зависимости от анатомических особенностей пациента, его размера, телосложения, возраста может подбираться зонд. Размер оливы составляет 2×0,5 см.
Саму процедуру нужно проводить натощак. Доктор готовит дуоденальный зонд, предварительно обрабатывая его для предотвращения передачи инфекции. Затем врач кладет дистальный конец зонда на корень языка пациента, а после этого активными движениями проталкивает его по пищеварительному тракту. Для облегчения прохождения резиновой трубки, обследуемому необходимо выполнять активные глотательные движения.
Насечка в 45 см указывает на то, что врач дошел до полости желудка. Чтобы продвинуть трубку дальше пациента просят лечь на правый бок и при этом подкладывают под него жесткий валик.
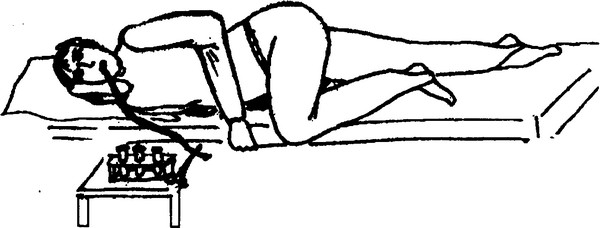
Положение больного, облегчающее прохождение зонда
В данной позиции больному необходимо продолжать совершать глотательные движения в течение длительного времени (40-60 минут). Только таким образом олива сможет пройти через пилорический отдел желудка. Если пытаться ускорить процесс, то зонд свернётся и не сможет пройти через привратник. После того как трубка достигает отметки в 75 см её проксимальный конец опускают в специальную пробирку, используемую для забора дуоденального содержимого. Штатив с емкостью необходимо расположить ниже уровня пациента. Для этого обычно используется штатив, на который устанавливается пробирка.
Показателем правильного положения зонда является поступление через него желтоватого содержимого, являющегося смесью панкреатического сока и желчи. Убедиться в том, что трубка находится именно в двенадцатиперстной кишке можно и другим способом. Для этого необходимо взять шприц, набрать в него воздух и ввести в зонд. Если он локализуется в дуоденальном пространстве, то ничего не произойдет, а если располагается в желудке, то появится специфический клокочущий звук.
Информация, излагаемая в тексте, не является руководством к действию. Для получения более детальных сведений о своём патологическом состоянии необходимо обратиться за помощью к специалисту.
Для более точного определения расположения трубки используют рентгенологический метод исследования. Металлическая олива очень хорошо выделяется на фоне органов пищеварительного тракта, поэтому установить её локализацию на рентгенологическом снимке не составляет большого труда. Оценив данные рентгенологического исследования, врач-рентгенолог даёт указания для дальнейшей тактики. Техника выполнения дуоденального зондирования достаточно проста, если хорошо разбираться в анатомии и физиологии пищеварительного тракта.
Фазы зондирования
Сама процедура была поделена на несколько фаз. Данное решение было принято с целью облегчения техники выполнения и разработки удобного поэтапного алгоритма.
Первая фаза заключается в заборе порции А. Она состоит из желчи, поджелудочного и кишечного сока. Если в порцию попадает еще и желудочный сок, то она начинает мутнеть. Длительность фазы составляет около 10-20 минут.
После забора порции А пациенту вводят холецистокинетики:
- 25% магнезии;
- 40% глюкозы;
- Растительное масло;
- Раствор ксилита 40%;
- Питуитрин;
- Раствор пептона 10%.
После этого наступает вторая фаза дуоденального зондирования. Во вторую фазу исследования сфинктер Одди закрывается и выделение желчи приостанавливается. Её длительность составляет около 4-6 минут. После ввода желчных раздражителей необходимо закрыть зонд на 15 минут.
В третью фазу происходит выделение содержимого внепеченочных желчных протоков. Оно имеет золотисто-желтую окраску.
Четвертая фаза. Во время неё можно визуализировать наличие темно-желтого или оливкового отделяемого. Данное содержимое представляет собой «пузырную» желчь. При наличии застойных явлений в желчном пузыре отделяемое будет меть темно-зеленый окрас, а при ослабленной концентрационной функции порция А и В не будет разительно отличаться по цвету. В таких случаях можно использовать специальный краситель (метиленовый синий), который в дозировке 0,15 г, дают пациенту перед проведением исследования. Благодаря нему, пузырная желчь приобретает синий окрас, и разделить порции друг от друга уже не представляет трудности. При обтурации просвета желчного протока провести забор порции В не удаётся. Подобная ситуация наблюдается при калькулезном холецистите, или при раке головки поджелудочной железы. Объём порции В составляет около 30-60 мл.
Пятая фаза заключается в заборе порции С. При этом по трубке будет оттекать более светлое содержимое, чем при четвертой фазе. Порция С состоит из «печеночной» желчи, не столь концентрированной как в желчном пузыре. Продолжительность фазы составляет примерно 30 минут.
> Дуоденальное зондирование
Данная информация не может использоваться при самолечении!
Обязательно необходима консультация со специалистом!
Исследование, при котором с помощью зонда получают содержимое 12-перстной кишки, называют дуоденальным зондированием. Дуоденальный зонд – это резиновая трубка, длина которой полтора метра, а диаметр – 5 мм. На ее конце имеется небольшая металлическая олива с отверстиями. На трубке расположены 3 метки: на расстоянии 40, 70 и 90 см от оливы. Первая соответствует расстоянию от зубов до желудка, вторая – от зубов до места перехода желудка в 12-перстную кишку, третья – от зубов до места, где в 12-перстную кишку впадают главные протоки желчного пузыря и поджелудочной железы. Дуоденальное содержимое принято называть желчью, хотя на самом деле в его состав, кроме желчи, входит желудочный, панкреатический и кишечный соки.
В каких случаях показано это исследование?
Дуоденальное зондирование сейчас делают достаточно редко и только по специальным показаниям. Обычно его назначает гастроэнтеролог после УЗИ органов брюшной полости. Симптомами, при которых врач может рекомендовать исследование, являются горечь во рту, систематические боли в правом подреберье, тошнота. Иногда дуоденальное зондирование используют с лечебной целью. Например, при застое желчи его применяют для промывания желчных путей, чтобы предотвратить сгущение желчи и образование камней.
Как подготовиться к процедуре?
На дуоденальное зондирование нужно прийти натощак. Последний прием пищи и жидкости разрешен за 10–12 часов до процедуры. Чтобы уменьшить газообразование в кишечнике, за два-три дня до исследования нужно исключить из рациона молоко, овощи и фрукты, черный хлеб, газированные напитки. В день зондирования нельзя принимать лекарства, курить. Если очень беспокоит жажда, за час до него можно выпить немного воды.
Как проводится дуоденальное зондирование?
Пациент в положении сидя проглатывает дуоденальный зонд. Чтобы сделать это было легче, нужно глубоко дышать. Когда зонд пройдет в пищеварительный тракт до первой отметки, его продвигают еще на 15 см и с помощью шприца аспирируют (отсасывают) желудочное содержимое. Затем пациент проглатывает зонд до второй отметки. После этого он ложится на кушетку на правый бок. Под его правое подреберье подкладывают грелку, а под таз – валик, чтобы желчь хорошо отходила. Рядом с кушеткой на низкой скамейке размещают штатив с пробирками. В них в определенной последовательности собирают желчь. В положении лежа обследуемый продолжает постепенно (за 20–60 минут) глотать зонд до третьей отметки. Если желчь отделяется плохо, то в ходе процедуры в зонд с помощью шприца вводят стимулятор желчеотделения (сульфат магния, сорбит или др.). Зондирование длится от 1 до 3 часов.
Противопоказания к выполнению дуоденального зондирования
Процедура противопоказана при остром холецистите и при обострении хронического воспалительного процесса в желчном пузыре, язве желудка или 12-перстной кишки, желчнокаменной болезни, варикозном расширении вен пищевода. Ее не проводят людям с серьезными сердечными заболеваниями.
Что показывают результаты зондирования?
В ходе исследования получают 3 порции желчи: порция А – желчь из просвета 12-перстной кишки, В – из желчного пузыря, С – из печеночных протоков. По цвету и количеству желчи в каждой порции можно определить, как работают разные отделы желчевыводящих путей. В норме порция А имеет золотисто-желтый, В – оливковый или коричневый, С – светло-желтый цвет. Затем проводят лабораторное исследование желчи. В норме она может содержать единичные лейкоциты и эритроциты, кристаллы холестерина и соли кальция. Их присутствие в большом количестве, а также наличие слизи, клеток слизистой оболочки, бактерий или паразитов говорит о патологическом процессе в желчевыводящих путях.
Дуоденальное зондирование позволяет определить актуальное состояние печени, желчевыводящих путей. Пройти процедуру можно в поликлинике, больнице, диагностическом центре, а расшифровкой результатов анализа должен заниматься квалифицированный доктор.
Что такое дуоденальное зондирование
– диагностический метод, при помощи которого производится обследование желчевыводящих путей, печени. Иногда его используют в лечебных целях для опорожнения жёлчного пузыря.
Манипуляция проводится при помощи специального оборудования – дуоденального зонда. Он выполнен в виде эластичной резиновой трубки. Её длина достигает 1.5 м, а диаметр составляет 3-5 мм. На конце трубки, вводимом внутрь организма, есть металлическая олива, поверхность которой покрыта отверстиями. Данным устройством, которое должно быть полностью стерильным, из двенадцатиперстной кишки производится забор дуоденального содержимого, состоящего из желчи, а также смеси соков, выделяемых желудком, кишечником, поджелудочной.
Такая диагностика назначается для получения информации о внешнесекреторной активности поджелудочной железы, а также желчевыводящих путей, ёмкости жёлчного пузыря.
Основными показаниями к проведению процедуры являются частая тошнота, боли в подреберье с правой стороны, застой в жёлчном пузыре, подозрение на гельминтоз, горечь во рту.
Проведение дуоденального зондирования
Виды дуоденального зондирования:
- Слепое зондирование или тюбаж – назначается с лечебной целью и проводится для отведения из жёлчного пузыря чрезмерного скопления жёлчи. Это позволяет избежать застойных процессов.
- Многомоментное или фракционное зондирование – забор дуоденальных выделений производится с интервалом 5 минут. Процедура предусматривает проведение 5 фаз. После этого следует анализ собранного материала. Это наиболее современный и часто используемый вариант проведения процедуры.
- Хроматическое зондирование – перед его проведением пузырная жёлчь окрашивается, после отбора она подвергается исследованию. С данной целью вечером, накануне процедуры, пациент выпивает капсулу, содержащую метиленовый синий краситель. Если в материале, отобранном во время анализа, отсутствует окрашенная жёлчь, диагностируется непроходимость протоков.
- Трехфазный или классический вариант зондирования – предусматривает забор 3 порций желчи: А, В, а также С.
- Гастродуоденальное зондирование – для его проведение применяется 2-канальный зонд, который одновременно проводит зондирование желудка и двенадцатиперстной кишки.
Чтобы получить точный результат, важно правильно подготовиться к процедуре и грамотно провести ее. При несоблюдении правил обследования, его результаты могут оказаться необъективными.
Существует ряд противопоказаний к проведению процедуры:
- острая форма болезней пищеварительного тракта;
- наличие камней в почках;
- острый холецистит;
- беременность;
- лактация;
- астма;
- гипертония;
- расширение вен пищевода.

Дуоденальное зондирование противопоказано при беременности
Алгоритм выполнения обследования
Рассмотрим технику выполнения фракционного зондирования, поскольку именно данный вариант диагностики предоставляет возможность получить наиболее точные результаты. Процедура проводится только натощак сутра.
Последовательный алгоритм проведения исследования:
- пациент садится, ему в рот кладут конец зонда с оливой и он должен проглотить его;
- после этого начинается медленное его заглатывание;
- когда шланг достигает показателя 40 см, он заглатывается ещё примерно на 12 см, а затем к нему подсоединяют шприц, чтобы отобрать поступающий желудочный сок;
- дальше шланг погружается до отметки 70 см;
- когда зонд погружен до указанной отметки, пациент должен лечь на правый бок, при этом под ребро ему ложится тёплая грелка, а под таз желательно поместить подушку;
- у изголовья ставится штатив с пробирками для сбора выделений, в них опускается наружный конец шланга;
- в лежачем положении продолжается постепенное погружение зонда, пока будет достигнута отметка 90 см, этот процесс занимает 20-60 минут;
- когда олива зонда попадает в двенадцатиперстную кишку, пробирка наполняется дуоденальным секретом жёлтого цвета;
- после прохождения всех 5 фаз зондирования, шланг аккуратно извлекается.
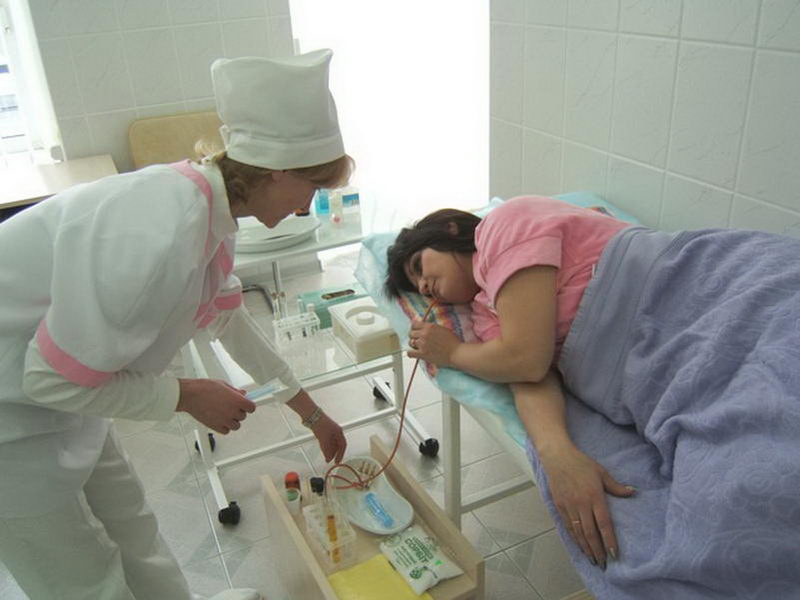
Дуоденальное зондирование может занимать до 2-х часов
Длительность проведения процедуры в среднем составляет 1.5-2 часа.
Фазы зондирования:
- Первая фаза – минут 10-20 происходит активное выделение дуоденального содержимого. Оно маркируется, как порция «А», состоящая из смеси желчных выделений, желудочного, кишечного и панкреатического сока. Данная порция практически не имеет значения для диагностики. Эта фаза продолжается с момента проникновения зонда в двенадцатиперстную кишку и до введения холецистокинетического вещества. В его роли может выступать 75 ед. холецистокинина, введенного внутривенно, либо 30-50 мл раствора магния сульфата 33%, который вливается через зонд.
- Вторая фаза – под воздействием холецистокинетического вещества происходит спазм сфинктера Одди, и жёлчь полностью перестаёт выделяться. Нормальная длительность данной фазы – 4-6 минут. Если жёлчь снова начинает выделяться раньше, это говорит о гипотонии сфинктера, а если спазм продолжается дольше, то о повышенном тонусе.
- Третья фаза – спазм сфинктера проходит и на протяжении 3-4 минут выделяется сок из внепечёночных жёлчных протоков. Он имеет желто-золотистый цвет и маркируется, как порция «А» либо «А1».
- Четвёртая фаза – на данной стадии жёлчный пузырь опорожняется, и начинает выделяться порция «В». Это пузырная жёлчь, она тёмно-жёлтая, ближе к коричневому цвету и густая. В ней содержатся билирубин, а ещё холестерин и жёлчные кислоты.
Данный процесс происходит из-за сокращения жёлчного пузыря, спровоцированного введением холецистокинетического средства на фоне расслабления сфинктеров жёлчного пузыря и Одди. Нормальный период продолжения фазы – 20-30 минут. За это время в пробирку должно поступить 20-30 мл густых выделений.
Если спустя 30 минут после того, как было введено холецистокинетическое вещество, не началось выделение тёмной жёлчи, вводятся спазмолитик. Это может быть подкожное введение 0.5 мл раствора атропина 0.1% либо 30 мл раствора новокаина 20% непосредственно через зонд. Когда это не помогает, повторно вводится холецистокинин.
Если и это не спровоцировало пузырный рефлекс, можно предположить закупорку протоков. Спровоцировать непроходимость протоков могут камни, опухоль или гельминты.
- Пятая фаза – заключительная стадия, которая длится 30 минут. На протяжении данного периода снова начинает выделяться светлая жёлчь жёлто-золотистого оттенка. Это порция «С». Её собирают в пробирку, выдерживая интервал 10 минут.
Дуоденальное зондирование – процедура неприятная. Она сопровождается рвотными позывами. У некоторых людей они настолько сильные, что спазм мышц не дает возможности провести диагностику.
Особенно сложно проходит эта процедура у детей. Чтобы сделать её, ребёнка нужно подготовить не только физиологически, но и психически. Глубина введения зонда зависит от возраста ребёнка. Новорождённым он погружается на 25 см, с 6 месяцев – на 30 см. Малышам, достигшим года, шланг вводится на 35 см, с 2 до 6 лет глубина увеличивается до 40-50 см. После 6 лет – от 45 см. Это примерные параметры. Точную глубину введения доктор определяет индивидуально.
Важно знать, что на протяжении всей процедуры наблюдается повышенное выделение слюны. Её нельзя глотать.
Как проводится дуоденальный анализ можно посмотреть на видео. Цена процедуры – от 950 руб.
Подготовка к дуоденальному зондированию
Прежде, чем пройти процедуру, потребуется правильная подготовка. Минимум за 5 дней до назначенного анализа нужно полностью прекратить приём ферментных и жёлчегонных медикаментов, спазмолитиков, слабительных, а также сосудорасширяющих препаратов.
Также за 5-7 дней до процедуры важно начать придерживаться диеты. Необходимо исключить из рациона бобовые, молочные и жирные продукты, жареную пищу.
Непосредственно в день процедуры стоит избегать физических, а также эмоциональных нагрузок. Они могут негативно сказаться на объективности анализа.

Перед выполнением процедуры необходимо соблюдать особую диету
Для подтверждения либо опровержения диагноза гельминтоз дуоденальные выделения подвергаются бактериологическому исследованию и изучению под микроскопом. Для этого часть выделений отбирается в стерильные пробирки. Их края предварительно обрабатываются огнём. Материал должен быть доставлен в лабораторию на протяжении нескольких часов.
Чтобы получить объективные результаты, диагностическую процедуру следует провести повторно с интервалом 5-7 дней. Это спровоцировано тем, что если гельминты не отложили яйца в день забора материала для анализа, можно получить ложноотрицательный результат.

Для объективных результатов через несколько дней необходимо повторно выполнить зондирование
Результаты анализа и расшифровка
Расшифровкой результатов анализов должен заниматься компетентный доктор.
Он учитывает:
- время протекания каждой фазы;
- объем и характеристики дуоденальных выделений;
- микробиологические показатели дуоденальных выделений, их нормы представлены в таблице.
Таблица нормальных показателей дуоденальных выделений
Все порции выделений должны быть прозрачными и не содержать слизь. Незначительное её количество допустимо только в порции «А».
Грамотно расшифровать результаты дуоденального исследования сможет гастроэнтеролог. При правильном проведении эффективность этого сложного диагностического метода составляет 90%. Данная процедура используется для уточнения многих диагнозов, связанных с нарушением функционирования желудочно-кишечного тракта. С его помощью часто удаётся установить наличие гельминтозов, которые не получается выявить другими лабораторными методами.
Всем известна фраза «зондирование желудка». Она однозначно вызывает неприятные эмоции, а иногда и панический страх. Но так ли страшно зондирование желудка? Для чего оно используется? Есть ли противопоказания? Как протекает сама процедура? Попробуем разобраться с этими вопросами по порядку.
Зондирование желудка – одна из самых безопасных и информативных медицинских манипуляций, направленная на изучение внутренней поверхности и пищеварительного секрета желудка. Для этой цели через ротовую или носовую полость в желудок вводится тонкий резиновый зонд.
Кому назначают
- Пациентам с болями в животе невыясненной этиологии.
- При расстройствах пищеварения: изжоге, несварении, вздутии, тошноте, коликах, для установления уровня кислотности желудка.
- При подозрении на гастрит.
- При подозрении на язву.
- Для промывания желудка и быстрого удаления его содержимого при отравлениях едой, напитками или лекарствами.
- Для питания людей в бессознательном состоянии, коме.
- При подозрении на новообразования и опухоли в желудке.
Чтобы рассеять тревогу и страх перед неизвестностью, перед началом процедуры зондирования, хорошо было бы побеседовать с доктором и медицинским персоналом, который будет проводить манипуляцию. Это поможет получить полное представление о том, как все будет проходить, и больной будет понимать, что происходит. Психологический настрой играет важную роль при подготовке к зондированию. Спокойные пациенты переносят процедуру гораздо легче.
Виды зондирования желудка
Выделяют 2 основных вида зондирования:
- Одномоментное. Проводят толстой (до 13 мм в диаметре) резиновой трубкой. Откачка содержимого желудка проводится только один раз. Этот вид исследования уже не используется, как устаревший и не дающий развернутую картину состояния органа. Достаточно толстая трубка вызывала сильный дискомфорт и ярко выраженный рвотный рефлекс у пациентов.
- Фракционное зондирование более щадящее и эффективное. Осуществляется тонким зондом (до 5 мм), в несколько этапов. Продолжительность 2-3 часа. Эта процедура дает полное представление о состоянии и работе желудка.
Необходимое оборудование
Для процедуры потребуется:
- кушетка или стул;
- тазик;
- тонкий стерильный зонд;
- шприц или насос для шланга;
- полотенце;
- пробный завтрак или другие стимуляторы желудочного секрета;
- несколько подписанных стерильных пробирок для анализов.

Как проводится процедура
Техника выполнения зондирования выглядит следующим образом:
- Плановое зондирование желудка проводится с утра. Пациент приглашается в процедурный кабинет.
- Больной располагается на стуле со спинкой или ложится на бок на кушетку.
- На грудь и плечи больного кладется полотенце, так как возможно истечение слюны. У некоторых пациентов бывают рвотные позывы.
- Дается в руки или ставится рядом лоток для сбора слюны (ее необходимо не глотать, а выплевывать).
- Глотку обрабатывают слабым местным анальгетиком, чтобы снизить чувствительность и болевой порог.
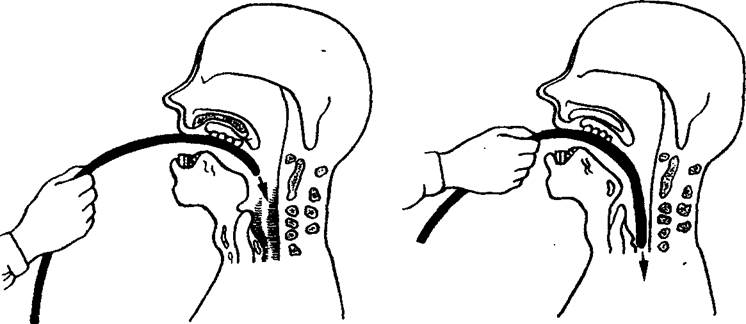
- На корень языка кладут закругленный конец стерильного зонда (он может быть с отверстиями или с миниатюрной камерой, в зависимости от цели исследования). Затем доктор предлагает пациенту глотнуть, а сам быстро продвигает зонд внутрь.
- Затем проверяют носовое дыхание больного. Он должен спокойно дышать носом.
- При каждом глотательном движении, трубку продвигают глубже, пока не будет достигнута нужная отметка. Глубину высчитывают по специальной формуле: рост человека минус 100 см.
- Закрепляют шланг на одежде больного, чтобы зафиксировать.
- На следующем этапе на наружный конец зонда надевают насос или прикрепляют шприц и аспирируют все содержимое желудка.
- Откачивается базальный (голодный) желудочный секрет в несколько этапов, каждый из которых длится 5 минут. Между ними выдерживаются паузы по 10 минут.
- С помощью зонда вводят в желудок разогретый «пробный завтрак» (экстракт высушенной капусты или бульон) или специальные ферменты, стимулирующие выработку желудочного сока (Инсулин, Гистамин или Пентагастрин). Эти продукты и препараты исполняют роль «завтрака» и помогают получить полную картину функционирования желудка после приема пищи.
- Минут через 10 снова берут пробу желудочного сока.
- Еще через 15 минут берут очередную порцию содержимого желудка.
- Так в течение часа берут желудочный сок 7 раз.
- Вынимают зонд, дают больному прополоскать рот и отдохнуть.
Все порции секрета нумеруются, подписываются и отправляются в лабораторию для изучения.
Как подготовиться к процедуре
Для проведения зондирования существуют строгие рекомендации, которых стоит придерживаться, чтобы результаты были информативными, а сама процедура – максимально комфортной. Подготовка пациента:
- необходимо воздержаться от приема пищи за 12-15 часов до процедуры, чтобы разгрузить желудочно-кишечный тракт;
- утром накануне ничего ни есть, ни пить;
- не курить;
- не принимать никакие лекарства.
Противопоказания к проведению зондирования
Несмотря на то, что эта процедура распространена по всему миру и считается безопасной, существуют категории пациентов, которым она противопоказана:
- Сердечная недостаточность.
- Гипертоническая болезнь.
- Почечная недостаточность.
- Тяжелые формы сахарного диабета.
- Аллергия на препараты, стимулирующие секрецию.
- Выраженная гипотензия.
- Некоторые психические заболевания.
- Нарушение носового дыхания.
- Сильный кашель у пациента.
- Беременность.
- Варикоз пищевода.
- Кровотечения желудка.
Оценка результатов анализов
Подписанные мензурки с анализами отправляются в лабораторию. Для постановки диагноза важны такие показатели, как: цвет, количество, характер секрета. Доктор обратит внимание на следующие моменты:
- Жидкость должна быть бесцветной, в меру текучей, не содержать вкраплений другого цвета.
- Обильное выделение секрета говорит о гиперфункции желудочного сока и сдвиге кислотности в ту или другую сторону.
- Желтовато – зеленый цвет говорит о наличии желчи из кишечника. Красновато – коричневые вкрапления свидетельствуют о наличии крови.
- Запах при здоровом желудке у желудочного сока отсутствует или кисловатый. Запах гнили может говорить о развитии раковой опухоли.
- Помимо физических показателей, исследуется и химический состав жидкостей.
В зависимости от результатов анализов, назначается необходимое лечение.
Обычно желудочное зондирование не вызывает у пациентов никаких побочных эффектов. В течение дня может наблюдаться небольшое недомогание, расстройство работы желудка. Специального лечения это состояние не требует. Доктора советуют в этот день не переедать, не нагружать желудок. Сначала рекомендуются сухарики и чай с сахаром, к вечеру, когда состояние улучшится, можно съесть легкий ужин. Многие пациенты хорошо переносят процедуру и сразу после нее идут на работу, занимаются повседневными делами.
Не стоит опасаться процедуры зондирования желудка. Сейчас зондирование протекает гораздо безболезненнее и комфортнее, чем это было несколько десятков лет назад. Главное, необходимо помнить о том, что она поможет поставить точный диагноз, следовательно, восстановит потерянное здоровье, а может и спасет жизнь.









