Ультразвуковая диагностика воспалительных заболеваний малого таза
Дифференциальную диагностику воспалительных заболеваний органов малого таза проводят со следующими заболеваниями.
- Эктопическая беременность
- Разрыв кисты яичника
- Аппендицит
- Эндометриоз
- Воспалительные заболевания кишечника в. Некроз фибромиомы
- Спонтанный аборт
- Дивертикулит
Методы диагностики воспалительных заболеваний органов малого таза
1. Окраска мазка шеечной слизи по Граму. При наличии грамотрицательных диплококков диагноз гонореи (N. gonorrhoeae) не вызывает сомнений. Однако, в половине случаев гонореи окраска по Граму не даёт результатов. При торпидном или хроническом течении заболевания приходится прибегать к провокации с последующим взятием мазков из всех предполагаемых очагов через 24, 48 и 72 часа. Существует несколько видов провокации.
- Химическая провокация - смазывание уретры, цервикального канала 1-2% раствором нитрата серебра с одновременным смазыванием нижнего отдела прямой кишки 1 % раствором Люгом.
- Биологическая провокация - введение гоновакцины или пирогенала.
- Физиологическая провокация происходит с 2 по 4 день менструации.
- Физиотерапевтические процедуры, например, индуктотермия, ультразвук, электрофорез, лечебные грязи.
- Некоторые продукты питания, например, острая и солёная пища, а также алкоголь.
- Более эффективно использование комбинированных методов провокации. Одновременно берут материал для получения культуры бактерий.
- Кульдоцентез. При получении гнойной жидкости посев для определения чувствительности может помочь в выборе антибиотика. Однако, в первичном очаге процесс может быть обусловлен другим возбудителем.
- Лапароскопия - основной метод диагностики при неясной клинической картине.
- УЗИ помогает в диагностике объёмных образований придатков, нормальной или эктопической беременности, особенно если резкая боль мешает бимануальному исследованию органов малого таза. По данным УЗИ можно судить о динамике заболевания и об эффективности проводимой терапии.
- ХГТ. Определение уровня р-субъединицы ХГТ помогает исключить эктопическую беременность. При нормальной беременности уровень ХГТ в сыворотке удваивается каждые 2-3 дня. Низкие цифры в ранние сроки беременности могут указывать на эктопическую беременность. Примерно у 3-4% женщин, поступивших с диагнозом воспалительное заболевание органов малого таза, выявляют эктопическую беременность.
- Исследование крови
- Лейкоцитоз не всегда сопровождает острое воспалительное заболевание органов малого таза. Только у 50% женщин с острым ВЗОТ количество лейкоцитов более 10х109/л.
- Скорость оседания эритроцитов - неспецифичный тест. СОЭ повышена примерно у 75% женщин с подтверждённым диагнозом воспалительное заболевание органов малого таза.
под ред. У. Бeк и др.
Малый таз является местом локализации важных органов как у мужчин, так и у женщин. Из-за близкого расположения органов внутри таза, часто симптомы не дают возможность точно установить причину их возникновения. Помогают провести точную диагностику аппаратные методы, одним из самых информативных среди них является компьютерная томография органов малого таза.
Девушка на компьютерной томографии органов малого таза
У женщин в малом тазу находятся главные репродуктивные органы: матка и ее придатки, а также влагалище. Кроме репродуктивных органов, в малом тазу расположен мочевой пузырь, сигмовидная и прямая кишка. У мужчин в полости малого таза находится мочевой пузырь, сигмовидная и прямая кишка, а также предстательная железа, семенные пузырьки и семявыносящие протоки. Также в малом тазу проходят крупные артерии, вены, нервные стволы, расположены лимфатические узлы.
Как выполняется компьютерная томография?
Исследование выполняют с помощью специального аппарата – компьютерного томографа.
Томограф состоит из:
- диагностического стола, на котором располагается пациент во время процедуры;
- кольцевой подвижной установки (гентри), которая вращаясь, выполняет рентгеновское сканирование поперечных срезов органа через каждые несколько миллиметров;
- компьютерного анализатора, который получает информацию с датчиков, установленных на внутренней поверхности гентри, анализирует ее и преобразует в изображение на пленке и мониторе.
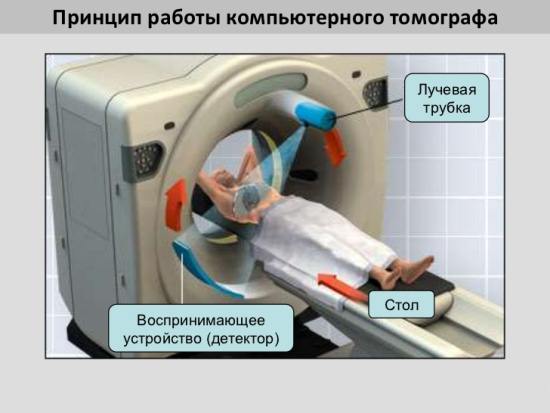
Устройство КТ
Во время исследования пациент лежит на спине, а аппарат проводит подробное сканирование органов без проникновения через кожные покровы (неинвазивно). Исследование абсолютно безболезненно, длится в зависимости от типа томографа от пяти до пятнадцати минут.
Как правило, исследование выполняется с контрастом, поэтому непосредственно перед исследованием пациенту в вену вводят контрастное вещество. Некоторые методики предполагают перед процедурой с контрастом выполнение нативной КТ (без контраста). В таком случае исследование будет разделено на две части: после выполнения обычного сканирования аппарат выключат, и медицинский персонал сделает внутривенное введение контрастного препарата, после чего КТ продолжится.
Какие заболевания малого таза позволяет выявить компьютерная томография?
КТ информативна практически при всех патологических процессах в малом тазу.
Патология репродуктивной системы у женщин
- воспалительные заболевания матки, яичников, маточных труб, влагалища;
- эндометриоз;
- аномалии развития половых органов;
- непроходимость маточных труб;
- доброкачественные и злокачественные опухоли яичников, матки и маточных труб;
- гнойные процессы.
Патология половых органов у мужчин
- воспаление простаты;
- доброкачественная гиперплазия предстательной железы;
- рак простаты;
- воспаления семенных канатиков и семенных пузырьков.
Патология мочевыделительной системы
Для детального выявления патологии мочевого пузыря проводится дополнительная подготовка к исследованию: мочевой пузырь наполняется воздухом или жидкостью. Если исследование проводится в обычном режиме, без специального наполнения мочевого пузыря, ряд патологий может быть не виден, но даже при применении стандартного исследования КТ показывает объемные процессы большого размера, а также крупные рентгенпозитивные камни и воспалительные процессы в стенках пузыря и мочеточников.
Патология прямой кишки
Для диагностики патологии прямой кишки КТ не является самым информативным методом, обычно в проктологии используют эндоскопические методы (ректороманоскопию, колоноскопию), а также ирригоскопию (рентгенологическое исследование с контрастом). Однако и во время КТ будут видны большие опухоли прямой и сигмовидной кишки, спайки, а также гнойные образования в жировой прослойке вокруг кишки (парапроктиты).
Опухоль сигмовидной кишки
Преимуществом КТ является то, что с ее помощью можно выявить онкологический процесс любой локализации малого таза, а также установить его стадию: прорастание в жировую клетчатку, брюшину, соседние органы и лимфатические узлы. Применяют компьютерную диагностику и для оценки эффективности оперативного лечения опухолей, лучевой и химиотерапии. Также с помощью КТ можно определить послеоперационные осложнения.
Во время КТ малого таза можно определить патологические изменения в сосудах малого таза, а также повреждения нервных стволов. Высокой информативностью обладает КТ при травмах, позволяя выявить сложные плоскости переломов, разрывы связок и мышц, гематомы и кровоизлияния в органы и жировую прослойку.
Противопоказания к исследованию
Рентгенологические методы исследования, в том числе и КТ, противопоказаны беременным женщинам, женщинам во время лактации, а также детям. Процедуру с контрастированием не проводят при аллергической реакции на контрастные препараты, серьезных заболеваниях почек, щитовидной железы и сахарном диабете.
Крупные люди с выраженным ожирением могут не поместиться в томограф, противопоказано исследование при острых психических расстройствах.
Как подготовиться к исследованию?
Так как во время исследования часть кишечника будет попадать в зону сканирования, подготовка заключается в необходимости устранения повышенного содержания газа в нем, которое может затруднить интерпретацию снимков. Для этого в течение трех суток нельзя употреблять продукты, стимулирующие газообразование: хлеб, сдобу, газированные напитки, чипсы, бобовые и зеленые овощи, молочные продукты. Если метеоризм все равно беспокоит, за два часа до исследования можно принять Смекту или Эспумизан в рекомендованных инструкцией дозах.

Препарат для устранения усиленного газообразования
Поскольку компьютерная томография, как правило, проводится с контрастированием, перед обследованием нельзя есть в течение пяти часов. Желательно, чтобы во время процедуры мочевой пузырь был наполнен мочой, поэтому в качестве подготовки в течение двух часов перед исследованием необходимо попить простой негазированной воды и не мочиться.
Клиническая норма
Полость малого таза у женщин легко доступна осмотру, спаечный процесс отсутствует, все органы, включая матку, яичники, трубы, мочевой пузырь и прямая кишка покрыты прозрачной, гладкой, блестящей, хорошо визуализирующейся брюшиной с хорошо выраженным сосудистым рисунком.
Через блестящий покров брюшины просвечивают крупные пульсирующие сосуды (подвздошная артерия и вены). Брюшина, покрывающая мочевой пузырь и прямую кишку, имеет желтоватый оттенок за счет подлежащей жировой клетчатки, с нежной сосудистой сетью.
При улътрасонографии позадиматочное пространство повторяет контуры задней стенки матки, его ширина составляет от 10 до 40 мм, в зависимости от объема жировой клетчатки, заполняющей эту область.
Эхоплотность этой зоны, как правило, относительно низкая, структура однородная или мелковолокнистая с многочисленными тонкими эхопозитивными прослойками.
Заболевания полости малого таза
Пельвиоперитонит
Воспаление тазовой брюшины (ограниченный тазовый перитонит) чаще всего возникает вторично при воспалительных заболеваниях матки, придатков, параметральной клетчатки, при нагноительных процессах смежных органов малого таза. По мере распространения инфекции возникает воспалительная реакция брюшины с образованием серозного, серозно-фибринозного, серозно-гнойного или гнойного выпотов.Прилегающие к париетальной брюшине малого таза кишечные петли и сальник окружаются спайками и тем самым полость малого таза постепенно изолируется от общей брюшной полости. При слипчивой форме тазового перитонита образования значительного количества выпота не происходит, вследствие чего экссудат быстро рассасывается, однако на его месте часто остаются спайки, склеивающие петли кишок с органами малого таза, что приводит к смещению кишечника и нарушению его функций.
Особую форму тазового септического перитонита представляет собой абсцесс дугласова кармана, который возникает при прорыве гнойника трубы или яичника (пиосальпинкс, пиовариум), инфицированием позадиматочного кровоизлияния в связи с перфорацией матки.
Перитонит развивается либо в виде первичного поражения брюшины не генитального происхождения, либо в результате распространения инфекции из половых органов. Особую форму представляет собой перфоративный перитонит, возникающий в результате разрыва гнойников придатков матки, а иногда и кишечника. Перитонит, развивающийся вследствие заболеваний женских половых органов, принято называть гинекологическим.
Диагностика пельвиоперитонита
При пельвиоперитоните париетальная брюшина тусклая, гиперемирована, отечна, с множественными мелкими кровоизлияниями. При гнойном пельвиоперитоните в маточно-прямокишечном пространстве имеется мутное, гноевидное содержимое. Ультрасонография определяет наличие жидкости в полости малого таза.
Перитонеальная жидкость определяется как в позадиматочном пространстве, так и в дугласовом пространстве.
При формировании абсцесса в полости малого таза выявляются признаки отграничения жидкости, иногда с формированием хорошо выраженной капсулы.
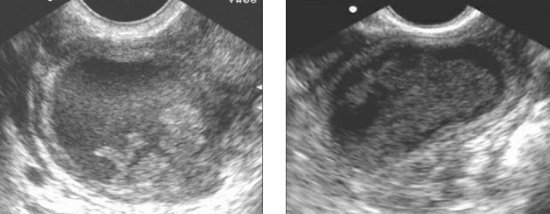
Спаечная болезнь
Диагностика
Лапароскопия при спаечном процессе в полости малого таза выявляет наличие разнообразных соединительно-тканных перемычек между яичниками и трубами, маткой, стенками малого таза, в ряде случаев с более или менее выраженной деформацией органов.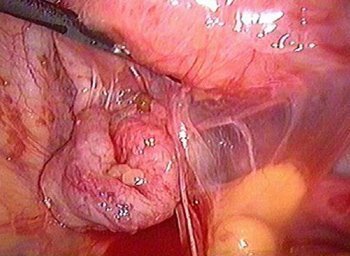
Ультрасонографические признаки спаечного процесса в малом тазу в большинстве случаев представлены гиперэхогенными образованиями (иногда дающими выраженную акустическую тень) линейной или точечной формы, иногда в виде эхопозитивных скобок с заостренными концами, направленными вниз. Располагаются эти образования в параметральных или параовариальных зонах. При наличии свободной жидкости в полости таза, спайки визуализируются в виде тонких линейных гиперэхогенных тяжей, тянущихся от матки или придатков к стенке малого таза.
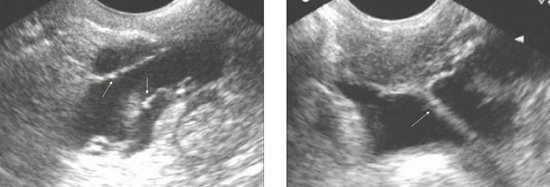
Эндометриоз
Эндометриоз брюшины маточно-прямокишечного углубления и крестцово-маточных связок относится к наружной форме генитального эндометриоза и нередко сочетается с другими локализациями процесса.Эндометриоидные гетеротопии в полости малого таза имеют форму узлов, инфильтратов размером от 1 до 30-40 мм в диаметре. Консистенция плотная вследствие выраженных рубцовых и рубцово-инфильтративных изменений вокруг очагов эндометриоза; на разрезе видны множественные микрополости, заполненные геморрагической или коричневой жидкостью. Эндометриоз обладает инфильтрирующим проникающим ростом и может врастать в любую ткань или орган с деструкцией последних вследствие местнодеструирующего роста.
Гистологическая картина представляет собой сочетание в различных пропорциях железистого эндометрио-подобного эпителия и характерной стромы с сопутствующей им рубцово-лимфоплазмоцитарной реакцией. Вокруг часто обнаруживаются макрофаги, нагруженные гемосидерином.
Диагностика эндометриоза
Эндометриоидное поражение круглых и широких связок матки, стенок малого таза недоступно ультрасонографической визуализации. К ультрасонографическим признакам ретроцервикального эндометриоза относят визуализацию позади шейки или перешейка образования размерами от 0,5 до 5 см, с неровным контуром, нечеткими границами, неоднородной эхоструктуры. Эхоплотность эндометриоидного очага может быть различной.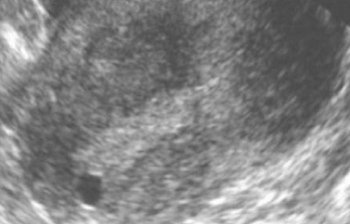
При лапароскопии эндометриоидные гетеротопии определяются в виде небольших очагов сине-багрового, темно-синего, коричневатого цвета на поверхности яичников, маточных труб, крестцово-маточных связок, на брюшине таза (часто на брюшине маточно-прямокишечного углубления).
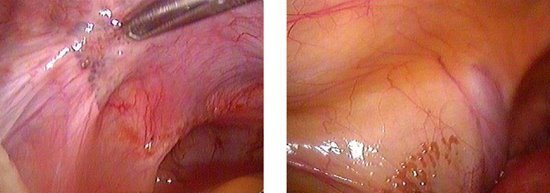
К. Semm была предложена следующая эндоскопическая классификация эндометриоза:
I группа: эндометриоз включает фокусы эндометриоза, не превышающие 5 мм в диаметре, расположенные в малом тазу. Фаллопиевы трубы полностью проходимы.
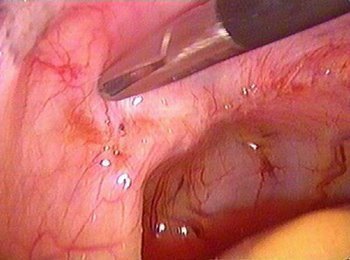
II группа:
. фокусы эндометриоза в малом тазу превышают 5 мм, имеется свободная кровь в дугласовом пространстве;
. очаги в дне мочевого пузыря;
. периовариальные или перитубарные спайки;
. при восходящей хромосальпингоскопии выявляется выраженная степень ампулярного стеноза.
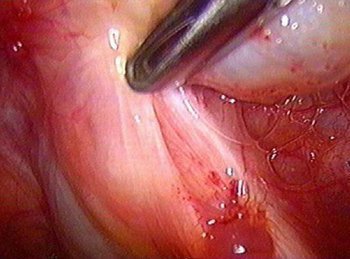
III группа:
. аденомиоз, особенно при локализации в маточно-трубном соединении;
. очаги эндометриоза в фаллопиевых трубах;
. шоколадные кисты;
. имплантации в крестцово-маточные связки.
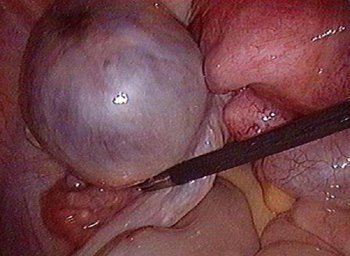
IV группа: экстрагенитальные эндометриоидные имплантаты в брюшной полости, в мочевом пузыре, в органах дыхательной системы или на коже.
Канцероматоз брюшины
Диагностика
При лапароскопии на брюшине обнаруживаются множественные плотные белесовато-желтые образования. В малом тазу выявляются папиллярные разрастания. В отлогих местах имеются скопления жидкости.Ультрасонографическими признаками канцероматоза брюшины малого таза являются эхонеоднородные образования с бугристым контуром, как правило, находящиеся на широком основании и окруженные эхонегативной жидкостью.
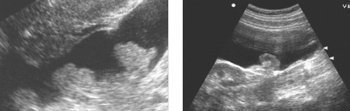
Варикозное расширение вен малого таза
Диагностика
При варикозном расширении вен малого таза в мезосальпинксе и в основании широких связок матки видны расширенные до 1-1,5 см извитые вены, образующие «клубки». При расширении пристеночных вен париетальная брюшина неравномерно выбухает, через нее просвечивают синюшного цвета пульсирующие сосуды.При ультразвуковом исследовании может определяться изолированное расширение вен параметрия и расширение вен параметрия в сочетании с варикозом яичниковых вен. Можно выделить рассыпной тип расширения вен и варикоз с выраженным расширением отдельных венозных коллекторов.
В.Н. Серов, И.Н. Звенигородский









