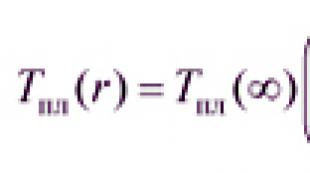پلاسمافرزیس - این روش چیست و چه زمانی لازم است. پلاسمافرزیس - نشانه ها و موارد منع مصرف برای تصفیه خون.
پلاسمافرزیس (PA) در درمان پیچیده سقط مکرر استفاده می شود. پلاسمافرزیس برای عادی سازی میکروسیرکولاسیون و رئولوژی خون استفاده می شود. حذف سموم مولکولی متوسط از خون، مجتمع های ایمنی و فیبرین-مونومری، مهارکننده های erythropoiesis. تحریک فعالیت آنتی ترومبین، فیبرینولیز؛ عادی سازی گردش خون در سیستم مادر-جفت-جنین؛ طولانی شدن بارداری؛ آماده سازی برای تحویل؛ از بین بردن اختلالات ارگان های متعدد؛ جلوگیری از ایجاد نارسایی شدید جفت و هیپوتروفی جنین.
موارد مصرف پلاسمافرزیس و سقط مکرر
- اختلالات خود ایمنی (APS، anti-CHG و غیره).
- سندرم هیپرانعقاد، DIC مزمن.
- عدم تاثیر درمان
- ناقل عفونت HSV، CMV.
- پاتولوژی عفونی طولانی مدت در تاریخ.
موارد منع مصرف پلاسمافرزیس و سقط مکرر
- تغییرات ارگانیک مشخص در سیستم قلبی عروقی و عصبی.
- کم خونی (HH
- هیپوپروتئینمی (سطح پروتئین کل
- ترومبوسیتوپنی (پلاکت
- کم انعقادی.
- خطر سقط جنین یا زایمان زودرس؛ نسبت فامیلی:
- عدم دسترسی وریدی
- فلبیت وریدهای محیطی در مرحله حاد.
- واکنش های آلرژیک به داروهای ضد انعقاد، کلوئیدی و پروتئین.
روش شناسی
دوره پلاسمافرزیس شامل سه مرحله با فاصله زمانی 1 روز است. پلاسمافرزیس را می توان به صورت متناوب انجام داد - سانتریفیوژ در 3800 دور در دقیقه به مدت 6 دقیقه یا با روش سخت افزاری. در یک روش، از 20٪ تا 40٪ از BCP حذف می شود. پلاسمافرزیس در حالت ایزوولمیک انجام می شود. جایگزینی پلاسما با محلول های هیدروکسی اتیل نشاسته 6% و 10% (Infucol HES، Refortan و غیره) در ترکیب با سالین انجام می شود. با هیپوپروتئینمی اولیه (کل پروتئین کمتر از 60 گرم در لیتر)، در پایان هر روش، انفوزیون 10 میلی لیتر از محلول آلبومین 10٪ انجام می شود. در صورت عود بیماری یا اثر بالینی ناکافی، دوره دوم پلاسمافرزیس انجام می شود. دوز هپارین برای یک روش 5 هزار واحد است.
مواد مضر زیادی همراه با عناصر مفید لازم وارد بدن انسان می شود. خون تمام این مواد را به اندام ها می رساند.
پلاسمای آن حاوی چربی ها، پروتئین ها، کربوهیدرات ها، هورمون ها، سایر عناصر کمیاب و همچنین سمومی است که از طریق خون در سراسر بدن حمل می شوند.
آنها در طول زمان تجمع می یابند و به طور مخربی روی سلول ها و بافت ها اثر می گذارند و بر سیستم ایمنی بدن تأثیر می گذارند.
پلاسمافرزیس- این حذف طبیعی سموم از خون با استفاده از روش جداسازی غشایی اجزای آن است.
اطلاعات مختصر در مورد روش
پلاسمافرزیس راهی برای تصفیه خون است.
روش پلاسمافرزیسشامل این واقعیت است که مقدار کمی خون از بدن گرفته می شود که از دستگاهی عبور می کند که خون را به پلاسما و عناصر خونی جدا می کند. پلاسما برداشته می شود و ذرات به بدن بازگردانده می شوند.
گاهی اوقات پلاسما تحت تأثیر سرما قرار می گیرد که به این فرآیند گفته می شود کرایوآفرزیس.
وجود دارد دو نوع پاکسازی– با کمک جاذبه و فیلترهای مخصوص. در مورد اول، خون از طریق یک سانتریفیوژ، در مورد دوم، از طریق فیلترهای غشایی هدایت می شود.
مدت زمان جلسهحدود 90 دقیقه برای بیمار ناراحتی ایجاد نمی کند. بیمار روی یک صندلی دراز می کشد، کاتترها در رگ های بازو قرار می گیرند. سپس می توانید موسیقی بخوانید یا گوش دهید.
وضعیت بیمار در تمام طول عمل کنترل می شود. در هر جلسه تا 30 درصد خون ترمیم می شوددر رابطه با آن، برای پاکسازی تمام خون، حداقل سه جلسه باید طی شود.
مقدار خون بازیابی شده در یک روش، پزشک به صورت جداگانه بر اساس وزن، سن و وضعیت عمومی بیمار تعیین می کند.
از آنجایی که تصفیه خون نیست روش آسانپس از آن بیمار باید حدود 1 ساعت زیر نظر پزشک بماند.
زمانی که وضعیت بیمار به حالت عادی برگشت، او را به خانه می فرستند.
آماده سازی برای پلاسمافرز خون ضروری نیست. همانطور که بعد از پاکسازی رعایت هیچ یک لازم نیست توصیه های ویژه. اگرچه، در برخی موارد، پزشکان توصیه های خاصی را ارائه می دهند.
دستگاه های پلاسمافرزیس
آن ها هستند ثابت و قابل حمل. از طریق سیار دستگاه هاانجام تصفیه خون حتی در منزل بیمار نیز امکان پذیر است.
دستگاه های مدرن بخش های کوچکی از خون را می گیرند و آن ها را یکی یکی تصفیه می کنند. راحتی دستگاه های قابل حمل این است که می توان آنها را در داخل بیمارستان جابجا کرد و در نزدیکی بیمار قرار داد تا مزاحمتی ایجاد نکند. 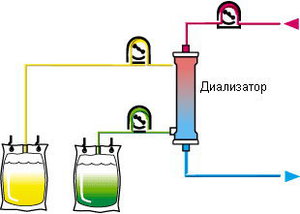 حرکت او بخشی از خون گرفته شده به 40 میلی لیتر می رسد، دریچه جریان خون را قطع می کند.
حرکت او بخشی از خون گرفته شده به 40 میلی لیتر می رسد، دریچه جریان خون را قطع می کند.
به حالت عادی برمی گردد و به بدن باز می گردد. پس از آن، دوز بعدی خون گرفته می شود. بنابراین، فرد اصلاً احساس ناراحتی نمی کند.
در عرض یک دقیقه دستگاه باکیفیت می تواند از خود عبور کرده و آن را به بدن برگرداند تا 0.5 لیوان خون.
برای جلوگیری از لخته شدن خون با روش های خاص، اعمال شود ضد انعقادهاکه به صورت دسته ای معرفی می شوند.
دستگاه های مجهز وجود دارد دو کاتتر: از طریق یکی خون گرفته می شود، از طریق دیگری باز می گردد. پلاسمای به دست آمده توسط دستگاه ها کاملاً با تمام استانداردها مطابقت دارد و آماده استفاده است.
موارد مصرف و موارد منع مصرف پلاسمافرزیس
نشانه ها:
موارد منع مطلق:
- زخم معده همراه با خونریزی؛
- مشکلات لخته شدن خون؛
- موارد منع نسبی:
- انواع شوک؛
- بیماری شدید کبد
- هپاتیت عفونی حاد؛
- کم خونی در بیماران بالای 70 سال همراه با بیماری قلبی؛
- شبکه وریدی با بیان ضعیف
اثرات جانبی
به طور کلی، این روش به خوبی تحمل می شود. در موارد بسیار نادر، این اتفاق می افتد حالت تهوع خفیف یا سردرد . با این حال، این تظاهرات ناخوشایند خیلی سریع از بین می روند.
یک روش ناایمن فقط می تواند برای افرادی باشد که لخته شدن خون ضعیفی دارند - ممکن است خونریزی رخ دهد.
در طول پردازش خون، به طوری که آن را لخته نشود، به آن داروهای ضد انعقاد اضافه کنید. چنین دستکاری با لخته شدن ضعیف می تواند به هیچ وجه باعث لخته شدن نشود.
انواع پلاسمافرزیس
پلاسمافرزیس می تواند سخت افزاری (غشایی) و غیر سخت افزاری (گسسته) باشد. بیایید نگاهی دقیق تر به هر نوع بیندازیم.
گسسته
 پلاسمافرزیس گسسته انجام می شود به وسیله سانتریفیوژو ظروف پلاستیکی یکبار مصرف استریل با مواد نگهدارنده.
پلاسمافرزیس گسسته انجام می شود به وسیله سانتریفیوژو ظروف پلاستیکی یکبار مصرف استریل با مواد نگهدارنده.
خون گرفته میشود، ظروف سانتریفیوژ میشوند، سپس پلاسما خارج میشود و سلولهای خون پس از رقیق شدن با سالین. محلول به بیمار برگردانده می شود.
به موازات آن، ترکیبات نمکی برای پر کردن حجم پلاسمای خارجشده معرفی میشوند. در صورت لزوم، داروها تجویز می شود. فقط در یک جلسه پلاسمافرزیس تا 600 میلی لیتر پلاسما حذف می شود.
این مقرون به صرفه ترین راه است مدت 1 روش- 2-2.5 ساعت.
غشاء
پلاسمافرزیس غشایی یک روش خاص برای تصفیه خون است که بر اساس تصفیه پلاسما از طریق غشای خاص.
مولکولهای پروتئینی بسیار بزرگ که حاوی مواد مضر، عناصر التهابی، آلرژنها، هورمونها، چربیها، آنتیژنها هستند، با تزریق در فیلتر مخصوص باقی میمانند و خون تصفیهشده به عقب برمیگردد.
پلاسمافرزیس در دوران بارداری
پلاسمافرزیس به عنوان داده می شود در آمادگی برای بارداری. این روش برای مادران باردار سیگاری برای حذف سموم انباشته شده در خون از سیگار بسیار توصیه می شود.
اگر در دوران بارداری خانمی داشته باشد سمیت، در حال حاضر دو روش برای بهبود قابل توجه وضعیت او کافی است.
استفاده از پلاسمافرزیس باعث کاهش تعداد عفونت های داخل رحمی، وزن کم هنگام تولد و گرسنگی اکسیژنچندین بار. این روش خطر خونریزی در هنگام زایمان را کاهش می دهد، زیرا ترکیب خون را بازیابی می کند، احتمال لخته شدن خون را کاهش می دهد.
روش برای 
- اشکال مکرر ژستوز،
- اثربخشی کم داروها
- ادم شدید
انواعی از آنتی بادی ها وجود دارند که در خون وجود دارند و در بارداری اختلال ایجاد می کنند. پاکسازی خون از این اجزا به باردار شدن و بچه دار شدن کمک می کند.
در بسیاری از کشورها از پلاسمافرزیس به عنوان یکی از راه های درمان ناباروری استفاده می شود.
عوارض بعد از پلاسمافرزیس
احتمال عوارض کاهش می دهدمشروط به شرایط:
علیرغم این واقعیت که این روش فواید زیادی برای بدن به همراه دارد، اما در صورت وجود بیماری های خاص، پلاسمافرزیس نیز می تواند مضر باشد.
عوارض عمل:
برای پیشگیری از بیماری ها و درمان کلیه ها و سیستم ادراری، خوانندگان ما چای صومعه پدر جورج را توصیه می کنند. این شامل 16 مفید است گیاهان دارویی، که به شدت دارند بازدهی بالادر پاکسازی کلیه ها، در درمان بیماری های کلیوی، بیماری های مجاری ادراری و همچنین در پاکسازی کل بدن. نظر پزشکان..."
- ادم ریوی؛
- آلرژی، از جمله شوک آنافیلاکتیک؛
- نقض لخته شدن خون؛
- عفونت با هپاتیت، HIV؛
- فشار خون بالا؛
- فلبیت؛
- مرگ بر اثر عوارض.
هر چند وقت یکبار می توان پلاسمافرزیس را انجام داد؟
انجام پلاسمافرزیس در شرایط محیطی ضعیف و برای افرادی که سبک زندگی عادی دارند (نوشیدن الکل، سیگار) - هر 6 ماه یکبار.
انجام این روش پس از 2 روز مؤثرتر است، به طوری که در این مدت مواد مضر از اندام ها وارد خون می شوند.
هر چه بیشتر ظاهر شوند علائم بالینیمراحل بیشتری مورد نیاز است.
به عنوان یک هشدار یا بیماری حادسه روش کافی خواهد بود.
نقض مزمن نیاز به 6 جلسه دارد.
پلاسمافرزیس و هموسورپشن
هر دو نوع تصفیه به طور گسترده استفاده می شود.
هموسورپشن- تصفیه خون با مواد جاذب
گاهی اوقات هر دو روش به صورت ترکیبی تجویز می شوند. آنها معمولاً با درمان دارویی همراه هستند.
اگر پلاسمافرزیسسطح سلول های ایمنی بدن را بهتر عادی می کند و همچنین بر خواص خون تأثیر مثبت می گذارد، سپس جذب خونبه خوبی خون را از هر سمی پاک می کند.
تجویز هموسورپشن برای
چگونه درمان تکمیلیزمانی اعمال می شود
- لوپوس سیستمیک،
- آسم
- پسوریازیس،
- آلرژی به سرما،
- حساسیت غذایی.
خنثی کننده مواد مضر در حین جذب، کربن فعال، رزین های تبادل یونی است. رزین ها طیف باریکی از فعالیت دارند: رزین خاصی برای آن استفاده می شود گونه های جداگانهسموم
هر دو روش یک مداخله جدی در بدن هستند. باید در نظر داشت که در این حالت بخشی از خون برداشته می شود، فرمول آن تغییر می کند، می میرد و خارج می شود. تعداد زیادی ازعناصر خونی که نمی توانند به این سرعت دوباره پر شوند.
این یک بار سنگین بر کل بدن، به ویژه بر روی اندام های سازنده خون است. تمام سیستم ها و اندام ها فاقد مایع بین سلولی برای بازگرداندن حجم پلاسما هستند.
قیمت پلاسمافرزیس
هزینه پلاسمافرزیس به نوع تصفیه خون، شهر و کلینیک محل انجام این عمل بستگی دارد. به طور متوسط، قیمت یک جلسه پلاسمافرزیس به شرح زیر است: 
- غشاء - 7000-7500 روبل؛
- گسسته - 5500-6000 روبل.
قبل از شروع درمان باید آزمایش خون و ادرار انجام شود. همچنین لازم است با متخصص تغذیه - گوارش مشورت کنید و رژیم غذایی خاصی را تهیه کنید.
پس از یک دوره پلاسمافرزیس که هزینه آن کم نیست، بیمار برای مدت طولانی احساس پر انرژی می کند.
کاربرد پلاسمافرزیس در درمان شرایط پاتولوژیک در مامایی
فدورووا T. A.، Serov V. N.، Sidelnikova V. M.
NTs AgiP RAMS، مدیر - آکادمی. رام، پروفسور V. I. Kulakov، مسکو
خونریزی مامایی، پره اکلامپسی و سایر عوارض بارداری، بیماری های چرکی-التهابی همچنان از مشکلات موضعی مامایی، زنان و زایمان و نوزادان مدرن هستند. علیرغم پیشرفت چشمگیر در مبارزه با خونریزی، پره اکلامپسی و عفونت، هنوز سهم قابل توجهی در ساختار عوارض و مرگ و میر مادران دارند.
این توسط تعدادی از عوامل که ویژگی های پزشکی مدرن را تشکیل می دهند، تسهیل می شود، که شامل تغییر در تعداد زنان باردار و نفاس، افزایش قابل توجهی در دفعات زایمان شکمی، استفاده از آنتی بیوتیک های وسیع الطیف همیشه به اندازه کافی موجه نیست. برای مقاصد پیشگیرانه و درمانی، منجر به تجمع گونه های مقاوم به آنتی بیوتیک و سویه های میکروارگانیسم ها در کلینیک ها می شود، استفاده از روش های معاینه تهاجمی مدرن. همچنین باید به افزایش استفاده از انواع مختلف در دوران بارداری توجه شود داروهااز جمله کورتیکواستروئیدها که اثر سرکوب کننده سیستم ایمنی دارند.
در بین علل سقط مکرر، اختلالات خودایمنی از جمله سندرم آنتی فسفولیپید نقش مهمی ایفا می کند که فراوانی آن در بین زنان با سقط مکرر 27 تا 42 درصد است. بدون درمان کافی، مرگ جنین (جنین) در 90-95٪ از زنان مشاهده می شود.
علاوه بر این، در علت بیشتر فرآیندهای خودایمنی، نقش زیادی به عوامل عفونی، به ویژه تبخال تناسلی، سیتومگالوویروس داده می شود. بر اساس گزارش سازمان جهانی بهداشت، این رقم به 10 درصد می رسد که منجر به سقط جنین خود به خود، حاملگی های غیر در حال رشد، مرگ داخل رحمی جنین و ناتوانی کودک می شود.
روش های درمانی موجود برای این آسیب شناسی همیشه موثر نیستند. استفاده از دوزهای زیاد گلوکوکورتیکوئیدها برای مادر و جنین سمی است، داروهای ضد انعقاد می توانند منجر به ایجاد عوارض ایتروژنیک شوند - ترومبوز ناشی از هپارین، پوکی استخوان و غیره، استفاده از ایمونوگلوبولین - تا بروز واکنش های آنافیلاکتیک.
در سال 1992، برای اولین بار در روسیه، بخش جراحی خون گرانشی در مرکز علمی ضد سن و روانپزشکی آکادمی علوم پزشکی روسیه تأسیس شد که وظایف آن نه تنها شامل آماده سازی خون و اجزای آن بود، بلکه همچنین توسعه و اجرای روش های خارج از بدن در زنان و زایمان.
یکی از روش هایی که اکنون جای خود را در کلینیک زنان و زایمان پیدا کرده است پلاسمافرزیس است. ماهیت این روش حذف بخشی از پلاسما و جایگزینی آن با محلولهای جایگزین پلاسما یا پلاسمای اهداکننده تازه منجمد، بسته به نشانهها و اهداف درمان است.
گنجاندن پلاسمافرزیس در مجموعه درمانی برای شرایط پاتولوژیک همراه با مسمومیت، انعقاد بیش از حد، اختلال در سیستم های سم زدایی طبیعی، تنفس بافتی و تهاجم خود ایمنی نشان داده شده است. مکانیسم های عمل روش های همافرزیس، به ویژه پلاسمافرزیس، را می توان به شرح زیر نشان داد:
- در سطح بدن:
- افزایش واکنش های جبرانی-تطبیقی.
- عادی سازی هورمون های سیستم هیپوتالاموس-هیپوفیز-آدرنال-تخمدان.
- در سطح سلولی:
- عادی سازی متابولیسم اکسیژن.
- عادی سازی جهت گیری متابولیک.
- عادی سازی اختلالات سیستم ایمنی.
- در سطح اندام:
- بهبود میکروسیرکولاسیون اندام های حیاتی.
- عادی سازی همودینامیک سیستمیک.
- در سطح غشاهای زیستی:
- اثر ضد هیپوکسیک محافظت در برابر محصولات نهایی پراکسیداسیون لیپیدی و محصولات مسمومیت.
بر اساس نتایج مطالعات انجام شده در بخش ما، پلاسمافرزیس (PA) می تواند در زمینه های زنان و زایمان، زنان و نوزادان در شرایط پاتولوژیک زیر مورد استفاده قرار گیرد:- در پیشگیری و درمان سموم زودرس و دیررس زنان باردار.
- در پیشگیری از تضاد Rh بین مادر و جنین.
- با سقط جنین ناشی از DIC مزمن، سندرم آنتی فسفولیپید.
- با نارسایی جفت.
- در درمان سیتومگالوویروس و عفونت های تبخال، از جمله در زنان باردار.
- در تسکین سندرم تحریک بیش از حد تخمدان.
- در درمان سندرم های پیش از قاعدگی و یائسگی.
- در دوران بارداری با دیابت شیرین، آسم برونش، ذات الریه مزمن، پیلونفریت، هپاتیت، سندرم گوچر، نورودرماتیت، هپاتوز و سایر بیماری های خارج تناسلی پیچیده می شود.
- با نقض عملکرد تولید مثل یک زن، ناشی از بیماری های التهابی مزمن اندام های تناسلی.
- با یک دوره پیچیده از دوره های پس از زایمان و پس از سقط.
- در سیستم اقدامات توانبخشی پس از جراحی پلاستیک ترمیمی در اندام های لگن.
- در پیشگیری و درمان خونریزی.
- در پیشگیری و درمان نارسایی چند عضوی.
موارد منع نسبی پلاسمافرزیس:- کم خونی (Hb کمتر از 90 گرم در لیتر، Ht کمتر از 30٪).
- هیپوپروتئینمی (کل پروتئین کمتر از 60 گرم در لیتر).
- اثر ضد هیپوکسیک محافظت در برابر محصولات نهایی پراکسیداسیون لیپیدی و محصولات مسمومیت.
نتایج مثبتی در درمان انواع متوسط و شدید پره اکلامپسی به دست آمد. پره اکلامپسی همواره در رتبه دوم در میان علل مرگ مادر قرار دارد. بر اساس گزارش سازمان بهداشت جهانی، پره اکلامپسی عامل اصلی عوارض و مرگ و میر پری ناتال است.
اشکال شدید پره اکلامپسی در حال حاضر با شروع زودرس (24-27 هفته)، یک دوره پیشرونده در برابر پس زمینه آسیب شناسی خارج تناسلی، مقاومت در برابر درمان مرسوم، اشکال کند با بدتر شدن ناگهانی وضعیت زنان باردار و پیشروی غیرقابل پیش بینی سریع مشخص می شود. ایجاد نارسایی چند عضوی
در اشکال شدیدپره اکلامپسی، افزایش در میانگین وجود دارد فشار خوندر 20٪ از زنان باردار، توسعه آزوتمی متوسط - در 60٪، هیپربیلی روبینمی نسبی - در 20٪، افزایش سطح ترانس آمینازها در - 30٪. ترکیب با ترومبوسیتوپنی در 65٪ از زنان باردار مشاهده می شود که نیاز به نظارت بالینی و آزمایشگاهی را به منظور شناسایی ارزیابی به موقع و کافی از دوره تعیین می کند. فرآیند پاتولوژیکو تعریف تاکتیک های مامایی.
ما تکنیک جدیدی را در درمان فشرده پیچیده پره اکلامپسی معرفی کردهایم که شامل استفاده از پلاسمافرزیس درمانی و نمایندگان دسته جدیدی از جایگزینهای پلاسما - محلولهای مبتنی بر نشاسته هیدروکسی اتیل شده است که در مرحله حاضر به عنوان محیط تزریقی ایدهآل برای اصلاح هیپوولمی، اختلالات همورهولوژیک و نارسایی اسمزی کلوئیدی.
از 200 زن مشاهده شده که پلاسمافرزیس را در مجموعه درمان گنجانده بودند، 50 درصد دارای فرم شدید پره اکلامپسی بودند. پس از درمان، نرمال شدن پارامترهای سیستم هموستاز، افزایش پتانسیل آنتی اکسیدانی، بهبود همودینامیک سیستمیک و منطقه ای و عادی سازی وضعیت عملکردی مجموعه "مادر - جفت - جنین" آشکار شد.
در یکپارچه مراقبت شدیداشکال شدید پره اکلامپسی حداقل دو جلسه پلاسمافرزیس با فاصله 3-4 روز بود. حجم اکسفوژن پلاسما 30 تا 40 درصد حجم پلاسمای در گردش در یک جلسه بود.
پس از پلاسمافرزیس، درمان انفوزیون با محلول های مبتنی بر نشاسته هیدروکسی اتیل با دوز 10 میلی لیتر بر کیلوگرم وزن بدن باید همراه با محلول های کربوهیدرات غلیظ با دوز 5 میلی لیتر بر کیلوگرم وزن بدن و درمان منیزیم (در صورت لزوم) ادامه یابد.
ما دریافتیم که استفاده از پلاسمافرزیس گسسته در ترکیب با محلول های HES منجر به ترمیم همودینامیک سیستمیک و وضعیت سیستم "مادر - جفت - جنین" به طور کلی می شود که با افزایش تیتر تروفوبلاستیک بتا تایید می شود. -1-گلوبولین به میزان 46 درصد، کاهش سطح آلفا-1-میکروگلوبولین جفت به میزان 17 درصد، کاهش متوسط جرم مولکول ها به میزان 34.5 درصد، تغییر در تعدادی از پارامترهای مهم بیوشیمیایی (کاهش سطح اوره با 57.3٪، کراتینین - 35.8٪، کلسترول - 33.6٪، بیلی روبین - 16٪، اصلاح شاخص های سیستم هموستاز.
در درمان اشکال متوسط ژستوز، پلاسمافرزیس به دلیل پیوند پلاسما و پلاکت با فعالیت بدون تغییر مهارکنندههای انعقاد، فیبرینولیز و پتانسیل فیبرینولیتیک به کاهش پتانسیل انعقادی خون تا 20 درصد کمک میکند. فعالیت انعقاد داخل عروقی به نصف کاهش می یابد. افزایش 14٪ در انتقال حجمی اکسیژن و عادی سازی انتقال اکسیژن توسط نوع گردش خون و همیک نشان داده شد که نشان دهنده انتقال بدن یک زن باردار مبتلا به پره اکلامپسی از حالت هیپوکسی به حالت نرموکسی است.
استفاده از پلاسمافرزیس وضعیت جنین را بهبود می بخشد: فراوانی نقض جریان خون رحمی و جفتی 1.5 برابر کاهش یافته است، شاخص وضعیت جنین، طبق کاردیوتوکوگرافی، 1.7 برابر بهبود یافته است.
موارد مصرف پلاسمافرزیس درمانی در زنان باردار مبتلا به اشکال شدید پره اکلامپسی عبارتند از: عدم تأثیر درمان دارویی مداوم، عود کلینیک پره اکلامپسی (فشار خون بالا، سندرم ادم شدید، پروتئینوری، غیرقابل درمان دارویی).
موارد منع نسبی: هیپوپروتئینمی اصلاح نشده (هیپوآلبومینمی)، عدم دسترسی وریدی، کم خونی (هموگلوبین کمتر از 70 گرم در لیتر)، ترومبوسیتوپنی (پلاکت کمتر از 100 10 9 در لیتر).
در صورت بی اثر بودن درمان (طبق داده های ما، در 12٪ از زنان)، لازم است موضوع زایمان زودرس به موقع (در عرض 1-3 هفته) حل شود.
پیشنهادی درمان پیچیده gestosis مجاز:
- افزایش اثربخشی درمان زنان باردار تا 1.8 برابر،
- طولانی شدن بارداری در اشکال شدید gestosis به طور متوسط 3 هفته، با اشکال متوسط - 4 هفته یا بیشتر،
- کاهش مرگ و میر پری ناتال 2.4 برابر،
- کاهش عوارض پری ناتال 2.8 برابر،
- کاهش 1.5 برابری مدت اقامت زنان پس از زایمان در بیمارستان.
روش های همافرزیس جایگاه خود را در درمان عوارض چرکی-التهابی که در دوران پس از زایمان یا بعد از عمل رخ می دهد، پیدا کرده است. بیماری های التهابی چرکی (PID) همچنان یکی از مشکلات فوری در مامایی و زنان است. فراوانی عوارض چرکی-عفونی در زنان و زایمان از 15 تا 26 درصد متغیر است. شوک سپتیک بعد از شوک هموراژیک و کاردیوژنیک از نظر فراوانی در رتبه سوم و از نظر مرگ و میر در رتبه اول قرار دارد.
بر اساس دادههای بهدستآمده در طول معاینه و درمان بیماران مبتلا به CVD، مشخص شد که در ساختار سپسیس مامایی، سپسیس پس از سقط (40%)، جایگاه اول را به خود اختصاص میدهد که با مرگ و میر بالا همراه است که با آن همراه است. استفاده از روش های منسوخ ختم مصنوعی بارداری در تاریخ های دیرهنگام(تجویز داخل پریشی محلولهای کلرید سدیم، گلوکز، تزریق داخل نخاعی محلولهای آسپتیک). سپسیس پس از زایمان (32%) و آخرین جایگاه را عوارض سپتیک بعد از زایمان شکمی (28%) اشغال می کند.
شدت ارائه درمان کافی برای HL به این دلیل است که این آسیب شناسی با اختلال در میکروسیرکولاسیون، تشکیل نارسایی اندام های متعدد و اختلالات متابولیکی عمیق همراه است.
ما 100 بیمار در سنین باروری را با عوارض چرکی-عفونی که پس از سقط جنین یا زایمان به وجود آمدند، با گنجاندن جلسات پلاسمافرزیس متناوب دو مرحلهای در درمان پیچیده انفوزیون-ترانسفوزیون درمان کردهایم.
در مرحله اول درمان، پلاسمافرزیس در روز اول تا دوم تظاهرات عارضه چرکی-سپتیک قبل از درمان جراحی کانون چرکی با اکسفوژن پلاسما حداقل 50 درصد VCP انجام شد. پلاسمای حذف شده با محلول های پلاسمای تازه منجمد، محلول آلبومین 10 درصد، محلول نشاسته هیدروکسی اتیل 6 درصد و کریستالوئیدها جایگزین شد. مقدار مایعات تزریق شده برابر یا کمی بیشتر از (15-20٪) مقدار پلاسما حذف شده بود. در مرحله دوم، پلاسمافرزیس در مراحل اولیه انجام شد. دوره بعد از عملدر حالت تبادل پلاسما (در حجم 70٪ VCP)، یعنی تمام پلاسمای خارج شده به طور کامل با پلاسمای تازه منجمد دهنده جایگزین شد.
انجام یک پلاسمافرزیس گسسته دو مرحله ای در روز اول تا دوم پس از شروع سپسیس منجر به اصلاح پتانسیل انعقادی خون می شود (افزایش تعداد پلاکت ها از 102.5±24.1 9 / 10 به 170.5±18.4x10 در لیتر. 9 در لیتر، افزایش شاخص پروترومبین 15٪، AT-III - 18٪، بهبود عملکرد سیستم های سم زدایی طبیعی بدن (کاهش غلظت بیلی روبین 32٪، اوره - 7.3٪). ، کراتینین - 12٪ در p<0,05), стабилизации
КОС и газов крови независимо от исходной формы (метаболический алкалоз или ацидоз),
нормализации общего количества лейкоцитов и лейкоцитарной формулы.
بر اساس تجزیه و تحلیل بالینی و آزمایشگاهی، یک اثر اصلاحی پلاسمافرزیس دو مرحله ای بر پارامترهای انعقاد خون، CBS و پارامترهای همودینامیک در دوره مراقبت های فشرده پیچیده بیماران مبتلا به شرایط سپتیک ایجاد شد که امکان دبریدمان جراحی رادیکال را فراهم می کند. تمرکز چرکی در شرایط مطلوب تر. استفاده از پلاسمافرزیس در درمان پیچیده اشکال ژنرالیزه HL در بیماران بدون نارسایی شدید ارگان های متعدد منجر به کاهش 4 برابری مرگ و میر می شود، به کاهش حجم و مدت درمان انفوزیون-ترانسفوزیون و کاهش 2 برابری کمک می کند. در بستری شدن در بیمارستان، و می تواند به طور قابل توجهی مرگ و میر مادران را از 64 به 15٪ کاهش دهد.
انجام پلاسمافرز در پس زمینه سندرم توسعه یافته نارسایی ارگان های متعدد، برعکس، منجر به افزایش مرگ و میر تا 83٪ می شود. در این موارد هموفیلتراسیون یا همودیالیز ضروری است.
بنابراین، اجرای به موقع پلاسمافرزیس درمانی در بیماران مبتلا به HL در درمان پیچیده انفوزیون-ترانسفوزیون می تواند به طور قابل توجهی وضعیت بیماران را بهبود بخشد، مرگ و میر را کاهش دهد و تأثیر اقتصادی زیادی دارد.
در سال های اخیر، پلاسمافرزیس در کلینیک سقط جنین، که یک مشکل پیچیده پلی اتیولوژیکی در مامایی مدرن است، مورد استفاده قرار گرفته است. در میان علل سقط مکرر، یا طبق معمول در ادبیات جهانی، سقط مکرر حاملگی، اختلالات خودایمنی نقش مهمی ایفا می کند. در میان اختلالات خودایمنی که منجر به مرگ جنین/جنین می شود، سندرم آنتی فسفولیپید (APS) جایگاه پیشرو را به خود اختصاص می دهد. از دست دادن جنین/جنین در سنین مختلف بارداری یکی از معیارهای تشخیص APS به همراه سابقه ترومبوز وریدی یا شریانی، ترومبوسیتوپنی و وجود اتوآنتی بادیها در برابر فسفولیپیدها است. نقش اتوآنتی بادی های آنتی فسفولیپیدی در ایجاد عوارض مامایی مانند پره اکلامپسی، تاخیر در رشد جنین، نارسایی جفت، مرگ جنین قبل از تولد در سه ماهه دوم و سوم بارداری نشان داده شده است.
ایجاد شکل مزمن DIC از اوایل بارداری، روند طبیعی لانه گزینی، جفت، رشد و نمو جنین را مختل می کند. امکان اثر مخرب مستقیم اتوآنتی بادی ها بر روی سینسیتیوتروفوبلاست در مقالات مورد بحث قرار گرفته است. زنان باردار مبتلا به APS یک گروه در معرض خطر برای ایجاد عوارضی مانند جدا شدن جفت، ترومبوز موضعی های مختلف، ترومبوآمبولی (اغلب در دوره پس از زایمان) هستند.
در کلینیک سقط جنین، پلاسمافرزیس برای آمادگی برای بارداری و مدیریت بارداری در زنان مبتلا به سقط مکرر خودایمنی و ترکیبی از اختلالات خود ایمنی و عفونت ویروسی و باکتریایی مداوم استفاده می شود. در مجموع 259 زن مبتلا به APS تحت درمان قرار گرفتند.
معاینه زنان مبتلا به APS در خارج از بارداری نشان داد که آنها تغییرات قابل توجهی در سیستم ایمنی، پارامترهای هموستازیولوژیک، پارامترهای مسمومیت درون زا و فعالیت مشخص تست های انعقادی دارند. توجه به تغییرات واضح در سیستم هموستاز جلب می شود: عملکرد بیش از حد پلاکت، انعقاد بیش از حد، وجود نشانگرهای DIC مزمن در 25٪ از بیماران خارج از بارداری.
در ارتباط با فرضیه نقش محرک عفونت در ایجاد فرآیندهای خودایمنی، ما یک بررسی باکتریولوژیکی و ویروسی زنان مبتلا به APS را انجام دادیم.
عفونت ویروس کوکساکی در 98 درصد زنان، ویروس هرپس سیمپلکس در 9/56 درصد، عفونت سیتومگالوویروس در 8/60 درصد زنان مشاهده شد. تظاهرات تغییرات دیس بیوتیک در 9.4٪ از زنان، کاندیدیاز واژینال - در 14٪ از بیماران مشاهده شد. نورموسینوز واژینال تنها در 2/54 درصد بیماران مشاهده شد.
بنابراین، بیماران مبتلا به APS خارج از بارداری، میزان تشخیص بالایی از عفونت های باکتریایی و ویروسی دارند، که ظاهراً به دلیل وضعیت ایمنی موضعی است که در آن عفونت از بین نمی رود.
درمان تغییرات التهابی در اندام تناسلی و عادی سازی میکرو فلور واژن قبل از بارداری در بیماران مبتلا به APS وظیفه اصلی آمادگی منطقی برای بارداری است، زیرا درمان اختلالات خود ایمنی در دوران بارداری نیاز به تجویز کورتیکواستروئیدها دارد که می تواند منجر به فعال شدن آن شود. یک عفونت مداوم
مطالعه تستهای انعقادی در بیماران مبتلا به APS پس از درمان ضد باکتریایی و تعدیلکننده ایمنی نشان داد که این تستها مثبت باقی میمانند، که برای آنتیبادیهای آنتی فسفولیپید ایمنی معمول است.
پس از اصلاح هموستاز، درمان ضد التهابی و تعدیل کننده ایمنی، ترمیم بیوسنوز واژن، بیماران مبتلا به APS با توصیه هایی برای شروع مصرف کورتیکواستروئیدها با دوز 5-10 میلی گرم در فاز II چرخه قاعدگی مجاز به باردار شدن شدند.
گروهی از بیماران مبتلا به APS قبل از بارداری تحت سه جلسه پلاسمافرزیس درمانی با فاصله 1 تا 2 روز در مرحله اول چرخه قاعدگی قرار گرفتند. نشانه های PA عبارتند از: فعالیت برجسته فرآیند خودایمنی، تظاهرات DIC مزمن، واکنش های آلرژیک به ضد تجمع دهنده ها و ضد انعقادها، فعال شدن عفونت های باکتریایی و ویروسی، تشدید زخم معده و اثنی عشر، که در آن مصرف پردنیزولون غیرممکن است.
مطالعات نشان داده است که در حال حاضر پس از اولین جلسات PA، تعداد واکنش های شدید مثبت به VA 6 برابر کاهش یافته و به 5.6٪ رسیده است و پس از جلسه سوم و 4 هفته پس از پایان درمان، حتی یک مورد به شدت مشاهده نشده است. نتیجه مثبت فراوانی واکنش های مثبت به VA 8 برابر کاهش یافت و تنها 5.6 درصد از بیماران با فعالیت VA بالا پس از PA واکنش ضعیف ضعیفی به VA پس از یک ماه داشتند.
در سه ماهه اول بارداری در زنانی که PA دریافت کردند، فراوانی جداشدگی کوریون دو برابر کمتر از گروهی از زنانی بود که فقط دارو را دریافت کردند، خطر سقط جنین 2 برابر کمتر بود (به ترتیب 30.4 و 66.7٪). . دوز گلوکوکورتیکوئیدها حداقل بود و نیازی به هپارین نبود.
بنابراین، استفاده از PA درمانی در خارج از بارداری به یک دوره مساعدتر در مراحل اولیه بارداری در برابر پسزمینه بار کمتر دارو کمک میکند، که به نظر میرسد در طول جنینزایی بسیار مهم است.
مطالعات نشان داده اند که تحت تأثیر PA در زنان باردار، پارامترهای هموستازیولوژیک به مقادیر مربوط به سن حاملگی نرمال می شوند. هیچ مشاهده ای هم مبنی بر کاهش شدید پتانسیل انعقاد خون وجود نداشت که نشان دهنده انتخاب مناسب حجم ترشح پلاسما و جایگزینی کافی پلاسما باشد. ما اثر چند جزئی PA درمانی را نه تنها با ترشح پلاسما، بلکه با اثرات مختلف بر سلول های خونی مرتبط می کنیم. تفاوت قابل توجهی در تعداد گلبول های قرمز، پلاکت ها، هموگلوبین مشاهده نکرده ایم.
پس از PA، کاهش قابل توجهی در سطوح بیلی روبین، کراتینین، اوره، آلکالین فسفاتاز مشاهده شد که بار سیستم های سم زدایی طبیعی بدن را کاهش می دهد. عدم وجود تغییر در ترکیب الکترولیت پلاسما، محتوای پروتئین کل، گلوکز نشان دهنده تأثیر جزئی PA بر این پارامترها است.
پس از PA، فشار جزئی اکسیژن، محتوای اکسیژن و اشباع به طور قابل توجهی افزایش یافت، همه شاخص های حالت اسید-باز عادی شدند.
مطالعه وضعیت کمپلکس جنین جفتی با استفاده از سونوگرافی، داپلومتری، CTG نشان داد که پس از PA بهبودی در تمام پارامترها وجود داشت که مبنای استفاده از PA برای درمان نارسایی جفت بود.
تجزیه و تحلیل نتایج بارداری نشان داد که با همه گزینه های درمانی قبل از زایمان به موقع، در 97.4٪ از بیمارانی که PA دریافت کردند و در 90٪ از کسانی که درمان دارویی دریافت کردند، امکان طولانی شدن بارداری وجود داشت. زایمان زودرس به ترتیب در 6.7 و 10 درصد از زنان رخ داده است.
چنین عارضه شدید و شایع در این گروه از بیماران، مانند جدا شدن جفت، 2 برابر کمتر در گروه دریافت کننده PA مشاهده شد.
در دوره پس از زایمان، هیچ موردی از عوارض ترومبوتیک در بیماران تحت درمان با PA مشاهده نشد. در زنانی که تحت درمان دارویی قرار گرفتند، پس از زایمان در 4.8٪ موارد، ترومبوفلبیت وریدهای پا، در 3.2٪ - ترومبوز ileofemoral تشخیص داده شد که نیاز به درمان جراحی و قرار دادن فیلتر کاوا داشت.
فراوانی عوارض چرکی-التهابی در بیماران تحت درمان با PA 2.7٪ و در گروه درمان دارویی - 9.5٪ بود.
هنگام تجزیه و تحلیل دوره اولیه دوره نوزادی، مشاهده شد که فراوانی عفونت داخل رحمی در بیماران مبتلا به PA 6.8٪ و با درمان دارویی - 14.3٪ بود.
بنابراین، گنجاندن PA، که دارای اثرات سم زدایی rheo-، انعقاد، immunocorrective است، در درمان پیچیده بیماران مبتلا به APS از نظر پاتوژنتیکی توجیه شده است و اثر مثبت داروها را تقویت می کند.
تجربه ارائه شده از استفاده از پلاسمافرزیس در درمان پیچیده برخی از شرایط پاتولوژیک در یک کلینیک مامایی نشان دهنده کارایی نسبتاً بالای آن است که به کاهش عوارض و مرگ و میر مادر و کودک کمک می کند و نیاز به تحقیقات بیشتر در مورد معرفی روش های همافرزیس در زنان و زایمان است. عمل زنان و زایمان
اخیراً روش تصفیه خون به طور فزاینده ای مورد استفاده قرار گرفته است - پلاسمافرزیس. در بسیاری از بیماری ها استفاده می شود که برای درمان آنها از بین بردن مواد مضر مختلف از خون موثر است.
چرا پلاسمافرزیس لازم است؟
خون انسان حاوی عناصر زیادی است. این و سلولهای خونی، و باکتری ها و ویروس ها، و آنتی بادی برای بیماری های مختلف، و کمپلکس های خود ایمنی، و سموم. برخی از آنها وقتی به مقدار زیاد جمع آوری می شوند، عامل بیماری هایی مانند عفونت های مزمن، مسمومیت ها، آلرژی ها و بیماری های پوستی سیستمیک هستند. همه آنها در قسمت مایع خون - پلاسما هستند و می توان آنها را با استفاده از پلاسمافرز از بدن خارج کرد. پلاسمافرزیس علاوه بر پاکسازی، سایر خواص خون - انعقاد، همودینامیک و در دوران بارداری - جریان خون جفتی رحمی را بهبود می بخشد. بنابراین، پلاسمافرزیس گردش خون و عملکرد همه اندام ها را بهبود می بخشد، بدن را پاکسازی و جوان می کند.
پلاسمافرزیس چگونه انجام می شود؟
اساس روش پلاسمافرز حذف مکانیکی پلاسمای خون به همراه مواد مضر موجود در آن است. به این معنی که خون از ورید گرفته می شود، عناصر سلولی از پلاسما جدا شده و به ورید برمی گردند و پلاسما با محلول های استریل جایگزین می شود. دو روش برای تصفیه خون وجود دارد. با نیروی جاذبه، خون به یک کیسه پلاستیکی برده شده و در یک سانتریفیوژ پردازش می شود. پس از آن، پلاسمای جدا شده از کیسه خارج شده و خون با محلول رقیق می شود. روش فیلتراسیون شامل عبور خون از فیلتری است که به پلاسما اجازه عبور می دهد و توده سلولی را حفظ می کند. معمولا از دو تا ده جلسه در فواصل چند روزه تجویز می شود.
معایب پلاسمافرزیس
در طی یک جلسه، 20 درصد از مواد مضر از خون خارج می شود، بنابراین پلاسمافرزیس همیشه در اشکال شدید بیماری موثر نیست. ترکیب آن با سایر روش های درمانی بهینه است.
یکی دیگر از مضرات پلاسمافرزیس این است که همراه با پلاسما، مواد لازم برای بدن نیز حذف می شوند - ایمونوگلوبولین ها، پروترومبین، فیبرینوژن و غیره. بنابراین، پلاسمافرزیس در بیماران با سطوح پایین پروتئین (هیپوپروتئینمی) و فاکتورهای انعقادی خون منع مصرف دارد. مطالعات کاهش قابل توجهی در ایمنی پس از پلاسمافرزیس نشان نداده است.
شایع ترین عارضه جانبی پلاسمافرزیس است کاهش فشار خون، سرگیجه، تاری دید. با بالا بردن پاها و پایین آوردن سر می توان بر این علائم غلبه کرد.
پلاسمافرزیس برای پاکسازی بدن در آمادگی برای بارداری، به ویژه برای زنان سیگاری توصیه می شود. همچنین برای پیشگیری از تشدید بیماری های آلرژیک در دوران بارداری در مبتلایان به آلرژی نشان داده شده است و به ویژه برای عفونت های خطرناک برای جنین - تبخال، سیتومگالوویروس، توکسوپلاسموز، کلامیدیا مفید است.
پلاسمافرزیس یک روش بسیار گران است و ممکن است اثر مورد انتظار را از آن نگیرید. تصمیم گیری در مورد انجام پلاسمافرزیس در دوران بارداری به عهده شما و پزشکتان است. در هر صورت چندین جلسه پلاسمافرزیس ضرری نخواهد داشت.
محبوب:
|
|
| افسردگی در دوران بارداری وضعیت عاطفی یک زن در دوران بارداری پایدار نیست و همیشه با شرایط مناسب نیست. تغییر ساختار هورمونی می تواند باعث تحریک پذیری و عصبانیت ظاهراً غیر منطقی و در برخی موارد حتی افسردگی شود. |
|
| شاخص آمنیوتیک در طول بارداری، مایع آمنیوتیک به طور مداوم به روز می شود. برای ارزیابی میزان آب در معاینه اولتراسوند از شاخصی مانند شاخص آمنیوتیک استفاده می شود. |
|
| میوه بزرگ در حال حاضر، برای هر دهم مادر باردار در ماه های آخر بارداری، «جنین بزرگ» تشخیص داده می شود. |
|
بسیاری از کلینیک های مدرن در دهه گذشته شروع به ارائه یک روش گران قیمت - پلاسمافرزیس کردند. چیست و برای چه بیماری هایی تجویز می شود؟ آیا این تکنیک خطرناک است و چگونه انجام می شود؟ در اینجا سؤالات اصلی در بیماران مطرح می شود که روشی نوآورانه برای پاکسازی خون از "سرباره" توصیه می شود.
پلاسمافرزیس چیست؟
این یک روش مدرن برای پاکسازی بدن در سطح سلولی با فیلتر کردن خون با استفاده از دستگاه های خاص است. این برای درمان بسیاری از بیماری ها در نظر گرفته شده است و تنها نجات برای برخی است. اصطلاح "پلاسمافرزیس" از دو کلمه تشکیل شده است - "پلاسما" و "آفرزیس" که می تواند به معنای واقعی کلمه از لاتین به عنوان "حذف پلاسما" ترجمه شود.
این روش در موسسات پزشکی دولتی، کلینیک های خصوصی و حتی گاهی اوقات در خانه انجام می شود. پلاسمافرز خون در پایان قرن گذشته به رسمیت شناخته شد، اما تاکنون توانسته است سلامت صدها هزار نفر را نجات دهد.
تاریخچه پیدایش روش
این روش ریشه در استفاده از خون ریزی به عنوان درمان هر بیماری دارد. برای مدت طولانی، این روش درمانی "وحشیانه" توسط پزشکان فراموش شد، اما در اواسط قرن بیستم، متخصصان شروع به ایجاد دستگاهی برای تقسیم خون به فازها و برداشتن قسمت مایع آن برای به دست آوردن اثر درمانی کردند.
قبلاً در دهه 70-80 ، پلاسمافرزیس به طور فعال در ایالات متحده مورد استفاده قرار گرفت و در اتحاد جماهیر شوروی محبوبیت یافت. اما شواهد برای اثربخشی روش هنوز به اندازه کافی بالا نبوده است، زیرا مطالعات بالینی به سالها کار نیاز دارد. با این حال، دانشمندان عقب نشینی نکردند و به مطالعه پلاسمافرزیس ادامه دادند. چه چیزی برای بشریت به ارمغان آورد؟ پشتکار دانشمندان روشی عالی و موثر به دارو داد.در حال حاضر، حذف پلاسمای "آلوده" روشی بسیار موثر برای بسیاری از شرایط پاتولوژیک که با مسمومیت های مختلف بدن همراه است، در نظر گرفته می شود.
انواع و روش های پلاسمافرزیس وجود دارد
سه طبقه بندی اصلی پلاسمافرزیس وجود دارد.
1. با تعیین وقت قبلی
اگر ماهیت درمانی داشته باشد و برای از بین بردن هر بیماری یا شرایط پاتولوژیکی استفاده شود، این پلاسمافرزیس درمانی است. در این حالت، عناصر تشکیلشده فیلتر شده به بدن بیمار بازگردانده میشوند و پلاسما با خون اهداکننده یا محلول مخصوص جایگزین میشود.
اگر جداسازی خون به منظور دریافت پلاسما از یک فرد سالم برای استفاده بیشتر انجام شود، این روش پلاسمافرزیس اهدایی نامیده می شود.
2. با توجه به روش انجام
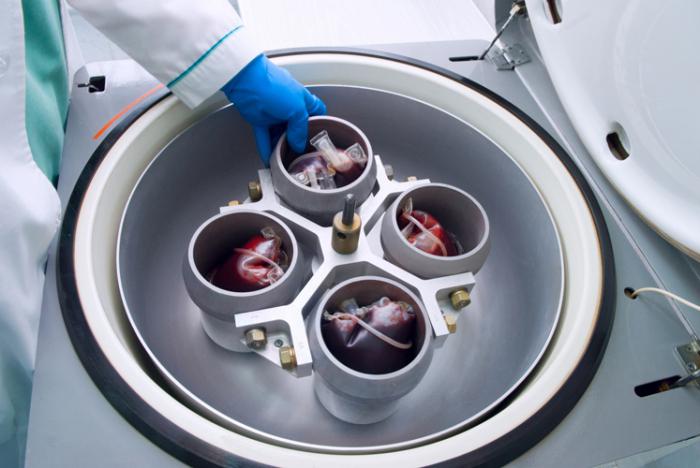
پلاسمافرزیس گسسته و خودکار وجود دارد. در حالت اول، حجم زیادی از خون از بیمار گرفته می شود، در یک ظرف استریل حاوی مواد نگهدارنده قرار می گیرد و پلاسما با سانتریفیوژ یا ته نشینی جدا می شود. سپس توده سلولی باقیمانده پس از برداشتن پلاسما به بیمار به صورت داخل وریدی تزریق می شود و با سالین رقیق می شود. به این روش دستی نیز می گویند.
با پلاسمافرزیس خودکار، خون گرفته شده، فیلتر شده و با استفاده از دستگاه جداسازی در بخشهای کوچک به رگ بازگردانده میشود. در این حالت، تمام فرآیندها به طور مداوم رخ می دهند. این روش بر خلاف روش دستی برای بیمار راحتتر، تحرک بسیار بیشتری دارد و همچنین از آسیب سلولی جلوگیری میکند.
3. با توجه به روش حذف و پردازش پلاسما
بسته به تکنیکی که قسمت مایع با آن برداشته میشود، پلاسمافرز به دو دسته تقسیم میشود:
- گریز از مرکز.
- غشاء.
- آبشاری.
- ته نشینی (پلاسمافرزیس غیر دستگاهی).
- کرایوپلاسمافرزیس
هر یک از روش ها مزایا و معایب خود را دارد. محبوب ترین آنها پلاسمافرزیس غشایی است. روش ته نشینی عملاً دیگر مورد استفاده قرار نمی گیرد، اما بسیار ارزان تر از روش های دیگر است.
شرح روش ها
روش سانتریفیوژ بر اساس قوانین گرانش است. این دستگاه چرخش خون را با سرعت بالا تضمین می کند، به همین دلیل آن را به کسری تقسیم می کند. در این حالت عناصر تشکیل شده به بدن بازگردانده می شوند و پلاسما خارج می شود. این روش قدیمی در نظر گرفته می شود، موارد منع مصرف زیادی دارد، علاوه بر این، آسیب سلولی اغلب در طول سانتریفیوژ رخ می دهد.
روش غشایی شامل استفاده از دستگاه مجهز به فیلترهای ویژه با منافذ است که به پلاسما اجازه عبور می دهد و عناصر شکل آن را به تاخیر می اندازد. این تکنیک مزایای خود را دارد:
- عقیمی فیلترهای پلاسما
- محافظت در برابر عفونت.
- سرعت روش.
- موارد منع مصرف کمی
- سلول ها آسیب نمی بینند.
- امکان استفاده از روش برای درمان بیماران سرطانی.
روش آبشار از این جهت متفاوت است که خون تحت پردازش مضاعف قرار می گیرد. ابتدا توده سلولی جدا می شود و سپس پلاسما فیلتر می شود و مولکول های بزرگ، پروتئین ها و لیپیدها را پاک می کند. این تکنیک در درمان آترواسکلروز رایج است.
پلاسمافرزیس غیر دستگاهی (یا ته نشینی) بدون استفاده از هیچ وسیله خاصی انجام می شود. خون تحت تأثیر نیروهای گرانشی به دو فاز تقسیم می شود. این یک پلاسمافرزیس بسیار ساده و ارزان است. قیمت آن به طور قابل توجهی با هزینه روش های دیگر متفاوت است. اما اجازه پردازش حجم زیادی از خون را نمی دهد.
کرایوپلاسمافرزیس شامل حذف پلاسما با انجماد آن در دمای -30 درجه سانتیگراد و سپس حرارت دادن به +4 درجه سانتیگراد و به دنبال آن سانتریفیوژ است. مقداری از مایعی که رسوب کرده است خارج می شود و پلاسمای باقی مانده به بیمار برگردانده می شود.
اثر فیزیولوژیکی روش
روش پلاسمافرزیس به شما امکان می دهد بدن را از محصولات متابولیک باقی مانده (اوره، کراتینین، اسید اوریک)، آنتی بادی ها، آنتی ژن ها، هورمون ها، لیپیدهای مولکولی بالا، واسطه های التهابی و سایر مواد مضر پاک کنید. حذف پلاسما باعث هیپوولمی مصنوعی می شود که باعث می شود تمام نیروهای جبرانی و محافظتی بدن وارد شوند. علاوه بر این، مایع از بافت ها به داخل رگ ها می رود تا حجم خون در گردش را بازیابی کند. این منجر به کاهش تورم و کاهش اثرات سمی مواد مضر برای چند ساعت می شود.
با این حال، یک روز بعد، مقدار سموم در خون دوباره احیا می شود. بنابراین، کارشناسان یک دوره پلاسمافرزیس را توصیه می کنند که برای 3-4 بازدید طراحی شده است. با هر روش بعدی، سطح جدیدی پاک می شود: ابتدا عروق، سپس بافت ها، سپس سلول ها. خواص رئولوژیکی خون در جهت مثبت تغییر می کند، ویسکوزیته بیش از حد از بین می رود، خون رسانی و اکسیژن رسانی به اندام ها و بافت ها افزایش می یابد. این امر باعث بهبود وضعیت عمومی بدن، افزایش توانایی های انطباقی و همچنین تسکین علائم مسمومیت با ترکیبات مضر می شود.
با این حال، تنها تکیه بر پلاسمافرز خون ارزش آن را ندارد، زیرا انجام یک درمان جامع برای هر بیماری، با پیروی از دستورالعمل های پزشک، همیشه مهم است.
این روش برای چه کسانی است؟
اکنون بسیاری از پزشکان پلاسمافرزیس را تجویز می کنند. این چه نوع روشی است - اکثر بیماران حتی تصور نمی کنند. در این میان، قطعاً باید دانست که در چه شرایطی ارزش موافقت با چنین روش درمانی را دارد. پلاسمافرزیس پاکسازی بدن است که برای درمان بیماری های تقریباً تمام اندام ها و سیستم های انسان توصیه می شود. با این حال، تعدادی از آسیب شناسی ها وجود دارد که در آنها درمان تعویض پلاسما یک نشانه مطلق است. این بدان معنی است که امتناع از روش ها می تواند منجر به مرگ بیمار شود. این بیماری ها عبارتند از:
- ترومبوسیتوز و لکوسیتوز؛
- اریترولوکمی؛
- بیماری پورفیرین؛
- هیپرکلسترولمی (ارثی)؛
- بیماری روفوس؛
- DIC;
- سندرم هیپر ویسکوزیته؛
- میاستنی گراویس؛
- سندرم گیلن باره؛
- ترومبوسیتوپنی تاخیری؛
- میوگلوبینمی؛
- همولیز داخل عروقی؛
- سندرم گاسر؛
- آکروآنژیوترومبوز ترومبوسیتوپنیک؛
- کرایوگلوبولینمی؛
- پلی نوروپاتی مزمن؛
- مسمومیت با سموم
نشانه های نسبی پلاسمافرزیس عبارتند از:
- آسیب شناسی دستگاه گوارش: کولیت اولسراتیو، بیماری کرون.
- بیماری های قلبی عروقی: شرایط پس از حمله قلبی، میوکاردیت، روماتیسم و غیره.
- آلرژی: درماتیت آتوپیک، تب یونجه و غیره.
- بیماری های پوستی: پسوریازیس، پمفیگوس، تبخال و غیره.
- آسیب شناسی کلیه: گلومرولونفریت، عفونت دستگاه ادراری و غیره.
- بیماری های سیستم تنفسی: آسم برونش، هموسیدروزیس.
- مشکلات کبدی و غیره
- عوارض چرکی-عفونی بعد از عمل.
- واسکولیت سیستمیک
- ضایعات سمی در بیماری های انکولوژیک.
- آترواسکلروز.
اخیراً، متخصصان زنان توصیه کرده اند که اگر یک زن از سمیت، درگیری رزوس یا نارسایی جنینی جفتی رنج می برد، پلاسمافرزیس را در دوران بارداری انجام دهد. این لیست را می توان برای مدت بسیار طولانی ادامه داد. به هر حال، حدود 200 بیماری وجود دارد که در آنها می توان از پلاسمافرزیس با موفقیت استفاده کرد. موارد منع مصرفی نیز برای این روش وجود دارد.
چه کسی باید از چنین رویه ای امتناع کند
منع مصرف زیادی برای این روش وجود ندارد. اما انجام آن در صورت آسیب غیرقابل برگشت ارگان، با خونریزی بدون توقف، اختلالات لخته شدن و زخم معده به شدت ممنوع است.
تصفیه خون با نقض ریتم و ضربان قلب، افزایش فشار، کاهش ویسکوزیته خون، قاعدگی، بیماری های عفونی حاد، هیپوپروتئینمی، کم خونی در بیماران مسن، انواع شوک، بیماری های جدی کبد، رگ های "بد" توصیه نمی شود. .
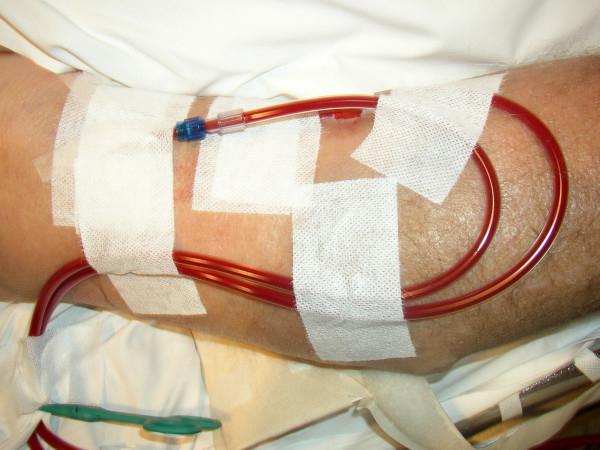
قبلا تصور می شد که پلاسمافرزیس در دوران بارداری برای سلامت نوزاد خطرناک است، اما تحقیقات مدرن خلاف این را ثابت می کند. به طور طبیعی، مشروط بر اینکه این روش کاملاً طبق نشانه ها و دستورالعمل ها انجام شود.
بنابراین، برخی شرایط امکان استفاده از پلاسمافرزیس را به عنوان یک روش درمانی منتفی می کند. موارد منع مصرف باید توسط پزشک معالج ارزیابی شود، به خصوص اگر در صورت امتناع از این روش، خطر بدتر شدن وضعیت سلامتی بیمار وجود داشته باشد.
درمان چگونه انجام می شود؟
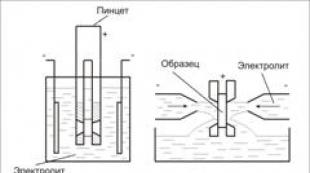
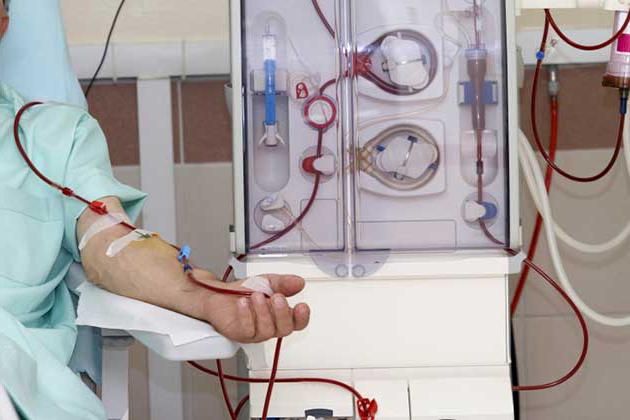
پلاسمافرزیس نیاز به آماده سازی خاصی ندارد. معمولاً این روش در اتاق های دستکاری ویژه یا مستقیماً در اتاق بیمار انجام می شود. برای انجام این کار، بیمار روی یک کاناپه مخصوص دراز می کشد و در وضعیت راحتی قرار می گیرد. بسته به روش، یک کاتتر مخصوص (فلکسولا) در یک یا هر دو دست قرار داده می شود. اغلب برای این کار از رگهای خم آرنج استفاده می شود. اگر وضعیت بیمار وخیم باشد، کاتتر در ورید ساب کلاوین قرار می گیرد. برای جلوگیری از لخته شدن خون و تشکیل لخته های خونی، هپارین نیز به فلکسولا تزریق می شود.
این روش حدود 1-2 ساعت طول می کشد. بستگی به روش و حجم خونی دارد که تصفیه می شود. در تمام دستکاری ها، بیمار به طور مداوم تحت نظارت پزشک است. آنها نبض، فشار خون او را اندازه گیری می کنند، تنفس و اکسیژن رسانی به بافت ها را بررسی می کنند.
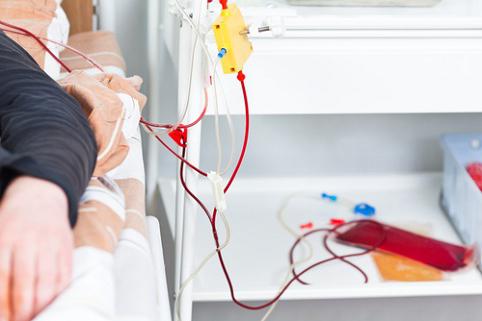
دستگاه های پلاسمافرزیس می توانند قابل حمل یا ثابت باشند. موارد اولی بسیار راحت تر هستند، زیرا می توان آنها را به هر مکانی در بیمارستان یا حتی به خانه بیمار منتقل کرد. این دستگاه خون را در بخش هایی، تقریباً 40 میلی لیتر در هر بار می گیرد، آن را تصفیه می کند، آن را از طریق کاتتر برمی گرداند و دوباره خون می گیرد. برخی از دستگاه ها از تجویز خودکار داروهای ضد انعقاد استفاده می کنند. دستگاه پلاسمافرزیس در یک دقیقه قادر است حدود 100 میلی لیتر خون را پردازش کند، یعنی حدود 800 میلی لیتر مایع اضافی را می توان در یک ساعت خارج کرد.
مشخص است که پلاسما 55 درصد از BCC را تشکیل می دهد. و برای تعیین آخرین شاخص، باید وزن بدن را در 75 ضرب کنید. برای مثال، فردی با وزن 80 کیلوگرم در یک جلسه باید مقدار زیر را از پلاسما خارج کند:
80 x 75 x 0.55 x 0.25 = 825 میلی لیتر.
رعایت تمام نسبت ها هنگام انجام پلاسمافرزیس بسیار مهم است. فواید و مضرات روش درمانی به عوامل زیادی از جمله دقت محاسبات بستگی دارد.
آیا پلاسمافرزیس می تواند آسیب برساند؟
اخیراً این روش گران قیمت به عنوان نوشدارویی برای همه بیماری ها مطرح شده است. کلینیک های خصوصی به ویژه در ترویج پلاسمافرزیس فعال هستند. فواید و مضرات این روش مستقیماً به حرفه ای بودن پزشکان بستگی دارد. اما مانند هر روش درمانی دیگری، عوارض و مضرات خود را دارد:
- شوک آنافیلاکتیک
- آلرژی به پلاسمای اهدایی و مایعات جایگزین.
- آسیب کلیه خود ایمنی به عنوان یک واکنش به پلاسمای اهدا کننده.
- عفونت از پلاسمای اهدا کننده
- ایجاد سپسیس در صورت عدم رعایت قوانین آسپسیس.
- خونریزی (در صورت وجود مشکل در لخته شدن خون).
- ترومبوز (با استفاده ناکافی از داروهای ضد انعقاد).
- افت فشار خون.
- حذف نه تنها سموم، بلکه مواد مفید همراه با پلاسما.
- کاهش کوتاه مدت ایمنی.
- نقض متابولیسم و مقدار داروها در خون.
- حالت تهوع.
- سردرد.
این یک روش بسیار جدی و پیچیده است، بنابراین باید در انتخاب مکان برای درمان دقت کنید. بسیاری از کلینیک های خصوصی پلاسمافرز را به بیماران ارائه می دهند. این موسسات چیست، چه متخصصانی در آنجا کار می کنند، آیا مجوزی برای این روش وجود دارد؟ همه اینها باید قبل از موافقت با درمان شناخته شود تا به دست کلاهبرداران بی سواد نیفتد. پس از همه، این می تواند منجر به یک نتیجه فاجعه آمیز شود.
چه نتایجی را باید انتظار داشت
اثربخشی پلاسمافرزیس در مورد بسیاری از بیماری ها ثابت شده است. اثر مثبت این روش به طور منظم حتی با نشانه های نسبی ثبت می شود. با این حال، باید درک کرد که مونوتراپی همیشه نمی تواند کمک کند. بنابراین، بسیار مهم است که تحت درمان پیچیده توسط متخصصان واجد شرایط قرار بگیرید، بدون اینکه روی بهبودی از یک دوره حذف پلاسما حساب کنید.
برای دستیابی به نتایج خوب، لازم است از کیفیت مراقبت ارائه شده اطمینان داشته باشید و برای تأیید عدم وجود موارد منع مصرف برای استفاده از چنین روش درمانی مانند پلاسمافرزیس، تحت معاینه اولیه قرار بگیرید.
قیمت این روش بسیار بالا است (4500-5500 هزار روبل) و بیمار نه یک یا دو جلسه بلکه به 3-4 جلسه نیاز خواهد داشت، در غیر این صورت هیچ فایده ای برای درمان نخواهد داشت. این باید در نظر گرفته شود. با این حال، بسیاری از کلینیک ها در صورتی که مدت دوره بیش از 5 جلسه باشد، تخفیف می دهند. لازم به ذکر است که این روش نمی تواند ارزان باشد، زیرا تجهیزات و مواد در حال حاضر بسیار گران هستند. بنابراین نباید به کلینیک هایی که در آنها این عمل با قیمت بسیار پایین انجام می شود اعتماد کرد.
جمع بندی
بله، چنین درمانی به جیب بیمار آسیب می رساند، اما ارزشش را دارد. بهبود وضعیت عمومی، گنجاندن تمام عملکردهای محافظتی و جبرانی، عادی سازی پارامترهای رئولوژیکی خون، از بین بردن علائم مسمومیت - این تمام لیستی از اثرات مثبت روشی نیست که ما بر روی بدن در نظر می گیریم.
پلاسمافرزیس یک تکنیک ابتکاری است که به بسیاری از بیماران کمک می کند تا با بیماری های خود کنار بیایند و خون را از پلاسمای "آلوده" پاک کنند. این روش برای تعداد زیادی از بیماری ها نشان داده شده است و موارد منع مصرف بسیار کمی دارد. اجرای پلاسمافرزیس با کمک متخصصان واجد شرایط و با رعایت کلیه دستورالعمل ها نتایج مثبتی در درمان حتی نادرترین بیماری ها به همراه دارد.