ما هو الهربس - طرق العدوى وأنواع العدوى الفيروسية والتشخيص والأعراض والعلاج والوقاية. تحليل الهربس: تشخيص المرض وعلاجه
يحمل الدم في جسم الإنسان من خلاله كل ما يدخل إليه ، سواء أكان أكسيجين أم أكسجين العناصر الغذائية... الأمر نفسه ينطبق على الفيروسات. إذا دخل الفيروس إلى الداخل ، يبدأ في مهاجمة خلايا الدم البيضاء وتحييدها. ومع ذلك ، في الجسم الضعيف ، يكون الجهاز المناعي غير قادر على التعامل مع المرض.
إذا كان فيروس الهربس موجودًا في الدم وله شكل نشط ، فإن العلاج في الوقت المناسب مهم. يعد الهربس خطرًا كبيرًا على النساء الحوامل ، نظرًا لوجود مخاطر عالية للإصابة بالعدوى لدى الطفل. الأخطر هو الهربس التناسلي. عندما يدخل الفيروس أعضاء الجهاز التناسلي ، فإنه يدخل مجرى الدم. مع تكاثر العامل الممرض وعجز جهاز المناعة عن مواجهته ، يصاب البعض الآخر اعضاء داخلية... لتجنب ذلك ، يلزم العلاج المضاد للفيروسات.
التشخيص
تشخيص الهربس ليس بالأمر الصعب. المعايير الرئيسية لإجراء التشخيص أعراض مرضيةالأمراض. ولكن هناك أوقات يتعطل فيها التشخيص بسبب تطور أي مضاعفات أو أعراض إضافية. للحصول على تشخيص دقيق ، يصف الأطباء دراسة فيروسية تسمح لك بتحديد العامل المسبب للمرض بدقة أكبر.
يشمل تشخيص الهربس المشتبه به في دم النوع الأول ما يلي:
- فحص المظاهر الخارجية ، أي الطفح الجلدي ؛
- جمع اللعاب للتحليل.
- الإحالة لفحص الدم.
بالنسبة للهربس التناسلي ، يشمل التشخيص ما يلي:
- فحص من قبل الطبيب للمناطق المصابة من الجلد أو الأغشية المخاطية ؛
- أخذ عينات من السائل من الانفجارات العقبولية لتحليلها ؛
- فحص مسحة
- الإحالة للتبرع بالدم لتحليل عام ؛
- الإحالة لتحليل البول.
يمكن أن يحدد فحص الدم دائمًا وجود فيروس الهربس في الجسم. لذلك ، من أجل وصف العلاج اللازم ، يجب على الطبيب المعالج إجراء تحليل دقيق. لهذا السبب ، يتم طلب فحص الدم دائمًا. بمساعدة هذه الدراسة ، يمكن اكتشاف النوعين الأول والثاني من الفيروسات. هذا يرجع إلى حقيقة أنه مع وجود شكل نشط من الهربس ، يدور الحمض النووي في الدم مع مجرى الدم ، ويمر إلى الخلايا الأخرى في الجسم. في حالات أخرى ، في الدم مع البحوث المخبريةتم الكشف عن الأجسام المضادة للفيروس.
بدون فحص الدم ، من المستحيل وصفه العلاج الصحيح، لأنه من الصعب جدًا تحديد التشخيص بناءً على مظهر خارجي واحد فقط.
العلاج والوقاية
يتطلب علاج الهربس نهجًا متكاملًا ، حيث أن مظاهر المرض غالبًا ما تحدث عند الأشخاص الذين يعانون من مشاكل مع الجهاز المناعي... يمكن أن يكون الهربس ، طوال الحياة ، في حالة خمول ، أو يعاود الظهور الموالعديد من المضايقات. لذلك ، يحتاج مريض الهربس إلى علاج مؤهل.
من أجل قمع نشاط فيروس الهربس ، يستخدم الأطباء العديد من العوامل المضادة للفيروسات ، مثل Famvir أو Valtrex أو Zovirax أو Acyclovir. يتم وصف الدواء فقط من قبل الطبيب بناءً على نتائج الاختبارات التي تم إجراؤها. يجب أن نتذكر أنه من المهم بدء العلاج عند ظهور الأعراض الأولى للهربس. هذا ينطبق على كل من النوع الأول والفيروس الثاني. يتيح لك استخدام العلاج الموضعي ، أي المراهم ، القضاء بسرعة على أعراض المرض ، وكذلك منع انتشار الفيروس في الجسم.
من الضروري البدء في علاج الهربس عن طريق تقوية جهاز المناعة. هذا مهم بشكل خاص إذا كان المرض يحدث أكثر من مرتين في السنة. قبل وصف العلاج عدوى فيروسيةسيحدد الطبيب أولاً نوع الهربس الموجود في دم المريض. يتم تحقيق ذلك من خلال تنفيذ سلسلة تحليلات خاصة... يجب على النساء الحوامل توخي الحذر بشكل خاص. يمكن أن يسبب فيروس الهربس الإجهاض التلقائي في المراحل المبكرة من الحمل.
يحتاج أي شخص يكتشف العلامات الأولى للهربس إلى استشارة الطبيب الذي يقوم بتشخيص المرض ، ويصف الاختبار ، وبناءً على النتائج التي تم الحصول عليها ، سيختار علاج معقدتهدف إلى - تستهدف.
أخبرنا عن الهربس. من ماذا وكيف نمنع و نعالج؟ أين يمكنك أن تقرأ عن هذا المرض؟
(HSV) ينقسم إلى أنواع: 1 (غالبًا موضعية على الشفاه) و 2 (عادةً على الأعضاء التناسلية). تتشابه الفيروسات إلى حد كبير مع بعضها البعض وتسبب أعراضًا متشابهة. الانفجارات على شكل فقاعات. تنفجر الفقاعات ويبقى التآكل في مكانها. يسبق ظهور الطفح الجلدي الشعور بالحرقان والحكة ، وتكون منطقة الطفح الجلدي مؤلمة. يصيب فيروس النوع 1 جميع الأطفال تقريبًا عند الولادة أو في السنة الأولى من العمر. يدخل الجسم في بداية النشاط الجنسي. مع الاتصال الفموي التناسلي ، يمكن أن ينتقل فيروس النوع 2 إلى منطقة الشفة والعكس بالعكس ، فيروس النوع 1 إلى الأعضاء التناسلية. يتكون الفحص من تحديد الفيروس في اللطاخة بواسطة طريقة PCRواختبار الدم للأجسام المضادة لفيروس الهربس البسيط. في اللطاخة ، لا يميز تفاعل البوليميراز المتسلسل (PCR) أي من الفيروسات تم اكتشافه. عند فحص الأجسام المضادة في الدم ، يمكنك أن تكتشف بوضوح الأجسام المضادة لأي نوع من الفيروسات لديك. لا توجد أدوية تطرد الفيروس بشكل نهائي. يتكون العلاج من استخدام عوامل تثبط الفيروس وتحوله إلى شكل غير نشط.
1.HSV1 و HSV2 هما نفس الفيروس ، ويختلفان فقط في التوطين ، أم أنهما فيروسان مختلفان؟ إذا كان هذا هو نفس الفيروس ، فهل يمكن لحقيقة أنه في وقت التحليل أن لدي طفح جلدي على شفتي يمكن أن يكون قد أثر على نتائج التحليل الأول؟
2- إذا كنت أخطط للحمل ، فما الخطورة على الطفل - توطين فيروس الهربس في الأعضاء التناسلية أم نوع الفيروس؟
3. هل من الممكن الحصول على إجابة دقيقة ومقنعة للسؤال في وضعي - هل يوجد HSV2 في جسدي أم لا؟
1)HSV1 و HSV2 فيروسات. والذي ينقسم إلى النوعين 1 (غالبًا ما يكون موضعيًا على الشفاه) و 2 (عادةً على الأعضاء التناسلية). تتشابه الفيروسات إلى حد كبير مع بعضها البعض وتسبب أعراضًا متشابهة. مع التلامس التناسلي ، يمكن أن ينتقل فيروس النوع 2 إلى منطقة الشفة والعكس بالعكس ، فيروس النوع 1 إلى الأعضاء التناسلية. في اللطاخة ، لا يميز تفاعل البوليميراز المتسلسل (PCR) أي من الفيروسات 2 تم اكتشافه. عند فحص الأجسام المضادة في الدم ، يمكنك أن تكتشف بوضوح الأجسام المضادة لأي نوع من الفيروسات لديك.
2) الخطر على الجنين هو التفاقم عدوى الهربسأثناء الحمل. في هذه الحالة ، لا يهم نوع الفيروس وتوطينه. إذا كنت تخططين للحمل ، وغالبًا ما تعانين من تفاقم العدوى ، فيجب إجراء العلاج.
3) إذا تم اكتشاف الأجسام المضادة لـ HSV 2 في فحص الدم بحثًا عن الأجسام المضادة لفيروس الهربس ، فعندئذ يكون لديك هربس من النوع الثاني ، إذا كان HSV1 ، ثم الأول.
كيف يؤثر وجود الهربس التناسلي في الجسم على الحمل ، وكيف لا ينقل الفيروس إلى الطفل الذي لم يولد بعد ، هل من الممكن علاج الهربس تمامًا ، ويمكن أن يسبب الهربس السرطان. تم اكتشاف الفيروس قبل 3 سنوات ، وينتكس - كل 3 أشهر.
لا يمكن علاج الهربس تمامًا ، يمكنك تقليل تواتر تفاقمه ، لكن العلاج مكلف للغاية ويستمر مدى الحياة. إن انتقال الفيروس إلى الطفل أثناء الحمل نادر للغاية ، ولا يحدث أبدًا تقريبًا. يحدث معظم انتقال العدوى أثناء الولادة. إذا تكررت الإصابة بالهربس أثناء الحمل ، وكان هناك خطر من تكرارها قبل 7-10 أيام من الولادة ، فسيتم تحديد العملية القيصرية لصالح الطفل. إذا حدث الانتكاس في وقت مبكر ولم يكن متوقعًا في أقرب وقت للولادة ، فستكون الولادة طبيعية ، وستتم مراقبة الطفل ، وربما يتم إعطاء جرعة وقائية (من دواء مضاد للحكة). إذا لم يتكرر الهربس أثناء الحمل ، فإن خطر إصابة الطفل سيكون 0.1 ٪ فقط ، لذلك ستكون هناك ولادة طبيعية. في أي حال ، يشار إلى مراقبة أخصائي الزواحف. إذا لم تكوني حاملاً بعد ، فمن المنطقي أن تبدأي العلاج لتقليل تكرار الانتكاسات وخطر إصابة الطفل بالعدوى. لأن لا ينتقل الفيروس أثناء الحمل ولا يؤثر على نمو الجنين. الانتقال أثناء المخاض يؤدي إلى الهربس الوليدي ، وهي حالة خطيرة للغاية. لكن الخطر الأكبر للانتقال موجود إذا كانت المرأة مصابة بالهربس بدون أعراض. إذا كان يتدفق مع تفاقم مشرق ، فإن احتمال الإصابة أقل بكثير. ربما توازن طبيعي.
ما هو الفرق بين الهربس التناسلي والهربس البسيط؟
الجواب: فيروس الهربس البسيط(HSV) ينقسم إلى أنواع: النوع الأول (غالبًا موضعي على الشفاه) والنوع الثاني (عادةً على الأعضاء التناسلية). الفيروسات متشابهة جدًا مع بعضها البعض وتسبب أعراضًا متشابهة. الانفجارات على شكل فقاعات. تنفجر الفقاعات ويبقى التآكل في مكانها. يسبق ظهور الطفح الجلدي الشعور بالحرقان والحكة ، وتكون منطقة الطفح الجلدي مؤلمة. يصيب فيروس النوع 1 جميع الأطفال تقريبًا عند الولادة أو في السنة الأولى من العمر. يدخل فيروس النوع 2 الجسم في بداية النشاط الجنسي. مع التلامس التناسلي ، يمكن أن ينتقل فيروس النوع 2 إلى منطقة الشفة والعكس بالعكس ، فيروس النوع 1 إلى الأعضاء التناسلية. يتكون الفحص من تحديد الفيروس في مسحة بواسطة تفاعل البوليميراز المتسلسل واختبار الدم للأجسام المضادة لفيروس الهربس البسيط. في اللطاخة ، لا يميز تفاعل البوليميراز المتسلسل (PCR) أي من الفيروسات 2 تم اكتشافه. عند فحص الأجسام المضادة في الدم ، يمكنك أن تكتشف بوضوح الأجسام المضادة لأي نوع من الفيروسات لديك. لا توجد أدوية تطرد الفيروس بشكل نهائي. يتكون العلاج من استخدام عوامل تثبط الفيروس وتحوله إلى شكل غير نشط.
أنا أعالج من العقم وقد اجتزت اختبارات الدم للهربس (Herpes simplex virus-2 (HSV-2) ELISA)
النتيجه هي
LgM - سلبي
ال جي جي - 1/1600 (< 1/200)
لقد مررت أيضًا بطريقة الكشط لـ HSV 1.2 ، وكانت النتيجة سلبية. يرجى توضيح نوع الفيروس الذي أعاني منه وما يظهر وكيفية علاجه. كيف يمكن أن ينعكس هذا في المستقبل على الحمل؟
أنت لست مريضا. تشير نتائجك إلى أن جسمك قد سبق أن تعرّض لفيروس الهربس وطوّر مناعة ضده. لذلك ، أنت الآن لست خائفًا من أول وأخطر مواجهة مع الهربس أثناء الحمل. نتيجتك هي الأكثر ملاءمة للحمل. أنت الآن بحاجة إلى تناول الفيتامينات المتعددة ، وزيادة المناعة ، ومحاولة حماية نفسك من العدوى ، بحيث يكون تفاقم الهربس نادرًا.
كان لدي حمل خارج الرحم في يونيو. قال الطبيب إنها مجمدة ، كان الشاعر يأمل في الاستغناء عن الجراحة. لسوء الحظ ، في أكتوبر كان لا يزال يتعين علي الخضوع لعملية تنظير البطن. لم أعاني من قبل من مشاكل في أمراض النساء ، باستثناء الهربس التناسلي ، الذي شعرت به مرتين في حياتي كلها على شكل طفح جلدي. داخلالساقين أقرب إلى منطقة الفخذ. هل يمكن أن يتسبب فيروس الهربس في حدوث حمل خارج الرحم؟
لا يزيد فيروس الهربس من حدوث الحمل خارج الرحم. تحدث هذه الحالة بسبب مرور الأنابيب المعوق أو بسبب الانكماش غير المناسب. الحالة الأولى (الانسداد أو عدم اكتمال المباح هو نتيجة لالتهاب سابق ، مما تسبب في تكوين التصاقات وإغلاق تجويف الأنبوب. وغالبًا ما يحدث الانكماش غير الصحيح بسبب الالتهاب السابق. ويحدث أن يستمر الالتهاب بدون تفاقم حاد ، وقد لا تلاحظه ، فقد يكون آلام شد خفيفة دورية في أسفل البطن. الآن أنت بحاجة إلى الخضوع لعلاج إعادة تأهيل يهدف إلى التئام الأنبوب بشكل أفضل ، واستعادة الأعضاء التناسلية الداخلية ، والاستعداد للحمل. المكون الرئيسي للعلاج التأهيلي بالنسبة لك هو العلاج الطبيعي.
اجتاز فحص الدم للهربس. لم يتم الكشف عن الهربس بواسطة تفاعل البوليميراز المتسلسل. لم يتم اكتشاف الأجسام المضادة IgM من النوع 1 ، ولكن تم اكتشاف الأجسام المضادة IgG في عيار أقل من المتوسط (عيار 1: 800 ، مؤشر النشاط 7.9) ، نوع IgM 2 في عيار منخفض (عيار 1:50 ، مؤشر نشاط 1.3). هل أنا مريض بالهربس؟ أرجو أن تخبرنا بالتفصيل ، فأنا لا أفهم شيئًا عن هذا ، لذا فأنا قلق جدًا. أعرب الطبيب عن شكوكه في أنه قد يكون أيضًا ثآليل تناسلية (على الشفرين الصغيرين ، مثل الحليمات). إذا كان الأمر كذلك ، فما هي احتمالية إصابة الشريك بالواقي الذكري وبدونه.
يتم إنتاج الأجسام المضادة IgM أثناء الإصابة الأولى بالهربس وأثناء التفاقم. حقيقة عدم وجود هذه الأجسام المضادة للفيروس من النوع الأول (على الشفاه) ، ولكن هناك IgG ، الذي يتم إنتاجه لاحقًا ، يشير إلى أنك قد عانيت بالفعل من النوع الأول من الهربس (حتى لو لم يكن هناك المظاهر) ، يعيش الفيروس في الجسم ، كما تتوفر الأجسام المضادة له. إنه جيد. ليست هناك حاجة لعلاج هذه الحالة. من الجيد أن يكون لديك IgG ، فهو ضمان أنه خلال فترة الحمل (؟) القادمة لن تحدث أول مواجهة مع الفيروس ، وهو الأكثر خطورة على الطفل.
كشفت الأجسام المضادة IgM عن الفيروس من النوع الثاني (الأعضاء التناسلية) ولكن في عيار منخفض. يمكن أن يتحدث هذا إما عن عدوى تبدأ لأول مرة ، أو تفاقم لعدوى موجودة ، أو عدم قول أي شيء - خطأ. لمعرفة ما هو حقًا ، تحتاج إلى إعادة إجراء التحليل بعد 2-3 أسابيع ومقارنة العيار اليوم. تحتاج على الأقل إلى زيادة العيار بمقدار 4 أضعاف للتحدث عن تفاقم الحالة.
سواء كنت مريضًا أم لا ، لتتم معالجتك أم لا - كل هذا يتوقف على ما يزعجك. لماذا بدأت في إجراء اختبار الهربس ، ما الذي يقلقك؟
حتى الآن ، من تحليلك ، لا يوجد سبب للقلق.
ما تصفه حقًا يشبه الثآليل التناسلية. تحدث بسبب فيروس الورم الحليمي البشري الذي يعيش في الدم. يقلل الواقي من احتمالية الإصابة بهذا الفيروس ، لكنه لا يستبعده. ينتقل الفيروس عن طريق الاتصال ، لذلك ، على الأرجح ، الشريك لديه بالفعل. يكمن خطر هذا الفيروس في أنه يمكن أن يسبب تغيرات في عنق الرحم والقضيب ، وهما أساس التطور الأورام الخبيثة... لذلك ، يحتاج كلاكما الآن إلى الظهور بشكل دوري: لك - لطبيب أمراض النساء ، له - لطبيب الأمراض الجلدية أو أخصائي الفيروسات ، من أجل ملاحظة وعلاج التغييرات في الوقت المناسب. تتم إزالة الثآليل نفسها كيميائيًا (solkovagin) أو حرقها بالليزر الجراحي ، لكن هذا لا يعالج الفيروس.
لا يمكن أن ترتبط الثآليل بالأجسام المضادة لفيروس الهربس البسيط الموجود في الدم. هذه فيروسات مختلفة تمامًا. التشابه الوحيد بينهما هو أن كلاهما من أكثر الأسباب شيوعًا لسرطان عنق الرحم. لذلك ، مرة واحدة كل ستة أشهر ، تحتاج إلى إجراء تمديد ، وإذا لزم الأمر ، علاج أمراض عنق الرحم.
1)قرأت مؤخرًا في مجلة شهيرة أن العدوى مثل الهربس تنتقل من خلال الواقي الذكري ، لذلك من الأفضل الامتناع تمامًا عن النشاط الجنسي أثناء العلاج. هو كذلك؟
2) لقد عولجت مع زوجي من عدد من الالتهابات (الكلاميديا ، اليوريا ، الميكوبلازما ، الهربس) ، بعد دورة العلاج بعد أسبوعين ولقاحات الغونوفا ، لم يتم العثور على أي عدوى (تحليل الإنعاش القلبي الرئوي). ولكن هل يمكن أن يختفي الهربس إلى الأبد ؟
3) أعالج المبيضات التي نشأت بعد العلاج بأقراص نيستاتين وكلوتريمازول. هل هذا كاف؟
4) تم علاج جميع أمراضي في نفس الوقت. بالنسبة لزوجها ، قام طبيب المسالك البولية بتجميع برنامج علاج تدريجي (التهاب البروستات الأول (علاج طبيعي ، الموجات فوق الصوتية ، تدليك الغدة ، علاج مناعي) ، ثم الكلاميديا والتبلسم البولي ، ثم الهربس) هل هذا صحيح؟ بالإضافة إلى ذلك ، انتهى مسار دراستي قبل ذلك بكثير. كيف أحمي نفسي حتى لا أصاب بالعدوى مرة أخرى؟
5) كم مرة تحتاج لإجراء اختبار ثانٍ؟ وفي أي حالات يجب علاجها ، لأنك تقول إنه حتى لو تم الكشف عن عدوى ، ولكن لا يوجد التهاب ، فهذا أمر طبيعي.
الجواب: 1. أثناء العلاج ، يجب على المرء الامتناع عن الاتصال.
2. يمكن أن يصبح الهربس غير نشط. بينما "ينام" في النسيج العصبي ولا يبرز من الجهاز التناسلي.
3. كفى.
4. تختلف طرق علاج الرجال والنساء ، خاصة إذا لم تكن عدوى حادة ولكنها مزمنة. حتى نهاية العلاج ، يُنصح بالامتناع عن الجماع ، إذا لم يكن ذلك ممكنًا ، فمن الأفضل أن يكون لديك واقي ذكري بعد. استخدم واقيات اللاتكس ذات السمعة الطيبة (Durex ، Life stile).
5. أي امرأة ، حتى لو لم تكن قلقة بشأن أي شيء ، يجب أن تزور طبيب أمراض النساء 1-2 مرات في السنة ، مع التأكد من أخذ مسحة للنباتات.
10 منذ أيام ظهرت بثرة على الشفرين الكبيرين. لقد تناولته من أجل التهاب بصيلات الشعر ولم أعلق عليه أي أهمية. تبع ذلك الجماع الرضحي الذي تسبب في شقين من فتحة الشرج إلى العجان. قبل أسبوع ، أصبت بالبرد وتفاقم التهاب المثانة. وصف الطبيب PHENAZOPYRIDINE HCL ، CEPHALEXIN. بعد الحبة الأولى ، اختفى التهاب المثانة. تلتئم الشقوق ببطء شديد وكان هناك طفح جلدي إضافي. هل يجب أن أذهب إلى طبيب أمراض تناسلية الآن أم أنهي المضادات الحيوية لالتهاب المثانة أولاً؟ كيف سيؤثر ذلك على نتائج اختبار الهربس والسيلان وما إلى ذلك؟ تصريف خفيف معتدل عديم الرائحة أخضر مصفر أحياناً. لقد أدركت الآن أن الصورة تشبه الوريد. المرض وأنا قلق جدًا من أنني قد أضلل الطبيب بالتهاب المثانة.
الأدوية التي تتناولها لا تؤثر على الهربس ، والسيفالكسين مضاد للبكتيريا ، و PHENAZOPYRIDINE HCL مضاد للالتهابات ، والهربس هو فيروس. لكن السيلان يعالج بالسيفالوسبورينات (المضادات الحيوية التي ينتمي إليها سيفالكسين). ومع ذلك ، كل هذا يتوقف على نظام الجرعة والجرعة للدواء ، لذلك يمكنك الاتصال بأخصائي الأمراض الجلدية والتناسلية الآن.
بعد الفحوصات المخبرية والفحص من قبل طبيب أمراض النساء ، تم العثور على تآكل طفيف في عنق الرحم والورم الحليمي والهربس الشائع. يقدم الطبيب علاج التآكل بالنيتروجين السائل ، وللعدوى الفيروسية يوصى باستشارة أخصائي المناعة. ما مدى صحة هذا ، tk. سمعت أن الورم الحليمي يمكن علاجه ليس فقط بالأدوية ، والتي ، في رأيي ، تستغرق وقتًا أطول ، ولكن أيضًا بمساعدة الكي بالليزر؟ ماذا تنصح في حالتي؟
في الواقع ، يمكن إزالته بالليزر ، وكذلك التآكل. لكن هذا لن يؤدي إلا إلى تأثير تجميلي. الحقيقة هي أن الورم الحليمي هو مرض فيروسي ، والفيروس يعيش في الدم. لذلك ، بعد إزالة الليزر ، قد تظهر الورم الحليمي مرة أخرى في مكان آخر. يمكن للأدوية المناعية في بعض الأحيان إبطاء تطور الفيروس وتقليل مظاهره. لكن من المستحسن أيضًا إزالة الورم الحليمي جراحيًا بحتًا ، لأن هم المستودع الرئيسي للفيروسات. والهربس التناسلي ، إذا تفاقم الأمر وأزعجك ، يجب أن يعالج بعقار خاص مضاد للفيروسات أسيكلوفير ، زوفيراكس. في هذه الحالة ، تكون الأدوية المناعية مكملة وليست ضرورية. في حالتك ، يجب فحص تآكل عنق الرحم بواسطة أخصائي ، وعلى الأرجح ، يجب أخذ خزعة. يعد كل من فيروس الهربس البسيط من أكثر الأسباب شيوعًا لتطور الأورام الخبيثة في عنق الرحم. وحجم "الانجراف" لا يحدد "أهميته".
بعد 4 أشهر من الولادة ، كشفت مسحة على خلفية زيادة عدد الكريات البيضاء الخلايا المصابة بفيروس الهربس + + + +. بعد شهرين آخرين ، تبرعت أنا وزوجي بالدم من أجل الأجسام المضادة لفيروس الهربس البسيط ، وتم الكشف عن Ig M. ولم يكن لي ولا لزوجي أي اتصالات خارجية. هل هذا يعني أن العدوى حدثت في وقت الولادة ، أم كانت الولادة استفزازًا لعدوى نائمة سابقًا؟ ليس لدينا أي مظاهر خارجية للمرض ولم نشعر به أبدًا. هل هناك حاجة للعلاج؟ هل يجب عليك اتخاذ أي خطوات عند التخطيط لإعادة الحمل؟
البيانات التي تقدمها تدل على وجود عدوى حادة. ومع ذلك ، فمن غير المحتمل أن تكون العدوى قد حدثت في مستشفى الولادة. فيروس الهربس البسيط من نوعين. يؤثر النوع 1 عادة على منطقة المثلث الأنفي ، النوع 2 - الجهاز التناسلي. ومع ذلك ، فإن الفيروسات متشابهة لدرجة أنه ليس من غير المألوف أن يؤثر النوع الأول من الفيروسات على الأعضاء التناسلية والعكس صحيح. من المستحيل إزالة الهربس تمامًا من الجسم ، لكن هناك طرقًا لتحفيز المناعة والأدوية التي تقمع الفيروس وتحوله إلى شكل غير نشط. أكبر خطر على الجنين العدوى الحادة، بمعنى آخر. إذا حدثت العدوى أثناء الحمل ، فإن تفاقم عدوى الهربس أثناء الحمل يكون أقل خطورة. عند التخطيط للحمل ، يجب فحص عدوى الهربس. إذا كان الفيروس في شكل غير نشط ، فيمكنك الحمل بأمان. إذا تم العثور على تفاقم العدوى ، فقبل التخطيط للحمل ، يجب إجراء العلاج.
غالبًا ما يعاني ابني من طفح جلدي من الهربس تحت الشفة السفلية وفي اليوم الآخر وجدت بقعة فقاعية مماثلة في زاوية فمي. كيف تكون؟ هل انتقلت الهربس إلي من ابني؟ ما هي نسبة الخطورة على الحمل المخطط والطفل في المستقبل؟
في كثير من الأحيان ، على العكس من ذلك ، يصاب الأطفال بعدوى الهربس من والديهم. ربما تكون في السابق حاملًا لهذا الفيروس بدون أعراض ، على الرغم من إمكانية الإصابة الأولية أيضًا. إذا لم تكن حاملًا حاليًا ، فإن عدوى الهربس لا تشكل تهديدًا. لمنع المضاعفات المحتملة للحمل ، نوصيك باستشارة طبيب التوليد وأمراض النساء.
تقول مصادر مختلفة أن الطبيب يجب أن يصف العلاج ، وهو بدوره يبلغ عن عدم قابلية المرض (في هذه الحالة ، HSV من النوع 2) ولا يقدم أي تدابير للتخفيف من مسار المرض ومنع العواقب المحتملة . من فضلك أخبرنا عن التأثير الإيجابي لـ "بوليوكسيدونيوم" في HSV من النوع 2 ، إذا كان العلاج له تأثير.
Polyoxidonium هو دواء منشط للمناعة ، وتحتاج إلى علاج معقد يتضمن الأدوية المضادة للفيروسات ، ومحفزات الإنترفيرون ، ومعدلات المناعة ، والعلاج الموضعي ، وإذا لزم الأمر ، التطعيم بلقاح مضاد للهربس. نوصيك بالاتصال بمركز علاج الهربس وعدم العلاج الذاتي.
ساعدني من فضلك؟ معرفة. أنا على وشك الحمل ، وبالطبع أريد أن أحمي نفسي من خطر العدوى. لدي الحالة التالية معهم: 1) الهربس (بواسطة مصل الدم ELISA HSV1 عيار 1:90 في الوضع الطبيعي<=1:38),но периодически возникают клинические проявления генитального типа, (у мужа часто на губах). 2) Цитомегаловирус (при цитоскопии мочи обнаруживался, на сегодня ПЦР из cervix отрицательна) 3) микоплазма/уреаплазма (методом РИФ материала из cervix - "слабо положительный", лечились антибиотиками, на сегодня ПЦР из cervix отрицательна) Подскажите пожалуйста, как мне действовать дальше? Стоит ли проверить дополнительно что-то, или этих результатов достаточно для принятия решения о лечении (не лечении)? Знаю, что при CMV и ВПГ надо поддерживать иммунитет во время беременности. На основании каких анализов можно назначить курс иммунологических препаратов?
تشير بياناتك إلى وجود عدوى فيروسية (الهربس و) ، لديك شكل نشط. أثناء الحمل ، تكون العدوى الأولية أكثر خطورة ، أي إذا حدثت العدوى أثناء الحمل الحقيقي. إذا كان هذا تفاقم عدوى موجودة بالفعل ، فهو أقل خطورة على الجنين. بالإضافة إلى إصابة الجنين ، يمكن للفيروسات أن تشكل تهديدًا بالإجهاض المتأخر. ليس من الممكن الشفاء تمامًا من العدوى الفيروسية ؛ لا توجد سوى طرق لقمع نشاط الفيروس ، بما في ذلك تناول الغلوبولين المناعي. يوجد في موسكو مراكز لعلاج عدوى الهربس والفيروس المضخم للخلايا ، والتي تحصل على نتائج جيدة جدًا ودائمة.
يشير الغياب في دراسة طريقة تفاعل البوليميراز المتسلسل إلى أنك قد تعافيت منه على الأرجح. ومع ذلك ، فإن حساسية الطريقة تصل إلى 98٪ ، لذلك ، بعد شهر من الفحص الأخير ، يُنصح بإعادة اختبار هذه العدوى لكلا الشريكين. من المستحسن أن تقوم المرأة بالدراسة في اليوم الأخير أو بعد الحيض مباشرة ، وينصح الرجل بتناول الكحول أو الأطعمة الحارة والمالحة عشية الدراسة.
هل يمكن أن تصابي بالهربس التناسلي في مستشفى الولادة؟
الجواب: لا ، إذا لم يكن لدى الطاقم الطبي تقرحات الهربس ، ولم يكن لديك اتصال مباشر مع الشخص المصاب بهذه الطفح الجلدي. يعد الحمل والولادة اختبارًا رائعًا للجسم ، خلال هذه الفترة يضعف الجسم ، وبالتالي فإن إعادة تنشيط الفيروس الذي لديك ، ولكن في شكل غير نشط ، ممكن.
لدي هربس على الشفرين. كيف نعالجها؟
لا يمكن حل مشكلة علاج مرض معين لدى شخص معين عن طريق البريد. يتم وصف العلاج دائمًا من قبل الطبيب بعد الفحص والاستجواب والاختبارات. يتم علاج الهربس باستخدام الأسيكلوفير (زوفيراكس) والغلوبولين المناعي المضاد للهربس ولقاح الهربس ونمط الحياة والطرق والأدوية الأخرى.الخلايا المصابة بالهربس
قد يشير المرض الفيروسي ، الذي يتجلى خارجيًا في شكل حب الشباب الصغير ، والذي يتحول لاحقًا إلى ظهور قشور حمراء ، إلى أن الهربس في دم المريض قد بدأ في الظهور. في الأساس ، يظهر المرض على الشفاه. الاسم الشائع هو الزكام الذي تسببه إحدى خصائصه: فهو يظهر في لحظات ضعف جهاز المناعة. يصل انتشار المرض إلى 90٪ من سكان العالم. في الأساس ، يتم اكتساب الهربس في مرحلة الطفولة وله علاج الأعراض. انتشرت عدة سلالات تسبب ظهور طفح جلدي مزعج على الوجه:
- فيروس مضخم للخلايا؛
- الهربس البشري 6 و 8 أنواع ؛
- فاريسيلا زوتر
- ابشتاين بار.
أنواع المرض
بناءً على تعريف "الفيروس" ، تجدر الإشارة إلى أن العامل المسبب لمرض الهربس ليس شكلاً حيًا من أشكال الحياة. إنها مجرد معلومات وراثية تحتاج إلى ناقل - خلية حية. عند اختراقه ، يبدأ الفيروس في الاندماج في بنية الحمض النووي. نتيجة لذلك ، تبدأ الخلية في التغيير والانهيار. تجعل مظاهر المرض من الممكن تقسيم الفيروس إلى أنواع معينة لها خصائصها الخاصة:
- الهربس البسيط (النوعان 1 و 2). غالبا ما يسبب الأول مظاهر فموية للمرض ، والثاني - الأعضاء التناسلية. يتم العلاج محليًا.
- جدري الماء (3 أنواع). يحدث بشكل رئيسي عند الأطفال. تظهر على شكل فقاعات صغيرة مملوءة بسائل صافٍ. أيضا هو السبب.
- فيروس ابشتاين بار (4 أنواع). ينادي عدد كريات الدم البيضاء ،سرطان الغدد الليمفاوية Berkit ، وسرطان البلعوم والعديد من الأمراض الأخرى.
- الفيروس المضخم للخلايا (النوع 5). على عكس الهربس البسيط ، يمكن أن يتطور إلى مرض جهازي شديد. ويؤثر على أعضاء مهمة مثل: الكبد ، والرئتين ، والكلى ، وما إلى ذلك ، وهو خطير إذا أصيب أثناء النمو داخل الرحم.
- روزولوفيروس (6 و 7 أنواع). الهربس من النوع 6 يسبب الزائفة والحصبة الألمانية والطفح الجلدي عند الطفل ، ومتلازمة التعب المزمن (CFS) عند البالغين. هذا النوع من الممرض لم يتم دراسته بشكل كافٍ. يتعايش نوع الهربس 7 مع السلالة السابقة. يجب مراقبة العلاج من قبل الطبيب.
- الفيروس المرتبط بساركوما كابوزي (8). يتجلى في شكل العديد من الأورام الخبيثة على الجلد (بقع وأورام بنية صغيرة).
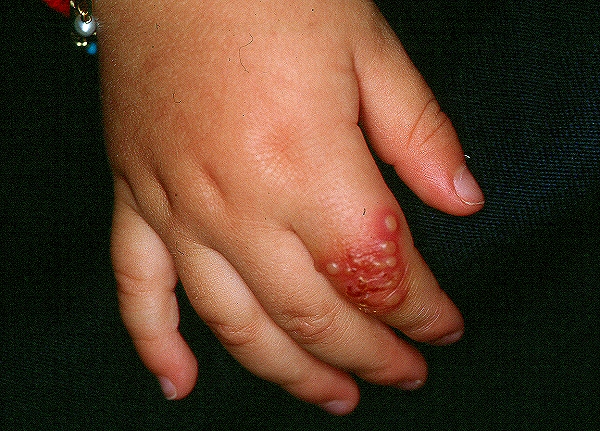
العامل المسبب الأكثر شيوعًا لأنواع الهربس 1 و 2 (بسيط). ميزتها هي فترة كمون كبيرة (كامنة). كونه في الجسد لفترة طويلة ، وعدم إظهار نفسه بأي شكل من الأشكال ، فإنه "يستيقظ" عندما يضعف جسم الإنسان. أعراض الهربس البسيط هي ظهور بثور مؤلمة على العينين والشفتين والأعضاء التناسلية. ينتقل الفيروس عن طريق السوائل البيولوجية ويتم تسهيل ظهوره من خلال:
- انتهاك قواعد النظافة ؛
- انخفاض حرارة الجسم.
- باستخدام مرحاض عام
- الاتصال الجنسي غير المحمي مع مريض. من الضروري التمييز بين الناقل (90 ٪ من سكان العالم) والمريض (مع المظاهر الخارجية لعلم الأمراض) ؛
العامل المسبب للهربس البسيط "يعيش" في العقد العصبية. يظهر فقط أثناء التفاقم ، يدخل الخلايا الظهارية على طول النهايات العصبية ، والتي تخضع لتغيرات سلبية. العلاج موجه لهم.
التشخيص
الطب الحديث لديه القدرة على تشخيص الهربس البسيط. الطريقة الأكثر شيوعًا هي PCR (تفاعل البوليمرات المتسلسل). تتم عملية الكشف عن الفيروس عن طريق النسخ المتكرر لقطعة صغيرة من الحمض النووي في ظروف مخلوقة اصطناعياً. تم العثور على فيروس الهربس البسيط فيه. نظرًا لتعدد استخداماتها ، تتيح الطريقة اكتشاف وجود الهربس في الجسم حتى في حالة عدم وجود الغلوبولين المناعي (ممثلو نظام الحماية). يتم تحديد وجود المستضدات (في هذه الحالة ، الفيروس) باستخدام المقايسة المناعية الإنزيمية (ELISA).
الهربس عند الأطفال
معدل الإصابة بالمرض يكاد يساوي عدد الإصابات عند البالغين. في سن 15-18 عامًا ، يكون تطور الشكل الأساسي لعلم الأمراض سمة مميزة. امتلاك مناعة الأم ، لا يكون الطفل حتى سن 4-5 سنوات عرضة لمظاهره. عندما يصاب الطفل بالهربس البسيط ، فإن العلامات الخارجية للمرض لا تختلف عن تلك الخاصة بالبالغ. في حالة العامل المسبب للمرض من النوع 3 ، يصاب الطفل بجدري الماء (مع العدوى الأولية) والقوباء المنطقية (الثانوية). العلاج في مثل هذه الحالات موجه بشكل رئيسي للأعراض.
تشمل مظاهر أنواع الهربس 4 و 5 و 6 في الطفل ما يلي:
- تضخم الغدد الليمفاوية للطفل.
- حالة محمومة
- إلتهاب الحلق.
أيضًا ، يتسبب النوع 6 في ظهور طفح جلدي وردي في جميع أنحاء جسم الطفل وظهور الحمى لاحقًا. عادة ما يتم حل الأعراض في غضون ساعات قليلة ، وأقل في كثير من الأحيان. تسبب السلالة من النوع 7 طفح جلدي عند الأطفال (المرض السادس ، الوردية). نتيجة لذلك ، ترتفع درجة حرارة الجسم وبعد بضع ساعات تبدأ الطفح الجلدي الصغير (خاصة على الرقبة والوجه). عالج المرض بأعراض.
خطر على النساء الحوامل
هناك دائمًا خطر الإصابة بعدوى الجنين أثناء الحمل. ومع ذلك ، في معظم الحالات لا يوجد خطر على صحة الطفل والأم. يظهر إذا أصيبت المرأة بالعدوى لأول مرة أثناء الحمل. وهذا أمر محفوف بموت الطفل أو الولادة المبكرة. عدم وجود الأجسام المضادة في دم الأم هو سبب عدم قدرة جسم الطفل على التعامل مع العامل المسبب لمرض الهربس البسيط. بالإضافة إلى ذلك ، يمكن أن تسبب قروح البرد ما يلي:
- الإنهاء التلقائي للحمل
- الحمل المجمد - الإجهاض. يتوقف الجنين عن النمو في المرحلة الجنينية.
الطريقة الوحيدة المؤكدة لمنع مثل هذه الحالات هي الإصابة بالهربس قبل الحمل.
علاج او معاملة
 التدمير الكامل للعامل المسبب للمرض غير متاح للطب الحديث. ومع ذلك ، فقد تم تطوير العديد من الأدوية التي يمكن أن تعالج بفعالية أعراض التعرض للفيروس. تظهر الآفات على الشفاه والأنف ، وهي قابلة للعلاج الموضعي بالمراهم. العامل الرئيسي الذي يجعل من الممكن علاج المرض بنجاح هو الزيارة المبكرة للطبيب وتحديد مرحلة المرض. قبل ظهور الفقاعات على الشفاه تصبح أكثر حساسية. يتجلى ذلك في وخز خفيف وحكة في الفم. يعالج الهربس البسيط بالمراهم والكريمات.
التدمير الكامل للعامل المسبب للمرض غير متاح للطب الحديث. ومع ذلك ، فقد تم تطوير العديد من الأدوية التي يمكن أن تعالج بفعالية أعراض التعرض للفيروس. تظهر الآفات على الشفاه والأنف ، وهي قابلة للعلاج الموضعي بالمراهم. العامل الرئيسي الذي يجعل من الممكن علاج المرض بنجاح هو الزيارة المبكرة للطبيب وتحديد مرحلة المرض. قبل ظهور الفقاعات على الشفاه تصبح أكثر حساسية. يتجلى ذلك في وخز خفيف وحكة في الفم. يعالج الهربس البسيط بالمراهم والكريمات.
أهداف العلاج عند القضاء على أعراض المرض هي:
- إضعاف مظاهر الأعراض.
- تقليل مدة الفترة الحادة ؛
- إجراءات إحتياطيه.
علاجات الهربس البسيط لها تصنيفها الخاص:
- محلي (كريمات ومراهم) ؛
- مستحضرات طبية
- قوم (نبق البحر ، ثمر الورد ، زيت الصبار) - يستخدم بشكل أساسي محليًا.
تعمل الأدوية المضادة للفيروسات لعلاج الهربس بفعالية كبيرة ، عند استخدامها معًا: خارجيًا وشفويًا (في الداخل). من أمثلة الحبوب الشائعة لعلاج أعراض المرض ما يلي: الأسيكلوفير ، فامسيكلوفير ، فوسكاريت الصوديوم وبنسيكلوفير. يعتمد العلاج بمثل هذه الأدوية على إجراء بسيط - إدخال مستقلبات معينة في الحمض النووي للفيروس. نتيجة لذلك ، يتوقف عن الضرب. تكون بعض الأدوية أكثر فاعلية عند تناولها عن طريق الفم ، بينما يكون البعض الآخر أكثر فاعلية في علاج الهربس التناسلي.
الوقاية
يتم تقليل تعريف التدابير الوقائية لمكافحة فيروس الهربس ، أولاً وقبل كل شيء ، لتقوية جهاز المناعة. يساعد الالتزام بالنوم والراحة وكذلك التغذية السليمة والتصلب في تحسين حالة الجسم بالكامل وزيادة وظيفته الوقائية. أثناء انتشار وباء شديد من أمراض الجهاز التنفسي ، يجب ألا تظهر في الأماكن المزدحمة. أيضًا ، يتم تسهيل الوقاية من الهربس من خلال الفحص المنتظم من قبل الطبيب ، والذي يكشف عن العديد من الإصابات الخفية.
يشير تعريف المرض عند الطفل إلى أنه من الضروري المراقبة الدقيقة لمراعاة القواعد العامة للنظافة ، وتجنب الاتصال مع أقرانهم المرضى ، وكذلك الحفاظ على نظام غذائي صحيح. يجب استخدام الأدوية المنشطة للمناعة بحذر شديد. يجب أن يكون لدى الطفل نظام دفاع خاص به يعمل بشكل صحيح. بالإضافة إلى ذلك ، يجب الاتفاق على العلاج مع الطبيب.
الاسم الشائع للمرض الذي يسبب هذا الكائن الدقيق الممرض هو "البرد". يحتوي فيروس الهربس على 8 أنواع تسبب الأمراض للإنسان ، من بينها فيروس الهربس البسيط الأكثر شهرة: الطفح الجلدي نفسه على الشفاه أو بالقرب من الأنف هو أحد الأعراض الرئيسية لعدوى الهربس. لماذا يدخل الفيروس إلى الجسم ، وما مدى خطورته وكيف تتصرف بشكل صحيح أثناء التفاقم؟
ما هو فيروس الهربس
واجه كل شخص ثاني فقاعات صغيرة على الشفاه ، لكن هذا ليس سوى أحد مظاهر هذا الكائن الدقيق الممرض. لفهم ماهية الهربس ، لا يمكنك تجاهل العديد من سماته المميزة:
- إذا دخل العامل الممرض إلى الجسم ، يتم تثبيته بشكل آمن في الجهاز العصبي ، ويبقى الشخص حاملًا للأبد ، ويتلقى مرضًا مزمنًا لا يمكن علاجه.
- الفيروس له موسمية - يتم تنشيطه في الخريف والربيع: الفترات الكلاسيكية من التدهور الطبيعي في المناعة.
- يتم مواجهة العدوى الأولية بشكل رئيسي من قبل الأطفال الذين يتم حرمانهم من الأجسام المضادة للفيروسات لمدة 3-4 سنوات. غالبًا ما تُلاحظ إعادة العدوى عند البالغين.
- تتم عملية التكاثر الفيروسي على النحو التالي: فهي تؤثر على الخلية ، وتعديل أنظمة التخليق ، وكونها في النواة ، تبرمج الخلية لإنتاج بروتينات فيروسية جديدة. تزداد سرعة هذه العملية إذا كان الفيروس في الأغشية المخاطية أو الظهارة ، أو دخل الدم / اللمف.
كيف ينتقل
لا يمكن لأي شخص أن يحمي نفسه من خطر العدوى - فمعظم الناس على يقين من انتقال فيروس الهربس من الاتصال حصريًا ، ولكن على الأقل تنتقل مسببات الأمراض عن طريق الرذاذ المحمول بالهواء. ومع ذلك ، ووفقًا للإحصاءات الطبية ، فإنه يدخل الجسم عندما:
- المصافحة.
- قبلة؛
- الجماع
- باستخدام العناصر المشتركة مع حامل الفيروس.
هناك فئة منفصلة من حالات عدوى الهربس هي حالات إصابة الأطفال حديثي الولادة - وهذا هو انتقال الفيروس من الأم إلى الطفل أثناء الولادة. فيما يتعلق بعملية الاختراق ذاتها ، هناك عدة آليات:
- إذا انتقلت مسببات الأمراض عن طريق الاتصال الجنسي ، فإنها تنتقل من ظهارة الغشاء المخاطي للشريك المصاب بالفيروس ، أو من خلال مناطق تلف الجلد. مع الاتصال الشفوي ، تكون خوارزمية الإرسال هي نفسها.
- أثناء الولادة ، يدخل الفيروس الطفل عبر قناة الولادة ، إما عن طريق الاتصال بعنق الرحم (إذا دخل تجويف الرحم عبر قناة عنق الرحم) أو عبر المشيمة.
- إذا كان الفيروس موجودًا على عنصر عام ، فيمكنه الوصول إلى شخص سليم عند الاتصال به في غضون ساعات قليلة من لحظة إصابة العنصر. يعيش الهربس على البلاستيك لمدة 4 ساعات ، ويمكن أن يبقى في الأنسجة لمدة 36 ساعة.
أين يمكن أن يكون هناك هربس؟
المناطق الرئيسية للإصابة بالفيروس هي العقد العصبية والأعضاء الداخلية وأي أغشية مخاطية وجلد. تعتمد المنطقة الدقيقة التي ستظهر فيها عدوى الهربس على نوعها:
- إذا أصيب شخص ما بفيروس بسبب الجماع النشط ، يمكن أن يظهر طفح جلدي (يذكرنا بمظاهر الفطريات) على الأعضاء الخارجية للجهاز التناسلي. في النساء المصابات بالهربس التناسلي ، ستكون الآفة هي الشفرين وعنق الرحم والفخذين. في الرجال ، يعاني رأس وجذع القضيب ، وغالبًا ما يعاني من منطقة القلفة.
- تتسبب بقية الحالات بشكل رئيسي في ظهور طفح جلدي على المناطق المفتوحة من الغشاء المخاطي: الشفاه ، والممرات الأنفية ، والعينين. أقل شيوعًا ، يتم ملاحظتها على جلد الجسم والوجه.
- إذا كان الفيروس قد أصاب الجهاز العصبي بشكل حصري ، فقد لا يكون مصحوبًا بالتهاب الأغشية المخاطية ، ولكنه يتجلى في شكل التهاب السحايا.
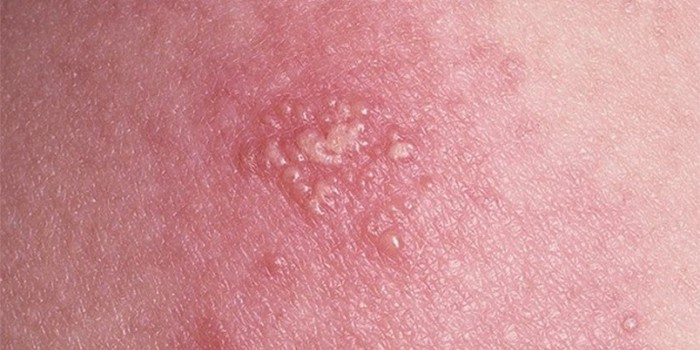
أنواع الهربس
يوجد حوالي 80 نوعًا من هذا الفيروس ، ولكن بشكل رئيسي عند الأطفال والبالغين ، يلاحظ الأطباء الهربس البسيط من النوعين 1 و 2 ، و 8 فقط قادرة على التسبب مباشرة في الأمراض المرتبطة بالعدوى. حول أسباب أنواع الهربس 6-8 ، مثل بالإضافة إلى مظاهرها ، لا يعرف الأطباء سوى القليل - بشكل رئيسي في الطب ، يعتبر فيروس الهربس البسيط ، جدري الماء ، إبشتاين بار والفيروس المضخم للخلايا.
أعراض
العلامة الرئيسية لنشاط الهربس هي ظهور طفح جلدي ، لكنه لا يمكن أن يظهر "دون سابق إنذار" - يسبقه دائمًا عدة أعراض أخرى. يعاني معظم الناقلين من انتكاسات بدون أعراض: 5 ٪ فقط من المصابين قد عانوا من مظاهر في الأعضاء التناسلية أو أشكال أخرى من الهربس. يعرف الباقون كيف يبدو فقط من الصورة. يتم تحديد نفس الأعراض بالضبط حسب نوع العامل الممرض:
- إذا كان HHV-4 ، تستمر العدوى مع التهاب الغدد الليمفاوية وتضخم الكبد.
- في الفيروس المضخم للخلايا (HHV-5) ، من بين الأعراض السريرية ، لوحظ تلف الأعضاء الداخلية والجهاز العصبي المركزي والدماغ.
الخوارزمية الخاصة بكيفية ظهور الهربس هي نفسها بالنسبة لأنواع HSV 1 و 2 (الأكثر شيوعًا):
- تظهر الحكة على الجلد أو الأغشية المخاطية ، والتي قد تكون مصحوبة بحرقان وألم. بالنسبة للطفح الجلدي الناشئ ، فإن احمرار المنطقة المصابة هو أيضًا سمة مميزة.
- يتبع ذلك تكوين طفح جلدي مميز ، وهو عبارة عن فقاعات صغيرة ذات حدود حمراء وقشرة رقيقة.
- يتغير لون الطفح الجلدي تدريجياً: من اللون الشفاف يصبح أبيض أو أصفر أو أحمر (حسب طبيعة الحشو - صديدي ، دموي). تتميز الانفجارات الهربسية بالحكة المستمرة.
- في المرحلة الأخيرة من المرض ، تنفجر الفقاعات وتتشكل قشور في مكانها تختفي تدريجياً.
الأسباب
كل شخص مصاب بالعدوى ، ولكن المرض النشط هو الأشخاص الذين يعانون من ضعف المناعة المضادة للفيروسات ، وتتأثر حالتهم بما يلي:
- مدمن كحول؛
- تفاقم الأمراض المزمنة.
- إجهاد متكرر
- حمل؛
- انخفاض حرارة الجسم.
- الجنس غير المحمي (بدون ثقة في صحة الشركاء الجنسيين) ؛
- الإيدز.

المضاعفات
تعد العدوى بفيروس الهربس البسيط وأنواع أخرى من فيروس الهربس خطيرة بشكل خاص على النساء الحوامل ، لأنها تؤثر على نمو الجنين: أمراض الجهاز العصبي المركزي ، ومتلازمة الضائقة التنفسية ، والإملاص - من حيث النشاط المسخي ، لا يمكن مقارنة الهربس إلا بالحصبة الألمانية . بشكل منفصل ، لاحظ الأطباء:
- إذا أصيبت بطانة التجويف المهبلي أو الأعضاء التناسلية الأخرى ، فإن المريض يزيد من خطر الإصابة بفيروس نقص المناعة البشرية.
- في حالة الهربس الوليدي ، قد يصاب الطفل بإعاقات عصبية. إذا كانت الأم مصابة بعدوى أولية خلال الثلث الثالث من الحمل ، فإن احتمال وفاة المولود بسبب تلف الدماغ مرتفع.
- الاضطرابات النفسية ومشاكل التنشئة الاجتماعية ، وفي حالة العدوى التناسلية والعقبات التي تعترض العلاقات مع الجنس الآخر هي نتيجة الانتكاسات المتكررة.
التشخيص
يتضمن فحص المريض اختبارات معملية - تحتاج إلى التحقق من وجود أجسام مضادة igg (إذا تم اكتشاف أجسام مضادة ، فإن الفيروس قد دخل إلى الجهاز العصبي). مع الهربس التناسلي ، يتم إجراء الدراسات الخلوية. بالإضافة إلى ذلك ، يمكن إجراء الفحوصات:
- تفاعلات التألق المناعي.
- الإنزيم المناعي.
علاج او معاملة
يمكنك فقط التخلص من أعراض الهربس - يبقى الفيروس نفسه بالداخل. في حالة الالتهابات الكامنة (عندما يستمر المرض بدون مظاهر خارجية) ، يفضل الأطباء عدم علاج المريض ، ولكن وصفه حصريًا بإجراءات لتقوية جهاز المناعة. مع الالتهابات الفيروسية النشطة ، خاصة إذا كان توطين الطفح الجلدي هو مساحة كبيرة من الجلد ، يتم وصف العلاج المضاد للفيروسات الموضعي والداخلي. يمارس في الغالب:
- أخذ المنشطات المناعية.
- العلاج بالأسيكلوفير في مناطق الطفح الجلدي.
الأدوية المضادة للفيروسات
تنقسم الأدوية المستخدمة خلال الشكل الحاد من الهربس إلى مجموعتين: منبهات مناعية تحفز تكوين الخلايا التي يمكنها محاربة هذا الفيروس ، أو الأدوية التي تثبط نشاط مسبب مرض الهربس. الثلاثة الأوائل الأكثر فعالية:
- الأسيكلوفير - يمنع تكاثر الفيروس في المرحلة الأولية ، ويستخدم خارجيًا وداخليًا ، ويعمل ضد سلالات الهربس البسيط / النطاقي.
- Tubosan - يثير تكوين أجسام مضادة محددة ، ويعمل حصريًا كمثبط للمناعة.
- فالاسيكلوفير - يتميز هذا الدواء بتأثير طويل الأمد وزيادة الكفاءة بالمقارنة مع الأسيكلوفير ، فهو يساعد بشكل جيد على منع تكرار الهربس التناسلي. يوصى به للأشخاص النشطين جنسياً ، لأنه يمنع انتقال الفيروس إلى الشركاء.

الطرق التقليدية
تعد مخططات مكافحة الهربس في الطب البديل أقل فعالية من المخطط الرسمي: المستحضرات العشبية و decoctions ، والزيوت ، إلخ. يؤثر في الغالب على الحويصلة الأولية. إذا استمر الطفح الجلدي لعدة أيام ، فستكون النتيجة سيئة. عدة علاجات:
- إذا أثرت الانفجارات العقبولية على الأغشية المخاطية للأعضاء التناسلية ، فيمكن تشحيمها بزيت التنوب حتى 3 مرات في اليوم.
- على الجلد ، من الممكن التخفيف من مظاهر الهربس في المرحلة الأخيرة (ظهور الجلبة) باستخدام مرهم يعتمد على خلاصة آذريون.
- كمطهر آمن لبثور الهربس البدائية ، يمكنك استخدام زيت شجرة الشاي العطري (مرة واحدة يوميًا).
الهربس والحمل
النقطة الأساسية في علاج الفيروس النشط لدى المرأة التي تكون في وضع يمكنها من استخدام الأدوية المحلية فقط. مع الشكل الحاد المتكرر ، يمكن إعطاء الغلوبولين المناعي عن طريق الوريد ، ولكن يجب أن يقرر الطبيب هذه المشكلة. من بين الأدوية المستخدمة في النساء الحوامل:
- بانافير هو الدواء الرئيسي للنساء الحوامل المصابات بالهربس ، وهو دواء مضاد للفيروسات ومعدّل للمناعة. فعال حتى مع الفيروس المضخم للخلايا.
- محلول الإنترفيرون - لتزييت الطفح الجلدي ، هو جهاز مناعي يستخدم 1-2 مرات في اليوم.
الوقاية
إذا تم تنشيط الفيروس ، يجب على المريض أن يعتني بعزلته عن البقية: عدم الاتصال الوثيق ، وخاصة الجنسي. إذا كنت تبحث عن طريقة لترك الهربس الفيروسي في حالة "نائمة" ، فهذا يتعلق فقط بالمناعة والاحتياطات:
- تناول الفيتامينات؛
- ممارسه الرياضه؛
- كن في الهواء الطلق في كثير من الأحيان ؛
- لرفض العادات السيئة ؛
- استخدام الواقي الذكري أثناء الجماع ؛
- لقح.
فيديو
الفيروس الذي يسبب مرض الهربس موجود في 85-90٪ من سكان العالم. مع وجود جهاز مناعي قوي ، قد لا يظهر وجوده في جسم الإنسان طوال حياته ، ولكن بمجرد أن يضعف ، يظهر الهربس فورًا على الأغشية المخاطية والجلد.
ينتقل فيروس الهربس بالطرق التالية:
- اللمس.
- المحمولة جوا.
- جنسي ؛
- نقل الدم.
- من الأم إلى طفل المستقبل.
يدخل الفيروس إلى مجرى الدم من خلال الأغشية المخاطية والمناطق التالفة من الجلد. بمجرد دخوله إلى جسم الإنسان ، يتم توطينه في الجهاز العصبي ويبقى هناك مدى الحياة.
أعراض المرض وتشخيصه
هناك 8 أنواع رئيسية من الهربس ، ولكن الأكثر شيوعًا هما نوعان فقط - الهربس البسيط من النوع الأول والثاني.
الهربس في الدم من النوع الأول في معظم الحالات يصب على الأغشية المخاطية لتجويف الفم ، والثاني - يؤثر على منطقة الأعضاء التناسلية.
لا تقلل من شأن هذا المرض ، لأنه لا يظهر فقط كطفح جلدي خارجي ، ولكن بسبب الدورة الدموية ، يمكن للفيروس من خلال الجهاز العصبي أن يصيب أي عضو من أعضاء الإنسان. لذلك ، عند ظهور الأعراض الأولى ، من الأفضل البدء فورًا في علاج الهربس في الدم.
يمكن أن تثير الحالات التالية ظهور الأعراض:
- انخفاض حرارة الجسم.
- ضغط عصبى؛
- وجود عدوى تضعف الجسم.
فترة حضانة المرض 12-14 يوم. قد يسبق ظهور المرض الشعور بالضيق العام: ارتفاع درجة حرارة الجسم ، وضعف العضلات.
 يمكن أن يبدأ النوع الأول من المرض الفيروسي بـ:
يمكن أن يبدأ النوع الأول من المرض الفيروسي بـ:
- حرق في جلد الشفتين وأحاسيس مؤلمة.
- ظهور فقاعات على الشفاه مليئة بسائل صافٍ ؛
- التهاب الفم.
- طفح جلدي على راحة اليد.
- مشاكل الأمعاء.
يمكن أن يتطور المظهر الثانوي للهربس على الشفاه بسبب تلف الظهارة الشفوية. لذلك ، من المهم منع ظهور حتى الجروح المجهرية على جلد الشفاه. في فصل الشتاء ، احرصي على عدم تشقق الشفتين ، وكذلك لا تأكلي الأطعمة الساخنة جدًا ، والتي يمكن أن تحرق جلد الشفاه ، مما يتسبب في تلف الطبقة العليا من الأنسجة.
النوع الثاني يمكن إيجاده من خلال:
- أحاسيس مؤلمة في منطقة الفخذ.
- تلف الحويصلات التناسلية.
- تصريف غير عادي.
عند ظهور الأعراض لابد من الخضوع للتشخيص لتحديد نوع المرض وبدء العلاج المناسب الذي سيصفه الطبيب.
يتم تشخيص فيروس الهربس في الدم على عدة مراحل. مع مرض من النوع 1 أو 2 ، يقوم الطبيب بالتشخيص بكل بساطة ، لذلك من الضروري:

عندما يكون من الصعب تحديد نوع المرض ، يتم إجراء بحث إضافي بهذه الطرق:
- الفيروسية.
- مناعي.
- المورفولوجية.
- مصلي.
- تفاعل البلمرة المتسلسل.
يصف الطبيب طريقة بحث يتم على أساسها تحديد درجة المرض ونوعه ويوصف العلاج المناسب.
الحمل والهربس
إن ظهور حياة جديدة يقلل من الوظائف الوقائية لجسم الأم الحامل ، وبالتالي ، يمكن تنشيط فيروس الهربس الموجود سابقًا في الدم خلال هذه الفترة. إن تطور الهربس في الدم من النوع 1 أثناء الحمل وعلاجه في الوقت المناسب لا يهدد صحة الجنين. يعتبر المرض الأساسي المصاحب للهربس من النوع الثاني خطرًا كبيرًا. نظرًا لوجود احتمال كبير لضرر الجنين.
 تهدد العدوى في الأشهر الثلاثة الأولى من الحمل:
تهدد العدوى في الأشهر الثلاثة الأولى من الحمل:
- إجهاض.
- تلف الجهاز العصبي المركزي للجنين.
- التخلف في السمع أو الجهاز البصري لحديثي الولادة ؛
- تلف في الدماغ؛
- انتهاك النمو البدني للطفل.
يمكن أن تؤدي العدوى في وقت لاحق إلى اضطرابات خطيرة في نمو دماغ الجنين أو فقدان الحمل.
إن فيروس الهربس الحالي من النوع الثاني في دم المرأة قبل الحمل ، مع مرحلته النشطة أثناء انتظار الطفل ، سيكون أقل ضررًا من ظهوره الأولي ، حيث تم تطوير الأجسام المضادة للفيروس بالفعل في جسم الأم.
لحماية نفسها من الإصابة بالهربس ، ينصح بفحص المرأة بحثًا عن وجود فيروس في الدم يسبب النوع الثاني من الهربس حتى قبل التخطيط للحمل.
يجب أن يخضع الأب المستقبلي لنفس الفحص. إذا لم تكن المرأة مصابة بهذا الفيروس ، ولكن شابًا مصابًا به ، فيجب التخطيط للحمل بعد استشارة الطبيب ، نظرًا لوجود مخاطر عالية للإصابة الأولية بالهربس التناسلي أثناء الحمل.
يجب إبلاغ طبيب أمراض النساء الذي سيراقب الحمل بظهور طفح جلدي دوري ، حتى قبل الحمل. إذا تم الكشف عن انتكاسة للمرض ، فاطلب المساعدة المؤهلة على الفور ، لأنه كلما تم اتخاذ تدابير عاجلة لمنع المزيد من تطور العدوى ، زادت احتمالية الحفاظ على صحة الطفل.
 لاختيار العلاج الفعال ، من الضروري تحديد نوع المرض الذي ظهر. للقيام بذلك ، سيتعين عليك الخضوع لفحص. سيصف الطبيب الإجراءات التالية:
لاختيار العلاج الفعال ، من الضروري تحديد نوع المرض الذي ظهر. للقيام بذلك ، سيتعين عليك الخضوع لفحص. سيصف الطبيب الإجراءات التالية:
- فحص الدم لوجود الأجسام المضادة.
- البحث الفيروسي؛
- الفحص المجهري المناعي
- دراسة سيتومورفولوجية حسب رايت.
الهربس عند الأطفال
غالبًا ما يصاب الأطفال بهذا الفيروس من البالغين. يتم تسهيل ذلك من خلال عدم كفاية النظافة الشخصية للطفل. عند الاتصال بطفل مريض ، يصاب الطفل بالفيروس بسهولة. يعتمد مسار المرض على جهاز المناعة لدى الطفل.
تتشابه أعراض ظهور الهربس في دم الطفل مع أعراض البالغين ، ولكن في كثير من الأحيان تكون أكثر وضوحًا ، ويعتمد الكثير على عمر الطفل.
يمكن أن يصاب الطفل بالفيروس عند الولادة ، وهي حالة تسمى الهربس الوليدي. يترافق ظهور أي نوع من أنواع الهربس مع الأعراض التالية:
- الخمول والضعف.
- زيادة درجة حرارة الجسم
- صداع الراس.
بعد حدوث ضعف عام في الجسم ، يمر مسار المرض بنفس الطريقة التي يمر بها الكبار.
إذا حدثت العدوى في الرحم ، فبناءً على عمر الحمل في وقت الإصابة ، سيُظهر الطفل اضطرابات مختلفة في النمو البدني ، على سبيل المثال ، الصرع ، والشلل الدماغي ، وتليف الكبد ، وضعف أداء السمع والبصر. الإيدز.
في حالة الطفل الذي يُصاب بالعدوى فور ولادته أو بعد ذلك بساعات قليلة ، ستكون الصورة السريرية مختلفة. الخيارات الممكنة لتطوير ثلاث درجات من الشدة:

غالبًا ما يتم الخلط بين أعراض الشكل الثاني وظهور الإصابة بعدوى أخرى ، نظرًا لأن العلاج قد لا يبدأ في الوقت المناسب.
إذا كانت والدة الطفل قد أصيبت بفيروس الهربس البسيط من قبل ، فسيكون للطفل مناعة. ستنتقل الأجسام المضادة من الأم مع الحليب إلى الطفل وستحميه لبعض الوقت.
بالإضافة إلى النوعين الأولين من الهربس الأكثر شيوعًا ، فإن كل شخص في مرحلة الطفولة تقريبًا "التقط" النوع الثالث من المرض. فيروس الهربس البسيط من النوع 3 يسبب جدري الماء.
بعد الشفاء ، تتشكل مناعة مدى الحياة في الجسم ضد إعادة الإصابة بالجدري المائي. ومع ذلك ، فهو نادر للغاية ، ولكن يمكن أن تحدث الانتكاسات في مرحلة البلوغ. أيضًا ، يمكن أن يتسبب هذا النوع من الفيروسات في حدوث الهربس النطاقي إذا تكرر.
يعد الهربس عند الأطفال خطيرًا مع حدوث مضاعفات ، حيث أن العدوى غير المكتشفة في الوقت المناسب ستصيب الجهاز العصبي المركزي ، والتي بدورها يمكن أن تسبب ظهور التهاب الدماغ والصرع وتطور الشلل الدماغي ، لذلك يجب البدء في العلاج بمجرد ظهور الأعراض الأولى تم الكشف عنها.
طرق علاج الهربس
يبقى فيروس الهربس الذي دخل الدم في الجسم مدى الحياة ، لذلك ، لاستبعاد ظهور المرحلة النشطة من المرض ، من الضروري تقوية جهاز المناعة. مع وجود وظيفة وقائية قوية لجهاز المناعة ، قد لا يخمن الشخص حتى أن هذا الفيروس موجود في جسمه.
عندما تظهر الأعراض الأولى للمرض ، يجب أن يبدأ العلاج على الفور. أثناء الإصابة الأولية بالفيروس ، ستحتاج إلى مسكنات للألم ، وأدوية خافضة للحرارة ، بالإضافة إلى وسائل خاصة لشطف الفم.
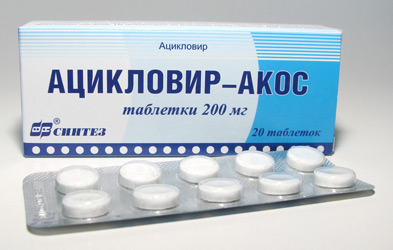 من بين الأدوية المحددة التي يمكن أن توقف الهربس ، فإن الدواء الذي يصفه الطبيب غالبًا هو الأسيكلوفير. يساعد استخدام هذا الدواء ، أو متغيراته ، في وقف انتشار الفيروس وتقليل احتمالية الانتكاس المحتمل.
من بين الأدوية المحددة التي يمكن أن توقف الهربس ، فإن الدواء الذي يصفه الطبيب غالبًا هو الأسيكلوفير. يساعد استخدام هذا الدواء ، أو متغيراته ، في وقف انتشار الفيروس وتقليل احتمالية الانتكاس المحتمل.
الطب البديل لتقليل الألم في الهربس ، ينصح بوضع قطعة قطن مبللة بمغلي البابونج أو آذريون على المناطق المصابة ، كما يمكنك استخدام صبغة آذريون. من زيوت التنوب والشاي والكافور تأثير إيجابي على التئام جروح الهربس.
من الممكن تقليل احتمالية إصابة الطفل بالعدوى من خلال مراعاة قواعد النظافة الشخصية واستبعاد الاتصال بالأشخاص المصابين بنوع نشط من المرض. في الوقت نفسه ، يجب ألا تخلق ظروفًا معيشية معقمة للطفل ، فالجهاز المناعي الجيد سيمنع تطور الفيروس.
لحماية الطفل من الشكل الوليدي للمرض ، يجب عليك:
- تحديد العدوى في الوقت المناسب للمرأة الحامل ؛
- السيطرة على توزيعها.
- منع انتشار العدوى إلى قناة الولادة.
إذا أصيبت المرأة الحامل بالعدوى قبل 36 أسبوعًا ، يجب البدء في العلاج فورًا حتى يمكن الولادة بشكل طبيعي. إذا تم الكشف عن المرض بعد 36 أسبوعًا ، للوقاية من الهربس عند الطفل ، تتم الولادة بعملية قيصرية.
القاعدة الرئيسية للوقاية من فيروس الهربس عند الرضيع هي الرضاعة الطبيعية طويلة الأمد. أيضا ، حماية الطفل من الاتصال مع مرضى الهربس.
الوقاية من إعادة ظهور المرض:
- التغذية السليمة
- أخذ مجمعات فيتامين
- النشاط البدني
- المشي لمسافات طويلة في الهواء الطلق.
- يجب معالجة أي أمراض معدية في أسرع وقت ممكن.
تعتبر الوقاية من ظهور الهربس عند البالغين والأطفال أكثر فاعلية من علاجها. لذلك ، في مكافحة هذا الفيروس ، فإن المبدأ الأساسي هو أسلوب حياة صحي وتغذية سليمة.









