آمبولی ریه. ترومبوآمبولی: علائم، علل، طبقه بندی، تشخیص، درمان
دستگاه گردش خون انسان بسیار شبیه به درخت است، جایی که شریان های بزرگ شریان ریوی و آئورت هستند و رگ های خونی کوچک به عنوان شاخه عمل می کنند. با توجه به ویژگی های هر ارگانیسم و عوامل متعدد، ضخامت خونی که در وریدها جریان دارد برای هر فردی متفاوت است. خطر این است که در نتیجه ترومبوآمبولی، لخته های خون در رگ ها ایجاد شود. ترومبوآمبولی اندام تحتانی چیست، علل بروز آن چیست و همچنین علائم و ویژگی های درمان این بیماری چیست، در ادامه به بررسی آن خواهیم پرداخت.
ترومبوآمبولی چیست؟
ترومبوآمبولی یک بیماری است که مستقل نیست. این به عنوان یک نتیجه از فرآیندهای پاتولوژیک مختلف در بدن رخ می دهد که باعث تشکیل لخته های خون می شود.
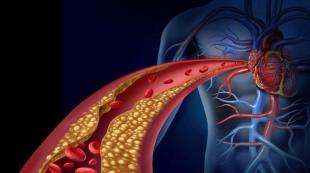
ترومبوآمبولی انسداد یک رگ خونی توسط ترومبوس است که از محل تشکیل آن جدا شده و وارد خون در گردش می شود. این یک لخته خون است که به دلیل فعال شدن سیستم انعقاد خون ایجاد شده است و ممکن است پاسخی به آسیب به دیواره رگ باشد. لخته مانند یک پلاگ جریان خون را در رگ مسدود می کند و در نتیجه باعث ایجاد ایسکمی می شود.
بیشتر اوقات، آسیب شناسی در ورید اجوف تحتانی ایجاد می شود و این باعث ایجاد ترومبوآمبولی شریان های ریوی، آئورت و همچنین انسداد رگ های خونی در قسمت های چپ عضله قلب می شود.
ترومبوآمبولی در درجه اول خطرناک است زیرا می تواند باعث ایجاد قانقاریا در اندام ها شود.
علل ترومبوآمبولی
اختلال در جریان خون در شریان های اندام تحتانی در درجه اول توسط بیماری های سیستم قلبی عروقی تحریک می شود که خطر لخته شدن خون را افزایش می دهد؛ آنها 95٪ از همه علل را تشکیل می دهند. این موارد شامل آسیب شناسی های زیر است:
- کاردیومیوپاتی
- نقایص قلبی.
- فیبریلاسیون دهلیزی.
- گردش خون ضعیف در عضله قلب.
- روماتیسم با آسیب به دریچه های قلب.
- آترواسکلروز.
- آنوریسم عروق قلبی.
- اندوکاردیت عفونی-سپتیک.

همچنین تعدادی از دلایل دیگر وجود دارد که می تواند به ایجاد ترومبوآمبولی اندام تحتانی کمک کند:
- صدمات پا
- انواع بیماری های خونی
- بیماری های سیستمیک
- افزایش سطح قند خون.
- لخته شدن خون بالا.
- بیماری های انکولوژیک
- شکل شدید وریدهای واریسی.
- استفاده بیش از حد و سوء استفاده از داروها.
در نتیجه این شرایط، ترومبوآمبولی عروق اندام تحتانی ایجاد می شود. این دقیقاً همان چیزی است که اتفاق می افتد:
- ترکیب خون تغییر می کند، ویسکوزیته آن افزایش می یابد.
- جریان خون از طریق عروق و سیاهرگ ها کند می شود.
- دیواره رگ های خونی آسیب دیده است.

گروه های در معرض خطر
ارزش گفتن چند کلمه در مورد کسانی که در معرض خطر هستند را دارد. در این دسته از بیماران است که ترومبوآمبولی شریان های اندام تحتانی شانس بالایی برای ایجاد دارد. این گروه شامل:
- کارمندان اداره.
- افرادی که از کم تحرکی رنج می برند.
- کار در یک موقعیت در طول روز.
- بیماران شاغل در صنایعی که کار فیزیکی سنگینی وجود دارد.
همچنین در معرض خطر هستند:
- افراد بالای 55 سال.
- زنان حامله.
- افراد چاق
- دچار زایمان پاتولوژیک شده است.
- کسانی که تحت عمل جراحی قرار گرفته اند.
- مصرف داروهای ضد بارداری هورمونی.

همچنین می خواهم به ویژه توجه داشته باشم که ترومبوآمبولی وریدهای اندام تحتانی اغلب در دوستداران تنباکو مشاهده می شود. سیگار احتمال لخته شدن خون را افزایش می دهد.
مراحل توسعه بیماری
چهار مرحله توسعه وجود دارد
- در حالت استراحت بیمار هیچ شکایتی ندارد. زمانی که در اندام تحتانی بار وارد می شود، گاهی اوقات احساس سنگینی در پاها و درد خفیف وجود دارد. بهبودی به سرعت پس از استراحت اتفاق می افتد.
- فعالیت حرکتی حفظ می شود. تورم، درد شدید و از دست دادن حساسیت در نواحی پوست ظاهر می شود. پاها رنگ پریده و سرد می شوند.
- ایسکمی بافتی ایجاد می شود. تا 3 ساعت، تغییرات برگشت پذیر. در این مورد، درد شدید وجود دارد، نبض و حساسیت وجود ندارد. پس از 6 ساعت بی حرکتی مفصل رخ می دهد.
- ایجاد قانقاریا، ظهور لکه های قهوه ای.
همه این فرآیندها خیلی سریع توسعه می یابند، بنابراین باید بدانید که علائم ترومبوآمبولی اندام تحتانی چیست. بیایید آنها را بیشتر در نظر بگیریم.

علائم بیماری
شرایط زیر را نباید نادیده گرفت:
- احساس سردی پا حتی زمانی که گرم است.
- درد شدید در پاها که به طور غیر منتظره ظاهر می شود.
- ضعف در پاها که مانع حرکت آزاد می شود.
- بی حسی در پاها، گزگز.
- درد عضلانی، گرفتگی عضلات پا.
- احساس در ناحیه ساق پا، پا یا ران مختل شده است.
- پوست رنگ پریده و سرد است.
- نبض عروقی وجود ندارد.
چنین علائمی باید به شما هشدار دهد. اگر در حال حاضر وریدهای واریسی وجود داشته باشد، این می تواند به ایجاد ترومبوآمبولی کمک کند.
نکته اصلی این است که زمان را هدر ندهید و به موقع به دنبال کمک باشید، زیرا بافت ها به سرعت می میرند.
تشخیص بیماری
اینکه کدام روش تشخیصی باید استفاده شود به محل آسیب شناسی بستگی دارد.
در صورت مشکوک شدن به ترومبوآمبولی، از روش های معاینه زیر استفاده می شود:
- تعیین D-dimer. قرائت در محدوده طبیعی عملاً آمبولی را رد می کند.
- سونوگرافی وریدهای اندام با داپلروگرافی. در این حالت لخته های خون در وریدهای محیطی مشاهده می شود.
- آنژیوگرافی.
- سی تی و ام آر آی. به شما امکان می دهد تشکیل لخته خون را در هر جایی تعیین کنید. به طور گسترده در خطر آمبولی ریه و ترومبوآمبولی شدید استفاده می شود.
- سونوگرافی و ECG قلب.
- اشعه ایکس قفسه سینه. برای آمبولی ریوی مشکوک استفاده می شود.
برای معاینه کامل، بیمار یک آزمایش خون عمومی، آزمایش ادرار و آزمایشات دیگر برای رد سایر آسیب شناسی ها تجویز می شود.

مراقبت های فوری برای ترومبوآمبولی مشکوک
ترومبوآمبولی اندام تحتانی یک بیماری بسیار خطرناک و جدی است. اگر مشکوک به انسداد رگ های خونی باشد، بیمار باید فوراً به بیمارستان منتقل شود. در این مورد، اقدامات باید به شرح زیر باشد:
- وضعیتی افقی در اختیار بیمار قرار دهید.
- از حرکت و حرکت خودداری کنید.
- حفظ استراحت در رختخواب.
اگر وضعیت شدید باشد، در صورت لزوم، اقدامات زیر در یک موسسه پزشکی تحت نظارت پزشک انجام می شود:
- یک کاتتر به داخل ورید وارد می شود.
- تهویه مکانیکی را انجام دهید.
- اکسیژن از طریق کاتتر بینی تزریق می شود.
داروهای زیر استفاده می شود:
- "هپارین."
- "دوپامین."
- "Reopoliklyukin".
- "یوفیلین."
- آنتی بیوتیک ها.
- داروهای مسکن.
ترومبوآمبولی چگونه درمان می شود؟
برای درمان موثر، در صورت مشکوک بودن به بیماری مانند ترومبوآمبولی اندام تحتانی، لازم است در اسرع وقت به پزشک متخصص مراجعه کنید. درمان باید جامع باشد.
اول از همه، پزشک داروهای ضد انعقاد را تجویز می کند که به رقیق شدن خون کمک می کند. همچنین لازم است برای بیماری که به عنوان انگیزه ای برای ایجاد چنین آسیب شناسی عمل می کند، درمان انجام شود.
تقریباً همیشه از داروهای مسکن و ضد التهاب استفاده می شود.
انجام شد از داروهای زیر استفاده می شود:
- "هپارین."
- "تینزاپارین."
- "Ukrokinase".
- "استرپتوکیناز".
- "فراکسیپارین".

داروها به مدت 10 روز به صورت داخل وریدی تجویز می شوند. در این مورد، نظارت مداوم بر لخته شدن خون ضروری است - هر دو روز یکبار. قرص وارفارین نیز تجویز می شود. این دارو ممکن است برای استفاده به مدت یک سال تجویز شود. داروهای ضد اسپاسم در برابر اسپاسم نیز نشان داده شده است.
هدف درمان باید ترمیم بافت و بهبود جریان خون در اندام تحتانی باشد.
اگر درمان اثر مطلوب را ارائه نکند، ممکن است نیاز به جراحی باشد. برداشتن لخته خون از رگ اغلب زمانی اتفاق می افتد که انسداد استخوان ران وجود داشته باشد، و ترومبکتومی را می توان در موارد اورژانسی که مشخص شد درمان موثر نخواهد بود انجام داد.
پس از عمل، بیمار تحت نظر پزشک است و برای جلوگیری از رکود خون در عروق، فعالیت بدنی متوسط در مراحل اولیه نشان داده می شود.
اندام تحتانی
اگر قبلاً انسداد عروق وجود داشته باشد، لازم است:
- توصیه های پزشک خود را دنبال کنید.
- داروهای تجویز شده را به طور سیستماتیک مصرف کنید.
- درمان سریع بیماری هایی که خطر ترومبوز را افزایش می دهند.
- سونوگرافی وریدهای پا و لگن را به طور مرتب انجام دهید.
- لباس های فشرده بپوشید.
- برای مدت طولانی در یک وضعیت نمانید.
- ورزش.
- اجسام سنگین را بلند نکنید.
- سیگار نکش.
- به تغذیه مناسب پایبند باشید.
- مایعات بیشتری بنوشید.

زنان نباید برای مدت طولانی از داروهای ضد بارداری هورمونی استفاده کنند و در تمام طول روز از کفش های پاشنه بلند استفاده کنند.
ترومبوآمبولی فرآیند مسدود کردن رگ خونی با یک لخته خون است - لخته خونی که به دلایل مختلف در عروق دیگر یا در قلب ایجاد شده است. بیشتر اوقات، شریان ریوی، عروق مغز، دستگاه گوارش، کلیه ها یا اندام تحتانی تحت تأثیر انسداد قرار می گیرند. ترومبوآمبولی یکی از علل شایع عوارض و مرگ و میر به ویژه در بیماران بزرگسال است. هدف درمان ایجاد شرایطی است که از تشکیل ترومبوز جلوگیری می کند. در برخی موارد مداخله جراحی در محل آمبولی اندیکاسیون دارد.
علل و مکانیسم ایجاد ترومبوآمبولی
عوامل خطر برای بیماری ترومبوآمبولیک را می توان به چند دسته تقسیم کرد، از جمله عوامل مربوط به ویژگی های فردی بیمار، عواقب جراحی و آسیب شناسی های خونی.
عوامل مشترک کدامند؟
- سن بالای 40 سال
- چاقی.
- استفاده از استروژن در دوزهای دارویی - داروهای ضد بارداری خوراکی یا درمان جایگزینی هورمونی
- عمدتاً سبک زندگی بی تحرک یا دراز کشیده.
نوعی حالت بیماری که باعث افزایش خطر ترومبوآمبولی می شود.
- تومورهای بدخیم.
- سندرم نفروتیک
- انفارکتوس میوکارد اخیر
- آسیب نخاعی همراه با فلج.
- شکستگی استخوان های لوله ای.

اغلب، ترومبوآمبولی پس از عمل، به ویژه در حفره لگن رخ می دهد. میزان بروز آن حدود 80-40 درصد است که 20-10 درصد آن به دلیل تشکیل ترومبوز در وریدهای ران است. علاوه بر این، خطر ابتلا به بیماری ترومبوآمبولیک با استفاده از پیوند عروق کرونر، جراحی اورولوژی و جراحی مغز و اعصاب افزایش می یابد.
بیماری های هماتولوژیک که خطر ترومبوآمبولی را افزایش می دهند کدامند؟
- کمبود آنتی ترومبین III
- پلی سیتمی ورا
- هموگلوبینوری پراکسیسمال شبانه.
- دیس فیبرینوژنمی
- جهش پروترومبین
ترومبوآمبولی یک آسیب شناسی به اندازه کافی مطالعه شده است که امکان تشخیص و درمان عمیق را فراهم می کند، اما. در عین حال تهدیدی برای زندگی بیمار است. در طول سالها مطالعه این بیماری، تجربیاتی جمعآوری شده است که به ما امکان میدهد پیشرفت پدیده ترومبوآمبولیک را پیشبینی کنیم.
تعدادی از عوامل خطر افزایش یافته برای ابتلا به این بیماری وجود دارد.
- تغییرات مرتبط با سن در سیستم قلبی عروقی و سیستم گردش خون.
- شاخص توده بدن - ترومبوآمبولی بیشتر در افراد دارای اضافه وزن رخ می دهد.
- سیگار باعث تشکیل لخته های خون می شود.
- بستری شدن در بیمارستان در 6 ماه گذشته که با وضعیت خوابیده طولانی مدت همراه است.
- سابقه واریس.
- نارسایی احتقانی قلب.
- بیماری مزمن کلیوی.
- بیماری مزمن انسدادی ریه.
- بیماری های التهابی روده.
- نسخه های فعلی برای داروهای ضد روان پریشی.
استفاده از داروهای ضد بارداری خوراکیبه عنوان مثال، تاموکسیفن و همچنین درمان جایگزینی هورمونی به عنوان علل احتمالی مستقل در زنان ذکر شده است.
مکانیسم ترومبوآمبولی شامل ترکیبی متوالی از دو عامل - تشکیل لخته خون و فرآیندهایی است که پس از انسداد ایجاد می شود.
توده جامد لخته از پلاکت ها و فیبرین با چند گلبول قرمز و سفید به دام افتاده تشکیل شده است. انعقاد خون (افزایش لخته شدن خون) یا انسداد رگ های خونی منجر به تشکیل لخته خون می شود - اینها دلایل اصلی ترومبوز هستند. تشکیل ترومبوس یک فرآیند پیچیده است که بر اساس بسیاری از اختلالات همودینامیک بیومکانیکی مختلف است که توسط عوامل اتیولوژیکی شرح داده شده در بالا تحریک می شود.
شایان ذکر است که اساس تشکیل لخته خون روی دیواره رگ خونی همیشه نقض صافی فیزیکی غشای پوشش دهنده رگ - اندوتلیوم است.
در چه مکان هایی احتمال تشکیل لخته خون بیشتر است و چرا آمبولی ریه خطرناک است؟

مکان های محلی سازی اولیه ترومبوز اغلب رگ های لگن و اندام های تحتانی هستند، زیرا آنها از قلب دورتر هستند. هر چه رگ ها از مرکز دورتر باشند، فشار در آنها کمتر و به ترتیب بالا رفتن خون در سیاهرگ ها دشوارتر می شود، خطر ابتلا به اختلالات همودینامیک بیشتر می شود.
دومین مکان رایج برای تشکیل ترومبوز، حفره های داخلی بطن های قلب با اختلال در صافی اندوکارد - غشایی در تماس مستقیم با خون است. آسیب اندوکارد اغلب با اندوکاردیت یا در نتیجه انفارکتوس میوکارد رخ می دهد.
اختلالات مخرب اندوتلیوم عروق خونی بزرگ، مانند آنوریسم آئورت، آئورتیت، واسکولیت، آترواسکلروز نیز اغلب علت تشکیل ترومبوز است.
جداسازی لخته خون تشکیل شده توسط موارد زیر تسهیل می شود:
- تغییرات ناگهانی فشار خون؛
- اثر مکانیکی بر روی رگ خونی در محل ترومبوز؛
- فیبریلاسیون دهلیزی.
پس از جدا شدن لخته خون از محل محلی سازی اولیه، همراه با جریان خون به مکان های اولین لومن های باریک - شریان ریوی منتقل می شود و باعث گشاد شدن رگ در محل انسداد و مانع از حرکت خون می شود. . علاوه بر این، فرآیند انسداد باعث تحریک ترشح سروتونین عامل وازواکتیو پلاکتی می شود و در نتیجه مقاومت عروق ریوی را بیشتر افزایش می دهد. انسداد شریانی منجر به تشکیل فضای مرده آلوئولی در ریه ها و توزیع مجدد جریان خون می شود و در نتیجه فرآیندهای تبادل گاز را تضعیف می کند.
تحریک گیرنده های تحریک کننده باعث هیپرونتیلاسیون آلوئولی می شود که معمولاً منجر به رفلکس برونکواسپاسم می شود که روند تنفس را پیچیده تر می کند.
افزایش مقاومت عروق ریوی منجر به افزایش بار اضافی بر روی بطن راست قلب، افزایش تنش در دیوارههای آن میشود که در نهایت میتواند منجر به اتساع، اختلال عملکرد و ایسکمی ساختار عضلانی آن شود. به این ترتیب نارسایی حاد قلبی نیمه راست قلب ایجاد می شود که اغلب منجر به شوک قلبی و مرگ می شود.
علائم ترومبوآمبولی و مراقبت های اورژانسی
ایجاد علائم آمبولی ریه با سرعت رعد و برق رخ می دهد. اولین علائم تقریبا بلافاصله پس از انسداد ظاهر می شود. محل ترومبوآمبولی ریوی کیفیت و دامنه علائم را تعیین می کند. علامت مشخصه و شایع ترین آن شروع حاد تنگی نفس است. گاهی اوقات بیمار می تواند به طور مستقل زمان دقیق اولین علامت را تعیین کند.
هنگامی که یک لخته خون وارد عروق نواحی محیطی ریه می شود، جایی که شاخه های شریانی ریوی قطر کمتری دارند، تصویر بالینی تا حدودی صاف تر می شود. بیمار ممکن است از درد قفسه سینه، سرفه یا هموپتیزی شکایت کند. انسداد نواحی بزرگ تنه شریان می تواند منجر به غش و مرگ به دلیل کمبود حاد اکسیژن شود.
علائم دیگری از آمبولی ریه وجود دارد.
- تاکی پنه افزایش دفعات حرکات تنفسی است. با آمبولی ریه، این رقم می تواند بیش از 18 حرکت تنفسی در دقیقه باشد.
- تاکی کاردی افزایش ضربان قلب است.
- سوفل در فعالیت قلبی
- ممکن است در دمای کلی بدن افزایش یابد.
- سیانوز پوست و غشاهای مخاطی خارجی.
مراقبت های اورژانسی برای آمبولی ریه مشکوک باید در اسرع وقت انجام شود. اطلاعات دقیق در مورد محل ترومبوز فقط پس از یک سری اقدامات تشخیصی روشن ظاهر می شود و پس از آن می توان عوارض احتمالی را پیش بینی کرد. تا زمانی که چنین نتایجی به دست نیاید، دستکاری ها باید بر اساس وجود لخته خون در خطرناک ترین مکان ها انجام شود.
مراقبت های اورژانسی در اولین شک به ترومبوآمبولی شامل چه اقداماتی می شود؟
- در صورتی که بیمار دارای رفلکس درد شدید باشد، از درمان ضد درد ضد شوک استفاده کنید.
- تزریق داخل وریدی دوز بارگیری هپارین یکی از رادیکال ترین عواملی است که از لخته شدن خون جلوگیری می کند و باعث تحلیل یا نرم شدن لخته خون می شود.
- در صورت افت فشار خون شدید شریانی، معرفی داروهایی که فشار خون را افزایش می دهند در اسرع وقت نشان داده می شود.
- در صورت نارسایی تنفسی با علائم مربوطه، داروهایی تجویز می شود که مجرای برونش ها را گسترش می دهد.
- آریتمی و سایر علائم نارسایی حاد قلبی نیاز به تنظیم مناسب دارند.
- اقدامات احیا در صورت لزوم انجام می شود.
تشخیص دقیق: چگونه محل انسداد رگ را تعیین کنیم؟
قبل از انجام اقدامات تشخیصی دقیق، از جمله محلی سازی ترومبوز، لازم است مطابقت علائم بالینی با تشخیص آمبولی ریه شناسایی شود. علائم فیزیکی این بیماری چیست؟
- تاکی پنه با تعداد تنفس بیش از 16 در دقیقه در 96 درصد موارد رخ می دهد.
- خس خس سینه در ریه ها - در 58٪.
- سوفل قلب تن دوم - در 53٪.
- تاکی کاردی - ضربان قلب بیش از 100 ضربه در دقیقه - در 44٪.
- تب، دمای بیش از 37.8 درجه سانتیگراد - در 43٪.
- دیافورز یا افزایش تعریق - در 36٪.
- علائم و نشانه های بالینی حاکی از ترومبوفلبیت - در 32٪.
- ادم اندام تحتانی - در 24٪.
- سوفل قلبی اضافی - در 23٪.
- سیانوز پوست و غشاهای مخاطی خارجی - در 19٪.

نتایج آزمایشگاهی معمولاً غیراختصاصی هستند و برای تشخیص آمبولی ریه مفید نیستند، اگرچه ممکن است به تعیین وجود تشخیص دیگری کمک کنند. از آزمایشات آزمایشگاهی، تعیین سطح لخته شدن خون و شاخص های مشخص کننده عملکرد تنفسی ریه ها اغلب نشان داده می شود.
تعیین کیفیت لخته شدن خون شامل مراحل آزمایشگاهی زیر است:
- تعیین کمبود آنتی ترومبین III.
- کمبود پروتئین های C و S؛
- وجود یک ضد انعقاد لوپوس در سرم خون.
آزمایشات آزمایشگاهی مفید بالقوه نشان دهنده کمبود اکسیژن هستنددر بیماران مشکوک به آمبولی ریه شامل تعدادی از نکات است.
- کیفیت D-dimer.
- تعیین سطح آلبومین
- تعداد لکوسیت ها
- گازهای خون شریانی
- سطح سرمی تروپونین
- غلظت پپتید ناتریورتیک مغز
مطالعات تصویربرداری به عنوان تشخیص اضافی آمبولی ریه شامل چه مواردی است؟
- آنژیوگرافی توموگرافی کامپیوتری (CTA).
- آنژیوگرافی ریه.
- اشعه ایکس قفسه سینه.
- الکتروکاردیوگرام.
- درمان رزونانس مغناطیسی.
- اکوکاردیوگرافی.
- ونوگرافی.
- سونوگرافی دوبلکس یکی از موثرترین روش هاست.
روش های درمان ترومبوآمبولی، پیشگیری و پیش آگهی
استفاده فوری از داروهای ضد انعقاد برای همه بیماران مشکوک به آمبولی ریه الزامی است و مطالعات تشخیصی نباید درمان ضد انعقادی را به تاخیر بیندازد.
درمان ترومبولیتیک با هدف نرم کردن و از بین بردن ترومبوز انجام می شود و باید در بیماران مبتلا به آمبولی حاد ریوی در حضور کاهش حاد فشار خون - مقدار سیستولیک کمتر از 90 میلی متر جیوه - استفاده شود. با این حال، این رژیم تنها در صورتی استفاده می شود که خطر خونریزی زیاد نباشد.
درمان طولانی مدت ضد انعقاد برای جلوگیری از عود ترومبوآمبولی به دلیل تمایل بالای بیماری به ترومبوز مجدد و انتشار بعدی لخته های خون در سراسر جریان خون بسیار مهم است.
کدام داروهای ضد انعقاد بیشتر مورد استفاده قرار می گیرند؟
- هپارین شکسته نشده
- هپارین با وزن مولکولی کم
- مهارکننده های فاکتور انعقادی Xa
- فونداپارینوکس.
- وارفارین.
داروهای ترومبولیتیک مورد استفاده برای برداشتن لخته خون از شریان ریوی:
- آلتپلاز
- reteplase;
- اوروکیناز؛
- استرپتوکیناز
گزینه های درمانی جراحی در مواردی استفاده می شود که درمان دارویی ناتوان است یا لخته خون در محل کشنده شریان ریوی قرار دارد.
بیشتر اوقات چه کاری انجام می شود؟
- آمبولکتومی کاتتر- برداشتن ترومبوز با استفاده از کاتتر وارد شده به لومن شریان ریوی در مجاورت محل ترومبوز.
- آمبولکتومی جراحی- جراحی باز در شریان ریوی.
- قرار دادن فیلترهای ورید اجوف، گرفتن لخته خون در پایین دست جریان خون.

پیش آگهی بیماران مبتلا به آمبولی ریه به دو عامل بستگی دارد: شدت عوارض و تشخیص صحیح و درمان بعدی. تقریباً 10٪ از بیماران مبتلا به آمبولی ریه در یک ساعت اول جان خود را از دست می دهند و 30٪ متعاقباً به دلیل بیماری عود کننده جان خود را از دست می دهند.
درمان ضد انعقاد مرگ و میر را تا 5 درصد کاهش می دهد. لازم به ذکر است که روند جلوگیری از لخته شدن خون بسیار طولانی است، حتی اگر از موثرترین ابزار استفاده شود. در 5 روز اول درمان ضد انعقاد، احتمال رد عود حدود 36٪، بعد از 2 هفته - 52٪ و بعد از 3 ماه - 73٪ است. اکثر بیماران پس از استفاده فعال از داروهای ضد انعقاد عوارض طولانی مدت را نشان نمی دهند.
تعدادی از بیماری ها وجود دارند که به طور ناگهانی در بیمار ایجاد می شوند و ممکن است بدون دلیل ظاهر شوند. اینها شامل آمبولی ریه است.
امروز در مورد اینکه آمبولی ریه چیست، آیا می تواند باعث مرگ شود، علائم آن، درمان و روش های پیشگیری از بیماری صحبت خواهیم کرد.
ویژگی های خاص
آمبولی ریه (PE) به انسداد شاخه ها یا تنه شریان به دلیل لخته شدن خون در بطن راست یا دهلیز و همچنین در بستر وریدی گفته می شود.
آمبولی ریه مطابق با ICD-10 با کدهای I26.0، I26.9 مطابقت دارد.
شایان ذکر است که تقریباً 0.1٪ از جمعیت جهان هر ساله بر اثر این آسیب شناسی جان خود را از دست می دهند، در حالی که 90٪ از PE پس از مرگ تشخیص داده می شوند. این بیماری با درد شدید، هموپتیزی و تنگی نفس مشخص می شود، اما به دلیل عدم وجود علائم خاص، تشخیص آن دشوار است.
ویدئوی زیر در مورد ویژگی های آمبولی ریه بیشتر توضیح می دهد:
انواع
طبقه بندی بالینی
طبقه بندی بالینی آمبولی ریه را به انواع زیر تقسیم می کند:
- عظیم بیش از 50 درصد از بستر عروقی تحت تأثیر قرار می گیرد. این بیماری به صورت شوک ظاهر می شود و ممکن است افت فشار خون سیستمیک ظاهر شود.
- زیر انبوه. بستر عروقی در 30-50 درصد حجم تحت تأثیر قرار می گیرد. علائم مربوط به علائم بطن راست است.
- عظیم نیست. کمتر از 30 درصد از حجم بستر عروقی تحت تأثیر قرار می گیرد و این بیماری می تواند بدون علامت باشد.
طبقه بندی بر اساس دوره آسیب شناسی
همچنین طبقه بندی با توجه به دوره آسیب شناسی وجود دارد که اشکالی مانند موارد زیر را مشخص می کند:
- تندترین. مرگ در عرض چند دقیقه پس از رشد رخ می دهد.
- آمبولی حاد ریه. با شروع ناگهانی، درد قفسه سینه، تنگی نفس و علائم مشابه مشخص می شود.
- تحت حاد. با هموپتیزی، علائم پنومونی انفارکتوس، نارسایی تنفسی و بطن راست مشخص می شود.
- مکرر. این بیماری با دوره های مکرر تنگی نفس، غش و علائم ذات الریه مشخص می شود.
تشکیل می دهد
همچنین، PE را می توان بسته به علل به اشکال اولیه، ثانویه و ایدیوپاتیک تقسیم کرد. شکل ثانویه با شکل اولیه متفاوت است زیرا بیمار دارای یک یا چند عامل خطر است که منجر به ایجاد آسیب شناسی می شود.
اگر در طول معاینه هیچ علت یا عوامل خطری برای آمبولی ریه یافت نشد، آنها از فرم ایدیوپاتیک صحبت می کنند. علل آمبولی ریه در زیر مورد بحث قرار خواهد گرفت.
علل
شایع ترین علت آمبولی ریه ورید عمقی پاها یا لگن است.عوامل خطر آمبولی ریه شامل موارد زیر است:
- استعداد ژنتیکی برای این آسیب شناسی.
- اختلالات لخته شدن خون.
- مداخلات جراحی، به ویژه مداخلات باز.
- ضربه به استخوان های لگن و لگن.
- بارداری و دوره بعد از زایمان.
- بیماری های سیستم قلبی عروقی.
- چاقی.
- مصرف داروهای ضد بارداری با استروژن
همچنین، حتی موارد درمان شده نیز می تواند منجر به آمبولی ریه شود.
در مورد علائم آمبولی ریه بیشتر بخوانید.
علائم
در برخی موارد، آمبولی ریه ممکن است تا مرحله خاصی از رشد بدون علامت باشد. بارزترین علائم آسیب شناسی عبارتند از:
- علائم تصادف عروق مغزی
- تنگی نفس با شروع ناگهانی. معمولاً ساکت است و بدون توجه به موقعیت بیمار ظاهر می شود.
- فشار خون بالا با کاهش فشار خون، فشار در سیاهرگ ها افزایش می یابد.
- . شدت این علامت بستگی به درصد آسیب شریان دارد.
- ضعف.
- سرفه ای که شدت آن به میزان آسیب بستگی دارد. معمولاً این سرفه همراه با خلط است.
- هموپتیزی. یک علامت مشخصه که تقریباً در 30 درصد بیماران رخ می دهد. اغلب، هموپتیزی زیاد است، خون به شکل رگه ها یا لخته است.
- نارسایی اندام های متعدد، که اغلب در بیماران مسن رخ می دهد.
بارزترین علامت آمبولی ریه درد است. در افراد جوان، درد اغلب در قفسه سینه موضعی است؛ در افراد مسن تشخیص محل درد دشوار است، اما همه بیماران به شدت آن توجه می کنند.
برای آشنایی بیشتر با تشخیص و درمان آمبولی ریه در کلینیک به ادامه مطلب مراجعه کنید.
تشخیص
تشخیص بیماری به دلیل فقدان علائم مشخص و تست های تشخیصی ناقص دشوار است. تشخیص با روشهای استانداردی مانند گرفتن تاریخچه زندگی، خانواده و علائم، معاینه فیزیکی و سمع شروع میشود که به ما امکان میدهد به PE مشکوک شویم و علل/عوامل خطر این بیماری را تعیین کنیم.
برای تأیید تشخیص اولیه، از موارد زیر استفاده می شود:
- تعیین سطح دی دیمرها، محصولات تجزیه فیبرین. افزایش این سطح نشان دهنده تشکیل ترومبوز اخیر است. به طور معمول، سطح d-dimers در محدوده 500 میکروگرم در لیتر است.
- آزمایش ادرار و خون. برای روشن شدن سلامت عمومی بیمار و شناسایی علل احتمالی آسیب شناسی ضروری است.
- نوار قلب اگرچه اغلب هیچ نشانه ای از آمبولی ریه در ECG وجود ندارد، بیمار ممکن است تاکی کاردی سینوسی را نشان دهد.
- اشعه ایکس سینه. به شما امکان می دهد بیماری های همراه را شناسایی کرده و علائم را تشخیص دهید.
- EchoCG. تشخیص اختلالات در عملکرد بطن راست، فشار خون ریوی و غیره. اکوکاردیوگرافی ترانس مری اغلب می تواند لخته خون را در قلب پیدا کند. مطالعه برای حذف سایر آسیب شناسی ها ضروری است.
- سی تی آنژیوگرافی ریه، که لخته خون را در شریان ریوی تشخیص می دهد.
- سونوگرافی وریدهای اندام تحتانی که لخته خون را در این ناحیه نشان می دهد. بیشتر اوقات این است که باعث ترومبوآمبولی می شود.
- سینتی گرافی تهویه-پرفیوژن. این مطالعه مناطقی از ریه را نشان می دهد که تهویه می شوند، اما خون کمی به آنها می رسد. اگر نتیجه آزمایش طبیعی باشد، آمبولی ریه به احتمال 90 درصد قابل حذف است.
- آنژیوگرافی ریه. با این حال، دقیق ترین مطالعه، تهاجمی است. به شما امکان می دهد شاخه شکسته یک شریان، لخته خون یا باریک شدن شاخه ای از شریان ریوی را تشخیص دهید.
بسته به نشانهها و تجهیزات موجود، ممکن است از آزمایشهای دیگری مانند CT و MRI استفاده شود. همچنین توصیه می شود برای دقت به سایر متخصصان، به ویژه یک درمانگر مراجعه کنید.
متخصصان با جزئیات بیشتر در مورد تشخیص و درمان آمبولی ریه در ویدئوی زیر صحبت می کنند:
رفتار
اساس درمان دارو درمانی است که در ترکیب با تکنیک های درمانی انجام می شود. اگر وضعیت بیمار بهبود نیابد، ممکن است از مداخلات جراحی استفاده شود. درمان با داروهای مردمی به شدت ممنوع است، زیرا این می تواند علائم را صاف کند، بیمار را فریب دهد و منجر به مرگ شود.
اجازه دهید ابتدا در مورد کمک های اولیه اورژانسی برای آمبولی ریه صحبت کنیم.
مراقبت فوری
اگر مشکوک به آمبولی ریه هستید، باید فوراً با آمبولانس تماس بگیرید. قبل از بستری شدن بیمار در بیمارستان، لازم است:
- با قرار دادن بیمار روی یک سطح صاف و رها کردن او از لباس های تنگ، به او استراحت دهید.
- 10 تا 15 هزار واحد را در یک رگ تزریق کنید، سپس 15 میلی لیتر 2.4٪ رقیق شده در 400 میلی لیتر رئوپلی گلوسین را به صورت قطره ای تزریق کنید، سرعت 60 قطره در دقیقه را حفظ کنید.
- در صورت مشاهده، تزریق رئوپلی گلوکین به داخل ورید (20-25 میلی لیتر در دقیقه) ضروری است.
- در صورت بروز علائم شدید ARF، درمان نارسایی تنفسی ضروری است.
اگر قلب بیمار متوقف شود، لازم است اقدامات احیا فوری انجام شود.
روش های درمانی
 هنگام درمان PE، استراحت در بستر سخت باید رعایت شود. تلاش می تواند باعث عود ترومبوآمبولی شود.
هنگام درمان PE، استراحت در بستر سخت باید رعایت شود. تلاش می تواند باعث عود ترومبوآمبولی شود.
- برای حفظ اکسیژن، بیماران اکسیژن را استنشاق می کنند.
- برای کاهش ویسکوزیته خون و حفظ فشار خون در حالت طبیعی، درمان انفوزیون گسترده انجام می شود.
روش های دارویی
اساس درمان دارویی درمان ترومبولیتیک و ضد انعقاد است. ممکن است داروهای زیر تجویز شود:
- مرفین با محلول ایزوتونیک کلرید سدیم برای از بین بردن درد شدید.
- مسکن های غیر مخدر برای ایجاد پنومونی انفارکتوس.
- هپارین که اسپاسم برونش ها و آرئول ها را کاهش می دهد.
- آمین درمانی پرسور برای نارسایی بطن راست، افت فشار خون یا شوک.
- نوراپی نفرین در صورتی که نمی توان از آمین های پرسور استفاده کرد.
بسته به علائم ممکن است داروهای دیگری نیز تجویز شود.
عمل
اگر بیمار به درمان دارویی پاسخ ندهد، ممکن است ترومبکتومی، یعنی برداشتن لخته خون با جراحی انجام شود. اگر خطر آمبولی مکرر ریه افزایش یابد، ممکن است بیمار یک فیلتر ورید اجوف که یک فیلتر مش است نصب کند.
پیشگیری از بیماری
انجام اقدامات پیشگیرانه در بیماران با عوامل خطر توصیه می شود. آنها عبارتند از:
- سونوگرافی وریدهای پا؛
- نیاز به بانداژ محکم پاها؛
- پوشیدن کاف هایی که رگ های پا را فشرده می کند.
- مصرف هپارین به صورت زیر جلدی؛
- کاشت فیلترهای ورید اجوف با تغییرات مناسب برای شرایط؛
در مورد دوم، مهم است که فیلتر ورید اجوف را به درستی وارد کنید، زیرا نصب نادرست خطر تشکیل ترومبوز را افزایش می دهد.
عوارض آمبولی ریه
حتی با تشخیص به موقع، بیماری می تواند با شرایط خطرناک پیچیده شود، به عنوان مثال:
- انفارکتوس ریوی؛
- پلوریت؛
- ذات الریه؛
- آبسه؛
- آمپیم؛
- پنوموتوراکس؛
- نارسایی حاد کلیه؛
آمبولی مستقیم ریه اغلب منجر به ناتوانی بیمار می شود.
در آخر در مورد پیش آگهی و عواقب آمبولی ریه بخوانید.
پیش بینی
اگر بیمار کمک های اولیه و درمان مناسب آمبولی ریه را به موقع دریافت کند، پیش آگهی برای بهبودی مطلوب است. مرگ و میر بالا (تا 30٪) با اختلالات قلبی عروقی شدید و با شکل گسترده مشاهده می شود.
هنگام در نظر گرفتن PE، عود مکرر ذکر شده است. با این حال، آمار نشان می دهد که نیمی از عودها در بیمارانی رخ می دهد که داروهای ضد انعقاد مصرف نکرده اند.
ویدئویی با النا مالیشوا حاوی اطلاعات مفیدتری در مورد آمبولی ریه است:
آمبولی ریه (PE)) یک وضعیت تهدید کننده زندگی است که در آن انسداد شریان ریوی یا شاخه های آن وجود دارد. آمبولی- یک تکه لخته خون که به طور معمول در سیاهرگ های لگن یا اندام تحتانی تشکیل می شود.
برخی از حقایق در مورد آمبولی ریه:
- PE یک بیماری مستقل نیست - این یک عارضه ترومبوز وریدی است (اغلب اندام تحتانی، اما به طور کلی یک قطعه ترومبوز می تواند از هر ورید وارد شریان ریوی شود).
- PE رتبه سوم را از نظر شیوع در بین همه علل مرگ و میر دارد (پس از سکته مغزی و بیماری عروق کرونر قلب در رتبه دوم قرار دارد).
- در ایالات متحده، تقریباً 650000 مورد آمبولی ریه و 350000 مرگ مرتبط با آن هر سال وجود دارد.
- این آسیب شناسی در بین همه علل مرگ و میر در افراد مسن رتبه 1-2 را دارد.
- شیوع آمبولی ریه در جهان 1 مورد در هر 1000 نفر در سال است.
- 70 درصد از بیمارانی که بر اثر آمبولی ریه فوت کردند به موقع تشخیص داده نشدند.
- حدود 32 درصد از بیماران مبتلا به آمبولی ریه می میرند.
- 10 درصد از بیماران در یک ساعت اول پس از ایجاد این بیماری جان خود را از دست می دهند.
- با درمان به موقع، مرگ و میر ناشی از آمبولی ریه تا حد زیادی کاهش می یابد - تا 8٪.
ویژگی های ساختار سیستم گردش خون
دو دایره گردش خون در بدن انسان وجود دارد - بزرگ و کوچک:- گردش خون سیستمیکبا بزرگترین شریان بدن - آئورت شروع می شود. خون شریانی و اکسیژن دار را از بطن چپ قلب به اندام ها می برد. در تمام طول خود، آئورت شاخه هایی می دهد و در قسمت پایین به دو شریان ایلیاک تقسیم می شود و خون را به لگن و پاها می رساند. خون، فقیر از نظر اکسیژن و اشباع شده با دی اکسید کربن (خون وریدی)، از اندام ها به رگ های وریدی جمع آوری می شود، که به تدریج به هم متصل می شوند، فوقانی (خون را از قسمت بالایی بدن جمع می کند) و پایین تر (خون را از پایین جمع می کند). بخشی از بدن) ورید اجوف. آنها به دهلیز راست جریان می یابند.
- گردش خون ریویاز بطن راست شروع می شود که خون را از دهلیز راست دریافت می کند. شریان ریوی از آن خارج می شود - خون وریدی را به ریه ها می برد. در آلوئول های ریوی، خون وریدی دی اکسید کربن آزاد می کند، با اکسیژن اشباع می شود و به خون شریانی تبدیل می شود. از طریق چهار سیاهرگ ریوی که به دهلیز چپ می ریزد به دهلیز چپ باز می گردد. سپس خون از دهلیز به بطن چپ و به گردش خون سیستمیک جریان می یابد.
به طور معمول، میکروترومب ها به طور مداوم در رگ ها تشکیل می شوند، اما به سرعت فرو می ریزند. تعادل پویا ظریفی وجود دارد. هنگامی که مختل می شود، لخته خون روی دیواره وریدی شروع به رشد می کند. با گذشت زمان، شل و متحرک تر می شود. قطعه آن جدا می شود و با جریان خون شروع به مهاجرت می کند.
در آمبولی ریه، قطعه جدا شده ترومبوس ابتدا به ورید اجوف تحتانی دهلیز راست می رسد، سپس وارد بطن راست می شود و از آنجا وارد شریان ریوی می شود. بسته به قطر، آمبولی یا خود شریان یا یکی از شاخه های آن (بزرگتر یا کوچکتر) را مسدود می کند.
علل آمبولی ریه
علل بسیاری برای آمبولی ریه وجود دارد، اما همه آنها منجر به یکی از سه اختلال (یا به یکباره) می شوند:- رکود خون در رگ ها- هرچه کندتر جریان داشته باشد، احتمال تشکیل لخته خون بیشتر است.
- افزایش لخته شدن خون;
- التهاب دیواره وریدی- این همچنین به تشکیل لخته های خون کمک می کند.
اما عوامل زیادی وجود دارد که هر کدام احتمال این وضعیت را افزایش می دهد:
| تخلف | علل |
| رکود خون در رگها |  |
| ماندن طولانی مدت در حالت بی حرکت- در این حالت، عملکرد سیستم قلبی عروقی مختل می شود، رکود وریدی رخ می دهد و خطر لخته شدن خون و آمبولی ریه افزایش می یابد. |  |
| افزایش لخته شدن خون |   |
| افزایش ویسکوزیته خونکه منجر به اختلال در جریان خون و افزایش خطر لخته شدن خون می شود. |  |
| آسیب به دیواره عروق |  |
در طول آمبولی ریه در بدن چه اتفاقی می افتد؟
 به دلیل انسداد جریان خون، فشار در شریان ریوی افزایش می یابد. گاهی اوقات می تواند به شدت افزایش یابد - در نتیجه، بار روی بطن راست قلب به شدت افزایش می یابد و در حال توسعه است. نارسایی حاد قلبی. می تواند منجر به مرگ بیمار شود.
به دلیل انسداد جریان خون، فشار در شریان ریوی افزایش می یابد. گاهی اوقات می تواند به شدت افزایش یابد - در نتیجه، بار روی بطن راست قلب به شدت افزایش می یابد و در حال توسعه است. نارسایی حاد قلبی. می تواند منجر به مرگ بیمار شود. بطن راست منبسط می شود و خون ناکافی به سمت چپ جریان می یابد. به همین دلیل فشار خون کاهش می یابد. احتمال عوارض شدید زیاد است. هر چه رگ بزرگتر توسط آمبولی مسدود شود، این اختلالات بارزتر هستند.
با آمبولی ریه، جریان خون به ریه ها مختل می شود، بنابراین کل بدن شروع به تجربه گرسنگی اکسیژن می کند. فرکانس و عمق تنفس به طور انعکاسی افزایش می یابد و مجرای برونش ها باریک می شود.
علائم آمبولی ریه
پزشکان اغلب از آمبولی ریه به عنوان "شخص استتار عالی" یاد می کنند. هیچ علامتی وجود ندارد که به وضوح این وضعیت را نشان دهد. تمام تظاهرات آمبولی ریه که در معاینه بیمار قابل تشخیص است، اغلب در سایر بیماری ها یافت می شود. شدت علائم همیشه با شدت ضایعه مطابقت ندارد. به عنوان مثال، اگر شاخه بزرگی از شریان ریوی مسدود شود، ممکن است بیمار فقط تنگی نفس خفیف را تجربه کند، اما اگر آمبولی وارد یک رگ کوچک شود، ممکن است درد شدید قفسه سینه ایجاد شود.علائم اصلی آمبولی ریه:
- درد قفسه سینه که در طول دم عمیق تشدید می شود.
- سرفه، که در طی آن ممکن است خلط همراه با خون خارج شود (اگر خونریزی در ریه رخ داده باشد).
- کاهش فشار خون (در موارد شدید - زیر 90 و 40 میلی متر جیوه)؛
- نبض ضعیف مکرر (100 ضربه در دقیقه)؛
- عرق آب پز سرد؛
- رنگ پریدگی، رنگ پوست خاکستری؛
- افزایش دمای بدن تا 38 درجه سانتیگراد؛
- از دست دادن هوشیاری؛
- کبودی پوست
اگر به بیمار مبتلا به آمبولی ریه مراقبت های پزشکی اورژانسی ارائه نشود، ممکن است مرگ رخ دهد.
 علائم آمبولی ریه می تواند بسیار شبیه انفارکتوس میوکارد، پنومونی باشد. در برخی موارد، اگر ترومبوآمبولی شناسایی نشده باشد، فشار خون ریوی مزمن ترومبوآمبولیک (افزایش فشار در شریان ریوی) ایجاد می شود. خود را به صورت تنگی نفس در هنگام فعالیت بدنی، ضعف و خستگی نشان می دهد.
علائم آمبولی ریه می تواند بسیار شبیه انفارکتوس میوکارد، پنومونی باشد. در برخی موارد، اگر ترومبوآمبولی شناسایی نشده باشد، فشار خون ریوی مزمن ترومبوآمبولیک (افزایش فشار در شریان ریوی) ایجاد می شود. خود را به صورت تنگی نفس در هنگام فعالیت بدنی، ضعف و خستگی نشان می دهد.
عوارض احتمالی آمبولی ریه:
- ایست قلبی و مرگ ناگهانی؛
- انفارکتوس ریوی با توسعه بعدی یک فرآیند التهابی (پنومونی)؛
- جنب (التهاب پلورا - یک فیلم از بافت همبند که ریه ها را می پوشاند و داخل قفسه سینه را می پوشاند).
- عود - ترومبوآمبولی می تواند دوباره رخ دهد و خطر مرگ بیمار نیز زیاد است.
چگونه احتمال آمبولی ریه را قبل از معاینه تعیین کنیم؟
ترومبوآمبولی معمولاً هیچ علت قابل مشاهده واضحی ندارد. علائمی که با PE رخ می دهد می تواند در بسیاری از بیماری های دیگر نیز رخ دهد. بنابراین، بیماران همیشه به موقع تشخیص داده نمی شوند و درمان نمی شوند.در حال حاضر، مقیاس های ویژه ای برای ارزیابی احتمال آمبولی ریه در بیمار ایجاد شده است.
مقیاس ژنو (بازبینی شده):
| امضا کردن | نکته ها |
| تورم نامتقارن پاها، درد هنگام لمس در امتداد وریدها. | 4 امتیاز |
شاخص های ضربان قلب:
|
|
| درد پا در یک طرف. | 3 امتیاز |
| سابقه ترومبوز ورید عمقی و آمبولی ریه. | 3 امتیاز |
| خون در خلط. | 2 امتیاز |
| وجود تومور بدخیم. | 2 امتیاز |
| جراحات و جراحي ها در ماه گذشته متحمل شدند. | 2 امتیاز |
| سن بیمار بالای 65 سال است. | 1 امتیاز |
تفسیر نتایج:
- 11 امتیاز یا بیشتر- احتمال زیاد آمبولی ریه؛
- 4-10 امتیاز- احتمال متوسط؛
- 3 امتیاز یا کمتر- احتمال کم
| امضا کردن | نکته ها |
| پس از ارزیابی تمام علائم و در نظر گرفتن گزینه های تشخیصی مختلف، پزشک به این نتیجه رسید که آمبولی ریه به احتمال زیاد وجود دارد. | 3 امتیاز |
| وجود ترومبوز ورید عمقی. | 3 امتیاز |
| تعداد انقباضات قلب بیش از 100 ضربه در دقیقه است. | 1.5 امتیاز |
| جراحی اخیر یا استراحت طولانی مدت در بستر. | 1.5 امتیاز |
| سابقه ترومبوز ورید عمقی و آمبولی ریه. | 1.5 امتیاز |
| خون در خلط. | 1 امتیاز |
| وجود سرطان. | 1 امتیاز |
تفسیر نتایج با استفاده از یک طرح سه سطحی:
- 7 امتیاز یا بیشتر- احتمال زیاد آمبولی ریه؛
- 2-6 امتیاز- احتمال متوسط؛
- 0-1 امتیاز- احتمال کم
- 4 امتیاز یا بیشتر- احتمال زیاد؛
- تا 4 امتیاز- احتمال کم
تشخیص آمبولی ریه
آزمایشاتی که برای تشخیص آمبولی ریه استفاده می شود:| عنوان مطالعه | شرح |
| الکتروکاردیوگرافی (ECG) | الکتروکاردیوگرافی ثبت تکانه های الکتریکی است که در حین فعالیت قلب به شکل منحنی رخ می دهد. در طول ECG، تغییرات زیر قابل تشخیص است::
 تغییرات مشابهی را می توان در سایر بیماری ها، به عنوان مثال، در هنگام ذات الریه و در طول حمله شدید آسم برونش، تشخیص داد. تغییرات مشابهی را می توان در سایر بیماری ها، به عنوان مثال، در هنگام ذات الریه و در طول حمله شدید آسم برونش، تشخیص داد. گاهی اوقات الکتروکاردیوگرام بیمار مبتلا به آمبولی ریه اصلاً تغییرات پاتولوژیک را نشان نمی دهد. |
| اشعه ایکس قفسه سینه | علائمی که در رادیوگرافی قابل تشخیص است: |
| توموگرافی کامپیوتری (CT) |  در صورت مشکوک بودن به آمبولی ریه، سی تی آنژیوگرافی اسپیرال انجام می شود. به بیمار ماده حاجب داخل وریدی داده می شود و اسکن می شود. با استفاده از این روش می توان محل ترومبوز و شاخه آسیب دیده شریان ریوی را به دقت تعیین کرد. در صورت مشکوک بودن به آمبولی ریه، سی تی آنژیوگرافی اسپیرال انجام می شود. به بیمار ماده حاجب داخل وریدی داده می شود و اسکن می شود. با استفاده از این روش می توان محل ترومبوز و شاخه آسیب دیده شریان ریوی را به دقت تعیین کرد. |
| تصویربرداری رزونانس مغناطیسی (MRI) | این مطالعه به تجسم شاخه های شریان ریوی و تشخیص ترومبوز کمک می کند. |
| آنژیوپلمونوگرافی |  معاینه حاجب اشعه ایکس که در طی آن محلولی از ماده حاجب به شریان ریوی تزریق می شود. آنژیوگرافی ریه "استاندارد طلایی" در تشخیص آمبولی ریه در نظر گرفته می شود. عکسها رگهایی را نشان میدهند که با کنتراست آغشته شدهاند، و یکی از آنها به طور ناگهانی شکسته میشود - یک لخته خون در این مکان وجود دارد. معاینه حاجب اشعه ایکس که در طی آن محلولی از ماده حاجب به شریان ریوی تزریق می شود. آنژیوگرافی ریه "استاندارد طلایی" در تشخیص آمبولی ریه در نظر گرفته می شود. عکسها رگهایی را نشان میدهند که با کنتراست آغشته شدهاند، و یکی از آنها به طور ناگهانی شکسته میشود - یک لخته خون در این مکان وجود دارد. |
| بررسی سونوگرافی قلب (اکوکاردیوگرافی) | علائمی که با سونوگرافی قلب قابل تشخیص است: |
| سونوگرافی وریدها |  اسکن اولتراسوند وریدها به شناسایی عروقی که منشا ترومبوآمبولی شده است کمک می کند. در صورت لزوم، سونوگرافی را می توان با سونوگرافی داپلر تکمیل کرد، که به ارزیابی شدت جریان خون کمک می کند. اسکن اولتراسوند وریدها به شناسایی عروقی که منشا ترومبوآمبولی شده است کمک می کند. در صورت لزوم، سونوگرافی را می توان با سونوگرافی داپلر تکمیل کرد، که به ارزیابی شدت جریان خون کمک می کند. اگر پزشک سنسور اولتراسوند را روی ورید فشار دهد، اما فرو نریزد، این نشانه وجود لخته خون در لومن آن است. |
| سینتی گرافی | در صورت مشکوک بودن به آمبولی ریه، سینتی گرافی تهویه-پرفیوژن انجام می شود.
سینتی گرافی مناطقی از ریه را نشان می دهد که هوا وارد آن می شود، اما در عین حال جریان خون به آن ها مختل می شود. |
| تعیین سطوح d-dimer |  D-dimer ماده ای است که در طی تجزیه فیبرین (پروتئینی که نقش کلیدی در فرآیند لخته شدن خون دارد) تشکیل می شود. افزایش سطح d-dimer در خون نشان دهنده تشکیل لخته خون اخیر است. D-dimer ماده ای است که در طی تجزیه فیبرین (پروتئینی که نقش کلیدی در فرآیند لخته شدن خون دارد) تشکیل می شود. افزایش سطح d-dimer در خون نشان دهنده تشکیل لخته خون اخیر است. افزایش سطح d-dimers در 90٪ بیماران مبتلا به آمبولی ریه تشخیص داده می شود. اما در تعدادی از بیماری های دیگر نیز یافت می شود. بنابراین نمی توان به تنهایی به نتایج این پژوهش اعتماد کرد. اگر سطح d-dimers در خون در محدوده طبیعی باشد، این اغلب به ما امکان می دهد آمبولی ریه را حذف کنیم. |
رفتار
بیمار مبتلا به آمبولی ریه باید بلافاصله در بخش مراقبت های ویژه (واحد مراقبت های ویژه) بستری شود. در تمام مدت درمان، رعایت دقیق استراحت در بستر برای جلوگیری از عوارض ضروری است.درمان دارویی آمبولی ریه
| دارو | شرح | کاربرد و دوز |
| داروهایی که لخته شدن خون را کاهش می دهند |
||
| هپارین سدیم (هپارین سدیم) | هپارین ماده ای است که در بدن انسان و سایر پستانداران تشکیل می شود. آنزیم ترومبین را که نقش مهمی در فرآیند لخته شدن خون دارد، مهار می کند. | 5000 - 10000 واحد هپارین به طور همزمان به صورت داخل وریدی تجویز می شود. سپس - به صورت قطره ای 1000-1500 واحد در ساعت. دوره درمان 5-10 روز است. |
| نادروپارین کلسیم (فراکسیپارین) | هپارین با وزن مولکولی کم که از مخاط روده خوک ها به دست می آید. روند انعقاد خون را سرکوب می کند و همچنین اثر ضد التهابی دارد و سیستم ایمنی را سرکوب می کند. | دوره درمان 5-10 روز است. |
| انوکساپارین سدیم | هپارین با وزن مولکولی کم | 0.5-0.8 میلی لیتر به صورت زیر جلدی 2 بار در روز تزریق کنید. دوره درمان 5-10 روز است. |
| وارفارین | دارویی که سنتز پروتئین های لازم برای لخته شدن خون را در کبد مهار می کند. به موازات آماده سازی هپارین در روز دوم درمان تجویز می شود. | فرم انتشار: قرص 2.5 میلی گرم (0.0025 گرم). دوزها: در 1-2 روز اول، وارفارین با دوز 10 میلی گرم یک بار در روز تجویز می شود. سپس دوز به 5-7.5 میلی گرم 1 بار در روز کاهش می یابد. دوره درمان 3-6 ماه است. |
| فونداپارینوکس | داروی مصنوعی. عملکرد موادی را که در فرآیند لخته شدن خون شرکت می کنند سرکوب می کند. گاهی اوقات برای درمان آمبولی ریه استفاده می شود. | |
| ترومبولیتیک ها (داروهایی که لخته های خون را حل می کنند) |
||
| استرپتوکیناز | استرپتوکیناز از استرپتوکوک گروه بتا همولیتیکسی. آنزیم پلاسمین را فعال می کند که لخته خون را تجزیه می کند. استرپتوکیناز نه تنها روی سطح لخته خون عمل می کند، بلکه به داخل آن نیز نفوذ می کند. فعال ترین در برابر لخته های خونی که اخیراً تشکیل شده است. | طرح 1. تزریق داخل وریدی به صورت محلول با دوز 1.5 میلیون IU (واحد بین المللی) در مدت 2 ساعت. در این زمان تجویز هپارین متوقف می شود. طرح 2.
|
| اوروکیناز | دارویی که از کشت سلول های کلیه انسان به دست می آید. آنزیم پلاسمین را فعال می کند که لخته های خون را از بین می برد. برخلاف استرپتوکیناز، احتمال کمتری برای ایجاد واکنش های آلرژیک وجود دارد. | طرح 1. تزریق داخل وریدی به صورت محلول با دوز 3 میلیون واحد بین المللی طی 2 ساعت. در این زمان تجویز هپارین متوقف می شود. طرح 2.
|
| آلتپلاز | دارویی که از بافت انسان به دست می آید. آنزیم پلاسمین را فعال می کند که لخته خون را از بین می برد. خاصیت آنتی ژنی ندارد، بنابراین واکنش های آلرژیک ایجاد نمی کند و قابل استفاده مجدد است. روی سطح و داخل لخته خون عمل می کند. | طرح 1. 100 میلی گرم از دارو طی 2 ساعت تجویز می شود. طرح 2. |
اقدامات انجام شده برای آمبولی بزرگ ریه

- نارسایی قلبی. احیای قلبی ریوی (ماساژ غیر مستقیم قلب، تهویه مصنوعی، دفیبریلاسیون) انجام دهید.
- هیپوکسی(کم بودن اکسیژن در بدن) در نتیجه نارسایی تنفسی. اکسیژن درمانی انجام می شود - بیمار یک مخلوط گاز غنی شده با اکسیژن (40-70٪) را استنشاق می کند. از طریق یک ماسک یا از طریق کاتتر وارد شده به بینی داده می شود.
- دیسترس تنفسی شدید و هیپوکسی شدید. تهویه مصنوعی انجام دهید.
- فشار خون پایین (فشار خون پایین). بیمار از طریق قطره چکان با محلول های مختلف نمکی به صورت داخل وریدی تزریق می شود. آنها از داروهایی استفاده می کنند که باعث باریک شدن مجرای عروق خونی و افزایش فشار خون می شود: دوپامین، دوبوتامین، آدرنالین.
درمان جراحی آمبولی ریه
اندیکاسیون های درمان جراحی آمبولی ریه:- ترومبوآمبولی عظیم؛
- بدتر شدن وضعیت بیمار با وجود درمان محافظه کارانه؛
- ترومبوآمبولی خود شریان ریوی یا شاخه های بزرگ آن؛
- محدودیت شدید جریان خون به ریه ها، همراه با نقض گردش خون عمومی؛
- آمبولی مزمن ریه؛
- کاهش شدید فشار خون؛
 انواع عمل برای آمبولی ریه:
انواع عمل برای آمبولی ریه:- آمبولکتومی– رفع آمبولی این مداخله جراحی در اکثر موارد آمبولی حاد ریه انجام می شود.
- ترومبندارترکتومی– برداشتن دیواره داخلی شریان با پلاک چسبیده به آن. برای آمبولی مزمن ریه استفاده می شود.
اغلب با PE، در نتیجه افزایش فشار در شریان ریوی، بطن راست و دریچه سه لتی کشیده می شوند. در این مورد، جراح علاوه بر این، جراحی قلب را انجام می دهد - جراحی دریچه سه لتی.
نصب فیلتر ورید اجوف
 فیلتر کاوامش مخصوصی است که در لومن ورید اجوف تحتانی نصب می شود. قطعات جدا شده لخته های خون نمی توانند از آن عبور کنند و به قلب و شریان ریوی برسند. بنابراین، فیلتر ورید اجوف اقدامی برای جلوگیری از آمبولی ریه است.
فیلتر کاوامش مخصوصی است که در لومن ورید اجوف تحتانی نصب می شود. قطعات جدا شده لخته های خون نمی توانند از آن عبور کنند و به قلب و شریان ریوی برسند. بنابراین، فیلتر ورید اجوف اقدامی برای جلوگیری از آمبولی ریه است. نصب فیلتر ورید اجوف را می توان زمانی انجام داد که آمبولی ریه قبلاً یا از قبل رخ داده باشد. این یک مداخله درون عروقی است - نیازی به ایجاد برش در پوست نیست. پزشک یک سوراخ در پوست ایجاد می کند و یک کاتتر مخصوص را از طریق ورید ژوگولار (در گردن)، ورید ساب ترقوه (در استخوان ترقوه) یا ورید صافن بزرگ (در ران) وارد می کند.
به طور معمول، مداخله تحت بیهوشی سبک انجام می شود و بیمار درد یا ناراحتی را تجربه نمی کند. نصب فیلتر ورید کاوا حدود یک ساعت طول می کشد. جراح یک کاتتر را از وریدها عبور می دهد و پس از رسیدن به محل مورد نظر، یک توری را در لومن ورید وارد می کند که بلافاصله صاف و محکم می شود. پس از این، کاتتر برداشته می شود. بخیه در محل مداخله گذاشته نمی شود. برای بیمار استراحت در بستر به مدت 1-2 روز تجویز می شود.
جلوگیری
اقدامات پیشگیری از آمبولی ریه به وضعیت بیمار بستگی دارد:| وضعیت/بیماری | اقدامات پیشگیرانه |
| بیمارانی که به مدت طولانی در بستر استراحت بوده اند (زیر 40 سال، بدون عوامل خطر آمبولی ریه). |
|
|
|
| بیماران بالای 40 سال که تحت عمل جراحی قرار گرفته اند و دارای یک یا چند عامل خطر هستند. |
|
| شکستگی استخوان ران |
|
| جراحی در زنان برای تومورهای بدخیم دستگاه تناسلی. |
|
| اعمال بر روی سیستم ادراری. |
|
| حمله قلبی. |
|
| عمل بر روی اندام های قفسه سینه. |
|
| عمل بر روی مغز و نخاع. |
|
| سکته. |
|
پیش آگهی چیست؟
- 24 درصد از بیماران مبتلا به آمبولی ریه در عرض یک سال جان خود را از دست می دهند.
- 30 درصد از بیمارانی که آمبولی ریه در آنها تشخیص داده نشده و به موقع درمان نشده اند در عرض یک سال می میرند.
- با ترومبوآمبولی مکرر، 45٪ از بیماران می میرند.
- علل اصلی مرگ در دو هفته اول پس از وقوع آمبولی ریه، عوارض سیستم قلبی عروقی و ذات الریه است.
PE (یا به طور خلاصه آمبولی ریه) با تشکیل لخته خون در رگ های ریه همراه است. بسته به شریان آسیب دیده، ناحیه خاصی از بافت نرم خون رسانی را متوقف می کند. در نتیجه، ایسکمی بافت نرم ایجاد می شود.
فرد شروع به خفگی می کند و بدن دریافت اکسیژن کافی را متوقف می کند. خطر مرگ وجود دارد، بنابراین دانستن تکنیک های کمک های اولیه بسیار مهم است.
آمبولی ریه بسته شدن مجرای شاخه های شریان ریوی با یک قطعه لخته خون است که توسط پلاکت های چسبیده به یکدیگر تشکیل می شود. در این مورد، ترومبوز اصلی می تواند در خارج از اندام های سیستم تنفسی قرار گیرد.
در نتیجه تشکیل لخته، خون رسانی به ناحیه کوچکی از بافت نرم قطع می شود. به خاطر همین بخشی از ریه ها انتقال اکسیژن به خون را متوقف می کند. ترومبوآمبولی ایجاد می شود - وضعیتی که با خفگی به دلیل گسترش لخته های خون کوچک در رگ های ریه مشخص می شود.
فرآیند پاتولوژیک اغلب در حین جراحی رخ می دهد که خطر مرگ را 30٪ افزایش می دهد. بدون کمک پزشکی، 20 درصد بیماران در عرض 2 ساعت پس از شروع PE می میرند.
کد ICD-10
آمبولی ریه - I26. انفارکتوس، ترومبوآمبولی، ترومبوز شریان ها و وریدهای ریوی را شامل می شود. شامل سقط جنین پیچیده (O03-O07)، حاملگی خارج رحمی یا مولار (O00-O07، O08.2)، حاملگی، زایمان و نفاس (O88.-).
آمبولی ریه با ذکر Cor pulmonale حاد - I26.0، بدون ذکر - I26.9.
آیا ترومبوفلبیت ریوی وجود دارد؟
ترومبوفلبیت، بر خلاف ترومبوز، با التهاب دیواره رگ وریدی و به دنبال آن تشکیل ترومبوز مشخص می شود. از نظر تئوری، این بیماری می تواند هر سیاهرگی در بدن را تحت تاثیر قرار دهد. در همان زمان، در عمل بالینی، مشخص شد که این بیماری اغلب وریدهای سطحی صافن را تحت تأثیر قرار می دهد که در معرض تغییرات دما هستند.
شریان ریوی خون اشباع شده با دی اکسید کربن را حمل می کند. بنابراین، با ایجاد عفونت شدید دستگاه تنفسی، ایجاد ترومبوفلبیت ریوی امکان پذیر است. باکتری ها می توانند التهاب دیواره عروق را تحریک کنند که می تواند منجر به PE شود. این آسیب شناسی در موارد استثنایی در کمتر از 0.01٪ بیماران ایجاد می شود..
بیشتر اوقات، ترومبوآمبولی ریوی به دلیل ترومبوفلبیت در وریدهای اندام تحتانی ایجاد می شود. یک لخته خون در پاها تشکیل می شود که قسمت هایی از آن جدا شده و وارد رگ های ریه می شود.
با PE در بدن چه اتفاقی می افتد؟
برای تولید انرژی، واکنش های اکسیداتیو ثابت در داخل سلول ها اتفاق می افتد که معرف اصلی آن اکسیژن است. در طول تنفس، هوا وارد ریه ها می شود، جایی که آلوئول ها در آن قرار دارند.
حبابهای بافتی کوچک در شبکهای از مویرگها که در آن تبادل گاز اتفاق میافتد، درگیر میشوند. با کمک شریان ریوی، خون وریدی به آلوئول ها می رسد تا دی اکسید کربن آزاد شود و با مولکول های اکسیژن اشباع شود.
با ترومبوآمبولی، جریان خون در رگ آسیب دیده متوقف می شود، به همین دلیل تبادل گاز رخ نمی دهد. خون وارد شده به ریه ها از اکسیژن اشباع نمی شود. سلول های سراسر بدن تولید انرژی لازم برای حفظ عملکرد اندام ها را متوقف می کنند. در شرایط هیپوکسی، مرگ سلول های مغز و میوکارد شروع می شود، فشار خون کاهش می یابد و شوک ایجاد می شود.
در صورت عدم درمان، حمله قلبی و آتلکتازی (سقوط لوب ریه) رخ می دهد.
اپیدمیولوژی در بزرگسالان
PE در 500-2000 نفر در سال توسعه می یابد. آسیب شناسی نه تنها در حین عمل، بلکه در هنگام زایمان نیز رخ می دهد. میزان مرگ و میر زنان هنگام زایمان از 1.5% تا 3% در هر 10000 مورد متفاوت است. 2.8-9.2 درصد از زنان به دلیل عوارض در طول دوره توانبخشی جان خود را از دست می دهند.
علل و پاتوژنز
دلایل زیر می تواند باعث ایجاد PE شود:
- ترومبوز ورید عمقی اندام تحتانی، در 90٪ موارد با ترومبوفلبیت عارضه می شود.
- سپسیس عمومی؛
- آسیب شناسی قلبی عروقی با خطر بالای ترومبوز: بیماری ایسکمیک، تنگی میترال، فشار خون بالا، کاردیومیوپاتی، اندوکاردیت عفونی.
- ترومبوفیلی؛
- ترومبوز در ورید اجوف تحتانی؛
- نئوپلاسم های بدخیم در پانکراس، ریه ها و معده؛
- هموروئید؛
- دریچه قلب مصنوعی؛
- سندرم آنتی فسفولیپید
PE با آسیب به اندوتلیوم دیواره عروقی شروع می شود. دومی معمولاً اکسید نیتریک و اندوتلین تولید می کند که از اسپاسم عروقی و چسبندگی پلاکت ها جلوگیری می کند.
هنگامی که سلول های اندوتلیال آسیب می بینند، لخته شدن خون افزایش می یابد و ساب اندوتلیوم جریان خون در معرض دید قرار می گیرد. دومی موادی را در خون آزاد می کند که ترومبوز را تحریک می کند. پلاکت ها تبدیل فیبرینوژن به فیبرین را فعال می کنند و ترومبین تولید می کنند که پلاکت ها را به هم می چسباند.
فقط بخشی از ترومبوز روی دیواره رگ ثابت می شود. 80-75 درصد از لخته خون شل باقی می ماند و ممکن است پاره شود. پلاکت های شکاف از طریق رگ ها وارد بطن راست قلب می شوند. در طول مسیر، بخش تراشه شده ترومبوس می تواند به قسمت های کوچکتر سقوط کند.

از قلب، میکروترومب ها وارد گردش خون ریوی می شوند و شروع به گردش در رگ های ریه می کنند و باعث انسداد شاخه های شریان ریوی می شوند.
عواقب PE به اندازه و تعداد لخته های خون بستگی دارد. لخته های بزرگ خون رسانی به کل لوب ها و بخش های ریه را مختل می کند که منجر به هیپوکسی، اختلالات تنفسی و همودینامیک می شود:
- هیپرونتیلاسیون ریه ها؛
- شوکه شدن
- تاکی پنه؛
- قلب ریوی
در برخی موارد، اختلالات متابولیک ممکن است. لخته های کوچکتر باعث انفارکتوس ریوی می شوند.
عوامل خطر
عوامل زیر خطر ابتلا به PE را افزایش می دهند:
- استراحت طولانی مدت در بستر در شرایط پس از انفارکتوس و پس از سکته مغزی؛
- آسیب های قلبی عروقی: فیبریلاسیون دهلیزی، نارسایی قلبی، فشار خون شریانی، فاز فعال روماتیسم.
- فلج اندام، شکستگی یا بی حرکتی بدن برای بیش از 12 هفته؛
- عمل جراحی در اندام های حفره شکمی، اندام تحتانی و لگن کوچک؛
- استفاده از یک کاتتر ساکن در ورید مرکزی؛
- بارداری، زایمان زودرس؛
- بیماری های چرکی و التهابی؛
- استفاده طولانی مدت از داروها: هورمونی، دیورتیک ها، ملین ها، ضد بارداری های خوراکی.
- دیابت؛
- آسیب بافت همبند سیستمیک: لوپوس اریتماتوز، واسکولیت.

طبقه بندی TELA
هیچ طبقه بندی واحدی برای PE وجود ندارد. برای تعیین نوع آسیب شناسی از معیارهای زیر استفاده می شود:
- درجه آسیب به بافت ریه؛
- سرعت توسعه فرآیند پاتولوژیک؛
- شدت ترومبوآمبولی؛
- تظاهرات بالینی آمبولی ریه؛
- درجه اختلال در جریان خون
حجم ضایعه: توده ای، زیر جرمی، غیر توده ای
بر اساس میزان آسیب ریه، آمبولی ریه به 3 نوع تقسیم می شود:
- عظیم. در این شرایط، لخته های خون، خون رسانی به 50 درصد یا بیشتر از ریه ها را متوقف می کنند. شاخه اصلی شریان ریوی تحت تأثیر قرار می گیرد یا آمبولی ریه شروع می شود. نتیجه شوک و افت فشار خون سیستمیک است.
- زیر انبوه. از 30٪ تا 50٪ از عروق ریه تحت تأثیر قرار می گیرند: فرآیند پاتولوژیک بخش ها و لوب های اندام ها را جذب می کند. بیماران نارسایی بطن راست را تجربه می کنند.
- غیر عظیم. ترومبوآمبولی تا 30 درصد از حجم بستر عروقی دستگاه تنفسی تحتانی گسترش می یابد. PE بدون علامت است. ممکن است هیچ عواقبی نداشته باشد.
کلینیک و شدت
با توجه به شدت، اشکال زیر از PE متمایز می شود:
- سنگین. آسیب شناسی با اختلال در عملکرد تنفسی و اختلال همودینامیک مشخص می شود. تاکی کاردی به سرعت در حال توسعه، تنگی نفس شدید و شوک. به دلیل هیپوکسی، پوست رنگ آبی به دست می آورد. در برخی موارد، از دست دادن هوشیاری وجود دارد. در 60-40 درصد موارد، احساس اضطراب و ترس وجود دارد، درد پشت جناغ وجود دارد.
- در حد متوسط. ضربان قلب به 100-120 ضربه در دقیقه می رسد، فشار خون کاهش می یابد، تاکی پنه ایجاد می شود. بیمار درد در حفره پلور، سرفه، خلط همراه با خون دارد. فرد احساس ترس می کند، به طور دوره ای هوشیاری خود را از دست می دهد.
- سبک. نبض به 100 ضربه در دقیقه می رسد. هیپرونتیلاسیون ریه ها وجود ندارد، تنگی نفس کوتاه مدت ایجاد می شود. در موارد نادر، سرفه خشک ظاهر می شود، بیماران خون را تف می کنند.
درجات اختلال در خون رسانی به ریه ها
 3 شکل از تخلفات را طبقه بندی کنید:
3 شکل از تخلفات را طبقه بندی کنید:
- جزئي. بدون علامت می گذرد. لخته های کوچک بدون آسیب رساندن به تبادل گاز اصلی مویرگ ها را مسدود می کنند. عملکرد عروق آسیب دیده توسط شاخه های مجاور شریان فرض می شود.
- متوسط. ترومبوآمبولی متعدد شاخه هایی که به یکی از بخش های ریه منتهی می شود. آسیب شناسی به 30٪ از بافت ها گسترش می یابد.
- کامل. با تشکیل ترومبوس در شاخه مرکزی شریان ریوی با رکود یا کند شدن شدید جریان خون مشخص می شود. نتیجه نارسایی شدید تنفسی است.
طبقه بندی بالینی
با توجه به ویژگی های متمایز تصویر بالینی، انواع زیر از PE متمایز می شود:
- پنومونی انفارکتوس: PE در شریان های کوچک ایجاد می شود. بیماری پیشرونده با تنگی نفس حاد، خلط خون و تاکی کاردی مشخص می شود. نارسایی تنفسی هنگام حرکت به حالت عمودی ایجاد می شود. درد در محل آسیب اندام در ناحیه قفسه سینه به دلیل گسترش آسیب شناسی از طریق بافت پلور ایجاد می شود.
- تنگی نفس بدون انگیزه: پلی اتیلن از طریق عروق کوچک ریه ها پخش می شود. بیمار به طور دوره ای از تنگی نفس ناگهانی رنج می برد. با وجود عدم وجود آسیب شناسی قلبی ریوی، علائم کور ریوی وجود دارد.
- کور ریوی حاد: ترومبوآمبولی شریان های بزرگ رخ می دهد. بیمار دچار تنگی نفس ناگهانی می شود، فشار خون کاهش می یابد. ایجاد شوک قلبی و آنژین صدری در پشت جناغ مشاهده می شود.
پویایی شناسی
طبقه بندی آمبولی بر اساس سیر فرآیند پاتولوژیک نیز مهم است. انواع زیر از ترومبوز ریوی وجود دارد:
- دینامیک رعد و برق- مرگ در عرض 5-30 دقیقه رخ می دهد.
- دوره حادبیماری هایی که در آن علائم به طور ناگهانی پشت سر هم ظاهر می شوند: درد رترواسترنال، تنگی نفس، افت فشار خون، کور ریوی حاد.
- تحت حاد- با نارسایی قلبی و تنفسی، علائم پنومونی انفارکتوس و خلط لخته خون مشخص می شود.
- آسیب شناسی عود کننده: حملات مکرر تنگی نفس، علائم ذات الریه، از دست دادن هوشیاری.
تصویر بالینی
با توسعه PE، تنگی نفس بلافاصله ایجاد می شود. با شکست شریان های کوچک، بیمار هوای کافی ندارد، او شروع به وحشت می کند. با انسداد شاخه های مرکزی یک کالیبر بزرگ، خفگی مشخص همراه با سیانوز مشاهده می شود.
در 85 درصد موارد، تنگی نفس آرام است و با دم و بازدم پر سر و صدا همراه نیست.. بیماران در وضعیت خوابیده راحت هستند. نارسایی تنفسی منجر به تعدادی دیگر از علائم اختلال می شود.
علائم اختلالات مغزی
در حالت هیپوکسی حاد، با آسیب به شاخه های شریان ریوی با کالیبر بزرگ، نقض گردش خون مغزی مشاهده می شود. نورون های مغز مقدار لازم اکسیژن را دریافت نمی کنند، که باعث ایجاد علائم زیر می شود:
- اختلال هوشیاری؛
- غش کردن؛
- اختلال در هماهنگی حرکات؛
- افزایش دمای بدن تا +38 درجه سانتیگراد؛
- تیره شدن در چشم؛
- زوال شناختی؛
- سرگیجه و سردرد.
علائم در قلب و عروق
 دومین علامت شایع PE است درد قفسه سینه که از چند لحظه تا 12 ساعت طول می کشدبسته به میزان آسیب به سیستم تنفسی.
دومین علامت شایع PE است درد قفسه سینه که از چند لحظه تا 12 ساعت طول می کشدبسته به میزان آسیب به سیستم تنفسی.
با آمبولی ریوی شاخه های کوچک شریان ریوی، سندرم درد عملا احساس نمی شود، علائم پاک می شوند. ترومبوز عروق بزرگ منجر به درد طولانی مدت و دردهای کوبنده می شود. اگر آسیب شناسی به پلور گسترش یابد، درد خنجری در هنگام سرفه، حرکت و آه های عمیق رخ می دهد.
در موارد نادر، آسیب به یک شریان کوچک منجر به دردی می شود که شبیه به نشانه حمله قلبی است.
در بیشتر موارد، سندرم شکمی ایجاد می شود، به دلیل اختلال در بطن راست یا به دلیل تحریک عصب فرنیک ایجاد می شود. در چنین شرایطی درد در هیپوکندری سمت راست احساس می شود. با نارسایی بطن راست، رفلکس گگ و اتساع شکم ممکن است رخ دهد.
با PE، تاکی کاردی و کاهش فشار خون نیز ظاهر می شود.
اختلالات تنفسی
علاوه بر تنگی نفس حاد، 2-3 روز پس از شروع بیماری سرفه به عنوان یک علامت پنومونی انفارکتوس ایجاد می شود. در این حالت هموپتیزی در 30 درصد موارد مشاهده می شود. اختلال در تبادل گاز منجر به ایجاد گرسنگی اکسیژن در سلول ها می شود، بنابراین، در طی معاینه فیزیکی بیمار، سیانوز مشاهده می شود - پوست آبی.
چگونه قبل از انجام نظرسنجی احتمال را تعیین کنیم؟
در مرحله پیش بیمارستانی، شروع آمبولی ریه را نمی توان تعیین کرد. جلوگیری از توسعه فرآیند پاتولوژیک در حین جراحی و زایمان تقریبا غیرممکن است. برای متوقف کردن وضعیت حاد، احیا انجام می شود، بیمار به بخش مراقبت های ویژه منتقل می شود.
مراقبت های اورژانس پیش بیمارستانی: الگوریتم اقدامات
 اگر مشکوک به آمبولی ریه باشد لازم است با یک تیم امدادگر تماس بگیرید.پس از آن، باید به قربانی کمک کنید تا بنشیند یا با سر بلند شده در موقعیت افقی قرار گیرد. لازم است دندان های مصنوعی را از بیمار خارج کنید، قفسه سینه را از لباس آزاد کنید و از ورود هوای تازه به اتاق اطمینان حاصل کنید.
اگر مشکوک به آمبولی ریه باشد لازم است با یک تیم امدادگر تماس بگیرید.پس از آن، باید به قربانی کمک کنید تا بنشیند یا با سر بلند شده در موقعیت افقی قرار گیرد. لازم است دندان های مصنوعی را از بیمار خارج کنید، قفسه سینه را از لباس آزاد کنید و از ورود هوای تازه به اتاق اطمینان حاصل کنید.
زمانی که بیمار دچار هراس می شود، باید او را آرام کرد تا از افزایش تنفس و ضربان قلب در هنگام استرس جلوگیری شود. به بیمار غذا یا نوشیدنی ندهید. با ایجاد سندرم درد، لازم است به قربانی مسکن های مخدر داده شود. چنین داروهایی به کاهش بیشتر تنگی نفس کمک می کند. در صورت پایین بودن فشار خون، دادن نورولپتانالژزی ممنوع است.
درد در هنگام تنفس یا حرکت نشان دهنده ایجاد پنومونی انفارکتوس است. این موضوع باید در بدو ورود به پزشکان گزارش شود.
تا رسیدن آمبولانس باید نبض را بشمارید و فشار بیمار را اندازه بگیرید. شاخص ها باید به امدادگران گزارش شود. هنگامی که قلب و تنفس متوقف می شود، لازم است اقدامات احیا شروع شود: 2 بار تنفس دهان به دهان، نیشگون گرفتن بینی بیمار، متناوب با 30 فشار در ناحیه قلب.
برای مایع شدن ترومبوز، شروع درمان ضد انعقاد ضروری است. در شرایط بحرانی، تزریق 15000 واحد بین المللی هپارین به صورت داخل وریدی ضروری خواهد بود. تجویز دارو با ایجاد خونریزی و هموفیلی ممنوع است. در هنگام افت فشار خون، به جای هپارین، قطره چکان با رئوپلی گلوکین قرار داده شود.
تشخیص
اگر مشکوک به PE باشد هدف اصلی تشخیص، یافتن محل دقیق ترومبوز است. پس از آن، وظایف عبارتند از: ارزیابی میزان آسیب ریه و شدت فرآیند پاتولوژیک، تعیین اختلالات همودینامیک، ایجاد منبع آمبولی ریه. دومی برای از بین بردن ترومبوس اصلی، که یک لخته کوچک از آن جدا شده است، و برای جلوگیری از عود ضروری است.
در حین تشخیص، یک خاطره جمع آوری می شود، علائم آشکار شده ثبت می شود، معاینات ابزاری انجام می شود و آزمایش های آزمایشگاهی تجویز می شود.
روش های آزمایشگاهی
برای تشخیص PE آزمایشات آزمایشگاهی زیر انجام می شود:
- آزمایش خون عمومی و بیوشیمیایی؛
- لیپیدوگرام
- مطالعه ترکیب گاز خون؛
- تجزیه و تحلیل ادرار به عنوان بخشی از تشخیص افتراقی؛
- کواگولوگرام؛
- تعیین سطح D-dimers.
D-dimer ها محصولات فیبرینولیز هستند. به طور معمول، باید 500 میکروگرم از ترکیب وجود داشته باشد. افزایش غلظت این ماده نشان دهنده تشکیل ترومبوز اخیر است. هنگام تشخیص PE در 90٪ موارد، سطح D-dimers به عنوان حساس ترین روش اندازه گیری می شود.
روش های ابزاری
- الکتروکاردیوگرافی (ECG): با PE، نارسایی بطن راست و تاکی کاردی سینوسی ایجاد می شود، این تغییرات با استفاده از کاردیوگرام قابل ثبت است. در عین حال در برخی از بیماران هیچ نشانه ای از آمبولی ریه در نوار قلب مشاهده نمی شود. در 20 درصد از بیماران، کورپولمونال حاد را می توان با استفاده از کاردیوگرام به دلیل بارگذاری روی بطن راست تشخیص داد.
- اشعه ایکس قفسه سینه: در تصویر می توانید ارتفاع بالای گنبد دیافراگمی را از سمت توسعه آسیب شناسی رفع کنید. علائم اشعه ایکس - گسترش بطن راست و شریان ریوی نزولی راست، افزایش ریشه های ریه.

رادیوگرافی قفسه سینه در بیماران مبتلا به PE تایید شده در سمت چپ - آتلکتازی دیسکوئید در پس زمینه وجود مایع در حفره قفسه سینه و گسترش ریشه ریه، در سمت چپ - انفارکتوس ریوی ناشی از PE

انفارکتوس ریه راست در عکسبرداری با اشعه ایکس در یک بیمار با PE تایید شده


- اکوکاردیوگرافی: این روش به شما امکان می دهد اختلال عملکرد بطن راست، جابجایی سپتوم بین بطنی به سمت چپ را شناسایی کنید. در طول تشخیص، فشار خون بالا در گردش خون ریوی مشاهده می شود. در موارد نادر، لخته های خون در ناحیه قلب ثابت می شوند.
- توموگرافی کامپیوتری اسپیرال: در حین تشخیص، می توان محل لخته شدن خون را تشخیص داد. به بیمار ماده حاجب تزریق می شود که با استفاده از آن می توان تصویری سه بعدی از ریه ها به دست آورد. در طول عمل، بیمار باید نفس خود را برای چند ثانیه نگه دارد. روش تحقیق در مقایسه با آنژیوگرافی برای بیمار بی خطرتر است.
آمبولی شریان ریوی لوبار فوقانی در سمت چپ، با سی تی اسکن قفسه سینه با کنتراست تشخیص داده می شود، آمبولی به وضوح در لومن شریان مشاهده می شود (با فلش ها و دایره مشخص شده است)

آمبولی بزرگ ریه که در یک بیمار با توموگرافی کامپیوتری در هر دو شریان ریوی تشخیص داده شده است، ترومبوزهای هیپودنس (در پس زمینه خون متضاد) در شاخه های لوبار آنها مشاهده می شود.

نمونه ای از پنومونی انفارکتوس پلی سگمنتال که در بیمار مبتلا به PE شاخه های کوچک هر دو شریان ریوی در توموگرافی کامپیوتری تشخیص داده شده است.


- سونوگرافی وریدهای عمقی اندام تحتانی: این روش به شما امکان می دهد وجود لخته های خون در وریدهای پا را تعیین کنید که ممکن است علت آمبولی ریه باشد.
- سینتی گرافی تهویه-پرفیوژن: در طی عمل می توان نواحی ریه بدون خون رسانی را که هوا وارد آن می شود شناسایی کرد. سینتی گرافی تشخیص PE را با دقت 90 درصد ممکن می سازد.
- آنژیوگرافی- دقیق ترین روش برای تشخیص PE. با وجود دقت، این روش تهاجمی است و برای سلامتی بیمار بی خطر است. با آمبولی ریوی، با حذف آهسته ماده حاجب، باریک شدن شدید شریان ریوی رخ می دهد.

درمان: استانداردهای کمک های اولیه
درمان بر نجات جان بیمار و بازگرداندن جریان خون طبیعی به ریه ها متمرکز است. برای درمان بیمار به بخش مراقبتهای ویژه منتقل میشود و تا زمان برداشتن لخته در آنجا میماند. در بخش مراقبت های ویژه، کار سیستم های تنفسی و گردش خون با کمک تهویه مکانیکی پشتیبانی می شود.
در صورت وجود درد به بیمار مسکن داده می شود. برای از بین بردن ترومبوز، درمان با داروهای ضد انعقاد انجام می شود. در برخی موارد به دلیل درمان دارویی، ترومبوز خود به خود از بین می رود، اما اگر این اتفاق نیفتد، عمل تجویز می شود.
درمان بیماران مبتلا به PE حاد. گیلیاروف M.Yu.:
اصلاح همودینامیک و هیپوکسی
در صورت ایست قلبی، احیا انجام می شود. برای جلوگیری از هیپوکسی از اکسیژن درمانی استفاده می شود: اکسیژن را از طریق ماسک یا کاتتر بینی تزریق کنید. IVL در صورت آسیب به شاخه های بزرگ شریان استفاده می شود.
برای تثبیت فشار در عروق و جلوگیری از احتقان وریدی، محلول نمکی، آدرنالین یا دوپامین به صورت داخل وریدی تزریق می شود. داروهای ضد انعقاد برای بازگرداندن گردش خون در گردش خون ریوی تجویز می شوند.
درمان ضد انعقاد
درمان ضد انعقاد به جلوگیری از مرگ کمک می کند. در بخش مراقبت های ویژه، در معرض خطر بالای PE، هپارین سدیم به صورت داخل وریدی تجویز می شود. دوز دارو تحت تأثیر وزن بدن بیمار و زمان ترومبوپلاستین (aPTT) است. پس از 6 ساعت قطره چکان، هر 3 ساعت یک آزمایش خون برای نظارت بر APTT از بیمار گرفته می شود.
هپارین درمانی برای PE برای نارسایی کلیه، هموفیلی تجویز نمی شود. علاوه بر هپارین، در روز اول بستری برای بیمار وارفارین تجویز می شود که باید حداقل 3 ماه پس از ترخیص مصرف شود. دوز روزانه بسته به ویژگی های فردی بیمار و شدت آسیب شناسی توسط پزشک معالج تعیین می شود.

پرفیوژن مجدد
برای حذف ترومبوز و بازگرداندن جریان خون طبیعی، درمان خونرسانی مجدد انجام می شود. با خطر بالای ایجاد عوارض PE، ترومبولیز استفاده می شود. داروهای زیر برای حل کردن لخته خون استفاده می شود:
- استرپتوکیناز؛
- آلتپلاز
- اوروکیناز
در طول درمان ترومبولیتیک خطر خونریزی زیاد است. در 2٪ از بیماران خونریزی در مغز وجود دارد، در 13٪ موارد - خونریزی داخلی شدید.
جراحی بیمارستان
برداشتن ترومبوز توسط ترومبکتومی انجام می شود. در چنین شرایطی، جراح در محل ضایعه رگ برشی ایجاد می کند و با کمک ابزار لخته خون را خارج می کند. پس از برداشتن ترومبوز، محل برش بخیه می شود. در نتیجه، گردش خون طبیعی بازیابی می شود.
با وجود راندمان بالا، جراحی با خطر بالایی برای زندگی بیمار همراه است. فیلتر کاوا به عنوان درمان ایمن تری برای PE استفاده می شود.
نصب فیلتر ورید اجوف
فیلتر کاوا در بیمارانی که در معرض خطر آمبولی مکرر ریه هستند قرار داده می شود. نشانه این روش نیز وجود موارد منع مصرف داروهای ضد انعقاد است.
محصول است یک فیلتر توری که قسمت های شکسته لخته خون را می گیرد و از ورود آنها به رگ های ریه جلوگیری می کند.. Cava-fil از طریق یک برش کوچک در پوست قرار می گیرد و محصول را از طریق ورید فمورال یا ژوگولار عبور می دهد. این ابزار در زیر وریدهای کلیه ثابت می شود.

PE مکرر
در 30-10 درصد موارد، بیمارانی که آمبولی ریه داشته اند ممکن است عود بیماری را تجربه کنند. آسیب شناسی را می توان چندین بار تکرار کرد. بروز بالای اپیزودها با انسداد شاخه های کوچک شریان ریوی همراه است. دلایل بروز عود عبارتند از:
- نئوپلاسم های بدخیم؛
- آسیب شناسی قلبی عروقی؛
- ترومبوز ورید عمقی، همراه با تخریب تدریجی یک لخته خون بزرگ؛
- بیماری های قلبی عروقی و تنفسی؛
- انجام عملیات
توسعه مجدد آسیب شناسی علائم مشخصی ندارد، بنابراین تشخیص تقریبا غیرممکن است. در بیشتر موارد، علائم ظاهر شده با سایر بیماری ها اشتباه گرفته می شود.
تنها در صورتی می توان تشخیص دقیقی داد که از PE گذشته اطلاع داشته باشید و عوامل خطر را در نظر داشته باشید. بنابراین، روش اصلی تشخیصی شرح حال دقیق بیمار است. پس از بررسی، رادیوگرافی، نوار قلب، سونوگرافی اندام تحتانی انجام می شود.
آمبولی ریه مکرر می تواند منجر به عواقب زیر شود:
- فشار خون بالا در گردش خون ریوی؛
- بازسازی رگ های خونی در سیستم تنفسی تحتانی با تشکیل کورپولمونال.
- انسداد شاخه مرکزی شریان ریوی.
پیش آگهی ترومبوز ریوی
آسیب شناسی حاد می تواند منجر به ایست قلبی و تنفسی شود. در صورت عدم احیا، مرگ رخ می دهد. اگر مکانیسم های جبرانی بدن تحریک شود یا شریان های کالیبر کوچک تحت تأثیر قرار گیرند، بیمار نمی میرد. اما در غیاب درمان ضد انعقاد، اختلالات همودینامیک ثانویه ایجاد می شود.
با درمان به موقع، پیش آگهی مطلوب است- پس از برداشتن ترومبوز، بیمار به سرعت بهبود می یابد.
با هیپوکسی طولانی مدت، خطر آسیب مغزی وجود دارد که منجر به از دست دادن غیرقابل برگشت برخی از عملکردهای حیاتی یا توانایی های انسان می شود.
پیشگیری اولیه و ثانویه
در پیشگیری اولیه PE، درمان به موقع وریدهای واریسی، انجام درمان ضد انعقاد و پوشیدن جوراب های فشاری در صورت لخته شدن خون بالا ضروری است. پس از تولد کودک یا در دوره پس از عمل، لازم است به شدت توصیه های پزشکی را دنبال کنید. افرادی که در معرض خطر بالای ابتلا به PE هستند باید دو بار در سال آزمایش خون انجام دهند.
به عنوان یک اقدام پیشگیرانه ثانویه، باید از یک سبک زندگی سالم پیروی کنید:

- درمان بیماری های عفونی؛
- اجتناب از آسیب؛
- غذای سالم؛
- جلوگیری از چاقی؛
- اجتناب از استرس؛
- ورزش؛
- به مقدار زیاد مایعات بنوشید؛
- امتناع از عادت های بد
PE یک بیماری خطرناک است که نیاز به بستری فوری دارد. در بیشتر موارد، در زنان هنگام تولد کودک یا در طی یک عمل جراحی ایجاد می شود. برای از بین بردن ترومبوز، درمان با داروهای ضد انعقاد، ترومبکتومی، نصب فیلتر کاوا انجام می شود. با درمان به موقع، بیمار به طور کامل بهبود می یابد. در غیر این صورت، هیپوکسی ایجاد می شود و نارسایی مغز، قلب و تنفس را مختل می کند. برای کاهش خطر ابتلا به PE، تشخیص و درمان به موقع پاتولوژی های قلبی عروقی ضروری است.
ویدیو "سالم زندگی کن"
آمبولی ریه. سالم زندگی کن بخشی از انتشار در تاریخ 2016/11/28:
اکنون همه چیز را در مورد PE می دانید: در پزشکی چیست، چه چیزی باعث آن می شود، چگونه بیماری ریه را درمان کنید - اصول و رویکردهای مدرن برای درمان، و همچنین عواقب بیماری.
 محتوای اطلاعاتی این روش 90 درصد است. در مواردی که بیمار منع مصرف توموگرافی کامپیوتری دارد استفاده می شود.
محتوای اطلاعاتی این روش 90 درصد است. در مواردی که بیمار منع مصرف توموگرافی کامپیوتری دارد استفاده می شود.