Увеличение большого пальца ноги. Воспаляется и болит сустав большого пальца на ноге. Что нужно предпринять
Ног не такое уж и редкое явление, чтобы не уделить ему внимания, причем появляется такое состояние в несколько раз чаще у женщин, чем у мужчин. Разбирая вопрос, почему растут косточки около пальцев стопы нужно сделать акцент на том, что существует конкретное заболевание – 1-го пальца и шишки, связанные с травмами, артрозом и другими патологиями.
Предрасполагающие факторы, которые вызывают это заболевание, включают острую травму, такую как принудительное сгибание плантаций или дорсифлексия, укутывание пальца ноги, повторная микротравма, переломы в суставы или травма сокрушения. Это может также привести к износу обуви, которая слишком плотная в области ящика. Начало симптомов обычно коварно, но может возникнуть после острой травмы. Боль часто увеличивается с активностью. Позиции, такие как приседание, которые вызывают суставы с гиперэкстензией, также будут вызывать боль.
Причины развития заболевания
Для женщин туфли на высоком каблуке часто вызывают повышенный дискомфорт из-за гиперэкстензии и увеличения заклинивания сустава. Боль часто облегчается с отдыхом. После получения точной истории от пациента физическое обследование ног пациента является следующим шагом на пути к правильному диагнозу. В легких случаях артрита физический осмотр может выявить нежность или синовиальное утолщение суставного пространства. Сустав может появиться эритематозным вследствие воспаления. Гипертрофия костей и образование остеофитов часто ощутимы, если их не видно при обследовании.
Вальгусная деформация 1-го пальца сопровождается тем, что возле большого пальца, сам он искривляется и связано это в большинстве случаев с плоскостопием. не только плоскостопия, к примеру, если ступня испытывает давление или чрезмерные нагрузки в работе, при ношении неудобной обуви, то возникает процесс деформации, возникают наросты. Разберем подробно, что такое выпирающая косточка на большом пальце ноги, как лечить это состояние и что делать, чтобы наросты не стали увеличиваться.
Часто существует ограниченное движение или отсутствие движения сустава. Пациенты часто испытывают повышенную боль при пассивном диапазоне движения сустава. Это может быть связано с воспалением синовиальной ткани, капсулой, окружающей сустав, растяжением сухожилий, пересекающих сустав, или поражением мягких тканей между остеофитами. Пациенты могут также жаловаться на покалывание или повышенную чувствительность в результате компрессии нерва из-за остеофитов.
Точная история и физическое обследование могут привести к правильному диагнозу в большинстве случаев. Рентгеновские снимки стопы принимаются тщательно и исключают любые другие причины боли пациента. Противовоспалительные средства, такие как мотрин или ибупрофен, используются для уменьшения воспаления сустава. Инъекция стероида в суставе является еще одним вариантом уменьшения воспаления, хотя это может лишь временно облегчить боль. Для уменьшения стресса на суставе используются ортопедии и туфли с жесткой подошвой.
Стоит отметить, что косточки на ногах приносят сразу две неприятности, первая из которых связана с косметическим дефектом, особенно если шишка растет на женской ножке. Вторая неприятность более опасна, так как возникают различные симптомы (болезненность, отечность, нарушение чувствительности), влияющие на способность носить обувь, долго ходить, а иногда снять боль не так уж легко. Чтобы вылечить шишки на ногах нередко приходится проводить операции, так как помогают на ранних стадиях, когда кость мало выпирает. При этом лечение направлено на остановку прогрессирования и дальнейшего роста шишки на ногах. Разберем вначале причины, почему растет вопрос – как убрать косточку.
Ношение обуви с более низкими каблуками также уменьшит нагрузку на сустав. Варианты хирургического лечения зависят от тяжести артрита, возраста пациента и уровня активности. Дебридинг сохраняет совместное движение. Пациенты могут ходить на ногах в день операции в жесткой послеоперационной обуви, но просят ограничить их деятельность.
Как помочь себе?
Совместная замена или артропластика также могут сохранять движение сустава. Хотя сустав спасен артропластикой, существует множество неизбежных осложнений. Пациенты теряют способность отталкивать свой первый палец во время ходьбы, так как сухожильные привязанности теряются, вторично по причине необходимости удаления достаточного количества кости для размещения имплантата. Пациенты могут также развиваться большие деформации ног, из-за потери этих сухожилий. Пациенты часто болеют в других частях стопы, что может привести к переломам напряжения, так как изменения нагрузки на вес изменяются.
Причины
Самой распространенной причиной появления косточек считается плоскостопие, причем поперченного типа, когда уплощается свод в переднем отделе стопы, которая становится распластанной. Пальцы на ногах испытывают давление, отчего могут деформироваться. В первую очередь в процесс вовлекается , а именно 1-й плюснефаланговый сустав, головка плюсневой кости при этом выпирает, почему и возникает шишка.
Не рекомендуется выполнять совместную замену. При совместном слиянии первая плюснальная и проксимальная фаланга первого пальца ноги слиты вместе, что препятствует движению этого сустава. Соединение соединяется вместе с помощью пластин и винтов в положении для ходьбы. В послеоперационном периоде пациенты находятся в приманке в течение трех месяцев. Положительное воздействие на операционную стопу обычно разрешается через один месяц после операции. Через три месяца после операции пациент обычно переходит на физиотерапию и может прогрессировать до обычной активности, как переносимый.
Причины плоскостопия, а как следствия и вальгусной деформации связаны с такими факторами:
- чрезмерные нагрузки на стопы, связанные с работой, при которой человек вынужден много ходить, стоять, поэтому страдают продавцы, работники образования, заводов и фабрик;
- ношение неудобной обуви, которая сдавливает передний отдел стопы или имеет высокий каблук, кстати, поэтому чаще болеют женщины;
- лишний вес, причем необязательно страдают люди с ожирением, на стопе может формироваться косточка за период беременности, при гормональных сбоях, из-за сахарного диабета;
- получение травм на ногах, особенно если травматизации подвергаются пальцы, причем это могут быть вывихи, переломы, растяжения и разрывы связок.

Совместное слияние позволяет осуществлять нормальное отталкивание с большим пальцем, что необходимо для нормальной ходьбы. При первом метаартофаланговом совместном слиянии бег ограничен, а пятки, превышающие один дюйм, могут быть трудно изнашиваться. Отек после любой процедуры на ноге может длиться до 6 месяцев после операции.
Дэвид Початко - специалист по стопке и лодыжке, который является сертифицированным ортопедическим хирургом. Он закончил стипендию на ногу и лодыжку в Университете Эмори в Атланте, штат Джорджия. Один из сотрудников Американской академии ортопедической хирургии, он специализируется на уходе за ногой и лодыжкой и оказывает помощь многим людям, включая многих раненых профессиональных спортсменов.
Шишка на пальцах нередко возникает у спортсменов, которые дают нагрузки на ноги. В группу риска входят футболисты, люди, занимающиеся танцами, гимнастикой, балетом. С прогрессированием болезни – плоскостопия, появляются косточки не только на 1-м пальце, но и на других пальцах на ногах, при этом пальцы становятся в форме молоточков.
Что нужно предпринять?
Он хотел бы помочь вам справиться со своей ногой и лодыжкой. Часто это происходит после ношения пары туфель, которые не имеют такой поддержки, как обычно, при увеличенной ходьбе. Иногда бегуны испытывают это после того, как они увеличили тренировку, или если обувь изношена и не была заменена. раз нет причин для того, почему это началось. Многие проблемы и ноги являются механическими, и эта конкретная проблема не является исключением. С механической точки зрения примерно 50% нагрузки на несущую способность передних стоп несет большой палец и кости, стоящие за ним, включая первую плюсневую железу. Остальные 50% распределены среди второй третьей четвертой и пятой плюсневой кости и соответствующих метаартофаланговых суставов. Вся эта область также описывается как «шарик стопы». Очень распространенная проблема возникает, когда первая плюсневая мышца не нести свою соответствующую нагрузку на весовую нагрузку, и поэтому повышенная нагрузка смещается на оставшиеся третью четвертую и пятую метатарзалы. Со временем эта капсула может быть полностью разрушена, а второй палец вывихнут из плюсневой головки. После первоначального физического осмотра вашей стопы и лодыжки нам обычно понадобится рентген для оценки структуры стопы. Глядя на ногу в положении с положением веса и походкой, также может быть очень полезно. Диагностическая ультразвуковая визуализация может обеспечить превосходное изображение связанных структур, включая капсулу. Ортопедии, такие как идеальные. Вся цель состоит в том, чтобы получить первую метатарзалу, чтобы иметь больший вес, а второй плюсневой меньше веса, металазарный рост, включенный в ортопедию, которая поднимает 2-3 метатарзала, идеально подходит для этой цели. Кроме того, чтобы сдвинуть часть фазы тяжелой нагрузки на походку с передней части стопы и разрешить более длительный период времени с фазой удара пятки походки. Некоторые из них могут быть довольно сложными, включая как ортопедию, так и соответствующие рекомендации для обуви. Но весьма впечатляет то, что можно сделать, изменив механику с помощью стельки для ног с метатарзальным поднятием. Другие простые вещи, которые могут помочь включить избегать ходить босиком у себя дома, агрессивные растяжки теленка и ночную шину. Наконец, некоторые из наших пациентов имеют такие выраженные основные структурные проблемы, что они должны быть исправлены, чтобы решить проблему. Многие из этих пациентов нуждаются в хирургическом вмешательстве. Многие пациенты будут жаловаться на боль в этой общей области, и веб-диагноз может привести к неправильной самодиагностике. Правильное определение причины боли - это первый шаг к правильному лечению состояния.
- Еще одной подкатегорией капсулы является подошвенная пластина.
- Это включает как обувь, так и ортопедию.
Не всегда виною шишек на стопах является плоскостопие. К фактору риска можно отнести артроз, характеризующийся воспалительным процессом в суставах, из-за чего они разрушаются, деформируются, нарушается их питание. Артрозу свойственно поражать мелкие суставы пальцев рук и ног, поэтому поражение плюснефаланговых суставов не является редкостью. Приводят к артрозу такие же причины, что и к плоскостопию – это нагрузки, нарушенный обмен веществ, травмы, ношение узкой обуви. А также артроз может быть связан с нехваткой витаминов и минералов в организме и являться возрастной патологией.
Главным признаком буйона является большой палец, указывающий на другие пальцы ног на одной и той же ноге, что может привести к тому, что кость стопы, прикрепленная к ней, будет выходить наружу. Они спросят вас о ваших симптомах и осмотрите вашу ногу. В некоторых случаях рентген может быть рекомендован для оценки тяжести вашего буйона.
Диагностика и лечение
Любой может развить буйон, но они чаще встречаются у женщин, чем у мужчин. Это может быть из-за стиля обуви, который носят женщины. Точная причина буйнов неизвестна, но они, как правило, работают в семьях. Считается, что носить плохо подходящие туфли делает хуй хуже.
Причины формирования косточек могут скрываться в ревматизме, который приводит к артриту, дегенеративному процессу, развивающемся в суставах. Подагра опасна для суставов, так как происходит поражение костной поверхности кристаллами уратов. При подагре нарушается обмен пуринов, отчего не до конца выводится мочевая кислота, связано это с нарушенным обменом веществ, несоблюдением диеты и патологией внутренних органов. Некоторые медикаменты приводят к нарушению выведения мочевой кислоты
Как с помощью боли определить заболевание?
Также считается, что у более вероятных случаев встречаются кусочки у людей с необычайно гибкими суставами, поэтому у детей иногда возникают кусочки. Существует множество вариантов лечения для буйнов. Вначале обычно проводятся нехирургические процедуры, включая обезболивающие, ортопедические и подушечные подушечки.
Тем не менее, это может только помочь уменьшить симптомы булочек, таких как боль. Они не улучшают внешний вид вашей ноги. Хирургия может быть рассмотрена, если ваши симптомы серьезны и не реагируют на нехирургическое лечение. Тип операции будет зависеть от уровня деформации, тяжести ваших симптомов, вашего возраста и любых других связанных с этим состояний.
Иногда шишка на стопе не связана ни с одной перечисленной причиной, виной этой патологии являются травмы.
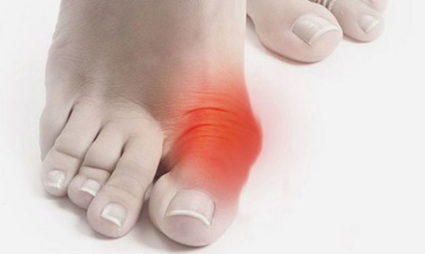
Симптоматика
При косточках на ногах на ранних стадиях возникает косметический дефект, проявляющийся не только образованием шишки, но и отклонением большого пальца вовнутрь. В области шишки наблюдается гиперемия кожных покровов, частая омозоленность из-за трения о поверхность обуви, из-за ношения носков. Если шишки появляются на обеих стопах, то, вероятнее всего, причина состояния – плоскостопие, если проблема односторонняя, то вызвать дефект могли травмы и другие поражения плюснефалангового сустава.
Если к ним не относятся, они могут привести к дальнейшим проблемам. Например, они могут вызвать артрит в вашем большом пальце и выталкивать ваш второй палец на место. Проблемы могут развиваться и после операции на грудной клетке. Хотя операция, как правило, эффективна, иногда могут появляться булочки.
Причины воспаления сустава
Жесткость в носовых суставах необходимость дальнейшей хирургии. . Лучший способ уменьшить ваши шансы на разработку булочек - это носить обувь, которая подходит должным образом. Обувь, которая слишком плотная или имеет высокие каблуки, может заставить ваши пальцы ноги вместе. Бунионы встречаются редко в популяциях, которые не носят обувь.
Всего выделяю 4 стадии вальгусной деформации, при этом ранняя 1-я стадия характеризуется отклонением пальца до 20 градусов, болит косточка редко и слабо. Когда проходит первый этап развития деформации, наступает второй этап – сильное отклонение пальца и образование видного нароста. Палец смещается до 30 градусов, болит косточка при нагрузке, то есть когда человек ходит, в момент надевания и снимания обуви. Несколький эффект боли дает сдавливание мягких тканей, включая нервные окончания, почему может нарушаться чувствительность.
Удостоверьтесь, что ваши ботинки правильного размера и что у вас достаточно места, чтобы свободно перемещать пальцы. Лучше избегать носить обувь с высокими каблуками или заостренными пальцами. Однако возможные причины могут включать. Генетические артриты, другие состояния и синдромы, такие как церебральный паралич и синдром Марфана, плохо подгоняющие обувь. Если у других членов вашей семьи есть кусочки, ваш риск их развития увеличивается. Тем не менее, это не означает, что вы обязательно разберетесь.
Типы артрита, которые, как полагают, вызывают буйоны. Ревматоидный артрит - воспаление и боль в суставах из-за иммунной системы, атакующей суставную подагрувую подагру - тип артрита, который обычно влияет на псориатический артрит большого пальца ноги - тип артрита, связанный с псориазом кожи. Артрит в носке также может развиваться в результате буйона.
При 3-й стадии отклоняется палец уже на 40-50 градусов, что приносит серьезный дискомфорт человеку, косточка начинает болеть не только после нагрузки, но и в состоянии покоя. Если надавить на шишку, то боль сильно усилится. Палец горячий на ощупь, покрывается мозолями, которые могут воспаляться. Человеку перестает подходить привычная обувь, причем ношение любой обуви увеличивает проявление болезненности.
4-я стадия считается периодом возникновения осложнений. Палец сильно деформирован, отклоняется больше чем на 50 градусов, отчего искривляются и другие пальцы, могут появляться новые косточки. Человек ничего не может сделать, чтобы избавиться от боли, гиперемии и дискомфорта. Человеку с вальгусом угрожают такие осложнения:
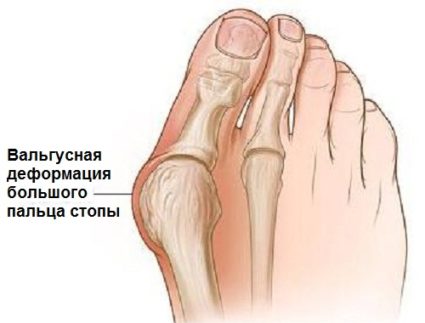
Разберем, что делать, чтобы не допустить осложнений и сильного прогрессирования вальгусной деформации. Не стоит забывать, что не только артрозы, остеопорозы приводят к вальгусу, но и наоборот, искривление сустава является предрасполагающим фактором к ряду патологий.
Лечение
Лечение косточек на ногах займет у человека немало времени, при этом выбор варианта лечения и исход болезни зависит от запущенности процесса. Всегда есть вариант удалить косточку хирургически, на такой способ имеет отрицательные стороны. В первую очередь хирургический способ лечения шишки подразумевает травматизацию тканей, после операции остается рана, на что потребуется период восстановления. Во вторую очередь существует риск осложнений – занесения инфекции, потери чувствительности.
Проводится остеотомия, при которой часть плюсневой кости пересаживается, или назначается имплантация. После операции не рекомендуется сразу садиться за руль, давать нагрузки на ноги, а также могут потребоваться перевязки и мази, чтобы не допустить осложнений. Чтобы избежать операции, нужно начинать лечить косточки в момент, когда они появляются, так как существует маленький шанс вылечить уже развившуюся деформацию консервативно.
Консервативное лечение включает основные этапы лечения. Первый этап совместный, при нем нужно соблюдать режим, уменьшить нагрузки на ноги, не носить неудобную обувь. Врачи рекомендуют носить ортопедическую обувь, особенно когда выявляется плоскостопие.
Для остановки прогрессирования патологии и для того чтобы снимать симптомы боли и дискомфорта применяются ортопедические шины-корректоры. К примеру, можно взять халлюфикс – вальгусную ортопедическую шину, которую можно носить как днем, так и ночью. Такое средство разгрузит передний отдел стопы, улучшить кровоснабжение и питание тканей и суставов.
Халлюфикс рекомендовано использовать по несколько часов в дневное время и оставлять на ночь. Выделяют и другие корректоры, некоторые из которых нужно носить целый день, другие ночь. В выборе шины всегда поможет врач. Применяя шины, специальную обувь можно проводить лечение в домашних условиях, дополнительно применяя народные методы – различные компрессы, примочки, ванночки.
Чтобы убирать симптомы боли, может потребоваться прием медикаментов. При сильной боли и воспалении назначаются препараты группы НПВС – Диклофенак, Ибупрофен, Кеторолак. Снимают болезненность мази, крема, гели. Если препарат, снимающий боль, не помогает, а состояние болезни запущено, то придется обратиться к врачу для проведения блокады. Не стоит забывать, что блокада выполняется с гормональными средствами, имеющими ряд побочных эффектов, поэтому предварительно нужно обследовать организм на наличие противопоказаний.
Как и для многих заболеваний суставов, врачи назначают физиотерапию. Популярностью пользуется лечение электрофорезом, ударно-волновой терапией, а также применяются грязевые аппликации, дарсонваль, бальнеолечение. Чтобы остановить дальнейший рост шишки, нужно заниматься ЛФК, так как гимнастика для пальцев и стопы укрепляется мышцы и связки и не дает искривляться пальцу дальше . В период реабилитации хорошо помогают валики, располагаемые между пальцев.
Может и не появиться, даже при плоскостопии, если его начать своевременно лечить. Для этого при проблемах со стопами, при артрите, артрозе нужно носить ортопедическую обувь, заниматься лечебной гимнастикой, не переутомлять ноги. Нельзя допускать нехватки витаминов и минералов в организме, для чего рекомендован их курсовой прием.
Ноги получают большую нагрузку при двигательной активности человека, и даже когда он находится в состоянии покоя. Заболевания опорно-двигательного аппарата доставляют людям множество неудобств, различные виды физической боли и даже внешние дефекты.
Увеличение большого пальца ноги – болезнь вальгусной деформации первого пальца стопы. Еще ее называют шишка или косточка из-за внешнего эффекта образования на большом пальце шишки. Причин возникновения патологии может быть несколько. В основном это происходит из-за различных болезней группы артрита – артрит, артроз, остеоартроз, бурсит стопы.
Симптомы заболевания
Воспаление может происходить в любом месте и доставлять сильную боль и дискомфорт при ходьбе. Могут развиться осложнения, которые нанесут вред всей ноге и понадобится помощь хирурга. Лучше не доводить до такого состояния и обратиться к врачу при появлении первых симптомов:
- Появление опухоли,
- Боль в суставе
- Изменение цвета кожи в месте воспаления,
- Повышение температуры.
Это общее состояние, характерное для всей группы заболевания, в том числе и при вальгусной деформации пальца. Хотя у этого заболевания есть несколько причин появления:
- Поперечное плоскостопие,
- Генетическая предрасположенность,
- Ношение неудобной обуви,
- Травмы сустава и фаланг большого пальца,
- Косолапость.
Основные стадии
Все это приводит к постепенному смещению первой фаланги большого пальца и его искривлению. Очень часто такое встречается у женщин. Считается, что это из-за тесной обуви на высоком каблуке. Бесспорно, этот фактор оказывает влияние на развитие заболевания, но редко становится его причиной. Специалисты выделяют несколько стадий развития болезни:
- Ранняя,
- Средняя,
- Запущенная.
Каждая стадия порождает другую, если не оказывается своевременного и должного лечения. При запущенной форме деформация касается всех пальцев ноги. Увеличение большого пальца ноги может также быть свидетельством лишнего веса и нарушенного метаболизма. Стопы в таком случае испытывают еще большую нагрузку.
Диагностика и лечение
Указанные симптомы должны стать сигналом к немедленному посещению врача. Кроме увеличения косточки могут развиваться другие инфекционные поражения костей и суставов, которые необходимо исключить или обнаружить, и также лечить. Основной мерой при диагностировании является рентген. Он более точно покажет образование, воспаление и размеры увеличенной шишки или кости. Уже, исходя из этого, ортопед, совместно с хирургом, может назначить подходящее лечение.
Как и при любом заболевании, способы лечения в данном случае делятся на два – консервативное и хирургическое вмешательство. В первом случае это:
- Ортопедические принадлежности – специальная обувь, стельки, супинаторы;
- Стяжки для выравнивания стопы;
- Специальные ортопедические шины. Современные производители даже готовы облегчить страдания пациентов и изготавливают их для ношения в обуви;
- Посещение массажиста;
- Различные ванны для ног с применением масел и отваров;
- Медикаментозные средства противовоспалительного и обезболивающего действия.
Если болезнь быстро прогрессирует, или была обнаружена на средней или запущенной стадии придется делать операцию. Хотя современные медицинские технологии позволяют проводить ее с минимальным риском. Больной встает на ноги уже через день, после процедуры и через 4 дня его обычно выписывают. Для восстановления показаны массаж, не большие физические нагрузки, ношение удобной обуви.









