الانسداد الرئوي. الجلطات الدموية: الأعراض والأسباب والتصنيف والتشخيص والعلاج أسباب الجلطات الدموية
جهاز الدورة الدموية لدى الإنسان يشبه إلى حد كبير الشجرة، حيث الشرايين الكبيرة هي الشريان الرئوي والشريان الأبهر، أما الأوعية الدموية الصغيرة فتعمل كفروع. نظرا لخصائص كل كائن حي والعديد من العوامل، فإن سمك الدم المتدفق عبر الأوردة يختلف من شخص لآخر. ويكمن الخطر في أن جلطات الدم يمكن أن تتشكل في الأوعية نتيجة للجلطات الدموية. ما هي الجلطات الدموية في الأطراف السفلية، وما هي أسباب حدوثها، وكذلك ما هي أعراض وملامح علاج هذا المرض، وسوف ننظر أبعد من ذلك.
ما هو الجلطات الدموية
الجلطات الدموية هي مرض غير مستقل. ويحدث نتيجة لعمليات مرضية مختلفة في الجسم، والتي تسببت في تكوين جلطات الدم.
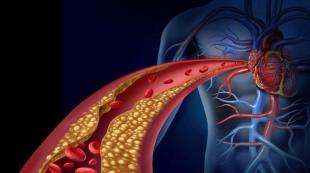
الجلطات الدموية هي انسداد الأوعية الدموية بواسطة خثرة تنفصل عن المكان الذي تشكلت فيه وتدخل الدم المنتشر. هي جلطة دموية تكونت بسبب تنشيط نظام تخثر الدم، وقد تكون استجابة لتلف جدار الوعاء الدموي. تمنع الجلطة تدفق الدم في الوعاء مثل المكونات، ونتيجة لذلك، تطور نقص التروية.
في أغلب الأحيان، يتطور علم الأمراض في الوريد الأجوف السفلي، وهذا يهدد بتطور الجلطات الدموية في الشرايين الرئوية، والشريان الأورطي، وكذلك انسداد الأوعية الدموية في الأجزاء اليسرى من عضلة القلب.
تعتبر الجلطات الدموية خطيرة في المقام الأول لأنها يمكن أن تثير تطور الغرغرينا في الأطراف.
أسباب الجلطات الدموية
يتم استفزاز ضعف تدفق الدم في شرايين الأطراف السفلية في المقام الأول عن طريق أمراض القلب والأوعية الدموية، مما يزيد من خطر جلطات الدم، فهي تمثل 95٪ من جميع الأسباب. وتشمل هذه الأمراض التالية:
- اعتلال عضلة القلب.
- عيوب القلب.
- رجفان أذيني.
- ضعف الدورة الدموية في عضلة القلب.
- الروماتيزم مع تلف صمامات القلب.
- تصلب الشرايين.
- تمدد الأوعية الدموية في الأوعية القلبية.
- التهاب الشغاف الإنتاني المعدي.

هناك أيضًا عدد من الأسباب الأخرى التي يمكن أن تساهم في تطور الجلطات الدموية في الأطراف السفلية:
- إصابات الساق.
- أمراض الدم المختلفة.
- أمراض جهازية.
- زيادة مستويات السكر في الدم.
- ارتفاع نسبة تخثر الدم.
- أمراض الأورام.
- شكل حاد من الدوالي.
- الإفراط في استخدام الأدوية وسوء استخدامها.
نتيجة لهذه الظروف، تتطور الجلطات الدموية في أوعية الأطراف السفلية. هذا هو بالضبط ما يحدث:
- يتغير تكوين الدم، وتزداد لزوجته.
- يتباطأ تدفق الدم عبر الأوعية والأوردة.
- تلف جدران الأوعية الدموية.

المجموعات المعرضة للخطر
يجدر قول بضع كلمات عن أولئك المعرضين للخطر. في هذه الفئة من المرضى تكون احتمالية تطور الجلطات الدموية في شرايين الأطراف السفلية كبيرة. تشمل هذه المجموعة:
- العاملين في المكتب.
- الأشخاص الذين يعانون من الخمول البدني.
- العمل في منصب واحد طوال اليوم.
- المرضى الذين يعملون في الصناعات التي تتطلب عملاً بدنيًا ثقيلًا.
في خطر أيضا:
- الأشخاص الذين تزيد أعمارهم عن 55 عامًا.
- حامل.
- الأشخاص الذين يعانون من السمنة المفرطة.
- بعد أن عانت من ولادة مرضية.
- أولئك الذين خضعوا لعملية جراحية.
- تناول وسائل منع الحمل الهرمونية.

أود أيضًا أن أشير بشكل خاص إلى أن الجلطات الدموية في عروق الأطراف السفلية غالبًا ما يتم ملاحظتها لدى محبي التبغ. يزيد التدخين من احتمالية الإصابة بجلطات الدم.
مراحل تطور المرض
هناك أربع مراحل من التطور
- في حالة الراحة، ليس لدى المريض أي شكاوى. عندما يكون هناك حمل على الأطراف السفلية، في بعض الأحيان يكون هناك شعور بالثقل في الساقين وألم طفيف. يحدث التعافي بسرعة بعد الراحة.
- يتم الحفاظ على النشاط الحركي. يظهر تورم وألم شديد وفقدان الحساسية في مناطق من الجلد. تصبح الأرجل شاحبة وتصبح باردة.
- يتطور نقص تروية الأنسجة. ما يصل إلى 3 ساعات، تغييرات قابلة للعكس. في هذه الحالة يكون هناك ألم شديد ولا يوجد نبض وحساسية. بعد 6 ساعات، سيحدث الجمود المشترك.
- تطور الغرغرينا وظهور البقع البنية.
كل هذه العمليات تتطور بسرعة كبيرة، لذلك عليك أن تعرف ما هي أعراض الجلطات الدموية في الأطراف السفلية. دعونا نفكر فيها أكثر.

أعراض المرض
لا ينبغي تجاهل الشروط التالية:
- الشعور ببرودة القدمين حتى عندما تكون دافئة.
- ألم حاد في الساقين يظهر بشكل غير متوقع.
- ضعف في الساقين مما يمنع حرية الحركة.
- تنميل في الساقين، ووخز.
- آلام في العضلات، وتشنجات في الساق.
- ضعف الإحساس في منطقة أسفل الساق أو القدم أو الفخذ.
- الجلد شاحب وبارد.
- لا يوجد نبض الأوعية الدموية.
مثل هذه الأعراض يجب أن تنبهك. إذا كان هناك بالفعل توسع في الأوردة، فقد يساهم ذلك في تطور الجلطات الدموية.
الشيء الرئيسي هو عدم إضاعة الوقت وطلب المساعدة في الوقت المناسب، حيث تموت الأنسجة بسرعة.
تشخيص المرض
تعتمد طريقة التشخيص التي يجب استخدامها على موقع علم الأمراض.
في حالة الاشتباه بالجلطات الدموية، يتم استخدام طرق الفحص التالية:
- تحديد D-dimer. القراءة ضمن النطاق الطبيعي تستبعد عمليا الانسداد.
- الموجات فوق الصوتية لأوردة الأطراف مع تصوير الدوبلر. في هذه الحالة، يتم تصور جلطات الدم في الأوردة الطرفية.
- تصوير الأوعية.
- التصوير المقطعي والتصوير بالرنين المغناطيسي. يسمح لك بتحديد تكوين جلطة دموية في أي مكان. يستخدم على نطاق واسع في خطر الإصابة بالانسداد الرئوي والجلطات الدموية الشديدة.
- الموجات فوق الصوتية وتخطيط القلب للقلب.
- الأشعة السينية الصدر. يستخدم في حالة الاشتباه في الإصابة بالانسداد الرئوي.
لإجراء فحص كامل، يوصف للمريض فحص دم عام واختبار البول واختبارات أخرى لاستبعاد الأمراض الأخرى.

رعاية عاجلة للاشتباه في الإصابة بالجلطات الدموية
الجلطات الدموية في الأطراف السفلية مرض خطير وخطير للغاية. في حالة الاشتباه في انسداد الأوعية الدموية، يجب نقل المريض على وجه السرعة إلى المستشفى. وفي هذه الحالة يجب أن تكون الإجراءات كما يلي:
- تزويد المريض بوضعية أفقية.
- تجنب الحركة والحركة.
- المحافظة على الراحة في الفراش.
إذا كانت الحالة شديدة، إذا لزم الأمر، يتم تنفيذ التدابير التالية في مؤسسة طبية تحت إشراف الطبيب:
- يتم إدخال قسطرة في الوريد.
- إجراء التهوية الميكانيكية.
- يتم إعطاء الأكسجين من خلال قسطرة الأنف.
يتم استخدام الأدوية التالية:
- "الهيبارين."
- "الدوبامين."
- "ريوبوليكليوكين".
- "يوفيلين."
- مضادات حيوية.
- المسكنات.
كيف يتم علاج الجلطات الدموية؟
للحصول على علاج فعال، من الضروري زيارة أخصائي في أقرب وقت ممكن إذا كان هناك اشتباه في مرض مثل الجلطات الدموية في الأطراف السفلية. يجب أن يكون العلاج شاملاً.
بادئ ذي بدء، سيصف الطبيب الأدوية المضادة للتخثر التي تساعد على تسييل الدم. من الضروري أيضًا إجراء العلاج للمرض الذي كان بمثابة قوة دافعة لتطوير مثل هذا المرض.
يتم استخدام مسكنات الألم والأدوية المضادة للالتهابات دائمًا تقريبًا.
يتم استخدام الأدوية التالية:
- "الهيبارين."
- "تينزابارين."
- "أوكروكيناز".
- "ستربتوكيناز".
- "فراكسيبارين".

توصف الأدوية عن طريق الوريد لمدة 10 أيام. في هذه الحالة، من الضروري المراقبة المستمرة لتخثر الدم - كل يومين. توصف أيضًا أقراص الوارفارين. يمكن وصف هذا الدواء لاستخدامه لمدة تصل إلى عام. يشار أيضًا إلى الأدوية المضادة للتشنجات ضد التشنجات.
يجب أن يهدف العلاج إلى استعادة الأنسجة وتحسين تدفق الدم في الأطراف السفلية.
إذا لم يقدم العلاج التأثير المطلوب، فقد تكون هناك حاجة لعملية جراحية. غالبًا ما تحدث إزالة جلطة دموية من أحد الأوعية الدموية عندما يكون هناك انسداد في الفخذ، ويمكن إجراء استئصال الخثرة في حالات الطوارئ عندما يصبح من الواضح أن العلاج لن يكون فعالاً.
بعد العملية يكون المريض تحت إشراف الطبيب، ومن أجل منع ركود الدم في الأوعية، يشار إلى ممارسة نشاط بدني معتدل في المراحل المبكرة.
الأطراف السفلية
إذا كان هناك بالفعل انسداد في الشرايين، فمن الضروري:
- اتبع توصيات طبيبك.
- تناول الأدوية الموصوفة بشكل منهجي.
- علاج الأمراض التي تزيد من خطر تجلط الدم على الفور.
- القيام بانتظام بالموجات فوق الصوتية لأوردة الساقين والحوض.
- ارتداء الملابس الضاغطة.
- لا تبقى في وضع واحد لفترة طويلة.
- يمارس.
- لا ترفع الأشياء الثقيلة.
- توقف عن التدخين.
- التمسك بالتغذية السليمة.
- شرب المزيد من السوائل.

يجب على النساء عدم تناول وسائل منع الحمل الهرمونية لفترة طويلة وارتداء الكعب العالي طوال اليوم.
الجلطات الدموية هي عملية انسداد الأوعية الدموية بجلطة دموية - جلطة دموية تشكلت لأسباب مختلفة في أوعية أخرى أو في القلب. في أغلب الأحيان، يتأثر الشريان الرئوي أو أوعية الدماغ أو الجهاز الهضمي أو الكلى أو الأطراف السفلية بالانسداد. الجلطات الدموية هي سبب شائع للمراضة والوفيات، وخاصة في المرضى البالغين. يهدف العلاج إلى خلق الظروف التي تمنع تكوين الخثرة. في بعض الحالات، تتم الإشارة إلى التدخل الجراحي في موقع الانسداد.
أسباب وآلية تطور الجلطات الدموية
يمكن تقسيم عوامل الخطر لمرض الانصمام الخثاري إلى عدد من الفئات، بما في ذلك تلك المتعلقة بخصائص المريض الفردية، والعقابيل الجراحية، وأمراض الدم.
ما هي العوامل المشتركة؟
- العمر أكثر من 40
- بدانة.
- استخدام هرمون الاستروجين بجرعات دوائية - وسائل منع الحمل عن طريق الفم أو العلاج بالهرمونات البديلة
- نمط الحياة المستقر أو الراقد بشكل رئيسي.
نوع من الحالات المرضية التي تؤدي إلى زيادة خطر الإصابة بالجلطات الدموية.
- الأورام الخبيثة.
- متلازمة الكلوية.
- احتشاء عضلة القلب مؤخرا.
- إصابة الحبل الشوكي بالشلل.
- كسور العظام الأنبوبية.

في كثير من الأحيان، تحدث الجلطات الدموية بعد العمليات، وخاصة في تجويف الحوض. تبلغ نسبة الإصابة حوالي 40-80٪، منها 10-20٪ ناتجة عن تكوين خثرة في أوردة الفخذ. بالإضافة إلى ذلك، يزداد خطر الإصابة بمرض الانصمام الخثاري مع استخدام مجازة الشريان التاجي وجراحة المسالك البولية وجراحة الأعصاب.
ما هي أمراض الدم التي تزيد من خطر الإصابة بالجلطات الدموية؟
- نقص مضاد الثرومبين الثالث.
- كثرة الحمر الحقيقية.
- بيلة الهيموجلوبين الليلية الانتيابية.
- ديسفيبيرينوجين الدم.
- طفرة البروثرومبين.
الجلطات الدموية هي علم أمراض مدروس بما فيه الكفاية، مما يسمح بإمكانية التشخيص والعلاج المتعمق، ولكن. وفي نفس الوقت يشكل خطرا على حياة المريض. على مر السنين من دراسة المرض، تراكمت بعض الخبرة التي تسمح لنا بالتنبؤ بتطور ظاهرة الانصمام الخثاري.
هناك عدد من عوامل الخطر المتزايدة لتطوير المرض.
- التغيرات المرتبطة بالعمر في نظام القلب والأوعية الدموية والدورة الدموية.
- مؤشر كتلة الجسم - يحدث الجلطات الدموية في كثير من الأحيان عند الأشخاص الذين يعانون من زيادة الوزن.
- التدخين يعزز تكوين جلطات الدم.
- دخول المستشفى خلال الأشهر الستة الماضية، والذي يرتبط بوضعية الاستلقاء لفترة طويلة.
- تاريخ الدوالي.
- فشل القلب الاحتقاني.
- فشل كلوي مزمن.
- انسداد رئوي مزمن.
- أمراض التهاب الأمعاء.
- الوصفات الطبية الحالية للأدوية المضادة للذهان.
استخدام وسائل منع الحمل عن طريق الفمعلى سبيل المثال، عقار تاموكسيفين، وكذلك العلاج بالهرمونات البديلة، تمت الإشارة إليهما كأسباب محتملة مستقلة لدى النساء.
تتكون آلية الجلطات الدموية من مزيج متسلسل من عاملين - تكوين جلطة دموية والعمليات التي تتطور بعد الانسداد.
تتكون الكتلة الصلبة للجلطة من الصفائح الدموية والفيبرين مع عدد قليل من خلايا الدم الحمراء والبيضاء المحاصرة. فرط تخثر الدم (زيادة تخثر الدم) أو انسداد الأوعية الدموية يؤدي إلى تكوين جلطة دموية - وهذه هي الأسباب الرئيسية الكامنة وراء تجلط الدم. يعد تكوين الخثرة عملية معقدة تعتمد على العديد من اضطرابات الدورة الدموية الميكانيكية الحيوية المختلفة التي تثيرها العوامل المسببة المذكورة أعلاه.
تجدر الإشارة إلى أن أساس تكوين جلطة دموية على جدار الوعاء الدموي هو دائمًا انتهاك للنعومة الجسدية للغشاء المبطن للسفينة - البطانة.
في أي الأماكن تكون جلطات الدم أكثر عرضة للتشكل ولماذا يكون الانسداد الرئوي خطيرًا؟

أماكن التوطين الأولية للخثرة هي في أغلب الأحيان أوعية الحوض والأطراف السفلية، لأنها الأكثر بعدا عن القلب. كلما ابتعدت الأوعية الدموية عن المركز، انخفض الضغط فيها وزادت صعوبة صعود الدم في الأوردة، على التوالي، يكون خطر اضطرابات الدورة الدموية أعلى.
المكان الثاني الأكثر شيوعًا لتكوين الخثرة هو التجاويف الداخلية لبطينات القلب مع ضعف نعومة الشغاف - الغشاء المتصل مباشرة بالدم. غالبًا ما يحدث تلف الشغاف مع التهاب الشغاف أو نتيجة لاحتشاء عضلة القلب.
غالبًا ما تكون الاضطرابات المدمرة لبطانة الأوعية الدموية الكبيرة، مثل تمدد الأوعية الدموية الأبهري، والتهاب الأبهر، والتهاب الأوعية الدموية، وتصلب الشرايين، هي سبب تكوين الخثرة.
يتم تسهيل فصل الجلطة الدموية المتكونة عن طريق:
- التغيرات المفاجئة في ضغط الدم.
- التأثير الميكانيكي على الأوعية الدموية في موقع الخثرة.
- رجفان أذيني.
بعد تمزق الجلطة الدموية من موقع التوطين الأولي، يتم إيصالها مع تدفق الدم إلى أماكن التجويف الضيق الأول - الشريان الرئوي، مما يسبب تمدد الوعاء الدموي في مكان الانسداد وإعاقة حركة الدم . بالإضافة إلى ذلك، فإن عملية الانسداد تحفز إطلاق عامل السيروتونين النشط في الأوعية الدموية، وبالتالي زيادة مقاومة الأوعية الدموية الرئوية. يؤدي انسداد الشرايين إلى تكوين فراغات سنخية ميتة في الرئتين وإعادة توزيع تدفق الدم، مما يؤدي إلى تقويض عمليات تبادل الغازات.
تحفيز المستقبلات المهيجة يسبب فرط التنفس السنخي، مما يؤدي، كقاعدة عامة، إلى منعكس تشنج قصبي، مما يزيد من تعقيد عملية التنفس.
تؤدي زيادة مقاومة الأوعية الدموية الرئوية إلى زيادة التحميل على البطين الأيمن للقلب، وزيادة التوتر على جدرانه، مما قد يؤدي في النهاية إلى توسع واختلال وظيفي ونقص تروية بنيته العضلية. وبهذه الطريقة، يتطور قصور القلب الحاد في النصف الأيمن من القلب، والذي غالبًا ما يؤدي إلى صدمة قلبية والموت.
أعراض الجلطات الدموية والرعاية الطارئة
يحدث تطور علامات الانسداد الرئوي بسرعة البرق. تظهر الأعراض الأولى على الفور تقريبًا بعد الانسداد. يحدد موقع الجلطات الدموية الرئوية نوعية ومدى الأعراض. الأعراض المميزة والأكثر شيوعًا هي البداية الحادة لضيق التنفس. في بعض الأحيان يمكن للمريض تحديد الوقت الدقيق للأعراض الأولى بشكل مستقل.
عندما تدخل جلطة دموية إلى أوعية المناطق الطرفية للرئة، حيث يكون قطر فروع الشرايين الرئوية أصغر، تكون الصورة السريرية أكثر سلاسة إلى حد ما. قد يشكو المريض من ألم في الصدر، أو السعال، أو نفث الدم. يمكن أن يؤدي انسداد مساحات كبيرة من جذع الشريان إلى الإغماء والوفاة بسبب الحرمان الحاد من الأكسجين.
هناك علامات إضافية للانسداد الرئوي.
- تسرع التنفس هو زيادة في وتيرة حركات الجهاز التنفسي. مع الانسداد الرئوي، يمكن أن يتجاوز هذا الرقم 18 حركة تنفسية في الدقيقة.
- عدم انتظام دقات القلب هو زيادة في معدل ضربات القلب.
- نفخة في نشاط القلب.
- قد يكون هناك زيادة في درجة حرارة الجسم بشكل عام.
- زرقة الجلد والأغشية المخاطية الخارجية.
يجب إجراء الرعاية الطارئة للانسداد الرئوي المشتبه به في أسرع وقت ممكن. لن تظهر المعلومات الدقيقة حول موقع الخثرة إلا بعد سلسلة من التدابير التشخيصية التوضيحية، وبعد ذلك سيكون من الممكن التنبؤ بالمضاعفات المحتملة. حتى يتم الحصول على هذه النتائج، يجب إجراء التلاعب على أساس وجود جلطة دموية في الأماكن الأكثر خطورة.
ما هي التدابير التي تشملها رعاية الطوارئ عند الاشتباه الأول بالجلطات الدموية؟
- استخدام العلاج المسكن المضاد للصدمة إذا كان المريض يعاني من منعكس ألم شديد.
- يعد إعطاء جرعة تحميل من الهيبارين عن طريق الوريد أحد العوامل الأكثر جذرية التي تمنع تخثر الدم وتسبب ارتشاف أو تليين جلطة الدم.
- في حالة انخفاض ضغط الدم الشرياني الشديد، يشار إلى إدخال الأدوية التي تزيد من ضغط الدم في أقرب وقت ممكن.
- في حالة فشل الجهاز التنفسي مع الأعراض المقابلة، توصف الأدوية التي توسع تجويف الشعب الهوائية.
- عدم انتظام ضربات القلب وغيرها من علامات قصور القلب الحاد تتطلب التعديل المناسب.
- يتم تنفيذ تدابير الإنعاش حسب الضرورة.
إجراء تشخيص دقيق: كيفية تحديد موقع انسداد الوعاء الدموي؟
قبل إجراء تدابير تشخيصية دقيقة، بما في ذلك توطين الخثرة، من الضروري تحديد مدى توافق العلامات السريرية مع تشخيص الانسداد الرئوي. ما هي العلامات الجسدية للمرض؟
- يحدث تسرع التنفس بمعدل تنفس يزيد عن 16 في الدقيقة في 96٪ من الحالات.
- الصفير في الرئتين بنسبة 58%.
- نفخة القلب بالنغمة الثانية بنسبة 53%.
- عدم انتظام دقات القلب - معدل ضربات القلب أكثر من 100 نبضة في الدقيقة - بنسبة 44٪.
- حمى، درجة حرارة أعلى من 37.8 درجة مئوية - بنسبة 43%.
- التعرق أو زيادة التعرق بنسبة 36%.
- العلامات والأعراض السريرية التي تشير إلى التهاب الوريد الخثاري - في 32٪.
- وذمة في الأطراف السفلية بنسبة 24%.
- نفخة قلبية إضافية - بنسبة 23٪.
- زرقة الجلد والأغشية المخاطية الخارجية بنسبة 19%.

عادة ما تكون النتائج المخبرية غير محددة ولا تساعد في تشخيص الانصمام الرئوي، على الرغم من أنها قد تساعد في تحديد وجود تشخيص آخر. من الاختبارات المعملية، غالبا ما يشار إلى تحديد مستوى تخثر الدم والمؤشرات التي تميز وظيفة الجهاز التنفسي للرئتين.
يتضمن تحديد جودة تخثر الدم الإجراءات المخبرية التالية:
- تحديد نقص مضاد الثرومبين الثالث.
- نقص البروتينات C و S.
- وجود مضاد تخثر الذئبة في مصل الدم.
الاختبارات المعملية التي قد تكون مفيدة والتي تشير إلى نقص الأكسجين هيفي المرضى الذين يعانون من الانسداد الرئوي المشتبه به تشمل عددا من النقاط.
- جودة D-dimer.
- تحديد مستوى الزلال.
- عدد الكريات البيض.
- غازات الدم الشرياني.
- مستوى التروبونين في الدم.
- تركيز الببتيد الناتريوتريك في الدماغ.
ما الذي تتضمنه دراسات التصوير كتشخيص إضافي للانسداد الرئوي؟
- تصوير الأوعية بالتصوير المقطعي المحوسب (CTA).
- تصوير الأوعية الرئوية.
- الأشعة السينية الصدر.
- تخطيط القلب الكهربي.
- العلاج بالرنين المغناطيسي.
- تخطيط صدى القلب.
- تصوير الأوعية الدموية.
- تعتبر الموجات فوق الصوتية المزدوجة واحدة من أكثر الطرق فعالية.
طرق علاج الجلطات الدموية والوقاية والتشخيص
يعد الاستخدام الفوري لمضادات التخثر إلزاميًا لجميع المرضى الذين يشتبه في إصابتهم بالانسداد الرئوي، ويجب ألا تؤخر الدراسات التشخيصية العلاج المضاد للتخثر.
يهدف العلاج الحال للخثرة إلى تليين الخثرة وحلها، وينبغي استخدامه بين المرضى الذين يعانون من الانسداد الرئوي الحاد في وجود انخفاض حاد في ضغط الدم - قيمة انقباضية أقل من 90 ملم زئبقي. ومع ذلك، يتم استخدام هذا النظام فقط في حالة عدم وجود خطر كبير للنزيف.
يعد العلاج المضاد للتخثر على المدى الطويل أمرًا بالغ الأهمية لمنع تكرار الجلطات الدموية بسبب الميل الكبير للمرض إلى إعادة تجلط الدم وانتشار جلطات الدم لاحقًا عبر شبكة الدورة الدموية.
ما هي الأدوية المضادة للتخثر المستخدمة في أغلب الأحيان؟
- الهيبارين غير المجزأ.
- الهيبارين منخفض الوزن الجزيئي.
- مثبطات عامل التخثر Xa.
- فوندابارينوكس.
- الوارفارين.
أدوية التخثر المستخدمة لإزالة جلطة دموية من الشريان الرئوي:
- ألتيبلاز.
- إعادة الاستبدال؛
- يوروكيناز.
- الستربتوكيناز.
يتم استخدام خيارات العلاج الجراحي في الحالات التي يكون فيها العلاج الدوائي عاجزًا أو توجد جلطة دموية في موقع مميت في الشريان الرئوي.
ما الذي يتم فعله في أغلب الأحيان؟
- استئصال الصمة القسطرة- إزالة الخثرة باستخدام قسطرة يتم إدخالها في تجويف الشريان الرئوي في المنطقة المجاورة مباشرة لتوطين الخثرة.
- استئصال الصمة الجراحية- إجراء عملية جراحية مفتوحة على الشريان الرئوي.
- وضع مرشحات الوريد الأجوف، اصطياد جلطة دموية في اتجاه مجرى الدم.

يعتمد تشخيص مرضى الانسداد الرئوي على عاملين: شدة المضاعفات التي نشأت والتشخيص الصحيح والعلاج اللاحق. حوالي 10% من مرضى الانسداد الرئوي يموتون خلال الساعة الأولى و30% بعد ذلك من انتكاسات المرض.
العلاج المضاد للتخثر يقلل معدل الوفيات بنسبة تصل إلى 5٪. تجدر الإشارة إلى أن عملية منع تكوين الخثرة تستغرق وقتا طويلا، حتى لو تم استخدام الوسائل الأكثر فعالية. في الأيام الخمسة الأولى من العلاج المضاد للتخثر، يكون احتمال استبعاد الانتكاسات حوالي 36٪، بعد أسبوعين - 52٪ وبعد 3 أشهر - 73٪. معظم المرضى بعد الاستخدام الفعال لمضادات التخثر لا تظهر عليهم مضاعفات طويلة المدى.
هناك عدد من الأمراض التي تتطور فجأة لدى المريض، وقد تظهر دون سبب واضح. وتشمل هذه الانسداد الرئوي.
سنتحدث اليوم عن ماهية الانسداد الرئوي وهل يمكن أن يسبب الوفاة وما هي أعراضه وعلاجه وطرق الوقاية من المرض.
الخصائص
الانسداد الرئوي (PE) هو انسداد في فروع أو جذع الشريان بسبب جلطة دموية تتشكل في البطين الأيمن أو الأذين، وكذلك في السرير الوريدي.
يتوافق الانسداد الرئوي وفقًا للتصنيف الدولي للأمراض-10 مع الرموز I26.0 وI26.9.
ومن الجدير بالذكر أن ما يقرب من 0.1٪ من سكان العالم يموتون من هذا المرض كل عام، في حين يتم تشخيص 90٪ من الـPE بعد وفاتهم. يتميز المرض بألم شديد ونفث الدم وضيق في التنفس، إلا أنه يصعب تشخيصه بسبب عدم وجود أعراض محددة.
سيخبرك الفيديو التالي بالمزيد عن ميزات الانسداد الرئوي:
أنواع
التصنيف السريري
التصنيف السريري يقسم الانسداد الرئوي إلى الأنواع التالية:
- جَسِيم. يتأثر أكثر من 50% من قاع الأوعية الدموية. يتجلى المرض على شكل صدمة، وقد يظهر انخفاض ضغط الدم النظامي.
- هائل. يتأثر السرير الوعائي بنسبة 30-50٪ من الحجم. تتوافق الأعراض مع أعراض البطين الأيمن.
- ليست ضخمة. يتأثر أقل من 30٪ من حجم السرير الوعائي، ويمكن أن يكون المرض بدون أعراض.
التصنيف وفقا لمسار علم الأمراض
يوجد أيضًا تصنيف وفقًا لمسار علم الأمراض، والذي يحدد أشكالًا مثل:
- الأكثر حدة. تحدث الوفاة في غضون دقائق قليلة بعد التطور.
- الانسداد الرئوي الحاد. ويتميز ببداية مفاجئة وألم في الصدر وضيق في التنفس وأعراض مماثلة.
- تحت الحاد. ويتميز بنفث الدم، وعلامات الالتهاب الرئوي الاحتشاءي، وفشل الجهاز التنفسي والبطين الأيمن.
- متكرر. ويتميز بنوبات متكررة من ضيق التنفس والإغماء وأعراض الالتهاب الرئوي.
نماذج
أيضًا، يمكن تقسيم PE إلى أشكال اعتمادًا على الأسباب: الأولية والثانوية ومجهولة السبب. يختلف الشكل الثانوي عن الشكل الأساسي في أن المريض لديه واحد أو أكثر من عوامل الخطر التي تؤدي إلى تطور علم الأمراض.
إذا لم يتم العثور أثناء الفحص على أسباب أو عوامل خطر للانسداد الرئوي، فإنهم يتحدثون عن شكل مجهول السبب. سيتم مناقشة أسباب الانسداد الرئوي أدناه.
الأسباب
السبب الأكثر شيوعًا للانسداد الرئوي هو الوريد العميق في الساقين أو الحوض.تشمل عوامل خطر الانسداد الرئوي حالات مثل:
- الاستعداد الوراثي لهذا المرض.
- اضطرابات تخثر الدم.
- التدخلات الجراحية، وخاصة المفتوحة منها.
- صدمة في عظام الحوض والوركين.
- الحمل وفترة ما بعد الولادة.
- أمراض الجهاز القلبي الوعائي.
- بدانة.
- تناول موانع الحمل التي تحتوي على هرمون الاستروجين.
وأيضًا، حتى الأشخاص الذين تم علاجهم يمكن أن يؤديوا إلى الانسداد الرئوي.
اقرأ المزيد عن علامات الانسداد الرئوي.
أعراض
في بعض الحالات، قد يظل الانسداد الرئوي بدون أعراض حتى مرحلة معينة من التطور. أكثر الأعراض المميزة لعلم الأمراض هي:
- علامات الحوادث الدماغية.
- ضيق في التنفس مع بداية مفاجئة. عادة ما يكون هادئًا ويظهر بغض النظر عن وضعية المريض.
- انخفاض ضغط الدم. مع انخفاض ضغط الدم، يزداد الضغط في الأوردة.
- . تعتمد شدة هذا العرض على نسبة تلف الشرايين.
- ضعف.
- السعال الذي تعتمد شدته على درجة الضرر. عادة ما يكون هذا سعالًا مع البلغم.
- نفث الدم. من الأعراض المميزة التي تحدث في حوالي 30٪ من المرضى. في أغلب الأحيان، يكون نفث الدم غزيرًا، ويكون الدم على شكل خطوط أو جلطات.
- فشل الأعضاء المتعددة، والذي يحدث غالبًا عند المرضى المسنين.
أكثر الأعراض المميزة للانسداد الرئوي هو الألم. عند الشباب، غالبا ما يكون الألم موضعيا في الصدر، وكبار السن يحددون بشكل سيء توطين الألم، لكن جميع المرضى يلاحظون شدته.
واصل القراءة حول تشخيص وعلاج الانسداد الرئوي في العيادة.
التشخيص
يصعب تشخيص المرض بسبب عدم وجود أعراض واضحة وعدم كفاية الاختبارات التشخيصية. يبدأ التشخيص بإجراءات قياسية مثل تاريخ الحياة والأسرة والأعراض والفحص البدني والتسمع لاقتراح PE واستنتاج الأسباب / عوامل الخطر للحالة.
لتأكيد التشخيص الأولي يتم استخدام ما يلي:
- تحديد مستوى D-dimers ومنتجات تحلل الفيبرين. تشير الزيادة في هذا المستوى إلى تكوين خثرة حديثة. عادة، يكون مستوى d-dimers ضمن 500 ميكروجرام/لتر.
- اختبارات البول والدم. من الضروري توضيح الحالة العامة للمريض والكشف عن الأسباب المحتملة لعلم الأمراض.
- تخطيط كهربية القلب. على الرغم من غياب علامات الانسداد الرئوي على مخطط كهربية القلب في كثير من الأحيان، إلا أن المريض قد يعاني من عدم انتظام دقات القلب الجيبي.
- الأشعة السينية للثدي. يسمح لك بتحديد الأمراض المصاحبة واكتشاف العلامات.
- إيكو سي جي. يكتشف الاضطرابات في عمل البطين الأيمن وارتفاع ضغط الدم الرئوي وما إلى ذلك. يمكن لتخطيط صدى القلب عبر المريء في كثير من الأحيان العثور على جلطة دموية في القلب. الدراسة ضرورية لاستبعاد الأمراض الأخرى.
- تصوير الأوعية الدموية الرئوية بالأشعة المقطعية، والذي يكشف عن جلطة دموية في الشريان الرئوي.
- الموجات فوق الصوتية لأوردة الأطراف السفلية، والتي تكشف عن وجود جلطة دموية في هذه المنطقة. في أغلب الأحيان هذا هو الذي يسبب الجلطات الدموية.
- التصوير الومضاني للتهوية والتروية. وتكشف الدراسة عن مناطق في الرئة يتم تهويتها، لكن الدم يصل إليها بشكل سيئ. إذا كانت نتيجة الاختبار طبيعية، فمن الممكن استبعاد الإصابة بالانسداد الرئوي باحتمال 90%.
- تصوير الأوعية الرئوية. ومع ذلك، فإن الدراسة الأكثر دقة هي الغازية. يسمح لك باكتشاف فرع مكسور من الشريان، أو جلطة دموية، أو تضييق فرع من الشريان الرئوي.
يمكن استخدام دراسات أخرى اعتمادًا على المؤشرات والمعدات المتاحة، مثل التصوير المقطعي والتصوير بالرنين المغناطيسي. يوصى أيضًا بزيارة متخصصين آخرين للتأكد من الدقة، وخاصة الطبيب المعالج.
بمزيد من التفاصيل حول تشخيص وعلاج PE، يقول الخبراء في الفيديو أدناه:
علاج
أساس العلاج هو العلاج الدوائي، الذي يتم إجراؤه بالاشتراك مع تقنية علاجية. إذا لم تتحسن حالة المريض يمكن اللجوء إلى الجراحة. يُمنع منعًا باتًا العلاج بالعلاجات الشعبية، لأن ذلك يمكن أن يخفف الأعراض ويخدع المريض ويؤدي إلى الوفاة.
دعونا نتحدث أولاً عن الإسعافات الأولية الطارئة للانسداد الرئوي.
الرعاية العاجلة
إذا كنت تشك في وجود انسداد رئوي، يجب عليك استدعاء سيارة إسعاف على وجه السرعة. قبل دخول المريض إلى المستشفى، من الضروري:
- توفير الراحة للمريض من خلال وضعه على سطح مستو وتحريره من الملابس الضيقة.
- حقن 10-15 ألف وحدة في الوريد في المرة الواحدة، ثم حقن 15 مل من 2.4٪ مخفف في 400 مل من الريبوليجلوسين بالتنقيط، مع الحفاظ على سرعة 60 قطرة / دقيقة.
- إذا لوحظ، فمن الضروري حقن ريوبوليجلوسين في الوريد (20-25 مل / دقيقة).
- في حالة حدوث أعراض حادة لـ ARF، فمن الضروري علاج فشل الجهاز التنفسي.
إذا توقف قلب المريض، فمن الضروري تنفيذ تدابير الإنعاش بشكل عاجل.
الطرق العلاجية
 عند علاج PE، يجب مراعاة الراحة الصارمة في الفراش. يمكن أن يؤدي المجهود إلى تكرار حدوث الجلطات الدموية.
عند علاج PE، يجب مراعاة الراحة الصارمة في الفراش. يمكن أن يؤدي المجهود إلى تكرار حدوث الجلطات الدموية.
- للحفاظ على الأوكسجين، يستنشق المرضى الأكسجين.
- لتقليل لزوجة الدم والحفاظ على ضغط الدم في الحالة الطبيعية، يتم إجراء العلاج بالتسريب الضخم.
طرق الدواء
أساس العلاج من تعاطي المخدرات هو العلاج التخثر ومضادات التخثر. يمكن وصف الأدوية التالية:
- المورفين مع محلول كلوريد الصوديوم متساوي التوتر للقضاء على الألم الشديد.
- المسكنات غير المخدرة لتطوير الالتهاب الرئوي الاحتشاءي.
- الهيبارين، الذي يقلل من تشنج القصبات الهوائية والهالة.
- علاج أمين الضغط لفشل البطين الأيمن أو انخفاض ضغط الدم أو الصدمة.
- النوربينفرين إذا لم يكن من الممكن استخدام الأمينات الضاغطة.
يمكن أيضًا وصف أدوية أخرى اعتمادًا على الأعراض.
عملية
إذا لم يستجب المريض للعلاج الدوائي، فقد يتم إعطاؤه عملية استئصال الخثرة، أي الاستئصال الجراحي للجلطة الدموية. إذا كان هناك خطر متزايد للإصابة بالانسداد الرئوي المتكرر، فقد يتم تركيب مرشح الوريد الأجوف على المريض، وهو مرشح شبكي.
الوقاية من الأمراض
يُنصح بتنفيذ تدابير وقائية في المرضى الذين يعانون من عوامل الخطر. وهي تتكون من:
- الموجات فوق الصوتية لأوردة الساقين.
- الحاجة إلى ربط الساقين بإحكام.
- وارتداء الأصفاد التي تضغط على الأوردة في الساقين؛
- تناول الهيبارين تحت الجلد.
- زرع مرشحات الوريد الأجوف مع التعديلات المناسبة للحالة؛
في الحالة الأخيرة، من المهم إدخال مرشح الوريد الأجوف بشكل صحيح، لأن التثبيت غير الصحيح يزيد من خطر تكوين الخثرة.
مضاعفات الانسداد الرئوي
حتى مع التشخيص في الوقت المناسب، يمكن أن يكون المرض معقدا بسبب الظروف الخطيرة، على سبيل المثال:
- احتشاء رئوي
- التهاب الجنبة؛
- التهاب رئوي؛
- خراج؛
- الدبيلة.
- استرواح الصدر.
- فشل كلوي حاد؛
غالبًا ما يؤدي الانسداد الرئوي المباشر إلى إعاقة المريض.
اقرأ أخيرًا عن تشخيص وعواقب الانسداد الرئوي.
تنبؤ بالمناخ
إذا تلقى المريض الإسعافات الأولية والعلاج المناسب للـ PE في الوقت المناسب، فإن تشخيص الشفاء يكون مناسبًا. لوحظ ارتفاع معدل الوفيات (يصل إلى 30٪) مع اضطرابات القلب والأوعية الدموية الشديدة وبشكل واسع النطاق.
عند النظر في PE، لوحظ تكرار متكرر. ومع ذلك، تشير الإحصائيات إلى أن نصف الانتكاسات تحدث لدى المرضى الذين لم يتناولوا مضادات التخثر.
يحتوي مقطع الفيديو مع Elena Malysheva على معلومات أكثر فائدة حول الانسداد الرئوي:
الانسداد الرئوي (PE)) - حالة تهدد الحياة حيث يحدث انسداد في الشريان الرئوي أو فروعه الانصمام- قطعة من جلطة الدم، والتي عادة ما تتشكل في عروق الحوض أو الأطراف السفلية.
بعض الحقائق عن الانسداد الرئوي:
- PE ليس مرضًا مستقلاً - إنه أحد مضاعفات تجلط الدم الوريدي (في أغلب الأحيان في الطرف السفلي، ولكن بشكل عام، يمكن لجزء من الخثرة أن يدخل الشريان الرئوي من أي وريد).
- PE هو السبب الثالث الأكثر شيوعًا للوفاة بين جميع أسباب الوفاة (في المرتبة الثانية بعد السكتة الدماغية وأمراض القلب التاجية).
- هناك ما يقرب من 650.000 حالة من حالات الانسداد الرئوي و350.000 حالة وفاة مرتبطة بها في الولايات المتحدة كل عام.
- يحتل هذا المرض المرتبة 1-2 بين جميع أسباب الوفاة لدى كبار السن.
- يبلغ معدل انتشار الانسداد الرئوي في العالم حالة واحدة لكل 1000 شخص سنويًا.
- 70% من المرضى الذين توفوا بسبب الانسداد الرئوي لم يتم تشخيصهم في الوقت المناسب.
- يموت حوالي 32% من مرضى الانسداد الرئوي.
- يموت 10% من المرضى في الساعة الأولى بعد تطور هذه الحالة.
- مع العلاج في الوقت المناسب، يتم تقليل معدل الوفيات الناجمة عن الانسداد الرئوي بشكل كبير - ما يصل إلى 8٪.
ملامح هيكل الدورة الدموية
هناك دائرتان للدورة الدموية في جسم الإنسان - كبير وصغير:- الدورة الدموية الجهازيةيبدأ بأكبر شريان في الجسم - الشريان الأبهر. يحمل الدم الشرياني المؤكسج من البطين الأيسر للقلب إلى الأعضاء. طوال طوله بالكامل، يعطي الشريان الأورطي فروعًا، وفي الجزء السفلي ينقسم إلى شريانين حرقفيين، يزودان الحوض والساقين بالدم. يتم جمع الدم الفقير بالأكسجين والمشبع بثاني أكسيد الكربون (الدم الوريدي) من الأعضاء إلى الأوعية الوريدية، والتي، والتي تتصل تدريجيًا، تشكل الجزء العلوي (يجمع الدم من الجزء العلوي من الجسم) والسفلي (يجمع الدم من الجزء السفلي من الجسم). جزء من الجسم) الوريد الأجوف. يتدفقون إلى الأذين الأيمن.
- الدورة الدموية الرئويةيبدأ من البطين الأيمن الذي يستقبل الدم من الأذين الأيمن. ويخرج منه الشريان الرئوي - فهو يحمل الدم الوريدي إلى الرئتين. في الحويصلات الرئوية، يطلق الدم الوريدي ثاني أكسيد الكربون، مشبع بالأكسجين ويتحول إلى دم شرياني. ويعود إلى الأذين الأيسر من خلال أربعة أوردة رئوية تتدفق إليه. ثم يتدفق الدم من الأذين إلى البطين الأيسر وإلى الدورة الدموية الجهازية.
عادة، تتشكل الثرومبيات الدقيقة باستمرار في الأوردة، لكنها تنهار بسرعة. هناك توازن ديناميكي دقيق. عندما يتم تعطيلها، تبدأ جلطة دموية في النمو على الجدار الوريدي. بمرور الوقت، يصبح أكثر فضفاضة ومتحركة. ينطلق شظيته ويبدأ بالهجرة مع مجرى الدم.
في الانسداد الرئوي، يصل الجزء المنفصل من الخثرة أولاً إلى الوريد الأجوف السفلي للأذين الأيمن، ثم يدخل البطين الأيمن، ومن هناك إلى الشريان الرئوي. اعتمادا على القطر، تسد الصمة إما الشريان نفسه أو أحد فروعه (أكبر أو أصغر).
أسباب الانسداد الرئوي
هناك العديد من أسباب الانسداد الرئوي، لكنها تؤدي جميعها إلى واحد من ثلاثة اضطرابات (أو كلها في وقت واحد):- ركود الدم في الأوردة– كلما كان التدفق أبطأ، كلما زاد احتمال تشكل جلطة دموية.
- زيادة تخثر الدم;
- التهاب الجدار الوريدي– وهذا يساهم أيضًا في تكوين جلطات الدم.
ولكن هناك عوامل كثيرة، يزيد كل منها من احتمالية الإصابة بهذه الحالة:
| انتهاك | الأسباب |
| ركود الدم في الأوردة |  |
| البقاء لفترة طويلة في حالة يجمد– في هذه الحالة يتعطل عمل الجهاز القلبي الوعائي، ويحدث الركود الوريدي، ويزداد خطر الإصابة بجلطات الدم والانسداد الرئوي. |  |
| زيادة تخثر الدم |   |
| زيادة في لزوجة الدممما يؤدي إلى ضعف تدفق الدم وزيادة خطر الإصابة بجلطات الدم. |  |
| الأضرار التي لحقت جدار الأوعية الدموية |  |
ماذا يحدث في الجسم أثناء الانسداد الرئوي؟
 بسبب عرقلة تدفق الدم، يزداد الضغط في الشريان الرئوي. في بعض الأحيان يمكن أن يزيد بقوة شديدة - ونتيجة لذلك، يزداد الحمل على البطين الأيمن للقلب بشكل حاد، ويتطور قصور القلب الحاد. يمكن أن يؤدي إلى وفاة المريض.
بسبب عرقلة تدفق الدم، يزداد الضغط في الشريان الرئوي. في بعض الأحيان يمكن أن يزيد بقوة شديدة - ونتيجة لذلك، يزداد الحمل على البطين الأيمن للقلب بشكل حاد، ويتطور قصور القلب الحاد. يمكن أن يؤدي إلى وفاة المريض. يتوسع البطين الأيمن، ولا يتدفق الدم الكافي إلى اليسار. وبسبب هذا ينخفض ضغط الدم. احتمال حدوث مضاعفات خطيرة مرتفع. كلما زاد حجم الوعاء الدموي المسدود بواسطة الصمة، كانت هذه الاضطرابات أكثر وضوحًا.
مع الانسداد الرئوي، ينقطع تدفق الدم إلى الرئتين، لذلك يبدأ الجسم بأكمله في تجربة جوع الأكسجين. يزداد تواتر وعمق التنفس بشكل انعكاسي، ويضيق تجويف الشعب الهوائية.
أعراض الانسداد الرئوي
غالبًا ما يشير الأطباء إلى الانسداد الرئوي على أنه "شخص التمويه العظيم". لا توجد أعراض تشير بوضوح إلى هذه الحالة. جميع مظاهر الانسداد الرئوي التي يمكن اكتشافها أثناء فحص المريض غالبًا ما توجد في أمراض أخرى. لا تتوافق شدة الأعراض دائمًا مع شدة الآفة. على سبيل المثال، إذا تم انسداد فرع كبير من الشريان الرئوي، فقد يعاني المريض من ضيق طفيف في التنفس فقط، ولكن إذا دخلت الصمة إلى وعاء صغير، فقد يحدث ألم شديد في الصدر.الأعراض الرئيسية لـ PE:
- ألم في الصدر يزداد حدة أثناء الإلهام العميق.
- السعال الذي يمكن أن يخرج فيه البلغم بالدم (في حالة حدوث نزيف في الرئة) ؛
- انخفاض ضغط الدم (في الحالات الشديدة – أقل من 90 و40 ملم زئبقي)؛
- نبض ضعيف متكرر (100 نبضة في الدقيقة) ؛
- عرق بارد لزج.
- شحوب، لون البشرة الرمادية.
- زيادة في درجة حرارة الجسم تصل إلى 38 درجة مئوية.
- فقدان الوعي؛
- زرقة الجلد.
إذا لم يتم توفير الرعاية الطبية الطارئة للمريض المصاب بالانسداد الرئوي، فقد يحدث الموت.
 أعراض الانسداد الرئوي يمكن أن تشبه إلى حد كبير احتشاء عضلة القلب والالتهاب الرئوي. في بعض الحالات، إذا لم يتم التعرف على الانصمام الخثاري، يتطور ارتفاع ضغط الدم الرئوي الانصمام الخثاري المزمن (زيادة الضغط في الشريان الرئوي). ويتجلى في شكل ضيق في التنفس أثناء المجهود البدني والضعف والتعب.
أعراض الانسداد الرئوي يمكن أن تشبه إلى حد كبير احتشاء عضلة القلب والالتهاب الرئوي. في بعض الحالات، إذا لم يتم التعرف على الانصمام الخثاري، يتطور ارتفاع ضغط الدم الرئوي الانصمام الخثاري المزمن (زيادة الضغط في الشريان الرئوي). ويتجلى في شكل ضيق في التنفس أثناء المجهود البدني والضعف والتعب.
المضاعفات المحتملة لـ PE:
- السكتة القلبية والموت المفاجئ.
- احتشاء رئوي مع التطور اللاحق للعملية الالتهابية (الالتهاب الرئوي) ؛
- ذات الجنب (التهاب غشاء الجنب - طبقة من النسيج الضام تغطي الرئتين وتبطن الجزء الداخلي من الصدر)؛
- الانتكاس - يمكن أن تحدث الجلطات الدموية مرة أخرى، كما أن خطر وفاة المريض مرتفع أيضًا.
كيفية تحديد احتمالية الإصابة بالانسداد الرئوي قبل الفحص؟
عادة لا يكون للجلطات الدموية سبب واضح واضح. الأعراض التي تحدث مع PE يمكن أن تحدث أيضًا مع العديد من الأمراض الأخرى. لذلك، لا يتم دائمًا تشخيص وعلاج المرضى في الوقت المناسب.في الوقت الحالي، تم تطوير مقاييس خاصة لتقييم احتمالية الإصابة بالانسداد الرئوي لدى المريض.
مقياس جنيف (المنقح):
| لافتة | نقاط |
| تورم غير متماثل في الساقين، وألم عند ملامسته على طول الأوردة. | 4 نقاط |
مؤشرات معدل ضربات القلب:
|
|
| ألم في الساق على جانب واحد. | 3 نقاط |
| تاريخ الإصابة بتجلط الأوردة العميقة والانسداد الرئوي. | 3 نقاط |
| اختلاط الدم في البلغم. | 2 نقطة |
| وجود ورم خبيث. | 2 نقطة |
| إصابات وعمليات جراحية تعرضت لها خلال الشهر الماضي. | 2 نقطة |
| عمر المريض أكثر من 65 سنة. | 1 نقطة |
تفسير النتائج:
- 11 نقطة أو أكثر– احتمال كبير للانسداد الرئوي.
- 4-10 نقاط- متوسط الاحتمال؛
- 3 نقاط أو أقل- احتمال ضعيف.
| لافتة | نقاط |
| بعد تقييم جميع الأعراض والنظر في خيارات التشخيص المختلفة، خلص الطبيب إلى أن الانسداد الرئوي هو الأرجح. | 3 نقاط |
| وجود تخثر الأوردة العميقة. | 3 نقاط |
| عدد تقلصات القلب أكثر من 100 نبضة في الدقيقة. | 1.5 نقطة |
| إجراء عملية جراحية حديثة أو الراحة في الفراش لفترة طويلة. | 1.5 نقطة |
| تاريخ الإصابة بتجلط الأوردة العميقة والانسداد الرئوي. | 1.5 نقطة |
| اختلاط الدم في البلغم. | 1 نقطة |
| وجود السرطان. | 1 نقطة |
تفسير النتائج باستخدام مخطط من ثلاثة مستويات:
- 7 نقاط أو أكثر– احتمال كبير للانسداد الرئوي.
- 2-6 نقاط- متوسط الاحتمال؛
- 0-1 نقطة- احتمال ضعيف.
- 4 نقاط أو أكثر- احتمال كبير؛
- ما يصل إلى 4 نقاط- احتمال ضعيف.
تشخيص الانسداد الرئوي
الاختبارات المستخدمة لتشخيص الانسداد الرئوي:| عنوان الدراسة | وصف |
| تخطيط كهربية القلب (ECG) | تخطيط كهربية القلب هو تسجيل النبضات الكهربائية التي تحدث أثناء عمل القلب، على شكل منحنى. خلال تخطيط كهربية القلب، يمكن اكتشاف التغييرات التالية::
 يمكن اكتشاف تغييرات مماثلة في أمراض أخرى، على سبيل المثال، أثناء الالتهاب الرئوي وأثناء نوبة الربو القصبي الشديدة. يمكن اكتشاف تغييرات مماثلة في أمراض أخرى، على سبيل المثال، أثناء الالتهاب الرئوي وأثناء نوبة الربو القصبي الشديدة. في بعض الأحيان لا يُظهر مخطط كهربية القلب لمريض الانسداد الرئوي أي تغيرات مرضية على الإطلاق. |
| الأشعة السينية الصدر | العلامات التي يمكن اكتشافها من خلال الصور الشعاعية: |
| التصوير المقطعي المحوسب (CT) |  في حالة الاشتباه في حدوث انسداد رئوي، يتم إجراء تصوير الأوعية المقطعية الحلزونية. يتم إعطاء المريض عامل تباين في الوريد ويتم فحصه. باستخدام هذه الطريقة، يمكنك تحديد موقع الخثرة والفرع المصاب من الشريان الرئوي بدقة. في حالة الاشتباه في حدوث انسداد رئوي، يتم إجراء تصوير الأوعية المقطعية الحلزونية. يتم إعطاء المريض عامل تباين في الوريد ويتم فحصه. باستخدام هذه الطريقة، يمكنك تحديد موقع الخثرة والفرع المصاب من الشريان الرئوي بدقة. |
| التصوير بالرنين المغناطيسي (مري) | تساعد الدراسة على تصور فروع الشريان الرئوي والكشف عن الخثرة. |
| تصوير الأوعية الدموية الرئوية |  فحص التباين بالأشعة السينية، حيث يتم خلاله حقن محلول عامل التباين في الشريان الرئوي. يعتبر تصوير الأوعية الرئوية "المعيار الذهبي" في تشخيص الانسداد الرئوي. تُظهر الصور أوعية ملطخة بالتباين، وأحدها ينكسر فجأة - هناك جلطة دموية في هذا المكان. فحص التباين بالأشعة السينية، حيث يتم خلاله حقن محلول عامل التباين في الشريان الرئوي. يعتبر تصوير الأوعية الرئوية "المعيار الذهبي" في تشخيص الانسداد الرئوي. تُظهر الصور أوعية ملطخة بالتباين، وأحدها ينكسر فجأة - هناك جلطة دموية في هذا المكان. |
| الفحص بالموجات فوق الصوتية للقلب (تخطيط صدى القلب) | العلامات التي يمكن اكتشافها عن طريق الفحص بالموجات فوق الصوتية للقلب: |
| الفحص بالموجات فوق الصوتية للأوردة |  يساعد المسح بالموجات فوق الصوتية للأوردة على تحديد الوعاء الذي أصبح مصدر الجلطات الدموية. إذا لزم الأمر، يمكن استكمال الموجات فوق الصوتية بالموجات فوق الصوتية دوبلر، مما يساعد على تقييم كثافة تدفق الدم. يساعد المسح بالموجات فوق الصوتية للأوردة على تحديد الوعاء الذي أصبح مصدر الجلطات الدموية. إذا لزم الأمر، يمكن استكمال الموجات فوق الصوتية بالموجات فوق الصوتية دوبلر، مما يساعد على تقييم كثافة تدفق الدم. إذا قام الطبيب بالضغط على مستشعر الموجات فوق الصوتية على الوريد، لكنه لا ينهار، فهذه علامة على وجود جلطة دموية في تجويفه. |
| التصوير الومضاني | في حالة الاشتباه في حدوث انسداد رئوي، يتم إجراء تصوير مضان للتهوية والتروية.
يكشف التصوير الومضي عن مناطق الرئة التي يدخل إليها الهواء، ولكن في نفس الوقت يكون تدفق الدم إليها ضعيفًا. |
| تحديد مستويات d-dimer |  D-dimer هو مادة تتشكل أثناء تحلل الفيبرين (بروتين يلعب دورًا رئيسيًا في عملية تخثر الدم). تشير الزيادة في مستويات d-dimer في الدم إلى تكوين جلطة دموية حديثة. D-dimer هو مادة تتشكل أثناء تحلل الفيبرين (بروتين يلعب دورًا رئيسيًا في عملية تخثر الدم). تشير الزيادة في مستويات d-dimer في الدم إلى تكوين جلطة دموية حديثة. تم الكشف عن مستويات متزايدة من d-dimers في 90٪ من المرضى الذين يعانون من الانسداد الرئوي. ولكنه موجود أيضًا في عدد من الأمراض الأخرى. ولذلك، لا يمكن الاعتماد على نتائج هذه الدراسة وحدها. إذا كان مستوى d-dimers في الدم ضمن النطاق الطبيعي، فغالبًا ما يجعل من الممكن استبعاد الانسداد الرئوي. |
علاج
يجب وضع المريض المصاب بالانسداد الرئوي على الفور في وحدة العناية المركزة (ICU). طوال فترة العلاج بأكملها، من الضروري الالتزام الصارم بالراحة في الفراش من أجل منع المضاعفات.العلاج الدوائي للانسداد الرئوي
| العقار | وصف | التطبيق والجرعة |
| الأدوية التي تقلل من تخثر الدم |
||
| هيبارين الصوديوم (هيبارين الصوديوم) | الهيبارين هو مادة تتشكل في جسم الإنسان والثدييات الأخرى. فهو يثبط إنزيم الثرومبين الذي يلعب دورًا مهمًا في عملية تخثر الدم. | يتم إعطاء 5000 - 10000 وحدة من الهيبارين عن طريق الوريد في نفس الوقت. ثم - قطرة قطرة بمعدل 1000-1500 وحدة في الساعة. مسار العلاج هو 5-10 أيام. |
| نادروبارين كالسيوم (فراكسيبارين) | الهيبارين منخفض الوزن الجزيئي، والذي يتم الحصول عليه من الغشاء المخاطي المعوي للخنازير. يمنع عملية تخثر الدم، كما أن له تأثير مضاد للالتهابات ويقمع جهاز المناعة. | مسار العلاج هو 5-10 أيام. |
| إنوكسابارين الصوديوم | الهيبارين منخفض الوزن الجزيئي. | حقن 0.5-0.8 مل تحت الجلد مرتين في اليوم. مسار العلاج هو 5-10 أيام. |
| الوارفارين | دواء يثبط تخليق البروتينات الضرورية لتخثر الدم في الكبد. يوصف بالتوازي مع مستحضرات الهيبارين في اليوم الثاني من العلاج. | الافراج عن النموذج: أقراص 2.5 ملجم (0.0025 جم). الجرعات: في أول 1-2 أيام، يوصف الوارفارين بجرعة 10 ملغ مرة واحدة في اليوم. ثم يتم تقليل الجرعة إلى 5-7.5 ملغ مرة واحدة في اليوم. مسار العلاج هو 3-6 أشهر. |
| فوندابارينوكس | المخدرات الاصطناعية. يثبط وظيفة المواد التي تشارك في عملية تخثر الدم. يستخدم في بعض الأحيان لعلاج الانسداد الرئوي. | |
| أدوية تخثر الدم (الأدوية التي تذيب جلطات الدم) |
||
| الستربتوكيناز | يتم الحصول على الستربتوكيناز من العقدية المجموعة الانحلالية بيتاج. ينشط إنزيم البلازمين الذي يفكك جلطة الدم. لا يعمل الستربتوكيناز على سطح الجلطة الدموية فحسب، بل يتغلغل فيها أيضًا. الأكثر نشاطًا ضد جلطات الدم التي تكونت مؤخرًا. | مخطط 1. يُعطى عن طريق الوريد كمحلول بجرعة 1.5 مليون وحدة دولية (وحدات دولية) على مدار ساعتين. في هذا الوقت، يتم إيقاف إدارة الهيبارين. المخطط 2.
|
| يوروكيناز | دواء يتم الحصول عليه من زراعة خلايا الكلى البشرية. ينشط إنزيم البلازمين الذي يعمل على تدمير جلطات الدم. على عكس الستربتوكيناز، فهو أقل عرضة للتسبب في الحساسية. | مخطط 1. يُعطى عن طريق الوريد كمحلول بجرعة 3 ملايين وحدة دولية على مدار ساعتين. في هذا الوقت، يتم إيقاف إدارة الهيبارين. المخطط 2.
|
| التيبلاز | دواء يتم الحصول عليه من الأنسجة البشرية. ينشط إنزيم البلازمين الذي يعمل على تدمير جلطة الدم. ليس له خصائص مستضدية، وبالتالي لا يسبب الحساسية ويمكن إعادة استخدامه. يعمل على سطح وداخل جلطة الدم. | مخطط 1. يتم إعطاء 100 ملغ من الدواء على مدى ساعتين. المخطط 2. |
التدابير المتخذة للانسداد الرئوي الضخم

- سكتة قلبية. إجراء الإنعاش القلبي الرئوي (تدليك القلب غير المباشر، التهوية الاصطناعية للرئتين، إزالة الرجفان).
- نقص الأكسجة(انخفاض نسبة الأكسجين في الجسم) نتيجة فشل الجهاز التنفسي. يتم إجراء العلاج بالأكسجين - يستنشق المريض خليط غاز غني بالأكسجين (40٪ -70٪). يتم إعطاؤه من خلال قناع أو من خلال قسطرة يتم إدخالها في الأنف.
- ضيق شديد في التنفس ونقص الأكسجة الشديد. إجراء التهوية الاصطناعية.
- انخفاض ضغط الدم (انخفاض ضغط الدم). يتم حقن المريض عن طريق الوريد من خلال قطارة بمحاليل ملحية مختلفة. يتم استخدام الأدوية التي تسبب تضييق تجويف الأوعية الدموية وزيادة ضغط الدم: الدوبامين، الدوبوتامين، الأدرينالين.
العلاج الجراحي للانسداد الرئوي
مؤشرات للعلاج الجراحي للانسداد الرئوي:- الجلطات الدموية الضخمة.
- تدهور حالة المريض على الرغم من العلاج المحافظ.
- الجلطات الدموية في الشريان الرئوي نفسه أو فروعه الكبيرة.
- تقييد حاد لتدفق الدم إلى الرئتين، مصحوبا بانتهاك الدورة الدموية العامة؛
- الانسداد الرئوي المزمن المتكرر.
- انخفاض حاد في ضغط الدم.
 أنواع عمليات الانسداد الرئوي:
أنواع عمليات الانسداد الرئوي:- استئصال الصمة- إزالة الصمة. يتم إجراء هذا التدخل الجراحي في معظم الحالات مع PE الحاد.
- استئصال الثرومبينتاركتروم– إزالة الجدار الداخلي للشريان مع اللويحات الملحقة به. يستخدم في حالات الانسداد الرئوي المزمن.
في كثير من الأحيان مع PE، نتيجة لزيادة الضغط في الشريان الرئوي، يتم تمديد البطين الأيمن والصمام ثلاثي الشرفات. في هذه الحالة، يقوم الجراح أيضًا بإجراء جراحة القلب - رأب الصمام ثلاثي الشرفات.
تركيب مرشح الوريد الأجوف
 مرشح الكافاعبارة عن شبكة خاصة يتم تركيبها في تجويف الوريد الأجوف السفلي. ولا يمكن لشظايا جلطات الدم المنفصلة أن تمر عبره وتصل إلى القلب والشريان الرئوي. وبالتالي، فإن مرشح الوريد الأجوف هو إجراء لمنع الانسداد الرئوي.
مرشح الكافاعبارة عن شبكة خاصة يتم تركيبها في تجويف الوريد الأجوف السفلي. ولا يمكن لشظايا جلطات الدم المنفصلة أن تمر عبره وتصل إلى القلب والشريان الرئوي. وبالتالي، فإن مرشح الوريد الأجوف هو إجراء لمنع الانسداد الرئوي. يمكن إجراء تركيب مرشح الوريد الأجوف عند حدوث الانسداد الرئوي بالفعل، أو مقدمًا. هذا تدخل داخل الأوعية الدموية - ولا يتطلب إجراء شق في الجلد. يقوم الطبيب بعمل ثقب في الجلد وإدخال قسطرة خاصة عبر الوريد الوداجي (في الرقبة)، أو الوريد تحت الترقوة (في عظمة الترقوة)، أو الوريد الصافن الكبير (في الفخذ).
عادة، يتم إجراء التدخل تحت التخدير الخفيف، ولا يعاني المريض من الألم أو الانزعاج. يستغرق تركيب مرشح الوريد الأجوف حوالي ساعة. يقوم الجراح بتمرير قسطرة عبر الأوردة، وبعد وصولها إلى المكان المطلوب، يقوم بإدخال شبكة في تجويف الوريد، والتي يتم تقويمها وتأمينها على الفور. بعد ذلك، تتم إزالة القسطرة. لا يتم وضع الغرز في موقع التدخل. يوصف للمريض الراحة في الفراش لمدة 1-2 أيام.
وقاية
تعتمد تدابير الوقاية من الانسداد الرئوي على حالة المريض:| الحالة/المرض | إجراءات إحتياطيه |
| المرضى الذين ظلوا في الفراش لفترة طويلة (أقل من 40 عامًا، دون وجود عوامل خطر للإصابة بالانسداد الرئوي). |
|
|
|
| المرضى الذين تزيد أعمارهم عن 40 عامًا والذين خضعوا لعملية جراحية ولديهم عامل خطر واحد أو أكثر. |
|
| كسر في عظم الفخذ |
|
| العمليات الجراحية عند النساء للأورام الخبيثة في الجهاز التناسلي. |
|
| العمليات على الجهاز البولي. |
|
| نوبة قلبية. |
|
| العمليات على أعضاء الصدر. |
|
| عمليات على الدماغ والحبل الشوكي. |
|
| سكتة دماغية. |
|
ما هو التشخيص؟
- يموت 24% من مرضى الانسداد الرئوي خلال عام واحد.
- 30٪ من المرضى الذين لم يتم اكتشاف الانسداد الرئوي لديهم ولم يتم علاجهم في الوقت المناسب يموتون خلال عام.
- ومع تكرار الجلطات الدموية، يموت 45% من المرضى.
- الأسباب الرئيسية للوفاة في الأسبوعين الأولين بعد حدوث الانسداد الرئوي هي مضاعفات نظام القلب والأوعية الدموية والالتهاب الرئوي.
يصاحب PE (أو باختصار الانسداد الرئوي) تكوين جلطة دموية في أوعية الرئتين. اعتمادًا على الشريان المصاب، تتوقف منطقة معينة من الأنسجة الرخوة عن إمداد الدم. ونتيجة لذلك، يتطور نقص تروية الأنسجة الرخوة.
يبدأ الشخص بالاختناق، ويتوقف الجسم عن تلقي كمية كافية من الأكسجين. هناك خطر الموت، لذلك من المهم معرفة تقنيات الإسعافات الأولية.
الانسداد الرئوي هو إغلاق تجويف فروع الشريان الرئوي بقطعة من جلطة دموية، والتي تتكون من الصفائح الدموية الملتصقة ببعضها البعض. في هذه الحالة، يمكن أن تكون الخثرة الرئيسية موجودة خارج أعضاء الجهاز التنفسي.
نتيجة لتكوين جلطة، يتوقف إمداد الدم إلى منطقة صغيرة من الأنسجة الرخوة. و لهذا يتوقف جزء من الرئتين عن نقل الأكسجين إلى الدم. تتطور الجلطات الدموية - وهي حالة تتميز بالاختناق بسبب انتشار جلطات دموية صغيرة في أوعية الرئتين.
غالبًا ما تحدث العملية المرضية أثناء العملية مما يزيد من خطر الوفاة بنسبة 30٪. بدون مساعدة طبية، يموت 20٪ من المرضى خلال ساعتين بعد ظهور القذف المبكر.
كود التصنيف الدولي للأمراض-10
الانسداد الرئوي - I26. يتم تضمين الاحتشاء والجلطات الدموية وتجلط الدم في الشرايين والأوردة الرئوية. يستثنى من ذلك الإجهاض المعقد (O03-O07)، والحمل خارج الرحم أو الحمل العنقودي (O00-O07، O08.2)، والحمل والولادة والنفاس (O88.-).
الانسداد الرئوي مع ذكر القلب الرئوي الحاد - I26.0، بدون ذكر - I26.9.
هل هناك التهاب الوريد الخثاري الرئوي؟
يتميز التهاب الوريد الخثاري، على عكس تجلط الدم، بالتهاب جدار الوعاء الوريدي يليه تكوين جلطة دموية. من الناحية النظرية، يمكن أن يؤثر المرض على أي أوردة في الجسم. في الوقت نفسه، في الممارسة السريرية، تم الكشف عن أن المرض غالبًا ما يؤثر على الأوردة الصافنة السطحية المعرضة للتغيرات في درجات الحرارة.
يحمل الشريان الرئوي الدم المشبع بثاني أكسيد الكربون. لذلك، مع تطور عدوى الجهاز التنفسي الحادة، من الممكن تطوير التهاب الوريد الخثاري الرئوي. يمكن أن تسبب البكتيريا التهابًا في جدار الأوعية الدموية، مما قد يؤدي إلى الانسداد الرئوي. يتطور هذا المرض في حالات استثنائية في أقل من 0.01٪ من المرضى..
في أغلب الأحيان، يتطور الجلطات الدموية الرئوية بسبب التهاب الوريد الخثاري في عروق الأطراف السفلية. تتشكل جلطة دموية في الساقين، وتنفصل أجزاء منها وتدخل إلى أوعية الرئتين.
ماذا يحدث في الجسم أثناء PE؟
لإنتاج الطاقة، تحدث تفاعلات مؤكسدة ثابتة داخل الخلايا، والمتفاعل الرئيسي فيها هو الأكسجين. أثناء التنفس، يدخل الهواء إلى الرئتين، حيث توجد الحويصلات الهوائية.
تتشابك فقاعات الأنسجة الصغيرة في شبكة من الشعيرات الدموية التي يحدث فيها تبادل الغازات. بمساعدة الشريان الرئوي، يتم توصيل الدم الوريدي إلى الحويصلات الهوائية لإطلاق ثاني أكسيد الكربون وتشبعه بجزيئات الأكسجين.
مع الجلطات الدموية، يتوقف تدفق الدم في الوعاء المصاب، ولهذا السبب لا يحدث تبادل الغازات. يتوقف الدم الذي يدخل الرئتين عن التشبع بالأكسجين. تتوقف الخلايا في جميع أنحاء الجسم عن إنتاج الطاقة اللازمة للحفاظ على عمل الأعضاء. في ظل ظروف نقص الأكسجة، يبدأ موت خلايا الدماغ وعضلة القلب، وينخفض ضغط الدم، وتتطور الصدمة.
إذا تركت دون علاج، يحدث احتشاء وانخماص (انهيار فص الرئة).
علم الأوبئة لدى البالغين
يتطور PE لدى 500-2000 شخص سنويًا. يحدث علم الأمراض ليس فقط أثناء الجراحة، ولكن أيضا أثناء الولادة. ويتراوح معدل وفيات النساء عند الولادة من 1.5% إلى 3% لكل 10.000 حالة. 2.8-9.2% من النساء يموتن بسبب مضاعفات خلال فترة إعادة التأهيل.
الأسباب والتسبب في المرض
الأسباب التالية يمكن أن تثير تطور الانسداد الرئوي:
- تجلط الأوردة العميقة في الأطراف السفلية، في 90٪ من الحالات، معقدة بسبب التهاب الوريد الخثاري.
- الإنتان المعمم.
- أمراض القلب والأوعية الدموية مع ارتفاع خطر تجلط الدم: مرض الشريان التاجي، تضيق التاجي، ارتفاع ضغط الدم، اعتلال عضلة القلب، التهاب الشغاف المعدية.
- أهبة التخثر.
- خثرة في الوريد الأجوف السفلي.
- الأورام الخبيثة في البنكرياس والرئتين والمعدة.
- البواسير؛
- صمام القلب الاصطناعي.
- متلازمة الفوسفوليبيد.
يبدأ PE بتلف بطانة جدار الأوعية الدموية. وينتج هذا الأخير عادةً أكسيد النيتريك والبطانة، مما يمنع التشنج الوعائي وتراكم الصفائح الدموية.
عندما تتلف الخلايا البطانية، يزداد تخثر الدم وتنكشف الطبقة تحت البطانة في مجرى الدم. يفرز هذا الأخير في الدم مواد تحفز تجلط الدم. تقوم الصفائح الدموية بتنشيط تحول الفيبرينوجين إلى الفيبرين وإنتاج الثرومبين الذي يلصق الصفائح الدموية ببعضها البعض.
يتم تثبيت جزء فقط من الخثرة على جدار الوعاء الدموي. 75-80% من جلطة الدم تبقى سائبة وقد تنكسر. تدخل الصفائح الدموية المشقوقة عبر الأوعية إلى البطين الأيمن للقلب. على طول الطريق، يمكن للجزء المكسور من جلطة الدم أن ينقسم إلى قطع أصغر.

من القلب، يدخل الجلطات الدقيقة إلى الدورة الدموية الرئوية ويبدأ في الدوران عبر أوعية الرئتين، مما يسبب انسداد فروع الشريان الرئوي.
تعتمد عواقب القذف المبكر على حجم وعدد جلطات الدم. تؤدي الجلطات الكبيرة إلى إعاقة إمداد الدم إلى فصوص وأجزاء كاملة من الرئة، مما يؤدي إلى نقص الأكسجة واضطرابات الجهاز التنفسي والدورة الدموية:
- حالة فرط تهوية؛
- صدمة؛
- تسرع النفس.
- القلب الرئوي.
وفي بعض الحالات، قد تحدث اضطرابات التمثيل الغذائي. جلطات الدم الصغيرة تسبب احتشاء رئوي.
عوامل الخطر
تزيد العوامل التالية من خطر الإصابة بالانسداد الرئوي:
- الراحة في الفراش لفترات طويلة في حالات ما بعد الاحتشاء وما بعد السكتة الدماغية؛
- أمراض القلب والأوعية الدموية: الرجفان الأذيني، وفشل القلب، وارتفاع ضغط الدم الشرياني، المرحلة النشطة من الروماتيزم.
- شلل الأطراف أو الكسور أو عدم حركة الجسم لأكثر من 12 أسبوعًا؛
- جراحة أعضاء البطن والأطراف السفلية والحوض.
- استخدام قسطرة وريدية مركزية ساكنة؛
- الحمل والولادة الوشيكة.
- الأمراض الالتهابية قيحية.
- الاستخدام طويل الأمد للأدوية: الأدوية الهرمونية، مدرات البول، المسهلات، وسائل منع الحمل عن طريق الفم.
- السكري؛
- تلف النسيج الضام الجهازي: الذئبة الحمامية، التهاب الأوعية الدموية.

تصنيف الانسداد الرئوي
لا يوجد تصنيف واحد لـ PE. لتحديد نوع علم الأمراض، يتم استخدام المعايير التالية:
- درجة الأضرار التي لحقت أنسجة الرئة.
- سرعة تطور العملية المرضية.
- شدة الجلطات الدموية.
- المظاهر السريرية للانسداد الرئوي.
- درجة اضطراب تدفق الدم.
حجم الضرر: هائل، تحت هائل، غير هائل
وفقًا لمستوى الضرر الذي يصيب الرئتين، ينقسم الانسداد الرئوي إلى 3 أنواع:
- جَسِيم. في هذه الحالة، تؤدي جلطات الدم إلى توقف إمداد الدم إلى 50% أو أكثر من الرئتين. يتأثر الفرع الرئيسي للشريان الرئوي أو يبدأ الانسداد الرئوي. والنتيجة هي الصدمة وانخفاض ضغط الدم النظامي.
- هائل. تتأثر من 30٪ إلى 50٪ من أوعية الرئتين: العملية المرضية تلتقط شرائح وفصوص الأعضاء. يعاني المرضى من فشل البطين الأيمن.
- غير ضخمة. تمتد الجلطات الدموية إلى 30٪ من حجم السرير الوعائي للجهاز التنفسي السفلي. PE بدون أعراض. قد لا تكون هناك عواقب.
عيادة وخطورة
يتم تمييز الأشكال التالية من الانسداد الرئوي حسب شدتها:
- ثقيل. يتميز علم الأمراض بضعف وظيفة الجهاز التنفسي واضطراب الدورة الدموية. يتطور بسرعة عدم انتظام دقات القلب وضيق شديد في التنفس والصدمة. بسبب نقص الأكسجة، يأخذ الجلد لونًا أزرقًا. وفي بعض الحالات، لوحظ فقدان الوعي. وفي 40-60% من الحالات يحدث شعور بالقلق والخوف، ويظهر ألم في الصدر.
- معتدل. يصل معدل ضربات القلب إلى 100-120 نبضة في الدقيقة، وينخفض ضغط الدم، ويتطور تسرع النفس. يعاني المريض من ألم في التجويف الجنبي والسعال والبلغم مع الدم. يشعر الشخص بالخوف ويفقد وعيه بشكل دوري.
- وزن خفيف. يصل النبض إلى 100 نبضة/دقيقة. لا يوجد فرط تهوية في الرئتين، ويتطور ضيق التنفس على المدى القصير. وفي حالات نادرة يظهر السعال الجاف ويخرج المرضى دماً.
درجات ضعف وصول الدم إلى الرئتين
 هناك 3 أشكال من الانتهاكات المصنفة:
هناك 3 أشكال من الانتهاكات المصنفة:
- جزئي. إنه بدون أعراض. جلطات الدم الصغيرة تسد الشعيرات الدموية دون الإضرار بتبادل الغازات الأساسي. يتم الاستيلاء على وظيفة الأوعية المصابة من خلال الفروع المجاورة للشريان.
- متوسط. الجلطات الدموية المتعددة في الفروع المؤدية إلى أحد أجزاء الرئة. يمتد علم الأمراض إلى 30٪ من الأنسجة.
- ممتلىء. ويتميز بتكوين جلطة دموية في الفرع المركزي للشريان الرئوي مع ركود أو تباطؤ شديد في تدفق الدم. والنتيجة هي فشل تنفسي حاد.
التصنيف السريري
وفقا للسمات المميزة للصورة السريرية، يتم تمييز الأنواع التالية من الانسداد الرئوي:
- الالتهاب الرئوي الاحتشاءي: يتطور PE في الشرايين الصغيرة. يتميز المرض التدريجي بضيق حاد في التنفس، ونخامة الدم وعدم انتظام دقات القلب. يتطور فشل الجهاز التنفسي عند الانتقال إلى الوضع الرأسي. في موقع تلف الأعضاء في منطقة الصدر، يتطور الألم بسبب انتشار الأمراض عبر الأنسجة الجنبية.
- ضيق في التنفس غير معقول: ينتشر PE عبر الأوعية الصغيرة في الرئتين. يعاني المريض بشكل دوري من ضيق مفاجئ في التنفس. تظهر أعراض القلب الرئوي على الرغم من عدم وجود أمراض القلب والرئة.
- القلب الرئوي الحاد: يحدث الجلطات الدموية في الشرايين الكبيرة. يعاني المريض من ضيق مفاجئ في التنفس وانخفاض في ضغط الدم. ويلاحظ تطور الصدمة القلبية وألم الذبحة الصدرية خلف القص.
ديناميات
من المهم تصنيف الانسداد وفقًا لمسار العملية المرضية. هناك الأنواع التالية من تجلط الدم الرئوي:
- ديناميكيات بسرعة البرق- الموت يحدث في غضون 5-30 دقيقة؛
- دورة حادةمرض تظهر فيه الأعراض فجأة على التوالي: ألم في الصدر، وضيق في التنفس، وانخفاض ضغط الدم، والقلب الرئوي الحاد.
- تحت الحاد- تتميز بفشل القلب والجهاز التنفسي، وأعراض الالتهاب الرئوي الاحتشاءي ونخامة جلطات الدم.
- علم الأمراض المتكررة: نوبات متكررة من ضيق التنفس، أعراض الالتهاب الرئوي، فقدان الوعي.
الصورة السريرية
مع تطور الانسداد الرئوي، يتطور ضيق التنفس على الفور. عندما تتضرر الشرايين الصغيرة، لا يكون لدى المريض ما يكفي من الهواء، ويبدأ في الذعر. عندما يتم حظر الفروع المركزية ذات العيار الكبير، يلاحظ اختناق شديد، يرافقه زرقة.
في 85% من الحالات يكون ضيق التنفس هادئاً لا يصاحبه شهيق وزفير صاخب. يشعر المرضى بالراحة في وضعية الاستلقاء. يؤدي فشل الجهاز التنفسي إلى عدد من علامات الضعف الأخرى.
أعراض اضطرابات الدماغ
في حالة نقص الأكسجة الحاد، عندما تتلف فروع الشريان الرئوي ذو العيار الكبير، تنتهك الدورة الدموية الدماغية. لا تتلقى الخلايا العصبية في الدماغ الكمية المطلوبة من الأكسجينمما يثير تطور الأعراض التالية:
- اضطراب الوعي.
- إغماء؛
- ضعف تنسيق الحركات.
- زيادة في درجة حرارة الجسم تصل إلى +38 درجة مئوية.
- سواد العيون.
- انخفاض الوظيفة الإدراكية.
- الدوخة والصداع.
علامات في أمراض القلب
 العرض الثاني الأكثر شيوعًا للانسداد الرئوي هو ألم في الصدر يستمر من بضع لحظات إلى 12 ساعةاعتمادًا على درجة الضرر الذي يصيب الجهاز التنفسي.
العرض الثاني الأكثر شيوعًا للانسداد الرئوي هو ألم في الصدر يستمر من بضع لحظات إلى 12 ساعةاعتمادًا على درجة الضرر الذي يصيب الجهاز التنفسي.
مع الانسداد الرئوي للفروع الصغيرة من الشريان الرئوي، لا يشعر عمليا بمتلازمة الألم، ويتم مسح الأعراض. يؤدي تجلط الأوعية الكبيرة إلى آلام طويلة الأمد وآلام طعن. إذا امتد المرض إلى غشاء الجنب، يحدث ألم الطعن أثناء السعال والحركة والتنهدات العميقة.
وفي حالات نادرة، يؤدي تلف الشريان الصغير إلى ألم يشبه علامة الأزمة القلبية.
في معظم الحالات، تتطور متلازمة البطن، الناشئة بسبب اضطراب البطين الأيمن أو بسبب تهيج العصب الحجابي. في مثل هذه الحالة، يشعر الألم في المراق الأيمن. مع فشل البطين الأيمن، قد يحدث منعكس البلع والانتفاخ.
مع الانسداد الرئوي، يظهر أيضًا عدم انتظام دقات القلب وانخفاض ضغط الدم.
اضطرابات في الجهاز التنفسي
بالإضافة إلى ضيق التنفس الحاد بعد 2-3 أيام من ظهور المرض يتطور السعال كعرض من أعراض الالتهاب الرئوي الاحتشاءي. في هذه الحالة، لوحظ نفث الدم في 30٪ من الحالات. تؤدي اضطرابات تبادل الغازات إلى تطور تجويع الأكسجين في الخلايا، لذلك عند الفحص البدني للمريض، يتم ملاحظة زرقة - تغير لون الجلد إلى اللون الأزرق.
كيفية تحديد الاحتمالية قبل إجراء المسح؟
في مرحلة ما قبل دخول المستشفى، لا يمكن تحديد بداية الانسداد الرئوي. يكاد يكون من المستحيل منع تطور العملية المرضية أثناء الجراحة والولادة. ولتخفيف الحالة الحادة يتم تنفيذ إجراءات الإنعاش ونقل المريض إلى وحدة العناية المركزة.
رعاية الطوارئ قبل المستشفى: خوارزمية الإجراءات
 في حالة الاشتباه بالانسداد الرئوي من الضروري استدعاء فريق من المسعفين.بعد ذلك، تحتاج إلى مساعدة الضحية على الجلوس أو اتخاذ وضع أفقي مع رفع رأسه. سيكون من الضروري إزالة أطقم أسنان المريض وتحرير الصدر من الملابس وضمان تدفق الهواء النقي إلى الغرفة.
في حالة الاشتباه بالانسداد الرئوي من الضروري استدعاء فريق من المسعفين.بعد ذلك، تحتاج إلى مساعدة الضحية على الجلوس أو اتخاذ وضع أفقي مع رفع رأسه. سيكون من الضروري إزالة أطقم أسنان المريض وتحرير الصدر من الملابس وضمان تدفق الهواء النقي إلى الغرفة.
إذا شعر المريض بالذعر فمن الضروري تهدئته لمنع زيادة التنفس ومعدل ضربات القلب أثناء التوتر. لا تعطي المريض طعاماً أو شراباً. إذا تطور الألم، يجب إعطاء الضحية مسكنات الألم المخدرة. مثل هذه الأدوية سوف تساعد في تقليل ضيق التنفس. يحظر إعطاء تسكين الألم العصبي مع انخفاض في ضغط الدم.
يشير الألم أثناء التنفس أو الحركة إلى تطور الالتهاب الرئوي الاحتشاءي. ويجب إبلاغ الأطباء بذلك عند الوصول.
حتى وصول سيارة الإسعاف، يجب عليك حساب النبض وقياس ضغط المريض. يجب الإبلاغ عن المؤشرات إلى المسعفين. إذا توقف القلب والتنفس، فمن الضروري البدء في إجراءات الإنعاش: نفسان من الفم إلى الفم، مع الضغط على أنف المريض، بالتناوب مع 30 ضغطة في منطقة القلب.
لتسييل الخثرة، من الضروري البدء بالعلاج المضاد للتخثر. في الحالات الحرجة، سيتم إعطاء 15000 وحدة من الهيبارين عن طريق الوريد. يحظر إعطاء الدواء في حالة ظهور النزيف والهيموفيليا. أثناء انخفاض ضغط الدم، ينبغي استخدام بالتنقيط ريوبوليجلوسين بدلا من الهيبارين.
التشخيص
إذا كنت تشك في تطور الانسداد الرئوي الهدف الرئيسي من التشخيص هو معرفة الموقع الدقيق للخثرة. بعد ذلك، تتمثل المهام في تقييم درجة تلف الرئة وشدة العملية المرضية، وتحديد اضطرابات الدورة الدموية، وتحديد مصدر الانسداد الرئوي. هذا الأخير ضروري للقضاء على جلطة الدم الرئيسية التي انفصلت عنها جلطة صغيرة ولمنع الانتكاسات.
أثناء التشخيص، يتم جمع سوابق المريض، وتسجيل الأعراض التي تظهر، وإجراء الفحوصات الآلية، ووصف الاختبارات المعملية.
الطرق المخبرية
لتشخيص الانسداد الرئوي، يتم إجراء الاختبارات المعملية التالية:
- اختبار الدم العام والكيميائي الحيوي.
- مستوى الدهون؛
- دراسة تكوين غازات الدم.
- تحليل البول كجزء من التشخيص التفريقي.
- مخطط التخثر.
- تحديد مستوى D-dimers.
D-dimers هي منتجات انحلال الفيبرين. عادة يجب أن يكون هناك 500 ميكروغرام من المركب. يشير التركيز المتزايد للمادة إلى تكوين خثرة حديثة. عند تشخيص الانصمام الرئوي، في 90٪ من الحالات، يتم قياس مستوى D-dimers باعتباره الطريقة الأكثر حساسية.
طرق مفيدة
- تخطيط كهربية القلب (ECG): مع PE، يتطور فشل البطين الأيمن وعدم انتظام دقات القلب الجيبي؛ يمكن تسجيل هذه التغييرات باستخدام مخطط القلب. في الوقت نفسه، في بعض المرضى لا توجد علامات على الانسداد الرئوي على تخطيط القلب. في 20٪ من المرضى، يمكن أن يكشف مخطط القلب عن القلب الرئوي الحاد بسبب الحمل على البطين الأيمن.
- الأشعة السينية الصدر: في الصورة يمكنك تسجيل الموضع العالي للقبة الحجابية من جانب تطور علم الأمراض. علامات الأشعة السينية - تمدد البطين الأيمن والشريان الرئوي النازل الأيمن، وتوسيع جذور الرئة.

الأشعة السينية للصدر لدى المرضى الذين تم تأكيد إصابتهم بالانصمام الرئوي على اليسار - انخماص رئوي على شكل قرص بسبب وجود سائل في تجويف الصدر وتوسع جذر الرئة، على اليسار - احتشاء رئوي بسبب الانصمام الرئوي

احتشاء رئوي الأيمن على الأشعة السينية في مريض مصاب بالانسداد الرئوي المؤكد


- تخطيط صدى القلب: الإجراء يسمح لك بتحديد الخلل في البطين الأيمن، وتهجير الحاجز بين البطينين إلى الجانب الأيسر. أثناء التشخيص، لوحظ ارتفاع ضغط الدم في الدورة الدموية الرئوية. وفي حالات نادرة يتم تسجيل جلطات دموية في منطقة القلب.
- التصوير المقطعي الحلزوني: أثناء التشخيص، يمكن الكشف عن توطين جلطات الدم. يتم حقن المريض بمادة تباين يمكن من خلالها الحصول على صورة ثلاثية الأبعاد للرئتين. أثناء الإجراء، يجب على المريض أن يحبس أنفاسه لبضع ثوان. تعتبر طريقة البحث أكثر أمانًا للمريض مقارنةً بتصوير الأوعية.
انصمام الشريان الرئوي في الفص العلوي على اليسار، تم تحديده من خلال التصوير المقطعي للصدر مع التباين؛ تظهر الصمة بوضوح في تجويف الشريان (مميزة بأسهم ودائرة)

تم اكتشاف صمة رئوية ضخمة لدى المريض عن طريق التصوير المقطعي المحوسب في كلا الشريانين الرئويين، ويتم رؤية جلطات الدم منخفضة الكثافة (على خلفية الدم المتباين) في الفروع الفصية

مثال على الالتهاب الرئوي الاحتشاءي المتعدد الأجزاء الذي تم تحديده لدى مريض يعاني من انسداد رئوي في الفروع الصغيرة لكلا الشريانين الرئويين أثناء التصوير المقطعي المحوسب


- الموجات فوق الصوتية للأوردة العميقة في الطرف السفلي: يتيح لك الإجراء تحديد وجود جلطات دموية في أوردة الساقين، والتي يمكن أن تسبب انسدادًا رئويًا.
- التصوير الومضاني للتهوية والتروية: خلال الإجراء من الممكن تحديد مناطق الرئة التي لا يوجد بها إمداد دموي والتي يدخل إليها الهواء. التصوير الومضاني يجعل من الممكن تحديد تشخيص الـ PE بدقة تصل إلى 90٪.
- تصوير الأوعية- الطريقة الأكثر دقة لتشخيص PE. على الرغم من دقته، إلا أن الإجراء غزوي وغير آمن لصحة المريض. مع الانسداد الرئوي، هناك تضييق حاد في الشريان الرئوي مع إزالة بطيئة لعامل التباين.

العلاج: معايير الإسعافات الأولية
يهدف العلاج إلى إنقاذ حياة المريض واستعادة إمدادات الدم الطبيعية إلى الرئتين. لتلقي العلاج يتم نقل المريض إلى وحدة العناية المركزة، حيث يبقى هناك حتى تتم إزالة الجلطة. في وحدة العناية المركزة، يتم الحفاظ على الجهاز التنفسي والدورة الدموية باستخدام التهوية الميكانيكية.
في حالة وجود الألم، يتم إعطاء المريض مسكنات الألم. للقضاء على تجلط الدم، يتم العلاج بمضادات التخثر. في بعض الحالات، بسبب العلاج الدوائي، يتم تدمير جلطة الدم من تلقاء نفسها، ولكن إذا لم يحدث ذلك، يتم وصف الجراحة.
علاج المرضى الذين يعانون من PE الحاد. جيلياروف م.يو:
تصحيح ديناميكا الدم ونقص الأكسجة
في حالة توقف القلب، يتم إجراء الإنعاش. يستخدم العلاج بالأكسجين لمنع نقص الأكسجة: يتم إعطاء الأكسجين عن طريق الأقنعة أو القسطرة الأنفية. يتم استخدام التهوية عندما تتأثر فروع كبيرة من الشريان.
لتحقيق الاستقرار في الضغط في الأوعية ومنع الاحتقان الوريدي، يتم حقن المحلول الملحي أو الأدرينالين أو الدوبامين عن طريق الوريد. لاستعادة الدورة الدموية في الدورة الدموية الرئوية، تدار مضادات التخثر.
العلاج المضاد للتخثر
العلاج المضاد للتخثر يساعد على منع الوفاة. في وحدة العناية المركزة، إذا كان هناك خطر كبير للإصابة بالـ PE، يتم إعطاء هيبارين الصوديوم عن طريق الوريد. تتأثر جرعة الدواء بوزن جسم المريض وزمن الثرومبوبلاستين (aPTT). بعد 6 ساعات من التنقيط، يتم أخذ فحص دم من المريض كل 3 ساعات لمراقبة APTT.
لا يوصف علاج الهيبارين للانسداد الرئوي لعلاج الفشل الكلوي أو الهيموفيليا. بالإضافة إلى الهيبارين، يتم وصف الوارفارين للمريض في اليوم الأول من دخول المستشفى، والذي يجب تناوله لمدة 3 أشهر على الأقل بعد الخروج من المستشفى. يتم تحديد الجرعة اليومية من قبل الطبيب المعالج اعتمادًا على الخصائص الفردية للمريض وشدة المرض.

العلاج ضخه
يتم إجراء علاج إعادة ضخ الدم لإزالة الجلطة واستعادة تدفق الدم الطبيعي. إذا كان هناك خطر كبير للإصابة بمضاعفات الانسداد الرئوي، يتم استخدام علاج الجلطات. تستخدم الأدوية التالية لإذابة جلطة الدم:
- الستربتوكيناز.
- ألتيبلاز.
- يوروكيناز.
هناك خطر كبير للنزيف أثناء العلاج التخثر. في 2٪ من المرضى يحدث نزيف في الدماغ، وفي 13٪ من الحالات يحدث نزيف داخلي حاد.
جراحة المستشفى
تتم إزالة جلطة الدم عن طريق استئصال الخثرة. في مثل هذه الحالة، يقوم الجراح بعمل شق في موقع آفة الوعاء الدموي ويزيل الجلطة الدموية باستخدام الأدوات. بعد إزالة جلطة الدم، يتم خياطة الشق. ونتيجة لذلك، يتم استعادة الدورة الدموية الطبيعية.
وعلى الرغم من الكفاءة العالية، تنطوي الجراحة على خطورة كبيرة على حياة المريض. كطريقة أكثر أمانًا لعلاج القذف المبكر، يتم استخدام مرشح الوريد الأجوف.
تركيب مرشح الوريد الأجوف
يتم تركيب مرشح الوريد الأجوف في المرضى الذين لديهم خطر كبير للإصابة بالانسداد الرئوي المتكرر. مؤشر الإجراء هو أيضًا وجود موانع لتناول مضادات التخثر.
المنتج هو مرشح شبكي يلتقط الأجزاء المكسورة من جلطة الدم ويمنعها من دخول أوعية الرئتين. يتم تركيب كافافيل من خلال شق صغير في الجلد، ويمرر المنتج عبر الوريد الفخذي أو الوداجي. تم تثبيت الأداة أسفل الأوردة الكلوية.

الانسداد الرئوي المتكرر
في 10-30% من الحالات، قد يعاني المرضى الذين عانوا من الانسداد الرئوي من انتكاسة المرض. يمكن تكرار علم الأمراض عدة مرات. يرتبط ارتفاع معدل حدوث النوبات بانسداد الفروع الصغيرة للشريان الرئوي. أسباب الانتكاسات هي:
- الأورام الخبيثة؛
- أمراض القلب والأوعية الدموية.
- تخثر الأوردة العميقة، يرافقه التدمير التدريجي لجلطة دموية كبيرة.
- أمراض القلب والأوعية الدموية والجهاز التنفسي.
- تنفيذ العملية.
التطور المتكرر لعلم الأمراض ليس له أعراض واضحةوبالتالي من المستحيل عمليا تشخيصه. وفي معظم الحالات يتم الخلط بين الأعراض التي تظهر وبين أمراض أخرى.
لا يمكن إجراء تشخيص دقيق إلا إذا كنت على علم بالانسداد الرئوي السابق ووضعت عوامل الخطر في الاعتبار. ولذلك، فإن طريقة التشخيص الرئيسية هي تاريخ المريض المفصل. بعد المقابلة، يتم إجراء الأشعة السينية وتخطيط القلب والموجات فوق الصوتية للأطراف السفلية.
يمكن أن يؤدي الانسداد الرئوي المتكرر إلى العواقب التالية:
- ارتفاع ضغط الدم في الدورة الدموية الرئوية.
- إعادة هيكلة الأوعية الدموية في الجزء السفلي من الجهاز التنفسي مع تكوين القلب الرئوي.
- انسداد الفرع المركزي للشريان الرئوي.
تشخيص تجلط الدم الرئوي
يمكن أن تؤدي الأمراض الحادة إلى توقف القلب والجهاز التنفسي. في غياب تدابير الإنعاش، يحدث الموت. وإذا تم تفعيل الآليات التعويضية في الجسم أو تأثرت الشرايين ذات العيار الصغير، فإن المريض لا يموت. ولكن في غياب العلاج المضاد للتخثر، تتطور اضطرابات الدورة الدموية الثانوية.
مع العلاج في الوقت المناسب، والتكهن مواتية- بعد إزالة الجلطة الدموية يتعافى المريض بسرعة.
مع نقص الأكسجة لفترة طويلة، هناك خطر تلف الدماغ، الأمر الذي يؤدي إلى فقدان لا رجعة فيه لبعض الوظائف الحيوية أو قدرات الشخص.
الوقاية الأولية والثانوية
في الوقاية الأولية من الانسداد الرئوي، من الضروري علاج الدوالي على الفور، والخضوع للعلاج المضاد للتخثر وارتداء جوارب ضاغطة في حالة ارتفاع تخثر الدم. بعد ولادة الطفل أو في فترة ما بعد الجراحة، من الضروري اتباع التوصيات الطبية بدقة. يجب على الأشخاص المعرضين لخطر الإصابة بالـ PE إجراء اختبارات الدم مرتين في السنة.
كإجراء وقائي ثانوي، عليك الالتزام بنمط حياة صحي:

- علاج الأمراض المعدية.
- تجنب الاصابة؛
- الطعام الصحي؛
- منع السمنة.
- تجنب التوتر؛
- يمارس؛
- شرب الكثير من السوائل؛
- للرفض من العادات السيئة.
PE هو مرض خطير يتطلب العلاج الفوري في المستشفى. في معظم الحالات، يتطور عند النساء أثناء الولادة أو أثناء الجراحة. للقضاء على جلطة الدم، يتم العلاج بمضادات التخثر، واستئصال الخثرة، وتركيب مرشح الوريد الأجوف. مع العلاج في الوقت المناسب، يتعافى المريض تماما. خلاف ذلك، يتطور نقص الأكسجة، وتعطيل وظائف المخ، وفشل القلب والجهاز التنفسي. للحد من خطر الإصابة بالانسداد الرئوي، ينبغي تشخيص أمراض القلب والأوعية الدموية وعلاجها في الوقت المناسب.
فيديو "العيش بصحة جيدة"
الانسداد الرئوي. عيش بصورة صحيه! جزء من الإصدار بتاريخ 28 نوفمبر 2016:
الآن أنت تعرف كل شيء عن الانسداد الرئوي: ما هو عليه في الطب، ما هي الأسباب، وكيفية علاج أمراض الرئة - المبادئ والأساليب الحديثة للعلاج، وكذلك عواقب المرض.
 محتوى المعلومات لهذه الطريقة هو 90٪. يتم استخدامه في الحالات التي يكون فيها لدى المريض موانع للتصوير المقطعي المحوسب.
محتوى المعلومات لهذه الطريقة هو 90٪. يتم استخدامه في الحالات التي يكون فيها لدى المريض موانع للتصوير المقطعي المحوسب.