آیا بعد از گذاشتن میرنا قاعدگی رخ می دهد؟ مارپیچ هورمونی Mirena - "در حالی که منتظر مثبت است." قرار دادن دستگاه داخل رحمی Mirena
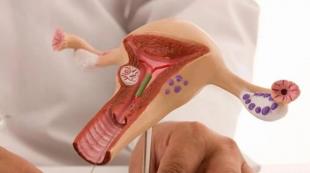
سیستم درمانی داخل رحمی Mirena یک هسته هورمونی-الاستومری سفید یا تقریباً سفید است که روی بدنه ای T شکل قرار دارد و با یک غشای مات پوشیده شده است که به عنوان نوعی تنظیم کننده برای آزادسازی ماده فعال فعال عمل می کند. بدنه T با یک حلقه در یک انتها با یک نخ متصل برای برداشتن مارپیچ و دو شانه ارائه شده است. سیستم Mirena در یک لوله هادی قرار می گیرد و عاری از ناخالصی های قابل مشاهده است. این دارو در تاول های استریل ساخته شده از مواد پلی استر یا TYVEK به مقدار 1 عدد عرضه می شود.
اثر فارماکولوژیک
سیستم داخل رحمی یا به سادگی IUD Mirena یک آماده سازی دارویی است که بر اساس آن است لاوونورژسترول ، که به تدریج در حفره رحم رها می شود عمل ژستوژنیک موضعی . با توجه به جزء فعال عامل درمانی، حساسیت گیرنده های استروژن و پروژسترون آندومتر کاهش می یابد، که خود را در اثر ضد تکثیر قوی نشان می دهد.
تغییرات مورفولوژیکی در پوشش داخلی رحم و یک واکنش موضعی ضعیف به یک جسم خارجی در حفره آن وجود دارد. غشای مخاطی کانال دهانه رحم تا حد زیادی ضخیم می شود که از نفوذ اسپرم به داخل رحم جلوگیری می کند و توانایی های حرکتی اسپرم های فردی را مهار می کند. در برخی موارد، تخمک گذاری نیز مهار می شود.
استفاده از داروی Mirena به تدریج ماهیت را تغییر می دهد خونریزی قاعدگی . در ماه های اول استفاده از دستگاه داخل رحمی به دلیل ممانعت از تکثیر آندومتر، ممکن است لکه های خونی از واژن افزایش یابد. همانطور که اثر فارماکولوژیک عامل درمانی ایجاد می شود، هنگامی که سرکوب شدید فرآیندهای تکثیر به حداکثر می رسد، دوره ای از خونریزی کم شروع می شود که اغلب به تبدیل می شود. الیگو- و آمنوره .
3 ماه پس از شروع استفاده از Mirena، از دست دادن خون قاعدگی در زنان 62-94٪ و پس از 6 ماه - 71-95٪ کاهش می یابد. این توانایی دارویی برای تغییر ماهیت خونریزی رحمی برای درمان استفاده می شود منوراژی ایدیوپاتیک در غیاب فرآیندهای هیپرپلاستیک در غشای اندام های تناسلی زن یا شرایط خارج از تناسلی، که بخشی جدایی ناپذیر از پاتوژنز آن است. کاهش انعقاد ، از آنجایی که اثربخشی دارو با روش های جراحی قابل مقایسه است.
فارماکودینامیک و فارماکوکینتیک
پس از ایجاد سیستم داخل رحمی، داروی دارویی بلافاصله شروع به عمل می کند که در آزادسازی تدریجی آشکار می شود. لوونورژسترول و جذب فعال آن که با تغییر غلظت آن در پلاسمای خون قابل قضاوت است. سرعت آزادسازی ماده موثره در ابتدا 20 میکروگرم در روز است و به تدریج کاهش می یابد و پس از 5 سال به 10 میکروگرم در روز می رسد. ست های کویل هورمونی میرنا قرار گرفتن در معرض محلی بالا ، که یک گرادیان غلظت ماده فعال را در جهت از آندومتر به میومتر فراهم می کند (غلظت در دیواره های رحم بیش از 100 برابر تغییر می کند).
ورود به گردش خون سیستمیک لوونورژسترول مخاطب پروتئین های آب پنیر خون: 40 تا 60 درصد از ماده موثره به طور غیر اختصاصی با آن ترکیب می شود و 42-62٪ از جزء فعال - به طور خاص با انتخابی حامل هورمون های جنسی SHBG . حدود 1-2٪ از دوز در خون در گردش به عنوان استروئید آزاد وجود دارد. در طول استفاده از یک عامل درمانی، غلظت SHBG کاهش می یابد و کسر آزاد افزایش می یابد، که نشان دهنده غیر خطی بودن توانایی فارماکوکینتیک دارو است.
پس از وارد کردن IUD Mirena به داخل حفره رحم، لوونورژسترول در پلاسمای خون پس از 1 ساعت یافت می شود و حداکثر غلظت پس از 2 هفته به دست می آید. در طول مطالعات بالینی، ثابت شده است که غلظت جزء فعال به وزن بدن زن بستگی دارد - با وزن کم و / یا با غلظت بالای SHBG، مقدار جزء اصلی در پلاسما بیشتر است.
لوونورژسترول متابولیزه شده با ایزوآنزیم CYP3A4 به محصولات نهایی متابولیسم به صورت کونژوگه و غیر کونژوگه 3 آلفا و 5 بتا تتراهیدرولونورژسترل ، پس از آن از طریق روده و از طریق کلیه ها با ضریب دفع 1.77 دفع می شود. در شکل بدون تغییر، جزء فعال فقط در مقادیر کمی حذف می شود. کلیرانس کلی ماده بیولوژیکی Mirena از پلاسمای خون 1 میلی لیتر در دقیقه به ازای هر کیلوگرم وزن است. نیمه عمر حدود 1 روز است.
موارد مصرف
- پیشگیری از بارداری؛
- منوراژی ایدیوپاتیک؛
- درمان پیشگیرانه هیپرپلازی آندومتر در طول درمان جایگزینی هورمون
مارپیچ Mirena - موارد منع مصرف
موارد منع مصرف مطلق برای استفاده از مارپیچ هورمونی:
- بارداری ;
- بیماری های التهابی اندام های لگن؛
- پس از زایمان ;
- فرآیند عفونی در قسمت های پایین دستگاه تناسلی؛
- سابقه سقط سپتیک در سه ماه گذشته؛
- بدخیم نئوپلاسم ها رحم یا دهانه رحم؛
- سیستم تولید مثل زنان؛
- خونریزی رحم با منشا ناشناخته؛
- نئوپلاسم های تومور وابسته به هورمون؛
- ناهنجاری های مادرزادی یا اکتسابی ساختار تشریحی و بافتی رحم؛
- بیماری حاد کبد؛
- افزایش یافت حساسیت به اجزای فارماکولوژیک دستگاه داخل رحمی.
شرایط پاتولوژیک که ممکن است استفاده از دستگاه داخل رحمی را با مشکل مواجه کند لوونورژسترول :
- دوره پس از زایمان از 48 ساعت تا 4 هفته؛
- ترومبوز سیاهرگی عمقی؛
- بیماری خوش خیم تروفوبلاستیک ;
- سرطان پستان در حال حاضر یا در تاریخ در 5 سال گذشته؛
- خطر بالای عفونت های مقاربتی؛
- بیماری فعال کبدی (مثلا تند ، جبران نشده است و غیره).
عوارض جانبی میرنا
تغییرات در چرخه قاعدگی
عوارض جانبی IUD باید با شروع شود تغییر در ماهیت و چرخه خونریزی قاعدگی ، زیرا آنها بسیار بیشتر از سایر اثرات نامطلوب اقدامات درمانی ظاهر می شوند. بنابراین، طول مدت خونریزی در 22٪ از زنان افزایش می یابد، و رحم نامنظم خونریزی هابا در نظر گرفتن 90 روز اول پس از نصب Mirena، در 67٪ مشاهده شد. فراوانی این پدیده ها به تدریج کاهش می یابد، زیرا کویل هورمونی در طول زمان ماده فعال بیولوژیکی کمتری آزاد می کند و در پایان سال اول به ترتیب 3 و 19 درصد است. با این حال، تعداد تظاهرات سایر بی نظمی های قاعدگی افزایش می یابد - تا پایان سال اول در 16٪ و به ندرت ایجاد می شود خون ریزی در 57 درصد بیماران
سایر عوارض جانبی
- از کنار سیستم ایمنی: بثورات پوستی و , , .
- از کنار سیستم عصبی: سردرد ، خلق افسرده تا .
- عوارض جانبی سیستم تولید مثل و غدد پستانی: ولوواژینیت ترشحات از دستگاه تناسلی، عفونت های اندام های لگنی، ، درد سینه، اخراج وسیله داخل رحمی، ، سوراخ شدن رحم.
- از کنار دستگاه گوارش: درد شکم، حالت تهوع.
- اختلالات پوستی: , , .
- از کنار سیستم قلبی عروقی: افزایش فشار خون
دستگاه داخل رحمی Mirena: دستورالعمل استفاده (روش و دوز)
مقررات عمومی برای استفاده از دارو
ضد بارداری Mirena مستقیماً در حفره رحم تزریق می شود و در آنجا اثرات دارویی خود را به مدت 5 سال اعمال می کند. نرخ انتشار جزء فعال هورمونی 20 میکروگرم در روز در ابتدای استفاده از دستگاه داخل رحمی است و به تدریج پس از 5 سال به سطح 10 میکروگرم در روز کاهش می یابد. میانگین میزان حذف لوونورژسترول در طول دوره درمانی حدود 14 میکروگرم در روز است.
خاص وجود دارد میزان اثربخشی پیشگیری از بارداری ، که نشان دهنده تعداد بارداری در 100 زن در طول استفاده از روش های پیشگیری از بارداری است. با نصب صحیح و رعایت کلیه قوانین استفاده از دستگاه داخل رحمی، شاخص مروارید برای Mirena حدود 0.2٪ برای 1 سال، و همین رقم برای 5 سال - 0.7٪ است که نشان دهنده کارایی فوق العاده بالای استفاده از این روش پیشگیری از بارداری است (برای مقایسه: برای کاندوم، شاخص Pearl از 3.5٪ تا 11٪ متغیر است. برای مواد شیمیایی مانند اسپرم کش ها - از 5٪ تا 11٪.
نصب و برداشتن سیستم داخل رحمی ممکن است با درد در قسمت پایین شکم، خونریزی متوسط همراه باشد. همچنین، دستکاری می تواند باعث غش به دلیل واکنش عروقی-واگ یا تشنج در بیماران شود. بنابراین، استفاده از بی حسی موضعی اندام تناسلی زنان ممکن است مورد نیاز باشد.
قبل از نصب دارو
توصیه می شود دستگاه داخل رحمی نصب شود فقط دکتر که تجربه این نوع پیشگیری از بارداری را داشته باشد، زیرا شرایط آسپتیک اجباری و دانش پزشکی مناسب از آناتومی زنانه و عملکرد یک داروی دارویی مورد نیاز است. بلافاصله قبل از نصب، انجام آن ضروری است معاینه عمومی و زنان به منظور از بین بردن خطرات استفاده بیشتر از یک ضد بارداری، وجود بارداری و بیماری هایی که به عنوان منع مصرف عمل می کنند.
پزشک باید موقعیت رحم و اندازه حفره آن را تعیین کند، زیرا مکان صحیح سیستم Mirena تأثیر یکنواخت ماده فعال را بر روی آن تضمین می کند. آندومتر که شرایط را برای حداکثر کارایی آن ایجاد می کند.
دستورالعمل های Mirena برای پرسنل پزشکی
دهانه رحم را با کمک آینه های زنانه تجسم کنید، آن و واژن را با محلول های ضد عفونی کننده درمان کنید. لب بالایی دهانه رحم را با فورسپس گرفته و با کشش ملایم کانال دهانه رحم را صاف کنید، این وضعیت ابزار پزشکی را تا پایان دستکاری ثابت کنید تا دستگاه داخل رحمی نصب شود. به آرامی پروب رحم را از طریق حفره اندام به سمت پایین رحم حرکت دهید، جهت کانال دهانه رحم و عمق دقیق حفره را به طور موازی تعیین کنید، به استثنای سپتوم های آناتومیکی احتمالی، سینکیا، فیبروم زیر مخاطی یا سایر موانع. اگر کانال دهانه رحم باریک است، توصیه می شود از بی حسی موضعی یا رسانا برای گشاد کردن آن استفاده کنید.
بسته بندی استریل دارو را از نظر یکپارچگی بررسی کنید، سپس آن را باز کرده و دستگاه داخل رحمی را خارج کنید. نوار لغزنده را به دورترین موقعیت حرکت دهید تا سیستم به داخل لوله هادی کشیده شود و شکل یک چوب کوچک را به خود بگیرد. در حالی که لغزنده را در همان موقعیت نگه داشته اید، لبه بالایی حلقه شاخص را مطابق با فاصله اندازه گیری شده قبلی تا فوندوس رحم تنظیم کنید. هادی را با احتیاط از طریق کانال دهانه رحم پیش ببرید تا حلقه در حدود 1.5-2 سانتی متر از دهانه رحم قرار گیرد.
پس از رسیدن به موقعیت مورد نظر مارپیچ، اسلایدر را به آرامی به سمت علامت آشکار شدن کامل آویزهای افقی حرکت دهید و 5-10 ثانیه صبر کنید تا سیستم به شکل T شکل بگیرد. همانطور که در تماس کامل حلقه شاخص با دهانه رحم مشهود است، هادی را به موقعیت فوندال ببرید. در حالی که هادی را در این موقعیت نگه داشته اید، دارو را با استفاده از پایین ترین موقعیت ممکن لغزنده رها کنید. هادی را با دقت جدا کنید. نخ ها را به طول 2-3 سانتی متر برش دهید و از قسمت بیرونی رحم شروع کنید.
توصیه می شود بلافاصله پس از دستکاری موقعیت صحیح دستگاه داخل رحمی را با استفاده از سونوگرافی تأیید کنید تا آماده سازی Mirena را نصب کنید. معاینه مجدد پس از 4-12 هفته و سپس 1 بار در سال انجام می شود. در صورت وجود نشانه های بالینی، معاینه زنان و تایید موقعیت صحیح مارپیچ با روش های کاربردی تشخیص آزمایشگاهی باید به طور منظم انجام شود.
برداشتن دستگاه داخل رحمی
میرنا باید حذف شود بعد از 5 سالپس از نصب، زیرا اثربخشی عامل درمانی پس از این دوره به میزان قابل توجهی کاهش می یابد. ادبیات پزشکی حتی مواردی از عوارض جانبی یک دستگاه داخل رحمی را توصیف می کند که به موقع با ایجاد بیماری های التهابی اندام های لگنی و برخی شرایط پاتولوژیک دیگر برداشته نشده است.
برای استخراجاین دارو نیاز به رعایت دقیق شرایط آسپتیک دارد. برداشتن میرنا یک کشیدن ملایم نخ هایی است که توسط فورسپس مخصوص زنان گرفته شده است. اگر نخ ها قابل مشاهده نیستند و دستگاه داخل رحمی در عمق حفره اندام قرار دارد، می توان از قلاب کششی استفاده کرد. همچنین ممکن است نیاز به گشاد کردن کانال دهانه رحم باشد.
پس از حذفبا استفاده از داروی Mirena، سیستم باید از نظر یکپارچگی آن بررسی شود، زیرا در برخی شرایط می توان جدا شدن هسته هورمونی-الاستومری یا لیز خوردن آن بر روی شانه های بدن T شکل را مشاهده کرد. موارد پاتولوژیک زمانی توصیف می شود که چنین عوارضی از برداشتن دستگاه داخل رحمی نیاز به مداخله اضافی زنانه داشته باشد.
مصرف بیش از حد
با استفاده صحیح و رعایت کلیه قوانین راه اندازی دستگاه داخل رحمی، مصرف بیش از حد داروی دارویی غیر ممکن .
اثر متقابل
القا کننده های آنزیم دارویی، به ویژه کاتالیزورهای بیولوژیکی از سیستم سیتوکروم P 450 که در دژنراسیون متابولیک داروهایی مانند داروهای ضد تشنج نقش دارند. , فنی توئین , ) و ( و دیگران)، تحول بیوشیمیایی را افزایش می دهد ژستاژن ها . با این حال، تأثیر آنها بر اثربخشی Mirena ناچیز است، زیرا نقطه اصلی استفاده از توانایی های درمانی دستگاه داخل رحمی، تأثیر موضعی بر روی آندومتر است.
شرایط فروش
با نسخه در کیوسک های داروخانه منتشر می شود.
شرایط نگهداری
کویل هورمونی داخل رحمی باید در بسته بندی استریل و دور از دسترس کودکان خردسال نگهداری شود که از نور مستقیم خورشید محافظت شود. شرایط دمایی مناسب نباید بیش از 30 درجه سانتیگراد باشد.
بهترین قبل از تاریخ
دستورالعمل های ویژه
میرنا مارپیچ هورمونی با میوم رحم
(اسامی دیگر هستند فیبرومیوم یا لیومیوم ) یک تومور خوش خیم است که از لایه عضلانی رحم (میومتر) رشد می کند و یکی از شایع ترین بیماری های زنان است. تمرکز پاتولوژیک گره ای از رشته های عضلانی صاف به طور تصادفی بافته شده از چند میلی متر تا چند سانتی متر است. برای درمان این واحد بینی، به عنوان یک قاعده، از مداخله جراحی استفاده می شود، با این حال، اکنون یک طرح درمانی محافظه کارانه ایجاد شده است.
داروی انتخابی عوامل هورمونی با نوع تداخل محلی ترجیحی است، بنابراین دستگاه داخل رحمی Mirena نوعی استاندارد طلایی برای بهداشت فیبروم های رحمی است.
اثر ضد استروژنیک در کاهش اندازه گره های پاتولوژیک، جلوگیری از عوارض احتمالی و کاهش حجم مداخله جراحی به منظور حفظ فیزیولوژیکی ترین ساختار رحم و امکان بارداری در آینده اجرا می شود.
کویل Mirena برای اندومتریوز
- یک وضعیت پاتولوژیک زمانی که سلول های لایه داخلی رحم در خارج از آن رشد می کنند. ساختارهای بافت شناسی دارای گیرنده هایی برای هورمون های جنسی زنانه هستند که باعث ایجاد تغییرات مشابه در اندومتر طبیعی می شود که با خونریزی ماهانه آشکار می شود و در پاسخ به آن یک واکنش التهابی ایجاد می شود.
بیماری زنان در سنین باروری ذاتی است و علاوه بر درد می تواند منجر به عارضه مکرر آندومتریوز شود، به همین دلیل است که تشخیص و درمان به موقع وضعیت پاتولوژیک بسیار مهم است. البته درمان اندومتریوز می تواند یک مداخله جراحی با رویکرد کم تهاجمی و تعداد کمی عوارض جانبی باشد، اما انتخاب روش های درمانی محافظه کارانه بسیار ارجح است.
دستگاه داخل رحمی Mirena به چند دلیل ابزار موثری برای از بین بردن اندومتریوز است:
- با مطالعات عملی ثابت شده است، اثر دارو، که با مهار رشد کانون های پاتولوژیک، کاهش اندازه آنها و جذب تدریجی آشکار می شود.
- عوارض جانبی کمتر در مقایسه با سایر داروها؛
- تسکین سندرم درد ذاتی در مشکل اندومتریوز؛
- نیازی به قرص یا تزریق خوراکی روزانه نیست.
- عادی سازی چرخه قاعدگی؛
- نیازی به پیشگیری از بارداری نیست
دستگاه داخل رحمی برای هیپرپلازی آندومتر
هیپرپلازی آندومتر - این وضعیت پاتولوژیک بسیار شبیه به اندومتریوز است، زیرا رشد بیش از حد و ضخیم شدن غشای مخاطی اندام های تناسلی زنانه است. تفاوت در محل آناتومیک صحیح ساختارهای بافتی است که فقط علائم و عوارض احتمالی را تغییر می دهد، اما آنها را از بین نمی برد.
تشخیص واحد بینی امکان لکه بینی فراوان و طولانی در دوران قاعدگی یا رحم خونریزی ها ربطی به چرخه ندارد، عدم تخمک گذاری و عدم امکان کاشت جنین در اندومتر تغییر یافته، که مظهر افزایش سطح استروژن در بدن است. درمان علت شناختی این مشکل، با هدف از بین بردن علت فوری، یک عامل هورمونی با اثر ضد استروژنی مشخص است.
اکثر متخصصان زنان ترجیح می دهند از سیستم داخل رحمی Mirena استفاده کنند زیرا قابلیت اطمینان عملکرد دارویی آن، راحتی استفاده روزمره، که نیازی به دانش پزشکی اضافی و ارزان بودن نسبی نسبت به سایر عوامل درمانی ندارد، زیرا استفاده از Mirena مستلزم هزینه روزانه نیست. روی قرص های خوراکی یا تزریقی
بارداری پس از استفاده از دستگاه داخل رحمی Mirena
از آنجایی که ضد بارداری اثرات دارویی عمدتاً موضعی دارد، کامل است بازیابی تمام پارامترهای فیزیولوژیکی پس از حذف دارو به اندازه کافی سریع می آید. در عرض یک سال پس از تخلیه سیستم، فراوانی بارداری های برنامه ریزی شده به 79.1-96.4٪ می رسد. وضعیت بافتی آندومتر پس از 1-3 ماه ترمیم می شود و چرخه قاعدگی به طور کامل در عرض 30 روز بازسازی و عادی می شود.
آنالوگ ها
چندین آماده سازی دارویی با کد ATC یکسان و ترکیب مشابهی از مواد فعال وجود دارد: جیدز , , اوادیر با این حال، فقط Jaydes را می توان به درستی آنالوگ نامید، زیرا دارو توسط یک سیستم داخل رحمی بر اساس لوونورژسترول با دوز کمتر، و بنابراین فقط برای سه سال استفاده مداوم طراحی شده است.
با الکل
این دارو دارای اثر درمانی موضعی برجسته است و به مقدار کم وارد گردش خون سیستمیک بدن زن می شود، بنابراین با اجزای مشروبات الکلی تداخل ندارد، با این حال، توصیه می شود از آنها در دوز استفاده کنید تا باعث ایجاد موارد دیگر نشود. عوارض جانبی یا عوارض جانبی
در دوران بارداری و شیردهی
استفاده از دستگاه داخل رحمی Mirena در موارد منع مصرف دارد بارداری یا مشکوک بودن به آن، زیرا هرگونه ضد بارداری داخل رحمی خطر را افزایش می دهد سقط خود به خود و تولد زودرس. برداشتن یا کاوش سیستم نیز می تواند منجر به تخلیه ناخواسته جنین از حفره رحم شود. اگر برداشتن دقیق وسیله پیشگیری از بارداری امکان پذیر نباشد، در صورت لزوم باید در مورد سقط جنین دارویی صحبت کرد.
اگر زنی بخواهد حاملگی را حفظ کند، قبل از هر چیز، بیمار باید به طور کامل از خطرات احتمالی و عواقب نامطلوب، هم برای بدن خود و هم برای کودک مطلع شود. در آینده، لازم است روند بارداری را به دقت بررسی کنید و مطمئن شوید که کاشت خارج از رحم را با روش های تشخیصی قابل اعتماد حذف کنید.
به دلیل استفاده موضعی از یک ضد بارداری هورمونی، این احتمال وجود دارد اثر ویریل کنندگی روی جنین با این حال، به دلیل اثربخشی بالای Mirena، تجربه بالینی در مورد پیامدهای بارداری در هنگام استفاده از دستگاه داخل رحمی بسیار محدود است. خانمی که مایل به ادامه بارداری است نیز باید از این موضوع مطلع شود.
شیر دادن منع مصرفی برای استفاده از سیستم داخل رحمی نیست، اگرچه مقادیر کمی از ماده فعال (حدود 0.1٪ از دوز) می تواند در طول شیردهی وارد شیر شود. بعید است که چنین مقادیر ناچیزی از لوونورژسترل اثرات دارویی روی کودک داشته باشد. جامعه پزشکی کاملاً موافق است که استفاده از دارو بعد از 6 هفته پس از زایمان اثرات نامطلوبی بر رشد و نمو یک ارگانیسم جوان ندارد.
دستگاه داخل رحمی Mirena از پلاستیک ساخته شده و حاوی پروژسترون است. در طول روز به طور متوسط حدود 20 میکروگرم از ماده موثره را در بدن زن آزاد می کند که اثرات ضد بارداری و درمانی دارد.
دستگاه داخل رحمی (IUD) از یک هسته پر از یک ماده فعال هورمونی تشکیل شده است که به دلیل آن تأثیر اصلی روی بدن ایجاد می شود و یک مورد خاص از نظر شکل شبیه حرف "T" است. برای جلوگیری از انتشار بیش از حد سریع ماده دارویی، بدن با یک غشای مخصوص پوشانده می شود.
بدنه مارپیچ علاوه بر این مجهز به نخ هایی است که به شما امکان می دهد پس از استفاده آن را بردارید. کل ساختار در یک لوله مخصوص قرار می گیرد که امکان نصب صاف را فراهم می کند.
ماده اصلی فعال در هسته لوونورژسترل است. به محض نصب ضد بارداری در رحم شروع به دفع فعال در بدن می کند. متوسط نرخ آزادسازی تا 20 میکروگرم در چند سال اول است. به طور معمول، تا سال پنجم، شاخص به 10 میکروگرم کاهش می یابد. در مجموع، یک مارپیچ حاوی 52 میلی گرم ماده فعال است.
جزء هورمونی دارو به گونه ای توزیع می شود که فقط یک اثر موضعی ایجاد می کند. در طول عمل IUD، بیشتر ماده فعال در لایه آندومتر پوشاننده رحم باقی می ماند. در میومتر (لایه عضلانی) غلظت دارو حدود 1 درصد آندومتر است و در خون مقدار لوونورژسترل به حدی ناچیز است که قادر به ایجاد هیچ اثری نیست.
هنگام انتخاب Mirena، مهم است که به یاد داشته باشید که غلظت ماده فعال در خون به طور قابل توجهی تحت تأثیر وزن بدن است. در زنان با وزن کم (36-54 کیلوگرم)، این شاخص ها ممکن است 1.5-2 برابر از حد معمول فراتر رود.
عمل
سیستم هورمونی Mirena اثر اصلی را نه به دلیل انتشار یک ماده فعال بیولوژیکی در حفره رحم، بلکه به دلیل واکنش بدن به حضور یک جسم خارجی در آن ایجاد می کند. یعنی با معرفی IUD یک واکنش التهابی موضعی ایجاد می شود که آندومتر را برای کاشت تخمک بارور شده نامناسب می کند.

این امر از طریق اثرات زیر حاصل می شود:
- مهار فرآیندهای رشد طبیعی در آندومتر؛
- کاهش فعالیت غدد واقع در رحم؛
- تحولات فعال لایه زیر مخاطی.
به تغییرات ایجاد شده در اندومتر و اثرات لوونورژسترل کمک می کند.
علاوه بر این، به دلیل دستگاه داخل رحمی "Mirena" ترشح مخاطی ترشح شده در دهانه رحم ضخیم می شود و همچنین مجرای کانال دهانه رحم باریک می شود. چنین تأثیری نفوذ اسپرم ها به داخل حفره رحم را با پیشروی بیشتر آنها به سمت تخمک برای لقاح دشوار می کند.
ماده فعال اصلی مارپیچ نیز بر اسپرم هایی که وارد رحم می شوند تأثیر می گذارد. تحت تأثیر آن، کاهش قابل توجهی در تحرک آنها وجود دارد، اکثر اسپرم ها به سادگی توانایی رسیدن به تخمک را از دست می دهند.
مکانیسم اصلی اثر درمانی واکنش اندومتر به لوونورژسترل است. تأثیر آن بر لایه مخاطی منجر به این واقعیت می شود که حساسیت گیرنده های جنسی به استروژن ها و ژستاژن ها به تدریج از بین می رود. نتیجه ساده است: حساسیت به استرادیول، که به رشد آندومتر کمک می کند، به شدت کاهش می یابد، و لایه مخاطی نازک تر می شود، به طور فعال کمتر رد می شود.
نشانه ها
سیستم هورمونی در موارد زیر استفاده می شود:
- روش حفاظت؛
- منوراژی ایدیوپاتیک؛
- پیشگیری و پیشگیری از رشد پاتولوژیک آندومتر در درمان آماده سازی استروژن؛
اساساً در زنان مدرن از مارپیچ Mirena برای کنترل منوراژی استفاده می شود که با خونریزی شدید در پس زمینه عدم رشد آندومتر مشخص می شود. یک وضعیت مشابه می تواند با انواع آسیب شناسی سیستم تولید مثل و گردش خون (سرطان رحم، ترومبوسیتوپنی، آدنومیوز و غیره) رخ دهد. اثربخشی مارپیچ ثابت شده است، در عرض شش ماه پس از استفاده، شدت از دست دادن خون حداقل دو برابر کاهش می یابد و با گذشت زمان، می توان اثر را حتی با برداشتن کامل رحم مقایسه کرد.
موارد منع مصرف
مانند هر عامل درمانی، IUD دارای تعدادی موارد منع مصرف است که در آنها استفاده از آن ممنوع است.

شامل می شوند:
- شروع بارداری یا عدم اطمینان از عدم وقوع آن؛
- فرآیندهای عفونی در دستگاه ادراری؛
- تغییرات پیش سرطانی در دهانه رحم و شکست آن توسط تومورهای بدخیم.
- خونریزی رحمی با علت ناشناخته؛
- تغییر شکل شدید رحم به دلیل یک گره میوماتوز یا تومور بزرگ؛
- انواع بیماری های شدید کبدی (سرطان، هپاتیت، سیروز)؛
- سن بالای 65 سال؛
- آلرژی به اجزای مورد استفاده در ترکیب دارو؛
- ترومبوآمبولی هر اندام، ترومبوفلبیت، لوپوس اریتماتوز سیستمیک یا شک به آن.
همچنین تعدادی از شرایط وجود دارد که در آن مارپیچ با احتیاط بیشتری استفاده می شود.:
- حملات ایسکمیک گذرا؛
- میگرن و سردرد با منشا ناشناخته؛
- فشار خون؛
- نارسایی شدید گردش خون؛
- سابقه انفارکتوس میوکارد؛
- آسیب شناسی های مختلف دریچه ای قلب (به دلیل خطر بالای ابتلا به اندوکاردیت عفونی)؛
- هر دو نوع دیابت
زنان مبتلا به بیماری های این لیست باید پس از نصب دستگاه داخل رحمی هورمونی Mirena، تغییرات در سلامت خود را از نزدیک نظارت کنند. در صورت ظاهر شدن هر گونه پویایی منفی، مراجعه فوری به پزشک ضروری است.
ویژگی های خاص
پس از نصب مارپیچ، زنان اغلب نگران کاهش قابل توجه شدت قاعدگی یا ناپدید شدن کامل آنها هستند. هنگام استفاده از مارپیچ Mirena، این یک واکنش طبیعی بدن است، زیرا هورمون موجود در هسته محصول فرآیندهای تکثیر را در آندومتر متوقف می کند. این بدان معنی است که رد آن یا به طور قابل توجهی کاهش می یابد یا به طور کامل متوقف می شود.
برای زنان مهم است که به یاد داشته باشند که در چند ماه اول پس از قرار دادن IUD، فراوانی قاعدگی ممکن است افزایش یابد. هیچ دلیلی برای نگرانی وجود ندارد - این نیز یک واکنش طبیعی بدن است.
نصبش چطوره
در دستورالعمل دستگاه داخل رحمی Mirena آمده است که فقط متخصص زنان می تواند آن را نصب کند.
قبل از عمل، یک زن تحت یک سری آزمایشات اجباری قرار می گیرد که عدم وجود موارد منع مصرف برای استفاده از یک ضد بارداری را تأیید می کند:
- آزمایشات عمومی خون و ادرار؛
- تجزیه و تحلیل سطح برای حذف بارداری؛
- معاینه کامل توسط متخصص زنان با معاینه دو دست.
- ارزیابی وضعیت غدد پستانی؛
- تجزیه و تحلیل که عدم وجود عفونت های مقاربتی را تأیید می کند.
- سونوگرافی رحم و زائده ها؛
- نوع توسعه یافته

به عنوان یک ضد بارداری، توصیه می شود مارپیچ Mirena را در 7 روز اول از شروع مارپیچ جدید نصب کنید. برای دستیابی به اهداف درمانی می توان از این توصیه غفلت کرد. معرفی مارپیچ پس از بارداری فقط پس از 3-4 هفته مجاز است، زمانی که رحم مراحل را طی می کند.
این روش با قرار دادن اسپکولوم واژینال در حفره رحم توسط متخصص زنان آغاز می شود. سپس دهانه رحم با استفاده از یک سواب مخصوص با یک ضد عفونی کننده درمان می شود. تحت کنترل آینه یک لوله رسانای مخصوص در حفره رحم تعبیه شده است که داخل آن یک مارپیچ وجود دارد. پزشک پس از بررسی نصب صحیح "شانه های" آی یو دی، لوله راهنما و سپس آینه را برمی دارد. مارپیچ ثابت در نظر گرفته می شود و به زن 20-30 دقیقه زمان استراحت داده می شود.
اثرات جانبی
دستورالعمل بیان می کند که عوارض جانبی که در نتیجه استفاده از Mirena ایجاد می شود نیازی به درمان اضافی ندارد و اساساً پس از چند ماه از شروع استفاده از بین می رود.
عوارض جانبی اصلی با تغییر در طول دوره قاعدگی همراه است. در 10% بیماران شکایت از ظاهر خونریزی رحمی، لکه بینی طولانی مدت از نوع لکه بینی و آمنوره وجود داشت.
ممکن است عوارض جانبی از CNS وجود داشته باشد. شایع ترین شکایات عبارتند از سردرد، عصبی بودن، تحریک پذیری، تغییرات خلقی (گاهی تا حالت های افسردگی).
در روزهای اول پس از نصب مارپیچ، ایجاد عوارض نامطلوب از دستگاه گوارش امکان پذیر است. اساساً حالت تهوع، استفراغ، از دست دادن اشتها، درد شکم است.
با حساسیت بیش از حد به لوونورژسترل، تغییرات سیستمیک مانند افزایش وزن و ظاهر آکنه امکان پذیر است.
در صورت بروز علائم زیر توصیه می شود پس از نصب مارپیچ با پزشک مشورت کنید:
- قاعدگی به مدت 1.5-2 ماه کاملاً وجود ندارد (لازم است شروع بارداری را حذف کنید).
- درد در قسمت پایین شکم برای مدت طولانی نگران کننده است.
- لرز و تب، عرق زیاد در شب؛
- ناراحتی در هنگام مقاربت؛
- حجم، رنگ یا بوی ترشحات از دستگاه تناسلی تغییر کرده است.
- در طول قاعدگی شروع به ایستادگی کردن خون بیشتر.
مزایا و معایب
آی یو دی مانند هر درمان پزشکی مزایا و معایب خود را دارد.
مزایای Mirena عبارتند از:
- اثربخشی و مدت اثر ضد بارداری؛
- اثر موضعی اجزای مارپیچ - این بدان معنی است که تغییرات سیستمیک در بدن بسته به حساسیت بیمار در مقادیر حداقل رخ می دهد یا اصلاً رخ نمی دهد.
- بازیابی سریع توانایی باردار شدن پس از برداشتن مارپیچ (به طور متوسط در 1-2 سیکل).
- نصب سریع؛
- هزینه کم، برای مثال، در مقایسه با 5 سال استفاده؛
- پیشگیری از تعدادی از بیماری های زنان و زایمان.
معایب Mirena:
- نیاز به صرف مقدار زیادی پول برای خرید آن در یک زمان - میانگین قیمت مارپیچ امروز از 12000 روبل یا بیشتر است.
- خطر ابتلا به منوراژی وجود دارد.
- خطر ایجاد فرآیندهای التهابی با تغییر مکرر شرکای جنسی افزایش می یابد.
- اگر مارپیچ به اشتباه نصب شده باشد، وجود آن در حفره رحم باعث درد و خونریزی می شود.
- در ماه های اول، قاعدگی سنگین یک ناراحتی است.
- وسیله ای برای محافظت در برابر عفونت های تناسلی نیست.
عوارض احتمالی
سیستم هورمونی Mirena به داخل حفره رحم وارد می شود که یک روش تهاجمی است. این با خطر ایجاد تعدادی از عوارض همراه است که باید در نظر گرفته شوند.
اخراج
از دست دادن وجوه از حفره رحم. این عارضه شایع در نظر گرفته می شود. برای کنترل آن توصیه می شود بعد از هر دوره قاعدگی، رشته های مارپیچ در واژن را بررسی کنید.
بیشتر اوقات ، اخراج نامحسوس دقیقاً در طول قاعدگی اتفاق می افتد. به همین دلیل، به زنان توصیه می شود که محصولات بهداشتی را بررسی کنند تا روند افتادن را از دست ندهند.
اخراج در وسط یک چرخه به ندرت مورد توجه قرار نمی گیرد. همراه با درد، ظهور خونریزی زودرس است.

پس از خروج از حفره رحم، مارپیچ اثر ضد بارداری بر بدن متوقف می شود، به این معنی که بارداری امکان پذیر است.
سوراخ کردن
سوراخ شدن دیواره رحم به عنوان یک عارضه در هنگام استفاده از Mirena بسیار نادر است. اساساً این آسیب شناسی با فرآیند نصب IUD در حفره رحم همراه است.
زایمان اخیر، اوج شیردهی، موقعیت غیر معمول رحم یا ساختار آن مستعد ایجاد عوارض است. در برخی موارد، سوراخ شدن با بی تجربگی متخصص زنان در انجام عمل درج تسهیل می شود.
در این حالت، سیستم فوراً از بدن خارج می شود، زیرا نه تنها کارایی خود را از دست می دهد، بلکه خطرناک می شود.
عفونت ها
با توجه به فراوانی وقوع، التهابات عفونی را می توان بین سوراخ و اخراج قرار داد. بیشترین احتمال مواجهه با این عارضه در ماه اول پس از نصب مارپیچ رخ می دهد. عامل خطر اصلی تغییر مداوم شرکای جنسی است.
اگر یک زن قبلاً یک فرآیند عفونی حاد در دستگاه تناسلی داشته باشد، Mirena نصب نمی شود. علاوه بر این، عفونت های حاد یک منع جدی برای نصب IUD هستند. اگر عفونتی ایجاد شده باشد که در چند روز اول تأثیرات درمانی نداشته باشد، ابزار باید حذف شود.
عوارض احتمالی اضافی را می توان در نظر گرفت (بسیار نادر، کمتر از 0.1٪ موارد در طول سال)، آمنوره (یکی از شایع ترین)، ایجاد یک نوع عملکردی. تصمیم در مورد درمان برخی از عوارض توسط پزشک بر اساس وضعیت عمومی بیمار، ویژگی های فردی او گرفته می شود.
حذف
IUD باید بعد از 5 سال استفاده برداشته شود. در عین حال، اگر قرار است زن بیشتر از بارداری محافظت شود، توصیه می شود این روش را در روزهای اول چرخه انجام دهید. اگر پس از حذف Mirena فعلی، بلافاصله برنامه ریزی شده است که یک مورد جدید نصب کنید، می توانید از این توصیه غفلت کنید.
برداشتن مارپیچ با کمک نخ هایی انجام می شود که پزشک آن را با فورسپس می گیرد. اگر به هر دلیل نخی برای برداشتن وجود نداشته باشد، انبساط مصنوعی کانال دهانه رحم و سپس برداشتن مارپیچ با قلاب ضروری است.
اگر سیم پیچ را در وسط سیکل بدون نصب IUD جدید بردارید، احتمال بارداری وجود دارد. قبل از برداشتن دارو، آمیزش جنسی همراه با لقاح ممکن است اتفاق بیفتد، و پس از عمل، هیچ چیز مانع از کاشت تخمک در حفره رحم نخواهد شد.
هنگام برداشتن ضد بارداری، یک زن ممکن است احساس ناراحتی کند، درد گاهی اوقات می تواند حاد باشد. همچنین ممکن است خونریزی، غش، تشنج تشنجی با تمایل به صرع ایجاد شود که باید در طول عمل توسط پزشک در نظر گرفته شود.
میرنا و بارداری
Mirena دارویی با میزان اثربخشی بالا است، اما شروع بارداری ناخواسته هنوز منتفی نیست. اگر این اتفاق افتاد، اولین کاری که پزشک معالج باید انجام دهد این است که مطمئن شود حاملگی خارج از رحم نیست. اگر تایید شود که تخمک در حفره رحم کاشته شده است، مشکل با هر زن به طور جداگانه حل می شود.

در برخی موارد، حذف دقیق مارپیچ امکان پذیر نیست. سپس سوال از . در صورت امتناع، زن از تمام خطرات و عواقب احتمالی برای سلامتی خود و کودک متولد نشده مطلع می شود.
اگر تصمیم به حفظ بارداری گرفته می شود، لازم است به زن در مورد نیاز به نظارت دقیق بر وضعیت او هشدار داده شود. در صورت بروز هر گونه علائم مشکوک (دردهای کوبنده در شکم، تب و غیره)، او باید فوراً با پزشک مشورت کند.
زن همچنین در مورد احتمال اثر ویریل کننده بر روی جنین (ظاهر خصوصیات جنسی ثانویه مرد) مطلع می شود، اما چنین اثری نادر است. امروزه، به دلیل اثربخشی بالای ضد بارداری Mirena، نتایج زایمان در پس زمینه استفاده از آن چندان زیاد نیست، اما تاکنون هیچ موردی از نقص مادرزادی مشاهده نشده است. این به خاطر این واقعیت است که کودک از عمل مارپیچ محافظت می شود.
بعد از زایمان و در دوران شیردهی استفاده شود
به طور قابل اعتماد ثابت شده است که استفاده از Mirena 6 هفته پس از تولد تأثیر منفی بر کودک ندارد. رشد و تکامل او از هنجارهای سنی منحرف نمی شود. تک درمانی با ژستاژن ها می تواند بر کمیت و کیفیت شیر در دوران شیردهی تأثیر بگذارد.
لوونورژسترول در دوران شیردهی با دوز 0.1٪ وارد بدن کودک می شود. مقدار مشابهی از ماده فعال بیولوژیکی قادر به آسیب رساندن به سلامت نوزاد نیست.
Mirena یک روش خوب برای پیشگیری از بارداری برای زنانی است که می توانند تحمل خوبی نسبت به داروهای نوع پروژسترون داشته باشند. استفاده از مارپیچ همچنین برای کسانی که پریودهای سنگین و دردناک، خطر بالای ایجاد فیبروم و میوم و اندومتریوز فعال دارند مفید خواهد بود. با این حال، IUD، مانند هر دارویی، دارای معایبی است، به همین دلیل بهتر است در مورد مناسب بودن استفاده از آن با پزشک خود صحبت کنید. متخصص می تواند تعادل خطرات و فواید را به درستی ارزیابی کند و اگر مارپیچ Mirena به عنوان یک داروی درمانی یا پیشگیری از بارداری مناسب بیمار نیست، یک جایگزین به او پیشنهاد دهد.
ویدئوی مفید در مورد دستگاه های داخل رحمی
من دوست دارم!
مارپیچ رحم اجازه می دهد، اگر حل نشود، بسیاری از بیماری های زنانه را کاهش دهد، و همچنین از بارداری ناخواسته محافظت می کند. مناسب ترین زمان برای نصب IUD 3-7 روز از سیکل قاعدگی استوقتی یک زن هنوز لکه بینی خفیفی دارد. این به دلیل موارد زیر است: کانال دهانه رحم برای آزاد شدن بدون مانع جریان قاعدگی "باز" است، بنابراین قرار دادن IUD آسان تر است. قطعا بارداری را رد کرد
در هنگام ترشحات سنگین IUD نصب نکنید، زیرا ممکن است رفع نشود و به طور کلی خود به خود خارج شود. قرار دادن مستقیم مارپیچ یک روش بدون درد است، 3-5 دقیقه زمان می برد.
از نظر تئوری، IUD را می توان در هر روز از چرخه نصب کرد. حتی چنین روشی برای پیشگیری از بارداری اضطراری وجود دارد - معرفی یک مارپیچ در عرض یک روز پس از تماس جنسی محافظت نشده.
معایب معرفی IUD حیاتی نیست:بارداری را نمی توان رد کرد، این روش دردناک تر است. در این دوره توصیه می شود برای جلوگیری از بارداری آزمایش خون برای hCG انجام دهید و درست قبل از دستکاری، یک داروی بی حسی را به صورت عضلانی تزریق کنید یا حداقل یک قرص داخل آن را به مدت نیم ساعت بنوشید.
گاهی تمرین می شود معرفی IUD در زنان بلافاصله پس از زایمان.با این حال، پزشک باید مطمئن شود که هیچ غشا در داخل حفره رحم و التهاب وجود ندارد. نصب مارپیچ در دوران شیردهی نیز در صورتی که زن هنوز قاعدگی نداشته باشد مجاز است. در این مورد نیز لازم است از قبل آزمایش خون برای hCG انجام شود.
اگر مارپیچ در روزهای آخر قاعدگی معرفی شود، پس از آن، به عنوان یک قاعده، به موقع می آیند. با این حال، برخی از ویژگی ها وجود دارد:
- اولین قاعدگی و ویژگی های آنبلافاصله پس از نصب، ممکن است لکه های کوچکی از طبیعت لکه دار یا حتی شروع مجدد قاعدگی وجود داشته باشد - آنها تا 10-14 روز طولانی می شوند. اگر بیش از دو هفته طول کشید، باید با پزشک مشورت کنید. اولین قاعدگی بعدی طبق معمول در یک سیکل می آید. اغلب آنها فراوانتر هستند، ممکن است لخته وجود داشته باشد. بسیاری درد را یادداشت می کنند، حتی اگر قبلا وجود نداشته باشد.
- قاعدگی دوم بعد از نصب.آنها می توانند برای یک دختر معمولی و آشنا باشند. گاهی اوقات آنها آنقدر اصلاح می شوند که مجبور می شوند IUD را خارج کنند - بسیار زیاد، طولانی و دردناک می شوند.
- چگونه به ماه سوم می روند؟در این زمان، بدن با IUD سازگار می شود - آن را می پذیرد یا رد می کند. چرخه یا بهتر می شود، یا باید روش های دیگری را برای محافظت انتخاب کنید.
- با میرناقاعدگی کمتر می شود، مدت روزهای بحرانی کاهش می یابد، چرخه منظم تر می شود، قاعدگی درد کمتری دارد. اما با آن، خونریزی، درد رخ می دهد، مارپیچ می تواند به طور مستقل از حفره رحم خارج شود یا به داخل حفره رحم حرکت کند.
پس از استخراجچرخه قاعدگی در یک زن به تدریج به هنجارهایی می رسد که حتی قبل از نصب او وجود داشت. در صورت وجود شک و یا سوء ظن به هر بیماری، بهتر است با پزشک مشورت کنید.
در مقاله ما در مورد چگونگی قاعدگی با مارپیچ، چگونگی ایجاد چرخه پس از آن و همچنین در مورد زمان نصب یا حذف دارو بیشتر بخوانید.
در این مقاله بخوانید
تاثیر IUD بر دستگاه تناسلی
دستگاه داخل رحمی روشی قابل اعتماد و محبوب برای پیشگیری از بارداری در بین زنانی است که زایمان کرده اند. محافظت در برابر بارداری به روش های زیر انجام می شود:
- التهاب آسپتیک در حفره رحم. IUD در شرایط استریل نصب می شود، احتمال عفونت حداقل است. با این حال، حتی در چنین مواردی، التهاب آسپتیک (بدون باکتری های بیماری زا) روی یک جسم خارجی در حفره رحم شروع می شود. در نتیجه لایه ای از سلول های معیوب در سطح داخلی رحم تشکیل می شود که در صورت وقوع لقاح از کاشت تخمک جنین جلوگیری می کند.
- تاثیر بر اسپرم. وجود جسم خارجی در حفره رحم مانعی مکانیکی برای پیشرفت بیشتر سلول های زایای مردانه است.
- انقباض رحم افزایش می یابد. دستگاه داخل رحمی با قرار گرفتن در حفره رحم و تحریک دیواره های آن، فعالیت میومتر را تحریک می کند. این را می توان در دردهای کششی دوره ای در قسمت تحتانی شکم بیان کرد. علاوه بر این، این مکانیسم از لانه گزینی تخمک به داخل آندومتر جلوگیری می کند.
همچنین یک مارپیچ با افزودن فلزات - مس، طلا، نقره وجود دارد. آنها یک اثر اضافی دارند و اثر ضد بارداری را افزایش می دهند. به ویژه، IUD های حاوی مس، فعالیت و تحرک اسپرم را مختل می کنند و در نتیجه شانس بارداری را کاهش می دهند.
علاوه بر این، یونهای مس میتوانند بر پریستالسیس لولههای فالوپ تأثیر بگذارند، که احتمال ایجاد نابجا را کاهش میدهد. مارپیچهای مبتنی بر نقره و طلا برای زنانی که تا به حال از فرآیندهای التهابی اندامهای تناسلی رنج میبرند - آندومتریت، آدنکسیت، سرویسیت و غیره ترجیح داده میشوند.
با این حال، همه اینها فقط اثرات فرضی IUD بر بدن زن هستند. تا انتها نحوه جلوگیری از بارداری مطالعه نشده است. با این حال، حتی در زمان های قدیم، زنان برای محافظت از بارداری بلافاصله پس از زایمان، یک قرقره - یک حلقه طلا در حفره رحم قرار می گرفتند. بنابراین، مارپیچ های عجیب و غریب در مصر باستان وجود داشته است.
مارپیچ های هورمونی (محبوب ترین و شناخته شده ترین "Mirena")، علاوه بر اثر ذاتی در تمام IUD ها، به دلیل آزاد شدن منظم ژستاژن ها، اثر ضد بارداری نیز دارند.
نصب مارپیچ
قبل از اینکه پزشک IUD را در حفره رحم قرار دهد، زن باید تحت معاینه قرار گیرد. حداقل شامل لیست زیر است:
- ازمایش پزشکی؛
- اسمیر روی فلور از واژن؛
- اسمیر برای انکوسیتولوژی
بنا به صلاحدید متخصص زنان، کولپوسکوپی و سونوگرافی لگن ممکن است تجویز شود.
مناسب ترین زمان برای نصب IUD 3-7 روز از سیکل قاعدگی است، زمانی که زن هنوز لکه بینی خفیفی دارد. این به دلیل موارد زیر است:
- کانال دهانه رحم برای آزاد شدن بدون مانع جریان قاعدگی "باز" است، بنابراین قرار دادن IUD آسان تر است.
- قطعا بارداری را رد کرد
 انواع دستگاه های داخل رحمی
انواع دستگاه های داخل رحمی در هنگام ترشحات شدید نباید IUD را نصب کنید، زیرا ممکن است ثابت نشود و به طور کلی دفع شود (خود به خود خارج شود).
قرار دادن مستقیم سیم پیچ یک روش بدون درد است، 3-5 دقیقه طول می کشد. در این زمان، زن بر روی صندلی زنان قرار دارد. پزشک دهانه رحم را در آینه ها بررسی می کند، آن را با مواد ضد عفونی کننده درمان می کند، آن را با فورسپس گلوله ای ثابت می کند و IUD را به آرامی وارد می کند (کوچک است - حدود 2 سانتی متر، اما در بسته بندی در یک هادی مخصوص برای قرار دادن است).
برای اطلاع از نحوه نصب دستگاه داخل رحمی این ویدئو را ببینید:
آیا می توان آن را بدون قاعدگی گذاشت؟
از نظر تئوری، IUD را می توان در هر روز از چرخه نصب کرد. حتی چنین روشی برای پیشگیری از بارداری اضطراری وجود دارد - معرفی یک مارپیچ در عرض یک روز پس از تماس جنسی محافظت نشده. با این حال، در این مورد، اگر زن در حین رابطه جنسی همزمان به یک STI آلوده شده باشد، احتمال عفونت مخاط رحم وجود دارد.
معایب استفاده از IUD در روزهای غیر بحرانی به شرح زیر است:
- بارداری را نمی توان به طور قطع رد کرد - اگر تخمک جنین هنوز پایین نیامده باشد ممکن است در حفره رحم قابل مشاهده نباشد و آزمایش همیشه نتیجه قابل اعتمادی را ارائه نمی دهد.
- این روش دردناک تر است - دهانه رحم در روزهای معمولی اغلب در حالت اسپاسم است.
نظر متخصص
بنابراین، اگر مجبور نیستید آن را در دوران قاعدگی تجویز کنید، توصیه می شود برای رد دقیق بارداری، آزمایش خون برای hCG انجام دهید و درست قبل از دستکاری، یک داروی بی حسی را به صورت عضلانی تزریق کنید یا حداقل یک قرص داخل آن را به مدت نیم ساعت بنوشید. ساعت
همچنین گاهی اوقات استفاده از IUD در زنان بلافاصله پس از زایمان انجام می شود. با این حال، پزشک باید مطمئن شود که هیچ غشا در داخل حفره رحم و التهاب وجود ندارد. در غیر این صورت، این روش عوارض جدی را تهدید می کند. نصب مارپیچ در دوران شیردهی نیز در صورتی که زن هنوز قاعدگی نداشته باشد مجاز است. در این مورد نیز لازم است از قبل آزمایش خون برای hCG انجام شود.
زمان شروع قاعدگی با مارپیچ
آی یو دی، به استثنای انواع هورمونی، تاثیری بر شروع چرخه قاعدگی ندارد. و اگر مارپیچ در آخرین روزهای قاعدگی معرفی شود، پس از آن، به عنوان یک قاعده، موارد بعدی به موقع می آیند. با این حال، برخی از ویژگی ها وجود دارد.
اولین قاعدگی و ویژگی های آن
بلافاصله پس از نصب IUD، یک زن ممکن است متوجه لکه های کوچک با ماهیت لکه دار یا حتی شروع مجدد قاعدگی شود - بنابراین آنها تا 10-14 روز طولانی می شوند. همیشه اینطور نیست و چنین ویژگی هایی فردی هستند. اگر روزهای بحرانی بیش از دو هفته طول بکشد، باید با پزشک مشورت کنید تا حداقل داروهای هموستاتیک تجویز شود.
اولین قاعدگی بعدی طبق معمول در چرخه یک زن - بعد از 21-35 روز - می آید. اغلب آنها فراوانتر هستند، ممکن است لخته وجود داشته باشد. بسیاری درد را یادداشت می کنند، حتی اگر قبلا وجود نداشته باشد.
دوره دوم پس از نصب
با قاعدگی بعدی، می توانید قضاوت کنید که روزهای بحرانی در آینده چگونه می گذرد. آنها می توانند برای یک دختر معمولی و آشنا باشند. گاهی اوقات قاعدگی ها آنقدر تغییر می کنند که زن را مجبور به برداشتن IUD می کند - آنها بسیار زیاد، طولانی و دردناک می شوند.
چگونه به ماه سوم می روند؟
در این زمان، بدن به طور کامل با IUD سازگار شده است - آن را می پذیرد یا رد می کند. اگر IUD ناراحتی زیادی برای یک زن به ارمغان می آورد، نباید فکر کنید که آنها بعداً از بین می روند - بهتر است از روش دیگری برای محافظت استفاده کنید.
همه این ویژگی ها مشخصه نیروی دریایی کلاسیک است. اگر سیستم با هورمون ها باشد (به عنوان مثال، Mirena)، ماهیت و مدت قاعدگی کاملاً متفاوت است، زیرا بدن تحت تأثیر ژستاژن ها قرار دارد.
ویژگی های میرنا و قاعدگی بعد از آن
این یک مارپیچ حاوی هورمون است، آنالوگ آن Levonov است. آنها هم به منظور پیشگیری از بارداری استفاده می شوند، بلکه اثر درمانی نیز دارند. بیشتر اوقات برای زنان پس از 35 سال برای پیشگیری و درمان پاتولوژی های زنان تجویز می شود.
حاوی لوونورژسترل به عنوان یک ماده فعال است. همچنین بخشی از قرص هایی مانند Mirolut است. تفاوت فقط در دوز ماده و روش ورود به بدن است.
کویل های هورمونی تمام ویژگی های IUD های معمولی را دارند، به علاوه عملکرد آنها با نکات زیر تکمیل می شود:
- لوونورژسترول دارای اثرات ضد استروژنی و پروژسترونیک است که باعث بهبود تعادل هورمون های جنسی زنانه می شود. بنابراین، Mirena برای پولیپ آندومتر، هیپرپلازی، خونریزی مکرر رحم تجویز می شود.
- لوونورژسترول ضخیم شدن مخاط دهانه رحم را تحریک می کند که ورود اسپرم به داخل حفره رحم را دشوار می کند.
- ماده فعال منجر به آتروفی آندومتر می شود، بنابراین، حتی در مورد لقاح، "هیچ جایی" برای کاشت تخمک جنین وجود ندارد.
- این دارو در چنین حداقل دوز مستقیماً بر تخمک گذاری تأثیر نمی گذارد، اما بر ترشح FSH و LH توسط غده هیپوفیز تأثیر می گذارد.
با توجه به اثر و تأثیر Mirena و IUD های مشابه بر روی بدن، ویژگی های چرخه قاعدگی هنگام استفاده از آنها وجود دارد. برای مثال:
- قاعدگی کمتر می شود؛
- مدت زمان روزهای بحرانی کاهش می یابد.
- چرخه منظم تر می شود.
- قاعدگی درد کمتری دارد.
با این حال، Mirena یک دارو نیست. برای برخی از زنان، این روش درمان و پیشگیری از بارداری مناسب نیست، خونریزی شدید، درد روی آن رخ می دهد، مارپیچ می تواند به طور مستقل از حفره رحم خارج شود یا به داخل حفره رحم حرکت کند.
کشیدن آی یو دی
متوسط دوره استفاده از روش های پیشگیری از بارداری داخل رحمی 5 سال است. شما نباید از این وضعیت غافل شوید و مارپیچ را فراموش کنید، که اغلب در زنانی که زندگی جنسی فعالی ندارند رخ می دهد. چنین بیش از حد شرایط استفاده عوارض مختلفی را تهدید می کند - از التهابی گرفته تا ناباروری و بیماری های انکولوژیکی.
برداشتن مارپیچ نیز برای روزهای آخر قاعدگی ایده آل است. بنابراین این روش کمتر دردناک خواهد بود، احتمال بارداری حذف می شود (به ندرت، اما همچنان در پس زمینه استفاده از IUD ممکن است). بلافاصله پس از برداشتن مارپیچ، یک زن می تواند باردار شود، بنابراین باید از همان روز اول محافظت شود. روش استخراج خود بیش از 5 دقیقه نیست.
نظر متخصص
داریا شیروچینا (متخصص زنان و زایمان)
بهتر است بعد از 2 تا 3 ماه بارداری بعد از IUD برنامه ریزی کنید. در صورت عدم وجود موارد منع مصرف، یک سیم پیچ جدید نیز می تواند پس از حداقل یک چرخه نصب شود. زمان لازم برای بازسازی مخاط رحم است.
ترمیم سیکل پس از برداشتن IUD
پس از استخراج، چرخه قاعدگی زن به تدریج به آن هنجارهایی که حتی قبل از نصب بود باز می گردد. در صورت وجود شک و یا سوء ظن به هر بیماری، بهتر است با پزشک مشورت کنید.
دوره های فراوان
اگر زنی در پس زمینه IUD در حفره رحم ترشحات مناسبی در طول قاعدگی داشته باشد، موارد مشابه ممکن است تا چند ماه دیگر ادامه داشته باشد. اما اگر در همان زمان روزهای بحرانی با درد، ترشحات همراه با لخته و بوی نامطبوع همراه باشد، باید با پزشک مشورت کنید. استفاده طولانی مدت از IUD یک عامل خطر برای. علاوه بر این، در طول زمان پوشیدن مارپیچ، یک زن ممکن است دچار فیبروم و سایر آسیب شناسی شود.
قاعدگی کم
در زنانی که حتی قبل از نصب IUD پریودهای ناهمواری داشتند، بیشتر دیده می شود. علاوه بر این، اگر ترشحات لکه دار باشد، بارداری باید حذف شود.
زمان پس از برداشتن IUD
از نظر مدت زمان، پریودها نیز معمولاً کوتاهتر می شوند، زیرا خود مارپیچ پس از اتمام تخلیه اصلی باعث ایجاد ضایعات طولانی مدت می شود.
دستگاه داخل رحمی یک راه مطمئن و مقرون به صرفه برای جلوگیری از بارداری است. اما یک جسم خارجی در حفره رحم باعث تغییر در ماهیت و مدت قاعدگی می شود. برخی از آی یو دی ها اصلا شبیه نیستند - قاعدگی بسیار زیاد و دردناک می شود. وظیفه پزشک این است که مناسب ترین نسخه IUD را برای یک زن انتخاب کند؛ تنوع مارپیچ های تولید شده امکان انجام این کار را فراهم می کند.
ویدیوی مفید
برای آگاهی از مزایا و معایب دستگاه داخل رحمی این ویدئو را ببینید:
 بسیاری از زنان در مورد این سوال نگران هستند: "پریودهای مارپیچ چقدر طول می کشد؟" امروز به مفاهیم اساسی، عوارض احتمالی، موارد منع مصرف و واکنش های بدن به قاعدگی با مارپیچ می پردازیم.
بسیاری از زنان در مورد این سوال نگران هستند: "پریودهای مارپیچ چقدر طول می کشد؟" امروز به مفاهیم اساسی، عوارض احتمالی، موارد منع مصرف و واکنش های بدن به قاعدگی با مارپیچ می پردازیم.
آی یو دی چیست و چرا لازم است؟
یک IUD برای اثر پیشگیری از بارداری وارد می شود. این روش نه تنها در روسیه، بلکه در کشورهای اسکاندیناوی و آسیا نیز استفاده می شود. دو نوع دارو وجود دارد: بی اثر و دارویی. اولیها از پلاستیک ساخته شدهاند و به اشکال مختلف میآیند، در حالی که دومیها دارای پایه پلاستیکی با اضافه کردن سیم مسی یا نقرهای یا همراه با هورمون هستند. آماده سازی هورمونی باعث افزایش کارایی و کاهش خطر عوارض می شود. نصب IUD در روز چهارم تا هشتم شروع قاعدگی انجام می شود. در این مدت کانال دهانه رحم باز است و نصب دارو بدون درد و آسان است. قرار دادن IUD بلافاصله بعد از سقط، دو ماه بعد از زایمان و شش ماه بعد از سزارین توصیه می شود. پس از معرفی IUD به مدت یک هفته، باید خود را به فعالیت بدنی محدود کنید، حمام آب گرم، سونا، حمام را کنار بگذارید، از ملین ها و دیورتیک ها استفاده نکنید و فعالیت جنسی را حذف کنید. پزشک در مورد طول عمر دارو، عوارض احتمالی و علائم آنها به شما اطلاع می دهد. IUD را پس از اتمام تاریخ انقضا با ایجاد عوارض به درخواست بیمار خارج کنید.
عوارض
اولین قاعدگی بعد از نصب مارپیچ زیاد و طولانی است. عوارض اصلی پس از نصب IUD:
- سوراخ شدن رحم؛
- جابجایی ضد بارداری به داخل حفره شکمی؛
- درد؛
- بیماری های التهابی؛
- افزایش دمای بدن؛
- ترشحات چرکی یا عقلی؛
- کم خونی
دردهای گرفتگی در قسمت تحتانی شکم و خونریزی نشان دهنده دفع دارو به بیرون است. افزایش دما و ظهور ترشحات نشان دهنده واکنش های التهابی است. پس از نصب مارپیچ، دوره های سنگینی وجود دارد که منجر به ایجاد منوراژی می شود. با از دست دادن خون زیاد، کم خونی فقر آهن ایجاد می شود. اگر پس از قرار دادن مارپیچ پریودهای سنگین ادامه پیدا کرد، باید با یک متخصص برای برداشتن IUD تماس بگیرید.
قاعدگی بعد از نصب مارپیچ
ماهانه و مارپیچ: بدن ما پس از نصب آی یو دی چگونه رفتار می کند؟ به طور معمول، پس از نصب IUD، عوارضی که در بالا توضیح داده شد امکان پذیر است، به تدریج هر ماه اثر کاهش می یابد و به طور کلی از بین می رود. قاعدگی در طول مارپیچ به طور منظم نمی آید. در چند ماه اول، ممکن است در ابتدا خونریزی زیاد نباشد، اما بعد از قاعدگی، قاعدگی زیادتر می شود و چند روز بیشتر از حد معمول طول می کشد. با گذشت زمان، سطح هورمون ها یکنواخت می شود و قاعدگی به موقع و با همان مدت شروع می شود. پریودهای فراوان با مارپیچ در عرض یکی دو ماه خود به خود از بین می رود، اما اگر برای مدت طولانی ادامه داشت، با یک متخصص مشورت کنید.
موارد مصرف و موارد منع مصرف
موارد مصرف IUD عبارتند از: بارداری ناخواسته، شریک جنسی خطرناک، باروری بالا و موارد منع بارداری.
موارد منع مصرف:
- التهاب اندام های لگن؛
- تشکیلات بدخیم دهانه رحم و بدن رحم؛
- بارداری؛
- حاملگی خارج رحمی؛
- آلگومنوره؛
- متروراژی؛
- هیپوپلازی؛
- ناهنجاری در رشد رحم و اندام های تناسلی؛
- کم خونی؛
- و غیره.
مزایای روش
- استفاده طولانی مدت؛
- بهره وری؛
- اقدام فوری برای جلوگیری از بارداری؛
- بازیابی باروری پس از حذف؛
- استفاده در دوران شیردهی؛
- IUD اثر درمانی دارد.
- کم هزینه.
چنین نام دشواری کاندیدیازیس دهان است که توسط قارچ های فرصت طلب از جنس کاندیدا ایجاد می شود. جالب است که این پاتوژن در ... تعریف کاندیدیازیس بین تریژینوس
کاندیدیازیس بین تریژینوز ضایعه چینهای پوستی است که در آن فرسایشهای مشخصی ایجاد میشود که اغلب با گریه همراه است. با این قیافه...
بررسی ها و نظرات
من وقتی بچه شش ماهه بود مارپیچ گذاشتم. قاعدگی زمانی که کودک 1.2 ساله بود آمد، به مدت سه روز رفت، اما به وفور، زمان تعویض پدها را نداشت. و دردهای وحشتناکی وجود داشت که هرگز نداشتم.
روش های مدرن پیشگیری از بارداری به زن اجازه می دهد تا از بارداری ناخواسته جلوگیری کند و در نتیجه از مشکلات مرتبط با آن جلوگیری کند. از انواع داروهای ضد بارداری مدرن، سیم پیچ هورمونی داخل رحمی Mirena را می توان تشخیص داد. علاوه بر هدف اصلی آن، مارپیچ Mirena را می توان به عنوان یک درمان برای برخی از بیماری های ناحیه تناسلی زنان تجویز کرد.
دستگاه داخل رحمی Mirena به شکل یک قاب T شکل است که از آن (پس از وارد شدن به حفره رحم) هر روز مقدار مشخصی از هورمون لوونورژسترل، جزء اصلی هر ضد بارداری نسل جدید، وارد خون زن می شود. این وسیله پیشگیری از بارداری داخل رحمی یک اثر غالباً موضعی دارد. مارپیچ Mirena به مدت پنج سال قرار می گیرد و پس از آن با مارپیچ جدید جایگزین می شود.
مکانیسم عمل.
اصل عملکرد کویل هورمونی مشابه عملکرد داروهای ضد بارداری خوراکی ترکیبی، ایمپلنت های هورمونی و تزریقات ضد بارداری است. هدف از این عمل مسدود کردن روند تخمک گذاری (آزاد شدن تخمک از تخمدان) و به تاخیر انداختن رشد مخاط رحم است و در نتیجه لانه گزینی تخمک جنین را دشوار می کند.
اثربخشی روش.
مارپیچ Mirena وسیله ای مطمئن و موثر برای محافظت در برابر بارداری ناخواسته است که مدت زمان استفاده طولانی دارد. به ازای هر 1000 زنی که شروع به استفاده از این کویل هورمونی می کنند، تنها دو مورد بارداری ناخواسته در سال اول وجود دارد.
باروری به معنای واقعی کلمه بلافاصله پس از استخراج مارپیچ بازیابی می شود. به ندرت، توانایی باردار شدن در زنان در دوره طولانیتری پس از لغو استفاده از دارو (در عرض سه تا شش ماه) بازیابی میشود.
لازم به ذکر است که مانند هر وسیله دیگری برای پیشگیری از بارداری هورمونی، مارپیچ Mirena قادر به محافظت از زن در برابر بیماری های مقاربتی (STDs) نیست.
اثرات جانبی.
معمولا عوارض کویل هورمونی میرنا در ماه های اول پس از معرفی ظاهر می شود. به تدریج، همه آنها ناپدید می شوند و نیازی به درمان اضافی ندارند. اغلب، پس از شروع استفاده، زنان عوارض جانبی زیر را مشاهده می کنند:
- کاهش طول مدت خونریزی قاعدگی (ممکن است به طور کامل وجود نداشته باشد) و همچنین کاهش شدت آن.
- بروز آکنه؛
- سردرد؛
- حالت تهوع؛
- افزایش وزن؛
- سرگیجه؛
- نوسانات خلقی مکرر؛
- کیست های تخمدان؛
- افزایش حساسیت غدد پستانی
تاثیر سیستم داخل رحمی بر سلامت زنان.
مارپیچ Mirena وسیله ای عالی برای پیشگیری از بیماری های التهابی لگن کوچک، کم خونی فقر آهن است، علاوه بر این، استفاده از آن به طور قابل توجهی خطر ابتلا به اندومتریوز را کاهش می دهد، شرایط را با قاعدگی دردناک (آلگودیسمنوره) کاهش می دهد و همچنین می تواند اندازه آن را کاهش دهد. گره های میوماتوز
هزینه مارپیچ هورمونی Mirena بسته به منطقه بین نه تا یازده هزار روبل متغیر است. در مقایسه با قرص های ضد بارداری، که برای آنها باید به طور متوسط هفتصد تا هزار روبل در ماه (به مدت پنج سال) هزینه کنید، استفاده از آن از نظر اقتصادی سودآورتر است.
موارد منع مصرف
در صورت وجود بیماری های شدید، عفونت های مزمن یا نئوپلاسم های بدخیم، استفاده از دستگاه داخل رحمی Mirena باید با متخصصان توافق شود.
سایر موارد منع مصرف این روش پیشگیری از بارداری عبارتند از:
- حساسیت به اجزای دارو؛
- وجود ترومبوز ورید عمقی اندام تحتانی در گذشته؛
- نئوپلاسم های بدخیم رحم یا دهانه رحم؛
- درمان قبلی برای سرطان سینه؛
- بیماری هایی که با افزایش حساسیت به عفونت رخ می دهد.
- وجود بیماری های اندام های لگن با ماهیت التهابی؛
- ناهنجاری های رحم (مادرزادی و اکتسابی)؛
- بارداری یا سوء ظن به آن؛
- وجود عفونت های دستگاه ادراری؛
- اندومتریت پس از زایمان؛
- دیسپلازی دهانه رحم؛
- سقط سپتیک در سه ماه گذشته (عفونت شدید رحم در حین یا اندکی قبل یا بعد از سقط جنین).
- خونریزی رحمی با علت ناشناخته؛
- دهانه رحم؛
- بیماری حاد کبد (سیروز شدید، یرقان، هپاتیت) و تومورهای کبدی.
فقط یک پزشک با تجربه که بیش از یک بار این روش را انجام داده است باید در نصب دستگاه های داخل رحمی مشغول باشد. برای زنان در سنین باروری، مارپیچ Mirena به عنوان وسیله ای برای جلوگیری از بارداری حداکثر ظرف مدت هفت روز از شروع چرخه قاعدگی وارد حفره رحم می شود. معرفی یک ضد بارداری در تاریخ بعدی تنها پس از تأیید عدم موقعیت زن انجام می شود، در حالی که در طول هفته به او توصیه می شود از روش های مانع پیشگیری از بارداری (کاندوم) نیز استفاده کند. پس از اتمام تاریخ انقضا، مارپیچ را می توان با مارپیچ دیگری در هر روز از چرخه جایگزین کرد.
نصب یک دستگاه داخل رحمی پس از زایمان زودتر از شش هفته بعد انجام نمی شود، یعنی چقدر زمان برای پیچش رحم لازم است. در صورت کاهش میزان انقباض رحم پس از زایمان یا ساب اینولوشن، لازم است که توسعه اندومتریت پس از زایمان را حذف کرده و تزریق مارپیچ را تا زمان بازسازی کامل رحم منتقل کنید.
نصب مارپیچ در حفره رحم پس از سقط مصنوعی یا خود به خودی در سه ماهه اول و دوم پس از هفت روز در صورت عدم وجود علائم عفونت توصیه می شود.
اگر نصب یک ضد بارداری داخل رحمی مشکل باشد، یا درد یا خونریزی بسیار شدید در حین یا بعد از عمل وجود داشته باشد، در این صورت معاینه فیزیکی و اولتراسوند برای جلوگیری از سوراخ شدن (آسیب مکانیکی) رحم ضروری است.
حذف میرنا
متخصص دستگاه داخل رحمی را در هر روز قاعدگی (مطابق با یک سیکل منظم)، با گرفتن نخ های آن با فورسپس و بیرون کشیدن با دقت از حفره رحم خارج می کند. در صورت نیاز به پیشگیری بیشتر، یک زن در همان روز یک مارپیچ جدید قرار می گیرد، نیازی به استفاده از داروهای ضد بارداری اضافی نیست. اگر مارپیچ در طول قاعدگی برداشته نشود، یک هفته قبل از این روش، زن باید از داروهای ضد بارداری اضافی استفاده کند. در مورد آمنوره، زن باید یک هفته قبل از برداشتن دستگاه داخل رحمی و قبل از شروع قاعدگی از روش های پیشگیری از بارداری استفاده کند.
پس از برداشتن سیستم داخل رحمی Mirena، پزشک باید یکپارچگی آن را تأیید کند، زیرا اگر در برداشتن آن مشکلی وجود داشت، مواردی از لغزش هسته هورمونی الاستومری روی بازوهای افقی بدن T شکل وجود داشت که در نتیجه آنها "غرق" در داخل هسته. پس از تایید یکپارچگی مارپیچ، نیازی به معاینات و مداخلات اضافی نیست. محدود کننده های واقع در بازوهای افقی، به عنوان یک قاعده، مانع از جدا شدن کامل هسته از بدنه T شکل می شوند.
تا به امروز، از نظر علمی ثابت شده است که می توان با خیال راحت از دو یا چند سیستم داخل رحمی پشت سر هم استفاده کرد.
مصرف میرنا در دوران بارداری و شیردهی.
داروهای ضد بارداری هورمونی، از جمله دستگاه داخل رحمی Mirena، نباید در دوران بارداری یا در صورت مشکوک بودن استفاده شوند. اگر بارداری در حین استفاده از یک سیستم داخل رحمی رخ دهد (که با افتادگی سیرالی امکان پذیر است)، باید این سیستم برداشته شود، زیرا به طور قابل توجهی خطر سقط خود به خود و زایمان زودرس را افزایش می دهد.
برداشتن بی دقت سیم پیچ یا پروب کردن رحم نیز می تواند باعث سقط جنین خود به خودی شود. اگر امکان حذف دقیق ضد بارداری وجود نداشته باشد، این سوال مطرح می شود که آیا ختم مصنوعی بارداری توصیه می شود. اگر زنی در این مورد نمی خواهد سقط جنین کند، از خطرات و عواقب احتمالی زایمان زودرس برای کودک مطلع می شود. در آینده، چنین بارداری نیاز به نظارت دقیق دارد. همچنین، بیمار باید در صورت بروز علائمی که ممکن است حاملگی را پیچیده کند (از جمله دردهای کولیک مانند در شکم، همراه با تب) حتماً به پزشک اطلاع دهد.
اعتقاد بر این است که استفاده از Mirena، شش هفته پس از زایمان، بر رشد و تکامل کودک تأثیری ندارد. تک درمانی با ژستاژن ها بر کیفیت و کمیت شیر مادر تأثیری ندارد.
عوارض.
استفاده از این دستگاه داخل رحمی به ندرت منجر به مشکلات و عوارض می شود. در صورت بروز هر گونه علائم غیرعادی، برای جلوگیری از عوارض بیشتر، مهم است که فوراً به پزشک مراجعه کنید.
هنگام استفاده از کویل هورمونی Mirena، ممکن است عوارضی به شکل افتادگی سیستم داخل رحمی، سوراخ شدن رحم، عفونت، حاملگی خارج از رحم رخ دهد.
فال اوت (اخراج).
مارپیچ ممکن است به طور جزئی یا کامل از حفره رحم خارج شود. خطر این پدیده در زنان نخست زا که از این روش پیشگیری از بارداری در چند ماه اول استفاده استفاده می کنند بسیار زیاد است. با این حال، مواردی از رد سیستم و در تاریخ بعدی درخواست وجود دارد. برای اینکه به موقع متوجه ضرر شوید، لازم است در هر دوره قاعدگی هنگام تعویض پد یا تامپون آنها را بررسی کنید.
اگر متوجه افتادگی شدید، علاوه بر این باید از کاندوم استفاده کنید و بلافاصله با متخصص زنان تماس بگیرید. در صورت افتادگی جزئی، سیستم داخل رحمی به طور کامل برداشته می شود.
سوراخ کردن.
بسیار به ندرت، اما هنوز هم مواردی وجود دارد که مارپیچ دیواره رحم را در حین قرار دادن سوراخ می کند. معمولاً این واقعیت بلافاصله شناسایی و اصلاح می شود. اگر به این موضوع توجه نشود، مارپیچ می تواند به قسمت های دیگر لگن وارد شود و به اندام های داخلی آسیب برساند. در این حالت برای برداشتن آن جراحی لازم است.
عفونت.
استفاده از داروهای ضد بارداری داخل رحمی با برخی از خطرات عفونت اندام های لگن همراه است، اما خطر این امر به طور قابل توجهی 20 روز پس از ورود آن به حفره رحم کاهش می یابد. عفونت اندام های لگنی می تواند توسط باکتری هایی که در حین نصب مارپیچ وارد رحم می شوند، ایجاد شود. ایجاد عفونت معمولاً در عرض سه هفته پس از نصب رخ می دهد. اگر عفونت پس از زمان مشخص شده مشاهده شود، احتمال ابتلا به عفونت از طریق تماس با شریک بیمار بیشتر است.
مطالعات علمی ثابت کرده است که کویل Mirena به رشد اندام های لگنی یا ناباروری کمک نمی کند.