Как срастается череп после трепанации. Внутричерепная гематома: причины, диагностика, лечение и прогноз
Единое мнение по вопросу показаний и противопоказаний к удалению внутримозговых гематом отсутствует, в связи с чем хирургическая активность при этой патологии в разных клиниках варьирует в довольно широких пределах.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ
Показания и противопоказания к операции зависят главным образом от размера гематомы, её локализации и состояния больного.
Бесспорными показаниями к оперативному удалению гематом считают следующие.
- Гематомы мозжечка с компрессией IV желудочка, дислокацией ствола и гидроцефалией при ухудшающемся состоянии больного.
- Лобарные и латеральные гематомы средних и больших размеров при ухуд- шающемся состоянии больного.
В этих случаях цель операции - спасение жизни больного.
Операция не показана в следующих случаях.
- Коматозное состояние при оценке по шкале Глазго 4 балла и менее (за исключением гематом мозжечка) - при операциях летальность у таких больных достигает 100%.
- Небольшие размеры гематомы или минимальный неврологический дефицит - при удалении гематомы могут развиться различные интра- и послеоперационные осложнения, которые не оправданны, так как гематома не угрожает жизни больного и не вызывает неврологических расстройств.
В остальных случаях решение об операции принимают индивидуально в зависимости от совокупности различных факторов.
СРОКИ ПРОВЕДЕНИЯ ОПЕРАЦИИ
Операция удаления гематомы в подавляющем большинстве случаев направлена на спасение жизни больного, то есть при соответствующих показаниях её следует выполнять без промедления. В некоторых случаях операцию можно выполнить для ускорения и улучшения функционального восстановления при небольших и средних гематомах с явным неврологическим дефектом. Такие операции про водят в плановом порядке.
МЕТОДЫ УДАЛЕНИЯ ГЕМАТОМ
Существует несколько методик удаления внутримозговых гематом. Выбор метода зависит от локализации и размеров гематомы. Операции проводят в условиях общей анестезии.
Прямое хирургическое вмешательство показано главным образом при лобарных гематомах с ухудшающимся состоянием больного, признакам и дислокации мозга, а также при гематомах мозжечка. Возможны 2 варианта доступа к гематоме.
При первом путём костно-пластической трепанации формируют небольшое трепанационное отверстие и проводят энцефалотомию непосредственно в месте наиболее близкого прилежания внутримозговой гематомы к коре головного мозга.
Гематому удаляют путём аспирации и промывания раны раствором натрия хлорида.
Плотные сгустки крови можно удалить окончатым пинцетом. Гемостаз осуществляют путём коагуляции сосудов, в полость удалённой гематомы укладывают гемостатическую марлю или губку.
Больным с выраженной внутричерепной гипертензией и отёком мозга целесообразно сразу выполнять широкую трепанацию черепа, а при сохраняющемся после удаления гематомы отёке про изводить пластику оболочки и удалять костный лоскут (рис. 19-24) .
Рис. 19-24. Удаление внутри мозговой гематомы прямым доступом: а - при кт диагностирована большая смешанная внутри мозговая гематома левого полушария мозга; б - кт после удаления гематомы .
Стереотаксическое удаление целесообразно проводить при медиальных и смешанных инсультах, так как это более щадящая операция. Суть метода заключается во введении в полость гематомы канюли небольшого диаметра (≤ 6 мм) с использованием специальных навигационных систем. При стереотаксическом удалении гематом невозможно про ведение тщательного гемостаза, поэтому рецидивы гематомы при использовании этого метода возникают чаще. чем при прямом удалении.
При латеральных и смешанных инсультах у больных с относительно стабильным состоянием при отсутствии выраженной дислокации срединных структур возможно пункционно-аспирационное удаление гематомы. При этой операции в полость гематомы вводят тонкую канюлю и проводят активную аспирацию крови из этой полости. Рекомендуют удалять приблизительно треть или половину объёма гематомы, что определяют по интраоперационной КТ или путём примерных расчётов. После частичного опорожнения гематомы катетер закрывают и оставляют в ране. Повторную аспирацию про водят в зависимости от данных КТ. Катетер может находиться в ране в течение 2-3 сут. Пункционно-аспирационный метод может быть дополнен введением в полость гематомы фибринолитиков с целью лизировать сгустки и облегчить аспирацию крови (рис. 19-25).
Рис. 19-25. Удаление внутри мозговой гематомы пункционно-аспирационным методом: а - большая смешанная внутри мозговая гематома на 5-е сут после кровоизлияния; б - 2-е сут после операции: видно уменьшение обьёма гематомы после аспирации на фоне введения проурокиназы (стрелкой указано положение дренажной трубки); в - КТ через 7 дней после операции .
Введение фибринолитиков наиболее эффективно в течение первых 5 сут после инсульта. При этом необходим постоянный контроль свёртывающей системы крови, чтобы предупредить системное воздействие препарата.
ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ
В послеоперационном периоде необходимы снижение АД и его стабилизация.
Высокое АД может провоцировать продолжение или рецидив кровотечения. При снижении АД необходимо учитывать, что у лиц, страдающих гипертонической болезнью, граница ауторегуляции мозгового кровотока сдвинута в сторону более высоких показателей, поэтому рекомендуют снижать АД до среднего значения - 130 мм рт.ст. Для лучшего контроля АД рекомендуется применение легкотитруемых гипотензивных препаратов. При уменьшении АД ниже рекомендуемю значений необходимо ввести изотонические или коллоидные растворы под контролем центрального венозного давления, использовать вазопрессоры.
Основная сложность при послеоперационном ведении больных - борьба с отёком мозга, сохраняющимся в течение 1-2 нед после операции. Лечить отёк мозг, рекомендуют в условиях контроля внутричерепного давления с помощью вентрикулярного или паренхиматозного датчика. При внутричерепном давлении более 20 мм рт.СТ. показано применение осмодиуретиков (маннитол + фуросемид при осмолярности плазмы <310 ммоль/л) , возможно использование кратковременной гипервентиляции с pCO 2 30-35 мм рт.ст. Используют также миорелаксанты и барбитураты. Применение глюкокортикоидов нецелесообразно.
Помимо удаления гематом, при геморрагическом инсульте может возникнуть необходимость в дренировании желудочков. Наложение наружных вентрикулярных дренажей показано при массивном вентрикулярном кровоизлиянии, в случаях окклюзионной водянки при консервативном ведении больных с гeматомами мозжечка.
ОСЛОЖНЕНИЯ
К осложнениям операций по удалению гематом относят прежде всего рецидив кровотечения после операции. Его наблюдают в 10-20% случаев.
Для больных с геморрагическим инсультом, имеющих, как правило, соматиче· ски отягощённый анамнез, типичны разнообразные соматические осложнения, обусловленные декомпенсацией имеющихся заболеваний.
ИСХОДЫ И ПРОГНО3
Летальность после удаления внутри мозговых гематом гипертонического генеза в среднем составляет около 50%. При малоинвазивных вмешательствах летальность значительно ниже и составляет 20-30%. Основными причинами смерти больных после операции становятся отёк мозга, рецидив кровотечения и соматические осложнения.
Гематома головного мозга, или внутричерепная гематома - это угрожающее жизни состояние, характеризующееся излитием и скоплением крови во внутричерепном пространстве.
Опасность патологии заключается в возможности механического сдавливания и повреждения жизненно важных мозговых центров, а также развитием гипертензионного синдрома. Поэтому знание особенностей клиники заболевания поможет практикующим врачам своевременно среагировать и выстроить правильную тактику лечения подобного пациента.
Какими бывают гематомы
Для оценки степени тяжести состояния, а, значит, для определения тактики лечения врач должен учитывать локализацию гематомы, размеры, время, прошедшее после сосудистой катастрофы и причины, вызвавшие ее.
Эпидуральные гематомы возникают при закрытых травмах черепа вследствие удара
По локализации различают:
- Эпидуральные (ЭДГ) - занимает пространство между черепом и твердой мозговой оболочкой.
- Субдуральные(СДГ) - между твердой и паутинной мозговыми оболочками.
- Внутримозговые (ВМГ) - в самой ткани мозга.
- Внутрижелудочковые (ВЖГ) - в желудочках мозга, причиной которых очень часто становится прорыв внутримозговых гематом.
Следует отличать от гематомы мозга подпаутинное (субарахноидальное) кровотечение из-за отсутствия скапливания крови в ограниченной площади. Это кровотечение из поверхностных сосудов головного мозга в подпаутинное пространство с последующим смешением крови со спинномозговой жидкостью.
Деление гематом головного мозга на острые, подострые и хронические осуществляется сразу по двум критериям: и по времени появления симптоматики, и по характеру течения заболевания.
- Острая – бурная клиника развивается до формирования капсулы гематомы, до 3-х суток. Угрожающее жизни состояние.
- Подострая – манифестация заболевания от 4 до 15 суток. Характерен длительный «светлый» промежуток. Постепенное нарастание тяжести заболевания.
- Хроническая – клиника может не проявляться от 2 недель до нескольких месяцев. Сложно поставить диагноз из-за трудностей в сборе анамнеза заболевания.
По размеру гематомы можно разделить на:
- малые, с объемом до 50 мл – поддаются консервативной терапии;
- средние, с объемом от 50 до 100 мл – тактика и прогноз зависят от локализации процесса;
- крупные, с объемом свыше 100 мл – прогностически неблагоприятные.
Этиопатогенез процесса
Наиболее частой причиной формирования гематомы головного мозга являются черепно-мозговые травмы (ЧМТ), чаще ушибы головного мозга различной степени тяжести: от 2 до 16% их сопровождается развитием кровоизлияний различной локализации.
Прямой зависимости между тяжестью ушиба головного мозга и появлением гематомы не выявлено. Описаны случаи, когда после лёгкой травмы без потери сознания врач-травматолог видел лишь гематому на голове и не мог даже заподозрить, что спустя несколько дней сформируется средняя СДГ.

Ушиб головного мозга очень опасная травма для человека
Травматический генез образования гематомы характерен, прежде всего, для ЭДГ. Причинами кровоизлияний других локализаций могут быть также следующие состояния.
- Онкологические образования головного мозга злокачественного и доброкачественного генеза (развитие аррозивного кровотечения).
- Сосудистые заболевания – аневризмы сосудов, мальформации (при их разрыве), как это часто бывает при внутримозговых кровоизлияниях.
- Воспалительные заболевания сосудов, ведущие к нарушению эластичности их стенок – системная красная волчанка, периартрит, диабетическая ангиопатия, сепсис.
- Артериальная гипертензия, которая служит причиной разрыва патологически измененного сосуда (геморрагический инсульт).
- Заболевания крови, коагулопатии – гемофилия, анемия, прием антикоагулянтов (повышение ломкости и проницаемости сосудов).
- Пери — и неонатальные травмы.
Основные симптомы, характерные для гематом
В каждом отдельном случае, гематома мозга имеет свои особенности течения, но есть клинические признаки, характерные для всех них в той или иной степени.
- Потеря сознания в момент травмы.
- Наличие «светлого» промежутка (при острых гематомах слабо выражен).
- Симптомы внутричерепной гипертензии (головная боль, рвота, психомоторное возбуждение, галлюцинации, сменяющиеся вялостью вплоть до сопора и комы).
- Изменения показателей сердечно-сосудистой системы (брадикардия, гипертония).
- Анизокория, а спустя определенное время наличие застойных дисков.
- Очаговые симптомы (асимметрия АД на двух руках, эпилептические припадки, моно– и гемипарезы, снижение брюшных и сухожильных рефлексов, пирамидные симптомы на противоположной от гематомы стороне). Наиболее характерны для внутримозговых гематом.
- Повышенное давление спинномозговой жидкости, ее ксантохромия.
ЭДГ составляют 15% всех внутричерепных гематом. Причиной развития чаще всего служит повреждение средней менингеальной артерии и ее ветвей. Так как кровотечение артериальное, то количество крови в образовавшейся полости между твердой мозговой оболочкой и костями черепа быстро увеличивается, что обусловливает быстрое нарастание общемозговых и очаговых симптомов с непродолжительным «светлым» промежутком. Возникает кровоистечение почти всегда на стороне поражения, чаще в височно-теменной зоне.

Один из симптомов гематомы головного мозга — головная боль, которую сопровождает тошнота, а нередко и рвота
СДГ – самые распространенные среди всех внутричерепных гематом (75%). Источником кровотечения в данном случае служат вены мягкой оболочки головного мозга. Так как это венозное кровотечение, то нарастает оно медленно, осумковываясь через несколько недель после сосудистой катастрофы, и чаще всего распространяется над несколькими долями мозга. Классически заболевание имеет хроническое течение с длительным «светлым» промежутком и преобладанием общемозговых симптомов из-за медленного равномерного распределения гематомы по поверхности полушарий головного мозга. Однако после тяжелых ушибов головного мозга объем гематомы быстро увеличивается, что ведёт к смазыванию «светлого» промежутка и стремительному нарастанию симптоматики. Особенно патогномоничны анизокория на стороне локализации кровоизлияния с последующим двусторонним мидриазом. Из-за раздражения вещества коры большого мозга часто наблюдаются судороги генерализованного или очагового характера. Опасны гематомы, сдавливающие ствол мозга, приводящие к кардио-респираторным нарушениям и расстройствам тонуса мышц и рефлексов. В отличие от ЭДГ субдуральные кровоизлияния могут образовываться не только в области действия травмирующего фактора, но и с противоположной стороны.
Внутримозговые гематомы встречаются очень редко, сочетаются с тяжелыми ЧМТ (ушибом головного мозга). Характерна острая клиника с развитием общемозговых, очаговых и стволовых симптомов.
Внутрижелудочковые кровоизлияния – чаще всего сочетаются с ушибом мозга тяжелой степени. Причиной сосудистой катастрофы служит повреждение сосудистого сплетения или прорыв внутримозгового кровоизлияния в полость желудочков. Характерно стремительное разворачивание клинической симптоматики с ранним присоединением вегетативных расстройств.
Как поставить диагноз
- Опрос больного (состояние после ушиба головного мозга и предрасполагающих к сосудистой катастрофе заболеваний; наличие «светлого» промежутка).
- Физикальные методы исследования пациента (признаки неврологической симптоматики).
- Дополнительные методы исследования.
- Рентгенография черепа в двух проекциях (дополнительные прицельные снимки делаются при необходимости) – с целью визуализации перелома костей черепа.
- Эхоэнцефалография применяется по причине отсутствия КТ и МРТ – признаки смещения срединного эха.
- Церебральная ангиография помогает выявить смещение сосудов мозга или наличие бессосудистой зоны в затылочной проекции при латеральном расположении гематомы.
- Наложение диагностических фрезевых отверстий при тяжёлых ушибах головного мозга с признаками кровоизлияния по экстренным показаниям.
- КТ и МРТ – основной метод визуализации гематомы и окружающих тканей головного мозга.
- Люмбальная пункция и исследование ликвора при подозрении на ВЖГ.
- Офтальмоскопия, как вспомогательный метод исследования – выявление застойных дисков зрительных нервов с их частичной атрофией.
Помощь и лечение
Гематома головного мозга – это патология, требующая немедленного лечения. Промедление в данной ситуации может стоить пострадавшему жизни.
На догоспитальном этапе больному необходимо придать возвышенное положение (голова выше туловища), обеспечить покой и приток свежего воздуха.

Лучший способ определить локализацию и размер гематомы – это визуализация
В условиях клиники при нарастании острой симптоматики, когда нет возможности уточнить диагноз, накладывают диагностические фрезевые отверстия с целью немедленной эвакуации крови. При поступлении пациента в стабильном состоянии решается вопрос о методе лечения.
- Консервативное лечение проводится при небольших размерах гематомы (до 40–50 мл) с отсутствием клинических признаков дислокации мозговых структур под контролем МРТ и КТ. В данном случае назначаются:
- антифибринолитические препараты (викасол, контрикал, аминокапроновая кислота);
- противоотечные (маннитол);
- вазодилатирующие препараты, действующие преимущественно на сосуды головного мозга, улучшающие толерантность нейронов к ишемии (нимодипин, фенигидин);
- симптоматическая терапия (назначение седативных препаратов, противосудорожных, анальгетических, противорвотных).
- Хирургическое лечение – основной метод лечения внутричерепных гематом. Главная задача любого вида оперативного лечения – эвакуация излившейся крови за пределы черепной коробки с целью устранения сдавления и смещения мозговых структур и снижения внутричерепного давления. Любая операция проводится на фоне гемостатической, противоотечной и симптоматической терапии.
- Ургентная хирургия. Операция выбора – трепанация черепа.
- костно-пластическая (с оставлением костного фрагмента черепной коробки с последующим его укладыванием на прежнее место);
- резекционная (с оставлением трепанационного окна до 10 см в диаметре, чаще при оскольчатых переломах костей черепа).
- Плановое хирургическое лечение. Наиболее щадящая операция в данном случае – это эндоскопическое удаление гематомы через небольшое фрезевое отверстие.
После операции до стабилизации состояния больные остаются в реанимационном отделении, где проводится терапия, направленная на поддержание основных жизненных параметров. В восстановительном периоде пациентам назначаются ноотропные и рассасывающие препараты, а также проводится курс ЛФК и массажа.
Что дальше
Прогноз зависит от причины формирования кровоизлияния, локализации, размера гематомы, клинического течения и сроков оказания помощи, а также от возраста и сопутствующих заболеваний пациента.
Последствия могут быть как благоприятными, когда происходит полное восстановление после проведённого лечения, так и тяжёлые, изменяющие всю последующую жизнь пострадавшего.
Острая гематома головного мозга без своевременного лечения более чем в половине случаев приводит к летальному исходу. Прогностически неблагоприятные и гематомы мозга, прооперированные на этапе декомпенсации. После операции по удалению крупных и средних кровоизлияний на фоне грубых повреждений тканей мозга не исключено нарастание отека, присоединение инфекции, возникновение судорог, рецидив гематомы. Возможны тяжелые неврологические нарушения, инвалидизирующие пострадавшего.

Здоровый сон не менее 7–8 часов в сутки — залог Вашего здоровья
- Прием назначенных препаратов.
- Отказ от вредных привычек.
- Здоровый сон, в том числе и в течение дня.
- Постепенное возвращение к привычному образу жизни.
- Избегание травмоопасных видов деятельности, могущих вести к ушибам и сотрясениям мозга.
- Управление оборудованием или приборами только после консультации с врачом.
- Спокойствие и взаимовыручка в семье.
Гематома головного мозга в анамнезе – это «звоночек» на всю жизнь, способный в той или иной степени изменить ее наполнение.
О каком средстве от головной боли, мигрени и стресса еще не знают многие врачи?!
- Вас мучают эпизодические или регулярные приступы головной боли?
- Давит и сжимает голову, глаза или "бьет кувалдой" по затылку, стучит в висках?
- Иногда при головной боли вас тошнит и кружится голова?
- Все начинает раздражать, работать становится невозможно!
- Выплескиваете свою раздражительность на близких и коллег?
Гематома головного мозга – это ограниченный участок скопления крови в полости черепа. По отношению к головному мозгу и его оболочкам различают несколько видов гематом. У каждого вида имеются свои клинические признаки. Образование гематом происходит в результате разрывов кровеносных сосудов, проходящих внутри черепа. Гематома головного мозга является очень опасным состоянием, требующим немедленного медицинского вмешательства. Лечение может быть консервативным и оперативным. Из этой статьи Вы сможете узнать о разновидностях гематом и способах их лечения.
Причины
Гематома головного мозга представляет собой кровоизлияние, которое имеет относительно четкие границы. Кровоизлияние происходит в результате разрыва сосуда, причинами чего могут быть:
- травма черепа с повреждением сосудов;
- аномалии строения сосудов (аневризмы, артериовенозные мальформации);
- гипертоническая болезнь;
- нарушение свертываемости крови (например, гемофилия или лейкемия, прием антикоагулянтов);
- заболевания сосудов аллергической и инфекционно-аллергической природы (ревматизм, системная красная волчанка, узелковый периартериит и другие);
- злокачественные новообразования.
Наиболее часто причинами возникновения гематом являются травмы, гипертоническая болезнь и аномалии сосудов головного мозга. Особенно часто черепно-мозговая травма сопровождается возникновением гематомы у лиц, злоупотребляющих алкоголем.
Симптомы гематомы головного мозга
Симптомы гематом головного мозга зависят от их разновидности. По месту возникновения выделяют следующие виды гематом:
- эпидуральные: располагаются между наружной оболочкой мозга (твердой) и костями черепа;
- субдуральные: располагаются под твердой мозговой оболочкой (между твердой и паутинной оболочками);
- внутримозговые: локализуются непосредственно в толще мозговой ткани.
По времени возникновения гематомы бывают:
- острые: формируются и дают о себе знать приблизительно в первые 3-е суток с момента начала образования гематомы (до образования капсулы);
- подострые: клиническая симптоматика появляется во время формирования капсулы гематомы. Это промежуток от 4 суток до 15 дней;
- хронические: признаки гематомы появляются через 15 дней и более от воздействия причинного фактора.
По размеру гематомы (эпи- и субдуральные) бывают:
- малые: объем излившейся крови до 50 мл;
- средние: от 51 мл до 100 мл;
- большие: свыше 100 мл.
Гематомы головного мозга могут быть единичными и множественными, одно- и двусторонними, причем комбинации могут быть самыми разнообразными. Например, левосторонняя малая эпидуральная гематома и правосторонняя средняя субдуральная гематома у одного и того же больного в результате черепно-мозговой травмы.
Если гематома образуется в результате черепно-мозговой травмы, то она может располагаться не только в зоне удара, но и с противоположной стороны – зоне противоудара.
Эпи- и субдуральные гематомы оказывают непосредственное сдавление головного мозга, чем и определяются симптомы. Внутримозговые гематомы вызывают пропитывание ткани мозга кровью, пораженные участки утрачивают свои функции, что тоже проявляется клиническими признаками.
Эпидуральная гематома
Этот вид гематом образуется в месте действия травмирующего фактора: удара по голове каким-либо предметом, падения на твердую поверхность. Чаще локализуются в височной и теменной областях (60-70%), значительно реже в затылочной и лобной.
Поскольку эпидуральная гематома образуется между твердой мозговой оболочкой и костями черепа, то область ее распространения ограничивается костными швами, к которым прикрепляется твердая мозговая оболочка. Это сагиттальный, венечный, ламбдовидный швы. Из-за таких анатомических особенностей эпидуральная гематома имеет форму двояковыпуклой линзы с максимальной толщиной посередине. «Затекание» крови дальше мест прикрепления твердой мозговой оболочки к костям из одной области в другую просто невозможно, то есть, возникнув в височной области с одной стороны, эпидуральная гематома не может распространиться на другую височную область. По этой же причине эпидуральные гематомы не образуются на основании мозга, так как там твердая мозговая оболочка плотно сращена с костями черепа.
Симптомы эпидуральной гематомы зависят от объема и темпа развития кровоизлияния. При артериальных повреждениях эпидуральная гематома образуется быстро, обычно большого размера, что и становится причиной развития бурной симптоматики. Если повреждаются венозные сосуды, то темп кровотечения невелик, гематома формируется медленнее, поэтому клиническая картина не столь яркая и развивается постепенно.
Эпидуральные гематомы бывают преимущественно острыми. Подострые и хронические очень редко встречаются, в основном у пожилых людей с возрастными атрофическими изменениями мозга.
Наиболее характерными для всех эпидуральных гематом являются следующие признаки:
- светлый промежуток: время от воздействия травмирующего агента до появления симптомов. Обычно нанесение травмы сопровождается потерей сознания, которое затем полностью восстанавливается, может беспокоить умеренная головная боль, легкое головокружение, тошнота и слабость. А затем начинается прогрессирующее ухудшение состояния, то есть светлый промежуток заканчивается;
- на стороне гематомы развивается расширение зрачка и опущение века;
- на противоположной стороне тела появляются признаки пирамидной недостаточности (повышаются сухожильные рефлексы, появляются патологические симптомы по типу Бабинского, возможно развитие мышечной слабости).
Симптомы возникают из-за сдавления ткани мозга излившейся кровью. Давление оказывается на непосредственно прилежащие структуры, а другие участки мозга подвергаются смещению. Возникает гипертензионно-дислокационный синдром, то есть повышается внутричерепное давление с одновременным смещением некоторых частей мозга. Это проявляется возникновением психомоторного возбуждения, которое сменяется угнетением сознания и постепенным развитием комы. Пока больной в сознании, его беспокоит выраженная головная боль, может быть неукротимая рвота. Постепенно в результате смещения структур мозга повышается артериальное давление, учащается дыхание, замедляются сердечные сокращения (брадикардия), на стороне поражения расширяется зрачок, на противоположной – появляется пирамидная недостаточность. Нарастающее сдавление ствола мозга может привести к возникновению резких нарушений дыхания и кровообращения, в результате которых больной может погибнуть.
Время от возникновения первых симптомов гематомы до комы с нарушением дыхания и сердцебиения может быть самым разным: от нескольких часов до нескольких дней. Это зависит от объема излившейся крови и места локализации.
Субдуральная гематома

Эта разновидность является наиболее частой среди всех клинических форм гематом. В отличие от эпидуральных гематом, субдуральные не ограничены в своем распространении и могут располагаться над двумя и тремя долями или над всем полушарием головного мозга. Ввиду такой своей способности «растекаться», чтобы оказывать давление на мозг, субдуральная гематома должна иметь больший объем по сравнению с эпидуральной. Обычно имеет серповидную форму. Часто формируется две гематомы: в месте действия травмирующего агента и с противоположной стороны (в результате противоударной волны).
Острые субдуральные гематомы обычно формируются без светлого промежутка, или он может быть практически незаметным. Общее состояние больного постепенно ухудшается. Нарастает нарушение сознания, возникают вегетативные нарушения в дыхательной и сердечно-сосудистой системах, что свидетельствует о сдавлении ствола мозга. Вначале у больного появляются общемозговые симптомы в виде выраженной головной боли, тошноты и неоднократной рвоты. К ним присоединяются симптомы поражения вещества мозга: разница в размерах зрачков, нарушение чувствительности, речевые расстройства, пирамидная недостаточность. Возможны судорожные припадки из-за раздражения коры головного мозга гематомой. По мере нарастания симптомов сдавления мозга повышенное артериальное давление и учащенное дыхание, замедленный пульс сменяются падением артериального давления, неритмичным дыханием, ускорением сердцебиения.
Подострые субдуральные гематомы ведут себя коварно. В момент разрыва сосуда и излития крови происходит потеря сознания на несколько минут. Затем сознание восстанавливается (или наблюдается оглушение), и наступает светлый промежуток, который может длиться до 14 дней. В течение этого времени неврологические симптомы могут полностью отсутствовать, больные жалуются на умеренную головную боль, общую слабость и повышенную утомляемость, возможно незначительное повышение артериального давления и несколько замедленное сердцебиение. По истечении некоторого промежутка времени у больного развивается психомоторное возбуждение, появляются судороги с потерей сознания. Возможно появление симптомов нарушения речи, мышечной слабости в противоположных очагу локализации гематомы конечностях. На стороне гематомы расширяется зрачок и перестает реагировать на свет, появляется неукротимая рвота, повышается артериальное давление, замедляется пульс. Глубина нарушения сознания нарастает до комы. Если сдавление мозга достигает ствола, то могут возникнуть несовместимые с жизнью нарушения дыхания и сердечной деятельности, и больной погибнет.
Хронические субдуральные гематомы возникают через несколько недель или даже месяцев после травмы. Чаще так бывает у людей старше 50 лет. В течение всего светлого промежутка больных периодически беспокоит головная боль, слабость и утомляемость. Больные продолжают вести обычный образ жизни, ходят на работу. А затем, по их мнению, ни с того ни с сего, возникают признаки очагового поражения головного мозга. Это могут быть нарушение силы в конечностях, неразборчивость или утрата речи, судорожные приступы, что напоминает картину . Больные могут даже не акцентировать внимание на факте черепно-мозговой травмы, полученной несколько недель назад. Ухудшение состояния прогрессирует, возникает нарушение сознания, изменения сердечной деятельности и дыхания. Диагноз выставляется на основании данных анамнеза и дополнительных методов исследования (компьютерная томография или магнитно-резонансная томография).
Внутримозговая гематома
Этот вид гематом означает накопление крови в толще мозговой ткани, то есть при пропитывании кровью какого-то участка мозга. Обычно около 1/3 гематомы составляет жидкая часть и 2/3 – сгустки крови. Чаще локализуются в височной и лобной долях, чуть реже в теменной. Имеют округлую шарообразную форму.
Травматические гематомы располагаются ближе к коре больших полушарий, а сосудистого генеза (при гипертонии, атеросклерозе) – в глубине мозга.
Симптомы внутримозговой гематомы обычно возникают практически сразу после кровоизлияния, поскольку нервная ткань сразу же пропитывается кровью. Это грубые очаговые признаки: потеря способности воспроизводить и понимать речь, утрата силы в конечностях (парез), перекашивание лица, утрата чувствительности в какой-то части тела, выпадение полей зрения, нарушение критики к своему состоянию, внезапное психическое расстройство, резкое нарушение координации. Симптомы определяются местом локализации гематомы, выпадает функция пораженной нервной ткани.
Характерной особенностью внутримозговых гематом является то, что они даже при малых размерах вызывают сдавление мозговой ткани. Поэтому для них существует своя классификация относительно размеров (малая гематома – до 20 мл, средняя – 20-50 мл, большая – больше 50 мл).
Кроме очаговых симптомов развиваются признаки повышения внутричерепного давления и дислокации мозга (смещения структур). Смещение мозга вниз приводит к вклинению миндалин мозжечка в большое затылочное отверстие, сдавлению продолговатого мозга. Клинически это проявляется нистагмом (непроизвольные дрожательные движения глазных яблок), двоением и косоглазием, а затем плавающими движениями глазных яблок, затруднением глотания, нарушением ритма дыхания и сердечной деятельности.
Если кровь прорывается в желудочки мозга, то состояние резко ухудшается. Повышается температура тела до фебрильных цифр (38-40°С), сознание угнетается до комы. Возникает горметония – периодическое судорожное сокращение мышц. Кровоизлияние в желудочки мозга часто приводит к смерти больного.
Диагностика
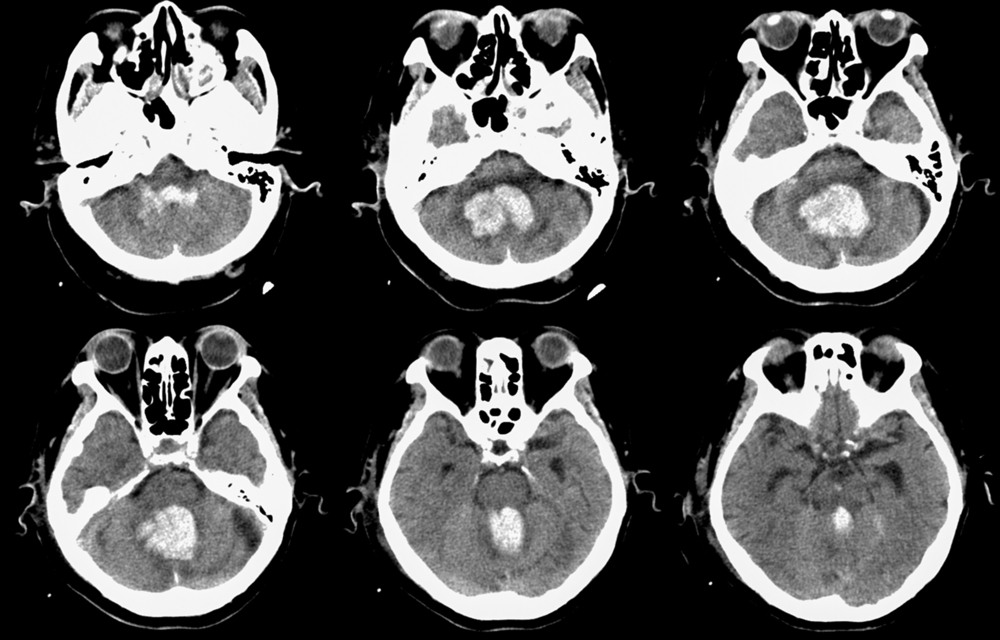
Диагностика гематом головного мозга основывается на данных анамнеза заболевания, клинических симптомах (особую роль играет наличие светлого промежутка, после которого развивается прогрессирующее ухудшение состояния) и данных дополнительных методов исследования: эхоэнцефалографии, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ).
Эхоэнцефалография (эхоэнцефалоскопия) с помощью ультразвука позволяет выявить смещение срединных структур мозга при наличии любой разновидности гематом. КТ и МРТ позволяют определить вид гематомы, ее локализацию, объем. Эти данные становятся основополагающими для определения тактики лечения.
Лечение гематомы головного мозга
Лечение гематом головного мозга может быть консервативным и оперативным.
Консервативному лечению подлежат гематомы малого размера при условии отсутствия сдавления мозговой ткани и отсутствия прогрессирования размеров гематомы, то есть когда нет признаков нарастания внутричерепного давления и дислокации ствола мозга. Такие больные подлежат строжайшему медицинскому наблюдению. Вначале применяют лекарственные препараты, останавливающие кровотечение из поврежденного сосуда (гемостатики), а несколько позже - способствующие рассасыванию гематомы. Показаны мочегонные (Диакарб, Лазикс), вызывающие снижение внутричерепного давления. При необходимости проводят профилактику тромбоэмболии и коррекцию артериального давления.
 При появлении признаков ухудшения состояния, нарастании внутричерепного давления, ухудшении сознания больного тактика ведения пересматривается в сторону хирургического вмешательства.
При появлении признаков ухудшения состояния, нарастании внутричерепного давления, ухудшении сознания больного тактика ведения пересматривается в сторону хирургического вмешательства.
Хирургическое лечение показано больным со средними и большими гематомами, признаками сдавления мозговой ткани. В большинстве случаев нейрохирургические операции проводятся в ургентном (наискорейшем, немедленном) порядке, чтобы успеть спасти жизнь больному и вывести его из патологического состояния с минимальными последствиями.
Виды хирургических вмешательств:
- транскраниальное удаление (с помощью трепанации черепа);
- эндоскопическое удаление гематомы.
В ургентных условиях чаще проводится трепанация черепа. Она может быть костно-пластической (когда кусочек кости оставляют соединенным с мягкими тканями и после окончания операции укладывают на место) и резекционной (когда часть кости черепа удаляется безвозвратно; в этом случае остается дефект, который может потребовать пластики в дальнейшем). После вскрытия полости черепа гематому удаляют (отсасывают), проводят ревизию раны, находят кровоточащий сосуд и коагулируют его. Причем, при удалении эпидуральной гематомы целостность твердой мозговой оболочки не нарушают, что уменьшает риск послеоперационных инфекционных осложнений. После удаления сгустков крови используют перекись водорода, гемостатическую губку, чтобы наверняка остановить кровотечение. В ране оставляют дренаж.
Эндоскопическое удаление гематомы производится через небольшое фрезевое отверстие в черепе. Для проведения таких операций требуется специальное оснащение. Такие операции отличаются меньшей травматичностью и более быстрым выздоровлением по сравнению с обычной трепанационной методикой. Однако их проведение не всегда возможно, ведь через небольшое отверстие трудно произвести ревизию раны, удалить все сгустки и тем более обнаружить источник кровотечения. Тактика проведения оперативного лечения определяется в каждом случае индивидуально.
Эффективность оперативного лечения во многом зависит от сроков проведения хирургического вмешательства. Наличие длительного сдавления ткани мозга и его дислокации значительно ухудшает прогноз, потому что в таких случаях удаление гематомы не приводит к полному расправлению ткани мозга, подвергшейся сдавлению. Иногда в пораженных областях развиваются вторичные ишемические изменения, которые необратимы. Поэтому имеется прямая зависимость между результатами лечения и сроками проведения операций.
Иногда после оперативного лечения возникает рецидив гематомы и тогда приходится проводить повторное оперативное вмешательство.
После успешного проведения оперативного лечения больному проводится антибиотикотерапия, восстанавливающая медикаментозная терапия, направленная на улучшение метаболизма мозговой ткани, возобновление утраченных функций. Обычно для этого достаточно 3-4-х недель. При грамотном и своевременно проведенном лечении возможно полное восстановление всех нарушенных функций и выздоровление без последствий. В противном случае человек может утратить трудоспособность и стать инвалидом.
Таким образом, гематома головного мозга – это довольно тяжелое неврологическое заболевание. Может проявиться различными симптомами сразу после своего возникновения, а может «затаиться» и дать о себе знать только через несколько недель или даже месяцев. В большинстве случаев гематома головного мозга требует оперативного лечения в ургентном порядке, что позволяет спасти жизнь больному и избавить его от инвалидности.
Гематома головного мозга является одной из разновидностей повреждений головного мозга, которые могут возникнуть при ударе любой силы или проникающего ранения. Результатом повреждения, является скопление крови в определенной области черепа, вследствие разрыва кровеносных сосудов.
Существует несколько разновидностей данной патологии, которые отличаются по своим клиническим признакам. Данная патология в головном мозге является одной из опаснейших состояний, в результате которой не редко требуется хирургическое вмешательство.
Если у человека началась проявляться первая характерная симптоматика, то необходимо в срочном порядке обратиться за врачебной помощью, так как скопившаяся кровь сжимает ткани мозга, что может привести к очень тяжелым осложнениям.
Гематома может возникать не только в результате удара тупым предметом или другого механического воздействия, но также в следующих случаях:
Факторы, способствующие развитию:
- Черепно-мозговая травма и сотрясение;
- Новообразования (опухоль);
- Заболевания печени;
- Инфекционные заболевания, оказывающие патологическое влияние на головной мозг:
- Аутоиммунные заболевания (системная , сывороточная болезнь и другие);
- Гипертоническая болезнь;
Однако все же ключевыми и самыми распространенными факторами являются черепно-мозговые травмы и заболевания сосудов. В некоторых случая развитие гематомы могут способствовать лекарственные препараты – антикоагулянты, которые оказывают влияние на свертываемость крови.
Каждый вид гематомы имеет свою характерную особенность, однако клинические симптомы во многом схожи друг с другом.
Основные симптомы гематомы могут быть следующими:
- Головная боль;
- Тошнота и рвота c сопровождающимся головокружением;
- Слабость, сонливость и нарушения сознания;
- Психические нарушения, галлюцинации;
- Разный размер зрачков;
- Нарушение речевых функций.
- Потеря чувствительности одной из сторон тела;
Внутримозговые гематомы встречаются очень редко, сочетаются с тяжелыми ЧМТ (ушибом мозга). Характерна острая клиника с , очаговых и стволовых симптомов.
В тяжелых случаях, например при остром кровоизлиянии могут появиться такие симптомы как летаргия и судороги, а последней стадией . Однако мы рассмотрели общую симптоматику, которая различается в зависимости от вида проявления.
Сейчас же мы рассмотрим такие формы гематом, которые различаются по своим признаками и симптомам.
Субдуральная гематома
Данная разновидность проявляется в большинстве случаев. Субдуральные патологии не ограничиваются в своем развитии и могут располагаться практически над всем полушарием. Основная особенность травмы – это разрыв сосудов.
Впоследствии сгустки крови образую гематому, которые напирает на мозг. При этом прогрессирующем давлении, человек начинает часто терять сознание, что приводит к тяжелым осложнениям всей работы мозга.
Различают 3 вида субдуральной гематомы:
- Острая . Данная форма характеризуется постепенным ухудшением состояния больного. Продолжающееся давление на мозг приводит к сбоям работы дыхательной и сердечно-сосудистой системы. Эта патология может иметь такие симптомы как головная боль, тошнота и рвота.
Затем начинают проявляться речевая дисфункция, размер зрачков меняется, чувствительность конечностей снижается. Также у человека могут начаться проявляться припадки, а артериальное давление неуклонно повышается, а затем может также резко упасть.
Симптомы при острой форме начинают проявляться непосредственно после травмы.
- Подострая. Симптомы данной формы начинают проявляться через 3-14 дней после травмы. После получения травмы происходит разрыв сосуда, и кровь начинает медленно поступать в свободное пространство.
При этом симптоматика может не проявляться в течении этого промежутка времени, однако некоторые пострадавшие начинают испытывать некоторые боли, слабость. С течением времени у человека начинают проявляться симптомы как при острой форме.
Также нередко случается, что данная форма приводит к коме. Если мозг сдавливает настолько, что он доходит до ствола, то происходят наиболее тяжелые и работы сердца, что приводит к скоропостижной смерти человека.
- Хроническая . После травмы человек может несколько дней и даже месяцев не ощущать никаких изменений, однако потом начинают проявляться весь комплекс нарушений таких как: нарушение чувствительности в конечностях, нарушение речи или полная потеря речевой функциональности, судороги. Заболевание прогрессирует на протяжении всей жизни пациента.

Данный вид гематомы возникает в месте предполагаемого повреждения, например: ударом или падением. Представляет не меньшую опасность, чем головного мозга. При данной форме происходит скопление крови между костями черепа и твердой оболочки.
Проявление симптомов данного вида зависит от скорости образующего кровоизлияние. Если повреждены артерии, то гематома начинает разрастаться до больших размеров с достаточной высокой скоростью, что вызывает целый ряд симптомов.
Эпидуральные гематомы имеют, как правило, только острую симптоматику. Другие формы встречаются в очень редких случаях у пожилых пациентов.
Следующие признаки и симптомы наиболее характерны для эпидуральной формы:
- В месте локализации гематомы, начинает расширяться зрачок и опускаться веко;
- Постепенно и появление рвотных позывов;
- Начинает проявляться слабость, сонливость, а затем коматозное состояние;
- Патологические изменения сердечно-сосудистой системы (увеличение АД, брадикардия);
Нарастающее сдавливание ствола мозга может привести к возникновению резких нарушений дыхания и кровообращения, в результате которых больной может погибнуть.
Лечение данной формы возможно только при хирургическом вмешательстве. Проводится костно-пластическая трепанация для остановки кровотечения, а затем удаление гематомы. Смертность возникает в 10% случаев. У 25% пациентов имеется как субдуральная так и эпидуральная гематомы, что повышает риск смертности до 85%.
Внутримозговая и внутрижелудочковая гематома
Фактором возникновения внутримозговой гематомы является кровотечение из сосудов. Это может быть спровоцировано как разрывом аневризмы, так и резким повышением давление в сосудах. Как будут проявлять себя симптомы при внутримозговой гематоме, зависит от степени повреждения мозга и локализации кровоизлияния.
Сознание пациента может ухудшаться настолько, что он впадает в кому. При данной форме наблюдается такая симптоматика как:
- Приступы, сопровождающиеся судорогами;
- Нарушение речевых функций, не редко пациент не может произнести ни слова.
- Парез.
Внутрижелудочковая гематома является самой редкой, которая может возникнуть у человека. Причины схожи с другими типами, кроме того, что локализация .
При данной форме проявляются такие симптомы как:
- Повышение температуры;
- Нарушение дыхания;
- Повышение артериального давления;
- Мышечные спазмы;
Выживаемость при данном типе составляет менее 30% от всех случаев.
Диагностика
Диагностировать гематому очень просто ввиду ее обширности разрастания. Проводятся следующие виды лабораторных и инструментальных методов:
- Сбор анамнеза и желательно рассказ свидетелей, которые видели момент получения травмы;
- Магнитно-резонансная и компьютерная томография головного мозга (позволяет определить степень разрастания и место локализации патологии);
- Эхоэнцефалография;
- Церебральная ангиография.
- Анализ проявляющихся симптомов.
Лечение
После того как специалист установил окончательный диагноз – гематома головного мозга, то назначается необходимое лечение пациента. Лечение может проходить в двух формах:
- Консервативное;
- Хирургическое;
Консервативное лечение применяется непосредственно после операции и для снятия симптоматики. При различных проявлениях симптомов под каждый случай применяется следующие группы препаратов:
- Для устранения головных болей - обезболивающие (амидопирин, ибупрофен, диклофенак), также при тяжелых головных болях – наркотические анальгетики (морфин, промедол, бупренорфин).
- При тошноте и рвоте применяется метоклопрамид;
- При отеках – маннитол;
- Для улучшения кровообращения и работы сосудов применяются гепарин, а также блокаторы кальциевых каналов (верапамил, дилтиазем);
Хирургическое лечение составляет основу для лечения различных гематом. Только этот способ способен спасти жизнь пациенту.
В зависимости от степени повреждения, локализации и типа гематомы, проводятся следующие хирургические операции:
- При внутричерепной гематоме, которая достигла больших размеров, проводится трепанация черепной коробки, где гематома подлежит удалению. Стоит отметить, что последствия могут быть, самыми что ни на есть тяжелыми, поэтому врач должен выделить реабилитационному периоду огромное внимание.
- В случае если патология приняла субдуральную форму, то тогда проводится костно-пластическая операция. При операции удаляются сгустки крови, после чего оболочка зашивается.
Субдуральная гематома может иметь самые тяжелые последствия после операции. Если организм негативно отреагировал на хирургическое вмешательство, то риск летального исхода существенно повышается.
- При эпидуральной форме делается отверстие в черепе, через которое удаляется некоторая часть патологии. После начинают проводить идентичную операцию как при судбдуральной форме.
Возможные последствия гематомы
Последствия гематомы головного мозга могут быть особо тяжелыми . Если не проводить лечение кровоизлияния, то конечный итог в больше половине случаев будет один – смерть.
Наиболее опасным считается выраженный дислокационный синдром с повреждением ствола мозга, а также инфекционно-воспалительные процессы (менингоэнцефалиты) и в том числе рецидив.
Гематома головного субдуральной и эпидуральной формы:
- Хроническое чувство усталости, депрессия и нарушения сна;
- Серьезные когнитивные расстройства;
- Двигательные нарушения, в том числе сопровождающиеся не редким онемением конечностей и их параличом;
- Развитие слабоумия (редко), снижение мозговой активности;
- Недержание мочи;
- Расстройство речевой функциональности, что отражается на возможности чтения и письма;
- Резкие перепады настроения (агрессия, смех с внезапным переходом на плач);
И так, можно сделать вывод, развитие гематомы головного мозга может иметь самые тяжелые последствия и можно точно отметить, что это одна из самых опасных и серьезных патологий на сегодняшний день. Так как она возникает в основном в результате травмы, то следует контролировать любое свое действие, чтобы избежать данной тяжелой патологии.
Видео
Мозг человека защищен от внешних повреждений не только черепной коробкой, но и особой жидкостью, которая окружает мягкие мозговые ткани, предупреждая возможное травмирование. Тем не менее, в результате резких ударов головой о твердую поверхность могут повреждаться кровеносные сосуды, как в самом мозге, так и расположенные между черепом и защитной жидкостью. Следствием таких повреждений становится кровоизлияние с развитием гематомы мозга. Скопление крови может образоваться и по другим причинам, например, в результате нарушения мозгового кровообращения – геморрагического инсульта. Учитывая опасность данного состояния, человек с травмой головы должен находиться под контролем врача, ведь при необходимости ему в экстренном порядке проводится операция по удалению гематомы мозга. Расскажем подробнее об этом хирургическом вмешательстве.
Показания и противопоказания
Проводить или не проводить операцию по удалению скопившейся внутри черепной коробки крови должен решать исключительно хирург, который может реально оценить размеры гематомы, ее расположение и состояние больного. Однако существует ряд бесспорных показаний к операции, к которым относятся:
- латеральные, а также лобарные и медиальные гематомы больших и средних размеров при ухудшении состояния пациента;
- гематома мозжечка, сопровождающаяся гидроцефалией и серьезным ухудшением состояния больного.
Эти операции проводятся с одной единственной целью – спасти жизнь человека.
Напротив, при некоторых состояниях оперативное вмешательство по удалению гематомы противопоказано. К ним относятся:
- небольшая гематома, которая не угрожает жизни пациента и не провоцирует неврологических расстройств (операция в данном случае может сопровождаться операционными осложнениями, которые в такой ситуации совершенно неоправданны);
- коматозное состояние больного (4 балла по шкале Глазго). В этом случае оперативное вмешательство в 100% случаев приводит к летальному исходу, а потому также не проводится.
Во всех остальных случаях решение об удалении гематомы должен принимать специалист.
Методы удаления гематом
Существует несколько методик удаления скопившейся в черепной коробке крови.
1. Прямое хирургическое вмешательство. Такая операция проводится при лобарной гематоме или же в случаях, когда скопившаяся кровь давит на мозжечок, а состояние больного резко ухудшается. Специалист при этом осуществляет костно-пластическую трепанацию, при которой на месте прилежания гематомы к черепу формируется небольшое отверстие. Сгусток крови при этом удаляется при помощи аспирации (засасывания жидкости под воздействием пониженного давления). После этого полость раны обрабатывается хлоридом натрия. Если же у больного развивается отек мозга и выраженная внутричерепная гипертензия, хирурги прибегают к широкой трепанации черепа.
2. Стереотаксическая операция. При этом малоинвазивном методе в полость гематомы при помощи специальной навигационной системы вводится тонкая трубка (канюля), через которую и удаляется скопившаяся жидкость. К минусам данного вмешательства следует отнести то, что в отличие от прямого вмешательства, эта операция не позволяет качественно проводить гемостаз (остановку кровотечения из сосудов), а значит, повышается вероятность рецидивов.
3. Пункционно-аспиральное удаление. Такой метод борьбы с гематомой мозга подходит для неосложненных случаев, а значит при стабильном состоянии больного и отсутствии выраженного давления на мозговые структуры. Через тонкое отверстие в черепе врач вводит канюлю и методом аспирации удаляет половину или треть скопившейся жидкости. После этого в черепе пациента оставляют катетер до следующего откачивания, которое проводится через 2 суток. В этот период в полость гематомы вводятся фибринолитики, которые разжижают сгустки крови и облегчают процесс аспирации.









