黄色ブドウ球菌はなぜ危険なのですか? 黄色ブドウ球菌 (S. aureus) の培養、定量的結果 黄色ブドウ球菌の診断は何を意味しますか?
この属の細菌 ブドウ球菌グラム陽性球菌は、顕微鏡下では単一の微生物、二重の形態、および不安定なブドウの房として見えます。 学期 ブドウ球菌ギリシャ語に由来する スタフィルつまり「ブドウの房」という意味です。
院内感染と関連感染の両方の数 ブドウ球菌 黄色ブドウ球菌過去20年間で増加しました。 抗生物質耐性株の数も増加しており、特にメチシリン耐性株が出現しています。 ブドウ球菌 黄色ブドウ球菌最近発見されたバンコマイシン耐性 .
一般情報
ブドウ球菌の中には、顕微鏡で見るとブドウの房のように見えるものもあります。罹患率と死亡率引き起こされる感染症から ブドウ球菌 黄色ブドウ球菌、大きく異なり、臨床状況によって異なります。 リッター症候群(「火傷した皮膚」)の子供の死亡率は非常に低く、ほとんどすべての症例は診断の遅れに関連しています。
床。筋骨格系の感染症の男性と女性の比率は 2:1 ですが、これは主に男の子の方が怪我をする可能性が高いという事実によるものです。
病気の期間
- 保因者になる人もいる ブドウ球菌 黄色ブドウ球菌, しかし、感染症を発症することはありません。
実際に感染した人が、病原体にさらされてから発病するまでの期間は、数日から数年にわたる場合があります。
- 多くの一般的な皮膚感染症は以下によって引き起こされます。 ブドウ球菌 黄色ブドウ球菌, 治療を受けずに経過します。
ただし、一部の皮膚感染症では外科的切開と病変の排膿が必要であり、一部の感染症では抗生物質による治療が必要な場合があります。
- ほとんどの皮膚感染症は数週間以内に治ります。
より重篤な感染症は、特に治療が遅れたり、選択した治療法が効果的でなかったりした場合、治癒に時間がかかることがあります。
- 一部の重篤な感染症が原因となる場合があります。 ブドウ球菌 黄色ブドウ球菌, たとえば、入院と抗生物質の点滴療法が必要です。
感染経路
- 広がる ブドウ球菌 黄色ブドウ球菌ほとんどの場合、汚染された手によって起こります。
- 健康な皮膚と粘膜は、感染に対する効果的なバリアです。 しかし、これらの障壁が侵害されると(外傷による皮膚の損傷や粘膜の損傷)、下にある組織や血流に感染が広がり、病気が引き起こされます。
- 侵襲的医療機器を使用している人、または使用している人は特に脆弱です。
兆候と症状
黄色ブドウ球菌を引き起こす感染症の種類とその症状:
- 皮膚および軟部組織の感染症(膿痂疹):小さな領域の紅斑が水疱(濁った液体で満たされている)の段階まで進行し、その後破裂して蜂蜜色の痂皮を形成して治癒します。
- 熱傷皮膚症候群(リッター病):比較的まれな毒素誘発性疾患で、破裂した水疱の出現を伴い、その代わりに柔らかい基部が残ります。 多くの場合、発熱を伴い、時には粘膿性の目やにが発生します。
- 毛嚢炎:毛包に影響を及ぼす柔らかい膿疱。
- : 1 つの開口部からの化膿性分泌物を特徴とする小さな膿疱 (膿瘍) は、毛包領域の皮膚および皮下組織を侵します。
- 癇癪: 膿が滲出するいくつかの開口部を持つ、いくつかの凝集したおでき。
- 骨感染症():小児に観察され、急激な体温の上昇で始まり、骨のもろさや骨折を特徴とし、重度のズキズキする痛みを伴う場合があります。 乳児は診断が難しいです。
- 化膿性関節炎:可動域の減少、関節の熱感、発赤、発熱。 赤ちゃんにはこれらの症状がない場合があります(最も一般的には股関節に症状が現れます)。
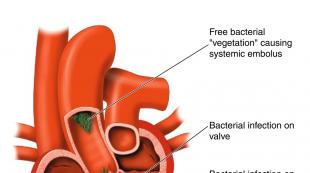
- : 発熱と倦怠感で始まり、末梢塞栓症の可能性があり、健康な弁が関与している可能性があります。
- トキシックショック症候群: 3 つ以上の臓器や系に関わる発熱、びまん性黄斑紅斑、低血圧は、以前は健康だった人であっても急速に進行する可能性があります。
- 肺炎: 小児、特に小さな小児に最も多く見られ、以下の症状でも診断されます。 短期間の初期発熱と急速な呼吸不全の進行を特徴とし、重篤な閉塞症状が現れる場合があります。
- : 発熱、痛み、場合によっては静脈カテーテル挿入部位の発赤が起こり、通常は入院患者に発生します。
- 膿瘍および深部組織感染症:耳下腺唾液腺、目、肝臓、脾臓、腎臓、中枢神経系などの筋肉組織および臓器への損傷の可能性。 局所化の有無にかかわらず、発熱と痛みを伴う深い膿瘍が生じることもあります。
原因
皮膚および軟組織(膿痂疹)
幼児に発症することが多く、濃厚な身体的接触を通じて家族内に広がります。 膿痂疹は、量が多く皮膚病変があるため、暖かく湿った気候でより一般的です。 合併症の可能性があります。 診断は通常、特徴的な皮膚病変に基づいて行われます。 水疱性膿痂疹は、風土病または流行のメカニズムによっても発生する可能性があります。 保育園での集団感染の例や、熱傷皮膚症候群やリッター病への進行例が報告されています。
毛嚢炎、おでき、できもの
ブドウ球菌感染症は、好中球機能が低下している患者(慢性など)、アトピーや慢性湿疹の患者、循環障害のある人などに時折発生することがあります。 しかし、再発性フルンクロー症のほとんどの人は CA-MRSA を培養しており、それ以外は健康です。 したがって、そのような人々の免疫系全体を評価しても、通常は結果が得られません。
骨および関節の感染症(骨髄炎)
骨髄炎は通常、骨端成長板がまだ閉じていない年齢の小児に発生します。 骨髄炎は、最も活発な成長ゾーンにある長骨の骨幹端に影響を与えることが最も多いです。 原則として、(降順で)大腿骨の下端、脛骨と肩の上端、橈骨に影響します。 ほとんどの骨および関節の感染症は血行性経路によって広がりますが、症例の約 3 分の 1 では、病気の発症は重篤な鈍的外傷に関連しています。 さらに、貫通傷、骨折、および整形外科用器具の使用により、微生物感染が骨に直接侵入する可能性があります。 骨格感染症における男女比は 2:1 ですが、これは主に男児の方が女児よりも負傷する可能性が高いためです。
化膿性関節炎
ブドウ球菌は、インフルエンザ菌に対するワクチン接種が成功し始めた後、敗血症の発症を引き起こすことが多く、現在では主に幼児で発見されています。 USA300 遺伝子型は、小児にブドウ球菌性敗血症性関節炎を引き起こす最も一般的な菌株です。 細菌は血行性経路、直接塗布、または隣接する感染を伴って関節に侵入します。 滑膜は非常に効率的な血流を持っているため、菌血症の際に大量の微生物が関節に送達される可能性があります。 直接感染は汚染された針穿刺に関連している可能性があり、膝関節が最も一般的に影響を受けることが多くの臨床研究で示されています。 抗生物質が登場した後の時代では、新生児骨髄炎を除いて、連続的な感染が広がることはまれです。
心内膜炎
 ブドウ球菌性心内膜炎は、主に薬物を使用する青少年に発生します。
ブドウ球菌性心内膜炎は、主に薬物を使用する青少年に発生します。 幸いなことに、黄色ブドウ球菌が小児科で心内膜炎を引き起こすことはほとんどありません。 ほとんどの場合、これまでに心臓病を患ったことのない、薬物を使用する十代の若者たちです。 これらの患者では、この病気は肺膿瘍や一過性の浸潤など、右側肺の病変の兆候として現れます。 既存の心臓病を持つ小児では、心内膜炎のため手術やカテーテル治療が必要になることがよくあります。 人工弁を装着した小児は、異物組織を拒絶する体の傾向により、特に脆弱になります。 さらに、血管アクセス装置が留置されている患者は、カテーテルを介して皮膚感染が広がり、カテーテルに関連した血液感染とその結果が現れる可能性があるため、危険にさらされています。
トキシックショック症候群
原因は、毒素を産生する黄色ブドウ球菌に対する抗体のない状態での感染です。 若い患者は、トキシックショック症候群(TSS)を引き起こすエンテロトキシンやその他の外毒素に対する防御抗体を持っていないため、リスクが高まる可能性があります。 しかし、小規模な研究で示されているように、他の要因も関与している可能性があります。毒素を産生する黄色ブドウ球菌株に感染しても、抗体を持たないすべての患者が TSS を発症するわけではありません。
TSS における紅皮症は、T 細胞に対する過敏症と毒素のスーパー抗原に依存します。
黄色ブドウ球菌の菌株の約 25% は毒素産生性であり、健康な人の約 4 ~ 10% がこれらの菌株に感染します。 1980年代には、この病気は女性が生理中に特殊な吸収性タンポンを使用することに関連していると考えられていました。 現時点では、そのような関係はほとんど観察されません。 ほとんどの場合、これらは局所感染、要素の感染、外科的介入であり、現在症例の 3 分の 1 を占めており、月経時 TSS よりも高い死亡率を占めています。
肺炎
この疾患の主な形態は、肺組織への感染因子の直接侵入、あるいは心内膜炎や癰による肺への血行性播種の結果と思われる肺外病変を伴わずに治癒します。 素因には、幼児期、慢性疾患、呼吸器ウイルス感染症などが含まれます。 頭部や鼻咽頭に外傷を負い、黄色ブドウ球菌の保菌者である患者も、ブドウ球菌性肺炎のリスクが高くなります。
血栓静脈炎
原因は、感染した静脈内カテーテルや針などの輸液に関連しています。
膿瘍と深部組織感染症
筋炎や化膿筋炎は感染との直接接触の結果である可能性があるが、原則として血行性の広がりの結果として発症し、眼内炎は医原性などの外傷の合併症である。
鑑別診断
ブドウ球菌感染症の鑑別診断には、次の疾患が含まれます。
- 水疱性膿痂疹;
- 天疱瘡;
- 類天疱瘡;
- やけど;
- スティーブン・ジョンソン症候群。
- ヘルペス性皮膚炎。
熱傷皮膚症候群(リッター病):
- 傷;
- 火傷した皮膚。
- 摩擦による損傷。
- 日焼け。
多形紅斑:
- 中毒性表皮壊死症;
- 骨と関節の感染症。
- 骨梗塞(鎌状赤血球患者);
- 中毒性滑膜炎;
- 化膿性関節炎。
- けが;
- 深いセルライト。
- シェーンライン・ジェノク紫斑病。
- 大腿骨頭の滑動骨端;
- レッグ・カーベ・ペルテス病;
- 関節に影響を与える代謝疾患 ()。
心内膜炎:
- 菌血症。
- ブドウ球菌性熱傷皮膚症候群;
- 髄膜炎菌血症。
- アデノウイルス感染症;
- デング熱;
- 薬物に対する重度のアレルギー反応。
診断
毛嚢炎、フルンクル、癲癇
- 診断は臨床像に基づいて行われます。
- 病巣領域の吸引または切開、化膿性分泌物の検査、場合によっては偶発的な診断が行われます。
骨髄炎
- 吸引した骨内容物の培養。
- 小児科では血液培養が陽性となるのは症例の 30 ~ 50% のみです。
- C反応性タンパク質とESRは急性疾患で上昇する傾向があります。
- テクネチウム標識ビスホスホネートの取り込み増加を伴う骨シンチグラフィー 99 m。 ただし、この方法は新生児や外傷や手術後の場合には有益ではありません。
- MRI は化膿内容物を視覚化するための最良の方法であり、手術の計画に適しています。
- X線写真では、通常、感染後2週間で破壊的な骨の変化が観察されます。
化膿性関節炎
- 関節液の培養中のグラム陽性球菌が診断の主な根拠となります。
- 作物への関節液の直接散布 で 試験管内コロニーの数を増やすことができます。
- 関節液中の白血球の平均数は約 60.5 倍で、好中球が優勢 (75% 以上) です。
- 滑液中のグルコースレベルはほとんどの場合低くなります。
- 単純X線写真では関節包の腫れが見られます。
- MRI と CT は化膿性仙腸炎を視覚化するのに役立ちます。
心内膜炎
- 血液培養は最も重要な診断手順です。
- 最初の 24 時間以内に血液培養が 3 ~ 5 倍増加します。
- 心エコー検査は貴重な診断研究です。
肺炎
- 血液培養は、一次疾患よりも二次疾患で陽性となる可能性がはるかに高くなります (90% 対 20%)。
- 治療を開始する前に、気道から標本やサンプルを採取する必要があります。これらには、気管内サンプル、胸水サンプル、肺組織などが含まれます。
- 黄色ブドウ球菌は上気道に存在することが多いため、喀痰の分析だけでは十分ではありません。
- X 線検査では、ほとんどの場合、特異的な結果は得られません。
- 典型的な放射線学的徴候は、ほとんどの場合、一次病変のある片側に、二次病変のある両側に見られます。
- 病気の発症時には、X線撮影によりわずかな浸潤の形で最小限の変化が明らかになる場合がありますが、数時間以内に進行する可能性があります。
- 多くの場合、胸水、気嚢が発生します。
血栓静脈炎
- 静脈から採取した血液および末梢血からの接種と培養。
治療方法
 ブドウ球菌感染症の場合、患者には抗生物質が処方されます。
ブドウ球菌感染症の場合、患者には抗生物質が処方されます。 以下の抗生物質処方が使用されます。
- メチシリン耐性黄色ブドウ球菌(CA-MRSA)が蔓延しているため、ペニシリンやセファロスポリンによる経験的治療では十分ではない可能性があります。
- ペニシリナーゼ耐性ペニシリンまたはセファロスポリン(メチシリン感受性ブドウ球菌の存在下)とクリンダマイシンまたはキノリンの併用療法が使用されます。
- クリンダマイシン、トリメトプリム-スルファメトキサゾール (TMP-SMK)、リファンピシン、ドキシサイクリン、またはキノリン。
- TMP-SMX とリファンピシンは、単独よりも組み合わせた方が効果が高くなります。
- クリンダマイシン耐性が最小限の地域では、(TMP-SMX の代わりに) クリンダマイシンが最適な薬剤となる可能性があります。
特定の感染症の治療
膿痂疹、毛嚢炎、フルンクル、癲癇:
- 表在的または局所的な皮膚感染症:ムピロシンやレタパムリンなどの局所薬。 ただし、CA-MRSA は最も一般的にムピロシンに対して耐性があります。
- より重度または広範な皮膚疾患および水疱性膿痂疹:経口抗ブドウ球菌薬。
- 膿瘍の排出は最も重要です。
熱傷皮膚症候群(リッター病)
- 感染源を除去して毒素の生成を止める。
- オキサシリンなどの抗生物質や、セファゾリンなどの第一世代セファロスポリン系抗生物質とクリンダマイシンの併用による大量の静脈内投与。
骨髄炎
- 経験的な半合成ペニシリンとクリンダマイシン。
- ペニシリンアレルギー患者には、第一世代セファロスポリンとクリンダマイシン。
- バンコマイシンまたはリネゾリド、上記の薬剤に対する不耐性または微生物の耐性、またはそのような臨床状況がある場合。
- 治療の最小有効期間は 4 ~ 6 週間で、治療は経口薬で完了する場合があります。
- 膿や感染した異物を除去するための骨膜下腔の外科的ドレナージ。
化膿性関節炎
- 非経口抗生物質(ペニシリナーゼ耐性であるオキサシリン、クリンダマイシン、セファゾリン)。
- 通常、治療は少なくとも 4 週間続きますが、非経口治療の期間については話し合われます。
- 関節液の採取とサンプルの培養。
- 幼児の股関節および肩の感染症は、骨の破壊を防ぐために適切に排液する必要があります。
- ドレナージ針が不十分な場合は、外科的なドレナージが必要です。
心内膜炎
- ベータラクタムとアミノグリコシドの組み合わせ(ナフシリンとゲンタマイシンなど)。
- MRSA患者にはバンコマイシンとアミノグリコシドの併用。
- リファンピシンは、特に人工弁心内膜炎の場合、併用薬に追加される場合があります。
- 治療期間は少なくとも4週間です。
- 治療開始から1週間以内に菌血症、発熱、白血球増加症が起こる可能性があります。
トキシックショック症候群
- 考えられるすべての感染巣の外科的検査と排液。
血栓静脈炎
- 免疫力が低下した重症患者、または医療手段で感染を制御できない場合の、感染した静脈内装置の除去。
菌血症
- ダプトマイシン。β-ラクタムの添加の有無にかかわらず、有意な影響を与えることなく菌血症を制御できます。 軽度から中等度の患者では、80% 以上が腎臓に悪影響を及ぼさずに治療に反応しました。 現在、この組み合わせは難治性 MRSA 菌血症に対して推奨されています。
手術
皮膚および軟部組織の感染症
最も重要なことは、すべての化膿性病巣を排出することです。 小児の発熱を伴わない小さな膿瘍の場合は、抗生物質による治療が適切な排液と同等であるため、排液のみで十分な場合があります。 皮下ドレナージは切開ドレナージよりも効果的であることが証明されています。
骨髄炎
外科的治療は、通常、骨膜下腔または感染した異物の存在下から化膿性内容物を除去するために適応されます。
化膿性関節炎
年少の小児では、股関節または肩の化膿性関節炎が緊急手術の適応となります。 骨の破壊を防ぐために、できるだけ早く関節から排出する必要があります。 針による十分な排液が行われたにもかかわらず、大量のフィブリンが存在し、組織が破壊されている場合には、外科的介入も必要です。
心内膜炎
心内膜炎に異物が関係している場合は、その異物を除去する必要があります。
トキシックショック症候群
潜在的な感染巣をすべて特定し、排出する必要があります。
血栓静脈炎
感染を医学的に制御できない場合、免疫不全患者または重症患者の感染した静脈内装置を取り外します。
合併症
- ほとんどの皮膚感染症は治療なしで治りますが、一部の感染症では開口と排液または抗生物質による治療が必要です。
- 皮膚感染症を治療しないと、骨や血液の感染症など、より重篤で生命を脅かす状態に発展する可能性があります。
- 黄色ブドウ球菌に関連する病気が再発する人もいます。
- ブドウ球菌 MRSA が処方された抗生物質に感受性がない場合、ブドウ球菌 MRSA によって引き起こされる病気が長期にわたる、またはより重篤になるリスクがあります。 人気の記事をチェックしてみる
β毒素またはスフィンゴミエリナーゼは、すべての病原性ブドウ球菌の約 4 分の 1 で検出されます。 β毒素は赤血球の破壊を引き起こす可能性があります( 赤血球)、また線維芽細胞の増殖にもつながります( 線維芽細胞の炎症巣への移動)。 この毒素は低温で最も活性化します。
γ-毒素は 2 成分の溶血素であり、中程度の活性を持っています。 血流にはγ毒素の作用をブロックする物質が含まれていることに注意してください( 硫黄含有分子は、γ-毒素の成分の 1 つを阻害することができます。).
δ毒素洗剤の性質を持つ低分子化合物です。 細胞がδ毒素に曝露されると、さまざまなメカニズムによって細胞の完全性が破壊されます( 主に細胞膜の脂質間の関係の違反が存在します。).
- 剥離性の毒素。合計で、剥離剤 A と剥離剤 B の 2 種類の剥離性毒素が区別されます。剥離性毒素は症例の 2 ~ 5% で検出されます。 角質除去剤は、皮膚のいずれかの層の細胞間結合を破壊することができます ( 表皮の顆粒層)、角質層の剥離にもつながります( 皮膚の最も表面の層)。 これらの毒素は局所的および全身的に作用する可能性があります。 後者の場合、熱傷性皮膚症候群( 体に赤い部分や大きな水疱が現れる)。 角質除去剤は、免疫応答に関与するいくつかの分子に一度に結合できることに注意してください( 剥離性毒素はスーパー抗原の特性を示します).
- トキシックショック症候群の毒素 (以前はエンテロトキシンFと呼ばれていました)は、トキシックショック症候群の発症を引き起こす毒素です。 トキシックショック症候群は、急性の多系統臓器損傷として理解されています( 複数の臓器が影響を受ける)発熱、吐き気、嘔吐、便障害を伴う( 下痢)、皮膚の発疹。 トキシックショック症候群の毒素は、まれに黄色ブドウ球菌のみを生成できることは注目に値します。
- ロイコシジンまたはパントンバレンタイン毒素一部の白血球を攻撃する可能性があります( 好中球とマクロファージ)。 細胞に対するロイコシジンの影響により、水分と電解質のバランスが崩れ、細胞内の環状アデノシン一リン酸の濃度が増加します( キャンプ)。 これらの障害は、黄色ブドウ球菌に感染した製品による食中毒におけるブドウ球菌性下痢の発生メカニズムの根底にあります。
- エンテロトキシン。エンテロトキシンには、A、B、C1、C2、D、E の 6 つのクラスがあります。エンテロトキシンは、ヒトの腸細胞に影響を与える毒素です。 エンテロトキシンは低分子量タンパク質です( タンパク質)、高温によく耐えます。 中毒の種類によって食中毒の発症を引き起こすのはエンテロトキシンであることに注意する必要があります。 ほとんどの場合、これらの中毒はエンテロトキシン A および D を引き起こす可能性があります。エンテロトキシンの身体への影響は、吐き気、嘔吐、上腹部の痛み、下痢、発熱、筋肉のけいれんなどの形で現れます。 これらの障害は、エンテロトキシンの超抗原性特性によるものです。 この場合、インターロイキン 2 が過剰に合成され、身体の中毒が引き起こされます。 エンテロトキシンは腸の平滑筋の緊張を高め、運動性を高める可能性があります( 食物を移動させるために腸が収縮する) 消化管。
酵素
ブドウ球菌の酵素にはさまざまな作用があります。 また、ブドウ球菌が作り出す酵素は「攻撃因子・防御因子」と呼ばれます。 すべての酵素が病原性因子であるわけではないことに注意する必要があります。以下のブドウ球菌酵素が区別されます。
- カタラーゼ過酸化水素を分解する酵素です。 過酸化水素は酸素ラジカルを放出して微生物の細胞壁を酸化し、微生物を破壊します( 溶解).
- β-ラクタマーゼβ-ラクタム系抗生物質と効果的に闘い、中和することができます( β-ラクタム環の存在によって結合された抗生物質のグループ)。 β-ラクタマーゼは病原性ブドウ球菌の集団の間で非常に一般的であることに留意すべきである。 ブドウ球菌の一部の株はメチシリンに対する耐性の増加を示します( 抗生物質)および他の化学療法薬。
- リパーゼ人体への細菌の付着と浸透を促進する酵素です。 リパーゼは脂肪分を分解することができ、場合によっては皮脂を通って毛包に浸透します( 毛根の位置)と皮脂腺。
- ヒアルロニダーゼ組織の透過性を高める能力があり、体内のブドウ球菌のさらなる蔓延に貢献します。 ヒアルロニダーゼの作用は、複雑な炭水化物( ムコ多糖類)、結合組織の細胞間物質の一部であり、骨、硝子体、目の角膜にも存在します。
- DNAase二本鎖 DNA 分子を切断する酵素です ( デオキシリボ核酸) を断片に分割します。 DNase に曝露されると、細胞はその遺伝物質と、細胞自体の必要に応じて酵素を合成する能力を失います。
- フィブリノリシンまたはプラスミン。フィブリノリシンは、フィブリン鎖を溶解できるブドウ球菌の酵素です。 場合によっては、血栓が保護機能を果たし、細菌が他の組織に侵入するのを防ぎます。
- スタフィロキナーゼプラスミノーゲンをプラスミンに変換する酵素です スタフィロキナーゼに曝露されると、酵素前駆体プラスミノーゲンは活性型プラスミンに変換されます。)。 プラスミンは、ブドウ球菌のさらなる進行の障害となる大きな血栓を分解するのに非常に効果的です。
- ホスファターゼリン酸エステルの分解プロセスを促進する酵素です。 ブドウ球菌酸性ホスファターゼは一般に、細菌の毒性の原因となっています。 この酵素は外膜に存在する可能性があり、ホスファターゼの位置は培地の酸性度に依存します。
- プロテイナーゼブドウ球菌はタンパク質をアミノ酸に分解することができます( タンパク質の変性)。 プロテイナーゼには、特定の抗体を不活性化し、体の免疫反応を抑制する能力があります。
- レシチナーゼレシチンを分解する細胞外酵素です( 細胞壁を構成する脂肪のような物質) をより単純なコンポーネント ( ホスホコリンとジグリセリド).
- コアグラーゼまたはプラズマコアグラーゼ。コアグラーゼはブドウ球菌の病原性の主な要因です。 コアグラーゼは血漿凝固を誘導することができます。 この酵素は、プロトロンビンと相互作用し、細菌をフィブリン膜で包み込むトロンビン様物質を形成します。 形成されたフィブリン膜は大きな抵抗力を持ち、黄色ブドウ球菌の追加のカプセルとして機能します。
コアグラーゼの存在に応じたブドウ球菌のグループ
| 病原性 | コアグラーゼ陽性ブドウ球菌 | コアグラーゼ陰性ブドウ球菌 |
| 人や動物の皮膚や粘膜に生息する日和見ブドウ球菌 | S. intermedius、S. hyicus | S. capitis、S. warneri、S. cohnii、S. xylosis、S. sciuri、S. simulans、S. arlettae、S. auricularis、S. carnosus、S. caseolyticus、S. gallinarum、S. kloosii、S.カプラエ、S. エクオルム、S. lentus、S. saccharolyticus、S. schleiferi、S. lugdunensis、S. chromogenes。 |
| 人間に病気を引き起こす病原性ブドウ球菌 | 黄色ブドウ球菌 ( 黄色ブドウ球菌) | S.サプロフィティクス ( 腐生性の黄色ブドウ球菌)、表皮ブドウ球菌( 表皮黄色ブドウ球菌)、溶血性連鎖球菌( 溶血性黄色ブドウ球菌). |
接着剤
付着因子は表層のタンパク質であり、ブドウ球菌が粘膜や結合組織に付着する原因となります( 靭帯、腱、関節、軟骨は結合組織の代表的なものです。)、細胞間物質にも。 組織に付着する能力は疎水性に関係します( 水との接触を避ける細胞の性質)、値が高いほど、これらの特性がよりよく現れます。接着剤は特定の物質に対する特異性を持っています( 向性) 生物の中で。 したがって、粘膜上では、この物質はムチン( すべての粘液腺の分泌物の一部である物質)、結合組織ではプロテオグリカン( 結合組織の細胞間物質)。 接着因子はフィブロネクチンに結合することができます( 複雑な細胞外物質)、それにより組織への付着プロセスが改善されます。
病原性ブドウ球菌の細胞壁のほとんどの成分とその毒素は、遅発性および即時性アレルギー反応を引き起こす可能性があることに注意する必要があります( アナフィラキシーショック、アルサス現象など。)。 臨床的には、これは皮膚炎の形で現れます( 皮膚の炎症性疾患)、気管支けいれん症候群( 気管支の平滑筋のけいれん。息切れの形で現れます。)など。
黄色ブドウ球菌の感染方法
 ブドウ球菌によって引き起こされる病気は自己感染する可能性があります( 皮膚や粘膜の損傷した部分から体内に細菌が侵入すること)、ブドウ球菌は人間の皮膚や粘膜に常住しているためです。 感染は、家庭用品との接触や汚染された食品の摂取によっても発生する可能性があります。 この感染方法は外因性と呼ばれます。
ブドウ球菌によって引き起こされる病気は自己感染する可能性があります( 皮膚や粘膜の損傷した部分から体内に細菌が侵入すること)、ブドウ球菌は人間の皮膚や粘膜に常住しているためです。 感染は、家庭用品との接触や汚染された食品の摂取によっても発生する可能性があります。 この感染方法は外因性と呼ばれます。 病原性ブドウ球菌の保菌は、ブドウ球菌の伝播機構において非常に重要であることに留意すべきである。 「保菌」の概念は、病気の臨床症状を引き起こさない病原性細菌が体内に存在することを意味します。 病原性ブドウ球菌の保菌には、一時的と永続的な 2 つのタイプがあります。 主な危険は、病原性黄色ブドウ球菌を常に保菌している人々によってもたらされます。 このカテゴリーの人では、病原性ブドウ球菌が大量に検出され、粘膜や皮膚に長期間存在します。 なぜ病原性黄色ブドウ球菌が長期にわたって保菌されるのかはまだ完全には明らかではありません。 一部の科学者は、これを免疫グロブリン A の力価の低下による局所免疫の弱体化に起因すると考えています ( 免疫反応に関与する抗体の種類の 1 つの濃度の減少)。 粘膜の機能障害を伴う病原性黄色ブドウ球菌の長期保有を説明する仮説もあります。
ブドウ球菌の感染メカニズムは次のとおりです。
- 接触世帯メカニズム。
- 空中メカニズム。
- エアダスト機構。
- 消化器官;
- 人工的な仕組み。
連絡先家庭の仕組み
接触家庭感染のメカニズムは、細菌が皮膚や粘膜からさまざまな家庭用品に侵入することによって起こります。 この感染経路は、一般的な家庭用品の使用に関連しています( タオルやおもちゃなど。)。 接触家庭感染経路を実現するには、感受性微生物が必要です( 細菌が侵入すると、人体は臨床的に明らかな病気や保菌に反応します。)。 接触者から家庭内への感染メカニズムは、接触感染経路の特殊なケースです( 直接の皮膚接触).エアドロップ機構
空気感染のメカニズムは、微生物を含む空気の吸入に基づいています。 この感染メカニズムは、バクテリアが呼気とともに環境中に放出されると可能になります( 呼吸器系の病気がある)。 病原性細菌の分離は、呼吸、咳、くしゃみによって行うことができます。エアダスト機構
ブドウ球菌感染症の空気感染メカニズムは、空気感染メカニズムの特殊なケースです。 粉塵中の細菌を長期保存することでエアダスト機構を実現。消化機構
消化器官( 糞口のメカニズム) 伝染 ブドウ球菌の排泄は、排便または嘔吐により感染微生物から起こります。 感染しやすい微生物への細菌の侵入は、汚染された食品を摂取したときに口腔を通じて行われます( 食品中の微生物の存在)。 その後、ブドウ球菌は再び新しい宿主の消化管に定着します。 原則として、ブドウ球菌による食品の汚染は、個人衛生の規則の不遵守、つまり不十分な手の処理によって発生します。 また、このメカニズムは、食品産業の労働者がブドウ球菌感染症を保有しているために実行される可能性があります。人為的な仕組み
人為的な感染メカニズムは、病原性ブドウ球菌が不十分な滅菌によって人体に侵入することを特徴としています( 滅菌 - すべての微生物を完全に破壊するために医療器具や機器を処理する方法)医療機器。 原則として、これはさまざまな機器診断方法の使用中に発生する可能性があります( 例:気管支鏡検査)。 また、場合によっては、外科手術中にブドウ球菌の体内への侵入が観察されることもあります。ブドウ球菌は特定の種類の消毒剤に耐性があるため、医療機器や器具は完全には滅菌されていない可能性があることに注意してください( 抗菌作用のある化学物質)。 また、人為的な感染メカニズムの理由は、医療従事者の無能または過失である可能性があります。
黄色ブドウ球菌によって引き起こされる病気は何ですか?
 黄色ブドウ球菌は人体のほとんどの組織に感染することができます。 ブドウ球菌感染症によって引き起こされる病気は合計 100 以上あります。 ブドウ球菌感染症は、さまざまな感染機構、経路、要因が存在することを特徴としています。
黄色ブドウ球菌は人体のほとんどの組織に感染することができます。 ブドウ球菌感染症によって引き起こされる病気は合計 100 以上あります。 ブドウ球菌感染症は、さまざまな感染機構、経路、要因が存在することを特徴としています。 黄色ブドウ球菌は、皮膚や粘膜の軽微な損傷から非常に簡単に体内に侵入します。 ブドウ球菌感染症は、にきび ( ニキビ)そして腹膜炎で終わる( 腹膜の炎症)、心内膜炎( 心臓の内壁の炎症)および敗血症は、80%程度の死亡率を特徴とします。 ほとんどの場合、ブドウ球菌感染症は、例えば急性呼吸器ウイルス感染症の後など、局所免疫または全身免疫の低下を背景に発症します。 SARS).
ブドウ球菌性敗血症は次の症状を特徴とします。
- 体温が39〜40℃まで上昇します。
- 激しい頭痛;
- 食欲減少;
- 吐き気;
- 吐瀉物;
- 発汗量の増加。
- 皮膚の膿疱性発疹;
- 心拍数が毎分最大 140 拍に増加。
- 肝臓と脾臓のサイズの増加。
- 意識の喪失。
- 絶賛。
ブドウ球菌感染症は、ブドウ球菌と人体との相互作用による複雑な病理学的過程であり、無症候性保菌から重度の中毒、化膿性炎症巣の発生に至るまで、幅広い症状が現れます。
抗菌薬に対する微生物の高い耐性のため、ブドウ球菌病因による疾患は、すべての化膿性炎症性病状の中で主要な位置を占めています。
黄色ブドウ球菌は次の病気を引き起こします。
- せつめい症、
- 膿皮症、
- 膿瘍
- 狭心症、
- 骨髄炎、
- 腸炎。
病因
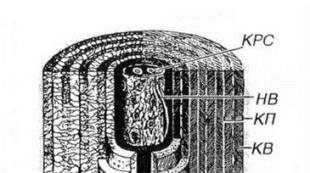
この病気の原因は、小球菌科に属するグラム陽性球菌であるブドウ球菌です。 これらの細菌は規則的な球形をしており、動きません。 塗抹標本中のブドウ球菌は、ブドウの房または房の形で存在します。

人間に病理を引き起こすブドウ球菌は 3 種類のみです。
- 黄色ブドウ球菌が最も有害ですが、
- 表皮ブドウ球菌 - それほど危険ではありませんが、病原性もあります。
- S. saprophyticus は実質的に無害ですが、病気を引き起こす可能性があります。
これらは条件付き病原性細菌であり、人体の常住者ですが、病気を引き起こすことはありません。
好ましくない外部または内部要因の影響下で、微生物の数が急激に増加し、ブドウ球菌感染症の発症につながる病原性因子を生成し始めます。
黄色ブドウ球菌はこのグループの主な代表であり、人間に重篤な病気を引き起こします。血漿を凝固させ、顕著なレシトベチラーゼ活性を持ち、嫌気性マンニトールを発酵させ、クリーム色または黄色の色素を合成します。
細菌の性質:
- ブドウ球菌は通性嫌気性菌であり、酸素の存在下でも酸素なしでも生きて増殖できます。 それらは酸化および発酵経路を通じてエネルギーを獲得します。
- バクテリアは、凍結、熱、日光、および一部の化学薬品に対して耐性があります。 ブドウ球菌のエンテロトキシンは、長時間煮沸するか過酸化水素にさらすことによって破壊されます。
- 抗菌薬に対する微生物の耐性は現代医学の問題です。 医療機関では、新たな多剤耐性株が常に生成されています。 メチシリン耐性ブドウ球菌は疫学上非常に重要です。

病因:
- 酵素 - ヒアルロニダーゼ、フィブリノリシン、レシトビテラーゼ。
- 毒素 - 溶血素、ロイコシジン、エンテロトキシン、エクスフォリアチン。
酵素は脂肪とタンパク質を分解し、体の組織を破壊し、ブドウ球菌に栄養を供給し、ブドウ球菌が体内深くまで確実に移動できるようにします。 酵素は細菌を免疫機構の影響から保護し、細菌の保存に貢献します。
- フィブリノリシン微生物の血液への侵入と敗血症(敗血症)の発症を促進します。
- 溶血素免疫担当細胞の活動を抑制し、ブドウ球菌が炎症の焦点で長期間生存できるようにします。 小児や高齢者では、これらの要因により、感染は全身性の形態になります。
- 角質除去皮膚細胞にダメージを与えます。
- ロイコシジン白血球、つまり白血球を破壊します。
- エンテロトキシン- ブドウ球菌によって生成され、人間に食中毒を引き起こす強力な毒。
疫学
感染源 - 患者と細菌保菌者。 微生物は、皮膚の擦り傷やひっかき傷、呼吸器系、泌尿生殖器系の粘膜から人体に侵入します。  そして消化器系。
そして消化器系。
病原体の主な感染経路は次のとおりです。
- 空中、
- 空気や塵、
- ご家庭に連絡して、
- 消化器系。
空輸ルートが他のルートの中でも優勢です。 これは、ブドウ球菌が空気中に絶えず放出され、エアロゾルの形で長期保存されるためです。
黄色ブドウ球菌は、医療機関のスタッフ、器具、医療機器、患者ケア用品などの手を介した家庭内の接触によって伝播します。
産科病院では、新生児は飲料液、母乳、乳児用ミルクを介して黄色ブドウ球菌に感染します。院内ブドウ球菌感染症は新生児に大きな危険をもたらします。
感染症の発症に寄与する要因:
- 免疫力の低下
- 抗生物質、ホルモン剤、免疫抑制剤の長期使用
- 内分泌病理学、
- ウイルス感染症、
- 慢性疾患の悪化
- 長期にわたる化学療法または放射線療法、
- 有害な環境要因の影響。
ブドウ球菌感染症は通常散発的ですが、小規模な発生で発生することもあります。 ブドウ球菌食中毒は、細菌に汚染された食品を食べると起こる集団疾患です。
病因
微生物は、皮膚、口の粘膜、呼吸器、消化器、目を通して人体に侵入します。 化膿性壊死性炎症は、黄色ブドウ球菌の侵入部位で発生します。プロセスのさらなる発展は、次の 2 つのシナリオで発生する可能性があります。
- 強力な特異的免疫は病気の発症を防ぎ、病巣の迅速な排除に貢献します。
- 免疫力が低下すると、感染症と戦うことができなくなります。 原因物質と毒素が血流に入り、菌血症や中毒が発症します。 プロセスの一般化に伴い、ブドウ球菌は敗血症や敗血症の発症を伴う内臓に影響を与えます。

体内の代謝プロセスの乱れや微生物の腐敗生成物の蓄積に起因する非特異的な変化は、感染性毒性ショックの発症に寄与します。
ブドウ球菌の毒素は炎症の焦点から血液に浸透し、中毒によって現れます。- 嘔吐、発熱、食欲不振。 赤血球生成毒素は猩紅熱症候群を引き起こします。
微生物細胞の破壊の結果、外来タンパク質に対する体のアレルギー反応が起こります。 これは、発熱、リンパ節炎、アレルギー性発疹、および腎臓、関節などの炎症などの多くの合併症によって現れます。
アレルギー反応や有害成分により免疫力が低下し、血管透過性が増加し、多くの化膿性病巣の形成と敗血症の形成を伴う敗血症プロセスの発症につながります。
病理学的変化

症状
病理の臨床徴候は細菌が侵入した場所によって決まります、その病原性の程度と人間の免疫系の活性。
- ブドウ球菌による皮膚の敗北により、膿皮症が発症します。 病状は、毛根の皮膚の炎症、または毛嚢炎(中央部分に毛が生えた膿瘍)によって現れます。 ブドウ球菌が原因の化膿性壊死性皮膚疾患には、毛包、皮脂腺、周囲の皮膚および皮下脂肪の急性炎症であるフルンクルおよび癰が含まれます。 人間の健康にとって特に危険なのは、顔や頭の化膿性炎症病巣の位置です。 病理の好ましくない経過では、脳内に膿瘍が形成されたり、化膿性髄膜炎が発症したりする可能性があります。
- 深部に位置する組織の化膿性融合と呼ばれます。 膿瘍では、炎症は被膜に限定され、炎症が周囲の組織に広がるのを防ぎます。 痰 - 皮下脂肪のびまん性化膿性炎症。

皮下痰
- ブドウ球菌が原因の肺炎は重篤ではありますが、かなりまれな病状です。 肺炎の症状 - 中毒および疼痛症候群、重度の息切れを伴う呼吸不全。 病状の合併症は肺膿瘍および胸膜蓄膿症です。
- ブドウ球菌由来の髄膜の化膿性炎症は、顔面、鼻腔または副鼻腔の感染巣から血流に乗って微生物が侵入することによって発症します。 患者は重度の神経症状、髄膜症の兆候、てんかん、意識障害を発症します。
- 骨髄炎は、骨組織、骨膜、骨髄に影響を及ぼす化膿性の感染性炎症性疾患です。 骨にある化膿性病巣が発生することがよくあります。 病理学の兆候 - 痛み、組織の腫れ、化膿性瘻孔の形成。
- ブドウ球菌は、多くの場合、化膿性関節炎の発症を伴う大きな関節に影響を及ぼします。これは、痛み、硬直および動きの制限、関節の変形、および中毒の発症によって現れます。
- ブドウ球菌性心内膜炎は、心臓の内腔と弁の内側を覆う結合組織の感染性炎症です。 この病気の症状は、発熱、筋肉や関節の痛み、悪寒、発汗、青白い肌、手のひらや足に小さな発疹や暗赤色の結節が現れることです。 聴診により心雑音が明らかになります。 心内膜炎は心不全の発症につながる重篤な病態であり、死亡率が高いのが特徴です。
- 感染性毒性ショックは、人体における細菌およびその毒素への曝露によって引き起こされる緊急状態です。 それは、重度の中毒、消化不良、混乱、心血管不全および腎不全の兆候、および虚脱によって現れます。
- 食中毒はブドウ球菌の毒素を含む食品を食べることによって発症し、多くの場合、急性胃炎として進行します。 インキュベーションは1〜2時間と速く、その後重度の中毒と消化不良が現れます。 嘔吐は脱水症状を引き起こすことがよくあります。
小児におけるブドウ球菌感染症の特徴
小児におけるブドウ球菌感染症は、流行性、散発性、集団、家族性の病気の形で発生します。 流行の発生は通常、産科病院または新生児部門で登録されます。 流行は、学校、幼稚園、キャンプ、その他の組織された子供たちのグループにも及ぶ可能性があります。  これは、子供たちが細菌に汚染された食品を摂取したことが原因です。 通常、食中毒は暖かい季節に発生します。
これは、子供たちが細菌に汚染された食品を摂取したことが原因です。 通常、食中毒は暖かい季節に発生します。
生まれたばかりの子供は、母親や病院スタッフからの接触によって黄色ブドウ球菌に感染します。乳児への主な感染経路は食物であり、乳腺炎を患っている母親の母乳を通じて微生物が子供の体に侵入します。
幼児や学童は質の悪い食品を食べると感染します。 ブドウ球菌は生体内で増殖すると、胃腸炎を引き起こすエンテロトキシンを放出します。
ブドウ球菌による呼吸器疾患は、空気中の飛沫によって感染すると発生します。微生物は鼻咽頭または中咽頭の粘膜に侵入し、これらの器官に炎症を引き起こします。
新生児や乳児の黄色ブドウ球菌に対する高い感受性を引き起こす要因:
- 呼吸器および消化器官の局所免疫力が不十分であり、
- 体の局所的な防御を担う免疫グロブリン A が欠如していると、
- 粘膜や皮膚の脆弱性、
- 唾液の弱い殺菌作用、
- 付随する病状 - 素質、栄養失調、
- 抗生物質とコルチコステロイドの長期使用。
子供の症状
ブドウ球菌感染症には、局所感染症と全身感染症の 2 つの形態があります。
小児における局所的な症状には、鼻炎、鼻咽頭炎、結膜炎などがあります。これらの病状は軽度で、中毒を伴うことはほとんどありません。 これらは通常、幼児に食欲不振と体重減少として現れます。 場合によっては、局所的な形態は、発熱、全身状態の悪化、および広範な局所症状として現れます。
- 小児におけるブドウ球菌が原因の皮膚疾患は、毛嚢炎、膿皮症、フルンクロー症、水腫炎、痰の形で発生します。 これらは局所リンパ節炎およびリンパ管炎を伴います。 流行性天疱瘡は新生児の病理であり、丹毒に似た症状、つまり輪郭がはっきりした皮膚の発疹または局所的な発赤によって現れます。 天疱瘡では、皮膚が層全体に剥離し、その下に大きな水疱が形成されます。
- 喉のブドウ球菌は、多くの場合、急性呼吸器ウイルス感染症を背景に、小児に急性扁桃炎または咽頭炎を引き起こす可能性があります。 ブドウ球菌性扁桃炎は、喉の痛み、中毒、発熱、および扁桃、土踏まず、舌上の継続的なプラークの出現によって現れます。 プラークは通常、黄色または白色で、ゆるく、化膿性があり、簡単に除去できます。 子供を診察するとき、医師は明確な境界のない喉粘膜のびまん性充血を発見します。

- ブドウ球菌由来の喉頭の炎症は、通常 2 ~ 3 歳の小児に発生します。 病状は急速に進行し、特別な症状はありません。 多くの場合、気管支または肺の炎症を伴います。
- ブドウ球菌性肺炎は重篤な病状であり、特に幼児においては膿瘍の形成によって合併することがよくあります。 小児ではカタルと中毒の兆候が同時に現れますが、全身状態は急激に悪化し、呼吸不全の兆候が現れます。 子供は無気力で顔面蒼白で眠気があり、食事を拒否し、げっぷや嘔吐することもよくあります。 肺炎は必ずしも回復するわけではなく、致命的な結果を招く可能性があります。 これは肺に水疱が形成されるためであり、その部位に膿瘍が形成され、化膿性肺疾患の発症につながる可能性があります。
- 子供の猩紅皮様症候群は、傷、火傷、リンパ節炎の発症、痰、骨髄炎の感染を伴います。 この病気の症状は、体幹の充血した皮膚に生じる緋色の発疹です。 発疹が消えた後も層状剥離が残ります。
- 消化管が損傷した場合の黄色ブドウ球菌の症状は、病理の局在とマクロ微生物の状態によって異なります。 胃腸炎は、中毒と消化不良の症状で急性に始まります。 子供は通常、繰り返し繰り返される嘔吐、腹痛、発熱、脱力感、めまいを経験します。 小腸の炎症により、1日に最大5回の下痢が始まります。
- ブドウ球菌敗血症は通常、新生児、多くの場合未熟児で発症します。 感染は臍の傷、損傷した皮膚、呼吸器官、さらには耳を通じても起こります。 この病気は急速に進行し、重度の中毒、皮膚の発疹の出現、内臓の膿瘍の形成を伴います。
病気の子供たちは抗菌治療と対症療法のために病院に入院します。
ビデオ: ブドウ球菌について - コマロフスキー博士
妊娠中のブドウ球菌
妊娠中、女性の免疫力は低下し、防御力が低下します。 現時点では、女性の体は最も脆弱であり、黄色ブドウ球菌を含むさまざまな微生物に対して無防備です。

すべての妊婦は、産前クリニックに登録された後、微生物検査室での黄色ブドウ球菌の検査を含む一連の必須検査を受けなければなりません。 細菌学者は、黄色ブドウ球菌の形態学的、文化的、生化学的特性に対応する増殖したコロニーの数を数えます。 その数が基準を超えた場合、妊婦は消毒剤による鼻咽頭の衛生化、免疫調節剤、局所抗生物質またはブドウ球菌バクテリオファージの使用からなる適切な治療法を処方されます。 妊婦の鼻のブドウ球菌は、鼻腔に消毒液を点滴することで治療されます。子供の感染を防ぐために、妊婦はブドウ球菌トキソイドの予防接種を受けます。
妊娠中の予防策:
- 個人の衛生状態、
- 定期的な屋外散歩
- バランスの取れた食事、
- 部屋の換気、
- 妊婦のための体操。
ブドウ球菌の最初の症状が現れたら、3時間ごとに温水と食塩水で鼻をすすぐ必要があります。
診断
ブドウ球菌感染症の診断は、疫学的な病歴、患者の訴え、特徴的な臨床像、臨床検査結果に基づいて行われます。
臨床検査診断
主な診断方法は、鼻咽頭の分泌物の微生物学的検査です。 これを行うために、患者は通常、喉から黄色ブドウ球菌の塗抹標本を採取します。 研究の材料としては、血液、膿、耳、鼻、傷、目からの分泌物、胸腔の滲出液、便、胃洗浄、嘔吐物、女性の子宮頸管からの分泌物、尿などが考えられます。 研究の目的は、属および種に対する病原体を分離し、完全に同定することです。

試験材料から多数の 10 倍希釈液を調製し、必要な量を選択栄養培地の 1 つである乳胆汁塩または卵黄塩寒天に接種します。 成長したコロニーの数を数えて研究します。
ブドウ球菌の顕著な異なる兆候:
- 顔料、
- レシトビテラーゼ、
- プラズマコアグラーゼ、
- カタラーゼ活性、
- DNAアーゼ、
- 嫌気条件下でマンニトールを発酵させる能力。
細菌数が 103 未満の場合は、黄色ブドウ球菌の無症候性保菌を示します。発生率が高いほど、病気の発症における単離された微生物の病因学的重要性が示されます。
試験サンプル中のブドウ球菌エンテロトキシンを測定するには、酵素免疫測定法またはゲル中での沈殿反応が使用されます。
血清診断では、血清中のブドウ球菌抗原に対する抗体を検出します。 これを行うには、溶血阻害反応、受動的赤血球凝集反応、ELISA を使用します。
ブドウ球菌感染症は連鎖球菌感染症と区別する必要があります。ブドウ球菌は、炎症、化膿の傾向、厚い緑がかった膿と線維層の形成によって現れます。 ブドウ球菌感染症は、温度反応の不均一性、温度の戻り、亜熱性状態を特徴とします。 血球数はより安定しています - 好中球性白血球増加症と赤血球沈降速度の増加。
連鎖球菌は、鼻粘膜、リンパ節、耳、肺も引き起こします。 どちらの感染症も同様の発症機序と病態形態を持っています。 それらは化膿性壊死性炎症の発症を特徴とします。 ブドウ球菌や連鎖球菌によって引き起こされる病気には、中毒、痛み、アレルギー症候群などがあります。

連鎖球菌感染症の特徴は次のとおりです。
- 重度の充血、炎症を起こした粘膜の腫れや痛み、
- 扁桃腺、耳、リンパ節の病変を伴う急性炎症の急速な進行
- 連鎖球菌は腸管に影響を与えず、下痢、おでき、疔を引き起こしません。
- 中程度の用量のペニシリンは、連鎖球菌性病変に効果があります。
ブドウ球菌感染症は次のような特徴があります。
- チアノーゼの色合いを伴う粘膜の充血、
- 鼻咽頭の炎症には常に局所リンパ節炎が伴います。
- ペニシリンを大量に摂取すると効果が弱くなる。
処理
局所的なブドウ球菌感染症は自宅で治療されます。 入院は、敗血症、髄膜炎、心内膜炎のプロセスが全身化した場合、または必要に応じて化膿性壊死性皮膚病変(おできや癲癇)の外科的治療の場合に適応されます。
黄色ブドウ球菌の治療は、抗生物質療法、免疫製剤の使用、化膿性病巣の消毒など、複雑です。
抗菌加工
取り外し可能な咽頭または鼻の微生物学的研究の結果を受け取った後、抗生物質が患者に処方されます。  患者には次のものが処方されます。
患者には次のものが処方されます。
- 半合成ペニシリン - 「アンピオークス」、「オキサシリン」。
- 混合ペニシリン - 「アモキシクラブ」;
- アミノグリコシド - 「ゲンタマイシン」;
- セファロスポリン - 「セフェピム」。
現在、これらの薬物を破壊する酵素を持つ微生物が存在します。 それらはMRSA(メチシリン耐性黄色ブドウ球菌)と呼ばれます。 このような菌株に対処できるのは、バンコマイシン、テイコプラニン、リネゾリドなど、少数の抗生物質だけです。 フジジンはビセプトールと一緒に処方されることがよくあります。
抗生物質は医師の指示に従ってのみ使用してください。 抗菌療法は合理的かつ思慮深いものでなければなりません。
薬物の不合理な使用:
- 体の健康な微生物叢を破壊し、
- 内臓の働きに悪影響を及ぼし、
- 健康に有害
- 細菌異常症の発症を誘発し、
- ブドウ球菌感染症の経過を複雑化します。
バクテリオファージ
バクテリオファージは細菌に対する生物兵器です。 これらは非常に特異的に作用し、有害な要素に感染し、体全体に悪影響を及ぼさないウイルスです。 バクテリオファージは細菌細胞内で増殖し、細胞を溶解します。 危険な細菌を破壊した後、バクテリオファージは自ら死滅します。
黄色ブドウ球菌を破壊するために、病状の部位に応じて、バクテリオファージが局所または経口で10〜20日間使用されます。 化膿性皮膚病変の治療には、液体バクテリオファージを使ったローションや洗浄剤が作られます。 関節または胸腔、膣、子宮に注射され、経口摂取され、鼻や耳に点滴され、浣腸も行われます。

免疫刺激
- 自己輸血 - 患者自身の静脈血の筋肉内注射。 この手順は、フルンクロー症の治療に広く使用されています。 筋肉内注射後、血液は破壊され、その崩壊生成物が免疫系を刺激します。
- 抗ブドウ球菌抗毒性血清の皮下または筋肉内投与、または抗ブドウ球菌血漿の静脈内投与。
- ハーブ免疫賦活剤 - レモングラス、エキナセア、エゾウコギ、高麗人参、キトサン。これらの薬はエネルギーと基礎代謝を正常化し、適応促進効果があり、負荷やストレスに対処するのに役立ちます。
- 重度の免疫機能不全の兆候がある患者には、合成免疫調節剤が投与されます。 「ポリオキシドニウム」、「イスミゲン」、「チモゲン」、「アミクシン」。
- ビタミン療法。
手術
外科的治療は、化膿性融合を伴う感染性病巣の形成、つまり保存的治療が機能しない場合の癰、膿瘍、おできに対して適応されます。
外科的介入は、膿瘍や腫れ物の切開、壊死組織の切除、化膿性内容物や異物の除去、膿の妨げられない流出を作り出すための病巣の排出、および抗生物質の局所投与で構成されます。 多くの場合、外科医は感染源そのもの、つまりカテーテル、人工弁、インプラントを除去します。
民族科学
民間療法 補体病理の主な治療。

熱処理を行うことは固く禁じられています膿瘍の成熟を促進するために自宅で。 熱いお風呂、お風呂、サウナは患者の状態を悪化させるだけであり、感染のさらなる拡大につながります。
温熱処置は回復期間中にのみ使用できます。
防止
ブドウ球菌感染を防ぐことを目的とした予防策:

これはすべてのブドウ球菌の中で最も病原性が高く、人間の場合はさまざまな化膿性炎症性疾患を引き起こします。 それは、小球菌科(micrococcaceae)の一部であるブドウ球菌属(staphylococcus)に属し、さらに、乳酸菌(lactobacillales)、桿菌類(bacilli)、ファーミクテス(firmicutes)の種類に含まれます。 )そして最後は細菌の王国へ。
しかし、最も興味深いのは、多くの人にとって黄色ブドウ球菌は生活の標準であるということです。つまり、この恐ろしい細菌は体内に住んでいて、まったく害を及ぼさないということです。 これらの人々は慢性保因者です。 この現象は、医療従事者、薬物中毒者、アトピー性皮膚炎に苦しむ人々に最もよく見られます。 ほとんどの場合、黄色ブドウ球菌は腋窩領域および鼻腔にコロニーを形成します。 また、会陰、消化管、喉頭、頭皮にも発生することがあります。 全乳児の最大 20% が、生後 2 年間にこの微生物の保菌者になります。 そして、4 歳か 6 歳までに、すでに症例の 30 ~ 50% で、子供の鼻腔内で黄色ブドウ球菌が発見されています。 研究が実施された地域にもよりますが、健康でない人の場合、症例の 12 ~ 50 パーセントでこの細菌が播種されています。 また、入院治療を受けた後、元患者の 20 ~ 30% が黄色ブドウ球菌の保菌を発症します。 まず第一に、この微生物による院内感染のリスクグループには、抗生物質による治療を受けた人々に加え、糖尿病患者や血液透析を受けた患者も含まれます。
病院内に絶えず巣を作り、院内膿疱性疾患の発症につながるのはこれらの細菌株であり、医療従事者の鼻腔内での黄色ブドウ球菌の保有率は35パーセントに達することもあります。 最初の月経が始まった後、全女性の 5 ~ 15 パーセントが黄色ブドウ球菌を発症します。その後の各周期の後、この数字はわずかに増加し、30 パーセントのレベルに達します。
一部の菌株は、かつては完全に終焉を迎えなかったが、抗生物質、特にペニシリン系やセファロスポリン系の薬剤に対する耐性を獲得し始めた。 このようなコロニーはメチシリン耐性と呼ばれます。 この種の細菌に感染した人の死亡率は最大 30% に達し、たとえばアメリカ合衆国では、そのような細菌を播種された人の数は毎年 10% ずつ増加しています。 この危険な感染症は公共の場所であればどこでも感染する可能性があります。
診断には、糞便、副鼻腔、鼻咽頭の分泌物、およびその他の生物学的材料が使用されます。 通常、黄色ブドウ球菌は検出されないはずです。 これは、黄色ブドウ球菌のみに存在する特定の酵素であるコアグラーゼの存在を検査することにより検出されます。
この最も危険な微生物との戦いにどのような薬が役立ちますか? 一般的な黄色ブドウ球菌は、次の抗生物質で簡単に治療できます: テトラサイクリン、ニフラテル、シプロフロキサシン、バンコマイシン、フラゾリドン、ニフロキサジド、リファキシミン、ジョサマイシン、アモキシシリン、クラリスロマイシン、およびアジスロマイシン。 メチシリン耐性コロニーに関しては、レボフロキサシンに対してより感受性が高くなります。 この微生物は非常に広範囲に蔓延しており、多くの人がこの微生物とごく普通に共存しているにもかかわらず、この微生物が検出された場合は、将来の合併症を避けるためにあらゆる努力をして排除する必要があります。
黄色ブドウ球菌(Staphylococcus aureus)は、球状、非運動性、好気性(空中浮遊)グラム陽性菌で、小児にさまざまな病気を引き起こしますが、成人にはまれです。
黄色ブドウ球菌は、栄養培地に播種すると金色の輝きを放つことからその名前が付けられました。 ギリシャ語のslaphyle-「束」と球菌-「球形」から翻訳されたブドウ球菌は、顕微鏡で見るとブドウの房に似ています。 黄色ブドウ球菌は環境中に広く分布しており、家庭用品、おもちゃ、医療機器、母乳、病気の人や健康な人の影響を受けた皮膚や粘膜から播種される可能性があります。
危険な黄色ブドウ球菌とは何ですか
通常、黄色ブドウ球菌はほぼすべての人の皮膚や粘膜に生息しています。 しかし、免疫力が良好な健康な人は、正常な微生物叢がブドウ球菌の増殖を抑制し、その病原性の本質が発現しないため、ブドウ球菌感染症に悩まされることはありません。 しかし、体の防御力が弱まると、微生物が「頭を上げ」、敗血症や敗血症に至るまで、さまざまな病気を引き起こします。
黄色ブドウ球菌の高い病原性は 3 つの要因と関連しています。
- 第一に、この微生物は防腐剤や環境要因に対して非常に耐性があります(「ブリリアントグリーン」を除いて、10分間の煮沸、乾燥、冷凍、エチルアルコール、過酸化水素に耐えます)。
- 次に、黄色ブドウ球菌はペニシリナーゼとリダーゼという酵素を生成します。これにより、黄色ブドウ球菌はペニシリン系のほぼすべての抗生物質から保護され、汗腺を含む皮膚を溶かして体の奥深くに浸透するのに役立ちます。
- そして第三に、微生物はエンドトキシンを生成し、これが食中毒と身体の全身中毒症候群の両方を引き起こし、感染性毒素ショックの発症に至ることもあります。
そしてもちろん、黄色ブドウ球菌に対する免疫はなく、一度ブドウ球菌に感染した人は再び黄色ブドウ球菌に感染する可能性があることに注意する必要があります。
黄色ブドウ球菌は入院中の乳児にとって特に危険です。 環境中のこの微生物の濃度が高いのは病院であり、器具の無菌および滅菌の規則の違反、および蜂蜜中のブドウ球菌の輸送が非常に重要視されています。 人事。
原因
ブドウ球菌感染症の原因は、原則として黄色ブドウ球菌であることに異論の余地はありません。 感染症は免疫力の低下によって起こりますが、これはさまざまな要因によって促進されます。
- 抗生物質やホルモン剤の服用。
- ストレス;
- 栄養失調;
- 低血圧および脚気。
- 感染症;
- 腸内細菌異常症;
- 個人衛生規則の不遵守。
- 出生時の子供の未熟さ。
- 人工給餌;
- 乳房への付着が遅い。
ブドウ球菌感染症の種類
ブドウ球菌感染症には全身型と局所型があります。
一般化した形態には敗血症(敗血症血症および敗血症)が含まれます。
局所的な形態には、皮膚、粘膜、内臓、骨、関節、乳腺、臍帯の疾患が含まれます。 また、別のコラムでブドウ球菌エンドトキシンによる食中毒を取り上げる必要があります。
さらに、ブドウ球菌感染症は一次感染症と二次感染症(原発巣が存在する場合)の可能性があります。 経過に沿って、急性、長期型、慢性型が区別され、ブドウ球菌感染症の重症度に応じて、軽度、中等度、重度になります。
影響を受けた臓器に応じた症状
ブドウ球菌感染症の症状は、子供の体内のブドウ球菌の位置と体の防御機能の低下の程度によって異なります。 ブドウ球菌感染症の主な兆候は次のとおりです。
- 体温の上昇
- 顕著な中毒症候群(嗜眠、脱力感、食欲不振、吐き気)。
臍炎
微生物による臍創傷の損傷。臍輪の腫れ、創傷からの化膿性分泌物を伴います。 臍静脈がこのプロセスに関与している場合は、圧縮され肥厚した静脈が検査されます。 胸骨に向かって上向きに広がる充血もあります。
皮膚へのダメージ
- 偽フルンクロー症(皮脂腺ではなく汗の損傷)では、皮膚のひだ(汗腺の蓄積)に高密度の赤い小結節が現れ、その後化膿します。
- 水疱膿疱症は、液体内容物を含む小胞の形成を特徴とし、これが自然に開き、その場所に痂皮が形成されます。
- 剥離性皮膚炎(リッター病)、または「熱傷皮膚症候群」は、火傷のように見える大きな水疱の形成を特徴とし、その後、皮膚が剥がれ落ち、保護されていない傷が形成されます。
- 膿瘍は、目に見える発赤と硬結を伴う皮膚の深層の病変です。 膿を含んだ空洞が形成されます。
- パナリティウム - 指の極端な指節の敗北。
- 痰 - その過程で、皮膚に加えて皮下組織が関与し、化膿します。
目の損傷
目の粘膜が損傷すると、結膜炎が発症します(恐怖症、流涙、まぶたの腫れ、目からの化膿性分泌物)。
呼吸器損傷
食中毒
汚染された食べ物や腐った食べ物を食べると発症し、急性腸炎の症状が進行します。 発熱、吐き気、1日10回以上の嘔吐、緑の混じった軟便が特徴です。
敗血症
重度の免疫不全により敗血症や敗血症が発生します。 病気の経過は重篤で、非常に高い体温、重度の酩酊症状、意識障害(興奮から倦怠感まで)を伴います。
感染毒性ショックが発症すると、血圧が急激に低下し、患者は意識を失い、昏睡状態に陥る可能性があります。
敗血症 - 子供の皮膚と内臓の両方に化膿性病巣が形成される、血液中の黄色ブドウ球菌の循環。
敗血症では、感染性中毒症の発症が特徴的です。 敗血症には、肺炎やDICの発症などが加わり、さらに複雑化する場合があります。
診断
ブドウ球菌感染症の鑑別診断は、連鎖球菌感染症と併せて行う必要があります。 ブドウ球菌の病因による疾患の診断では、スピードと高精度を特徴とする次の血清学的方法が使用されます。
- 標準的な in vitro コアグラーゼ検査は 4 時間続きますが、結果が陰性の場合は 1 日延長されます。
- ラテックス凝集法。ブドウ球菌の抗体 (プロテイン A、凝集因子、および多数の表面抗原) に結合したラテックス粒子の市販キットを使用し、病原体の種および株の同定にも役立ちます。
以下も使用します:
- 一般的な血液検査と尿検査(血液では白血球増加症、好中球症、ESRの上昇が検出され、尿ではタンパク質、白血球、ブドウ球菌が検出されます)。
- 栄養培地への生物学的物質の播種。
栄養培地への播種は、病気の原因物質を特定し、抗生物質に対するその感受性と耐性を判断するために行われます。
糞便培養は排便後 3 時間以内に行う必要があり、口と鼻咽頭の粘膜からの綿棒は空腹時、歯磨き前および薬の服用前に採取する必要があります。
ブドウ球菌性結膜炎の塗抹標本は、蒸留水に浸した滅菌綿棒を使用して下まぶたから採取され、その後洗浄されます。
皮膚疾患の場合、傷の周囲の皮膚を消毒液で予備処理し、傷から壊死領域(痂皮)を除去した後、塗抹標本が採取されます。
- ビダル凝集反応
病気のダイナミクスと治療の有効性を判断できます。 7〜10日間の休憩を挟んで2回以上実施します。 血液中の抗体力価の 1:100 を超える増加は、感染の進行を示します。
- 分離されたブドウ球菌のファージタイピング
ファージ ウイルスに対する微生物の感受性を判断して、適切な治療法を処方することができます。
処理
軽度のブドウ球菌感染症では、抗生物質は必要ありません。
中等度および重度の形態では、ペニシリンおよびセファロスポリン(ケフゾール、セフトリアキソン)に対する微生物の耐性に効果的な半合成ペニシリン(アモキシクラブ)が処方されます。
治療期間は病気の重症度と皮膚または内臓の感染症によって異なります(7日から数か月)。
化膿性炎症性皮膚疾患(フルンクロー症、癇癪、膿痂疹)の場合は、ムピロシンまたはプロイロムチリン誘導体による局所治療が処方されます。 それらがない場合、創傷は消毒液:ブリリアントグリーン、過酸化水素、過マンガン酸カリウム、および抗菌軟膏(シントマイシン、オレアンドマイシン軟膏、バクトロバン)で治療できます。
で 結膜炎過マンガン酸カリウムの弱い溶液で目を毎日洗浄し、アルブシドの30%溶液を1日4〜5回点眼します。
化膿性の皮膚病変がある場合( 膿瘍、痰)は、膿を流出させるために膿瘍を外科的に開ける手術です。
さらに、抗ブドウ球菌バクテリオファージ、抗ブドウ球菌血漿、および免疫グロブリン(敗血症および重篤な疾患用)の指定が示されています。
ブドウ球菌性食中毒の場合、抗生物質は処方されず、抗ブドウ球菌性トキソイドが使用されます。 胃洗浄を行い、生理食塩水(生理食塩水、ブドウ糖液、リヒドロンなど)を点滴静注して循環血液量を補充します。
腸内細菌異常症の予防には、抗生物質と並行して抗真菌薬(ジフルカン、ナイスタチン)を使用することが推奨されます。
同時に、免疫矯正療法が処方されます(グループB、Cのビタミン、レバミゾール、タクチビンなど)。
小児のブドウ球菌感染症の治療は小児感染症専門医によって行われます。
治療方法は特定の臓器の損傷に応じて選択されます。 小児は別の病棟ボックスに入院しており、毎日ベッドと下着を交換し、毎日シャワーを浴びる。
合併症と予後
黄色ブドウ球菌は乳児にとって特に危険です。 考えられる合併症:
- 敗血症;
- 感染毒性ショック。
- 昏睡;
- 死。
予後は病気の重症度と治療の有効性によって異なります。
皮膚や粘膜の病変が軽い場合、予後は良好です。 黄色ブドウ球菌による大量感染、特に 50% が敗血症を発症すると、死に至ります。