Perivaskulyar o'sish. Birlamchi ko'krak saratonining o'sishi va tarqalishi. Ko'krak fibrozi: shakllari va belgilari
Nabebina T.I., Dubrovskiy A.Ch., Rolevich A.I., Polyakov S.L.
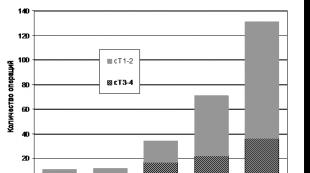
So'nggi yillarda Belarus Respublikasida prostata saratoni (PCa) ni aniqlashda sezilarli o'sish kuzatildi. Ko'rinib turibdiki, bu o'sish MDH mamlakatlarida asemptomatik bemorlarning qonida prostata o'ziga xos antijeni (PSA) darajasini aniqlash chastotasining ortib borishi tufayli prostata saratonini erta aniqlash tendentsiyasini aks ettiradi. Mahalliylashtirilgan va mahalliy darajada rivojlangan prostata saratonini aniqlash chastotasining oshishi OMR Davlat ilmiy-tadqiqot institutida so'nggi 3-5 yil ichida radikal prostatektomiya (RP) chastotasining oshishiga olib keldi (1-rasm).
Patomorfologlar va urologlar oldida turgan eng muhim masalalardan biri bu har bir bemor uchun operatsiyadan keyingi prognozni to'g'ri aniqlashdir. RPdan keyin preparatni patologik tekshirish natijalari bu savolga javob berish uchun eng qimmatli ma'lumotdir. Shunday qilib, Stamey va boshqalarga ko'ra. RPdan keyin prostata saratonining qaytalanishini patologik tekshiruv natijalariga ko'ra yuqori aniqlik bilan taxmin qilish mumkin. Evropa uropatiya jamiyati ishchi guruhining so'nggi tavsiyalariga asoslangan ushbu ish RPdan keyin preparatni morfologik tekshirish metodologiyasi haqida umumiy ma'lumot beradi.
PROSTATTA BEZINING TUZILISHI VA FUNKSIYASI
Erkak tanasida prostata bezining (PG) roli va funktsiyasi, ehtimol, to'liq tushunilmagan. Bezning sekretsiyasi seminal suyuqlik hajmining taxminan 20% ni tashkil qiladi, unda spermatozoidlarning harakatlanishiga yordam beruvchi moddalar mavjud, ammo urug'lantirish uchun muhim emas. Oshqozon osti bezi uretraning proksimal qismini qoplaydi va kesilgan konus shakliga ega, uning keng qismi siydik pufagiga qaragan. Old, orqa va yon yuzalar ajralib turadi, pastdan - tepalik va yuqoridan - asos. Orqa yuza bo'ylab cho'zilgan truba oshqozon osti bezini ikkita bo'lakka ajratadi.
Oshqozon osti bezi tubulo-alveolyar bezlardan iborat bo'lib, lobulalar va bezlarni o'rab turgan stromadan iborat. Bezlarning chiqarish yo'llari kattaroqlarga birlashadi, ular prostata uretrasiga ochiladi. Oshqozon osti bezi kollagen, elastin va ko'p miqdordagi silliq mushaklardan tashkil topgan zich kapsula bilan o'ralgan. Me’da osti bezi orqadan to‘g‘ri ichak, yuqoridan siydik pufagi va old tomondan qov suyagi, yon tomondan tos bo‘shlig‘i mushaklari va pastdan ixtiyoriy yo‘l-yo‘l sfinkteri bilan chegaralangan. Oshqozon osti bezining orqa va yon tomonlari deyiladi neyrovaskulyar to'plamlar. Ularda seminal pufakchalar va prostata bezini qon bilan ta'minlaydigan ichki yonbosh arteriyaning ingichka shoxlari mavjud. Bu tomirlar vegetativ nerv tolalariga (kavernoz nervlar deb ataladi) hamroh bo'ladi, ular tos pleksusidan kelib chiqadi va oshqozon osti bezi va jinsiy olatni kavernöz jismlarini innervatsiya qiladi. Oshqozon osti bezi Santorini venoz pleksusi bilan o'ralgan.
Oshqozon osti bezining zonal anatomiyasi. Oshqozon osti bezi besh zonadan iborat: markaziy, periferik, o'tish, periuretral va oldingi fibromuskulyar stroma (2-rasm). PCa har bir zonada har xil tezlikda rivojlanadi va bu chastota undagi bez to'qimalarining massasiga proportsional emas. Markaziy va periferik zonalar - prostata bezining eng katta joylari - birgalikda prostata bezining bezli to'qimalarining taxminan 95% ni tashkil qiladi. Markaziy zona me'da osti bezi tubidan urug 'tuberkuligacha bo'lgan yo'lda vas deferensni o'rab oladi. Markaziy zona bez hajmining 15-20 foizini egallaydi, ammo prostata saratonining atigi 5-10 foizi unda paydo bo'ladi. Periferik zona - bu bezning to'g'ri ichak orqali paypaslanadigan qismi. U markaziy zonani o'rab oladi, bez to'qimalarining 70% ni o'z ichiga oladi va oshqozon osti bezi adenokarsinomalarining taxminan 70% unda paydo bo'ladi. O'tish zonasi oshqozon osti bezining juftlashgan bo'limlari bo'lib, ular prostata uretraning yon tomonlarida seminal tuberkuly darajasida joylashgan bo'lib, bezning qolgan 5% ni egallaydi. Ushbu zonaning eng keng tarqalgan patologiyasi prostata bezining yaxshi giperplaziyasi (BPH) bo'lib, bu zonalarning sezilarli darajada oshishiga olib kelishi mumkin, ba'zida prostata bezining boshqa sohalari hajmidan oshib ketadi. Ushbu zonada kompyuter BPHga qaraganda kamroq rivojlanadi, uning chastotasi taxminan 20% ni tashkil qiladi. Periuretral bezlar siydik pufagining prostatik uretrasi va proksimal silliq mushak sfinkteri o'rtasida joylashgan. Fibromuskulyar stroma oshqozon osti bezining old yuzasini egallaydi va asosan mushak to'qimasidan iborat. Adenokarsinomalar oxirgi ikki zonada rivojlanmaydi.
RPDAN KEYIN MAKROPREPARE QAYTA QILISH USULI
RP dan keyin yangi (fiksatsiyalanmagan) preparatlarni uch o'lchamda (uzunlik, kenglik va qalinlik) tortish va o'lchash tavsiya etiladi. RPdan keyin yalpi namunaning og'irligini baholash juda muhim, ayniqsa patologning prostata bezining rezektsiyasining to'liqligini baholash bilan bog'liq sharhlari bilan birgalikda. Oshqozon osti bezi tartibsiz shaklga ega va faqat sagittal tekislikka nisbatan simmetrik bo'lganligi sababli, preparatning chiziqli o'lchamlari preparatning og'irligiga qaraganda kamroq aniq, takrorlanadigan va qimmatlidir. Preparatning hajmi taxminan dumaloq shakllanishlar uchun ishlatiladigan formula bo'yicha aniqlanishi mumkin:
Oshqozon osti bezi yuzasi fibromuskulyar to'qima bilan qoplangan bo'lib, u bez va ekstraprostatik biriktiruvchi to'qima o'rtasida alohida, alohida gistologik chegara hosil qilmaydi, operatsiyaning radikalligini baholash jarroh uchun ham, patolog uchun ham juda qiyin bo'lishi mumkin. oshqozon osti bezi rezektsiyasining chegaralarini baholash uchun maxsus texnikani ishlab chiqish. Keyinchalik organ rezektsiyasi qirralarining holatini aniqlash uchun olib tashlangan va mahkamlanmagan oshqozon osti bezining butun yuzasi bo'yalgan bo'lishi kerak. Agar bu bajarilmasa, morfolog mikroslaydda o'simtaning chekka bo'ylab o'sishini aniqlash ijobiy jarrohlik chegarasi yoki bu kesuvchi artefakt ekanligini aniqlay olmaydi. Makroskopik namunaning sirtini tekshirish asosida rezektsiya chetida o'simta mavjudligini ishonchli tarzda hukm qilish ham mumkin emas. Buning uchun qora siyoh ishlatilishi mumkin, chunki mikroskopik tekshiruvda qora rezektsiya chegaralarini aniqlash osonroq. Bezning sirtini bo'yashning yana bir varianti - keyingi yo'nalishni va o'ng va chap tomonlarni tanib olishni osonlashtirish uchun preparatning har bir tomoni uchun ikki xil rangdan foydalanish. Odatda ishlatiladigan ranglar yashil va qizil (yoki ko'k). Sirtni bo'yashdan so'ng, preparat Bowen eritmasi yoki sirka kislotasi kabi mahkamlash eritmasiga botiriladi, shundan so'ng siyoh oshqozon osti bezi yuzasiga o'rnatiladi va simlar paytida yuvilmaydi.
Oshqozon osti bezini bo'laklarga kesishdan oldin uni formalinda mahkamlash tavsiya etiladi, bu esa ingichka bo'laklarni ta'minlaydi. Fiksatsiya vaqtini va formalinning bezga bir tekis kirib borishini kamaytirish uchun preparatga neytral 10% formalin eritmasi nozik intradermal igna yordamida yuboriladi. Ushbu texnikaning mantiqiy asosi shundaki, bezni formalin eritmasiga odatiy botirish bilan uning organ qalinligiga kirib borishi juda sekin va notekis bo'ladi; Bundan tashqari, oshqozon osti bezi periferik zonasi to'qimalarida formaldegid bilan koagulyatsiyalangan oqsillar. eritmaning keyingi kirib borishini qiyinlashtiradi.
Ignani oshqozon osti bezi to'qimalariga chuqur kiritgandan so'ng, formalin eritmasi asta-sekin to'qimalarga yuboriladi, igna asta-sekin tortib olinadi. Bunday in'ektsiya har 0,5 sm preparatning har tomondan muntazam ravishda amalga oshiriladi. Hammasi bo'lib preparatga taxminan 100 ml eritma yuboriladi, shundan so'ng oshqozon osti bezi 300-400 ml formalin eritmasiga botiriladi va 24 soat davomida mahkamlanadi.
Fiksatsiyadan so'ng preparat alohida qismlarga bo'linadi (3-rasm). Birinchidan, seminal vazikullar makropreparatdan chiqariladi. Seminal pufakchalar ularning kesilganidan keyin oshqozon osti beziga kirish joyidan (urug' vazikulining asosi) tekshiriladi. O'simtaning urug' pufakchalariga kirib borishining deyarli barcha holatlari dastlab urug' pufakchasining asosini o'z ichiga oladi. O'simta urug' pufakchalariga to'g'ridan-to'g'ri eyakulyatsiya yo'li orqali yoki ikkilamchi o'simtaning oshqozon osti bezidan tashqari periprostatik biriktiruvchi to'qimalarga, so'ngra urug' pufakchasining bo'shlig'iga tarqalishi tufayli o'sadi.
Oshqozon osti bezining distal va proksimal chetlaridan 4 mm masofada ikkita ko'ndalang kesma bilan urug'don pufakchalarini olib tashlagach, bezning apikal va bazal qismlari namunadan kesiladi. Keyin bu qismlar rasmda ko'rsatilgandek 4 mm oraliqda bo'yalgan yuzaga perpendikulyar parasagittal yo'nalishda bo'laklarga bo'linadi. 3.
Oshqozon osti bezining apikal va bazal qismlarini olib tashlangandan keyin qolgan makropreparat oshqozon osti bezining uzun (apiko-bazal) o'qiga perpendikulyar ravishda 4 mm oraliqda ketma-ket kesiladi. Oshqozon osti bezining ushbu bo'limlari alifboning ketma-ket bosh harflari bilan belgilanishi tavsiya etiladi, har doim eng apikal qismdan boshlanib, bazal qism bilan tugaydi. Xuddi shu tarzda mikroskopik tekshirish uchun kerosinga kiritilgandan so'ng, butun oshqozon osti bezi orqali bunday bo'laklarni kesish tavsiya etiladi, ya'ni. oshqozon osti bezining butun qalinligi bo'ylab uzun (apiko-bazal) o'qga perpendikulyar. Mikroslaydlarni tayyorlashga alternativa 4 mm qatlamlarni arab raqamlari bilan raqamlangan kvadrantlarga bo'lishdir. Ushbu usul bilan butun prostata bezi gistologik tekshirish uchun mavjud. Agar oshqozon osti bezi yuzasini bo'yash uchun siyoh ishlatilsa, o'ng tomonni belgilash uchun o'ngdagi preparatning anterolateral yuzasi bo'ylab har bir qismda skalpel bilan kesma qo'llaniladi. Preparatni bunday kesishdan so'ng, parchalar 24 soat davomida formaldegidda qo'shimcha ravishda o'rnatilishi mumkin.
Prostata bezini kerosinga to'liq singdirish zaruratining asosi shundaki, kesilgan prostata bezini makroskopik tekshirish orqali o'smaning joylashishi va tarqalishini aniqlash har doim ham mumkin emas, ayniqsa prostata saratoni tasodifan yoki skrining paytida aniqlanganda. Desai va boshqalar tomonidan yaqinda nashr etilgan tadqiqot. mikroslaydni tayyorlashning an'anaviy usuli bilan solishtirganda, RPdan keyin makronamunani to'liq to'ldirish va tez-tez kesish oshqozon osti bezi tashqarisida o'smaning tarqalishini aniqlash tezligini oshiradi va prostata saratonining har bir bosqichida relapssiz omon qolishning oshishiga olib keladi. .
Olingan oshqozon osti bezi bo'laklari suyultirilgan spirtlarda bosqichma-bosqich suvsizlanadi, ksilenda tiniqlanadi, kerosinga solinadi, qalinligi 5 mkm bo'lgan qatlamlarga kesiladi, gematoksilin-eozin bilan bo'yaladi, shundan so'ng ularni gistologik tekshirish mumkin (4-rasm). Bunday holda, qoliplash kassetalari va maxsus o'lchamdagi slaydlardan foydalanish kerak. Slaydlar va qoplamalar uzunligi kamida 76 mm va kengligi 50 mm bo'lishi kerak.
Butun namunaning bo'limlarini olish yoki uning kvadrantlarini tekshirish o'rtasidagi tanlov patologning afzalligiga bog'liq bo'lib, bu katta bo'laklarni tekshirishning qulayligi va qulayligi va nostandart o'lchamdagi namunalarni olish va saqlashning texnik muammolari ta'sir qiladi. Ushbu ikki yondashuv yordamida dori-darmonlarni olish usulidagi yagona muhim farq shundaki, butun oshqozon osti bezining qalinroq kesilishi talab qilinadi. Bundan tashqari, IHCni bajarish odatda ko'proq reagentni talab qiladi va faqat qo'lda bajarilishi mumkin.
pT0 HOLDA RPdan KEYIN MAKROPREPARATNI O'RGANISH TEXNIKASI
Agar mikroslaydlarni tekshirganda, patolog prostata saratonini topmasa, quyidagilar tavsiya etiladi: agar prostata kerosinga to'liq singib ketmagan bo'lsa, unda buni qilish tavsiya etiladi; agar oshqozon osti bezi to'liq kerosinga singib ketgan bo'lsa, o'simtaning joylashishini baholash uchun biopsiyadan keyin mikroslaydlarni ko'rib chiqish kerak. Blokni aylantirgandan so'ng, bu sohada RP dan keyin preparatning bo'limlarini kesish kerak.
deb atalmish aniqlash uchun "Minimal qoldiq saraton", ayniqsa operatsiyadan oldin neoadjuvan gormonal terapiya olgan bemorlarda anti-CAM antikorlari bilan immunohistokimyoviy test o'tkazilishi mumkin 5,2.
PROSTATTANI TAYYORLASH HAQIDA XULOSA
RP paytida olib tashlangan oshqozon osti bezi namunasi bo'yicha patologning to'liq va aniq xulosasi bemor uchun optimal davolash taktikasini ishlab chiqish uchun juda muhimdir. Xulosa RPdan keyin preparatning makro- va mikroskopik tadqiqotlari asosida olingan klinik ahamiyatga ega ma'lumotlarni o'z ichiga olishi kerak. Asosiy e'tibor Amerika Patologlar Kollejining 1 va 2 toifalariga kiritilgan prognostik omillarni baholashga qaratilishi kerak (1-jadval). Prognostik ahamiyatga ega bo'lgan va bemorni davolashda qo'llaniladigan ushbu omillarga o'smaning gistologik turi, differentsiatsiya darajasi, saraton hajmi, mahalliy tarqalish darajasi va prostata saratoni bosqichi, shuningdek, rezektsiya chegaralarining holati kiradi. Boshqa o'rganilgan biologik va klinik omillar ham qo'llanilishi mumkin, ularning prognostik ahamiyati hali katta tadqiqotlarda tasdiqlanmagan.
Prostata saratonining gistologik turi. Prostata saratonining gistologik tasnifi jadvalda keltirilgan. 2. Barcha prostata saratonining 95% dan ortig'i asinar adenokarsinomaning tipik tuzilishiga ega. So'nggi yillarda PCa ning bir nechta yangi va noodatiy gistologik variantlari tasvirlangan. Ushbu variantlar adenokarsinomada yuzaga kelishi mumkin bo'lgan o'zgarishlar spektrini ifodalaydi va agar namunada aniqlansa, morfologik hisobotda ko'rsatilishi kerak. Bundan tashqari, oshqozon osti bezining bir qator o'smalari mavjud, masalan, o'tish davri hujayrali, skuamoz hujayrali, bazaloid va adenoid mukovistsidozli karsinomalar, ularning biologik harakati va davolash usullari odatdagi prostata saratonidan sezilarli darajada farq qiladi, bu esa o'simta turini aniq tashxislash imkonini beradi. bemorni davolash taktikasini aniqlash uchun juda muhim.
Differensiallanish darajasi (yomonlik darajasi). RPdan keyin PCa rivojlanishining eng muhim bashoratchisi RPdan keyingi tayyorgarlikda aniqlangan Glison ballidir (3-jadval). Gleason tizimi o'simtaning malignlik darajasini aniqlashda tanlanadigan usul bo'lib, PCa malignanlik darajasini aniqlash uchun "yaxshi tabaqalangan", "o'rta darajada farqlangan" va "yomon tabaqalangan" atamalaridan foydalanish tavsiya etilmaydi. Gleason balli ikki komponentdan iborat: asosiy (eng keng tarqalgan) va ikkilamchi (ikkinchi eng keng tarqalgan) Gleason darajasi. Agar namunada ikkilamchi Glison balli aniqlanmasa, Gleason ballini olish uchun birlamchi Glison balli ikki baravar oshiriladi. Birlamchi va ikkilamchi Gleason ballari Gleason ballidan keyin qavs ichida ko'rsatilishi kerak (masalan: Gleason balli 7 (3 + 4)). Davolash natijalarini umumlashtirish maqsadida Glison summasini toifalarga guruhlash va hokazolar uchun quyidagi guruhlash tavsiya etiladi (4-jadval): 2-5, 6, 7, 8-10 yoki 2-6, 7, 8-10 .
Agar RP namunasida ikki yoki undan ortiq aniq o'sma aniqlansa, har bir o'simtaning Glison yig'indisi xabar qilinishi mumkin yoki eng muhim o'smaning Gleason balli haqida xabar berilishi kerak. Misol uchun, agar oshqozon osti bezining o'tish zonasida Gleason balli 5 bo'lgan katta o'simta va periferik zonada Gleason balli 7 bo'lgan alohida kichikroq o'simta bo'lsa, u holda ikkala Gleason balli yoki hech bo'lmaganda Gleason balli. O'rtacha Gleason balli emas, balki oxirgi o'sma haqida xabar berish kerak.
Tadqiqot uchun mavjud bo'lgan RPdan so'ng namunadagi o'simtaning katta miqdori (biopsiya materialidan farqli o'laroq) tufayli, ko'pincha o'simtada ikkitadan ortiq Gleason darajasi aniqlanishi mumkin, ya'ni. uchinchi darajali Glison reytingi mavjud. Asl Gleason tizimi faqat birlamchi va ikkilamchi Gleason skorlarini hisobga olganligi sababli, uchinchi darajali Gleason balli mavjudligi prognozga ta'sir qilsa-da, uchinchi darajali Gleason skorlari bilan o'smalarni tasniflash yondashuvida munozaralar mavjud. Shunday qilib, Gleason balli 5-6 va uchinchi darajali balli 4 bo'lgan PCa rivojlanish tezligi Gleason balli 7 ball bo'lgan o'smalar bilan deyarli bir xil. 5 ning Glison ko'rsatkichi 8 bo'lgan o'smalar kabi harakat qiladi. C Boshqa tomondan, Gleason balli 8 va uchinchi darajali balli 5 bo'lgan PCa da bunday farqlar kuzatilmaydi, bu patologiya bilan og'rigan bemorlar sonining kamligi tufayli. shuningdek, Gleason 8 ball bilan PCa uchun shunday noqulay prognoz, uchinchi darajali 5 ballning mavjudligi uni sezilarli darajada yomonlashtira olmaydi.
Xatarli o'sma darajasini aniqlashda yana bir munozarali masala - 95% bir xil Gleason turidan tashkil topgan o'smalarda Glison summasini aniqlash masalasi bo'lib, unda faqat kichik miqdordagi pastki o'sma mavjud. Masalan, 95% dan ortiq o'simta to'qimasini o'z ichiga olgan oshqozon osti bezi o'smasi, Glison reytingi 3 va< 5% с показателем 4, некоторые эксперты оценили бы как имеющую сумму Глисона 3 + 3 = 6, поскольку эти специалисты считают, что для учета показателя Глисона в сумме, участок опухоли с этим показателем должен занимать более 5% от всего объема опухоли. Другие морфологи при такой опухоли установили бы сумму Глисона 3 + 4 = 7, поскольку известно, что присутствие более низкодифференцированного компонента, даже если он занимает менее 5% от объема опухоли, имеет существенное негативное влияние на течение опухолевого процесса.
Gleason balliga qo'shimcha ravishda, JSST yoki MD Anderson tizimi kabi boshqa baholash tizimlari ham qo'llanilishi mumkin, ammo klinik ma'lumotlar yoki davolash natijalarini taqqoslash uchun Gleason balli ko'rsatilishi kerak. Agar bemorlar operatsiyadan oldin gormonal davolanishni olgan bo'lsa, Gleason tizimi, shuningdek, JSST va MD Anderson tizimlaridan foydalanish mumkin emas. Bunday holatlarda patologlar o'smaning regressiya darajasini ko'rsatishlari kerak.
Mahalliy tarqalish darajasi. Ushbu turkumga o'simtaning kapsuladan tashqarida kengayishi (2-rasm) va urug'lik pufakchalarining ishtiroki kiradi. Organdan tashqari o'simta o'sishini aniqlashdagi muammolar anatomik tuzilish sifatida oshqozon osti bezi kapsulasi har doim ham aniq belgilanmaganligi bilan bog'liq. Oshqozon osti bezining chetidagi ba'zi joylarda tolali yoki tolali mushak to'qimalarining qatlami aniqlanishi mumkin, garchi organning chetida joylashgan boshqa joylarda kapsula aniq bo'lmagan oddiy oshqozon osti bezi bezlari aniqlanadi. Shu sababli, "kapsulyar penetratsiya" atamasi "ekstraprostatik kengaytma" (EPE) bilan almashtirildi. Agar o'simtaning yog 'to'qimasi bilan aloqasi aniqlansa, o'simtaning ekstraprostatik tarqalishi aniqlanadi. Shuningdek, prostata saratonining organdan tashqariga tarqalishi neyrovaskulyar to'plamning perineural bo'shliqlari ishtirokida, hatto periprostatik yog 'to'qimalariga o'simta invaziyasi bo'lmagan taqdirda ham aniqlanishi mumkin.
Periprostatik biriktiruvchi to'qimalarning zich desmoplastik reaktsiyasi mavjudligida ekstraprostatik o'smaning tarqalishini baholashda qiyinchiliklar mavjud, unga PCa invaziyasiga javoban. Ushbu reaktsiya ko'pincha operatsiyadan oldin neoadjuvan gormon terapiyasi paytida kuzatiladi. Shu sababli, oshqozon osti bezi tashqarisida o'sma tarqalishini oshqozon osti bezining tolali to'qimasi ichidagi o'simta o'sishidan ajratish qiyin bo'lishi mumkin. Muammolarni hal qilish uchun o'simta bo'lmagan qo'shni hududda oshqozon osti bezining chetini topish va bezning chetini kapsulaning taxminiy o'sishi joyiga kuzatish uchun past kattalashtiruvchi mikroskopdan foydalanish tavsiya etiladi. Prostata saratonining oshqozon osti bezining yumaloq konturidan tashqariga chiqishi ekstraprostatik tarqalishni ko'rsatadi.
Ba'zi joylarda, masalan, qovuq bo'yni yoki oshqozon osti bezining old zonasida periprostatik yog 'to'qimalari kam yoki umuman yo'q. Ushbu hududlarda prostata saratoni normal bezli oshqozon osti bezi chegaralaridan tashqariga tarqalib ketgan taqdirda ekstraprostatik o'smaning tarqalishini aniqlash tavsiya etiladi. Oshqozon osti bezi cho'qqisida chiziqli mushaklar orasida o'simtani aniqlash prostata saratonining ekstraprostatik tarqalishini aniqlash uchun asos bo'lib xizmat qilmaydi.
O'simtaning oshqozon osti bezidan tashqariga tarqalishi darajasi organdan tashqarida bir nechta bezlar mavjudligidan tortib, kapsuladan tashqarida ommaviy tarqaladigan holatlargacha o'zgarishi mumkin. Ekstraprostatik tarqalish miqdori prognostik ahamiyatga ega. Ekstraprostatik o'sma tarqalishini aniqlashning turli usullari mavjud. Mikroskopning yuqori (40×) kattalashtirishda u ikkita ko'rish maydoniga teng yoki undan kam bo'lsa, ekstraprostatik tarqalish "fokal" hisoblanadi. Mikroskopni yuqori (40 ×) kattalashtirishda ikkitadan ortiq ko'rish maydoniga kapsuladan tashqariga cho'zish "keng tarqalgan" hisoblanadi.
Prostata saratoni bosqichi. Hozirgi vaqtda prostata saratoni bosqichini aniqlash uchun Xalqaro saratonga qarshi ittifoq (UICC) va Amerika Qo'shma Saraton qo'mitasining (AJCC) 2002 yilda tuzatilgan TNM tasnifidan foydalanish tavsiya etiladi. Klinik tasniflash (cTNM) 2002 yilda qo'llaniladi. davolashdan oldin bemorning dastlabki tekshiruvi yoki patologik tasnifni qo'llash mumkin bo'lmasa. TNM ning patologik tasnifi (pTNM) makro va mikroskopik tekshirish natijalariga asoslanadi. Foydalanilganda, u "p" prefiksi bilan qo'shiladi. Shunday qilib, pT toifasidan foydalanish uchun asosiy o'simtani olib tashlash yoki eng yuqori pT toifasini o'rnatish uchun biopsiya talab qilinadi. PN belgisidan foydalanish uchun mintaqaviy limfa tugunlarini olib tashlash kerak va pM uzoq metastazlarni tekshirishni nazarda tutadi.
Agar operatsiyadan oldin (neoadjuvant) terapiya turidan qat'i nazar (nurlanish, kimyoterapiya, gormonal terapiya individual yoki kombinatsiyalangan holda) qo'llanilsa, TNM tizimi yordamida o'simta darajasini baholashda "y" prefiksi qo'llaniladi.
Ijobiy jarrohlik chegarasi. Jarrohlik chegaralari ijobiy bo'lgan RP bemorlari salbiy chegaralari bo'lgan bemorlarga nisbatan saraton rivojlanishi xavfi sezilarli darajada yuqori. Ijobiy chegaralarning ikkita asosiy sababi tasvirlangan (5-rasm):
— Yatrogen bo'lmagan sabablar: operatsiya davomida oshqozon osti bezi o'simtasining ekstraprostatik komponentini keng eksizatsiya qilishning mumkin emasligi tufayli ijobiy chegara qayd etilgan.
— Kapsulaning kesilishi (yatrogen sabab): Ijobiy chegaraning sababi prostata bezi ichida joylashgan o'simtaning kesilishi (ya'ni, kapsulali kesma). Bunday holatlar T2X patologik bosqichi deb ataladi. Bu shuni anglatadiki, o'simta faqat organ ichida aniqlangan bo'lsa-da, prostata saratoni kapsulaning kesilgan joyida kapsuladan tashqariga tarqalib ketganligini aniqlash mumkin emas, chunki prostata saratoni chekkasi bemorning tanasida qoladi.
Agar namunaning bo'yalgan chetida o'simta aniqlanmasa, jarrohlik chegarasi "salbiy", agar o'simta oshqozon osti bezining bo'yalgan qirrasi bilan aloqa qilsa, "ijobiy" deb belgilanadi. Ijobiy jarrohlik chegarasining mavjudligi ekstraprostatik o'sma kengayishi sifatida talqin qilinmasligi kerak. Shuningdek, oshqozon osti bezi yuzasida yoriqlar yoki kesmalar orqali preparatning kirib borishi sababli noto'g'ri-musbat rezektsiya chegaralari ehtimolini esga olish kerak. Xulosa qilib aytganda, ijobiy chekkaning lokalizatsiyasini, shuningdek, uning tarqalishini (ya'ni, ijobiy bloklar soni, millimetrda chekka chiziqli o'lchamini) ko'rsatish kerak. Oshqozon osti bezi tepasida ijobiy chegara tez-tez aniqlanganligi sababli, bu qismni alohida e'tibor bilan tekshirish kerak.
Ijobiy chegaralarni aniqlashda patologlar o'rtasidagi asosiy kelishmovchiliklar ikki holatda bo'lishi mumkin. Birinchi holat o'simta chetiga juda yaqin topilganda paydo bo'ladi, ammo oshqozon osti bezining rangli chetiga to'liq tegmaydi. Ikkinchi holda, chekka rangi juda xira bo'lsa, xatolar paydo bo'lishi mumkin.
O'simta oshqozon osti bezi yoki siydik pufagi bo'ynini o'z ichiga olgan va bu sohada ijobiy chegaralar mavjud bo'lgan holatlarda T toifasini aniqlashda kelishmovchilik mavjud. Bu muammo oshqozon osti bezi asosining stromasi va siydik pufagi bo'yin muskullari o'rtasida aniq chegara yo'qligi sababli yuzaga keladi; ko'pincha bezlar tashqariga chiqib, siydik pufagining silliq mushaklari bilan aralashib ketadi, shuning uchun buni qilish juda qiyin. oshqozon osti bezi asosining siydik pufagi bo'yniga o'tish joyini aniqlang. Bir qator mutaxassislar siydik pufagi bo'yin muskullarining mikroskopik ishtirokini RPdan keyin pT4 deb belgilaydilar. Boshqa patologlarning fikriga ko'ra, siydik pufagi bo'yinining silliq mushaklarining mikroskopik lezyonlari pT4 deb hisoblanmasligi kerak, chunki ikkinchisi faqat siydik pufagi bo'yinining makroskopik shikastlanishiga tegishli bo'lishi kerak.
Bemorning tanasida qoldiq o'simtani tasniflash uchun R tizimi qo'llaniladi (5-jadval). Ushbu tasnif jarroh tomonidan operatsiyaning radikallik darajasini ko'rsatish uchun ham, rezektsiya chegaralarini o'rganish asosida patolog tomonidan ham qo'llanilishi mumkin. Makro yoki mikroskopik tekshirishda rezektsiya chegarasida o'simta aniqlangan bemorlarda R1 yoki R2 belgilaridan foydalanish mumkin.
Patologning xulosasi organ rezektsiyasining chetida oddiy oshqozon osti bezi to'qimalarining mavjudligini aks ettirishi kerak. Bu RPdan keyin aniqlanadigan PSA darajasining mavjudligi sababini tushuntirishga yordam beradi. Bunday holda, operatsiyadan keyin aniqlanadigan PSA darajasi takroriy prostata saratoni yoki qoldiq o'simta mavjudligi bilan bog'liq emas, balki oshqozon osti bezi to'qimalarining to'liq rezektsiyasi tufayli yuzaga keladi.
Prostata saratoni hajmi. Eng munozarali masalalardan biri RPdan keyin namunadagi o'simta hajmini o'lchashdir. Bu ushbu ko'rsatkichning mustaqil prognostik ahamiyatining bahsliligi bilan bog'liq. Biroq, bemorning prognozini aniqlash uchun o'simta hajmini baholash muhim bo'lgan yagona holat mavjud. Intensiv skrining yordamida siz shunday deb ataladigan narsani aniqlashingiz mumkin. O'simta hajmi 0,5 sm3 dan kam bo'lgan "ahamiyatsiz" PCa, davolash usulidan qat'i nazar, bunday PCa uchun prognoz juda qulay deb hisoblanadi. Shunday qilib, agar patolog RPdan keyin namunadagi o'simta hajmi 0,5 sm3 dan kam ekanligini ko'rsatsa, bu holda davolanish ehtimoli deyarli 100% ni tashkil qiladi.
Hozirgi vaqtda o'sma hajmini baholashning standart usuli mavjud emas. Eng aniq hajm planimetriya yordamida yoki mikronamunadagi panjara qoplamasi yordamida aniqlanadi. Biroq, bu usullar ko'p vaqt va kuch talab qiladi, bu esa bu holda ulardan foydalanishni asossiz qiladi. Hozirgi vaqtda o'simtadan ta'sirlangan oshqozon osti bezi to'qimalarining ulushini (foizini) kamida taxmin qilish kerakligi tavsiya etiladi.
Qon tomir invaziyasi. AJCC/UICC tasniflash tizimiga ko'ra, qon tomir invaziyasi (limfatik yoki venoz) T toifasini aniqlashga yordam bermaydi.Shunday qilib, qon tomir invaziyasi aniqlanganda, uni alohida belgilash kerak. Qon tomir invaziyasining mavjudligi odatda rivojlangan o'smalarda yuzaga kelganligi sababli, bu ko'rsatkichning mustaqil prognostik qiymati hali aniq tasdiqlanmagan.
Perineural invaziya. Perineural invaziya o'smaning oshqozon osti bezidan tashqariga tarqalishining asosiy mexanizmlaridan biridir. RPdan keyingi tayyorgarlikda perineural invaziya juda tez-tez uchraydi, shuning uchun ko'plab mutaxassislar buni prognostik parametr deb hisoblamaydilar va uni xulosada ko'rsatmaydilar.
XULOSA
So'nggi yillarda RPdan keyin namunalarni patologik baholashni yaxshilash va standartlashtirish bo'yicha ko'p harakat qilindi, bu esa RP bilan og'rigan bemorlarda prognostik omillarni aniqlash uchun standart yorug'lik mikroskopining qobiliyatini kengaytirdi. Bugungi kunda ushbu standart texnikaga asoslanib, ma'lum bir bemorda o'sma jarayonining borishini taxmin qilishning yuqori ehtimoli bilan mumkin. Hozirgi bosqichda Belarus patomorfologlarining vazifasi ko'p yillik jahon tajribasini o'zlashtirishdan iborat bo'lib, uning yakuniy maqsadi prostata saratoni bilan og'rigan bemorlarni davolash natijalarini yaxshilashdir.
ADABIYOT
- Belarusiyadagi malign neoplazmalar 1996-2005 / S.M. Polyakov, L.F. Levin, N.G. Shebeko; tomonidan tahrirlangan A.A. Grakovich, I.V. Zalutskiy.- Mn.: BelTsMT, 2006.- 194 b.
- Stamey T.A., Yemoto C.M., McNeal J.E., Sigal B.M., Jonston I.M. Prostata saratoni juda prognozli: radikal prostatektomiya namunalarida barcha morfologik o'zgaruvchilarga asoslangan prognostik tenglama // J. Urol.- 2000.- Vol. 163.- B. 1155-1160.
- Monteroni R., van der Kwast T, Boccon-Gibod L., Bono A.V., Boccon-Gibod L. Radikal prostatektomiya namunalarini qo'llash va patologiya hisoboti // Evr. O'rol.- 2003.- jild. 44.- B. 626-636.
- MakNil J.E. Prostatadagi karsinomaning kelib chiqishi va rivojlanishi // Saraton.- 1969.- Vol. 23.- B. 24-34.
- Bostwick D. G., Foster C. S., Algaba F., Hutter R. V. P., Monteroni R., Mostofi F. K. va boshqalar. Prostata to'qimalarining omillari. In: Merfi G, Denis L, Khoury S, Partin A, Denis L, muharrirlar. Prostata saratoni. JSST va UICC tomonidan homiylik qilingan prostata saratoni bo'yicha ikkinchi xalqaro konsultatsiya. London: Plymbridge Distributors Ltd.; 2000
- Bostwick D. G., Grignon D. J., Hammond E. H., Amin M. B., Cohen M., Crawford D. va boshqalar. Prostata saratonining prognostik omillari. Amerika Patologlar kolleji konsensus bayonoti 1999 // Arch. Patol. Laboratoriya. Med.- 2000.- jild. 124.- B. 995-1000.
- Littrup P.J., Uilyam C.R., Egglin T.K., Keyn R.A. Saraton skriningi uchun transrektal US bilan prostata hajmini aniqlash. II. In vitro va in vivo texnikasining aniqligi // Radiologiya.- 1991.- Vol. 179.- B. 49-53.
- Mazzucchelli R., Santinelli A., Lopez-Beltran A., Scarpelli M., Monteroni R. Saraton bilan radikal prostatektomiya namunalarida prognostik omillarni baholash // Urol. Int.- 2002.- Jil. 68.- B. 209-215.
- Hoedemaeker R.F., Ruijter E.T.G., Ruizeveld-de Winter J.A., van der Kaa C.A., BIOMED II MPC tadqiqot guruhi, van der Kwast T.H. Radikal prostatektomiya namunalarini qayta ishlash. Keng qamrovli va standartlashtirilgan protokol // J. Urol. Patol.- 1998.- jild. 9.- B. 211-222.
- Ohori M., Scardino P.T., Lapin S.L., Seale-Hawkins C., Link J., Wheeler T.M. Prostata saratoni bilan urug' pufakchalari ishtirokining mexanizmlari va prognostik ahamiyati // Am. J. Surg. Patol.- 1993.- jild. 17.- B. 1252-1261.
- Stamey T.A., McNeal J.E., Freiha F.S., Redwine E. 68 ta ketma-ket radikal prostatektomiya bo'yicha morfometrik va klinik tadqiqotlar // J. Urol.- 1988.- Vol. 139.- B. 1235-1241.
- Desai A., Vu H., Dun L., Sesterhenn I.A., Mostofi F.K., McLeod D. va boshqalar. Radikal prostatektomiya namunalarini to'liq joylashtirish va bosqichma-bosqich ajratish prostatadan tashqari kengayishning aniqlanishini oshiradi va prostata saratoni bilan og'rigan bemorlarning bosqichlari bo'yicha kasalliksiz omon qolish darajasini oshiradi // Prostata saratoni Prostata kasalliklari.- 2002.- Jil. 5.- B. 212-218.
- Bostwick D.G., Monteroni R. Radikal prostatektomiya namunalarini baholash: terapevtik va prognostik ahamiyati // Virchows Arch.- 1997.- Vol. 430.- B. 1-16.
- Monteroni R., Schulman C.C. Androgen manipulyatsiyasidan keyin prostata lezyonlarida patologik o'zgarishlar // J. Clin. Patol.- 1998.- jild. 51.- B. 5-12.
- Srigley J.R., Amin M.B., Xamfri P.A. Prostata bezi: jarrohlik patologiyasi saraton kasalligining xulosasi, asosiy hujjatlar va tushuntirish yozuvlari. Amerika patologlari kolleji tasdiqlangan. ftp://ftp.cap.org/cancerprotocols/prostate05p.doc.
- Gleason D.R., Mellinger G.T., Veteranlar ma'muriyati kooperativ urologik tadqiqot guruhi. Prostata adenokarsinomasining prognozini birlashtirilgan gistologik tasniflash va klinik bosqichlash orqali prognoz qilish // J. Urol.- 1974.- Jil. 111.- B. 58-64.
- Glison D.F. Prostata saratonining gistologik tasnifi: istiqbol // Hum. Patol.- 1992.- jild. 23.- B. 273-279.
- Bostvik D.G. Prostata igna biopsiyalarining Gleason darajasi: 316 ta mos keladigan prostatektomiyadagi daraja bilan korrelyatsiya // Am. J. Surg. Patol.- 1994.- jild. 18.- B. 796-803.
- Partin A.V., Kattan M.V., Subong E.N.P. va boshqalar. Lokalizatsiyalangan prostata saratonining patologik bosqichini bashorat qilish uchun prostata xos antijeni, klinik bosqich va Gleason skorining kombinatsiyasi: ko'p institutsional yangilanish // JAMA.- 1997.- Vol. 277.- B. 1445-1451 yillar.
- Vis A.N., Hoedemaeker R.F., van der Kwast T.H., Schroder F.H. Prostata saratoni skriningida o'sma imkoniyatlari oynasini aniqlash: bashoratli tasniflash modelini tasdiqlash // Prostata.- 2001.- Jil. 46.- B. 154-162.
- Monteroni R., Bartels P.H., Tompson D. va boshqalar. Androgendan mahrum bo'lgan prostata adenokarsinomasi: davolash bilan bog'liq o'zgarishlarni baholash, Bayes e'tiqod tarmog'i bilan o'ziga xos davolash effekti yo'qligi // Evr. O'rol.- 1996.- jild. 30.- B. 307-315.
- Grignon D.J., Sakr V.A. Prostata saratonining patologik bosqichlari. Qanday masalalar // Saraton.- 1996.- Vol. 78.- B. 337-340.
- Sobin L.H., Wittekind C., muharrirlar. Xatarli o'smalarning TNM tasnifi: Saratonga qarshi xalqaro ittifoq. 6-nashr. Nyu-York: Wiley-Liss; 2002 yil.
- Sakr W.A., Wheeler T.M., Blute M. va boshqalar. Prostata saratoni bosqichini aniqlash va hisobot berish; radikal prostatektomiya namunasidan namuna olish // Saraton.- 1996.- Vol. 78.- B. 366-369.
- Epstein J.I. Radikal prostatektomiya namunalarini baholash: terapevtik va prognostik ta'sir // Patol. Annu.- 1991.- jild. 26.- B. 159-210.
- Hoedemaeker R.F., Vis A.N., van der Kwast T.H. Prostata saratoni bosqichi // Microsc. Res. Texnika.- 2000.- jild. 51.- B. 423-429.
- Haqiqiy L.D. Prostata bezining jarrohlik patologiyasini tekshirish. Amerika Klinik Patologlar Jamiyati tomonidan amaliyot so'rovi // Am. J. Klin. Patol.- 1994.- jild. 102.- B. 572-579.
Jadval 1. Prognostik omillarning ahamiyatiga qarab taqsimlanishi (Amerika patologlari kollejining 1999 yilgi konsensusiga ko'ra).
| 1-toifa. Bemorlarni davolashda hisobga olinadigan prognostik ahamiyatga ega bo'lgan omillar: |
|
|
|
|
| 2-toifa. Biologik va klinik jihatdan o‘rganilgan, ammo ularning ahamiyati yaxshi ishlab chiqilgan tadqiqotlarda ko‘rsatilmagan omillar: |
|
|
|
|
| 3-toifa. Ularning prognostik ahamiyatini ko‘rsatish uchun yetarlicha o‘rganilmagan boshqa omillar: |
|
|
|
|
|
|
|
Jadval 2. Me'da osti bezi o'smalarining gistologik tasnifi
| 1. Adenokarsinoma (odatiy, boshqacha ko'rsatilmagan) |
| 2. Adenokarsinoma va boshqa saraton turlarining ayrim turlari: |
|
|
|
|
|
|
|
|
|
|
|
Jadval 3. Glison darajasi.
Jadval 4. Glison summalarini prognostik toifalarga guruhlash.
Jadval 5. Qoldiq (qoldiq) o'simtaning tasnifi

Guruch. 1. “O'zR ilmiy-tadqiqot instituti” davlat muassasasida RPni bajarish chastotasi dinamikasi. N.N. Aleksandrova


Guruch. 3. RP dan keyin preparatni qayta ishlash va kesish usuli
I. Absolyut mezon- o'simtaning butun organizm faoliyatiga ta'siri (bu xususiyat yaxshi va yomon xulqli o'smalar ta'rifida namoyon bo'ladi).
II. Nisbiy mezonlar:
1. O'simta o'sish shakli(yaxshi xulqli o'smalar odatda kengayib boradi; yomon xulqli o'smalar, qoida tariqasida, invaziv tarzda o'sadi). Ba'zi yaxshi xulqli o'smalar invaziv o'sadi (masalan, fibromatoz), ba'zi xavfli o'smalar esa ekspansiyada o'sadi (masalan, ba'zi etuk intrakranial o'smalar). Agar etuk o'simtaning sekin invaziv o'sishi qo'shni oddiy to'qimalarni yo'q qilishga olib keladigan bo'lsa, unda bunday o'simta deyiladi. mahalliy halokatli o'sish bilan yaxshi xulqli o'sma(masalan, ameloblastoma).
2. Metastaz(yaxshi o'smalar, qoida tariqasida, metastaz bermaydi; yomon xulqli o'smalar, qoida tariqasida, metastaz beradi). Ba'zi yaxshi xulqli o'smalar metastaz berishi mumkin (bachadon leyomiyomasi ba'zan o'pkaga, pigmentli nevuslar - mintaqaviy limfa tugunlariga metastaz beradi), ba'zi xavfli o'smalar esa metastaz bermaydi (bunday o'smalar deyiladi). mahalliy halokatli o'sish bilan xavfli o'smalar masalan, terining bazal hujayrali karsinomasi).
3. O'simta etukligi(yaxshi o'smalar odatda etuk, yomon xulqli o'smalar odatda yetilmagan). Biroq, ba'zi yaxshi xulqli o'smalar etuk emas, masalan, balog'atga etmagan nevus (ilgari balog'atga etmagan melanoma deb ataladi) aniq hujayrali atipiya belgilari bilan etuk bo'lmagan pigment hujayralari tomonidan hosil bo'ladi. Bir qator xavfli o'smalar, aksincha, etuk tuzilishga ega (shunday qilib, bosh suyagi bo'shlig'idagi barcha etuk o'smalar ma'lum bir o'lchamga etib, yomon xulqli bo'ladi).
XALGNAT O'SMALARNING ETIOLOGIYASI
Xatarli o'sishning umumiy sababi antiblastoma qarshilik tizimining etishmovchiligi(antitumor mudofaa tizimi), ularning asosiy elementlari DNK ta'mirlash fermentlari, antionkogenlar (masalan, p53) va NK hujayralari (tabiiy qotil hujayralar). Blastomaya qarshi chidamlilik tizimining etishmovchiligi kuchli kanserogen ta'sir qilish, immunitet tanqisligi holatlari, DNKni tiklash fermentlarining etishmasligi va antionkogenlar funktsiyasi, shuningdek chandiq to'qimalarining siqilishi ("chandiqdagi saraton") tufayli yuzaga keladi.
Kuchli kanserogen ta'sir. Kanserogenezning travmatik, termik, radiatsiyaviy, kimyoviy va virusli variantlari mavjud.
1. travmatik kanserogenez- shikastlanish joyida xavfli o'smaning rivojlanishi (masalan, lablarning qizil chegarasining surunkali shikastlanishi saraton rivojlanishiga olib kelishi mumkin).
2. termal kanserogenez- yuqori haroratga uzoq vaqt davomida ta'sir qilish joylarida xavfli o'smaning rivojlanishi (kuyish joylarida, masalan, issiq ovqatni yaxshi ko'radiganlarda og'iz bo'shlig'i shilliq qavati va qizilo'ngach saratoni).
3. radiatsiya kanserogenezi- kanserogen dozada ionlashtiruvchi yoki ionlashtiruvchi bo'lmagan nurlanish ta'sirida pishmagan malign o'smaning rivojlanishi. Kavkaz va mo'g'uloid irqlari odamlari uchun asosiy tabiiy kanserogen quyosh ultrabinafsha nurlanishidir, shuning uchun quyoshda quyoshga botish odati malign teri o'smalarining rivojlanishiga yordam beradi.
4. kimyoviy kanserogenez- kimyoviy kanserogenlar (kanserogen moddalar) ta'sirida pishmagan malign o'smalarning rivojlanishi. Kimdan ekzogen kimyoviy kanserogenlar, asosiy rolni o'pka saratoni va laringeal saraton rivojlanishining asosiy sababi bo'lgan tamaki tutunidan kanserogenlar o'ynaydi. Orasida endogen mikroorganizmlar ta'sirida yo'g'on ichakda hosil bo'lgan va yo'g'on ichak saratoni rivojlanishiga hissa qo'shadigan kimyoviy kanserogenlar, estrogen gormonlar (yuqori darajada ko'krak, tuxumdon va endometrium saratoni rivojlanishiga olib keladi) va kanserogen xolesterin metabolitlari muhim ahamiyatga ega.
5. virusli karsinogenez- viruslar (onkogen viruslar) tomonidan xavfli o'smalarni qo'zg'atish. Faqatgina hujayraning onkogenlarini (virusli onkogenlarni) genomiga kiritish orqali uning malignligini keltirib chiqaradigan viruslar onkogen deb ataladi. Ba'zi viruslar bilvosita fon patologik jarayonni keltirib, malign o'smalarning rivojlanishiga hissa qo'shadi (masalan, gepatit B, C, D viruslari onkogen bo'lmasa ham, jigar saratoni rivojlanishiga hissa qo'shib, sirozni keltirib chiqaradi). Eng muhim inson o'sma viruslari simplex virusi(herpes simplex virusi) II tur Herpesviridae oilasidan (bachadon bo'yni saratoni, jinsiy olatni saratoni va ehtimol bir qator boshqa o'smalarni keltirib chiqaradi); VIII turdagi herpes virusi (Kaposi sarkomasining rivojlanishiga olib keladi); inson papillomavirusi Papovaviridae oilasidan (bachadon bo'yni saratoni va teri saratonini keltirib chiqaradi); Herpesviridae oilasidan Epstein-Barr virusi (asosan issiq iqlimi bo'lgan mamlakatlarda xavfli o'smalarni keltirib chiqaradi - Burkitt limfomasi/leykemiya, Afrikada eng ko'p uchraydi, Janubi-Sharqiy Osiyoda nazofarengeal saraton va ehtimol boshqa o'smalar).
Onkogen RNK viruslari deyiladi onkornaviruslar. Retroviridae oilasidan ikkita virus odamlar uchun onkogen hisoblanadi: HTLV-I va HTLV-II. HTLV qisqartmasi inson (H) T-limfotrop (TL) virusi (V) degan ma'noni anglatadi. HTLV-I T-hujayrali leykemiya va kattalar T-hujayrali limfoma (kattalar T-hujayrali leykemiya/limfoma) sabab bo'ladi; HTLV-II - tukli hujayrali leykemiya.
"Rumda saraton". Odamlarda "qoraqalpoq saratoni" ning eng keng tarqalgan shakllari teri trofik yaralarida rivojlanayotgan saraton, periferik o'pka saratoni, surunkali oshqozon va o'n ikki barmoqli ichak yarasi saratoni, siroz fonida birlamchi jigar saratoni.
PATOGENEZI, MORFOGENEZI VA YO'LLARI
XARXATLI O'SMALARNING EVOLUTSIYASI
Yetilmagan malign o'smalarning rivojlanishining to'rtta asosiy bosqichi mavjud: xavfli o'sma, invaziv o'sma, invaziya va metastaz bosqichlari.
1. Yomonlik bosqichi- normal hujayraning malignga aylanishi (birinchi bosqichda, boshlang'ich bosqichida, somatik mutatsiya sodir bo'ladi, buning natijasida malign hujayralar genomida onkogenlar paydo bo'ladi; ikkinchi bosqichda, promosyon bosqichida, proliferatsiya. boshlangan hujayralar boshlanadi). Onkogenlar (onc) - bu oddiy hujayraning malign hujayraga aylanishiga bevosita sabab bo'ladigan yoki bu transformatsiyaga hissa qo'shadigan har qanday genlar. Onkogenlar kelib chiqishiga qarab ikki guruhga bo'linadi: hujayrali onkogenlar (c-onc) va virusli onkogenlar (v-onc). Hujayra onkogenlari protoonkogenlar deb ataladigan oddiy hujayra genlaridan hosil bo'ladi. Hujayra onkogenining odatiy namunasi p53 protein genidir - normal ("yovvoyi") p53 geni faol anonkogenlardan biri rolini o'ynaydi; uning mutatsiyasi onkogenning ("mutant" p53 geni) shakllanishiga olib keladi. Onkogen ekspression mahsulotlari onkoproteinlar (onkoproteinlar) deb ataladi.
2. Pre-invaziv o'smaning bosqichi- invaziya boshlanishidan oldin pishmagan malign o'simta holati (saraton holatida ushbu bosqichda karsinoma in situ atamasi ishlatilgan).
3. Infektsiya bosqichi- malign o'smaning invaziv o'sishi.
4. Metastazning bosqichi.
Xatarli o'smalarning morfogenezi. 1. O'simta rivojlanishi de novo ("sakrashga o'xshash" evolyutsiya), oldingi ko'rinadigan o'simta o'zgarishlarisiz. 2. Bosqichli karsinogenez - o'simtadan oldingi o'zgarishlar joyida o'smaning rivojlanishi (saratonda bu atama o'simtadan oldingi o'zgarishlarni belgilash uchun ishlatiladi. saraton oldingi).
Prekanserning ikki shakli mavjud: 1. majburiy saraton kasalligi- ertami-kechmi saratonga aylanadigan prekanser (masalan, kseroderma pigmentosumidagi terining o'zgarishi), 2. ixtiyoriy prekanser- saratonga aylanishi shart bo'lmagan prekanser (masalan, leykoplakiya).
Xatarli o'smalarning rivojlanish yo'llari. 1. Shishning rivojlanishi- vaqt o'tishi bilan uning malign salohiyatini kuchaytirish. 2. O'smaning regressiyasi(kamdan-kam uchraydigan hodisa) - o'smaning o'z-o'zidan (davolanmasdan) yo'qolishi.
epitelial o'smalar
Epiteliya o'smalari orasida etuk (odatda yaxshi) va etuk (xatarli) o'rtasida farqlanadi. Yetuk epiteliya o'smalari birinchi navbatda o'z ichiga oladi adenoma Va papilloma, pishmagan epiteliy o'smalari umumiy atama bilan ataladi karsinoma (saraton). Ruscha "saraton" atamasi muvaffaqiyatli emas, chunki u barcha xavfli o'smalarga nisbatan qo'llaniladi (xalqaro nomenklaturada bu atama shu maqsadda qo'llaniladi) saraton), va malign epitelial neoplazmalar (karsinomalar).
Adenoma- glandular epiteliydan yoki shilliq pardalarning bir qavatli ustunli epiteliysidan (burun bo'shlig'i, traxeya, bronxlar, oshqozon, ichaklar, endometrium) rivojlanadigan etuk o'sma. Adenomalarning uchta maxsus klinik va morfologik variantlari mavjud: adenomatoz polip, kistadenoma (kistadenoma) va fibroadenoma. Adenomatoz polip shilliq qavatlarning bir qavatli ustunli epiteliysidan rivojlanadigan adenoma deb ataladi. Adenomatoz poliplarni giperplastik poliplardan farqlash kerak, ular o'sma emas, balki adenomatoz poliplarga aylanishi mumkin. Sistadenoma- kistalar (bo'shliqlar) mavjudligi bilan adenoma. Bunday holda, kist adenoma rivojlanishidan oldin bo'lishi mumkin ( birlamchi kist) yoki allaqachon hosil bo'lgan o'simta (ikkilamchi kist) to'qimalarida paydo bo'lishi mumkin. Kistlar suyuqlik, shilimshiq, pıhtılaşmış qon yoki shilimshiq yoki zich massa bilan to'ldiriladi. Sistadenomalar tuxumdonlarda eng ko'p uchraydi. Aniq stromali adenoma deyiladi fibroadenoma. Fibroadenomalar uchun odatiy joy sut bezlari hisoblanadi.
Papilloma- ko'p qatlamli skuamoz epiteliy yoki uroteliy (o'tish epiteliysi), shuningdek bezlarning chiqarish yo'llari bilan qoplangan integumental to'qimalardan rivojlanadigan etuk o'sma. Skuamoz papillomalar qatlamli skuamoz epiteliy bilan qoplangan teri va shilliq pardalarda (og'iz bo'shlig'i, farenks, qizilo'ngach, halqumning ovoz burmalari, qin, bachadon bo'yni qin qismi) hosil bo'ladi. O'tish davri hujayrali papillomalar siydik yo'llarida, birinchi navbatda, siydik pufagida lokalizatsiya qilinadi.
Karsinoma (saraton, karsinoma)- pishmagan malign epiteliy o'smasi. Saratonning ikkita asosiy morfologik shakli mavjud: intraepitelial (invaziv bo'lmagan) va invaziv (infiltratsion) saraton. Intraepitelyal saraton, deb ham ataladi in situ karsinoma("in situ"), invaziv o'sishning yo'qligi bilan tavsiflanadi; barcha malign hujayralar epiteliya qatlamining qalinligida to'plangan. Hozirgi vaqtda "karsinoma in situ" atamasi amaliy onkopatologiyada kamdan-kam qo'llaniladi, chunki bu holatni epiteliydagi aniq prekanseroz (displastik) o'zgarishlardan ajratish qiyin yoki imkonsizdir. Shuning uchun epitelial displazi va karsinoma in situ umumiy atama ostida birlashtiriladi. intraepitelial neoplaziya uning zo'ravonlik darajasini ko'rsatadi (I - engil, II - o'rtacha, III - og'ir).
Gistogenez nuqtai nazaridan karsinomaning ko'plab variantlari mavjud bo'lib, ulardan eng keng tarqalganlari bazal hujayrali, skuamoz hujayrali (epidermoid), o'tish hujayrali (urotelial) karsinoma, adenokarsinoma va differensiallanmagan (anaplastik) karsinoma.
1. Bazal hujayrali karsinoma- karsinoma, uning hujayralari qatlamli skuamoz epiteliyning bazal hujayralariga o'xshaydi. Ko'pincha bazal hujayrali karsinoma terining ochiq joylarida paydo bo'ladi va mahalliy halokatli o'sish bilan xavfli o'sma hisoblanadi.
2. Skuamoz hujayrali karsinoma- saraton, uning hujayralari ko'p qatlamli skuamoz epiteliy yo'nalishi bo'yicha farqlanadi. O'simta ko'pincha o'pka, halqum, qizilo'ngach, og'iz bo'shlig'i, teri va bachadon bo'yni to'qimalarida lokalizatsiya qilinadi. O'pkaning skuamoz hujayrali karsinomasi odatda skuamoz epitelial metaplaziya o'choqlaridan rivojlanadi, ularning shakllanishi chekuvchilarning surunkali bronxitiga xosdir. Skuamoz hujayrali karsinomaning ikkita asosiy turi mavjud: yaxshi va yomon tabaqalangan skuamoz hujayrali karsinoma. Yaxshi tabaqalangan skuamoz hujayrali karsinomaning eng xarakterli gistologik belgisi o'simta hujayralari qatlamlarida keratinizatsiya o'choqlarining ("saraton marvaridlari") shakllanishidir.
3. O'tish davri hujayrali karsinoma- saraton, uning hujayralari o'tish epiteliysiga (uroteliy) qarab farqlanadi. Hozirgi vaqtda bu o'simta deyiladi urotelial karsinoma. Aksariyat hollarda o'tish davri hujayrali karsinoma siydik yo'llarining shilliq qavatida, birinchi navbatda siydik pufagida rivojlanadi.
4. Adenokarsinoma- uni tashkil etuvchi hujayralarning glandular differentsiatsiyasi belgilari bo'lgan saraton shakli (so'zma-so'z "adenokarsinoma" atamasi "bez saratoni" deb tarjima qilingan). O'simta ko'pincha oshqozon, ichak, endometrium va turli endokrin va tashqi sekretsiya bezlarida rivojlanadi. Adenokarsinomaga xos bo'lgan bezlar, quvurli (naychali karsinoma) va papiller (papiller karsinoma) tuzilmalar. Yuqori, o'rtacha va yomon tabaqalashtirilgan adenokarsinomalar mavjud. Adenokarsinomaning maxsus variantlari shilliq adenokarsinoma va ring hujayrali karsinomani o'z ichiga oladi. Shilliq adenokarsinoma(shilliq qavat karsinomasi) o'simta to'qimalarida ko'p miqdorda hujayradan tashqari shilimshiq hosil bo'lishi bilan tavsiflanadi. Signet halqali hujayrali karsinoma dumaloq hujayralardan hosil bo'lgan, sitoplazmasida shilimshiq bo'lib, u yadroni deformatsiya qiladi va chetga suradi, bu hujayraning halqaga o'xshashligini beradi.
5. Differensiallanmagan saraton o'simtani muntazam gistologik tekshirishda to'qimalarga xos farqlanish belgilarining yo'qligi bilan tavsiflanadi. Maxsus usullardan foydalanish (immunogistokimyoviy va elektron mikroskopik) bu belgilarni aniqlash imkonini beradi. Differentsiallanmagan saraton deyarli har qanday organda rivojlanishi mumkin va juda xavfli neoplazma hisoblanadi. O'simta hujayralari trabekulalar (trabekulyar karsinoma) yoki choyshablar (qattiq karsinoma) shaklida joylashgan bo'lishi mumkin. Differentsiatsiyalanmagan saraton hujayralarining hajmi sezilarli darajada farq qiladi (katta hujayrali karsinoma, gigant hujayrali karsinoma). Differentsiatsiyalanmagan saratonning o'ziga xos varianti kichik hujayrali karsinoma, ayniqsa o'pka uchun xarakterlidir.
Saratonning organga xos shakllaridan eng keng tarqalgani buyrak hujayrasi Va gepatotsellyulyar karsinomalar.
Stromaning og'irligiga qarab, saratonning ikki turi ajratiladi: medulyar Va tolali (skirr). Medullar karsinoma - kam stromali saraton, tolali karsinoma - aniq stromali saraton. Medullar karsinomaning to'qimasi odatda kulrang-pushti, yumshoq yoki elastik bo'lib, miya moddasiga o'xshaydi (lotincha medulla - miya). Fibröz saraton stromada kollagen tolalarining ko'pligi tufayli o'simta to'qimalarining zichligi bilan tavsiflanadi. Medullar saratoni qalqonsimon bez va ko'krak bezlarida tez-tez uchraydi; tolali - sut bezida va oshqozonda. Agar "medullar karsinoma" atamasi mustaqil onkologik shakllarni belgilash uchun ishlatilsa, zamonaviy onkopatologiyada "tolali saraton" atamasi bu maqsadda ishlatilmaydi.
YUMSHAK TO'QIMA VA SUYIKLARNING O'SMALARI
(MEZENXIMAL O'SMALAR)
Yumshoq to'qimalarning o'smalariga tolali (tolali), yog ', mushak to'qimalari, qon tomirlari, seroz va sinovial membranalar, shuningdek periferik asab tizimining tuzilmalari kiradi. Periferik asab tizimining o'smalari keyingi mavzuda muhokama qilinadi. Yumshoq to'qimalarning o'smalari (neyrojenik neoplazmalar bundan mustasno) va onkomorfologiyada o'ziga xos suyak o'smalari ko'pincha kontseptsiya bilan birlashtiriladi. mezenximal o'smalar. Ko'p mezenximal o'smalar irsiy o'sma sindromlarining namoyon bo'lishi mumkin - tuberous skleroz(Pringl-Bourneville kasalligi), Gardner sindromi va boshqalar.
I. TOLALI TO'QINING O'SIMLARI
Fibroz (tolali biriktiruvchi) to'qimalarning o'smalari turli xil shikastlanishlarni o'z ichiga oladi, ularning ko'pchiligi, ehtimol, haqiqiy neoplazmalar emas, balki to'qimalarning reaktiv o'simtasimon o'simtalaridir. Shishlar va o'simtaga o'xshash jarohatlar etuk va etuk bo'lmaganlarga bo'linadi. Yetuk tolali lezyonlar asosan benign kurs bilan tavsiflanadi, etuk bo'lmaganlar esa malign neoplazmalardir.
TO etuk tolali to'qimalar o'smalari kiradi miomalar Va fibromatozlar, etuk emas tolali o'smalar deyiladi fibrosarkomalar. Fibroma odatda kengayib boradi va aniq chegaralarga ega; fibromatoz invaziv (infiltratsion) o'sish tufayli lezyonning aniq chegaralarining yo'qligi bilan tavsiflanadi. Ajratish yuzaki Va chuqur fibromatoz. Yuzaki fibromatozga kaft fibromatozi kiradi ( Dupuytren kontrakturasi), tagliklari ( Ledderxoz kasalligi), bo'yin (odatda sifatida namoyon bo'ladi tug'ma tortikollis), jinsiy olatni ( Peyronier kasalligi), tish go'shti, boshqa lokalizatsiyalarda kamroq. Chuqur fibromatoz yanada tajovuzkor va ba'zi hollarda malign kursga ega. Chuqur fibromatozga desmoid o'smalar (desmoidlar) va konjenital fibromatoz (yosh bolalar fibromatozi) kiradi.
Miomalar va tegishli lezyonlar. Fibroma- etuk tolali biriktiruvchi to'qimadan hosil bo'lgan o'simta. Fibromalarning o'ndan ortiq morfologik variantlari (elastofibroma, miofibroma, zich fibroma, yumshoq fibroma, kalsifikatsiyalangan aponevroz fibroma va boshqalar) mavjud, ammo, qoida tariqasida, ularning klinik kechishi sezilarli darajada farq qilmaydi. Istisno - bu nazofarenkning angiofibromasi, odatda hayotning ikkinchi o'n yilligida o'g'il bolalarda uchraydi. Bu o'simta mahalliy tajovuzkorlik (mahalliy halokatli o'sish) bilan tavsiflanadi va ko'pincha olib tashlangandan keyin takrorlanadi. Yumshoq to'qimalarga qo'shimcha ravishda, mioma ham paydo bo'lishi mumkin suyaklar(desmoplastik suyak fibromasi, odontogen fibroma).
Fibromalardan tashqari, yaxshi xulqli tolali proliferativ lezyonlarga gipertrofik chandiq, keloid, nodulyar fasiit, proliferativ fasiit, proliferativ miyozit va yallig'lanishli miofibroblastik o'sma kiradi. Haddan tashqari kattalashgan chandiq deyiladi gipertrofik chandiq. Uni hosil qiluvchi tolali to'qimalarning gialinozi tufayli xaftaga zichlikdagi chandiq deyiladi. keloid . Nodulyar fasiit teri osti to'qimalarida, skelet mushaklarida joylashgan yoki ularning fastsiyasi bilan bog'liq bo'lgan tez o'lchamdagi (haftada taxminan 1 sm) tugun; lezyon kamdan-kam hollarda diametri 3 sm dan oshadi va odatda aniq chegaralarga ega. Olib tashlangandan keyin kamdan-kam hollarda takrorlanadi. Proliferativ fasiit shunga o'xshash lezyon deb ataladi, uning to'qimalarida neyronlarga o'xshash yirik fibroblastlar aniqlanadi. Skelet mushaklarida xuddi shunday jarayon deyiladi proliferativ miyozit . Yallig'lanishli miofibroblastik o'sma- fibroblastlar va miofibroblastlarning aniq proliferatsiyasi, lezyonning yallig'lanish infiltratsiyasi mavjudligi. Jarayon odatda bolalar va yoshlardagi yumshoq to'qimalar va ichki organlarda lokalizatsiya qilinadi. O'simta odatda yaxshi xulqli, ammo olib tashlanganidan keyin yana paydo bo'lishi mumkin va vaqti-vaqti bilan sarkomaga aylanadi.
Chuqur fibromatoz. Desmoid o'smalar (desmoidlar) - chuqur fibromatozlar, faol fibroblastlarning aniq ko'payishi bilan tavsiflanadi. Farqlash qorin bo'shlig'i(oldingi qorin devorining qalinligida), qorin bo'shlig'i(qorin bo'shlig'i organlarida, birinchi navbatda, ingichka ichak tutqichlarida) va qorin bo'shlig'idan tashqari(jarayon qorin devori va qorin bo'shlig'i organlaridan tashqarida lokalizatsiya qilinganida) desmoid o'smalarning variantlari. Ichki organlarning ko'plab shikastlanishlari yosh bolalarning fibromatozi ko'pincha bolaning o'limi bilan yakunlanadi.
Fibrosarkoma- odamning eng kam uchraydigan xavfli o'smalaridan biri. Fibrosarkomaning ikkita klinik va morfologik varianti mavjud: yosh bolalarning fibrosarkomasi (tug'ma va 5 yoshgacha) va kattalardagi fibrosarkoma. Yosh bolalardagi fibrosarkoma nisbatan qulay kursga ega, 5 yillik omon qolish darajasi 85% ga etadi.
II. FIBROHISTIOTSITIK O'SMALAR
Fibrogistiositik o'smalar - ko'p miqdordagi makrofaglar (histiotsitlar) bo'lgan tolali to'qimalarning o'smalari. Fibrohistiyositik neoplazmalarning uchta guruhi mavjud: benign, chegara va malign. Chegara o'smalari mahalliy destruktiv o'sish bilan tez-tez takrorlanadigan lezyonlarni o'z ichiga oladi, lekin kamdan-kam metastazlanadi, ya'ni. malign neoplazmalarning barcha belgilariga ega emas. Malign fibrohistiyositik neoplazmalar umumiy atama bilan ataladi malign tolali histiyositoma.
TO yaxshi xulqli fibrogistiyositik o'smalar yaxshi xulqli tolali gistiyositoma, ksantoma, juvenil ksantogranuloma va retikulohistiositoma kiradi. Yaxshi xulqli tolali histiyositoma aniq chegaralari bo'lmagan kichik tugundir. Terining yaxshi xulqli tolali gistiositomasi deyiladi dermatofibroma. Olib tashlangandan so'ng, bu lezyonlar kamdan-kam hollarda takrorlanadi. Chuqur joylashgan o'smalar va yuqori hujayrali neoplazmalar biroz tez-tez takrorlanadi. Ksantom tugun yoki tugun, kamroq tez-tez nuqta, sariq rang (lotincha xanthos - sariq). Ksantomlar ko'pincha qon plazmasidagi lipidlarning yuqori darajalari (giperlipoproteinemiya) bilan birlashtiriladi. Ba'zida giperlipidemiya terida bir nechta kichik ksantomalar paydo bo'lishi bilan birga keladi (ksantomlar toshma elementlari sifatida); bunday ksantomalar deyiladi portlovchi. Ksantomlar terida va turli organlarning to'qimalarida hosil bo'ladi. Ko'z qovoqlaridagi ksantomlar deyiladi ksantelazma .
Ksantomaga o'xshash, ammo har xil o'lchamdagi va shakldagi ko'pikli hujayralar mavjud bo'lgan o'sma deyiladi. ksantogranuloma. Ksantogranuloma kattalarda kam uchraydi, u asosan bolalikda uchraydi ( balog'atga etmagan ksantogranuloma), hatto yangi tug'ilgan chaqaloqlarda ham. Ksantogranulomaning maxsus klinik va morfologik varianti retroperitoneal (retroperitoneal) Oberling ksantogranulomidir. Oberling ksantogranulomasi kattalarda tez-tez uchraydi, bu retroperitoneal fibrozning o'ziga xos shaklini ifodalaydi. Retikulohistiositoma- ko'pincha artritning turli shakllariga hamroh bo'lgan, otoimmün kasalliklar bilan birlashtirilgan va ba'zan paraneoplastik jarayon bo'lib, tanadagi ichki organlarning xavfli o'smasi mavjudligini aks ettiruvchi yaxshi fibrogistiyositik o'sma.
Chegaradagi fibrogistiyositik neoplazmalar. Chegara chizig'idagi fibrogistiositik lezyonlar orasida dermatofibrosarkoma protuberans, atipik fibroksantoma, gigant hujayrali fibroblastoma va pleksiform fibrogistiositik o'simta mavjud.
Dermatofibrosarkoma protuberans Bu teri yuzasidan ko'tarilgan ancha katta (diametri bir necha santimetr) tugun. O'simta o'sishi sekin; tugunning aniq chegaralari yo'q, ko'pincha shish teri osti yog'iga o'sib boradi. Kamdan kam hollarda, o'simta to'qimasi melanin o'z ichiga olgan hujayralar mavjudligi sababli to'q jigarrang yoki qora rangga ega ( Bednar pigmentli dermatofibrosarkoma protuberans). Bednar o'smasi tashqi ko'rinishida malign melanomaga o'xshaydi. Taxminan yarmida dermatofibrosarkoma protuberans olib tashlanganidan keyin takrorlanadi, shuning uchun davolash o'simtani keng eksizatsiya qilish orqali amalga oshirilishi kerak. Kamdan kam hollarda metastazlar hosil bo'ladi.
Atipik fibroksantoma odatda keksa odamlarda paydo bo'ladi va tananing ochiq joylarining terisida lokalizatsiya qilinadi. O'simta, qoida tariqasida, sirtning yarasi va aniq chegaralari bo'lgan kichik tugundir. Odatda, o'smaning yo'nalishi yaxshi, lekin vaqti-vaqti bilan qaytalanadi, metastazlar hosil bo'ladi va malign tolali gistiyositomaga aylanishi qayd etiladi. Gigant hujayrali fibroblastoma asosan hayotning birinchi o'n yilligidagi bolalarda teri va orqa va pastki ekstremitalarning teri osti yog'ida paydo bo'ladi. O'simta metastazlanmaydi va mahalliy halokatli o'sish bilan tavsiflanmaydi, lekin ko'pincha olib tashlangandan keyin takrorlanadi. Pleksiform fibrogistiyositik o'simta bolalar va yoshlarda teri va ekstremitalarning teri osti to'qimalarida topilgan. Olib tashlangandan so'ng o'simta tez-tez takrorlanadi, kamdan-kam hollarda mintaqaviy limfa tugunlarida metastazlar hosil bo'ladi.
Malign tolali histiyositoma- eng keng tarqalgan sarkoma. O'simta turli organlarda, ayniqsa ekstremitalarning chuqur to'qimalarida va retroperitoneal bo'shliqda lokalizatsiya qilinadi. Tashqi tomondan, nekroz va qon ketishlar bilan aniq chegaralarsiz tugun / tugunlar ko'rinadi. Beshta o'sma varianti mavjud: pleomorf va gigant hujayrali variantlar yuqori darajadagi o'smalar, miksoid va yallig'lanish oraliq, angiomatoid variant esa past darajali. Angiomatoid malign tolali gistiositoma ba'zan chegaradagi fibrogistiyositik o'smalar guruhiga kiradi. angiomatoid tolali histiotsitoma. Klinik ko'rinish kamqonlikning rivojlanishi, uzoq muddatli isitma va tana vaznining yo'qolishi bilan tavsiflanadi. Ushbu o'sma ko'pincha bolalar va yoshlarda uchraydi, u kamdan-kam metastaz beradi, lekin ko'pincha olib tashlangandan keyin qaytalanadi.
III. YOG VA MUSHAK TO‘QIMASINING O‘SIMLARI
Yog 'to'qimalarining o'smalari. Oq va jigarrang yog 'to'qimalarining shishlari mavjud. Oq yog 'to'qimalarining etuk shishi atama bilan belgilanadi lipoma, jigarrang - hibernoma. Yog 'to'qimalarining pishmagan malign o'smalari deyiladi liposarkoma .
Lipomalar odatda yog 'to'qimalarining lobulalari tomonidan hosil bo'lgan yumshoq, sariq nodullar ko'rinadi. Yakka (yakka) lipomalarga qo'shimcha ravishda bir nechta shishlar mavjud. Lipomalarning bir nechta morfologik variantlari mavjud (muntazam, shpindel hujayrali, pleomorf va atipik), ammo klinik jihatdan ularning barchasi bir xil benign kursga ega. Ko'pincha yaxshi xulqli o'sma, yog 'to'qimalari bilan birga, boshqa to'qimalarni o'z ichiga oladi: ko'p sonli qon tomirlari (angiolipoma), tomirlar va silliq mushak hujayralari to'plamlari (angiomiolipoma), qizil suyak iligi (miyelolipoma). Angiomyolipoma ko'pincha buyraklarda, miyelolipoma - buyrak usti bezlari va retroperitoneal to'qimalarda paydo bo'ladi. Bundan tashqari, mushak ichiga lipoma, lipoblastoma va lipomatoz ajralib turadi. Mushak ichiga lipoma skelet mushaklarining qalinligida lokalizatsiya qilingan, sekin invaziv o'sish va natijada aniq chegaralarning yo'qligi bilan tavsiflanadi. Katta o'simta mushaklar atrofiyasiga olib keladi. Olib tashlangandan so'ng, mushak ichiga lipoma ko'pincha takrorlanadi. Lipoblastoma, yog 'hujayralarining pishib etishi natijasida hosil bo'lgan, asosan, bolalarda, odatda hayotning birinchi yillarida sodir bo'ladi. Diffuz lipomatoz aniq chegaralarga ega bo'lmagan yog 'to'qimalarining ko'payish o'choqlari deb ataladi (jarayonning mushak ichiga lokalizatsiyasi bundan mustasno). Ba'zi hollarda diffuz lipomatozning sababi organizmdagi glyukokortikoidlar kontsentratsiyasining oshishi (steroid lipomatozi). Zarar pararektal yoki paravezikal to'qimalarda lokalizatsiya qilinganida, yo'g'on ichak tutilishi yoki siydikni ushlab turish mumkin. Ko'p lipomalar ham deyiladi lipomatoz. Eng mashhur lipomatozlar Derkum lipomatozi Va Madelung lipomatozi. Dercum lipomatozi asosan ekstremitalarda og'riqli lipomalarning mavjudligi bilan tavsiflanadi. Madelung lipomatozi bilan lipomalar bo'yin qismida lokalizatsiya qilinadi, ba'zida uni halqa bilan o'rab oladi, bu qon tomirlari, nervlar, nafas olish yo'llari va farenksning siqilishiga olib keladi. Hibernoma ko'pincha skapula va skapular sohalarda joylashgan. Liposarkoma sezilarli xilma-xilligi bilan ajralib turadi. Yaxshi tabaqalangan va miksoid liposarkoma past darajadagi o'smalardir. Istisno - bu retroperitoneal lokalizatsiyaning liposarkomasi, uning prognozi har doim ham qulay emas. Dumaloq hujayrali, pleomorf va dedifferentsiyalangan liposarkoma o'ta xavfli kurs bilan tavsiflanadi.
Mushak to'qimalarining o'smalari silliq va chiziqli mushak to'qimalarining o'smalariga bo'linadi. Silliq mushaklarning etuk o'smalari - leyomiomalar, chiziqli mushak to'qimalari - rabdomiyomalar. Silliq mushakning yetilmagan malign o'smalari leyomiosarkoma, chiziqli mushak to'qimalari - rabdomiosarkoma deb ataladi.
Ko'pincha leyomiomalar miyometriyal silliq mushak hujayralarining proliferativ faolligini kuchaytiradigan estrogenik gormonlar ta'siri ostida bachadonda rivojlanadi. Bundan tashqari, leyomiomalar qon tomir leyomiotsitlardan, terining piliar mushaklaridan, shuningdek, ichi bo'sh organlarning devorlaridan, birinchi navbatda, oshqozon-ichak traktidan rivojlanadi. Ba'zida bachadon leyomiomalari o'pkaga metastaz beradi ( metastatik leyomioma), ammo ular yaxshi jarayon bo'lib qolmoqda. Ba'zida o'sma to'qimalari bachadon, tos bo'shlig'i venalari bo'shlig'iga va hatto pastki kava venaga o'sib boradi ( tomir ichiga yuboriladigan leyomimatoz). O'simta to'liq bo'lmagan jarrohlik yo'li bilan olib tashlanishiga qaramay, tomir ichiga leiomyomatozning prognozi qulay bo'lib qolmoqda; ikki tomonlama ooferektomiya relaps ehtimolini deyarli yo'q qiladi. Reproduktiv yoshdagi ayollarda, deb ataladi tarqalgan peritoneal leyomiomatoz, bunda qorin pardada tashqi ko'rinishidan malign o'simtaning metastazlariga o'xshash bir nechta kichik leyomiomalar (implantatsiya metastazlari) hosil bo'ladi. Bu holat odatda homiladorlik, tuxumdonda estrogen ishlab chiqaruvchi granuloza hujayrali o'smasi mavjudligi yoki og'iz kontratseptivlaridan foydalanish bilan bog'liq. Odatda, tarqalgan peritoneal leiomyomatoz sezaryen paytida kutilmagan topilma hisoblanadi. Ko'p hollarda lezyonlar o'z-o'zidan regressiyaga uchraydi.
Ba'zi silliq mushak o'smalari boshqa to'qimalarni ham o'z ichiga oladi: angiomiyolipoma (buyraklarga xos), angiomiyoma, limfangiomiomatoz. Leiomyosarkoma ko'pincha bachadonda uzoq vaqtdan beri mavjud bo'lgan, odatda katta hajmdagi leyomiomalarning malignitesi bilan rivojlanadi. Bunday holda, o'simta tugunida yumshoqroq konsistensiyali joylar, nekroz va qon ketish o'choqlari paydo bo'ladi. Rabdomiyosarkomalar sezilarli xilma-xillikka ega. Ular asosan bolalik davrida rivojlanadi. Spindle hujayrali va embrional rabdomiyosarkomalar past darajadagi o'smalardir; alveolyar va pleomorfik rabdomiyosarkomalar o'ta xavfli o'sma hisoblanadi. Embrional rabdomiyosarkomaning o'ziga xos varianti botrioid(yunoncha bothrios - uzum dastasi) rabdomiyosarkoma, hayotning birinchi yillaridagi bolalarda turli organlarning shilliq pardalarida, ko'pincha vaginada rivojlanadi va ularning yuzasida ("bothrioid polip") chiqadi. Alveolyar va pleomorfik rabdomiyosarkomalar odatda skelet mushaklarida hosil bo'ladi.
IV. QON VA LIMFAT TOMILARNING O'SMALARI
Qon tomir o'smalari endotelial o'smalarga (qon va limfa tomirlarining endotelial hujayralaridan rivojlanadi) va perivaskulyar (tomir devorining boshqa turdagi hujayra elementlaridan va tomirga bevosita tutashgan perivaskulyar to'qimalardan kelib chiqadi) bo'linadi.
Qon tomirlarining endotelial o'smalari. Qon tomirlarining etuk o'smalari gemangiomalar deb ataladi, yetilmagan malign o'smalar angiosarkoma (gemangiosarkoma, malign gemangioendotelioma) atamasi bilan belgilanadi. Qon tomirlari shishlarining maxsus varianti Kaposi sarkomasi hisoblanadi. Chegaradagi endotelial o'smalarning maxsus guruhi gemangioendoteliomalardan iborat bo'lib, ularni bir ma'noda yaxshi yoki yomon xulqli neoplazmalar deb tasniflash mumkin emas.
Kapillyar, kavernöz, mushak ichiga, venoz, arteriovenoz va epiteloid (histiotsitoid) mavjud. gemangioma. Gemangiomalarning o'ziga xos varianti pyogenik granuloma (granulyatsiya-to'qima tipidagi gemangioma) hisoblanadi. Kapillyar gemangiomalar kapillyar tomirlar tomonidan hosil bo'ladi, ular ikki turga bo'linadi: balog'atga etmagan (bolalar) va kattalar. Yuvenil tipdagi kapillyar gemangioma(qon tomir nevus) - tugun yoki nuqta, asosan qizil rang, yangi tug'ilgan chaqaloqlarning 0,5% da rivojlanadi, odatda bir necha hafta yoki oydan keyin shakllanadi va odatda yuz yoki bo'yin terisida lokalizatsiya qilinadi. Ko'pincha bu gemangioma ko'p. Biroz vaqt o'tgach, ular o'z-o'zidan regressiyaga uchraydi. Katta yoshli kapillyar gemangioma o'smirlarda allaqachon paydo bo'ladi, ammo ularning rivojlanish chastotasi yoshga qarab ortadi. Ular, birinchi navbatda, magistral va oyoq-qo'llarning terisida, shuningdek, ichki organlarda lokalizatsiya qilinadi. Kavernoz gemangioma keskin kengaygan lümenli tomirlar tomonidan hosil qilingan. Ular terida ham, ichki organlarda ham (birinchi navbatda jigar va taloqda) joylashgan. O'z-o'zidan, kavernöz gemangioma odatda regressiyaga uchramaydi, tez o'sishi bilan o'simta atrofidagi to'qimalarning yo'q qilinishi mumkin. Mushak ichiga gemangioma- skelet mushaklarida chuqur joylashgan kapillyar yoki kavernöz gemangioma. Venoz gemangioma venoz tipdagi tomirlarning fokusli to'planishi natijasida hosil bo'lgan, arteriovenoz gemangioma venoz, kapillyar va arterial tomirlardan iborat. Epiteloid gemangioma(eozinofiliya bilan angiolimfoid giperplaziya) gistiotsitlarga o'xshash yirik endotelial hujayralar bilan terida kapillyarlarning ko'payishi bilan tavsiflanadi. Kapillyarlar limfotsitlar, makrofaglar va eozinofil granulotsitlarning to'planishi bilan o'ralgan bo'lib, ko'pincha limfoid follikullar topiladi. Ko'pincha o'simta bosh terisida joylashgan. Piogen granuloma teri yoki shilliq pardalardagi tugun shaklida shikastlanish joyida granulyatsiya to'qimalarining o'sishidir. Ko'pincha u og'iz bo'shlig'ining shilliq qavatida, birinchi navbatda tish go'shtida lokalizatsiya qilinadi. Homiladorlik davrida pyogenik granulomalarning shakllanishi xarakterlidir ( gravidarum granuloma), bunday o'smalar tug'ilish yoki homiladorlikning to'xtatilishidan keyin regressiyaga uchraydi.
Gemangiomalarning soniga qarab, soliter va ko'p gemangiomalar farqlanadi. Ko'p gemangioma ham deyiladi gemangiomatoz. Gemangiomatozlarga progressiv teri Darier gemangiomatozi, Kasabach-Merritt sindromi, Maffucci sindromi va Xaferkamp sindromi kiradi. Daria terisining progressiv gemangiomatozi hajmi va soni ortib borayotgan teri gemangiomalarining mavjudligi bilan tavsiflanadi, bu iste'mol qilish trombotsitopeniyasi va tarqalgan tomir ichidagi koagulyatsion sindrom bilan murakkablashishi mumkin. Kasabach-Merritt sindromi- iste'mol qilingan trombotsitopeniya va tarqalgan intravaskulyar koagulyatsiya sindromi rivojlanishi bilan gigant teri gemangiomalari. Maffucci sindromi- variant Ollier kasalligi(suyaklarning enxondromatozi, asosan, barmoqlar va oyoq barmoqlari) barmoqlarning yumshoq to'qimalarining ko'plab kapillyar va kavernoz gemangiomalari bilan birgalikda. Haferkamp sindromi- suyaklarning umumiy gemangiomatozi. Kasallik tez rivojlanib, o'lim bilan yakunlanadi. Intraosseous gemangiomalarning invaziv o'sishi suyak deformatsiyasiga, ularning yo'q qilinishiga (patologik yoriqlar) va gipoplastik anemiya rivojlanishi bilan miyeloid to'qimalarning shimgichli moddadan siljishiga olib keladi.
Tizimli gemangimatozlar. Gemangiomalar turli organlarda (teri, ichki organlar, miya, ko'zlar, suyaklar) lokalizatsiya qilingan kasalliklar deyiladi. tizimli gemangiomatoz. Bularga Hippel-Lindau va Sturge-Weber-Krabbe sindromlari kiradi. Hippel-Lindau sindromi(retinoserebrovisseral angiomatoz) retinada, ichki organlarda (jigar, taloq) va markaziy asab tizimida (ko'pincha serebellumda mos keladigan nevrologik belgilar bilan) gemangiomalarning mavjudligi bilan tavsiflanadi. Sturg-Veber-Krabbe sindromi- qoida tariqasida, trigeminal asabning I yoki II shoxlari innervatsiyasi sohasida yuz terisining bir tomonlama gemangiomalari, xoroid gemangiomalari (natijasida glaukoma yoki retinal dekolmaning rivojlanishi) va gemangiomalarning kombinatsiyasi konvulsiv sindrom va tananing yon tomonidagi qarama-qarshi tomonda hemiparez / hemipleji rivojlanishi bilan namoyon bo'ladigan miyaning.
Ikkita asosiy variant mavjud gemangioendotelioma– epiteloid (histiotsitoid) va shpindel hujayra. Epiteloid gemangioendotelioma o'pkada lokalizatsiya qilinganida, odatda, og'ir asoratlar va o'limga olib keladi. O'simta boshqa ichki organlar va yumshoq to'qimalarda joylashganida, o'limga olib keladigan asoratlar kamdan-kam hollarda rivojlanadi. Shpindel hujayrali gemangioendotelioma olib tashlangandan keyin tez-tez takrorlanadi, lekin metastaz bermaydi. Angiosarkoma yuqori xatarli o'smalarni nazarda tutadi. Angiosarkoma rivojlanishida mishyak birikmalari, vinilxlorid va insolyatsiyaning etiologik roli aniqlangan. Ko'pincha kattalar va qariyalar ta'sir qiladi. Makroskopik jihatdan, angiosarkoma, qoida tariqasida, aniq chegaralari bo'lmagan qizil tugundir. Kaposi sarkomasi- 8-turdagi gerpes virusi (HHV-8) ta'sirida og'ir immunitet tanqisligi fonida rivojlanadigan kam tabaqalangan qon tomir hujayralari (angioblastlar) o'smasi. Kaposi sarkomasining uchta asosiy klinik va epidemiologik varianti mavjud: qarilik, epidemik va yatrogenik. Senil Kaposi sarkomasi, nomidan ko'rinib turibdiki, keksalikda rivojlanadi va past darajadagi o'sma hisoblanadi (kasallikning o'rtacha davomiyligi 10-15 yil). Epidemik (OIV infektsiyasi bilan) va yatrogenik (dorilarning immunosupressiyasi tufayli) variantlari yuqori darajadagi malignite bilan tavsiflanadi. Odatda Kaposi sarkomasi oyoq yoki oyoq terisida jigarrang-qizil, yumshoq blyashka shaklida namoyon bo'ladi.
Limfa tomirlarining endotelial o'smalari. Qon tomirlarining etuk o'smalari limfangioma, pishmagan xatarli o'smalari limfangiosarkoma deb ataladi. Limfangiomalar ko'pincha oddiy kapillyar (kapillyar limfangioma) yoki keskin kengaygan (kavernoz limfangioma) limfa tomirlari tomonidan hosil bo'ladi. Limfangiosarkoma asosan ayollarda uchraydi. U asosan uzoq muddatli limfostaz fonida shakllanadi. Ko'krak saratoni uchun radikal mastektomiya qilingan ayollarda limfangiosarkoma ( Styuart-Treves sindromi), odatda operatsiyadan 10 yil o'tgach rivojlanadi.
Perivaskulyar o'smalar. Perivaskulyar o'smalarga glomus shishi (va uning variantlari glomangioma va glomangiomioma) va gemangioperitsitoma kiradi. Yaxshi va yomon xulqli glomus o'smalari, shuningdek, yaxshi va yomon xulqli gemangioperitsitomalar mavjud. Perivaskulyar neoplazmalarning yaxshi xulqli variantlari ko'proq uchraydi. Yaxshi xulqli glomus shishi, qoida tariqasida, tirnoq plastinkasi ostidagi barmoqlarning yumshoq to'qimalarida lokalize qilinadi va diametri odatda 1 sm dan kam bo'lgan mavimsi-qizil noduldir.O'simta og'riqli, ayniqsa hipotermiya bilan. Olib tashlangandan keyin tez-tez takrorlanadi. Yaxshi gemangioperitsitoma ko'pincha retroperitoneal bo'shliqda, tos a'zolarida va son to'qimalarida lokalizatsiya qilinadi, u aniq chegaralarga ega. Ba'zi hollarda shish gipoglikemiya rivojlanishiga olib keladi.
V. SEROZ VA SINOVIAL MEMBRANALARNING O'SMALARI
Seroz integumentning o'smalari. Seroz pardalardan turli xil yaxshi va yomon xulqli o'smalar paydo bo'ladi. Yaxshi neoplazmalarga quyidagilar kiradi plevra va qorin pardaning soliter tolali o'smasi(mahalliy tolali mezotelioma), yaxshi tabaqalangan papiller mezotelyoma, multikistik mezotelioma Va adenomatoid shish. Seroz integumentning malign neoplazmalari plevra va qorin pardaning malign yolg'iz tolali o'smasi, deb ataladi diffuz mezotelioma, shuningdek epiteliy, shpindel hujayra(sarkomatoid) va ikki fazali malign mezotelioma. Asbestning malign plevra mezoteliomasi rivojlanishining sababi bo'lishi mumkinligi aniqlandi.
Qo'shimchalarning sinovial membranalarining o'smalari. Hozirgi vaqtda sinovial membranalarning o'smalari faqat ikkita neoplazmani o'z ichiga oladi: yaxshi xulqli Va malign tenosinovial gigant hujayrali o'smasi. Ilgari ushbu guruhga kiritilgan "sinovial" sarkoma["sinovial" sarkoma], ammo histogenetik jihatdan u ko'pincha bo'g'imlarga yaqin joylashganligiga qaramay, sinovial o'smalarga tegishli emas. "Sinovial" sarkoma 15 yoshgacha bo'lgan bemorlarda, distal ekstremitalarda lokalizatsiya va diametri 5 sm gacha bo'lgan tugun o'lchami bilan kamroq xavflidir.
VI. Suyak o'smasi
Suyak o'smalarining to'rtta asosiy guruhi mavjud: suyak o'smalari, xaftaga o'smalari, gigant hujayrali o'smalar va suyak iligi o'smalari. Bundan tashqari, suyak va xaftaga o'smalari ba'zan birinchi navbatda yumshoq to'qimalarda va ichki organlarda rivojlanishi mumkin.
Suyak hosil qiluvchi o'smalar. Suyakning etuk benign suyak hosil qiluvchi neoplazmalariga osteoma, osteoid osteoma va yaxshi xulqli osteoblastoma kiradi. Suyak hosil qiluvchi o'smalar agressiv osteoblastoma (malign osteoblastoma) va osteosarkoma (osteogen sarkoma) hisoblanadi.
Osteoma- sekin o'sadigan o'sma, asosan bosh suyagi suyaklarida paydo bo'ladi. Osteoid osteoma(osteoid osteoma) suyakning yuzaki (kortikal) qatlamining ixcham suyak to'qimasida joylashgan. O'simtaning periosteumga yaqinligi kuchli og'riqning rivojlanishiga sabab bo'ladi. O'simta asosan o'smirlar va yoshlarda uzun quvurli suyaklarning diafizida rivojlanadi, u o'zining kichik o'lchamlari (odatda diametri 1 sm dan kam), o'ta sekin o'sishi, aniq chegaralari va qoida tariqasida aniqlangan zonasi bilan tavsiflanadi. reaktiv suyak shakllanishi. Yaxshi osteoblastoma, mikroskopik tuzilishda osteoid osteomaga o'xshash, ammo suyakning chuqur qismlarida, kantsellous suyak to'qimalarida lokalizatsiya qilinadi. O'simta kattaligi odatda diametri 1 sm dan oshadi va reaktiv suyak shakllanishi ahamiyatsiz. Qoida tariqasida, osteoid osteomaga xos bo'lgan kuchli og'riq yo'q. Agressiv osteoblastoma jarrohlik davolashdan keyin tez-tez relapslar bilan tavsiflanadi, lekin metastaz bermaydi.
Osteosarkoma- eng keng tarqalgan birlamchi malign suyak o'smasi. U asosan hayotning ikkinchi o'n yilligida erkaklarda rivojlanadi. Keksalikda osteosarkoma odatda fonda shakllanadi Paget suyak kasalligi. Ko'pincha osteosarkoma uzun quvurli suyaklarning metafizlarida lokalizatsiya qilinadi. Osteosarkoma ikkita asosiy klinik va morfologik variantga bo'linadi: markaziy(medullar) va sirt(periferik). Qoida tariqasida, markaziy osteosarkoma yuqori darajadagi o'simta, periferik osteosarkoma esa past darajali. Yuzaki osteosarkoma suyak yuzasiga mahkam yopishadi yoki uni gilza shaklida o'rab oladi, kortikal qatlamni sezilarli darajada yo'q qiladi. O'smalar odatda uzun suyaklarning diafizida rivojlanadi. Radiologik jihatdan ko'p hollarda o'simta radial chiziqli xiraliklarni, shuningdek, o'simta periferiyasi bo'ylab periosteal ajralish paytida reaktiv suyak shakllanishi tufayli hosil bo'lgan distal va proksimal osteofitlarni ("Kodman uchburchaklari") aniqlaydi. Yuzaki osteosarkomaning ikkita asosiy turi mavjud: parosteal (juxtakortikal) va periosteal. Parosteal osteosarkoma asosan o'sma suyak to'qimasidan hosil bo'lgan, periosteal osteosarkoma asosan o'simta xaftaga kiradi.
Xaftaga tushadigan o'smalar. Yetuk xaftaga tushadigan suyak o'smalari - xondroma, osteoxondroma, yaxshi xulqli xondroblastoma va xondromiksoid fibroma. Kıkırdak to'qimalarining pishmagan malign shishi atama bilan belgilanadi xondrosarkoma .
Xondroma etuk gialin xaftaga bilan ifodalanadi. Suyakning joylashishiga qarab, xondromalarning ikki turi mavjud: enxondromalar, markazda joylashgan va periosteal xondromalar suyakning periferik qismlarida joylashgan. Yakka (yakka) yoki ko'p bo'lishi mumkin bo'lgan enxondromalar ko'proq uchraydi. Ko'p enxondromalar deb ataladi enxondromatoz suyaklar. Enxondromatozlar orasida asosiylari Ollier kasalligi va uning varianti Maffucci sindromidir. Ollier kasalligi qo'l va oyoq suyaklarida enxondromlarning shakllanishi bilan namoyon bo'ladi. Enxondromalar suyaklarning egriligiga olib keladi, bu suyak o'sishi sodir bo'lguncha davom etadi, bu esa qo'llar va oyoqlarning tugunli konglomeratlarga aylanishiga olib kelishi mumkin. Ollier kasalligida yumshoq to'qimalar gemangiomalarining mavjudligi deyiladi Maffucci sindromi. Soliter enxondromalar, bir nechtadan farqli o'laroq, kamdan-kam hollarda xondrosarkomaga aylanadi.
Osteoxondrom(osteokartilaginöz ekzostoz) - suyakning tashqi yuzasida xaftaga qatlami bilan qoplangan suyak o'sishi ("xaftaga tushadigan qopqoq"). Osteoxondromlar yakka yoki ko'p bo'lishi mumkin, odatda uzun quvurli suyaklarning metafizalari hududida joylashgan va asosan bolalarda uchraydi (osteoxondromlarning o'sishi odatda skeletning etukligi bilan to'xtaydi). Kondromalarda bo'lgani kabi, bir nechta osteoxondromlardan farqli o'laroq, kamdan-kam hollarda malignizatsiyaga uchraydi. Yaxshi xulqli xondroblastoma deyarli har doim uzun quvurli suyaklarning epifizalarida joylashgan bo'lib, odatda 20 yoshgacha bo'lgan odamlarda og'riqli, ko'pincha sezilarli, ba'zan olib tashlangandan keyin takrorlanadi va juda kamdan-kam hollarda xondrosarkomaga aylanadi. Kondromiksoid fibroma uning klinik xususiyatlari xondroblastomaga o'xshaydi, ammo o'simtaning gistologik rasmi differentsiatsiyalangan xondrosarkomni simulyatsiya qilishi mumkin. Rentgen tekshiruvida o'simta aniq chegaralari va giperminerallashgan suyak to'qimalarining yupqa chetiga ega bo'lgan intraosseous tugun shaklida ko'rinadi.
Xondrosarkoma. Ko'pincha ekstremitalarning periferik qismlarida joylashgan xondromalardan farqli o'laroq, xondrosarkoma asosan tos suyaklari, qovurg'alar, son suyagi va son suyagida uchraydi. Chondrosarkoma asosan yoki to'liq o'simta suyagi hosil bo'lmasdan, pishmagan xaftaga to'qimalari tomonidan hosil bo'ladi. Xondrosarkomaning to'rtta asosiy turi mavjud: an'anaviy, jukstakortikal (periostal), mezenximal va dedifferentsiyalangan. Yuqori va past tabaqalashtirilgan variantlar mavjud oddiy xondrosarkoma. O'simta suyakning markaziy qismlarida (markaziy xondrosarkoma) joylashgan bo'lib, atrofdagi suyak to'qimasini yo'q qiladi va aniq chegaralarga ega emas, uni rentgen tekshiruvi bilan aniqlash mumkin. Yukstakortikal xondrosarkoma(past darajadagi o'simta) periosteal osteosarkomaning analogidir, ammo o'simta osteogenezi belgilarisiz. Mezenximal va dedifferentsiyalangan xondrosarkomalar juda xavfli o'sma hisoblanadi. Dedifferentsiatsiyalangan xondrosarkoma- insonning eng xavfli o'smalaridan biri, osteosarkomadan ko'ra ko'proq tajovuzkor, odatda keksa odamlarda rivojlanadi. Ushbu o'smaning 5 yillik omon qolish darajasi 10-15% ni tashkil qiladi.
Suyakning yirik hujayrali o'smasi (osteoklastoma) tajovuzkor, ammo kamdan-kam metastatik o'simtadir. U mononuklear o'simta hujayralaridan tashqari, osteoklastlarga o'xshash ko'p yadroli hujayralarni o'z ichiga oladi (shuning uchun o'simta nomi). Qoida tariqasida, o'simta asosan 20-40 yoshda uzun quvurli suyaklarning epifizlarida rivojlanadi. Gigant hujayrali shish - osteolitik neoplazma; Epifizda, artikulyar xaftaga yaqinida paydo bo'lib, keyinchalik butun epifiz va metafizning qo'shni qismlarini yoyadi va qoplaydi. Olib tashlangandan so'ng, gigant hujayrali o'smalar tez-tez takrorlanadi va ba'zan o'pkaga metastaz beradi.
"Suyak iligi" o'smalari. Suyak iligi o'smalari deb ataladigan o'smalarga kam tabaqalangan mezenxima hujayralaridan o'smalar kiradi.Bu neoplazmalar yuqori darajadagi xavfli o'smalardir.Asosiysi: Ewing sarkomasi, odatda 5 yoshdan 15 yoshgacha, odatda uzun suyaklarning diafiz va metafizida paydo bo'ladi. Rentgen tekshiruvida o'simta odatda osteolitik ko'rinadi, ammo suyaklarning buzilishi ko'pincha osteogenez o'choqlari bilan bog'liq. Ko'pincha "piyoz tarozilari" ning xarakterli rentgen tasviri bilan periosteal suyak shakllanishiga duch keladi. Yung sarkomasi boshqa suyaklar, o'pka va jigarga erta metastaz beradi. Bundan tashqari, u ko'pincha birinchi navbatda bir nechta suyaklarda rivojlanadi (ko'p markazli o'simta o'sishi). Yumshoq to'qimalarda va ichki organlarda kamdan-kam hollarda Yuing sarkomasi rivojlanadi. ekstraosseous Ewing sarkomasi).
Asab tizimi, MIYA membranalari,
Qo'shilgan sana: 2015-08-26 | Ko'rishlar: 4959 | Mualliflik huquqining buzilishi
| | | | | | | | | | | | | | | | | | 19 | | | | | | | | | | | | | |
Agar miya patologiyasi shubha qilingan bo'lsa, bemorlarga magnit-rezonans tomografiya buyuriladi. Ko'pincha tadqiqot natijalari bemorda perivaskulyar bo'shliqlarning kengayganligini ko'rsatadi. Bu qanchalik xavfli? Va bunday belgi qanday kasalliklarni ko'rsatishi mumkin? Biz ushbu savollarni maqolada ko'rib chiqamiz.
Bu nima
Perivaskulyar bo'shliqlar qon tomirlari devorlari va miyaning oq moddasi o'rtasida joylashgan. Ushbu shakllanishlar kriblyurlar yoki Virxov-Robin bo'shliqlari deb ham ataladi. Ular miya omurilik suyuqligi bilan to'ldiriladi va miya omurilik suyuqligining chiqishini tartibga soladi.
Odatda, kriblurlar shunchalik kichikki, ular ko'rinmaydi, ammo tekshiruv vaqtida kengaygan perivaskulyar bo'shliqlar aniqlangan holatlar mavjud. Ushbu diagnostika natijasi nimani anglatadi? Bu shuni ko'rsatadiki, MRG tekshiruvi paytida kriblurlar ko'rinadi. Ular fotosuratda oq dog'larga o'xshaydi.
Sabablari
Robin-Virchow belgilari har doim ham patologiyaning belgisi emas. Ushbu diagnostika natijasi butunlay sog'lom odamlarda ham kuzatiladi. Ko'pincha, keksa bemorlarda kribluralarning kengayishi kuzatiladi va miyadagi yoshga bog'liq o'zgarishlar bilan bog'liq.
Biroq, ba'zi hollarda kengaygan perivaskulyar bo'shliqlar quyidagi kasalliklar va holatlarning belgisi bo'lishi mumkin:
- miya atrofiyasi;
- leykoaraioz;
- miya ishemiyasi (shu jumladan miya infarkti);
- tarqalgan ensefalomiyelit.
Keksa odamlarda ko'pincha gipertenziya, ateroskleroz va demans bilan kribluralarning kengayishi kuzatiladi. Ushbu patologiyalar odatda xotira buzilishi va boshqa kognitiv buzilishlar bilan birga keladi.
Qo'shimcha diagnostika usullari
Agar MRI natijalari perivaskulyar Virchow-Robin bo'shliqlarini kengaytirganligini ko'rsatsa nima qilish kerak? Tadqiqotning transkriptini nevrologga ko'rsatish kerak. Bu normaning bir varianti, yoshga bog'liq xususiyat yoki patologiya belgisi ekanligini faqat mutaxassis aniqlay oladi.
MRIda miyada hech qanday o'zgarishlar aniqlanmagan holatlar mavjud, ammo rasmda kengaygan perivaskulyar Virchow-Robin bo'shliqlari ko'rsatilgan. Bu nimani anglatadi? Qoida tariqasida, bunday belgi patologiyani ko'rsatmaydi. Shifokorlar, MRG tekshiruvi paytida aniqlangan boshqa o'zgarishlar bilan birgalikda krijovniklarning ko'payishini hisobga olishadi.
Agar kerak bo'lsa, shifokor qo'shimcha testlarni buyurishi mumkin:
- ko'p qismli kompyuter tomografiyasi;
- qon tomir angiografiyasi;
- Dopplerografiya;
- miya omurilik suyuqligini tekshirish.

Keling, ko'krak qafasining kengayishiga olib keladigan eng keng tarqalgan kasalliklar va sharoitlarni batafsil ko'rib chiqaylik.
Miya atrofiyasi
Agar bemorning perivaskulyar bo'shliqlari kengaytirilsa va miya hajmi kamaygan bo'lsa, u holda shifokorlar organ atrofiyasi haqida gapirishadi. Ko'pincha bu quyidagi kasalliklarning belgisidir:
- keksa demans;
- ateroskleroz;
- Altsgeymer kasalligi.
Ushbu kasalliklarda neyronlar nobud bo'ladi. Bu xotira buzilishi, aqliy zaiflik va ruhiy kasalliklar bilan birga keladi. Odatda, bunday kasalliklar keksa bemorlarda uchraydi.

Ba'zi hollarda yangi tug'ilgan chaqaloqlarda kengaygan perivaskulyar Virchow-Robin bo'shliqlari aniqlanadi. Bu neyronlarning o'limi bilan birga keladigan jiddiy genetik kasalliklarning belgisi bo'lishi mumkin.
Bunday patologiyalarni qanday davolash mumkin? Axir, endi yo'qolgan neyronlarni qayta tiklash mumkin emas. Siz faqat asab hujayralarining o'lim jarayonini sekinlashtira olasiz. Bemorlarga simptomatik davolash uchun quyidagi dorilar buyuriladi:
- nootropiklar: "Piracetam", "Kavinton", "Nootropil";
- sedativlar: "Fenazepam", "Fenibut";
- antidepressantlar: Valdoxan, Amitriptilin.

Bunday patologiyalarning prognozi odatda noqulaydir, chunki miya atrofiyasi va neyronlarning o'limi rivojlanadi.
Leykoaraioz
Shifokorlar leykoaraiozni miyaning kamdan-kam uchraydigan kasalligi deb atashadi. Nerv to'qimalaridagi strukturaviy o'zgarishlar tufayli bemorlarda perivaskulyar bo'shliqlar kengayadi. Bu keksa odamlarga xos bo'lgan kasalliklarning belgisidir:
- gipertenziya;
- ateroskleroz;
- keksa demans.
Miyaning oq moddasidagi o'zgarishlar kognitiv buzilishlarga olib keladi. Bemorlarga nootrop dorilar bilan simptomatik davolanadi. Ushbu dorilar neyronlarning ovqatlanishini yaxshilaydi va ularning o'limini to'xtatadi. Ateroskleroz uchun statinlar ko'rsatiladi. Yuqori qon bosimi uchun antihipertenziv dorilar buyuriladi.
Ishemik sharoitlar
Ishemiya bilan miyaning qon ta'minoti yomonlashadi. Odatda bu tomirlardagi aterosklerotik o'zgarishlarning natijasidir. Bemor vaqti-vaqti bilan bosh aylanishi, ikki tomonlama ko'rish, harakatni muvofiqlashtirishning buzilishi, nutq va xotira buzilishlarini boshdan kechiradi. Tomirlardagi o'zgarishlar tufayli ularning devorlari atrofidagi bo'shliqlar ham kengayadi.

Bemorlarga nootropik preparatlar (Piracetam, Cerebrolysin, Actovegin), shuningdek, miya hujayralarida metabolizmni normallashtiradigan dorilar (Cortexin, Ceraxon) buyuriladi. Bunday holda, aterosklerozni statinlar bilan davolash juda muhimdir. Lovastatin, Atorvastatin va Simvastatin preparatlari buyuriladi. Ushbu terapiya ishemiya sababini yo'q qiladi.
Miya infarkti
Ko'pincha miya infarkti bilan og'rigan bemorlarda perivaskulyar bo'shliqlar kengayadi. Ushbu kasallik uzoq muddatli ishemiyaning natijasidir. Ba'zi hollarda miya infarkti asemptomatik bo'lib, bemor tomonidan sezilmaydi. Uning oqibatlarini faqat MRI tekshiruvida ko'rish mumkin.
Shuni esda tutish kerakki, agar bemorda xavf omillari (yuqori qon bosimi, ateroskleroz, diabet) bo'lsa, unda yurak xuruji og'ir shaklda takrorlanishi mumkin. O'tkir ishemiyaning takroriy hujumini oldini olish uchun bemorlarga antihipertenziv dorilar, gipoglikemik vositalar va qonni suyultiruvchi vositalar buyuriladi.

Tarqalgan ensefalomiyelit
Tarqalgan ensefalomyelit (DEM) - markaziy asab tizimining o'tkir patologiyasi. Ushbu kasallik bilan asab tolalari yo'q qilinadi. Perivaskulyar Virchow-Robin bo'shliqlari oq va kulrang moddalarning shikastlanishi tufayli kengayadi. MRI tasvirida demyelinatsiya o'choqlari ko'rsatilgan.
Ushbu patologiya otoimmün kelib chiqadi. Kasallikning klinik ko'rinishi ko'p skleroz belgilariga o'xshaydi. Bemorlarda yurish va harakatning buzilishi, nutqning buzilishi, bosh aylanishi, optik asabning yallig'lanishi kuzatiladi.
Boshqa ko'plab demyelinatsiya qiluvchi kasalliklardan farqli o'laroq, REM davolash mumkin. Bemorlarga otoimmün reaktsiyani bostirish uchun kortikosteroidlar buyuriladi:
- "Prednisolon";
- "Deksametazon";
- "Metypred."
Terapiya kursidan so'ng bemorlarning 70 foizi to'liq tiklanishni boshdan kechiradi. Murakkab holatlarda bemorlar hali ham kasallikning oqibatlarini boshdan kechirishlari mumkin: oyoq-qo'llarning sezgirligi, yurishning buzilishi va ko'rishning buzilishi.
Oldini olish
Yuqoridagi patologiyalarni qanday oldini olish mumkin? Keksa bemorlar bunday kasalliklarga ko'proq moyil bo'ladi degan xulosaga kelish mumkin. Shuning uchun 60 yoshdan oshgan barcha odamlar nevrologga muntazam tashrif buyurishlari va miyaning MRI tekshiruvidan o'tishlari kerak.
Bundan tashqari, qonda xolesterin darajasini va qon bosimini doimiy ravishda kuzatib borish muhimdir. Axir, oq moddada patologik o'zgarishlar bilan kechadigan kasalliklar ko'pincha ateroskleroz va gipertenziya fonida rivojlanadi.
2-bob. Prostata saratonining klinik va morfologik tasnifi
70% hollarda prostata saratoni periferik zonada rivojlanadi, faqat 10-15% hollarda o'simta markaziy zonada, qolganlarida - o'tish zonasida paydo bo'ladi. Yuqorida ta'kidlab o'tilganidek, kasallik, kamdan-kam hollarda, 50 yildan keyin boshlanadi. Biroq, 30 yoshdan 40 yoshgacha bo'lgan yigitlarda prostata otopsiyalarining gistologik tekshiruvi 20% hollarda yashirin saratonning mikroskopik o'choqlarini aniqladi. Bunday mikroskopik o'smalar juda sekin o'sib borishi sababli, kasallik klinik jihatdan o'zini namoyon qilmaydi. Vaqt o'tishi bilan latent saraton o'choqlari asta-sekin kattalashib boradi va farqlanishning xarakterli xususiyatlarini yo'qota boshlaydi. Odatda, o'simta 0,5 sm 3 hajmga yetganda, u klinik ahamiyatga ega bo'lib, tegishli davolanishni talab qiladi. Morfologik jihatdan prostata bezining malign o'smalari epiteliy va epiteliy bo'lmaganlarga bo'linadi. O'z navbatida, epiteliya o'smalari adenokarsinoma, o'tish hujayrali karsinoma va skuamoz hujayrali karsinomaga bo'linadi. O'smaning oxirgi ikki shakli juda kam uchraydi. Eng ko'p uchraydigan epiteliya o'smasi adenokarsinomadir. Shuni ta'kidlash kerakki, mikroskopik adenokarsinoma tuzilishida heterojendir. Adenokarsinomaning quyidagi turlari ajratiladi:
1) kichik asinar,
5) qattiq trabekulyar saraton,
2) katta asinar,
6) endometrioid,
3) kribriform saraton,
7) glandular-kistik,
4) papiller adenokarsioma,
8) shilliq hosil qiluvchi saraton.
Prostata saratonining asosiy diagnostik mezonlari strukturaviy atipiyadir: o'simta asinilarning ixcham joylashishi, organ stromasining infiltratsiyasi bilan ularning xaotik o'sishi. O'simta stromasida elastik tolalarning o'limi sodir bo'ladi, o'simta tomonidan qo'shni to'qimalarning infiltratsiyasi, perineural va perivaskulyar limfa bo'shliqlariga kirishi qayd etiladi.
Hozirgi vaqtda Glisonning gistologik tasnifi eng ko'p qo'llaniladi, chunki u davolash taktikasi va kasallikning prognozini tanlashda klinik talablarga asosan javob beradi (1-rasm).
Guruch. 1. Prostata saratonining gistologik Glison tasnifi
Gleason tasnifi o'simtaning bezli tuzilmalarini farqlash darajasiga asoslanadi. Glison ko'rsatkichi 1 bo'lgan o'simta deyarli normal bezlarni hosil qiladi, ularning tuzilishi Glison ko'rsatkichi oshgani sayin yo'qoladi va 5 ball bilan o'simta differentsiatsiyalanmagan hujayralar bilan tavsiflanadi. To'qimalarning differentsiatsiyasi qanchalik ko'p yo'qolsa, ma'lum bir bemor uchun prognoz shunchalik yomon bo'ladi.
Gleason tasnifiga ko'ra, o'smalarning farqlanish darajasi besh gradatsiyaga bo'linadi:
- gradatsiya 1: o'simta minimal yadroviy o'zgarishlarga ega bo'lgan kichik bir hil bezlardan iborat;
- 2-darajali: o'sma hali ham stroma bilan ajratilgan, ammo bir-biriga yaqinroq joylashgan bezlar klasterlaridan iborat;
- gradatsiya 3: o'simta turli o'lchamdagi va tuzilishdagi bezlardan iborat bo'lib, qoida tariqasida stroma va uning atrofidagi to'qimalarga infiltratsiya qiladi;
- 4 daraja: o'simta aniq atipik hujayralardan iborat va atrofdagi to'qimalarga infiltratsiya qiladi;
- gradatsiya 5: o'simta differentsiatsiyalanmagan atipik hujayralar qatlamlaridan iborat.
Prostata saratonini davolashda kutilayotgan davolash natijalarini tahlil qilish shuni ko'rsatdiki, Gleason balli 4 dan kam bo'lgan bemorlarda o'simta yiliga 2,1% hollarda, Glison balli 5 dan 7 gacha bo'lgan bemorlarda metastazlangan. 5,4% hollarda, Glison ko'rsatkichi 7 dan yuqori bo'lgan bemorlarda - 13,5% hollarda.
9-jadval. Gleason reytingi.
Afsuski, hozirda bemorning keyingi hayoti davomida qaysi o'simta asemptomatik bo'lishini va qaysi biri klinik ko'rinishga ega bo'lgan bosqichga o'tishini oldindan aytish mumkin emas. Glison tomonidan taklif qilingan tasnifning afzalliklarini baholash uchun keling, uni asosan Evropada qo'llaniladigan Jahon sog'liqni saqlash tashkiloti tizimi bilan taqqoslaylik. Hujayralarning 3 gradatsiyali bo'linishini (G1 - G2 - G3) yuqori, o'rtacha va yomon differensiallanganligini ta'minlaydi va xulosa hujayralarning eng past differensiatsiyasiga ko'ra beriladi. Glison tizimi mikroskopni nisbatan past kattalashtirishda bezlar differentsiatsiyasini tahlil qilishga asoslangan. Va hujayralarning sitologik tekshiruvi bu erda rol o'ynamaydi. Ushbu ikki tasnifni solishtirganda, ularning to'liq mos kelmasligi ko'rinadi. Masalan, 2 dan 4 gacha bo'lgan Gleason balli yuqori darajadagi o'simta, 8 dan 10 gacha bo'lgan Gleason balli past darajadagi o'simta deb hisoblanishi mumkin, ammo Gleason balli 5 dan 7 gacha bo'lgan ballni oraliq o'sma bilan solishtirib bo'lmaydi. - darajali shish. Glison balli 7 ball bo'lgan o'smalar Glison balli 5 dan 6 gacha bo'lgan saratonlarga qaraganda sezilarli darajada tajovuzkor ekanligi aniqlandi. Glison balli 5 va 6 bo'lgan ba'zi o'smalar kuzatuv ostida qolishi mumkin, Glison balli 7 bo'lsa, ko'pchilik urologlar tomonidan tekshiriladi. albatta kasalni davolaydi. Albatta, har bir alohida holatda individual darajalar o'rtasida farqlar bo'lishi mumkin, ammo 6 dan 5 gacha yoki 4 gacha bo'lgan farqlar juda muhim emas, chunki bu o'smalarning prognozi va davolash bir xil. O'simtalarni tasniflashda xatolar o'simta qismlari soni cheklangan hollarda yuzaga keladi.
Taqdim etilgan biopsiyaning Glison balli va radikal prostatektomiyadan so'ng olingan natijalarni solishtirish operatsiyadan oldingi tashxisimiz qanchalik to'g'ri ekanligini bilish uchun zarur. Epstein I (1997) ma'lumotlariga ko'ra, 499 ta biopsiyaga asoslangan holda, bir xil Gleason ballidagi kelishuv 74% dan 94% gacha hollarda sodir bo'ladi (10-jadvalga qarang).
10-jadval. Biopsiya va radikal prostatektomiya o'rtasidagi Gleason skorining korrelyatsiyasi.
Muallifning fikriga ko'ra, biopsiya va radikal prostatektomiya bo'yicha o'simtalarni tasniflashda yo'l qo'yilgan xatolar noto'g'ri namuna olish, o'simta differentsiatsiyasining chegaraviy holatlari va uni baholashning sub'ektivligi bilan bog'liq. Shunday qilib, boshqa muassasalarda baholangan va Glison bo'yicha 2-4 ball berilgan biopsiyalarning 55% da o'simta kapsulaga va urug' pufakchalariga kirib ketgan yoki limfa tugunlariga metastazlar bo'lgan. Morfologik tekshiruvning aniqligini oshirish uchun muallif qo'shimcha parametrni - igna biopsiyasi paytida saraton darajasini, shuningdek, gistologik tekshiruv ma'lumotlari bilan bir vaqtda PSA ko'rsatkichini hisobga olishni tavsiya qiladi.
Har qanday tasnifning asosiy qiymati uning prostata kasalliklarini davolash va prognozi uchun ahamiyatidir. O'rganilganda, 2911 bemor uchun Gleason ma'lumotlari Gleason ko'rsatkichi va kasallikning prognozi o'rtasida juda yuqori korrelyatsiyani ko'rsatdi. "Bizning ma'lumotlarimizga ko'ra, radikal prostatektomiya holatida Gleason ballining oshishi barcha prognostik ko'rsatkichlarning yomonlashuvi bilan bog'liq", deb ta'kidlaydi Epstein I. (1997).
Muallif ta'kidlaganidek, Glison ko'rsatkichi ham radikal prostatektomiyadan keyingi rivojlanishning eng kuchli bashoratchisi hisoblanadi. Glison reytingi 8 dan 10 gacha bo'lgan o'smalar yomon prognozga ega. Agar mintaqaviy metastazlar aniqlansa, texnik jihatdan mumkin bo'lsa-da, prostatektomiyadan hech qanday nuqta yo'q. Yuqorida aytilganlarning barchasi 11-jadvalda ko'rsatilgan. Jadvaldan ko'rinib turibdiki, Gleason 8-10 ball bilan barcha prognostik omillar bir necha bor yomonlashadi.
11-jadval. Radikal prostatektomiyadan keyin aniqlangan patologiya bilan Gleason skorining korrelyatsiyasi.
TNM tizimi bo'yicha prostata saratonining xalqaro tasnifi (1997).
T1 bosqichi, tasnifda qayd etilganidek, prostata bezining transuretral rezektsiyasidan yoki PSA darajasini aniqlashdan keyin tasodifan aniqlangan, palpatsiya va ultratovush tekshiruvida aniqlanmaydigan kasallikni anglatadi. Yuqoridagilarga qaramasdan, bu bosqich 3 ta variantga bo'lingan. Gap shundaki, har birining prognozi sezilarli darajada farq qiladi. Misol uchun, T1b bosqichi uchun progressiyadan oldingi o'rtacha vaqt davri 4,75 yil, T1a bosqichi uchun esa 13,5 yil, ya'ni. T1a bosqichida kasalligi bo'lgan keksa odamlarda ehtiyotkorlik bilan kutish kerak, T1b kasalligi bo'lganlar esa kasallikni davolashga qaratilgan agressiv terapiyani talab qiladi.
TNM tizimidan foydalangan holda prostata saratonining xalqaro tasnifi
Shish
T1 - tasodifan aniqlangan (paypaslanmaydi va ultratovush bilan aniqlanmaydi)
T1a - prostata bezining transuretral rezektsiyasidan keyin aniqlangan, rezektsiya qilingan to'qimalarning 5% dan kamrog'ini egallagan yaxshi tabaqalangan saraton.
T1b - prostata bezining transuretral rezektsiyasidan keyin aniqlangan, pastki darajadagi yoki rezektsiya qilingan to'qimalarning 5% dan ko'prog'ini egallagan har qanday o'sma
T1c - transrektal ultratovush tekshiruvi ostida biopsiya bilan aniqlangan paypaslanmaydigan prostata saratoni; biopsiya uchun ko'rsatmalar - PSA darajasining oshishi
Guruch. 2. Tasodifan tashxis qo'yilgan prostata saratoni prostata bezining transuretral rezektsiyasidan keyin aniqlangan o'smadir. Saraton T1a bosqichi - bu rezektsiya qilingan to'qimalarning 5% dan kamroq qismini egallagan kichik, yaxshi tabaqalangan o'simta. Bosqich T1b prostata saratoni kattaroq o'simta bo'lib, rezektsiya to'qimalarining 5% dan ko'prog'ini egallaydi va kamroq farqlanadi.

T2 - prostata bezi bilan cheklangan o'simta
T2a - shish bir lobga ta'sir qiladi
T2b - o'simta 2 lobga ta'sir qiladi
T3 - o'simta prostata kapsulasidan tashqarida o'sadi
T3a - Ekstrakapsulyar o'simta tarqalishi
T3b - o'simta urug' pufakchalarigacha cho'ziladi
T4 - o'simta qo'shni organlarga o'sadi
3-rasm. TNM tizimiga ko'ra, mahalliy o'sma tarqalishining to'rt bosqichi ajratiladi - T1 (tasodifiy topilma) dan T4 (qo'shni organlarga tarqalishi).

N - mintaqaviy limfa tugunlari
NX - mintaqaviy limfa tugunlariga metastazlar aniqlanmagan
YO'Q - mintaqaviy limfa tugunlariga metastazlar yo'q
N1 - mintaqaviy limfa tugunlariga metastazlar
M - uzoq metastazlar
MX - Uzoq metastazlar aniqlanmagan
M0 - uzoq metastazlar yo'q
M1 - uzoq metastazlar
M1a - mintaqaviy bo'lmagan limfa tugunlariga metastazlar
M1b - suyak metastazlari
M1c - boshqa organlarga metastazlar (to'g'ri ichak, seminal vazikullar)
O'simtaning avtonom o'sishi o'simta hosil qiluvchi organizm hujayralarining ko'payishi va differentsiatsiyasi ustidan nazoratning yo'qligi bilan tavsiflanadi. O'simta invaziyasi uch bosqichda sodir bo'ladi va ma'lum genetik o'zgarishlar bilan ta'minlanadi.
O'simta invaziyasining birinchi bosqichi hujayralar orasidagi aloqalarning zaiflashishi bilan tavsiflanadi. Ikkinchi bosqichda o'simta xujayrasi hujayradan tashqari matritsaning degradatsiyasini ta'minlaydigan proteolitik fermentlarni va ularning faollashtiruvchilarini ajratib chiqaradi va shu bilan invaziya uchun yo'lni tozalaydi.
Metastaz bosqichi o'simta morfogenezining yakuniy bosqichi bo'lib, u o'simta hujayralarining birlamchi o'simtadan limfa, qon tomirlari, perineural va implantatsiya orqali boshqa organlarga tarqalishi bilan bog'liq bo'lib, metastaz turlarini aniqlash uchun asos bo'lgan.
O'simtaning avtonom o'sishi
O'simtaning avtonom o'sishi hujayra proliferatsiyasini nazorat qilmaslik va o'simta olib boruvchi organizm tomonidan farqlanishi bilan tavsiflanadi. Bu o'simta hujayralari qandaydir proliferativ xaosda ekanligini anglatmaydi. Aslida, o'simta hujayralari o'tadi avtokrin yoki uning o'sishini tartibga solishning parakrin mexanizmi.
O'sishni avtokrin rag'batlantirish jarayonida o'simta xujayrasining o'zi o'sish omillari yoki o'sish omillarining analoglari onkoproteinlarini, shuningdek, o'sish omillari retseptorlari retseptorlari yoki onkoproteinlarini ishlab chiqaradi. Bu, masalan, kichik hujayrali o'pka saratonida sodir bo'ladi, uning hujayralari o'sish gormoni bombesin va shu bilan birga uning retseptorlarini ishlab chiqaradi. Parakrin stimulyatsiyasi ham sodir bo'ladi, chunki bombesin qo'shni hujayralar bilan ham o'zaro ta'sir qilishi mumkin.
O'pka saratoni stromasida fibroblastlar tomonidan insulinga o'xshash o'sish omili 2 ishlab chiqarilishi parakrin o'simta stimulyatsiyasining yorqin misolidir. O'sish omili saraton hujayralarining retseptorlari bilan o'zaro ta'sir qiladi va ularning ko'payishini rag'batlantiradi. O'simtaning avtonom o'sishi o'simta hujayralarining kontaktni inhibe qilish va o'lmaslikni yo'qotishida (o'lmaslikni qo'lga kiritishda) ifodalanadi, bu hujayralarning o'sishini tartibga solishning avtokrin va parakrin usullariga o'tishi bilan izohlanadi.
O'simtaning avtonomligi tabiatan nisbiydir, chunki o'simta to'qimasi doimo tanadan qon oqimi orqali olib kelingan turli xil oziq moddalar, kislorod, gormonlar va sitokinlarni oladi. Bundan tashqari, u immunitet tizimi va uning atrofidagi o'simta bo'lmagan to'qimalarga ta'sir qiladi.
Shunday qilib, o'simta avtonomiyasini o'simta hujayralarining tanadan to'liq mustaqilligi emas, balki o'simta hujayralarining o'zini o'zi boshqarish qobiliyatini egallashi deb tushunish kerak.
Xatarli o'smalarda avtonom o'sish sezilarli darajada namoyon bo'ladi va ular tez o'sib, qo'shni oddiy to'qimalarga kirib boradi. Yaxshi o'smalarda u juda zaif ifodalangan. Ulardan ba'zilari tartibga soluvchi ta'sirlarga mos keladi va qo'shni to'qimalarga o'smasdan sekin o'sadi.
Shishning rivojlanishi
O'simta rivojlanishi nazariyasi eksperimental onkologiya ma'lumotlari asosida 1969 yilda L. Foulds tomonidan ishlab chiqilgan. O'smaning rivojlanishi nazariyasiga ko'ra, o'simtaning bir qator sifat jihatidan turli bosqichlardan o'tishi bilan doimiy bosqichli progressiv o'sishi mavjud. Avtonomiya nafaqat o'sishda, balki o'simtaning barcha boshqa belgilarida ham namoyon bo'ladi, chunki nazariya muallifi o'zi ishongan.
Oxirgi nuqtai nazarga qo'shilish qiyin, chunki o'smaning malignligi har doim ma'lum onkoproteinlar, o'sish omillari va ularning retseptorlari faol sintezi shaklida moddiy asosga ega. Bu holat o'simtaning morfologik atipiyasining namoyon bo'lishida iz qoldiradi va saraton bilan kasallangan bemorlarning hayotini bashorat qilishda qo'llaniladi.
O'simta doimiy ravishda o'zgarib turadi: progressivlik, odatda, invaziv o'sish va metastazlarning rivojlanishi bilan namoyon bo'ladigan uning malignligini oshirish tomon boradi.
Bosqich invaziv shish infiltratsion o'sishning paydo bo'lishi bilan tavsiflanadi. O'simtada turli darajada ifodalangan rivojlangan qon tomir tarmog'i va stroma paydo bo'ladi. Unga o'simta hujayralarining o'sishi tufayli qo'shni o'simta bo'lmagan to'qimalar bilan chegaralar yo'q. O'simta invaziyasi uch bosqichda sodir bo'ladi va ma'lum genetik o'zgarishlar bilan ta'minlanadi.
O'simta invaziyasining birinchi bosqichi hujayralararo aloqalar sonining kamayishi, CD44 oilasi va boshqalardan ba'zi yopishish molekulalarining kontsentratsiyasining pasayishi va aksincha, hujayralar orasidagi aloqalarning zaiflashishi bilan tavsiflanadi o'simta hujayralarining harakatchanligi va ularning hujayradan tashqari matritsa bilan aloqasi.
Hujayra yuzasida kaltsiy ionlarining kontsentratsiyasi pasayadi, bu esa o'simta hujayralarining manfiy zaryadining oshishiga olib keladi. Integrin retseptorlari ekspressiyasi kuchayadi, bu hujayradan tashqari matritsaning tarkibiy qismlari - laminin, fibronektin, kollagenlarga hujayra biriktirilishini ta'minlaydi.
Ikkinchi bosqichda o'simta xujayrasi hujayradan tashqari matritsaning degradatsiyasini ta'minlaydigan proteolitik fermentlarni va ularning faollashtiruvchilarini chiqaradi va shu bilan bosqinchilik yo'lini tozalaydi.
Shu bilan birga, fibronektin va lamininning parchalanish mahsulotlari o'simta hujayralari uchun kimyoatrakant bo'lib, ular degradatsiya zonasiga o'tadi. uchinchi bosqich bosqinchilik, keyin esa jarayon yana takrorlanadi.
Metastazning bosqichi- o'simta morfogenezining yakuniy bosqichi, o'simtaning ma'lum geno- va fenotipik qayta tuzilishi bilan birga. Metastaz jarayoni o'simta hujayralarining birlamchi o'simtadan boshqa organlarga limfa va qon tomirlari, perinevral yo'l bilan tarqalishi va implantatsiya bilan bog'liq bo'lib, metastaz turlarini ajratish uchun asos bo'ldi.
Metastaz jarayoni metastatik kaskad nazariyasi bilan izohlanadi, unga ko'ra o'simta xujayrasi uzoq organlarga tarqalishini ta'minlaydigan qayta qurish zanjiri (kaskad) dan o'tadi.
Metastaz jarayonida o'simta hujayrasi ma'lum fazilatlarga ega bo'lishi kerak:
- qon tomirlarining qo'shni to'qimalariga va lümenlerine (mayda tomirlar va limfa tomirlari) kirib borish;
- o'simta qatlamidan alohida hujayralar yoki ularning kichik guruhlari shaklida qon (limfa) oqimiga ajratiladi;
- qon (limfa) oqimida o'ziga xos va o'ziga xos bo'lmagan immun himoya omillari bilan aloqa qilgandan keyin hayotiylikni saqlab qolish;
- venulalarga (limfa tomirlari) ko'chib o'tadi va ma'lum organlarda ularning endoteliyasiga yopishadi;
- mikrotomirlarni bosib oladi va yangi muhitda yangi joyda o'sadi.
Metastatik kaskadni taxminan to'rt bosqichga bo'lish mumkin:
- metastatik o'sma subklonini shakllantirish; tomirning lümenine bostirib kirish;
- qon oqimidagi o'simta emboliyasining aylanishi (limfa oqimi);
- ikkilamchi shish paydo bo'lishi bilan yangi joyga joylashish.
Metastaz jarayoni o'zgargan plazmalemmaga ega o'simta hujayralarining metastatik subklonining paydo bo'lishi bilan boshlanadi, buning natijasida hujayralararo aloqalar yo'qoladi va harakat qilish qobiliyati paydo bo'ladi.
Keyin o'simta hujayralari hujayradan tashqari matritsa orqali ko'chib o'tadi, integrin retseptorlari bilan tomir bazal membranasining laminin, fibronektin, kollagen molekulalariga bog'lanadi va kollagenazlar, katepsin, elastaz, glikozaminogidrolaza va boshqalarni chiqarish hisobiga uning proteolizini amalga oshiradi. .
Bu o'simta hujayralarining tomirning bazal membranasini bosib olishiga, uning endoteliyasiga yopishishiga va keyin ularning yopishqoq xususiyatlarini o'zgartirishga imkon beradi (hujayra yopishtiruvchi molekulalarning yopishtiruvchi molekulalarini bostirish - CAM oilasi), ham o'simta qatlamidan, ham tomir endoteliyasidan ajralib turadi. .
Keyingi bosqichda faqat o'simta hujayralaridan yoki trombotsitlar va limfotsitlar bilan birgalikda bo'lishi mumkin bo'lgan o'sma emboliyalari hosil bo'ladi. Bunday emboliyalarning fibrin qoplamasi o'simta hujayralarini immun tizimining hujayralari tomonidan yo'q qilinishidan va o'ziga xos bo'lmagan himoya omillarining ta'siridan himoya qilishi mumkin.
Yakuniy bosqichda o'simta hujayralarining venulalar endoteliyasi bilan o'zaro ta'siri b-retseptorlari va CD44 molekulalari, bazal membrananing biriktirilishi va proteolizi, perivaskulyar to'qimalarning invaziyasi va ikkilamchi o'simtaning o'sishi tufayli sodir bo'ladi.
Shish o'sib borishi bilan, bu mumkin klonal evolyutsiya(Nowell P., 1988), ya'ni ikkilamchi mutatsiyalar natijasida paydo bo'ladigan o'simta hujayralarining yangi klonlari paydo bo'lishi mumkin, bu o'simtaning poliklonalligiga va klonal tanlov natijasida eng agressiv klonlarning ustunligiga olib keladi.
Xavfli o'smalar mavjud bo'lishi davomida bir klonning o'simta hujayralarining dominantligi bilan tavsiflanadi, xavfli o'smalarda esa poliklonallik doimo rivojlanib boradi, ayniqsa past tabaqalashtirilgan, o'ta xavfli variantlarda.
Klonal evolyutsiya nazariyasi nafaqat malign o'simta va metastazning rivojlanishini tushuntirishga yordam beradi, balki quyidagi savollarga javob beradi:
- nima uchun metaplaziya fenomeni (ma'lum sohalarda hujayralar differentsiatsiyasining o'zgarishi) shishlarda paydo bo'lishi mumkin;
- vaqt o'tishi bilan yoki ayniqsa antitumor terapiyasidan so'ng o'simtaning malignligi qanday oshishi mumkin;
- nima uchun o'smalarga qarshi ta'sirga chidamli o'smalar o'z-o'zidan va terapevtik ta'sirdan keyin paydo bo'ladi (o'simtaning ko'p dori qarshiligi fenomeni).
Uning avtonom o'sishi va rivojlanishida o'sma stromasi va angiogenez jarayonlarining roli
O'simtaning muhim tarkibiy qismi uning stromasidir. O'simtadagi stroma, xuddi oddiy to'qimalardagi stroma kabi, asosan trofik, modulyatsiya qiluvchi va yordamchi funktsiyalarni bajaradi.
O'simtaning stromal elementlari hujayralar va biriktiruvchi to'qima, tomirlar va asab tugunlarining hujayradan tashqari matritsasi bilan ifodalanadi. O'smalarning hujayradan tashqari matritsasi ikkita tarkibiy komponent bilan ifodalanadi: bazal membranalar va interstitsial biriktiruvchi to'qima matritsasi.
Bazal membranalar tarkibiga IV, VI va VII turdagi kollagenlar, glikoproteinlar (laminin, fibronektin, vitronektin), proteoglikanlar (geparan sulfat va boshqalar) kiradi. Interstitsial biriktiruvchi to'qima matritsasida I va III turdagi kollagen, fibronektin, proteoglikanlar va glikozaminoglikanlar mavjud.
O'simta stromasining kelib chiqishi. O'simtani o'rab turgan to'qimalarning oldindan mavjud bo'lgan normal biriktiruvchi to'qima prekursorlaridan o'simta stromasining hujayra elementlarining paydo bo'lishi haqida ishonchli eksperimental ma'lumotlar olindi. 1971 yilda
J. Folkman malign o'simta hujayralari qon tomir devori elementlarining ko'payishini va qon tomirlarining o'sishini rag'batlantiradigan ma'lum bir omilni ishlab chiqarishini ko'rsatdi. Ushbu murakkab protein moddasi Volkmann omili deb ataladi.
Keyinchalik aniqlanganidek, Volkmann omili fibroblast o'sish omillari guruhi bo'lib, ulardan 11 dan ortig'i allaqachon ma'lum.Volkmann birinchi bo'lib o'simtada stroma hosil bo'lishi o'simta xujayrasi va biriktiruvchi to'qima o'rtasidagi murakkab o'zaro ta'sirlar natijasi ekanligini ishonchli tarzda ko'rsatdi. hujayralar.
Neoplazmada stroma hosil bo'lishida muhim rolni mahalliy, histiogen va gematogen kelib chiqadigan biriktiruvchi to'qima hujayralari o'ynaydi. Stromal hujayralar mezenximali hujayralar ko'payishini rag'batlantiradigan turli xil o'sish omillarini ishlab chiqaradi (fibroblast o'sish omillari, trombotsitlar o'sish omili, o'simta nekrozi omil a, fibronektin, insulinga o'xshash o'sish omillari va boshqalar), ba'zi onkoproteinlar (c-sis, c-myc).
Shu bilan birga, ular o'sish omillari va onkoproteinlarni bog'laydigan retseptorlarni ifodalaydi, bu ularning avtokrin va parakrin yo'llari bo'ylab ko'payishini rag'batlantirishga imkon beradi.
Bundan tashqari, stroma hujayralarining o'zlari turli xil proteolitik fermentlarni ajratishga qodir bo'lib, hujayradan tashqari matritsaning degradatsiyasiga olib keladi.
O'simta hujayralari stroma shakllanishida faol ishtirok etadi.
Birinchidan, transformatsiyalangan hujayralar parakrin tartibga solish mexanizmi orqali biriktiruvchi to'qima hujayralarining ko'payishini rag'batlantiradi, o'sish omillari va onkoproteinlarni ishlab chiqaradi.
Ikkinchidan, ular biriktiruvchi to'qima hujayralari tomonidan hujayradan tashqari matritsa komponentlarining sintezi va sekretsiyasini rag'batlantirishga qodir.
Uchinchidan, o'simta hujayralarining o'zlari hujayradan tashqari matritsaning ayrim tarkibiy qismlarini ajratishga qodir. Bundan tashqari, bunday komponentlarning turi ba'zi o'smalarda xarakterli tarkibga ega bo'lib, ularni differentsial diagnostika qilishda foydalanish mumkin.
To'rtinchidan, o'simta hujayralari fermentlarni (kollagenazlar va boshqalarni), ularning inhibitörlerini va faollashtiruvchilarini ishlab chiqaradi, bu esa xavfli o'smalarning filtrlanishi va invaziv o'sishiga yordam beradi yoki aksincha. Kollagenaza faollashtiruvchilari va ularning ingibitorlari o'rtasidagi dinamik muvozanat o'simtaning barqaror holatini ta'minlaydi va qo'shni to'qimalarga o'sishini oldini oladi. O'sish davrida o'simta hujayralari kollagenazlar, elastazlar va ularning inhibitörlerini faol ravishda sintez qiladi.
Xatarli o'smalar ko'pincha stroma hosil qiladi, unda embrion rivojlanish bosqichida tegishli organ stromasining kollagen turi ustunlik qiladi. Masalan, o'pka saratoni stromasida kollagenning asosiy turi embrion o'pkasiga xos bo'lgan kollagen III hisoblanadi.
Turli xil o'smalar stromal kollagenlarning tarkibida farq qilishi mumkin. Karsinomalarda, qoida tariqasida, III turdagi kollagenlar (o'pka saratoni), IV tip (buyrak hujayrali karsinoma va nefroblastomalar), sarkomalarda interstitsial kollagenlar, xondrosarkomalarda esa kollagen II ustunlik qiladi. Sinovial sarkomada ko'p miqdorda kollagen IV mavjud.
Sarkomalarning differentsial diagnostikasida stromal tarkibidagi ta'riflangan farqlarni hisobga olish ayniqsa muhimdir.
O'simtadagi angiogenez. Shishlarning o'sishi ulardagi tomirlar tarmog'ining rivojlanish darajasiga bog'liq. Diametri 1-2 mm dan kam bo'lgan neoplazmalarda oziq moddalar va kislorod diffuziya yo'li bilan atrofdagi to'qimalarning to'qima suyuqligidan keladi. Kattaroq neoplazmalarni oziqlantirish uchun ularning to'qimalarini vaskulyarizatsiya qilish kerak.
O'simtadagi angiogenez angiogen o'sish omillari guruhi bilan ta'minlanadi, ularning ba'zilari surunkali yallig'lanish va regeneratsiya sohalarida faollashgan epiteliya hujayralari tomonidan ham yaratilishi mumkin. O'simta angiogenik omillar guruhiga fibroblastlarning o'sish omillari, endoteliy, glioma tomirlari, keratinotsitlar, epidermoid o'sish omili, angiogenin, suyak iligi koloniyasini qo'zg'atuvchi ba'zi omillar va boshqalar kiradi.
Angiogenezda o'sish omillari bilan bir qatorda o'simta stromasining hujayradan tashqari matritsasining tarkibi katta ahamiyatga ega. Bazal membrana tarkibiy qismlari - laminin, fibronektin va IV turdagi kollagenning tarkibi qulaydir.
Shishlarda qon tomirlarining shakllanishi buzuq mitogenetik stimulyatsiya va hujayradan tashqari matritsaning o'zgarishi fonida sodir bo'ladi. Bu asosan kapillyar tipdagi nuqsonli tomirlarning rivojlanishiga olib keladi, ko'pincha uzluksiz bazal membrana va shikastlangan endotelial qoplamaga ega. Endoteliy o'simta hujayralari bilan almashtirilishi mumkin, ba'zan esa butunlay yo'q.
O'simta uchun stromaning roli trofik va qo'llab-quvvatlovchi funktsiyalar bilan chegaralanmaydi. Stroma o'simta hujayralarining xulq-atvoriga o'zgartiruvchi ta'sir ko'rsatadi, ya'ni o'simta hujayralarining ko'payishi, differentsiatsiyasi, invaziv o'sish va metastaz ehtimoli bo'yicha tartibga soluvchi ta'sir ko'rsatadi.
Stromaning o'simtaga o'zgartiruvchi ta'siri hujayra membranalarida integrin retseptorlari va yopishtiruvchi molekulalarning o'simta hujayralari mavjudligi bilan bog'liq bo'lib, ular signallarni sitoskeleton elementlariga va keyinchalik o'simta hujayrasi yadrosiga o'tkazishga qodir.
Integrin retseptorlari- transmembranda joylashgan glikoproteinlar sinfi, ularning ichki uchlari sitoskeletal elementlar bilan bog'langan va tashqi, hujayradan tashqari, substrat tripeptidi Arg-Gly-Asp bilan o'zaro ta'sir o'tkazishga qodir.
Har bir retseptor ikkita a va b bo'linmalaridan iborat bo'lib, ular ko'p navlarga ega. Subbirliklarning turli kombinatsiyasi integrin retseptorlarining xilma-xilligi va o'ziga xosligini ta'minlaydi.
O'smalarda integrin retseptorlari o'simta hujayralari va hujayradan tashqari matritsaning tarkibiy qismlari - laminin, fibronektin, vitronektin, har xil turdagi kollagenlarga, CD44 oilasining adezyon molekulalari o'rtasida hujayralararo va integrin retseptorlariga bo'linadi.
Integrin retseptorlari o'simta hujayralari, shuningdek hujayralar va stromaning hujayradan tashqari matritsasi bilan hujayralararo o'zaro ta'sirga vositachilik qiladi. Oxir-oqibat, ular o'simtaning invaziv o'sishi va metastaz berish qobiliyatini aniqlaydi.
Yopishqoq molekulalar CAM o'simta hujayralarining hujayra membranalarining yana bir muhim tarkibiy qismi bo'lib, ularning bir-biri bilan va stromal komponentlar bilan o'zaro ta'sirini ta'minlaydi. Ular NCAM, LCAM, N-cadherin va CD44 oilalari bilan ifodalanadi.
O'simta transformatsiyasi jarayonida hujayra membranalarini tashkil etuvchi yopishtiruvchi molekulalarning tuzilishi va ifodasi o'zgaradi, buning natijasida o'simta hujayralari o'rtasidagi munosabatlar buziladi va natijada invaziv o'sish va metastaz boshlanadi.
Stromaning rivojlanishiga qarab, o'smalar organoid va histioidlarga bo'linadi.
IN organoid o'smalar parenxima va rivojlangan stroma mavjud. Organoid o'smalarga turli epiteliy o'smalari misol bo'la oladi. Stromaning rivojlanish darajasi, shuningdek, medullar saratonida tor siyrak tolali qatlamlar va kapillyar tipdagi tomirlardan tortib to tolali saraton yoki scirrada epiteliy o'simta zanjirlari deyarli farqlanadigan tolali to'qimalarning kuchli maydonlarigacha o'zgarishi mumkin.
IN histioid o'smalar parenxima ustunlik qiladi, stroma deyarli yo'q, chunki u faqat oziqlanish uchun zarur bo'lgan ingichka devorli kapillyar tipdagi tomirlar bilan ifodalanadi. Histioid tipidagi o'smalar o'zlarining biriktiruvchi to'qimalaridan va boshqa ba'zi neoplazmalardan tuzilgan.
Shunday qilib, biz o'smada stroma shakllanishi murakkab ko'p bosqichli jarayon bo'lib, uning asosiy bosqichlarini ko'rib chiqishimiz mumkin:
- o'simta hujayralari tomonidan mitogen sitokinlarning sekretsiyasi - biriktiruvchi to'qima hujayralari, birinchi navbatda, endoteliy, fibroblastlar, miofibroblastlar va silliq mushak hujayralarining ko'payishini rag'batlantiradigan turli o'sish omillari va onkoproteinlar;
- hujayradan tashqari matritsaning ayrim tarkibiy qismlarining o'simta hujayralari tomonidan sintezi - kollagenlar, laminin, fibronektin va boshqalar;
- biriktiruvchi to'qima kelib chiqishining prekursor hujayralarining ko'payishi va differentsiatsiyasi, ularning hujayradan tashqari matritsaning tarkibiy qismlarini sekretsiyasi va birgalikda o'simta stromasi bo'lgan ingichka devorli kapillyar tipdagi tomirlarning shakllanishi;
- gematogen kelib chiqadigan hujayralarning o'simta stromasiga ko'chishi - monotsitlar, plazma hujayralari, limfoid elementlar, mast hujayralari va boshqalar.